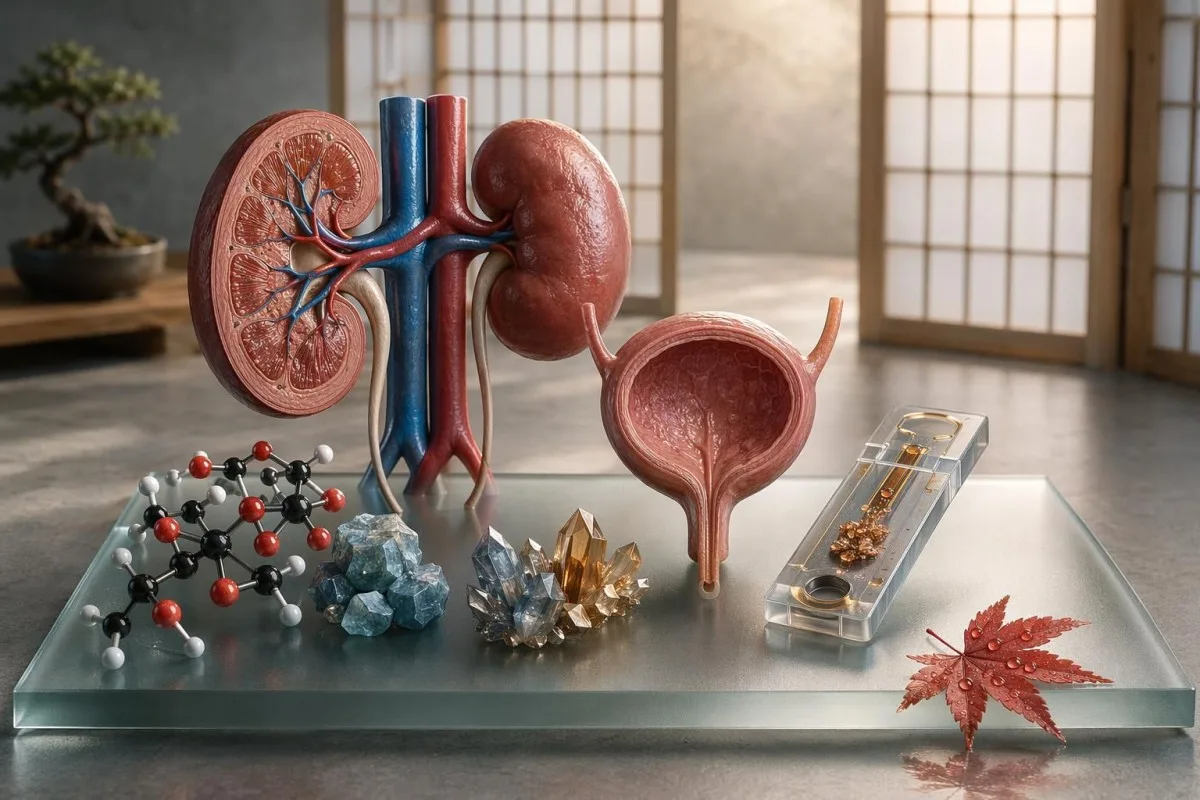
ನಾಕ್ಟೂರಿಯಾಗೆ ಅಳೆಯಬಹುದಾದ ಜೈವ ರಾಸಾಯನಿಕ ಸುಳಿವು ಸಾಮಾನ್ಯವಾಗಿ ಇರುತ್ತದೆ. ತಂತ್ರವೆಂದರೆ ವಯಸ್ಸನ್ನು ತಕ್ಷಣವೇ ಕಾರಣವೆಂದು ಹೇಳುವುದಕ್ಕಿಂತ ಗ್ಲೂಕೋಸ್, ಮೂತ್ರಪಿಂಡ, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ಗಳು, PSA ಮತ್ತು ಔಷಧಿ ಮಾದರಿಗಳನ್ನು ಒಟ್ಟಿಗೆ ಓದುವುದು.
ಈ ಮಾರ್ಗದರ್ಶಿಯನ್ನು ನೇತೃತ್ವದಲ್ಲಿ ಬರೆಯಲಾಗಿದೆ ಡಾ. ಥಾಮಸ್ ಕ್ಲೈನ್, ಎಂಡಿ ಸಹಯೋಗದೊಂದಿಗೆ ಕಾಂಟೆಸ್ಟಿ AI ವೈದ್ಯಕೀಯ ಸಲಹಾ ಮಂಡಳಿ, ಪ್ರೊ. ಡಾ. ಹ್ಯಾನ್ಸ್ ವೆಬರ್ ಅವರ ಕೊಡುಗೆಗಳು ಮತ್ತು ಡಾ. ಸಾರಾ ಮಿಚೆಲ್, MD, PhD ಅವರ ವೈದ್ಯಕೀಯ ವಿಮರ್ಶೆ ಸೇರಿದಂತೆ.

ಥಾಮಸ್ ಕ್ಲೈನ್, MD
ಮುಖ್ಯ ವೈದ್ಯಾಧಿಕಾರಿ, ಕಾಂತೆಸ್ಟಿ AI
ಡಾ. ಥಾಮಸ್ ಕ್ಲೈನ್ ಅವರು 15 ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಅನುಭವ ಹೊಂದಿರುವ, ಪ್ರಯೋಗಾಲಯ ವೈದ್ಯಕೀಯ ಮತ್ತು AI ಸಹಾಯಿತ ಕ್ಲಿನಿಕಲ್ ವಿಶ್ಲೇಷಣೆಯಲ್ಲಿ ಪರಿಣತಿ ಹೊಂದಿರುವ, ಬೋರ್ಡ್-ಪ್ರಮಾಣಿತ ಕ್ಲಿನಿಕಲ್ ಹೆಮಟಾಲಜಿಸ್ಟ್ ಮತ್ತು ಇಂಟರ್ನಿಸ್ಟ್. Kantesti AI ನಲ್ಲಿ ಮುಖ್ಯ ವೈದ್ಯಾಧಿಕಾರಿಯಾಗಿ, ಅವರು ಕ್ಲಿನಿಕಲ್ ಮಾನ್ಯತಾ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಮುನ್ನಡೆಸುತ್ತಾರೆ ಮತ್ತು ನಮ್ಮ 2.78 ಟ್ರಿಲಿಯನ್ ಪ್ಯಾರಾಮೀಟರ್ ನ್ಯೂರಲ್ ನೆಟ್ವರ್ಕ್ನ ವೈದ್ಯಕೀಯ ನಿಖರತೆಯನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುತ್ತಾರೆ. ಡಾ. ಕ್ಲೈನ್ ಅವರು ಬಯೋಮಾರ್ಕರ್ ಅರ್ಥೈಸಿಕೆ ಮತ್ತು ಪ್ರಯೋಗಾಲಯ ರೋಗನಿರ್ಣಯಗಳ ಕುರಿತು ಪಿಯರ್-ರಿವ್ಯೂ ವೈದ್ಯಕೀಯ ಜರ್ನಲ್ಗಳಲ್ಲಿ ವ್ಯಾಪಕವಾಗಿ ಪ್ರಕಟಿಸಿದ್ದಾರೆ.

ಸಾರಾ ಮಿಚೆಲ್, MD, PhD
ಮುಖ್ಯ ವೈದ್ಯಕೀಯ ಸಲಹೆಗಾರ - ಕ್ಲಿನಿಕಲ್ ಪ್ಯಾಥಾಲಜಿ & ಇಂಟರ್ನಲ್ ಮೆಡಿಸಿನ್
ಡಾ. ಸಾರಾ ಮಿಚೆಲ್ ಅವರು 18 ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಅನುಭವ ಹೊಂದಿರುವ, ಪ್ರಯೋಗಾಲಯ ವೈದ್ಯಕೀಯ ಮತ್ತು ರೋಗನಿರ್ಣಯ ವಿಶ್ಲೇಷಣೆಯಲ್ಲಿ ಪರಿಣತಿ ಹೊಂದಿರುವ, ಬೋರ್ಡ್-ಪ್ರಮಾಣಿತ ಕ್ಲಿನಿಕಲ್ ಪಥಾಲಜಿಸ್ಟ್. ಅವರು ಕ್ಲಿನಿಕಲ್ ಕೆಮಿಸ್ಟ್ರಿಯಲ್ಲಿ ವಿಶೇಷ ಪ್ರಮಾಣಪತ್ರಗಳನ್ನು ಹೊಂದಿದ್ದು, ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸದಲ್ಲಿ ಬಯೋಮಾರ್ಕರ್ ಪ್ಯಾನೆಲ್ಗಳು ಮತ್ತು ಪ್ರಯೋಗಾಲಯ ವಿಶ್ಲೇಷಣೆ ಕುರಿತು ವ್ಯಾಪಕವಾಗಿ ಪ್ರಕಟಿಸಿದ್ದಾರೆ.

ಪ್ರೊ. ಡಾ. ಹ್ಯಾನ್ಸ್ ವೆಬರ್, ಪಿಎಚ್ಡಿ
ಪ್ರಯೋಗಾಲಯ ಔಷಧ ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಬಯೋಕೆಮಿಸ್ಟ್ರಿ ಪ್ರಾಧ್ಯಾಪಕರು
ಪ್ರೊ. ಡಾ. ಹಾನ್ಸ್ ವೆಬರ್ ಅವರು ಕ್ಲಿನಿಕಲ್ ಬಯೋಕೆಮಿಸ್ಟ್ರಿ, ಪ್ರಯೋಗಾಲಯ ವೈದ್ಯಕೀಯ, ಮತ್ತು ಬಯೋಮಾರ್ಕರ್ ಸಂಶೋಧನೆಯಲ್ಲಿ 30+ ವರ್ಷಗಳ ಪರಿಣತಿಯನ್ನು ಹೊಂದಿದ್ದಾರೆ. ಜರ್ಮನ್ ಸೊಸೈಟಿ ಫಾರ್ ಕ್ಲಿನಿಕಲ್ ಕೆಮಿಸ್ಟ್ರಿಯ ಮಾಜಿ ಅಧ್ಯಕ್ಷರಾಗಿದ್ದ ಅವರು, ಡಯಾಗ್ನೋಸ್ಟಿಕ್ ಪ್ಯಾನೆಲ್ ವಿಶ್ಲೇಷಣೆ, ಬಯೋಮಾರ್ಕರ್ ಮಾನಕೀಕರಣ, ಮತ್ತು AI ಸಹಾಯಿತ ಪ್ರಯೋಗಾಲಯ ವೈದ್ಯಕೀಯದಲ್ಲಿ ಪರಿಣತಿ ಹೊಂದಿದ್ದಾರೆ.
- ರಕ್ತದ ಸಕ್ಕರೆ ಮತ್ತು ರಾತ್ರಿ ವೇಳೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಉಪವಾಸ ಗ್ಲೂಕೋಸ್ ≥126 mg/dL ಆಗಿದ್ದಾಗ, ಲಕ್ಷಣಗಳೊಂದಿಗೆ ರ್ಯಾಂಡಮ್ ಗ್ಲೂಕೋಸ್ ≥200 mg/dL ಆಗಿದ್ದಾಗ, ಅಥವಾ HbA1c ≥6.5% ಆಗಿದ್ದಾಗ ಸಾಮಾನ್ಯವಾಗಿ ಸಂಪರ್ಕ ಕಾಣಿಸುತ್ತದೆ.
- ಎಚ್ಬಿಎ1ಸಿ 5.7% ಕ್ಕಿಂತ ಕೆಳಗಿರುವುದು ಸಾಮಾನ್ಯವಾಗಿ ನಾರ್ಮಲ್; 5.7–6.4% ಪೂರ್ವಮಧುಮೇಹವನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಮತ್ತು ≥6.5% ದೃಢಪಟ್ಟರೆ ಮಧುಮೇಹದ ಮಿತಿ ತಲುಪುತ್ತದೆ.
- ಮೂತ್ರಪಿಂಡದ ಸಾಂದ್ರತೆ ಸುಳಿವುಗಳು eGFR, ಕ್ರಿಯಾಟಿನಿನ್, BUN, ಸೋಡಿಯಂ, ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ, ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವ (specific gravity), ಮತ್ತು ಮೂತ್ರ ಆಲ್ಬ್ಯುಮಿನ್-ಕ್ರಿಯಾಟಿನಿನ್ ಅನುಪಾತವನ್ನು ಒಳಗೊಂಡಿರುತ್ತವೆ.
- ಮೂತ್ರ ACR 30 mg/g ಕ್ಕಿಂತ ಕೆಳಗಿರುವುದು ಸಾಮಾನ್ಯವಾಗಿ ನಾರ್ಮಲ್; ಕ್ರಿಯಾಟಿನಿನ್ ಇನ್ನೂ ಚೆನ್ನಾಗಿ ಕಾಣುತ್ತಿದ್ದರೂ 30–300 mg/g ಆರಂಭಿಕ ಮೂತ್ರಪಿಂಡ ಹಾನಿಯನ್ನು ಸೂಚಿಸಬಹುದು.
- ಸೋಡಿಯಂ ಸಾಮಾನ್ಯವಾಗಿ 135–145 mmol/L ರಷ್ಟು ಇರುತ್ತದೆ; ದ್ರವೀಕೃತ (dilute) ಮೂತ್ರದೊಂದಿಗೆ ಹೆಚ್ಚಿನ ಸೋಡಿಯಂ ನೀರಿನ ಸಮತೋಲನ ಅಥವಾ ಸಾಂದ್ರತೆ ಸಮಸ್ಯೆಗಳ ಬಗ್ಗೆ ಚಿಂತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
- ಕ್ಯಾಲ್ಸಿಯಂ ಸುಮಾರು 10.5 mg/dL ಕ್ಕಿಂತ ಮೇಲಿರುವುದು ದಾಹ, ಮಲಬದ್ಧತೆ ಮತ್ತು ಅತಿಯಾದ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಕಾರಣವಾಗಬಹುದು—ನಾಕ್ಟೂರಿಯಾವನ್ನೂ ಒಳಗೊಂಡಂತೆ.
- ಪಿಎಸ್ಎ ಇದು ರಾತ್ರಿಯ ಮೂತ್ರವಿಸರ್ಜನೆಯ (ನಾಕ್ಟೂರಿಯಾ) ಕಾರಣವನ್ನು ನಿರ್ಣಯಿಸುವುದಿಲ್ಲ, ಆದರೆ ಹೆಚ್ಚಿದ ಅಥವಾ ವೇಗವಾಗಿ ಏರುತ್ತಿರುವ PSA ಪ್ರೊಸ್ಟೇಟ್ಗೆ ಸಂಬಂಧಿಸಿದ ಸುಳಿವು ಆಗಿರಬಹುದು; ಅದಕ್ಕೆ ಸಂದರ್ಭ ಅಗತ್ಯವಿದೆ.
- ಔಷಧಿಯ ಪರಿಣಾಮಗಳು ಇವು ಸಾಮಾನ್ಯವಾಗಿವೆ: ಲೂಪ್ ಡೈಯುರೇಟಿಕ್ಸ್, ಥಿಯಾಜೈಡ್ಸ್, SGLT2 ಡಯಾಬಿಟಿಸ್ ಔಷಧಗಳು, ಲಿಥಿಯಂ, ಸಂಜೆ ಸ್ಟೀರಾಯ್ಡ್ಸ್, ಮದ್ಯ, ಮತ್ತು ತಡವಾಗಿ ತೆಗೆದುಕೊಳ್ಳುವ ಕ್ಯಾಫೀನ್—allವೂ ರಾತ್ರಿ ಮೂತ್ರವಿಸರ್ಜನೆಯನ್ನು ಹೆಚ್ಚಿಸಬಹುದು.
- ಡೆಸ್ಮೋಪ್ರೆಸಿನ್ ಆಯ್ದ ರೋಗಿಗಳಲ್ಲಿ ರಾತ್ರಿ ಮೂತ್ರ ಉತ್ಪಾದನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು, ಆದರೆ ರಕ್ತದ ಸೋಡಿಯಂ (serum sodium) ಅನ್ನು ಪರಿಶೀಲಿಸಬೇಕು, ಏಕೆಂದರೆ ಹೈಪೋನೇಟ್ರೇಮಿಯಾ ಅಪಾಯಕಾರಿ ಆಗಬಹುದು.
- ಕಾಂಟೆಸ್ಟಿ AI ಸುಮಾರು 60 ಸೆಕೆಂಡುಗಳಲ್ಲಿ ಅಪ್ಲೋಡ್ ಮಾಡಿದ ಲ್ಯಾಬ್ PDFಗಳು ಅಥವಾ ಫೋಟೋಗಳನ್ನು ಓದಿ, ಗ್ಲೂಕೋಸ್, ಮೂತ್ರಪಿಂಡ, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ಸ್, PSA, ಮತ್ತು ಔಷಧ-ಅಪಾಯ ಸೂಚಕಗಳಾದ್ಯಂತ ನಾಕ್ಟೂರಿಯಾ ಸಂಬಂಧಿತ ಮಾದರಿಗಳನ್ನು ಹೈಲೈಟ್ ಮಾಡುತ್ತದೆ.
ನಾಕ್ಟೂರಿಯಾವನ್ನು ವಿವರಿಸಲು ಯಾವ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ನಿಜವಾಗಿಯೂ ಸಹಾಯ ಮಾಡುತ್ತವೆ?
A ರಾತ್ರಿ ಮೂತ್ರವಿಸರ್ಜನೆಗಾಗಿ ರಕ್ತ ಪರೀಕ್ಷೆ ಸಾಮಾನ್ಯವಾಗಿ ಗ್ಲೂಕೋಸ್ ಅಥವಾ HbA1c, ಮೂತ್ರಪಿಂಡ ಕಾರ್ಯ, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ಸ್, ಕ್ಯಾಲ್ಸಿಯಂ, ಮತ್ತು ಕೆಲವೊಮ್ಮೆ PSA, BNP, TSH ಹಾಗೂ ಔಷಧ-ಸುರಕ್ಷತಾ ಸೂಚಕಗಳನ್ನು ಪರಿಶೀಲಿಸಬೇಕು. ನಾಕ್ಟೂರಿಯಾ ಸ್ವಯಂಚಾಲಿತವಾಗಿ ವಯಸ್ಸಾಗುವಿಕೆಯ ಕಾರಣವಲ್ಲ. ಕ್ಲಿನಿಕ್ನಲ್ಲಿ, ಅದನ್ನು ನಿರಪಾಯ (benign) ಎಂದು ಕರೆಯುವ ಮೊದಲು ನಾನು ಡಯಾಬಿಟಿಸ್, ಮೂತ್ರಪಿಂಡದ ಕೇಂದ್ರೀಕರಣ ಸಮಸ್ಯೆಗಳು, ಪ್ರೊಸ್ಟೇಟ್ಗೆ ಸಂಬಂಧಿಸಿದ ಸುಳಿವುಗಳು, ದ್ರವ ಅಧಿಕ (fluid overload), ಕಡಿಮೆ ಅಥವಾ ಹೆಚ್ಚು ಸೋಡಿಯಂ, ಹೆಚ್ಚು ಕ್ಯಾಲ್ಸಿಯಂ, ಮತ್ತು ಔಷಧ ಪರಿಣಾಮಗಳನ್ನು ಹುಡುಕುತ್ತೇನೆ. ನೀವು ಫಲಿತಾಂಶಗಳನ್ನು ಅಪ್ಲೋಡ್ ಮಾಡಬಹುದು ಕಾಂಟೆಸ್ಟಿ AI ಮತ್ತು ಅವನ್ನು ಲಕ್ಷಣಗಳ ಸಮಯದೊಂದಿಗೆ ಹೋಲಿಸಬಹುದು.

ನಾಕ್ಟೂರಿಯಾ ಎಂದರೆ ಕನಿಷ್ಠ ಒಮ್ಮೆ ಮೂತ್ರ ವಿಸರ್ಜನೆಗಾಗಿ ನಿದ್ರೆಯಿಂದ ಎಚ್ಚರಗೊಳ್ಳುವುದು, ಆದರೆ ಹೆಚ್ಚಿನ ರೋಗಿಗಳು ಅದು ಸಂಭವಿಸಿದಾಗಲೇ ಸಹಾಯವನ್ನು ಹುಡುಕುತ್ತಾರೆ ರಾತ್ರಿ ವೇಳೆ 2 ಅಥವಾ ಹೆಚ್ಚು ಬಾರಿ. Cornu ಮತ್ತು ಇತರರು 2012ರ ಯುರೋಪಿಯನ್ ಯೂರಾಲಜಿ ವಿಮರ್ಶೆಯಲ್ಲಿ (Cornu et al., 2012) ನಾಕ್ಟೂರಿಯಾವನ್ನು ಒಂದೇ ನಿರ್ಣಯವಲ್ಲ, ಬಹು ಯಾಂತ್ರಿಕತೆಗಳಿರುವ ಲಕ್ಷಣ (symptom) ಎಂದು ವಿವರಿಸಿದರು.
ನಾನು ಮಾಡುವ ಮೊದಲ ವಿಭಜನೆ ಸರಳ: ದೇಹವು ರಾತ್ರಿ ವೇಳೆ ತುಂಬಾ ಹೆಚ್ಚು ಮೂತ್ರವನ್ನು ಉತ್ಪಾದಿಸುತ್ತಿದೆಯೇ, ಅಥವಾ ಮೂತ್ರಕೋಶ/ಪ್ರೊಸ್ಟೇಟ್ ವ್ಯವಸ್ಥೆ ಅದನ್ನು ಸಂಗ್ರಹಿಸಲು ಅಸಮರ್ಥವಾಗಿದೆಯೇ? ಮೊದಲ ಪ್ರಶ್ನೆಗೆ ರಕ್ತ ಮತ್ತು ಮೂತ್ರ ಪರೀಕ್ಷೆಗಳು ಸಹಾಯ ಮಾಡುತ್ತವೆ; ಎರಡನೇ ಪ್ರಶ್ನೆಗೆ ಮೂತ್ರಕೋಶ ಡೈರಿ, ಪೋಸ್ಟ್-ವಾಯ್ಡ್ ರೆಸಿಡ್ಯುಯಲ್, ಮತ್ತು ಪರೀಕ್ಷೆ ಸಹಾಯ ಮಾಡುತ್ತವೆ.
ನನಗೆ ನೆನಪಿರುವ ಒಬ್ಬ ರೋಗಿ—58 ವರ್ಷದ ಶಿಕ್ಷಕಿ—3 ವರ್ಷಗಳಿಂದ ರಾತ್ರಿ ಮೂತ್ರವಿಸರ್ಜನೆ ವಯಸ್ಸಿನ ಕಾರಣ ಎಂದು ಹೇಳಲಾಗಿತ್ತು. ಅವರ HbA1c ಇತ್ತು 7.8%, ಮೂತ್ರ ಗ್ಲೂಕೋಸ್ ಧನಾತ್ಮಕವಾಗಿತ್ತು, ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಸುಧಾರಿಸಿದಾಗ ಸಮಸ್ಯೆ ಕಡಿಮೆಯಾಯಿತು; ಗೆ ನಮ್ಮ ಆಳವಾದ ಮಾರ್ಗದರ್ಶಿ ರಾತ್ರಿ ಸಮಯದಲ್ಲಿ ತಪ್ಪಿಸಿಕೊಂಡಿರುವ ಹಗಲಿನ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಹೇಗೆ ಹೊರಬರುತ್ತದೆ ಎಂಬುದನ್ನು ವಿವರಿಸುತ್ತದೆ.
ಗ್ಲೂಕೋಸ್ ಮತ್ತು HbA1c ಹೇಗೆ ಮಧುಮೇಹವನ್ನು ಮೂತ್ರಾಶಯ ವಯಸ್ಸಾಗುವಿಕೆಯಿಂದ ಬೇರ್ಪಡಿಸುತ್ತವೆ?
ರಕ್ತದ ಸಕ್ಕರೆ ಮತ್ತು ರಾತ್ರಿ ವೇಳೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಅವು ಪರಸ್ಪರ ಸಂಬಂಧಿತವಾಗಿವೆ, ಏಕೆಂದರೆ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮೂತ್ರಪಿಂಡದ ಮರುಶೋಷಣ ಸಾಮರ್ಥ್ಯವನ್ನು ಮೀರಿದಾಗ ಹೆಚ್ಚುವರಿ ಗ್ಲೂಕೋಸ್ ನೀರನ್ನು ಮೂತ್ರಕ್ಕೆ ಎಳೆಯುತ್ತದೆ. HbA1c ≥6.5%, ಉಪವಾಸ ಗ್ಲೂಕೋಸ್ ≥126 mg/dL, ಅಥವಾ ಕ್ಲಾಸಿಕ್ ಲಕ್ಷಣಗಳೊಂದಿಗೆ ರ್ಯಾಂಡಮ್ ಗ್ಲೂಕೋಸ್ ≥200 mg/dL ದೃಢಪಟ್ಟರೆ ಡಯಾಬಿಟಿಸ್ ಅನ್ನು ಬೆಂಬಲಿಸುತ್ತದೆ.

ಅಮೆರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್ ಡಯಾಬಿಟಿಸ್ ಮಿತಿಗಳನ್ನು HbA1c ≥6.5%, ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ≥126 mg/dL, 2-ಗಂಟೆಯ OGTT ಗ್ಲೂಕೋಸ್ ≥200 mg/dL, ಅಥವಾ ಯಾದೃಚ್ಛಿಕ ಗ್ಲೂಕೋಸ್ ≥200 mg/dL ಲಕ್ಷಣಗಳೊಂದಿಗೆ (American Diabetes Association Professional Practice Committee, 2026) ಎಂದು ಪಟ್ಟಿ ಮಾಡಿದೆ. ಸಾಮಾನ್ಯ ಉಪವಾಸ ಗ್ಲೂಕೋಸ್ ಸಾಮಾನ್ಯವಾಗಿ 70–99 mg/dL.
ರೋಗಿಗಳು ವಾಸ್ತವವಾಗಿ ಅನುಭವಿಸುವ ದೇಹಶಾಸ್ತ್ರ ಇದು: ಗ್ಲೂಕೋಸ್ ಮೂತ್ರಕ್ಕೆ ಸೋರಿದಾಗ, ನೀರೂ ಅದನ್ನು ಅನುಸರಿಸುತ್ತದೆ. ಮೂತ್ರಪಿಂಡದ ಗ್ಲೂಕೋಸ್ ಮಿತಿ ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 180 mg/dL, ಆದರೆ ನಾನು ವ್ಯತ್ಯಾಸವನ್ನು ನೋಡುತ್ತೇನೆ; ಹಿರಿಯ ವಯಸ್ಕರು ಮತ್ತು ಮೂತ್ರಪಿಂಡದಲ್ಲಿ ಬದಲಾವಣೆಗಳಿರುವವರು ಕಡಿಮೆ ಅಥವಾ ಹೆಚ್ಚು ಮಟ್ಟಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ್ನು ಸೋರಿಸಬಹುದು.
ಕೆಂಪು ರಕ್ತಕಣಗಳ ಟರ್ನ್ಓವರ್ ಅಸಾಮಾನ್ಯವಾಗಿದ್ದರೆ HbA1c ತಪ್ಪು ದಾರಿ ತೋರಿಸಬಹುದು, ಆದ್ದರಿಂದ ಕೆಲವೊಮ್ಮೆ ರಾತ್ರಿಯ ಮೂತ್ರವಿಸರ್ಜನೆ (ನಾಕ್ಟೂರಿಯಾ) ರಕ್ತ ಪರೀಕ್ಷೆ ಪ್ಯಾನೆಲ್ಗೆ ಉಪವಾಸ ಗ್ಲೂಕೋಸ್, ಫ್ರಕ್ಟೋಸಮೈನ್, ಅಥವಾ ಪುನಃ ಪರೀಕ್ಷೆ ಅಗತ್ಯವಾಗಬಹುದು. ನಿಮ್ಮ A1c ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಹೊಂದಿಕೆಯಾಗದಿದ್ದರೆ, ನಮ್ಮ ಡಯಾಬಿಟಿಸ್ ರಕ್ತ ಪರೀಕ್ಷೆ ಮಾರ್ಗದರ್ಶಿ ಮಾದರಿಗಳನ್ನು ವಿವರಿಸುತ್ತದೆ.
ರಾತ್ರಿ ವೇಳೆ ಮೂತ್ರದ ಸಾಂದ್ರತೆ ಕಡಿಮೆಯಾಗಿರುವುದನ್ನು ಸೂಚಿಸುವ ಯಾವ ಮೂತ್ರಪಿಂಡ ಪರೀಕ್ಷೆಗಳು?
ಮೂತ್ರಪಿಂಡದ ಕೇಂದ್ರೀಕರಣ ಸಮಸ್ಯೆಗಳು ಅಸಾಮಾನ್ಯ ಕ್ರಿಯಾಟಿನಿನ್, eGFR, BUN, ಸೋಡಿಯಂ, ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ, ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವ (urine specific gravity), ಅಥವಾ ಅಲ್ಬ್ಯುಮಿನ್-ಕ್ರಿಯಾಟಿನಿನ್ ಅನುಪಾತದಿಂದ ಸೂಚಿಸಬಹುದು. eGFR ಕೆಳಗೆ 60 mL/min/1.73 m² 3 ತಿಂಗಳುಗಳ ಕಾಲ ಇದ್ದರೆ, ನಿರಂತರವಾಗಿದ್ದಾಗ ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ರೋಗ (chronic kidney disease) ಮಾನದಂಡವನ್ನು ಪೂರೈಸುತ್ತದೆ.

ಕೇವಲ ಕ್ರಿಯಾಟಿನಿನ್ನಿಂದಲೇ ಆರಂಭಿಕ ಮೂತ್ರಪಿಂಡ ಒತ್ತಡ ತಪ್ಪಿಸಬಹುದು, ಏಕೆಂದರೆ ಅದು ಸ್ನಾಯು ದ್ರವ್ಯರಾಶಿ, ಆಹಾರ, ಮತ್ತು ದೇಹದ ನೀರಿನ ಮಟ್ಟದೊಂದಿಗೆ ಬದಲಾಗುತ್ತದೆ. KDIGO 2024 ಪ್ರಕಾರ CKD ಅಪಾಯಕ್ಕಾಗಿ eGFR ಮತ್ತು ಮೂತ್ರ ಅಲ್ಬ್ಯುಮಿನ್ ವರ್ಗಗಳನ್ನು ಒಟ್ಟಿಗೆ ಬಳಸಬೇಕು, ಏಕೆಂದರೆ ಕ್ರಿಯಾಟಿನಿನ್ ಸಾಮಾನ್ಯವಾಗಿ ಕಾಣುತ್ತಿದ್ದರೂ ACR of 30 mg/g ಮಹತ್ವ ಹೊಂದಿರಬಹುದು (KDIGO CKD Work Group, 2024).
BUN ಸಾಮಾನ್ಯವಾಗಿ 7–20 mg/dL, ಮತ್ತು ಅನೇಕ ವಯಸ್ಕ ಮಹಿಳೆಯರಲ್ಲಿ ಕ್ರಿಯಾಟಿನಿನ್ ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 0.59–1.04 mg/dL ಇರುತ್ತದೆ ಮತ್ತು ಅನೇಕ ವಯಸ್ಕ ಪುರುಷರಲ್ಲಿ 0.74–1.35 mg/dL ಇರುತ್ತದೆ, ಆದರೆ ಲ್ಯಾಬ್ಗಳ ಪ್ರಕಾರ ವ್ಯತ್ಯಾಸವಾಗಬಹುದು. ಹೆಚ್ಚಿನ BUN/ಕ್ರಿಯಾಟಿನಿನ್ ಅನುಪಾತವು ಅಂತರ್ನಿಹಿತ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯಕ್ಕಿಂತ ನಿರ್ಜಲೀಕರಣ, ಹೆಚ್ಚಿನ ಪ್ರೋಟೀನ್ ಸೇವನೆ, ಜಠರಾಂತ್ರ ದ್ರವ ನಷ್ಟ, ಅಥವಾ ಕಡಿಮೆಯಾದ ಮೂತ್ರಪಿಂಡದ ರಕ್ತ ಹರಿವನ್ನು ಸೂಚಿಸಬಹುದು.
ನಾನು ನಾಕ್ಟೂರಿಯಾವನ್ನು ಸಾಮಾನ್ಯ ಕ್ರಿಯಾಟಿನಿನ್ ಇದ್ದರೂ ಕಡಿಮೆ ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವದೊಂದಿಗೆ ಪರಿಶೀಲಿಸಿದಾಗ, ನಾನು ನಿಧಾನಗೊಳಿಸುತ್ತೇನೆ. ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವವು ಸುಮಾರು 1.010 ಪುನಃಪುನಃ ಕಂಡುಬಂದರೆ, ಮೂತ್ರಪಿಂಡವು ಚೆನ್ನಾಗಿ ಕೇಂದ್ರೀಕರಿಸುತ್ತಿಲ್ಲ ಎಂದರ್ಥವಾಗಬಹುದು; ನಮ್ಮ ಮೂತ್ರ ACR ಮಾರ್ಗದರ್ಶಿ ಮೂತ್ರದ ಸೂಚಕಗಳು ರಕ್ತದ ಸೂಚಕಗಳಿಗಿಂತ ಮುಂಚಿತವಾಗಿ ಏಕೆ ಬದಲಾಗುತ್ತವೆ ಎಂಬುದನ್ನು ವಿವರಿಸುತ್ತದೆ.
ಸೋಡಿಯಂ, ಕ್ಯಾಲ್ಸಿಯಂ, ಪೊಟ್ಯಾಸಿಯಂ ಮತ್ತು ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ ಕಥೆಯನ್ನು ಹೇಗೆ ಬದಲಿಸುತ್ತವೆ?
ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಫಲಿತಾಂಶಗಳು ಸಾಮಾನ್ಯ ಮೂತ್ರಕೋಶ ಸಲಹೆಯಲ್ಲಿ ಕಾಣದ ನೀರು-ಸಮತೋಲನ ಸಮಸ್ಯೆಗಳತ್ತ ಸೂಚಿಸಬಹುದು. ಸೋಡಿಯಂ ಸಾಮಾನ್ಯವಾಗಿ 135–145 mmol/L, ಪೊಟ್ಯಾಸಿಯಂ 3.5–5.0 mmol/L, ಕ್ಯಾಲ್ಸಿಯಂ ಸುಮಾರು 8.6–10.2 mg/dL, ಮತ್ತು ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ ಸುಮಾರು 275–295 ಮಿ.ಓಸ್ಮ್/ಕೆಜಿ.

ಅತಿಯಾದ ದಾಹದೊಂದಿಗೆ 145 mmol/L ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇರುವ ಹೆಚ್ಚಿನ ಸೋಡಿಯಂ ನೀರಿನ ನಷ್ಟ, ಅಪರ್ಯಾಪ್ತ ಸೇವನೆ, ಡಯಾಬಿಟಿಸ್ ಇನ್ಸಿಪಿಡಸ್ ದೇಹವಿಜ್ಞಾನ, ಅಥವಾ ಔಷಧ ಪರಿಣಾಮಗಳನ್ನು ಸೂಚಿಸಬಹುದು. 135 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಇರುವ ಕಡಿಮೆ ಸೋಡಿಯಂ ಬೇರೆ ಸಮಸ್ಯೆಯಾಗಿದ್ದು; ಥಿಯಾಜೈಡ್ಸ್, SSRIs, ಹೃದಯ ವೈಫಲ್ಯ, ಮೂತ್ರಪಿಂಡ ರೋಗ, ಅಥವಾ ಡೆಸ್ಮೋಪ್ರೆಸಿನ್ ಚಿಕಿತ್ಸೆ ವೇಳೆ ಸಂಭವಿಸಬಹುದು.
ಕ್ಯಾಲ್ಸಿಯಂಗೆ ದೊರೆಯುವ ಗಮನಕ್ಕಿಂತ ಹೆಚ್ಚು ಗಮನ ಬೇಕು. ಸುಮಾರು 10.5 mg/dL ಕ್ಕಿಂತ ಹೆಚ್ಚಾದರೆ ಕ್ಕಿಂತ ಮೇಲಿನ ಕ್ಯಾಲ್ಸಿಯಂ ಫಲಿತಾಂಶ ದಾಹ, ಮಲಬದ್ಧತೆ, ದಣಿವು, ಮತ್ತು ಪದೇಪದೇ ಮೂತ್ರವಿಸರ್ಜನೆಗೆ ಕಾರಣವಾಗಬಹುದು; ಅಲ್ಬ್ಯುಮಿನ್ ಅಸಾಮಾನ್ಯವಾಗಿದ್ದರೆ, ಒಟ್ಟು ಕ್ಯಾಲ್ಸಿಯಂ ಮಾತ್ರಕ್ಕಿಂತ ಸರಿಪಡಿಸಿದ ಕ್ಯಾಲ್ಸಿಯಂ ಅಥವಾ ಐಯೊನೈಜ್ಡ್ ಕ್ಯಾಲ್ಸಿಯಂ ಸಾಮಾನ್ಯವಾಗಿ ಹೆಚ್ಚು ಉಪಯುಕ್ತ.
Low potassium below 3.5 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಇರುವ ಕಡಿಮೆ ಪೊಟ್ಯಾಸಿಯಂ ಮೂತ್ರಪಿಂಡದ ಕೇಂದ್ರೀಕರಣ ಸಾಮರ್ಥ್ಯವನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು ಮತ್ತು ಸ್ನಾಯು ದುರ್ಬಲತೆ ಅಥವಾ ಹೃದಯ ಬಡಿತದ ಅಸಮತೋಲನ (ಪಾಲ್ಪಿಟೇಶನ್ಸ್) ಉಂಟುಮಾಡಬಹುದು. ಅದೇ ಸೋಡಿಯಂ-ಪೊಟ್ಯಾಸಿಯಂ-CO2 ಮಾದರಿಯ ಇನ್ನಷ್ಟು ಆಳವಾದ ದೃಷ್ಟಿಗಾಗಿ, ನಮ್ಮ ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಪ್ಯಾನೆಲ್ ವಿವರಣೆ.
PSA ರಾತ್ರಿ ವೇಳೆ ಮೂತ್ರ ವಿಸರ್ಜನೆಗಾಗಿ ಎಚ್ಚರಗೊಳ್ಳುವುದನ್ನು ವಿವರಿಸಬಹುದೇ?
PSA ಪ್ರೋಸ್ಟೇಟ್ಗೆ ಸಂಬಂಧಿಸಿದ ಸುಳಿವು ಆಗಿರಬಹುದು, ಆದರೆ ವ್ಯಕ್ತಿ ಮೂತ್ರವಿಸರ್ಜನೆಗಾಗಿ ಏಳಲು ನಿಖರ ಕಾರಣವನ್ನು ಇದು ಸಾಬೀತುಪಡಿಸುವುದಿಲ್ಲ. ವಯಸ್ಸು, ಪ್ರೋಸ್ಟೇಟ್ ಗಾತ್ರ, ಸೋಂಕು, ಸ್ಖಲನ, ಸೈಕ್ಲಿಂಗ್, ಇತ್ತೀಚಿನ ಉಪಕರಣ/ಪ್ರಕ್ರಿಯೆ, ಮತ್ತು ಕ್ಯಾನ್ಸರ್ ಅಪಾಯ—ಇವೆಲ್ಲವೂ PSA ಅನ್ನು ಹೇಗೆ ಓದಬೇಕು ಎಂಬುದನ್ನು ಬದಲಾಯಿಸುತ್ತವೆ.

ಸಾಮಾನ್ಯವಾಗಿ ವಯಸ್ಸಿಗೆ ಹೊಂದಿಸಿದ PSA ಉಲ್ಲೇಖ ಮಿತಿಗಳು ಸುಮಾರು 40ರ ದಶಕದಲ್ಲಿ <2.5 ng/mL, 50ರ ದಶಕದಲ್ಲಿ <3.5 ng/mL, 60ರ ದಶಕದಲ್ಲಿ <4.5 ng/mL, ಮತ್ತು 70ರ ದಶಕದಲ್ಲಿ <6.5 ng/mL, ಆದರೆ ನಿಖರ ಮಿತಿಗಳ ಬಗ್ಗೆ ವೈದ್ಯರು ಒಪ್ಪಂದಕ್ಕೆ ಬರುವುದಿಲ್ಲ. PSA ವೇಗ (velocity) ಮತ್ತು ಫ್ರೀ PSA ಬಹುಶಃ ಒಂದೇ ಪ್ರತ್ಯೇಕ ಸಂಖ್ಯೆಯಿಗಿಂತ ಹೆಚ್ಚು ಮಹತ್ವದ್ದಾಗಿರಬಹುದು.
PSA ತಪ್ಪು ದಾರಿಗೆ ಕರೆದೊಯ್ಯುವ ಕಾರಣವೆಂದರೆ ನಾಕ್ಟೂರಿಯಾ ಬಹು ಬಾರಿ ಕ್ಯಾನ್ಸರ್ಗಿಂತಲೂ ಸೌಮ್ಯ ವೃದ್ಧಿ (benign enlargement), ಮೂತ್ರಕೋಶದ ಅತಿಸಕ್ರಿಯತೆ, ನಿದ್ರಾ ಅಪ್ನಿಯಾ, ಎಡಿಮಾ, ಅಥವಾ ಡಯಾಬಿಟೀಸ್ನಿಂದ ಬರುತ್ತದೆ. PSA ಇರುವ ಒಬ್ಬ ವ್ಯಕ್ತಿ 2.1 ng/mL ಮತ್ತು ಹೆಚ್ಚಿನ ಪೋಸ್ಟ್-ವಾಯ್ಡ್ ರೆಸಿಡ್ಯುಯಲ್ (post-void residual) ಹೊಂದಿದ್ದರೆ, ಮೂತ್ರ ಸೋಂಕಿನ ನಂತರ PSA ಇರುವ ಮತ್ತೊಬ್ಬ ವ್ಯಕ್ತಿಗಿಂತ ಹೆಚ್ಚು ಅಡ್ಡಿಪಡಿಸುವಿಕೆ (obstruction) ಇರಬಹುದು. 5.0 ng/mL ಕ್ಕಿಂತ ಕಡಿಮೆ ಮೂತ್ರ ಸೋಂಕಿನ ನಂತರ.
PSA ಪರಿಶೀಲಿಸಲಾಗುತ್ತಿದ್ದರೆ, ಸಾಧ್ಯವಾದಷ್ಟು ಸ್ಖಲನ ಮತ್ತು ದೀರ್ಘ ಸೈಕ್ಲಿಂಗ್ ಅನ್ನು ತಪ್ಪಿಸಿ, ಮತ್ತು ಮೂತ್ರ ಸೋಂಕು ಅಥವಾ ಕ್ಯಾಥೆಟರೈಸೇಶನ್ ನಂತರ ಪರೀಕ್ಷೆಯನ್ನು ಮುಂದೂಡಿ. ನಮ್ಮ 48 ಗಂಟೆಗಳೊಳಗೆ ಅನೇಕ ಲ್ಯಾಬ್ ಪೋರ್ಟಲ್ಗಳು ನೀಡದ ವಯಸ್ಸಿನ ಸಂದರ್ಭವನ್ನು PSA ಶ್ರೇಣಿ ಮಾರ್ಗದರ್ಶಿ ನೀಡುತ್ತದೆ.
ರಾತ್ರಿ ವೇಳೆ ಪದೇಪದೇ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಸಂಬಂಧಿಸಿದ ಯಾವ ಔಷಧಿ ಪರಿಣಾಮಗಳು ರಾತ್ರಿ ಲ್ಯಾಬ್ಗಳಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ?
ಔಷಧಿಯಿಂದ ಉಂಟಾಗುವ ನಾಕ್ಟೂರಿಯಾ ಸಾಮಾನ್ಯ, ಮತ್ತು ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಯಾಂತ್ರಿಕತೆಯನ್ನು ತೋರಿಸುತ್ತವೆ. ಡೈಯುರೇಟಿಕ್ಸ್ ಸೋಡಿಯಂ ಮತ್ತು ಪೊಟ್ಯಾಸಿಯಂ ಅನ್ನು ಬದಲಾಯಿಸುತ್ತವೆ, SGLT2 ಔಷಧಿಗಳು ಮೂತ್ರದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ನಷ್ಟ ಉಂಟುಮಾಡುತ್ತವೆ, ಲಿಥಿಯಂ ಮೂತ್ರದ ಸಾಂದ್ರತೆಯನ್ನು ಹಾಳುಮಾಡಬಹುದು, ಮತ್ತು ಡೆಸ್ಮೋಪ್ರೆಸಿನ್ ಸೋಡಿಯಂ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.

ಫುರೋಸೆಮೈಡ್ ಮುಂತಾದ ಲೂಪ್ ಡೈಯುರೇಟಿಕ್ಸ್ ಅನ್ನು ತಡವಾಗಿ ತೆಗೆದುಕೊಂಡರೆ ರಾತ್ರಿ ಮೂತ್ರವಿಸರ್ಜನೆ ಉಂಟಾಗಬಹುದು, ಆದರೆ ಡೋಸ್ ಅನ್ನು ಸರಿಸುವುದು ಹೃದಯ ವೈಫಲ್ಯದಲ್ಲಿ ಯಾವಾಗಲೂ ಸುರಕ್ಷಿತವಲ್ಲ. ಥಿಯಾಜೈಡ್ಸ್ ಸೋಡಿಯಂ ಅನ್ನು ಕೆಳಗೆ ತರುವಂತೆ ಮಾಡಬಹುದು 135 mmol/L ಅಥವಾ ಪೊಟ್ಯಾಸಿಯಂ ಅನ್ನು ಕೆಳಗೆ ತರುವಂತೆ ಮಾಡಬಹುದು 3.5 mmol/L, ಮತ್ತು ಆ ಅಸಾಮಾನ್ಯತೆಗಳು ನಾಕ್ಟೂರಿಯಾ ಸ್ವತಃಕ್ಕಿಂತ ಹೆಚ್ಚು ಅಪಾಯಕಾರಿ ಆಗಬಹುದು.
SGLT2 ನಿರೋಧಕಗಳು ಉದ್ದೇಶಪೂರ್ವಕವಾಗಿ ಮೂತ್ರಪಿಂಡಗಳು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಹೊರಹಾಕುವಂತೆ ಮಾಡುತ್ತವೆ, ಆದ್ದರಿಂದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸುಧಾರಿಸುತ್ತಿದ್ದರೂ ಮೂತ್ರದ ಗ್ಲೂಕೋಸ್ ಧನಾತ್ಮಕವಾಗಿಯೇ ಉಳಿಯಬಹುದು. ದ್ರವ ಸೇವನೆ ಕಡಿಮೆ ಇದ್ದರೆ ಮೊದಲ 1–4 ವಾರಗಳು ಹೆಚ್ಚು ಮೂತ್ರವಿಸರ್ಜನೆ, ಜನನಾಂಗದ ಕಿರಿಕಿರಿ, ಮತ್ತು ನಿರ್ಜಲೀಕರಣದ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸಬಹುದು ಎಂದು ನಾನು ರೋಗಿಗಳಿಗೆ ಎಚ್ಚರಿಸುತ್ತೇನೆ.
ಲಿಥಿಯಂ ಎಂಬುದು ನಾನು ತಪ್ಪಿಸಿಕೊಳ್ಳಲು ಬಯಸದ ಕ್ಲಾಸಿಕ್ ಔಷಧಿ. ಲಿಥಿಯಂ ಮಟ್ಟದ ಗುರಿ ಸಾಮಾನ್ಯವಾಗಿ 0.6–1.2 mmol/L, ಆದರೆ ಔಷಧೀಯ ಮಟ್ಟಗಳಲ್ಲಿಯೂ ನೆಫ್ರೋಜೆನಿಕ್ ಡಯಾಬಿಟಿಸ್ ಇನ್ಸಿಪಿಡಸ್ ಸಂಭವಿಸಬಹುದು; ಡೋಸ್ ಬದಲಾವಣೆಗಳ ನಂತರ ಯಾವ ಯಾವ ಪರೀಕ್ಷೆಗಳನ್ನು ಪುನರಾವರ್ತಿಸಬೇಕು ಎಂಬುದನ್ನು ನಮ್ಮ ಔಷಧಿ ಮಾನಿಟರಿಂಗ್ ಮಾರ್ಗದರ್ಶಿ ಒಳಗೊಂಡಿದೆ.
BNP ಮತ್ತು ಆಲ್ಬ್ಯುಮಿನ್ ಯಾವಾಗ ರಾತ್ರಿ ವೇಳೆ ದ್ರವ ಬದಲಾವಣೆಗಳನ್ನು ಸೂಚಿಸುತ್ತವೆ?
BNP, NT-proBNP, ಆಲ್ಬ್ಯುಮಿನ್, ಮೂತ್ರಪಿಂಡ ಪರೀಕ್ಷೆಗಳು ಮತ್ತು ಯಕೃತ್ ಸೂಚಕಗಳು ಹೆಚ್ಚುವರಿ ಕುಡಿಯುವಿಕೆಯಿಂದ ಅಲ್ಲದೆ ದ್ರವವನ್ನು ಮರುಹಂಚಿಕೆ ಮಾಡುವುದರಿಂದ ಉಂಟಾಗುವ ನಾಕ್ಟೂರಿಯಾವನ್ನು ತೋರಿಸಬಹುದು. ಈ ಮಾದರಿ ಸಾಮಾನ್ಯವಾಗಿ ಮಲಗಿದಾಗ ಮೂತ್ರ ಉತ್ಪಾದನೆ ಹೆಚ್ಚಾಗುವಾಗ ಮತ್ತು ರಾತ್ರಿ ಪಾದದ ಊತ ಕಡಿಮೆಯಾಗುವಾಗ ಕಾಣಿಸುತ್ತದೆ.

BNP ಕೆಳಗೆ ಇದ್ದರೆ 100 pg/mL ಅನೇಕ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಹತ್ವದ ಹೃದಯ ವೈಫಲ್ಯ ಕಡಿಮೆ ಸಾಧ್ಯ, ಆದರೆ ಹೆಚ್ಚಿನ ಮೌಲ್ಯಗಳಿಗೆ ವಯಸ್ಸು, ಮೂತ್ರಪಿಂಡ ಕಾರ್ಯ ಮತ್ತು ಲಕ್ಷಣಗಳಿಂದ ಸಂದರ್ಭ ತಿಳಿದುಕೊಳ್ಳಬೇಕು. NT-proBNP ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ 75 ಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಸ್ಥಿರ ಹೊರರೋಗಿಗಳಲ್ಲಿ 125 pg/mL ಕೆಳಗೆ ಕಡಿಮೆ ಅಪಾಯವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಆದರೆ ತುರ್ತು ಆರೈಕೆ ಕಟ್ಆಫ್ಗಳು ಹೆಚ್ಚು.
ಅಲ್ಬುಮಿನ್ ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 3.5–5.0 g/dL. ಕಡಿಮೆ ಆಲ್ಬ್ಯುಮಿನ್ ದಿನದ ವೇಳೆ ದ್ರವವನ್ನು ಕಣಜಗಳಿಗೆ ಸರಿಸಲು ಅವಕಾಶ ಕೊಡುತ್ತದೆ, ನಂತರ ರಾತ್ರಿ ರಕ್ತಸಂಚಾರಕ್ಕೆ ಮರಳಿ ಬಂದು, ಮಲಗುವ ಸಮಯದ ನಂತರ ಮೂತ್ರದ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಒಂದು ಪ್ರಾಯೋಗಿಕ ಸುಳಿವು: ಸಾಕ್ಸ್ಗಳು ಸಂಜೆ 6 ಗಂಟೆ. ಮತ್ತು ರಾತ್ರಿಯ ಮೂತ್ರವಿಸರ್ಜನೆ (ನಾಕ್ಟೂರಿಯಾ) 2 ಗಂಟೆ ಮೊದಲು ಗರಿಷ್ಠವಾಗುತ್ತದೆ ಬೆಳಿಗ್ಗೆ 2 ಗಂಟೆ., ನನಗೆ ಎಡಿಮಾ (ಊತ) ದೇಹವಿಜ್ಞಾನ ನೆನಪಾಗುತ್ತದೆ. ನಮ್ಮ BNP ರಕ್ತ ಪರೀಕ್ಷೆ ಲೇಖನವು ಹೃದಯದ ಒತ್ತಡದ ಸೂಚಕಗಳನ್ನು ಕೇವಲ ಒಂದೇ ಕಾರಣವಾಗಿ ಅಲ್ಲ, ಮೂತ್ರಪಿಂಡದ ಫಲಿತಾಂಶಗಳೊಂದಿಗೆ ಏಕೆ ಅರ್ಥೈಸಬೇಕು ಎಂಬುದನ್ನು ವಿವರಿಸುತ್ತದೆ.
ಥೈರಾಯ್ಡ್, ಕಾರ್ಟಿಸೋಲ್ ಅಥವಾ ನಿದ್ರೆ ಹಾರ್ಮೋನುಗಳು ಈ ಪ್ಯಾನೆಲ್ನಲ್ಲಿ ಇರಬೇಕೇ?
ನಾಕ್ಟೂರಿಯಾ ತೂಕ ಬದಲಾವಣೆ, ಹೃದಯ ಬಡಿತ ಹೆಚ್ಚಾಗುವುದು (ಪಾಲ್ಪಿಟೇಶನ್ಸ್), ದಣಿವು, ಬಿಸಿಗೆ ಅಸಹನೆ, ಅಥವಾ ನಿದ್ರೆ ಅಸ್ತವ್ಯಸ್ತವಾಗುವುದರೊಂದಿಗೆ ಬಂದಾಗ TSH ಮತ್ತು ಆಯ್ದ ಹಾರ್ಮೋನ್ ಪರೀಕ್ಷೆಗಳು ಸಹಾಯ ಮಾಡಬಹುದು. TSH ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 0.4–4.0 mIU/L, ಎಂದು ಅರ್ಥೈಸಲಾಗುತ್ತದೆ, ಆದರೆ ಪ್ರಯೋಗಾಲಯ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯ ಶ್ರೇಣಿಗಳು ಭಿನ್ನವಾಗಿರುತ್ತವೆ.

ಹೈಪರ್ಥೈರಾಯ್ಡಿಸಮ್ (ಥೈರಾಯ್ಡ್ ಹೆಚ್ಚು ಕೆಲಸ ಮಾಡುವುದು) ದಾಹ ಹೆಚ್ಚಿಸಬಹುದು, ಕರುಳಿನ ಚಲನೆಯ ಆವೃತ್ತಿ ಹೆಚ್ಚಿಸಬಹುದು, ಆತಂಕ ಹೆಚ್ಚಿಸಬಹುದು, ಮತ್ತು ನಿದ್ರೆಯ ತುಂಡಾಗುವಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು; ರೋಗಿಗಳು ಎಚ್ಚರಗೊಳ್ಳುವುದನ್ನು ಮೂತ್ರಕೋಶದ ತೊಂದರೆ ಎಂದು ಅರ್ಥೈಸಬಹುದು. ಸ್ವತಃ ಸ್ವಲ್ಪ ಕಡಿಮೆ TSH ಗಿಂತ, ಹೆಚ್ಚಿನ ಫ್ರೀ T4 ಜೊತೆಗೆ ಕಡಿಮೆ TSH ಹೆಚ್ಚು ಬಲವಾದ ಸೂಚನೆ.
ಬೆಳಗಿನ ಕಾರ್ಟಿಸೋಲ್ ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 5–25 µg/dL, ರಲ್ಲಿ ಎಲ್ಲೋ ಇಳಿಯುತ್ತದೆ, ಆದರೆ ಈ ಶ್ರೇಣಿ ವಿಧಾನಾಧಾರಿತವಾಗಿದ್ದು ನಾಕ್ಟೂರಿಯಾದ ಸರಳ ಸ್ಕ್ರೀನಿಂಗ್ ಅಲ್ಲ. ವಿವರಿಸಲಾಗದ ಕಡಿಮೆ ಸೋಡಿಯಂ, ಕಡಿಮೆ ರಕ್ತದೊತ್ತಡ, ಸ್ಟೆರಾಯ್ಡ್ ಬಳಕೆಯ ಸಂಪರ್ಕ, ಅಥವಾ ಸ್ಪಷ್ಟವಾದ ದಣಿವು ಇಂತಹ ಸುಳಿವುಗಳಿದ್ದಾಗ ನಾನು ಕಾರ್ಟಿಸೋಲ್ ಪರೀಕ್ಷೆಯನ್ನು ಬಳಸುತ್ತೇನೆ.
ಸ್ಲೀಪ್ ಅಪ್ನಿಯಾ ದೊಡ್ಡ ಗಮನ ತಪ್ಪುವ ವಿಷಯ, ಏಕೆಂದರೆ ಇದು ರಾತ್ರಿಯ ವೇಳೆ ಸೋಡಿಯಂ ಹೊರಹಾಕುವಿಕೆಯನ್ನು (ನಾಕ್ಟರ್ನಲ್ ನ್ಯಾಟ್ರಿಯೂರಿಸಿಸ್) ಉಂಟುಮಾಡಬಹುದು, ಆದರೆ ರಕ್ತ ಪರೀಕ್ಷೆಯಲ್ಲಿ ದೊಡ್ಡ ಅಸಾಮಾನ್ಯತೆ ಕಾಣಿಸದೇ ಇರಬಹುದು. ಜೋರಾಗಿ ಗೊರಕೆ, ಸಾಕ್ಷ್ಯವಾಗಿ ಉಸಿರಾಟ ನಿಲ್ಲುವಿಕೆ, ಅಥವಾ ಬೆಳಗಿನ ತಲೆನೋವುಗಳಿದ್ದರೆ, ನಮ್ಮ ಥೈರಾಯ್ಡ್ ಪ್ಯಾನೆಲ್ ಮಾರ್ಗದರ್ಶಿಯನ್ನು ಕೆಲಸದ ಭಾಗಗಳಲ್ಲಿ ಒಂದಷ್ಟೇ; ನಿದ್ರೆ ಮೌಲ್ಯಮಾಪನ ಇನ್ನಷ್ಟು ಮಹತ್ವದ್ದಾಗಿರಬಹುದು.
ನಾಕ್ಟೂರಿಯಾ ರಕ್ತ ಪರೀಕ್ಷೆಯೊಂದಿಗೆ ಮೂತ್ರ ಪರೀಕ್ಷೆಯನ್ನು ಏಕೆ ಜೋಡಿಸಬೇಕು?
ಮೂತ್ರ ಪರೀಕ್ಷೆ (ಯೂರಿನಾಲಿಸಿಸ್) ಮತ್ತು ಮೂತ್ರ ACR (ಆಲ್ಬ್ಯುಮಿನ್-ಟು-ಕ್ರಿಯಾಟಿನಿನ್ ಅನುಪಾತ) ಸಾಮಾನ್ಯವಾಗಿ ನಾಕ್ಟೂರಿಯಾದ ರಕ್ತ ಪರೀಕ್ಷೆಯನ್ನು ಅರ್ಥೈಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ರಕ್ತ ಫಲಿತಾಂಶಗಳು ದೇಹವ್ಯಾಪಿ ಕಾರಣಗಳನ್ನು ತೋರಿಸುತ್ತವೆ, ಆದರೆ ಮೂತ್ರ ಫಲಿತಾಂಶಗಳು ಗ್ಲೂಕೋಸ್ ಸೋರಿಕೆ, ಪ್ರೋಟೀನ್ ಲೀಕ್, ಸೋಂಕಿನ ಸುಳಿವುಗಳು, ಸಾಂದ್ರತೆ ಸಾಮರ್ಥ್ಯ, ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಫಿಲ್ಟ್ರೇಷನ್ ಒತ್ತಡವನ್ನು ತೋರಿಸುತ್ತವೆ.

ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವ (ಯೂರಿನ್ ಸ್ಪೆಸಿಫಿಕ್ ಗ್ರಾವಿಟಿ) ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 1.005–1.030. ರಷ್ಟಿರುತ್ತದೆ. ರಾತ್ರಿ ದ್ರವ ನಿರ್ಬಂಧದ ನಂತರ ತುಂಬಾ ದ್ರವೀಕೃತ ಮಾದರಿ ಸಾಂದ್ರತೆ ಸಾಮರ್ಥ್ಯ ಹಾನಿಯಾಗಿರುವುದನ್ನು ಸೂಚಿಸಬಹುದು; ಆದರೆ ತುಂಬಾ ಸಾಂದ್ರ ಮಾದರಿ ನಿರ್ಜಲೀಕರಣ ಅಥವಾ ಹೆಚ್ಚಿನ ದ್ರವ್ಯಭಾರ (ಸೋಲ್ಯೂಟ್ ಲೋಡ್) ಕಡೆ ತೋರಿಸಬಹುದು.
ಸಾಮಾನ್ಯ ಸೀರಮ್ ಗ್ಲೂಕೋಸ್ ಇದ್ದರೂ ಮೂತ್ರ ಗ್ಲೂಕೋಸ್ ಕಾಣಿಸಬಹುದು; ಇದು SGLT2 ಔಷಧ ಅಥವಾ ಮೂತ್ರಪಿಂಡದ ಗ್ಲೈಕೋಸೂರಿಯಾದಿಂದ ಆಗಿರಬಹುದು. ಗ್ಲೂಕೋಸ್ ಮೇಲಿರುವಾಗ ಮೂತ್ರ ಕೀಟೋನ್ಸ್, ವಾಂತಿ ಮನಸ್ಸಾಗುವುದು, ಹೊಟ್ಟೆ ನೋವು, ಅಥವಾ ವೇಗವಾದ ಉಸಿರಾಟ ಬೇರೆ ಮತ್ತು ಹೆಚ್ಚು ತುರ್ತು ಮಾದರಿ. 250 mg/dL ಕ್ಕಿಂತ ಹೆಚ್ಚು, nausea, abdominal pain, or rapid breathing is a different and more urgent pattern.
ಮೂತ್ರ ACR ನನ್ನ ಮೆಚ್ಚಿನ ಆರಂಭಿಕ ಎಚ್ಚರಿಕೆ ಪರೀಕ್ಷೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ, ಏಕೆಂದರೆ ACR 30–300 mg/g ಪ್ರಮುಖ ಕ್ರಿಯಾಟಿನಿನ್ ಬದಲಾವಣೆಗಳಿಗಿಂತ ಮುಂಚಿತವಾಗಿಯೇ ಕಾಣಿಸಬಹುದು. ಡಿಪ್ಸ್ಟಿಕ್ ಮತ್ತು ಮೈಕ್ರೋಸ್ಕೋಪಿ ಸಂದರ್ಭದ ಸಂಪೂರ್ಣ ವಿವರ ಬೇಕೆಂದು ಬಯಸುವ ಓದುಗರಿಗಾಗಿ, ನಮ್ಮ ರಕ್ತದೊತ್ತಡ (ಹೈಪರ್ಟೆನ್ಷನ್) ಅಥವಾ ಮಧುಮೇಹ ಇರುವ ಪುರುಷರು ಮೂತ್ರ ಅಲ್ಬುಮಿನ್ ಮತ್ತು ಮೂತ್ರಪರೀಕ್ಷೆ (ಯೂರಿನಾಲಿಸಿಸ್) ಕೂಡ ಪರಿಶೀಲಿಸಬೇಕು; ಈ ಲೇಖನ ರಕ್ತ ಪರೀಕ್ಷೆಗಳ ಮೇಲೆ ಕೇಂದ್ರೀಕೃತವಾಗಿದ್ದರೂ, ರಕ್ತ ಪರೀಕ್ಷೆಗಳಲ್ಲಿ ಕಾಣಿಸದ ವಿಷಯಗಳನ್ನು ಒಳಗೊಂಡಿದೆ.
ವಯಸ್ಸನ್ನು ಆರೋಪಿಸುವ ಮೊದಲು ಲ್ಯಾಬ್ಗಳನ್ನು ಯಾವಾಗ ಸಮಯಮಾಡಬೇಕು?
ಊಟ, ವ್ಯಾಯಾಮ, ದೇಹದ ನೀರಿನ ಮಟ್ಟ (ಹೈಡ್ರೇಶನ್), ಲೈಂಗಿಕತೆ, ಸೈಕ್ಲಿಂಗ್ ಮತ್ತು ಔಷಧಿಯ ಸಮಯದೊಂದಿಗೆ ಗ್ಲೂಕೋಸ್, ಸೋಡಿಯಂ, ಕ್ರಿಯಾಟಿನಿನ್, PSA ಮತ್ತು ಮೂತ್ರದ ಸಾಂದ್ರತೆ ಎಲ್ಲವೂ ಬದಲಾಗಬಹುದು; ಆದ್ದರಿಂದ ಸಮಯ ಮಹತ್ವದ್ದಾಗಿದೆ. ಹೆಚ್ಚು ಸ್ವಚ್ಛವಾದ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಮರು ಪರೀಕ್ಷೆ ಮಾಡುವುದು ತಪ್ಪು ಲೇಬಲ್ ತಪ್ಪಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.

ಉಪವಾಸ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳು ಹೆಚ್ಚು ಇರುವ ಮೆಟಾಬಾಲಿಕ್ ಪ್ಯಾನೆಲ್ಗಳಿಗಾಗಿ, 8–12 ಗಂಟೆಗಳು ಉಪವಾಸವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ; ಆದರೆ ನಿಮ್ಮ ವೈದ್ಯರು ಬೇರೆ ರೀತಿಯಾಗಿ ಹೇಳದಿದ್ದರೆ ನೀರು ಅನುಮತಿಸಲಾಗಿದೆ. ದೇಹ ನಿರ್ಜಲೀಕರಣ (ಡಿಹೈಡ್ರೇಶನ್) ಆಲ್ಬುಮಿನ್, ಕ್ಯಾಲ್ಸಿಯಂ, ಸೋಡಿಯಂ, BUN ಮತ್ತು ಹೆಮಾಟೋಕ್ರಿಟ್ ಅನ್ನು ತಪ್ಪಾಗಿ ಹೆಚ್ಚಿಸಬಹುದು.
ಫಲಿತಾಂಶವನ್ನು ಅತಿಯಾಗಿ “ಓವರ್-ಕ್ಲೀನ್” ಮಾಡಬೇಡಿ. ನಾಕ್ಟೂರಿಯಾ ತಡವಾದ ಊಟಗಳು, ಮದ್ಯಪಾನ ಅಥವಾ ಹೊಸ ಔಷಧಿಯ ನಂತರ ಆಗುತ್ತಿದ್ದರೆ, ಅಸಾಮಾನ್ಯವಾಗಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪಾಲಿಸಿದ ದಿನ ತೆಗೆದ ಪರಿಪೂರ್ಣ ಉಪವಾಸ ಮಾದರಿಗಿಂತ ನೈಜ ಜಗತ್ತಿನ ಮಾದರಿಯೇ ಹೆಚ್ಚು ಉಪಯುಕ್ತವಾಗಿರಬಹುದು.
PSA ಅನ್ನು ಉತ್ತಮವಾಗಿ ಮರುಪರೀಕ್ಷೆ ಮಾಡುವುದು ವೀರ್ಯಸ್ರಾವ (ejaculation) ತಪ್ಪಿಸಿ ಮತ್ತು ಸುಮಾರು 48 ಗಂಟೆಗಳೊಳಗೆ ಸಾಧ್ಯವಾದಾಗ. ನಮ್ಮ ಉಪವಾಸದಲ್ಲಿರುವುದು vs ಉಪವಾಸದಲ್ಲಿರದಿರುವುದು ಮಾರ್ಗದರ್ಶಿ ಯಾವ ಸೂಚಕಗಳು ನಿಜವಾಗಿಯೂ ಬದಲಾಗುತ್ತವೆ ಮತ್ತು ಯಾವವು ಬಹುತೇಕ ಬದಲಾಗುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ವಿವರಿಸುತ್ತದೆ.
ಮುಖ್ಯ ಕಾರಣಗಳನ್ನು ಬೇರ್ಪಡಿಸುವ ಲ್ಯಾಬ್ ಮಾದರಿಗಳು ಯಾವುವು?
ನಾಕ್ಟೂರಿಯಾ ಲ್ಯಾಬ್ಗಳು ಪ್ರತ್ಯೇಕವಾಗಿ ಒಂದೇ “ಫ್ಲ್ಯಾಗ್” ಗಿಂತ ಮಾದರಿಗಳಾಗಿ (patterns) ನೋಡಿದರೆ ಉತ್ತಮವಾಗಿ ಕೆಲಸ ಮಾಡುತ್ತವೆ. ಮೂತ್ರ ಗ್ಲೂಕೋಸ್ ಜೊತೆಗೆ ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ಇದ್ದರೆ ಆಸ್ಮೋಟಿಕ್ ಡೈಯೂರಿಸಿಸ್ ಸೂಚಿಸುತ್ತದೆ; ಕಡಿಮೆ ಸಾಂದ್ರತೆಯ ಮೂತ್ರದೊಂದಿಗೆ ಹೆಚ್ಚಿನ ಸೋಡಿಯಂ ಇದ್ದರೆ ನೀರಿನ ಸಮತೋಲನ ಸಮಸ್ಯೆ ಸೂಚಿಸುತ್ತದೆ; ಎಡಿಮಾ (ಉಬ್ಬರ) ಜೊತೆಗೆ ಹೆಚ್ಚಿನ BNP ಇದ್ದರೆ ರಾತ್ರಿ ವೇಳೆ ದ್ರವ ಮರುಹಂಚಿಕೆ (nocturnal fluid redistribution) ಸೂಚಿಸುತ್ತದೆ.

ಒಂದೇ ಕ್ರಿಯಾಟಿನಿನ್ 1.25 mg/dL ಸ್ನಾಯುಬಲ ಹೆಚ್ಚಿರುವ ವ್ಯಕ್ತಿಗೆ ಸಾಮಾನ್ಯವಾಗಿರಬಹುದು; ಆದರೆ ದುರ್ಬಲ/ಕಮಜೋರ ವಯಸ್ಸಾದ ಹಿರಿಯರಿಗೆ ಅಸಾಮಾನ್ಯವಾಗಿರಬಹುದು. ಒಂದೇ ಸೋಡಿಯಂ 133 mmol/L ನಲ್ಲಿ ಸ್ಥಿರವಾಗಿ ಇರುವ ಹೊರರೋಗಿ ಸಾಮಾನ್ಯವಾಗಿ ಔಷಧಿಯಿಂದ ಸಂಬಂಧಿತವಾಗಿರಬಹುದು, ಹಾರ್ಮೋನ್ ಸಂಬಂಧಿತವಾಗಿರಬಹುದು, ಅಥವಾ ಹೃದಯ ಅಥವಾ ಮೂತ್ರಪಿಂಡ ರೋಗಗಳಿಂದ ಉಂಟಾಗುವ ದ್ರವ-ಸಾಂದ್ರತೆಯ (dilutional) ಪರಿಣಾಮವಾಗಿರಬಹುದು.
ಇಲ್ಲಿ ಟ್ರೆಂಡ್ಗಳು (trends) ನಿಜವಾಗಿ ಮೌಲ್ಯ ತೋರಿಸುತ್ತವೆ. eGFR 92 ರಿಂದ 68 ಗೆ 18 ತಿಂಗಳ ಅವಧಿಯಲ್ಲಿ ಇಳಿದರೆ, ಮತ್ತು ACR 12 ರಿಂದ 75 mg/g ಗೆ, ಏರಿದರೆ, ನಿರ್ಜಲೀಕೃತ ದಿನದಲ್ಲಿ ಒಂದೇ ಗಡಿ-ಮಟ್ಟದ eGFR ಬಗ್ಗೆ ನಾನು ಹೆಚ್ಚು ಚಿಂತಿಸುತ್ತೇನೆ—ಅಸಾಮಾನ್ಯವಾಗಿ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪಾಲಿಸಿದ ದಿನದ ಒಂದೇ ಗಡಿ-ಮಟ್ಟದ eGFR ಬಗ್ಗೆ ನಾನು ಚಿಂತಿಸುವುದಕ್ಕಿಂತ.
ಬಳಕೆದಾರರು ಅವನ್ನು ಅಪ್ಲೋಡ್ ಮಾಡಿದಾಗ PIYA.AI ಪ್ರಸ್ತುತ ಮತ್ತು ಹಿಂದಿನ ವರದಿಗಳನ್ನು ಹೋಲಿಸುತ್ತದೆ; ಇದರಿಂದ ಶಬ್ದ (noise) ಮತ್ತು ದಿಕ್ಕು (direction) ಬೇರ್ಪಡಿಸಲು ಸಹಾಯವಾಗುತ್ತದೆ. ನಮ್ಮ ರಕ್ತ ಪರೀಕ್ಷೆಯ ವ್ಯತ್ಯಾಸ ಲೇಖನವು 5% ಬದಲಾವಣೆ ಮತ್ತು 40% ಬದಲಾವಣೆಗಳನ್ನು ಒಂದೇ ರೀತಿಯಾಗಿ ಏಕೆ ಪರಿಗಣಿಸಬಾರದು ಎಂಬುದನ್ನು ತೋರಿಸುತ್ತದೆ.
ರಾತ್ರಿ ವೇಳೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಯಾವಾಗ ಅದೇ ದಿನದ ವೈದ್ಯಕೀಯ ಸಮಸ್ಯೆಯಾಗಿರುತ್ತದೆ?
ರಾತ್ರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಅದೇ ದಿನದ ಆರೈಕೆ ಬೇಕಾಗುತ್ತದೆ—ಅದು ತುಂಬಾ ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್, ತೀವ್ರ ದಾಹ, ಗೊಂದಲ, ಜ್ವರ, ಪಕ್ಕದ ನೋವು, ಮೂತ್ರದಲ್ಲಿನ ರಕ್ತ, ಹೊಸ ಕಾಲಿನ ಊತ, ಉಸಿರಾಟದ ಕಷ್ಟ, ಅಥವಾ ಸುರಕ್ಷಿತ ವ್ಯಾಪ್ತಿಯ ಹೊರಗಿನ ಸೋಡಿಯಂ ಜೊತೆಯಲ್ಲಿದ್ದರೆ. ಈ ಮಾದರಿಗಳೊಂದಿಗೆ ವಾರಗಳ ಕಾಲ ಕಾಯಬೇಡಿ.

ರ್ಯಾಂಡಮ್ ಗ್ಲೂಕೋಸ್ ಮೇಲಿನ 300 mg/dL ವಾಂತಿ, ಕೀಟೋನ್ಸ್, ತೂಕ ಇಳಿಕೆ, ಅಥವಾ ವೇಗವಾದ ಉಸಿರಾಟದೊಂದಿಗೆ ಅಪಾಯಕಾರಿ ಮೆಟಾಬಾಲಿಕ್ ಡಿಕಂಪೆನ್ಸೇಶನ್ ಸೂಚಿಸಬಹುದು. ತಿಳಿದ ಡಯಾಬಿಟಿಸ್ ಇಲ್ಲದವರಲ್ಲಿಯೂ ಈ ರೀತಿಯಾಗಿ ಕಾಣಿಸಬಹುದು—ವಿಶೇಷವಾಗಿ ಸೋಂಕು ಅಥವಾ ಸ್ಟೆರಾಯ್ಡ್ ಚಿಕಿತ್ಸೆ ನಂತರ.
ಸೋಡಿಯಂ 125 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಅಥವಾ ಮೇಲಿರುವಾಗ 155 mmol/L ಮೆದಳಿಗೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಮತ್ತು ಆನ್ಲೈನ್ ಸಲಹೆಯಿಂದ ನಿರ್ವಹಿಸಬಾರದು. ಹೊಸ ಗೊಂದಲ, ಸೆಜರ್, ತೀವ್ರ ದುರ್ಬಲತೆ, ಅಥವಾ ಮೂರ್ಚೆ ಬಂದರೆ ನಿಖರ ಸಂಖ್ಯೆಯೇನಿದ್ದರೂ ಪರಿಸ್ಥಿತಿ ತುರ್ತು.
ಬೆನ್ನಿನ ನೋವಿನೊಂದಿಗೆ ಜ್ವರ, ಮೂತ್ರ ಉತ್ಪಾದನೆ ಕಡಿಮೆಯಾಗುವುದು, ಅಥವಾ ಕ್ರಿಯಾಟಿನಿನ್ ವೇಗವಾಗಿ ಏರಿಕೆಯಾಗುವುದು ಮೂತ್ರಪಿಂಡದ ಸೋಂಕು ಅಥವಾ ಅಡ್ಡಿಪಡಿಸುವಿಕೆಯನ್ನು ಸೂಚಿಸಬಹುದು. ನಮ್ಮ ನಿರ್ಣಾಯಕ ಪ್ರಯೋಗಾಲಯ ಮೌಲ್ಯಗಳು ಯಾವ ಫಲಿತಾಂಶಗಳಿಗೆ ಸಾಮಾನ್ಯ ಫಾಲೋ-ಅಪ್ಗಿಂತ ತಕ್ಷಣ ಸಂಪರ್ಕ ಅಗತ್ಯವಿರುತ್ತದೆ ಎಂಬುದನ್ನು ಈ ಮಾರ್ಗದರ್ಶಿ ವಿವರಿಸುತ್ತದೆ.
ನಾಕ್ಟೂರಿಯಾ ಸಂಬಂಧಿತ ಲ್ಯಾಬ್ ಮಾದರಿಗಳನ್ನು Kantesti AI ಹೇಗೆ ಅರ್ಥೈಸುತ್ತದೆ
Kantesti AI ಗ್ಲೂಕೋಸ್, HbA1c, ಕ್ರಿಯಾಟಿನಿನ್, eGFR, BUN, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ಸ್, ಕ್ಯಾಲ್ಸಿಯಂ, PSA, BNP, ಆಲ್ಬ್ಯುಮಿನ್, ಥೈರಾಯ್ಡ್ ಸೂಚಕಗಳು, ಮೂತ್ರ ACR, ಮತ್ತು ಔಷಧಿ-ಅಪಾಯ ಮಾದರಿಗಳನ್ನು ಒಟ್ಟಿಗೆ ಓದಿ ನಾಕ್ಟೂರಿಯಾ ಸಂಬಂಧಿತ ಲ್ಯಾಬ್ಗಳನ್ನು ಅರ್ಥೈಸುತ್ತದೆ. ನಮ್ಮ ಪ್ಲಾಟ್ಫಾರ್ಮ್ ಸುಮಾರು 60 ಸೆಕೆಂಡುಗಳಲ್ಲಿ Kantesti.

Kantesti ಅನ್ನು ಹೆಚ್ಚು ಬಳಸಲಾಗುತ್ತದೆ ಬಳಕೆದಾರರೊಂದಿಗೆ ಅಡ್ಡಲಾಗಿ 127+ ದೇಶಗಳು ಮತ್ತು 75+ ಭಾಷೆಗಳು, ಆದ್ದರಿಂದ ನಮ್ಮ ನ್ಯೂರಲ್ ನೆಟ್ವರ್ಕ್ ಜನರನ್ನು ಗೊಂದಲಗೊಳಿಸುವ ಘಟಕ ವ್ಯತ್ಯಾಸಗಳನ್ನು ನೋಡುತ್ತದೆ: mg/dL ವಿರುದ್ಧ mmol/L, ng/mL ವಿರುದ್ಧ µg/L, ಮತ್ತು ವಯಸ್ಸಿಗೆ ಹೊಂದಿಸಿದ ಉಲ್ಲೇಖ ವ್ಯಾಪ್ತಿಗಳು. PSA, ಗ್ಲೂಕೋಸ್, ಅಥವಾ ಕ್ರಿಯಾಟಿನಿನ್ ಅನ್ನು ವಿಭಿನ್ನ ಲ್ಯಾಬ್ಗಳ ನಡುವೆ ಹೋಲಿಸುವಾಗ ಇದು ಮಹತ್ವದ್ದಾಗಿದೆ.
ನಮ್ಮ ಕ್ಲಿನಿಕಲ್ ಮಾನದಂಡಗಳನ್ನು ಪರಿಶೀಲಿಸಲಾಗುತ್ತದೆ ವೈದ್ಯಕೀಯ ದೃಢೀಕರಣ ಪ್ರಕ್ರಿಯೆಗಳು, ಮತ್ತು ನಮ್ಮ AI ಫ್ಲ್ಯಾಗ್ ಮಾಡಿದ ಮೌಲ್ಯವನ್ನು ರೋಗನಿರ್ಣಯವಾಗಿ ಪರಿಗಣಿಸುವುದಿಲ್ಲ. ಕ್ಯಾಲ್ಸಿಯಂ 10.6 ಮಿಗ್ರಾಂ/ಡಿಎಲ್ ಆಲ್ಬುಮಿನ್ ಜೊತೆಗೆ 5.0 g/dL ಎಂದರೆ ಕ್ಯಾಲ್ಸಿಯಂ 10.6 ಮಿಗ್ರಾಂ/ಡಿಎಲ್ ಆಲ್ಬುಮಿನ್ ಜೊತೆಗೆ 3.0 g/dL.
ನಿಂದ ಬೇರೆ ಅರ್ಥ. AI ರಕ್ತ ಪರೀಕ್ಷೆ ವೇದಿಕೆ ಡಾ. ಥಾಮಸ್ ಕ್ಲೈನ್ ಅವರಂತೆ, ನಾನು ಇನ್ನೂ ರೋಗಿಗಳಿಗೆ AI ಅರ್ಥೈಸುವಿಕೆ ಕ್ಲಿನಿಕಲ್ ತೀರ್ಮಾನಕ್ಕೆ ಬೆಂಬಲ ನೀಡಬೇಕು; ಅದನ್ನು ಬದಲಿಸಬಾರದು ಎಂದು ಹೇಳುತ್ತೇನೆ. ನಮ್ಮ ಕ್ಲಿನಿಕಲ್ ಮಾನ್ಯತಾ ಬೆಂಚ್ಮಾರ್ಕ್ ಅನ್ನು ನೋಡಬಹುದು ನಾಕ್ಟೂರಿಯಾ ರಕ್ತ ಪರೀಕ್ಷೆ ಡಯಾಬಿಟಿಕ್, ಮೂತ್ರಪಿಂಡ ಸಂಬಂಧಿತ, ಔಷಧಿ ಸಂಬಂಧಿತ, ಅಥವಾ ಮಿಶ್ರವಾಗಿ ಕಾಣುವುದಕ್ಕೆ ಕಾರಣವನ್ನು ತೋರಿಸಬಹುದು; ಮತ್ತು ನಮ್ಮ ಪ್ರಕಟಿತ.
ನೀವು ಪ್ರತಿರಾತ್ರಿ ಎರಡು ಬಾರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಎಚ್ಚರಗೊಳ್ಳುತ್ತಿದ್ದರೆ ನೀವು ಏನು ಕೇಳಬೇಕು?
ನೀವು ಮೂತ್ರ ವಿಸರ್ಜನೆಗಾಗಿ ಎದ್ದಾಗ ರಾತ್ರಿ ವೇಳೆ 2 ಅಥವಾ ಹೆಚ್ಚು ಬಾರಿ 2–3 ವಾರಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಇದ್ದರೆ, ವಯಸ್ಸು ಮತ್ತು ಅಪಾಯಕ್ಕೆ ತಕ್ಕಂತೆ ಗ್ಲೂಕೋಸ್ ಅಥವಾ HbA1c, BMP ಅಥವಾ CMP, ಕ್ಯಾಲ್ಸಿಯಂ, eGFR, BUN, ಮೂತ್ರಪರೀಕ್ಷೆ, ಮೂತ್ರ ACR, ಔಷಧಿ ಸಮಯ, ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ PSA ಬಗ್ಗೆ ಕೇಳಿ.

ಒಂದು 3 ದಿನಗಳ ಮೂತ್ರಾಶಯ ದಿನಚರಿ ಸಾಧ್ಯವಾದರೆ: ಮಲಗುವ ಸಮಯ, ಎಚ್ಚರವಾಗುವ ಸಮಯ, ಮೂತ್ರದ ಪ್ರಮಾಣಗಳು, ಸಂಜೆ ದ್ರವಪಾನ, ಕ್ಯಾಫೀನ್, ಮದ್ಯ, ಊತ (ಎಡಿಮಾ), ಮತ್ತು ಔಷಧಿ ಸಮಯ. ಸಾಮಾನ್ಯ ಲ್ಯಾಬ್ ಪ್ಯಾನೆಲ್ ಇದ್ದರೂ ಯಾರಾದರೂ ಬೆಳಿಗ್ಗೆ 1 a.m. ಮತ್ತು 4 a.m.ಕ್ಕೆ ಎಚ್ಚರವಾಗುವುದಕ್ಕೆ ಕಾರಣವನ್ನು ದಿನಚರಿ ಬಹು ಬಾರಿ ವಿವರಿಸುತ್ತದೆ.
ನಿಮ್ಮ ವೈದ್ಯರು ಉಪವಾಸ ಗ್ಲೂಕೋಸ್, HbA1c, CMP, ಮ್ಯಾಗ್ನೀಷಿಯಂ, ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ, ಮೂತ್ರ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ, ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವ (specific gravity), ACR, PSA, BNP, ಅಥವಾ TSH ಬೇಕೆಂದು ಬಯಸುತ್ತಾರೆಯೇ ಎಂದು ಕೇಳಿ. ಎಲ್ಲರಿಗೂ ಎಲ್ಲವೂ ಬೇಕಾಗುವುದಿಲ್ಲ; ಸರಿಯಾದ ಪಟ್ಟಿಯು ದಾಹ, ಊತ, ಜೋರಾಗಿ ನಿದ್ದೆ (snoring), ಪ್ರೊಸ್ಟೇಟ್ ಲಕ್ಷಣಗಳು, ಮಧುಮೇಹ ಅಪಾಯ, ಮತ್ತು ಔಷಧಿಗಳ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ.
ನೀವು ಉಚಿತ ಅಪ್ಲೋಡ್ ಅನ್ನು ಮೂಲಕ ಪ್ರಯತ್ನಿಸಬಹುದು ಉಚಿತ AI ರಕ್ತ ಪರೀಕ್ಷೆ ವಿಶ್ಲೇಷಣೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ ನಿಮ್ಮ ಅಪಾಯಿಂಟ್ಮೆಂಟ್ಗೆ ಮುನ್ನ ಮಾಡಿ ಮತ್ತು ಆ ರಕ್ತ ಪರೀಕ್ಷೆ ವರದಿ ಅರ್ಥವನ್ನು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ತೆಗೆದುಕೊಂಡು ಹೋಗಿ. ಡೇಟಾ ತಿದ್ದುಪಡಿ ಅಥವಾ ಖಾತೆ ಸಂಬಂಧಿತ ಪ್ರಶ್ನೆಗಳಿಗೆ ನಿಮಗೆ ಸಹಾಯ ಬೇಕಾದರೆ, ನಮ್ಮನ್ನು ಸಂಪರ್ಕಿಸಿ ಅತ್ಯಂತ ಸುರಕ್ಷಿತ ಮಾರ್ಗ.
Kantesti ಸಂಶೋಧನಾ ಪ್ರಕಟಣೆಗಳು ಮತ್ತು ಮೂಲ ಹಾದಿ
Kantesti ರೋಗಿಗಳು ಮತ್ತು ವೈದ್ಯರು ಸಾಮಾನ್ಯ ಲ್ಯಾಬ್ ಮಾರ್ಕರ್ಗಳನ್ನು ಹೇಗೆ ವಿವರಿಸಲಾಗುತ್ತದೆ ಎಂಬುದನ್ನು ಪರಿಶೀಲಿಸಲು, ಬಯೋಮಾರ್ಕರ್-ಕೇಂದ್ರೀಕೃತ ಸಂಶೋಧನಾ ಟಿಪ್ಪಣಿಗಳನ್ನು ಪ್ರಕಟಿಸುತ್ತದೆ. ಈ ನಾಕ್ಟೂರಿಯಾ ಲೇಖನವು ಅದೇ ಮಾದರಿ-ಆಧಾರಿತ ತತ್ವವನ್ನು ಬಳಸುತ್ತದೆ: ಒಂದು ಮೌಲ್ಯವೇ ಅಪರೂಪವಾಗಿ ಸಂಪೂರ್ಣ ಕಥೆಯನ್ನು ಹೇಳುತ್ತದೆ, ಆದರೆ ಸಂಬಂಧಿತ ಮಾರ್ಕರ್ಗಳು ಬಹು ಬಾರಿ ಹೇಳುತ್ತವೆ.

Kantesti ಸಂಶೋಧನಾ ತಂಡ. (2026). RDW ರಕ್ತ ಪರೀಕ್ಷೆ: RDW-CV, MCV ಮತ್ತು MCHC ಗೆ ಸಂಪೂರ್ಣ ಮಾರ್ಗದರ್ಶಿ. Zenodo. https://doi.org/10.5281/zenodo.18202598. ResearchGate: ರಿಸರ್ಚ್ ಗೇಟ್ | Academia.edu: ಅಕಾಡೆಮಿಯಾ.ಎಡು.
Kantesti ಸಂಶೋಧನಾ ತಂಡ. (2026). BUN/ಕ್ರಿಯೇಟಿನೈನ್ ಅನುಪಾತದ ವಿವರಣೆ: ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಪರೀಕ್ಷಾ ಮಾರ್ಗದರ್ಶಿ. Zenodo. https://doi.org/10.5281/zenodo.18207872. ResearchGate: ರಿಸರ್ಚ್ ಗೇಟ್ | Academia.edu: ಅಕಾಡೆಮಿಯಾ.ಎಡು.
ವೈದ್ಯಕೀಯ ಪರಿಶೀಲನೆಯನ್ನು ನಮ್ಮಲ್ಲಿ ಪಟ್ಟಿ ಮಾಡಿರುವ ವೈದ್ಯರು ಮತ್ತು ಸಲಹೆಗಾರರು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುತ್ತಾರೆ ವೈದ್ಯಕೀಯ ಸಲಹಾ ಮಂಡಳಿ. ಡಾ. ಥಾಮಸ್ ಕ್ಲೈನ್ ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ತಂಡವು ಶ್ರೇಣಿಗಳು, ಮಾರ್ಗಸೂಚಿಗಳು, ಮತ್ತು ಅಸ್ಸೇ ವಿಧಾನಗಳು ಬದಲಾಗುವಂತೆ ಲೇಖನಗಳನ್ನು ನವೀಕರಿಸುತ್ತಾರೆ; ಕಾಂಟೆಸ್ಟಿ ಬ್ಲಾಗ್ ಆ ನವೀಕರಣಗಳನ್ನು ಮರೆಮಾಡದೆ, ಗೋಚರವಾಗುವಂತೆ ಇಡುತ್ತದೆ.
ಪದೇ ಪದೇ ಕೇಳಲಾಗುವ ಪ್ರಶ್ನೆಗಳು
ರಾತ್ರಿಯಲ್ಲಿ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಹೆಚ್ಚಾಗುವುದಕ್ಕೆ ಅತ್ಯುತ್ತಮ ರಕ್ತ ಪರೀಕ್ಷೆ ಯಾವುದು?
ರಾತ್ರಿಯ ಮೂತ್ರ ವಿಸರ್ಜನೆ (night urination)ಗಾಗಿ ಸಾಮಾನ್ಯವಾಗಿ ಅತ್ಯುತ್ತಮ ರಕ್ತ ಪರೀಕ್ಷೆ ಎಂದರೆ ಒಂದೇ ಸೂಚಕ (marker) ಅಲ್ಲ; ಬದಲಾಗಿ ಸಣ್ಣ ಪ್ಯಾನೆಲ್: ಉಪವಾಸ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅಥವಾ HbA1c, eGFR ಜೊತೆಗೆ ಕ್ರಿಯಾಟಿನಿನ್, BUN, ಸೋಡಿಯಂ, ಪೊಟ್ಯಾಸಿಯಂ, ಕ್ಯಾಲ್ಸಿಯಂ, ಮತ್ತು ಕೆಲವೊಮ್ಮೆ PSA, BNP, TSH ಹಾಗೂ ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ. HbA1c ≥6.5% ಅಥವಾ ಉಪವಾಸ ಗ್ಲೂಕೋಸ್ ≥126 mg/dL ದೃಢಪಟ್ಟರೆ ಮಧುಮೇಹದತ್ತ ಸೂಚಿಸುತ್ತದೆ. eGFR 60 mL/min/1.73 m² ಕ್ಕಿಂತ ಕಡಿಮೆ ಅಥವಾ ಮೂತ್ರ ACR 30 mg/g ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇದ್ದರೆ ಮೂತ್ರಪಿಂಡದ ಭಾಗವಹಿಸುವಿಕೆ (kidney involvement) ಸೂಚಿಸುತ್ತದೆ. ನಿಖರವಾದ ಪರೀಕ್ಷೆಗಳ ಪಟ್ಟಿ ದಾಹ (thirst), ಊತ (swelling), ಔಷಧಿಗಳು, ವಯಸ್ಸು ಮತ್ತು ಪ್ರೋಸ್ಟೇಟ್ ಲಕ್ಷಣಗಳ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ.
ಹೆಚ್ಚಿನ ರಕ್ತದ ಸಕ್ಕರೆ ರಾತ್ರಿ ವೇಳೆ ನನಗೆ ಹೆಚ್ಚು ಮೂತ್ರ ವಿಸರ್ಜನೆ ಮಾಡಲು ಕಾರಣವಾಗಬಹುದೇ?
ಹೌದು, ಹೆಚ್ಚಿನ ರಕ್ತದ ಸಕ್ಕರೆ (ಹೈ ಬ್ಲಡ್ ಶುಗರ್) ರಾತ್ರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಏಕೆಂದರೆ ಮೂತ್ರದಲ್ಲಿರುವ ಗ್ಲೂಕೋಸ್ ಅದರೊಂದಿಗೆ ನೀರನ್ನು ಎಳೆಯುತ್ತದೆ. HbA1c ≥6.5%, ಉಪವಾಸ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ≥126 mg/dL, ಅಥವಾ ಯಾದೃಚ್ಛಿಕ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ≥200 mg/dL ಜೊತೆಗೆ ದಾಹ ಮತ್ತು ತೂಕ ಇಳಿಕೆ ಮುಂತಾದ ಸಾಮಾನ್ಯ ಲಕ್ಷಣಗಳು ಇದ್ದರೆ ಮಧುಮೇಹವನ್ನು ಬೆಂಬಲಿಸಲಾಗುತ್ತದೆ. ಕೆಲವರು ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟ ಸುಮಾರು 180 mg/dL ಆಗಿರುವಾಗ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಮೂತ್ರಕ್ಕೆ ಸೋರಿಸುತ್ತಾರೆ, ಆದರೆ ಈ ಮಿತಿ ವ್ಯಕ್ತಿಗತವಾಗಿ ಬದಲಾಗುತ್ತದೆ. ದಾಹ ಅಥವಾ ಮಸುಕಾದ ದೃಷ್ಟಿಯೊಂದಿಗೆ ನಾಕ್ಟೂರಿಯಾ (ರಾತ್ರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆ) ಬಂದಿದ್ದರೆ, ಗ್ಲೂಕೋಸ್ ಪರೀಕ್ಷೆಯನ್ನು ವಿಳಂಬ ಮಾಡಬಾರದು.
PSA ರಕ್ತ ಪರೀಕ್ಷೆ ನಾನು ಮೂತ್ರ ವಿಸರ್ಜನೆಗಾಗಿ ಏಕೆ ಎದ್ದೇಳುತ್ತೇನೆ ಎಂಬುದಕ್ಕೆ ಕಾರಣವನ್ನು ತೋರಿಸುತ್ತದೆಯೇ?
PSA ರಕ್ತ ಪರೀಕ್ಷೆ ಪ್ರೋಸ್ಟೇಟ್ಗೆ ಸಂಬಂಧಿಸಿದ ಸುಳಿವು ನೀಡಬಹುದು, ಆದರೆ ನೀವು ಮೂತ್ರ ವಿಸರ್ಜನೆ ಮಾಡಲು ಎದ್ದೇಳುವುದಕ್ಕೆ ನೇರವಾಗಿ ಕಾರಣವನ್ನು ತೋರಿಸುವುದಿಲ್ಲ. PSA ಅನ್ನು ಸೌಮ್ಯ ವೃದ್ಧಿ, ಸೋಂಕು, ಸ್ಖಲನ, ಸೈಕ್ಲಿಂಗ್, ಪ್ರಕ್ರಿಯೆಗಳು, ಅಥವಾ ಪ್ರೋಸ್ಟೇಟ್ ಕ್ಯಾನ್ಸರ್ ಅಪಾಯದಿಂದ ಹೆಚ್ಚಾಗಬಹುದು; ಆದ್ದರಿಂದ ಸಂದರ್ಭ (ಕಾಂಟೆಕ್ಸ್ಟ್) ಮುಖ್ಯ. ವಯಸ್ಸಿಗೆ ಹೊಂದಿಸಿದ PSA ಕಟ್ಆಫ್ಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಸುಮಾರು 40ರ ದಶಕದಲ್ಲಿ <2.5 ng/mL, 50ರ ದಶಕದಲ್ಲಿ <3.5 ng/mL, 60ರ ದಶಕದಲ್ಲಿ <4.5 ng/mL, ಮತ್ತು 70ರ ದಶಕದಲ್ಲಿ <6.5 ng/mL ಇರುತ್ತವೆ. ಮೂತ್ರಾಶಯ ದಿನಚರಿ (ಬ್ಲಾಡರ್ ಡೈರಿ) ಮತ್ತು ಪೋಸ್ಟ್-ವಾಯ್ಡ್ ರೆಸಿಡ್ಯುಯಲ್ ಸಾಮಾನ್ಯವಾಗಿ PSA ಒಂದರಿಗಿಂತ ನಾಕ್ಟೂರಿಯಾವನ್ನು ಉತ್ತಮವಾಗಿ ವಿವರಿಸುತ್ತವೆ.
ರಾತ್ರಿಯಲ್ಲಿ ಪದೇಪದೇ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಆಗುವುದಕ್ಕೆ ಯಾವ ಮೂತ್ರಪಿಂಡ ಪರೀಕ್ಷೆಗಳು ಹೆಚ್ಚು ಮುಖ್ಯ?
ರಾತ್ರಿಯಲ್ಲಿ ಪದೇಪದೇ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಹೆಚ್ಚು ಮಹತ್ವದ ಮೂತ್ರಪಿಂಡ ಪರೀಕ್ಷೆಗಳು ಎಂದರೆ ಕ್ರಿಯಾಟಿನಿನ್, eGFR, BUN, ಸೋಡಿಯಂ, ಸೀರಮ್ ಆಸ್ಮೋಲ್ಯಾಲಿಟಿ, ಮೂತ್ರ ಪರೀಕ್ಷೆ (ಯೂರಿನಾಲಿಸಿಸ್), ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವ (ಯೂರಿನ್ ಸ್ಪೆಸಿಫಿಕ್ ಗ್ರಾವಿಟಿ), ಮತ್ತು ಮೂತ್ರ ಅಲ್ಬುಮಿನ್-ಕ್ರಿಯಾಟಿನಿನ್ ಅನುಪಾತ (ACR). 3 ತಿಂಗಳ ಕಾಲ eGFR 60 mL/min/1.73 m² ಕ್ಕಿಂತ ಕಡಿಮೆ ಇದ್ದರೆ ಅದು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ರೋಗದ ಮಿತಿ (ಥ್ರೆಶ್ಹೋಲ್ಡ್), ಆದರೆ ACR 30 mg/g ಕ್ಕಿಂತ ಹೆಚ್ಚಿದ್ದರೆ ಆರಂಭಿಕ ಮೂತ್ರಪಿಂಡ ಹಾನಿಯನ್ನು ಸೂಚಿಸಬಹುದು. 1.010 ರ ಸಮೀಪದ ಮೂತ್ರದ ನಿರ್ದಿಷ್ಟ ಗುರುತ್ವವು ಪದೇಪದೇ ಕಂಡುಬಂದರೆ ಅದು ಕೇಂದ್ರೀಕರಣ (ಕನ್ಸಂಟ್ರೇಶನ್) ದುರ್ಬಲವಾಗಿರುವುದನ್ನು ಸೂಚಿಸಬಹುದು. ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ಮತ್ತು ಮೂತ್ರ ಪರೀಕ್ಷೆಗಳು ಎರಡನ್ನೂ ಒಟ್ಟಿಗೆ ಅರ್ಥೈಸಿದಾಗ ಅವುಗಳ ಫಲಿತಾಂಶಗಳು ಅತ್ಯಂತ ಬಲವಾಗಿರುತ್ತವೆ.
ಕಡಿಮೆ ಸೋಡಿಯಂ ಅಥವಾ ಹೆಚ್ಚಿನ ಕ್ಯಾಲ್ಸಿಯಂ ರಾತ್ರಿಯ ಮೂತ್ರವಿಸರ್ಜನೆ (ನಾಕ್ಟೂರಿಯಾ)ಗೆ ಕಾರಣವಾಗಬಹುದೇ?
ಹೌದು, ಸೋಡಿಯಂ ಮತ್ತು ಕ್ಯಾಲ್ಸಿಯಂ ಅಸಾಮಾನ್ಯತೆಗಳು ರಾತ್ರಿಯ ಮೂತ್ರವಿಸರ್ಜನೆಗೆ (ನಾಕ್ಟುರಿಯಾ) ಕಾರಣವಾಗಬಹುದು ಅಥವಾ ನೀರಿನ ಸಮತೋಲನದ ಸಮಸ್ಯೆಯನ್ನು ಸೂಚಿಸಬಹುದು. ಸೋಡಿಯಂ ಸಾಮಾನ್ಯವಾಗಿ 135–145 mmol/L ಇರುತ್ತದೆ; 125 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಅಥವಾ 155 mmol/L ಕ್ಕಿಂತ ಹೆಚ್ಚು ಮೌಲ್ಯಗಳು ತುರ್ತು ಆಗಿರಬಹುದು, ವಿಶೇಷವಾಗಿ ಗೊಂದಲ, ದುರ್ಬಲತೆ, ಅಥವಾ ಸೆಳೆತಗಳಿದ್ದರೆ. ಸುಮಾರು 10.5 mg/dL ಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಕ್ಯಾಲ್ಸಿಯಂ ದಾಹ, ಮಲಬದ್ಧತೆ, ದಣಿವು ಮತ್ತು ಮೂತ್ರವಿಸರ್ಜನೆ ಹೆಚ್ಚಾಗಲು ಕಾರಣವಾಗಬಹುದು. ಅಲ್ಬ್ಯುಮಿನ್, PTH, ವಿಟಮಿನ್ ಡಿ, ಮೂತ್ರಪಿಂಡ ಕಾರ್ಯ ಪರೀಕ್ಷೆ ಮತ್ತು ಔಷಧಿ ಇತಿಹಾಸವು ಕ್ಯಾಲ್ಸಿಯಂ ಏಕೆ ಹೆಚ್ಚಾಗಿದೆ ಎಂಬುದನ್ನು ವಿವರಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ನನ್ನ ರಕ್ತ ಪರೀಕ್ಷೆ ಫಲಿತಾಂಶಗಳು ಸಾಮಾನ್ಯವಾಗಿದ್ದರೂ ಕೂಡ ಔಷಧಿಗಳು ರಾತ್ರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಕಾರಣವಾಗಬಹುದೇ?
ಹೌದು, ಔಷಧಿಗಳು ಸಾಮಾನ್ಯ ಪರೀಕ್ಷೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕಾಣಿಸಿದರೂ ಕೂಡ ರಾತ್ರಿ ಮೂತ್ರ ವಿಸರ್ಜನೆಯನ್ನು ಉಂಟುಮಾಡಬಹುದು. ಲೂಪ್ ಡೈಯೂರೇಟಿಕ್ಸ್ ಮತ್ತು ಥಿಯಾಜೈಡ್ಸ್ ಮೂತ್ರ ಉತ್ಪಾದನೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ, SGLT2 ಮಧುಮೇಹ ಔಷಧಿಗಳು ಮೂತ್ರದಲ್ಲೇ ಗ್ಲೂಕೋಸ್ ನಷ್ಟವಾಗುವಂತೆ ಮಾಡುತ್ತವೆ, ಲಿಥಿಯಂ ಮೂತ್ರಪಿಂಡದ ಏಕಾಗ್ರತೆಯನ್ನು ಹಾನಿಗೊಳಿಸಬಹುದು, ಮತ್ತು ಸಂಜೆ ತೆಗೆದುಕೊಳ್ಳುವ ಸ್ಟೀರಾಯ್ಡ್ಸ್ ನಿದ್ರೆ ಹಾಗೂ ದ್ರವ ಸಮತೋಲನವನ್ನು ಅಸ್ತವ್ಯಸ್ತಗೊಳಿಸಬಹುದು. ಆಯ್ದ ರೋಗಿಗಳಲ್ಲಿ ಡೆಸ್ಮೋಪ್ರೆಸಿನ್ ರಾತ್ರಿ ಮೂತ್ರ ಉತ್ಪಾದನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು, ಆದರೆ ಸೋಡಿಯಂ ಮಟ್ಟವನ್ನು ಗಮನಿಸಬೇಕು ಏಕೆಂದರೆ 135 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಮಟ್ಟಗಳು ಅಪಾಯಕಾರಿಯಾಗಬಹುದು. ಸಮಯ ಬದಲಾವಣೆಗಳನ್ನು ವೈದ್ಯರ ಮಾರ್ಗದರ್ಶನದಂತೆ ಮಾಡಬೇಕು, ವಿಶೇಷವಾಗಿ ಹೃದಯ ವೈಫಲ್ಯ ಅಥವಾ ಮೂತ್ರಪಿಂಡ ರೋಗ ಇರುವವರಲ್ಲಿ.
ರಾತ್ರಿಯ ಮೂತ್ರ ವಿಸರ್ಜನೆಯನ್ನು ಯಾವಾಗ ತಕ್ಷಣ ಪರಿಶೀಲಿಸಬೇಕು?
ರಾತ್ರಿಯ ಮೂತ್ರ ವಿಸರ್ಜನೆಯನ್ನು ತಕ್ಷಣವೇ ಪರಿಶೀಲಿಸಬೇಕು; ಇದು 300 mg/dL ಕ್ಕಿಂತ ಹೆಚ್ಚು ಯಾದೃಚ್ಛಿಕ ಗ್ಲೂಕೋಸ್, ಕೀಟೋನ್ಸ್, ವಾಂತಿ, ವೇಗವಾದ ಉಸಿರಾಟ, ತೀವ್ರ ದಾಹ, ಗೊಂದಲ, ಜ್ವರ, ಪಕ್ಕದ ನೋವು, ಮೂತ್ರದ ಪ್ರಮಾಣ ಕಡಿಮೆಯಾಗುವುದು, ಹೊಸದಾಗಿ ಊತ ಕಾಣಿಸಿಕೊಳ್ಳುವುದು, ಅಥವಾ ಉಸಿರಾಟದ ತೊಂದರೆ ಜೊತೆಯಾಗಿ ಸಂಭವಿಸಿದರೆ. ಸೋಡಿಯಂ 125 mmol/L ಕ್ಕಿಂತ ಕಡಿಮೆ ಅಥವಾ 155 mmol/L ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇದ್ದರೂ ಅದನ್ನು ಅದೇ ದಿನದ ತುರ್ತು ವಿಷಯವಾಗಿ ಪರಿಗಣಿಸಬೇಕು. ಮೂತ್ರದಲ್ಲಿ ರಕ್ತ, ತೀವ್ರ ಶ್ರೋಣಿಯ (ಪೆಲ್ವಿಕ್) ನೋವು, ಅಥವಾ ಮೂತ್ರವನ್ನು ಹೊರಹಾಕಲು ಆಗದಿರುವುದು ತಕ್ಷಣದ ಮೌಲ್ಯಮಾಪನ ಅಗತ್ಯ. ಈ ಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯ ವಯೋಸಹಜ ಬದಲಾವಣೆ ಎಂದು ಊಹಿಸಬೇಡಿ.
ಇಂದು AI-ಸಕ್ರಿಯ ರಕ್ತ ಪರೀಕ್ಷೆ ವಿಶ್ಲೇಷಣೆಯನ್ನು ಪಡೆಯಿರಿ
ತಕ್ಷಣದ, ನಿಖರವಾದ ಲ್ಯಾಬ್ ಪರೀಕ್ಷಾ ವಿಶ್ಲೇಷಣೆಗೆ Kantesti ಅನ್ನು ನಂಬುವ ವಿಶ್ವದಾದ್ಯಂತ 2 ಮಿಲಿಯನ್ಗಿಂತ ಹೆಚ್ಚು ಬಳಕೆದಾರರಿಗೆ ಸೇರಿ. ನಿಮ್ಮ ರಕ್ತ ಪರೀಕ್ಷೆ ಫಲಿತಾಂಶಗಳನ್ನು ಅಪ್ಲೋಡ್ ಮಾಡಿ ಮತ್ತು ಕೆಲವೇ ಸೆಕೆಂಡುಗಳಲ್ಲಿ 15,000+ ಬಯೋಮಾರ್ಕರ್ಗಳ ಸಮಗ್ರ ಅರ್ಥೈಸಿಕೆಯನ್ನು ಪಡೆಯಿರಿ.
📚 ಉಲ್ಲೇಖಿತ ಸಂಶೋಧನಾ ಪ್ರಕಟಣೆಗಳು
Klein, T., Mitchell, S., & Weber, H. (2026). RDW ರಕ್ತ ಪರೀಕ್ಷೆ: RDW-CV, MCV & MCHC ಗೆ ಸಂಪೂರ್ಣ ಮಾರ್ಗದರ್ಶಿ. Kantesti AI ವೈದ್ಯಕೀಯ ಸಂಶೋಧನೆ.
Klein, T., Mitchell, S., & Weber, H. (2026). BUN/ಕ್ರಿಯೇಟಿನೈನ್ ಅನುಪಾತದ ವಿವರಣೆ: ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಪರೀಕ್ಷಾ ಮಾರ್ಗದರ್ಶಿ. Kantesti AI ವೈದ್ಯಕೀಯ ಸಂಶೋಧನೆ.
📖 ಬಾಹ್ಯ ವೈದ್ಯಕೀಯ ಉಲ್ಲೇಖಗಳು
Cornu JN et al. (2012). ನಾಕ್ಟೂರಿಯಾದ ಸಮಕಾಲೀನ ಮೌಲ್ಯಮಾಪನ: ವ್ಯಾಖ್ಯಾನ, ಎಪಿಡೆಮಿಯಾಲಜಿ, ಪಥೋಫಿಸಿಯಾಲಜಿ, ಮತ್ತು ನಿರ್ವಹಣೆ—ಒಂದು ಸಿಸ್ಟಮ್ಯಾಟಿಕ್ ರಿವ್ಯೂ ಮತ್ತು ಮೆಟಾ-ವಿಶ್ಲೇಷಣೆ. European Urology.
KDIGO CKD Work Group (2024). KDIGO 2024 ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ರೋಗ (Chronic Kidney Disease) ಮೌಲ್ಯಮಾಪನ ಮತ್ತು ನಿರ್ವಹಣೆಗೆ ಕ್ಲಿನಿಕಲ್ ಪ್ರಾಕ್ಟೀಸ್ ಗೈಡ್ಲೈನ್. Kidney International.
ಅಮೆರಿಕನ್ ಡಯಾಬಿಟೀಸ್ ಅಸೋಸಿಯೇಷನ್ ಪ್ರೊಫೆಷನಲ್ ಪ್ರಾಕ್ಟೀಸ್ ಕಮಿಟಿ (2026). 2. ಡಯಾಬಿಟೀಸ್ನ ರೋಗನಿರ್ಣಯ ಮತ್ತು ವರ್ಗೀಕರಣ: ಡಯಾಬಿಟೀಸ್ ಕೇರ್ನ ಮಾನದಂಡಗಳು—2026. ಡಯಾಬಿಟೀಸ್ ಕೇರ್.
📖 ಮುಂದುವರಿಸಿ ಓದಿ
ವೈದ್ಯಕೀಯ ತಂಡದಿಂದ ಇನ್ನಷ್ಟು ತಜ್ಞರಿಂದ ಪರಿಶೀಲಿಸಲಾದ ವೈದ್ಯಕೀಯ ಮಾರ್ಗದರ್ಶಿಗಳನ್ನು ಅನ್ವೇಷಿಸಿ: ಕಾಂಟೆಸ್ಟಿ ವೈದ್ಯಕೀಯ ತಂಡದಿಂದ ಇನ್ನಷ್ಟು ತಜ್ಞರಿಂದ ಪರಿಶೀಲಿಸಲಾದ ವೈದ್ಯಕೀಯ ಮಾರ್ಗದರ್ಶಿಗಳನ್ನು ಅನ್ವೇಷಿಸಿ:

ವಯಸ್ಸಾಗುತ್ತಿರುವ ಪೋಷಕರಿಗಾಗಿ ರಕ್ತ ಪರೀಕ್ಷೆ ಫಲಿತಾಂಶಗಳನ್ನು ಸುರಕ್ಷಿತವಾಗಿ ಟ್ರ್ಯಾಕ್ ಮಾಡಿ
ಆರೈಕೆದಾರರ ಮಾರ್ಗದರ್ಶಿ: ಪ್ರಯೋಗಾಲಯ ವರದಿ ಅರ್ಥ 2026 ನವೀಕರಣ — ರೋಗಿಗೆ ಸ್ನೇಹಿ. ಆದೇಶ, ಸಂದರ್ಭ, ಮತ್ತು... ಅಗತ್ಯವಿರುವ ಆರೈಕೆದಾರರಿಗೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ, ವೈದ್ಯಕೀಯ ತಜ್ಞರು ಬರೆದ ಮಾರ್ಗದರ್ಶಿ.
ಲೇಖನ ಓದಿ →
ವಾರ್ಷಿಕ ರಕ್ತ ಪರೀಕ್ಷೆ: ನಿದ್ರಾ ಉಸಿರಾಟ ಸ್ಥಗಿತ (ಸ್ಲೀಪ್ ಅಪ್ನಿಯಾ) ಅಪಾಯವನ್ನು ಸೂಚಿಸಬಹುದಾದ ಪರೀಕ್ಷೆಗಳು
ನಿದ್ರಾ ಅಪ್ನಿಯಾ ಅಪಾಯ ರಕ್ತ ಪರೀಕ್ಷೆ ವರದಿ ಅರ್ಥ 2026 ನವೀಕರಣ ರೋಗಿಗೆ ಸ್ನೇಹಿ ಸಾಮಾನ್ಯ ವಾರ್ಷಿಕ ಪರೀಕ್ಷೆಗಳು ಮೆಟಾಬಾಲಿಕ್ ಮತ್ತು ಆಮ್ಲಜನಕ-ಒತ್ತಡ ಮಾದರಿಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸಬಹುದು...
ಲೇಖನ ಓದಿ →
ಅಮೈಲೇಸ್ ಲೈಪೇಸ್ ಕಡಿಮೆ: ಪ್ಯಾಂಕ್ರಿಯಾಟಿಕ್ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ಏನು ತೋರಿಸುತ್ತವೆ
ಪ್ಯಾಂಕ್ರಿಯಾಸ್ ಎನ್ಜೈಮ್ಸ್ ಲ್ಯಾಬ್ ವ್ಯಾಖ್ಯಾನ 2026 ಅಪ್ಡೇಟ್: ರೋಗಿಗೆ ಸ್ನೇಹಪರವಾಗಿ—ಕಡಿಮೆ ಅಮೈಲೇಸ್ ಮತ್ತು ಕಡಿಮೆ ಲಿಪೇಸ್ ಸಾಮಾನ್ಯ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ ಮಾದರಿಯಲ್ಲ....
ಲೇಖನ ಓದಿ →
GFR ಗಾಗಿ ಸಾಮಾನ್ಯ ಶ್ರೇಣಿ: ಕ್ರಿಯಾಟಿನಿನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಅನ್ನು ಹೇಗೆ ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು
ಮೂತ್ರಪಿಂಡ ಕಾರ್ಯ ಪರೀಕ್ಷೆ ವರದಿ ಅರ್ಥ 2026 ನವೀಕರಣ: ರೋಗಿಗೆ ಸ್ನೇಹಪರವಾಗಿ 24 ಗಂಟೆಗಳ ಕ್ರಿಯಾಟಿನಿನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಉಪಯುಕ್ತವಾಗಬಹುದು, ಆದರೆ ಅದು...
ಲೇಖನ ಓದಿ →
COVID ಅಥವಾ ಸೋಂಕಿನ ನಂತರ ಹೆಚ್ಚಿನ D-ಡೈಮರ್: ಇದರ ಅರ್ಥ ಏನು
D-Dimer ಲ್ಯಾಬ್ ವರದಿ ಅರ್ಥ 2026 ನವೀಕರಣ: ರೋಗಿಗೆ ಅನುಕೂಲಕರವಾಗಿ — D-dimer ಎಂದರೆ ರಕ್ತದ ಗಟ್ಟಿಕೆ ಒಡೆಯುವ ಸಂಕೇತ, ಆದರೆ ಸೋಂಕಿನ ನಂತರ ಅದು ಬಹುಸಾ ರೋಗನಿರೋಧಕ...
ಲೇಖನ ಓದಿ →
ಹೆಚ್ಚಿನ ESR ಮತ್ತು ಕಡಿಮೆ ಹಿಮೋಗ್ಲೋಬಿನ್: ಈ ಮಾದರಿಯ ಅರ್ಥ ಏನು
ESR ಮತ್ತು CBC ಲ್ಯಾಬ್ ವರದಿ ಅರ್ಥ 2026 ನವೀಕರಣ: ರೋಗಿಗೆ ಸುಲಭವಾಗಿ ಅರ್ಥವಾಗುವಂತೆ. ರಕ್ತದ ಸೆಡಿಮೆಂಟೇಶನ್ ದರ (ESR) ಹೆಚ್ಚಾಗಿ ಮತ್ತು ರಕ್ತಹೀನತೆ (ಅನೀಮಿಯಾ) ಇದ್ದರೆ ಅದು ಒಂದೇ ರೋಗನಿರ್ಣಯವಲ್ಲ....
ಲೇಖನ ಓದಿ →ನಮ್ಮ ಎಲ್ಲಾ ಆರೋಗ್ಯ ಮಾರ್ಗದರ್ಶಿಗಳನ್ನು ಕಂಡುಹಿಡಿಯಿರಿ ಮತ್ತು AI ಚಾಲಿತ ರಕ್ತ ಪರೀಕ್ಷೆ ವಿಶ್ಲೇಷಣೆ ಉಪಕರಣಗಳು ನಲ್ಲಿ ಕ್ಯಾಂಟೆಸ್ಟಿ.ನೆಟ್
⚕️ ವೈದ್ಯಕೀಯ ಹಕ್ಕುತ್ಯಾಗ
ಈ ಲೇಖನವು ಕೇವಲ ಶಿಕ್ಷಣ ಉದ್ದೇಶಗಳಿಗಾಗಿ이며 ವೈದ್ಯಕೀಯ ಸಲಹೆಯನ್ನು ನೀಡುವುದಿಲ್ಲ. ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆ ನಿರ್ಧಾರಗಳಿಗಾಗಿ ಸದಾ ಅರ್ಹ ಆರೋಗ್ಯ ಸೇವಾ ಪೂರೈಕೆದಾರರನ್ನು ಸಂಪರ್ಕಿಸಿ.
E-E-A-T ವಿಶ್ವಾಸ ಸಂಕೇತಗಳು
ಅನುಭವ
ಲ್ಯಾಬ್ ಅರ್ಥೈಸುವ ಕಾರ್ಯಪ್ರವಾಹಗಳ ಮೇಲೆ ವೈದ್ಯರಿಂದ ನೇತೃತ್ವದ ಕ್ಲಿನಿಕಲ್ ವಿಮರ್ಶೆ.
ಪರಿಣಿತಿ
ಕ್ಲಿನಿಕಲ್ ಸಂದರ್ಭದಲ್ಲಿನ ಬಯೋಮಾರ್ಕರ್ಗಳು ಹೇಗೆ ವರ್ತಿಸುತ್ತವೆ ಎಂಬುದರ ಮೇಲೆ ಪ್ರಯೋಗಾಲಯ ವೈದ್ಯಕೀಯದ ಕೇಂದ್ರೀಕರಣ.
ಅಧಿಕಾರಯುತತೆ
ಡಾ. ಥಾಮಸ್ ಕ್ಲೈನ್ ಬರಹ; ಡಾ. ಸಾರಾ ಮಿಚೆಲ್ ಮತ್ತು ಪ್ರೊ. ಡಾ. ಹಾನ್ಸ್ ವೆಬರ್ ಅವರ ವಿಮರ್ಶೆಯೊಂದಿಗೆ.
ವಿಶ್ವಾಸಾರ್ಹತೆ
ಎಚ್ಚರಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸ್ಪಷ್ಟವಾದ ಮುಂದಿನ ಹಂತಗಳೊಂದಿಗೆ ಸಾಕ್ಷ್ಯಾಧಾರಿತ ಅರ್ಥೈಸಿಕೆ.