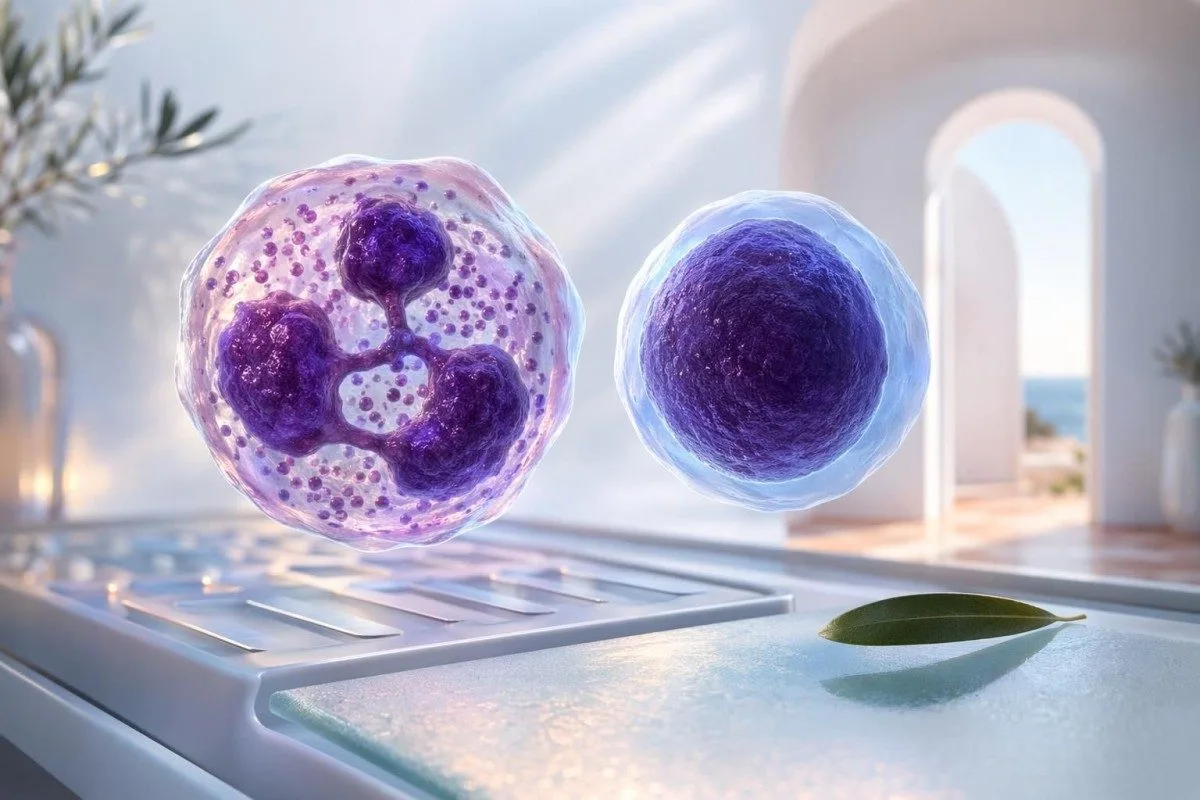
ເມື່ອນິວໂທຣຟິລ (neutrophils) ສູງຂຶ້ນ ແລະ ເລັມໂຟຊາຍ (lymphocytes) ຕໍ່າລົງ, ການກວດເລືອດຄົບຖ້ວນ (CBC) ມັກຈະຊີ້ໄປທາງການຕິດເຊື້ອແບັກທີເລຍ, ຜົນກະທົບຈາກສະເຕີຣອຍ (steroid effect), ຫຼື ຄວາມກົດດັນທາງສະພາບຮ່າງກາຍຢ່າງຮຸນແຮງ (acute physiologic stress); ເມື່ອອັດຕາສ່ວນຫຼຸດລົງ, ຮູບແບບຂອງໄວຣັສ ຫຼື ການຟື້ນຕົວຈະເປັນໄປໄດ້ຫຼາຍກວ່າ. ກົນລະອຸບາຍຄື ອ່ານຄູ່ນີ້ພ້ອມກັນ, ຈາກນັ້ນກວດຈຳນວນທີ່ແນ່ນອນ (absolute counts), ອາການ, ແລະ ຢາທີ່ໃຊ້.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
ທ່ານດຣ. Thomas Klein ແມ່ນແພດຫມໍດ້ານເລືອດທີ່ຜ່ານການຢັ້ງຢືນຈາກຄະນະກຳມະການ (board-certified) ແລະແພດອາຍຸລະບົບ (internist) ທີ່ມີປະສົບການຫຼາຍກວ່າ 15 ປີ ໃນດ້ານການແພດທາງຫ້ອງທົດລອງ ແລະການວິເຄາະທາງຄລີນິກທີ່ຊ່ວຍໂດຍ AI. ໃນຖານະ Chief Medical Officer ຢູ່ Kantesti AI, ທ່ານໃຫ້ການກຳກັບດ້ານຄລີນິກເພື່ອຄວາມຖືກຕ້ອງທາງການແພດຂອງ neural network ທີ່ເປັນຂອງສະເພາະ (proprietary). ທ່ານດຣ. Klein ໄດ້ຕີພິມຜົນງານຢ່າງກວ້າງຂວາງກ່ຽວກັບການຕີຄວາມ biomarker ແລະການວິນິດໄຊທາງຫ້ອງທົດລອງ ໃນຫົວຂໍ້ດ້ານການແພດທາງຫ້ອງທົດລອງ.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- NLR ປະມານ 1.0 ຫາ 3.0 ເປັນສິ່ງທີ່ພົບໄດ້ໃນຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີ ເຖິງແມ່ນວ່າຫ້ອງທົດລອງມັກບໍ່ພິມຊ່ວງອ້າງອີງ (reference range) ຢ່າງເປັນທາງການ.
- NLR ສູງກວ່າ 5 ມັກຈະເຂົ້າກັບການຕິດເຊື້ອແບັກທີເລຍ, ຜົນກະທົບຈາກສະເຕີຣອຍ, ການຜ່າຕັດ, ຫຼື ຄວາມກົດດັນທາງສະພາບຮ່າງກາຍຢ່າງຊັດເຈນ ຫຼາຍກວ່າການປ່ຽນແປງທີ່ບໍ່ເປັນອັນຕະລາຍ (benign fluctuation).
- ANC ມັກຈະເປັນ 1.5 ຫາ 7.5 ×10^9/L ໃນຜູ້ໃຫຍ່; ການເບິ່ງເປັນເປີເຊັນຢ່າງດຽວອາດຊ່ອນຄວາມຜິດປົກກະຕິຂອງ neutrophil ທີ່ແທ້ຈິງໄວ້ໄດ້.
- ALC ມັກຈະເປັນ 1.0 ຫາ 4.0 ×10^9/L ໃນຜູ້ໃຫຍ່; ເປີເຊັນຂອງ lymphocyte ອາດເບິ່ງປົກກະຕິ ແມ່ນເມື່ອຈຳນວນທີ່ແນ່ນອນ (absolute count) ຕໍ່າ.
- ຮູບແບບຈາກສະເຕີຣອຍ (Steroid pattern) ເປັນແບບຄລາສສິກ: neutrophils ສູງ, lymphocytes ຕໍ່າ, ແລະ ມັກ eosinophils ຕໍ່າລົງພາຍໃນ 4 ຫາ 6 ຊົ່ວໂມງ ຂອງ prednisone ຫຼື dexamethasone.
- NLR ຕໍ່າ ຕໍ່າກວ່າ 1 ຫາ 1.5 ມັກຈະເໝາະກັບການເຈັບປ່ວຍຈາກໄວຣັສ, ການຟື້ນຕົວຫຼັງໄວຣັສ, ຫຼືສະພາບທີ່ມີເລືອດຂາວຊະນິດ lymphocyte ເດັ່ນ, ແຕ່ບໍລິບົດຍັງເປັນຕົວຕັດສິນ.
- ສັນຍານເຕືອນອັນຮ້າຍ ລວມເຖິງ NLR ສູງກວ່າ 10, ANC ສູງກວ່າ 15 ×10^9/L, ANC ຕ່ຳກວ່າ 0.5 ×10^9/L, ຫຼື ALC ຕໍ່າກວ່າ 0.5 ×10^9/L ພ້ອມກັບມີໄຂ້ ຫຼື ນ້ຳໜັກຫຼຸດລົງ.
- ຂັ້ນຕອນຕໍ່ໄປທີ່ດີທີ່ສຸດ ແມ່ນເພື່ອປຽບທຽບອາການ, ຢາ, CRP, ແລະ CBC ກ່ອນໜ້າ ຫຼາຍກວ່າການຕອບສະໜອງຕໍ່ຄ່າແຍກເລືອດທີ່ຖືກຢ່າງດຽວ.
ເປັນຫຍັງ neutrophils ແລະ lymphocytes ຈຶ່ງເຂົ້າໃຈກັນໄດ້ດີກວ່າ
ໄດ້ ອັດຕາ neutrophil-to-lymphocyte, ເຊິ່ງມັກຫຍໍ້ເປັນ NLR, ສາມາດຊີ້ໄດ້ດີກວ່າການອ່ານຢ່າງດຽວ ວ່າເປັນການຕິດເຊື້ອແບັກທີເລຍ, ຜົນຂອງສະເຕີຣອຍ, ຄວາມກົດດັນທາງສະຫຼຸບຮ່າງກາຍຢ່າງຉຸດທັນທີ, ຫຼື ການອັກເສບທີ່ຍັງດຳເນີນຢູ່. neutrophils ຫຼື lymphocytes ຢ່າງດຽວ. ໃນຜູ້ໃຫຍ່ສ່ວນໃຫຍ່, NLR ປະມານ 1 ຫາ 3 ເປັນເລື່ອງທົ່ວໄປ; ສູງກວ່າ 3 ຫາ 5 ເພີ່ມຄວາມສົງໄສວ່າເປັນຄວາມກົດດັນ ຫຼື ການອັກເສບ, ແລະ ສູງກວ່າ 5 ຄວນໃຫ້ກວດເບິ່ງອາການ, ຢາ, CRP, ແລະສ່ວນທີ່ເຫຼືອຂອງ ການກວດເລືອດແບບແຍກປະເພດ (differential). ນັບແຕ່ 25 ເມສາ 2026, ນັ້ນຍັງເປັນວິທີທີ່ຂ້ອຍສອນໃຫ້ຜູ້ຝຶກງານອ່ານ CBC ໄດ້ຢ່າງໄວ ແລະ ປອດໄພ.

ໃນ CBC ມາດຕະຖານ, neutrophils ປົກກະຕິແລ້ວມີປະມານ 40% ຫາ 70% ຂອງເມັດເລືອດຂາວ, ໃນຂະນະທີ່ lymphocytes ມັກຈະຢູ່ປະມານ 20% ຫາ 40%. ຂອງພວກເຮົາ Kantesti AI ຂະບວນການນີ້ອ່ານຄ່າເຫຼົ່ານັ້ນໄປພ້ອມກັນກັບ ຂ້ອຍຍັງໃຫ້ຄວາມສົນໃຈກັບ ເພາະວ່າຜົນຂອງ neutrophil ທີ່ 78% ໝາຍຄວາມຫຼາຍຢ່າງອື່ນຫຼາຍ ເມື່ອ lymphocytes ແມ່ນ 8% ກວ່າເມື່ອພວກມັນແມ່ນ 25%.
ລືມ ແລະຄະນະຜູ້ຮ່ວມງານ ລາຍງານວ່າ ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີ ມັກຈະຢູ່ລະຫວ່າງ 0.78 ແລະ 3.53 ສຳລັບ NLR (Forget et al., 2017). ຂ້ອຍຍັງໃຊ້ມັນເປັນກອບວຽກທີ່ວ່າງໆ, ບໍ່ແມ່ນກົດກຳ, ເພາະຄົນສູບຢາ, ຜູ້ສູງອາຍຸ, ແລະຄົນທີ່ຖືກດຶງເຂົ້າມາໃນ 6 ໂມງເຊົ້າ ທຽບກັບ 4 ໂມງແລງ ສາມາດປ່ຽນແປງພໍທີ່ຈະເບິ່ງຜິດປົກກະຕິໃນເຈ້ຍ ແຕ່ຮູ້ສຶກດີສົມບູນ.
ຂ້ອຍເຫັນແບບນີ້ທຸກອາທິດ: ຄົນອາຍຸ 34 ປີທີ່ມີຄວາມດັນໃນຊີນັດ ສະແດງ neutrophils 82%, lymphocytes 10%, ແລະ NLR ຂອງ 8.2, ດັ່ງນັ້ນທຸກຄົນຈຶ່ງຄິດວ່າໃຫ້ຢາຕ້ານເຊື້ອ. ຈາກນັ້ນພວກເຮົາສັງເກດເຫັນການໃຫ້ prednisone ພຸ່ງ 5 ມື້ ແລະບໍ່ມີໄຂ້. ນັ້ນແມ່ນເຫດຜົນທີ່ ແບບ neutrophils ສູງ ມີຂໍ້ມູນຫຼາຍກວ່າເມື່ອຈັບຄູ່ກັບປະຫວັດການໃຊ້ຢາ ກວ່າເມື່ອອ່ານແບບດຽວໆ.
ເປັນຫຍັງອັດຕາສ່ວນຈຶ່ງສາມາດຂຍັບກ່ອນ CRP
NLR ສາມາດປ່ຽນໄດ້ພາຍໃນ ຊົ່ວໂມງ ເພາະ neutrophils ກັບຄືນຈາກການຕິດຢູ່ກັບຜົວເລືອດ (demarginate) ແລະ lymphocytes ກະຈາຍຄືນໄວກວ່າໂປຣຕີນອັກເສບຫຼາຍຊະນິດ. ໃນການປະຕິບັດ, ນັ້ນໝາຍຄວາມວ່າ CBC ຕອນກາງຄືນອາດເບິ່ງ 'ຄ້າຍການຕິດເຊື້ອ' ກ່ອນທີ່ CRP ຫຼືແມ່ນແຕ່ອຸນຫະພູມຈະປະກາດຕົວເອງຢ່າງສົມບູນ.
ຈຳນວນທີ່ແນ່ນອນ (absolute counts) ດີກວ່າຄ່າເປີເຊັນ ເມື່ອການແຍກຊະນິດເລືອດ (blood differential) ເບິ່ງຜິດປົກກະຕິ
ຈຳນວນນິວໂທຣຟິລສົມບູນ (absolute neutrophil count), ຫຼື ANC, ແລະ ຈຳນວນ lymphocyte ແບບສົມບູນ, ຫຼື ALC, ສິ່ງທີ່ສຳຄັນກວ່າເປີເຊັນ ເມື່ອ WBC ທັງໝົດສູງ ຫຼືຕ່ຳ. ຜູ້ໃຫຍ່ມັກຈະມີ ANC 1.5-7.5 ×10^9/L ແລະ ALC 1.0-4.0 ×10^9/L; ເປີເຊັນທີ່ເບິ່ງປົກກະຕິ ຍັງສາມາດປິດບັງຈຳນວນທີ່ຜິດປົກກະຕິແທ້ໆໄວ້ໄດ້.

ANC ມັກຖືກຄຳນວນໂດຍນຳ WBC ທັງໝົດ ຄູນກັບສ່ວນຂອງ neutrophils ທີ່ແບ່ງເປັນສ່ວນ (segmented neutrophils) ບວກກັບ bands. ຄົນເຈັບທີ່ມີ WBC 18.0 ×10^9/L ແລະ neutrophils 50% ມີ ANC ເທົ່າກັບ 9.0 ×10^9/L, ເຊິ່ງເປັນ neutrophilia ແທ້ ເຖິງວ່າອັດຕາສ່ວນຂອງ neutrophil ບໍ່ໄດ້ເບິ່ງວ່າສູງຊັດ.
ອັດຕາສ່ວນຍັງສາມາດປິດບັງ lymphopenia ໄດ້. ບໍ່ດົນມານີ້ຂ້ອຍໄດ້ທົບທວນແຜງກວດກັບ WBC 2.8 ×10^9/L, neutrophils 60%, ແລະ lymphocytes 30%; ມັນຟັງຄືວ່າສົມດຸນ ຈົນກວ່າທ່ານຈະຄຳນວນ ALC ຂອງ 0.84 ×10^9/L, ເຊິ່ງຕ່ຳແທ້ ແລະມີປະໂຫຍດທາງການແພດຫຼາຍກວ່າອັດຕາສ່ວນຢ່າງດຽວ. ຜູ້ປ່ວຍທີ່ຕ້ອງການລົງເລິກໃນປະເດັນນີ້ໂດຍສະເພາະ ມັກຈະໄດ້ປະໂຫຍດຈາກບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ lymphocytes ຕ່ຳໃນການກວດເລືອດ.
ບາງຫ້ອງທົດລອງໃນເອີຣົບໃຊ້ເກນອ້າງອີງຕ່ຳຂອງ neutrophil ທີ່ 1.8 ×10^9/L ແທນທີ່ 1.5 ×10^9/L, ແລະບາງແຫ່ງໃຊ້ເກນຕ່ຳຂອງ lymphocyte ທີ່ 1.1 ×10^9/L ແທນທີ່ 1.0 ×10^9/L. ມັນຟັງຄືວ່າເລັກນ້ອຍ, ແຕ່ມັນປ່ຽນວ່າຜົນທີ່ຢູ່ໃກ້ຂອບເຂດຈະຖືກກວດທຸກເທົ່າໃດ. ຖ້າ ANC ຕ່ຳແທ້, ການທົບທວນທາງປະຕິບັດຂອງພວກເຮົາກ່ຽວກັບ neutrophils ຕ່ຳໃນການກວດເລືອດ ມັກຈະເປັນສິ່ງຕໍ່ໄປທີ່ຂ້ອຍຊີ້ແນະໃຫ້ຜູ້ປ່ວຍ.
ຈຸດທາງເຕັກນິກນ້ອຍໜຶ່ງທີ່ປ່ຽນ ANC
ຖ້າຫ້ອງທົດລອງລາຍງານ bands ແຍກຕ່າງຫາກ, ພວກມັນຢູ່ໃນການຄຳນວນ ANC. ສິ່ງນີ້ສຳຄັນທີ່ສຸດເມື່ອການຕິດເຊື້ອ ຫຼືຄວາມກົດດັນຂອງໄຂກະດູກກຳລັງຍູ້ຮູບແບບນິວໂທຣຟິລທີ່ຍັງບໍ່ສຸກເຂົ້າໄປໃນກະແສເລືອດ.
ຮູບແບບໃດທີ່ເອື້ອອຳນວຍໄປທາງການຕິດເຊື້ອແບັກທີເລຍ
Neutrophilia ພ້ອມກັບ lymphopenia ແບບສັດສ່ວນ ຫຼືແບບສົມບູນ ຍູ້ອັດຕາສ່ວນໃຫ້ສູງຂຶ້ນ ແລະມັກຊີ້ໄປທາງການຕິດເຊື້ອແບັກທີເລຍ, ໂດຍສະເພາະເມື່ອ NLR ເກີນ 5 ແລະ WBC ຫຼື CRP ກໍເພີ່ມຂຶ້ນດ້ວຍ. ມັນເປັນຂໍ້ບອກ, ບໍ່ແມ່ນການວິນິດໄສ.

ການຕິດເຊື້ອແບັກທີເລຍມັກຈະຂັບ ANC ໃຫ້ສູງຂຶ້ນ ແລະ ALC ໃຫ້ຕ່ຳລົງ, ດັ່ງນັ້ນອັດຕາສ່ວນຈຶ່ງສູງຂຶ້ນແມ່ນກ່ອນທີ່ WBC ທັງໝົດຈະສູງຂຶ້ນຢ່າງຊັດເຈນ. ໃນ Crit Care, de Jager ແລະຄະນະພົບວ່າ ອັດຕາຈຳນວນນິວໂທຣຟິລ-ລິມໂຟໄຊ ຄາດການມີເຊື້ອໃນເລືອດ (bacteremia) ໄດ້ດີກວ່າຈຳນວນເລືອດຂາວທັງໝົດໃນຄົນເຈັບສຸກເສີນ (de Jager et al., 2010), ເຊິ່ງກົງກັບສິ່ງທີ່ຂ້ອຍເຫັນໃນ pyelonephritis ແລະ appendicitis. ຖ້າຈຳນວນເມັດເລືອດຂາວທັງໝົດກໍສູງດ້ວຍ, ການທົບທວນຂອງພວກເຮົາ ຮູບແບບ WBC ສູງ ຊ່ວຍເພີ່ມບໍລິບົດທີ່ເປັນປະໂຫຍດ.
ສັນຍານຈະແຮງຂຶ້ນເມື່ອມີ left shift. ການກວດ CBC ທີ່ສະແດງ ANC 12.4 ×10^9/L, ALC 0.7 ×10^9/L, ແລະເຖິງການເພີ່ມຂຶ້ນຂອງ bands ພຽງເລັກນ້ອຍກໍຕາມ granulocytes ທີ່ຍັງບໍ່ທັນສຸກ ເຮັດໃຫ້ຂ້ອຍຄິດເຖິງພະຍາດແບັກທີເລຍຢ່າງເຂັ້ມຂຶ້ນ ຫຼາຍກວ່າການສະແດງກຸ່ມການກວດທີ່ມີ neutrophils 74% , ເຊິ່ງສ້າງພາບທາງຄລີນິກທີ່ຕ່າງກັນຫຼາຍກວ່າການນັບຈຳນວນທັງໝົດຢ່າງດຽວ; ຖ້າທ່ານຢາກໃຫ້ຖອດຄວາມນັ້ນ, ເບິ່ງຄູ່ມື 18% ພ້ອມກັບຕົວຊີ້ວັດອື່ນໆທີ່ຄ່ອນຂ້າງປົກກະຕິ.
ແຕ່ຢ່າງັງກັນການຕິດເຊື້ອແບັກທີເລຍທີ່ຈຳກັດອາດຈະຫຼອກທ່ານໄດ້. ຂ້ອຍເຄີຍເຫັນ dental abscesses ແລະ cellulitis ໃນໄລຍະເລີ່ມຕົ້ນທີ່ NLR ພຽງແຕ່ 3.8 ເພາະວ່າການຕິດເຊື້ອມີຂະໜາດນ້ອຍ ຫຼືຄົນເຈັບໄດ້ມາພົບແພດໄວຫຼາຍ. ຜູ້ສູງອາຍຸ ແລະຄົນທີ່ຖືກກົດກັ້ນພູມຄຸ້ມກັນກໍສາມາດສ້າງການຕອບສະໜອງຂອງເມັດເລືອດຂາວທີ່ຖືກກົດໄວ້, ດັ່ງນັ້ນອັດຕາສ່ວນທີ່ປານກາງບໍ່ໄດ້ຕັດອອກພວກເຂົາ.
ເມື່ອ lymphocytes ສູງກວ່າ neutrophils
A ຕ່ຳລົງ NLR, ມັກ ຕ່ຳກວ່າ 1 ຫາ 1.5, ມັກຈະເໝາະກັບອາການເຈັບປ່ວຍຈາກໄວຣັສ, ການຟື້ນຕົວຫຼັງໄວຣັສ, ຫຼືກຸ່ມອາຍຸທີ່ໜ້ອຍກວ່າ, ຕາບໃດທີ່ຄົນເຈັບບໍ່ໄດ້ກິນຢາສະເຕຣອຍ ແລະ ຈຳນວນລວມມີຄວາມເໝາະສົມ. ໃນໄລຍະຟື້ນຕົວ, ລਿੰຟໂຟໄຊດ໌ອາດຈະປັບສູ່ປົກກະຕິຊ້າກວ່າອາການ.

ອັດຕາຕ່ຳແມ່ນພົບໄດ້ໃນກຸ່ມອາການໄວຣັສ, ແຕ່ເວລາມີຄວາມສຳຄັນ. ໃນຊ່ວງຕົ້ນ 24 ຫາ 48 ຊົ່ວໂມງ ຂອງອາການໄຂ້ຫວັດ ຫຼືຄ້າຍ COVID, ຂ້ອຍຍັງບາງຄັ້ງເຫັນວ່າ neutrophils ຂຶ້ນກ່ອນ; ໄລຍະທີ່ເປັນລັກສະນະຂອງ lymphocyte-predominant ອາດມາທີຫຼັງ, ເປັນເຫດໜຶ່ງທີ່ວ່າ CBC ຄັ້ງດຽວອາດທຳໃຫ້ຄົນເຈັບເຂົ້າໃຈຜິດ.
Mononucleosis ໃຫ້ຕົວຢ່າງທີ່ຈື່ງໄດ້. ຄົນອາຍຸ 19 ປີທີ່ຂ້ອຍເຄີຍເຫັນມີ ALC 5.2 ×10^9/L, ANC 1.9 ×10^9/L, ແລະ NLR ຂອງ 0.36 ພ້ອມກັບຄວາມເມື່ອຍລ້າຢ່າງຊັດເຈນ ແລະຕ່ອມທີ່ເຈັບເມື່ອກົດ; ຮູບແບບນັ້ນສອດຄ່ອງກັບການຕອບສະໜອງຂອງ lymphocyte ຈາກໄວຣັສຫຼາຍກວ່າ sinusitis ຈາກແບັກທີເລຍ. ຖ້າ lymphocytes ຍັງສູງຢູ່ຕໍ່ ຫຼາຍກວ່າ 3 ເດືອນ, ໂດຍສະເພາະສູງກວ່າ 4.0 ×10^9/L ໃນຜູ້ໃຫຍ່ອາຍຸ, ຂ້ອຍເລີ່ມຄິດເກີນການຕິດເຊື້ອ ແລະ ພິຈາລະນາວ່າບົດຂອງພວກເຮົາກ່ຽວກັບ ຮູບແບບການກວດເລືອດຂອງ lymphoma ມີຄວາມກ່ຽວຂ້ອງບໍ.
ອັດຕາຕ່ຳບໍ່ແມ່ນວ່າຈະບໍ່ມີອັນຕະລາຍທຸກຄັ້ງ. ພາວະ sepsis ຊ້າ, ການກົດກັ້ນໄຂກະດູກ, ການບໍ່ມີ neutrophils ຈາກພູມຕ້ານທານ (autoimmune neutropenia), ແລະ ບາງພະຍາດທາງເລືອດ ສາມາດທັງໝົດຜະລິດ neutrophils ຕ່ຳ ພ້ອມກັບ WBC ລວມທີ່ດູຄືວ່າສະຫງົບເກີນໄປ. ນັ້ນແມ່ນເວລາທີ່ຂ້ອຍຈະໄປຊອກຫາອານເມຍ, ເກັດເລືອດ (platelets), ສັນຍານຈາກການປ້ອງສະຫຼອງ (smear flags), ແລະ ວ່າພາບລວມທີ່ກວ້າງກວ່ານັ້ນຄ້າຍກັບ ຄູ່ມືການກວດເລືອດຂອງ leukemia.
ຮໍໂມນຄວາມເຄັ່ງຄຽດ (stress hormones) ແລະສະເຕີຣອຍ ສາມາດລອກແບບຄ້າຍການຕິດເຊື້ອໄດ້ແນວໃດ
Prednisone, dexamethasone, ການອອກກຳລັງຫນັກແບບຮຸນແຮງ, ການຜ່າຕັດ, ແລະ ຄວາມຄຽດທາງອາລົມຢ່າງຮຸນແຮງ ສາມາດເພີ່ມ neutrophils ແລະ ຫຼຸດ lymphocytes ພາຍໃນບໍ່ກີ່ຊົ່ວໂມງ, ສ້າງໃຫ້ເກີດ NLR ສູງກວ່າ 5 ແມ່ນບໍ່ມີພະຍາດຈາກແບັກທີເລຍ. ຮູບແບບສະເຕຣອຍທີ່ເປັນຄລາສສິກແມ່ນ neutrophilia ພ້ອມກັບ lymphopenia ແລະ eosinopenia.

ຄວາມຄຽດຢ່າງຮຸນແຮງ (acute stress) ສາມາດເພີ່ມ NLR ໄດ້ໄວ ເພາະວ່າ cortisol ແລະ catecholamines ຍ້າຍ neutrophils ຈາກຜົນຜະລິດຂອງເສັ້ນເລືອດ (vessel wall) ເຂົ້າສູ່ການໄຫຼວຽນ ແລະ ກະຈາຍ lymphocytes ອອກຈາກເລືອດ. Zahorec ໄດ້ອະທິບາຍອັດຕານີ້ເປັນຕົວຊີ້ວັດຄວາມຄຽດທີ່ໄວ ຕັ້ງແຕ່ 2001, ແລະ ສະຫຼຸບສະພາບຍັງຄົງຢູ່ໃນການນຳໃຊ້ປະຈຳວັນ (Zahorec, 2001). ການກິນ prednisone ແບບກະທັນຫັນຂອງ 20 ຫາ 40 mg ຕໍ່ມື້ ສາມາດປ່ຽນແປງ differential ພາຍໃນ 4 ຫາ 6 ຊົ່ວໂມງ, ນັ້ນແຫຼະ ເປັນເຫດທີ່ວ່າ CBC ທີ່ຖືກເອົາຫຼັງການຮັກສາຢ່າງດ່ວນ (urgent care) ມັກຈະເບິ່ງໜ້າກັງວົນກວ່າທີ່ຄົນເຈັບຮູ້ສຶກ.
ການຜ່າຕັດ ແລະ ການອອກກຳລັງກາຍ ເຮັດໃນສິ່ງດຽວກັນ. ຫຼັງຈາກແຂ່ງເຄິ່ງມາຣາທອນ ຫຼື ປ່ຽນຂໍ້ເຂົ່າ, ຂ້ອຍອາດເຫັນ ANC ເພີ່ມຂຶ້ນເປັນ 9 ຫາ 12 ×10^9/L ແລະ ALC ຕົກລົງຕ່ຳກວ່າ 1.0 ×10^9/L ເປັນເວລາ 1 ຫາ 2 ມື້; ບໍ່ແມ່ນເລື່ອງຫາຍາກ, ແລະ ນັ້ນແມ່ນເຫດຜົນທີ່ຂ້ອຍຖາມເລື່ອງເວລາກ່ອນຈະເລີ່ມເວົ້າເຖິງຢາຕ້ານເຊື້ອ. ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ເວລາກວດເລືອດ cortisol ຊ່ວຍໃຫ້ຄົນເຈັບເຂົ້າໃຈວ່າເວລາມີຄວາມສຳຄັນແນວໃດ, ແລະ ບົດຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດຂອງນັກກິລາ ກວມເອົາການປ່ຽນແປງຜົນກວດຫຼັງອອກແຮງໃນລາຍລະອຽດຫຼາຍຂຶ້ນ.
ນີ້ແມ່ນເບາະແສມນ້ອຍໆທີ່ຫຼາຍເວັບໄຊຂ້າມ: ການຕິດເຊື້ອແບັກທີເລຍມັກຈະເຮັດໃຫ້ CRP ແລະອຸນຫະພູມເພີ່ມຂຶ້ນ, ໃນຂະນະທີ່ຜົນຂອງສະເຕີຣອຍລ້ວນໆມັກຈະຫຼຸດ eosinophils ແລະເຮັດໃຫ້ຄົນເຈັບເບິ່ງດີຢ່າງໜ້າປະຫລາດ. ທ່ານ Thomas Klein, MD, ຂ້ອຍໄດ້ຮຽນຮູ້ວ່າໃຫ້ຊ້າລົງເມື່ອເລື່ອງມັນເປັນ 'ຂ້ອຍເລີ່ມ dexamethasone ໃນມື້ວານນີ້ ແລະຕອນນີ້ neutrophils ຂອງຂ້ອຍສູງ.' ປະຫວັດນັ້ນປ່ຽນການອ່ານທັງໝົດ.
ລາຍນິ້ວມືຂອງສະເຕີຣອຍທີ່ຂ້ອຍຊອກຫາ
ເມື່ອ neutrophils ສູງ, lymphocytes ຕ່ຳ, eosinophils ໃກ້ສູນ, ແລະຄົນເຈັບເລີ່ມ corticosteroids ໃນມື້ທີ່ຜ່ານມາ, ຮູບແບບນັ້ນມັກຈະຖືກຂັບໂດຍຢາ. ຂ້ອຍຍັງກວດຫາການຕິດເຊື້ອ, ແຕ່ຂ້ອຍກັງວົນໜ້ອຍລົງຖ້າການກວດຮ່າງກາຍ ແລະສັນຍານຊີວິດງຽບສະຫງົບ.
ອັດຕາສ່ວນທີ່ສູງຢ່າງຕໍ່ເນື່ອງ ອາດຊີ້ບອກຫຍັງເກືອບກັບການອັກເສບ
A NLR ສູງຢ່າງຕໍ່ເນື່ອງ, ໂດຍສະເພາະ ເກີນ 3 ໃນການກວດ CBC ຊ້ຳໆ, ສາມາດສະທ້ອນເຖິງພາວະອັກເສບທີ່ຍັງດຳເນີນຢູ່ ແທນທີ່ຈະເປັນການຕິດເຊື້ອທີ່ເພີ່ງທັນທີ. ພວກເຮົາເຫັນສິ່ງນີ້ກັບໂລກຂໍ້ອັກເສບແບບຣູມາຕອຍ, ໂລກລຳໄສ້ອັກເສບ, ການສູບຢາທີ່ກ່ຽວຂ້ອງກັບອັກເສບ, ພາວະອ້ວນ, ໂລກເບົາຫວານທີ່ຄວບຄຸມບໍ່ດີ, ແລະ ບາງເທື່ອມີມະເຮັງທີ່ກຳລັງເຄື່ອນໄຫວ.

ການອັກເສບຊຳເຮື້ອມັກຈະສ້າງຮຸ່ນທີ່ງຽບກວ່າຂອງການປ່ຽນແປງດຽວກັນ: neutrophils ຄ່ອຍໆເພີ່ມຂຶ້ນ ແລະ lymphocytes ຄ່ອຍໆຫຼຸດລົງ ໂດຍບໍ່ມີການປ່ຽນແປງແບບຮຸນແຮງຂອງ sepsis ຫຼື steroids. ຄົນເຈັບທີ່ມີອາການຂໍ້ອັກເສບແບບຣູມາຕອຍ, ESR 42 mm/ຊມ, CRP 9 mg/L, ແລະ NLR 3.6 ບໍ່ໄດ້ເບິ່ງຄືກັນກັບຄົນເຈັບທີ່ມີໂລກປອດອັກເສບສຸກເສີນ ແລະ NLR 12, ແຕ່ທັງສອງກຳລັງໃຊ້ “ພູມຄຸ້ມກັນ” ຮູບຮ່າງດຽວກັນ. ຖ້າອາການຂອງໂລກພູມຕ້ານຕົນເຂົ້າມາໃນຮູບ, ຄູ່ມື ການກວດ rheumatoid factor ແມ່ນການອ່ານຕໍ່ທີ່ເໝາະສົມ.
ໂລກທາງການແປງສານ (metabolic) ກໍເຮັດແນວນີ້ໄດ້ເໝືອນກັນ. ໃນຄລີນິກ, ຂ້ອຍມັກເຫັນ NLR ຢູ່ປະມານ 3.0 ຫາ 4.0 ໃນຄົນທີ່ມີຄວາມອ້ວນສ່ວນກາງ, ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ 126 mg/dL ຫຼືສູງກວ່າ, triglycerides ສູງ, ແລະ ການນອນບໍ່ດີ, ເຖິງແມ່ນວ່າບໍ່ມີການຕິດເຊື້ອທີ່ຊັດເຈນ. ຜູ້ປ່ວຍທີ່ພະຍາຍາມຈັບຄູ່ຮູບແບບນັ້ນກັບພາວະດື້ຕໍ່ອິນຊູລິນ ມັກຈະພົບວ່າຂອງພວກເຮົາ ບົດຄວາມການກວດເລືອດ prediabetes ມີຄວາມກ່ຽວຂ້ອງຢ່າງໜ້າປະຫລາດ.
ຂ້ອຍບໍ່ໃຊ້ NLR ເປັນການກວດຄັດກອງມະເຮັງ. ແຕ່ວ່າ ເມື່ອອັດຕາທີ່ສູງຍັງຄົງຢູ່ເປັນເວລາຫຼາຍເດືອນ ແລະຖືກຄູ່ກັບການຫຼຸດນ້ຳໜັກ, ເຫື່ອອອກຕອນກາງຄືນ, ໂລຫິດ (anemia), ເກັດເລືອດສູງ (thrombocytosis), ຫຼື ການສະແດງຜິດປົກກະຕິໃນ smear, ຄວາມເປັນໄປໄດ້ຈະປ່ຽນໄປຫຼາຍພໍທີ່ຂ້ອຍບໍ່ໄດ້ເອີ້ນມັນວ່າ 'ພຽງແຕ່ການອັກເສບ' ແລະເລີ່ມຊອກຫາຢ່າງເຂັ້ມຂຶ້ນ.
ສິ່ງທີ່ຂ້ອຍມັກກວດຄືນ
ສຳລັບອັດຕາທີ່ສູງຢ່າງຕໍ່ເນື່ອງ, ຂ້ອຍມັກຕ້ອງການໃຫ້ກວດຄືນ CBC ອີກຄັ້ງ, CRP, ESR, ferritin, albumin, ການຄຸມຄວາມຄຸມນ້ຳຕານ (glucose control), ແລະ ການທົບທວນຢາ. ຊຸດກວດນັ້ນມັກຈະອະທິບາຍຮູບແບບໄດ້ດີກວ່າການໄລ່ອັດຕາດ້ວຍຕົວມັນເອງ.
ສະຖານະການທົ່ວໄປທີ່ອັດຕາສ່ວນອາດຊວນໃຫ້ເຂົ້າໃຈຜິດ
NLR ຈະບໍ່ເຊື່ອຖືໄດ້ຫຼາຍ ເມື່ອໄຂກະດູກ (marrow), ລະບົບພູມຄຸ້ມກັນ, ຫຼື ລາຍຊື່ຢາ ກຳລັງປ່ຽນແປງຈຳນວນເມັດເລືອດຂາວ (white cells) ຢູ່ແລ້ວ. ການໃຫ້ຢາເຄມີ (chemotherapy), ການຖືພາ, HIV, ການຮັກສາດ້ວຍພູມຄຸ້ມກັນຫຼ້າສຸດ (recent immunotherapy), ພະຍາດຂອງໄຂກະດູກ (bone marrow disorders), ແລະ ບັນຫາເວລາໃນການກວດໃນຫ້ອງທົດລອງ (lab timing issues) ສາມາດທຳໃຫ້ຮູບແບບປ່ຽນໄປໄດ້ທັງໝົດ.

ການຖືພາແມ່ນຕົວຢ່າງທີ່ດີ. ປົກກະຕິ neutrophils ຈະສູງຂຶ້ນໃນໄລຍະຖືພາ, ໂດຍສະເພາະໃນໄຕມື້ທີ 3, ດັ່ງນັ້ນ ສ່ວນຮ້ອຍຂອງ neutrophil ທີ່ 75% ອາດເປັນພາວະທາງສະລະວິທະຍາ (physiological) ຫຼາຍກວ່າການຕິດເຊື້ອ. ຖ້າການຖືພາເປັນສ່ວນໜຶ່ງຂອງເລື່ອງ, ເສັ້ນເວລາ (timeline) ຂອງພວກເຮົາໃນ ການກວດເລືອດກ່ອນເກີດ (prenatal) ແຕ່ລະໄຕມາດ ຈະໃຫ້ບັນບັນທຶກບຣິບົດການກວດທີ່ກວ້າງກວ່າ.
ການກົດກັ້ນໄຂກະດູກ (bone marrow suppression) ແລະ ການກົດກັ້ນພູມຄຸ້ມກັນ (immune suppression) ປ່ຽນສົມຜົນໄປໃນທິດທາງກົງຂ້າມ. ຜູ້ປ່ວຍທີ່ໄດ້ຮັບ chemotherapy, methotrexate, clozapine, ຫຼື ການຮັກສາ HIV ຂັ້ນສູງ ອາດຈະມີ ANC ຕ່ຳ, ALC ຕ່ຳ, ຫຼື ທັງສອງ, ແລະ ອັດຕາອາດເບິ່ງຄ້າຍປົກກະຕິແບບຫຼອກຕາ ໃນຂະນະທີ່ຄວາມສ່ຽງທີ່ແທ້ຈິງບໍ່ແມ່ນ. ໃນກໍລະນີເຫຼົ່ານັ້ນ ຂ້ອຍໃສ່ໃຈຈຳນວນທີ່ແທ້ຈິງ (absolute counts) ຫຼາຍກວ່າວ່າ ການແບ່ງສ່ວນຂອງສັດສ່ວນ (percentage split) ເບິ່ງງາມຫຼືບໍ່.
ລາຍລະອຽດກ່ອນການກວດ (pre-analytic details) ສຳຄັນກວ່າທີ່ຄົນສ່ວນໃຫຍ່ຮູ້. CBC ທີ່ຖືກເອົາຫຼັງຈາກຄືນທີ່ນອນບໍ່ຫຼັບ, ຕອນທີ່ເຈັບປວດຮຸນແຮງ, ຫຼື ແມ່ນແຕ່ຫຼັງຈາກໄດ້ຮັບ IV fluids ສາມາດປ່ຽນໄດ້ພໍທີ່ຈະທຳໃຫ້ການຕີຄວາມສັບສົນ, ແລະ ສັນຍານເຕືອນຂອງເຄື່ອງ (machine flags) ຄວນໄດ້ຮັບການເຄົາລົບ. ເມື່ອລາຍງານບໍ່ກົງກັບເລື່ອງ, ຂ້ອຍມັກແນະນຳໃຫ້ກວດ smear ແບບດ້ວຍມື (manual smear review) ແລະ, ສຳລັບການອັບໂຫຼດດິຈິຕອນ, ການປຽບທຽບ logic ຂອງເຄື່ອງກັບການຕີຄວາມແບບຄລີນິກ ໃນບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ເຄື່ອງກວດໃນຫ້ອງທົດລອງ ແລະ ເຄື່ອງວິເຄາະ AI.
ຖາມວ່າໄດ້ກວດ smear ແບບດ້ວຍມືບໍ
smear ແບບດ້ວຍມື ສາມາດເຫັນ reactive lymphocytes, toxic granulation, blasts, ຫຼື ການຈັບກຸ່ມ (clumping) ທີ່ differential ທີ່ອັດຕະໂນມັດພຽງແຕ່ຊີ້ເບົາໆ. ນັ້ນແມ່ນໜຶ່ງໃນວິທີໄວທີ່ສຸດໃນການປ່ຽນອັດຕາທີ່ຍັງບໍ່ຊັດເຈນໃຫ້ເປັນການວິນິດໄຊທີ່ມີຄວາມໝາຍ.
ເມື່ອຮູບແບບ neutrophils ແລະ lymphocytes ຕ້ອງການຕິດຕາມຢ່າງດ່ວນ
ຊອກການກວດທາງການແພດແບບທັນທີ ເມື່ອອັດຕາສູງຫຼາຍ ຫຼື ມີຄູ່ກັບຜົນ CBC ທີ່ເຕືອນໄພ. ຂ້ອຍກັງວົນຫຼາຍເມື່ອ NLR ສູງກວ່າ 10, ANC ເກີນ 15 ×10^9/L, ANC ຕົກຕ່ຳກວ່າ 0.5 ×10^9/L, ຫຼື ALC ຕົກຕ່ຳກວ່າ 0.5 ×10^9/L, ໂດຍສະເພາະຖ້າມີໄຂ້, ນ້ຳໜັກຫຼຸດ, ຫຼື ມີຮອຍຊ້ຳ (bruising).

ອັດຕາຈະໜ້າກັງວົນຫຼາຍຂຶ້ນເມື່ອເສັ້ນຈຸລັງອື່ນໆກໍຍ້າຍຕົວເຊັ່ນກັນ. ການກວດເລືອດຄົບຖ້ວນທີ່ມີ NLR 11, ເກັດເລືອດ (platelets) 620 ×10^9/L, ແລະ ອາການທາງລະບົບຮ່າງກາຍ (constitutional symptoms) ຊຸກຍູ້ໃຫ້ຂ້ອຍປະເມີນຢ່າງດ່ວນໄວກວ່າການອ່ານອັດຕາຢ່າງດຽວຂອງ 4.8 ໃນຄົນທີ່ສຸຂະພາບດີອື່ນໆ. ຖ້າເກັດເລືອດ (platelets) ກໍສູງດ້ວຍ, ຄູ່ມືຂອງພວກເຮົາຈະ ຈຳນວນ platelet ສູງ ອະທິບາຍວ່າເປັນເຫດໃດການປະສົມນັ້ນຈຶ່ງສາມາດສື່ສັນໄດ້ຫຼາຍກວ່າຄວາມຕຶງຄຽດທົ່ວໄປ.
ພາວະເລືອດຈາງ (anemia) ກໍປ່ຽນການຕີຄວາມໝາຍໄດ້ເຊັ່ນກັນ. ຜູ້ປ່ວຍທີ່ມີໄຂ້, hemoglobin 9.4 g/dL, ANC 16 ×10^9/L, ແລະ lymphocytes 0.6 ×10^9/L ອາດຈະເປັນການຕິດເຊື້ອຮ້າຍແຮງ, ການກະທົບຂອງໄຂກະດູກ (marrow involvement), ຫຼື ພະຍາດອັກເສບທີ່ໄດ້ກາຍເປັນລະບົບແລ້ວ. ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍເກືອບຈະຈັບຄູ່ການສົນທະນານີ້ກັບຄຳອະທິບາຍຂອງພວກເຮົາກ່ຽວກັບ ສາເຫດທີ່ hemoglobin ຕໍ່າຈຶ່ງ.
ອີກໜຶ່ງເກນໜຶ່ງງ່າຍທີ່ຈະພາດໄປ: ໄຂ້ 38.0°C ຫຼືສູງກວ່າ ພ້ອມກັບ ANC ຕໍ່າກວ່າ 0.5 ×10^9/L ແມ່ນສະພາບສຸກເສີນ ຈົນກວ່າຈະພິສູດເປັນຢ່າງອື່ນ. ຜູ້ປ່ວຍສ່ວນໃຫຍ່ບໍ່ຈຳເປັນຕ້ອງການລະດັບການເຕືອນນັ້ນ, ແຕ່ຜູ້ທີ່ຈຳເປັນຕ້ອງການມັນໄວ.
ເປັນຫຍັງແນວໂນ້ມຕາມເວລາ ມັກຈະສຳຄັນກວ່າການກວດ CBC ຄັ້ງດຽວ
ການແຍກສ່ວນການກວດເລືອດຄົບຖ້ວນ (CBC differential) ອັນດຽວແມ່ນພາບຖ່າຍ; ແນວໂນ້ມແມ່ນເລື່ອງລາວ. ຖ້າ NLR ຈາກ 6.8 ຫາ 2.4 ໃນ 72 ຊົ່ວໂມງ, ມັກຈະຊີ້ບອກວ່າຄວນແກ້ໄຂຄວາມເຄັ່ງຄຽດ ຫຼືການຕິດເຊື້ອ ໃນຂະນະທີ່ອັດຕາສ່ວນທີ່ຍັງຢູ່ເໜືອ 3 ຫາ 4 ເປັນເວລາຫຼາຍເດືອນ ມັກຈະໄປທາງອັກເສບຊໍາເຮື້ອ ຫຼືຕົວກະຕຸ້ນອື່ນທີ່ດໍາເນີນຢູ່.

ການປຽບທຽບທີ່ດີທີ່ສຸດແມ່ນ ທີ່ຫ້ອງທົດລອງດຽວກັນ, ເວລາປະມານດຽວກັນໃນມື້, ການດື່ມນໍ້າໃກ້ຄຽງກັນ, ແລະມີບັນທຶກຊັດເຈນກ່ຽວກັບຢາທີ່ເພີ່ງໃຊ້ມາບໍ່ດົນ. ການກວດ CBC 24 ຫາ 72 ຊົ່ວໂມງ ຄັ້ງຕໍ່ມາ ອາດຈະໃຫ້ຂໍ້ມູນທີ່ມີປະໂຫຍດຫຼາຍກວ່າການເພີ່ມລາຍການກວດທີ່ແປກໃໝ່ຈໍານວນຫຼາຍໃນມື້ທໍາອິດ. ຜູ້ປ່ວຍທີ່ຢາກຈັດລະບຽບຜົນການກວດຕໍ່ເນື່ອງ ມັກຈະເຮັດໄດ້ດີກັບວິທີງ່າຍໆ ຕົວຕິດຕາມປະຫວັດການກວດເລືອດ.
Kantesti AI ປຽບທຽບ CBC ທີ່ກວດຊ້ໍາກັນ ກັບຊ່ວງອ້າງອີງຂອງແຕ່ລະຫ້ອງທົດລອງ ແລະຈະຊີ້ທຸກເມື່ອການປ່ຽນແປງຂອງອັດຕາສ່ວນເບິ່ງຄ້າຍກັບຜົນຈາກຢາ ຫຼາຍກວ່າການຕິດເຊື້ອທີ່ບໍ່ຄວບຄຸມ. ຂອງພວກເຮົາ ໜ້າມາດຕະຖານທາງການແພດ ອະທິບາຍວ່າເປັນຫຍັງມັນຈຶ່ງສໍາຄັນ: ຫ້ອງທົດລອງໜຶ່ງອາດຈະຊີ້ວ່າ lymphocytes ຕໍ່າຢູ່ທີ່ 1.0 ×10^9/L ໃນຂະນະທີ່ອີກຫ້ອງທົດລອງໃຊ້ 1.1, ແລະການປ່ຽນແປງນ້ອຍໆເຫຼົ່ານັ້ນສາມາດປ່ຽນຄວາມຮູ້ສຶກຂອງລາຍງານທີ່ຢູ່ແຄມຂອບໄດ້ຢ່າງສິ້ນເຊີງ.
ໃນການທົບທວນຂອງພວກເຮົາທີ່ມີຫຼາຍກວ່າ 2 ລ້ານ ລາຍງານທີ່ອັບໂຫຼດ, ການພຸ່ງຂຶ້ນຊົ່ວຄາວຂອງ NLR ແມ່ນເລື້ອຍຫຼັງຈາກ steroids, ອາການເຈັບປວດສຸກເສີນ, ແລະການຝຶກຫນັກເປັນຊ່ວງ. ຢ່າງທີ່ Thomas Klein, MD, ຂ້ອຍມີຄວາມໝັ້ນໃຈຫຼາຍຂຶ້ນເມື່ອອັດຕາສ່ວນຫຼຸດລົງ ໃນຂະນະທີ່ອາການດີຂຶ້ນ ແລະ ຄໍຣັບຊັນຊີພີ ຫຼຸດລົງໄປພ້ອມກັນ; ບົດຄວາມທີ່ເປັນປະໂຫຍດຂອງພວກເຮົາກ່ຽວກັບ ຊ່ວງ CRP ປົກກະຕິ ສະແດງວ່າການຈັບຄູ່ນັ້ນມີປະໂຫຍດທາງຄລີນິກແນວໃດ.
ຄວນເຮັດຫຍັງຕໍ່ໄປ ຖ້າ neutrophils ແລະ lymphocytes ຂອງທ່ານເບິ່ງຜິດປົກກະຕິ
ເລີ່ມຈາກອາການ, ຢາທີ່ໃຊ້, ແລະຈໍານວນທີ່ແນ່ນອນ (absolute counts). ຄົນສ່ວນໃຫຍ່ບໍ່ຈໍາເປັນຕ້ອງຄົ້ນຫາດ້ວຍຄວາມຕື່ນຕົກກັງວົນຫຼັງຈາກຜົນການກວດ ສ່ວນແຍກເລືອດ (blood differential); ຜິດປົກກະຕິ; ພວກເຂົາຕ້ອງກວດເບິ່ງວ່າມີໄຂ້ບໍ, steroids ທີ່ເພີ່ງໃຊ້ບໍ, ເຈັບປ່ວຍໄວຣັສບໍ, ການສູບຢາ, ການອອກແຮງກາຍທີ່ໜັກ, ແລະຫ້ອງທົດລອງໄດ້ສັ່ງກວດ CBC ຊ້ໍາບໍ.

ລາຍການກວດປົກກະຕິຂອງຂ້ອຍສັ້ນ: ຈົດບັນທຶກໄຂ້, ເຈັບຄໍ, ອາການທາງປັດສະວະ, ໄອ, ການຜ່າຕັດບໍ່ດົນມານີ້, ບັນຫາທາງແຂ້ວ, ເມັດ steroids, ຢາພົ່ນສູດດົມ (inhalers), ແລະທ່ານໄດ້ອອກແຮງກາຍໜັກໃນຊ່ວງ 24 ຊົ່ວໂມງ. ບໍ. ຈາກນັ້ນເບິ່ງ ANC, ALC, WBC ທັງໝົດ, ແລະຮູບແບບນັ້ນໃໝ່ບໍ. ຖ້າທ່ານຢາກໄດ້ການອ່ານລາຍງານແບບເປັນລະບົບ, ທ່ານສາມາດອັບໂຫຼດມັນໃຫ້ກັບ ການວິເຄາະເລືອດດ້ວຍ AI ຟຣີຂອງພວກເຮົາ.
ຄໍາແນະນໍາທາງການແພດໃນມື້ດຽວກັນເໝາະສົມ ສໍາລັບໄຂ້ທີ່ມີ neutrophils ຕໍ່າຫຼາຍ, ອາການທີ່ແຍ່ລົງໄວຢ່າງຮຸນແຮງ, ຄວາມສັບສົນ, ມີບັນຫາໃນການຫາຍໃຈ, ຫຼື CBC ທີ່ຜິດປົກກະຕິໃນຫຼາຍສາຍຂອງເມັດເລືອດ. ທ່ານໝໍຢູ່ໃນ ຄະນະທີ່ປຶກສາທາງການແພດ ໄດ້ສ້າງເສັ້ນທາງການທົບທວນຂອງພວກເຮົາ ໂດຍອີງໃສ່ການປະສົມກັນທີ່ມີຄວາມສ່ຽງສູງເຫຼົ່ານັ້ນ ແທນທີ່ຈະອີງໃສ່ເປີເຊັນດຽວທີ່ເບິ່ງໜ້າກັງວົນ.
ຖ້າທ່ານຢາກເບິ່ງວ່າພວກເຮົາໃຊ້ເຫດຜົນແນວໃດຜ່ານຮູບແບບການກວດເລືອດຄົບຖ້ວນ (CBC) ທີ່ຢູ່ໃນຂອບເຂດ, ຂໍ້ມູນຂອງພວກເຮົາ ການທົບທວນກໍລະນີ ມັກຈະມີປະໂຫຍດຫຼາຍກວ່າລາຍຊື່ສາເຫດທົ່ວໄປ. ຖ້າທ່ານຢາກເຫັນພາບລວມວ່າພວກເຮົາແມ່ນໃຜ, ທ່ານສາມາດອ່ານ ກ່ຽວກັບ Kantesti. ແລະຖ້າທ່ານພຽງແຕ່ຢາກໃຫ້ລາຍງານຂອງທ່ານຖືກອ່ານແປຢ່າງໄວ, ໃຊ້ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ອັດຕາສ່ວນ neutrophil ຕໍ່ lymphocyte ທີ່ປົກກະຕິໃນຜູ້ໃຫຍ່ແມ່ນເທົ່າໃດ?
ຄ່າ WBC ປົກກະຕິຂອງຜູ້ໃຫຍ່ ອັດຕາ neutrophil-to-lymphocyte, ຫຼື NLR, ມັກຈະຢູ່ປະມານ 1 ຫາ 3, ແລະ Forget et al. ລາຍງານຊ່ວງອ້າງອີງທີ່ມີສຸຂະພາບດີຂອງ 0.78 ຫາ 3.53. ສ່ວນໃຫຍ່ຂອງຫ້ອງທົດລອງບໍ່ພິມຊ່ວງອ້າງອີງຂອງ NLR ອັດຕະໂນມັດ, ດັ່ງນັ້ນແພດຈຶ່ງຄຳນວນມັນຈາກສ່ວນແຍກຂອງ CBC. ການສູບຢາ, ອາຍຸທີ່ເພີ່ມຂຶ້ນ, ການຖືພາ, ແລະການອອກກຳລັງກາຍບໍ່ດົນມານີ້ ສາມາດປ່ຽນອັດສ່ວນໄດ້ໂດຍບໍ່ໄດ້ຫມາຍຄວາມວ່າເປັນພະຍາດ. ຂ້ອຍກັງວົນໜ້ອຍກັບຄ່າດຽວທີ່ຢູ່ແຍກກັນ ກວ່າອັດຕາສ່ວນທີ່ຊ້ຳໆສູງກວ່າ 3 ຫາ 5 ພ້ອມກັບອາການ ຫຼື ຈຳນວນທີ່ຖືກກວດພົບຜິດປົກກະຕິທີ່ແນ່ນອນ.
ອັດຕາສ່ວນ neutrophil ຕໍ່ lymphocyte ທີ່ສູງ ໝາຍເຖິງການຕິດເຊື້ອແບັກທີເຣັຍບໍ?
NLR ສູງສາມາດຊີ້ໄປຫາການຕິດເຊື້ອແບັກທີເລຍ, ແຕ່ມັນບໍ່ໄດ້ຢືນຢັນວ່າເປັນ. ອັດຕາສ່ວນທີ່ສູງກວ່າ 5 ມັກຈະເຂົ້າກັບພະຍາດແບັກທີເລຍຫຼາຍກວ່າການປ່ຽນແປງທີ່ບໍ່ແມ່ນພະຍາດ, ໂດຍສະເພາະເມື່ອ ANC ສູງ, ALC ຕ່ຳ, CRP ກຳລັງເພີ່ມຂຶ້ນ, ແລະຄົນເຈັບມີໄຂ້ ຫຼື ອາການຈຳເພາະທີ່ຊັດເຈນ. ຢາສະເຕີຣອຍ, ການຜ່າຕັດ, ຄວາມເຈັບປວດຮຸນແຮງ, ແລະການອອກກຳລັງກາຍໜັກ ສາມາດສ້າງຮູບແບບດຽວກັນໄດ້ພາຍໃນບໍ່ກີ່ຊົ່ວໂມງ. ການອ່ານທີ່ປອດໄພທີ່ສຸດແມ່ນການປະສົມອັດຕາສ່ວນນັ້ນກັບອາການ, ຢາທີ່ໃຊ້, ແລະຈຳນວນທີ່ແນ່ນອນ.
prednisone ຫຼື dexamethasone ສາມາດເພີ່ມ neutrophils ແລະຫຼຸດ lymphocytes ໄດ້ບໍ?
ແມ່ນແລ້ວ. Prednisone ຫຼື dexamethasone ສາມາດເພີ່ມ neutrophils ແລະຫຼຸດ lymphocytes ພາຍໃນປະມານ 4 ຫາ 6 ຊົ່ວໂມງ, ເຊິ່ງມັກຈະຍູ້ໃຫ້ NLR ສູງກວ່າ 5 ໂດຍບໍ່ມີການຕິດເຊື້ອແບັກທີເລຍ. ລາຍເຊັນສະເຕີຣອຍທີ່ເປັນແບບຄລາສສິກແມ່ນ neutrophilia, lymphopenia, ແລະມັກຈະ eosinophils ຕ່ຳຫຼາຍ. ໃນການປະຕິບັດ, ນີ້ແມ່ນໜຶ່ງໃນເຫດທີ່ພົບເລື້ອຍທີ່ສຸດທີ່ຄົນເຈັບຮູ້ສຶກດີຂຶ້ນ ໃນຂະນະທີ່ CBC ຂອງພວກເຂົາເບິ່ງດູແຍ່ລົງກວ່າ. ຄວາມບໍ່ສອດຄ່ອງນັ້ນເປັນຂໍ້ບອກໃນຕົວເອງ.
ຄວາມຄຽດຫຼືການອອກກຳລັງກາຍໜັກໆ ສາມາດປ່ຽນແປງການແຍກຊະນິດຂອງເລືອດໄດ້ບໍ?
ແມ່ນແລ້ວ, ທັງຄວາມກົດດັນສຸກເສີນ ແລະການອອກກຳລັງກາຍທີ່ແຮງ ສາມາດເພີ່ມ neutrophils ແລະຫຼຸດ lymphocytes ຊົ່ວຄາວໄດ້. ຫຼັງຈາກການຜ່າຕັດ, ການຕອບສະໜອງຄວາມກົດດັນລະດັບຕົກໃຈ, ຫຼື ການຝຶກທົນທານທີ່ໜັກ, ANC ອາດຈະເພີ່ມໄປສູ່ 9 ຫາ 12 ×10^9/L ໃນຂະນະທີ່ ALC ຊົ່ວຄາວຫຼຸດລົງຕ່ຳກວ່າ 1.0 ×10^9/L. ການປ່ຽນແປງເຫຼົ່ານີ້ສ່ວນໃຫຍ່ຈະຄ່ອຍໆປັບຕົວກັບຄືນພາຍໃນ 24 ຫາ 72 ຊົ່ວໂມງ. ນັ້ນແມ່ນເຫດທີ່ວ່າ ເວລາທີ່ເກັບຕົວເລືອດ ມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຫຼາຍຄົນຮູ້.
ອັດຕາ neutrophil ຕໍ່ lymphocyte ທີ່ຕໍ່າ ໝາຍຄວາມວ່າມີການຕິດເຊື້ອໄວຣັສບໍ?
NLR ຕ່ຳ, ມັກ ຕ່ຳກວ່າ 1 ຫາ 1.5, ມັກຈະເຂົ້າກັບການເຈັບໄຂ້ໄວຣັສ, ການຟື້ນຕົວຫຼັງໄວຣັສ, ຫຼື ການຕອບສະໜອງພູມຄຸ້ມກັນທີ່ມີ lymphocyte ເປັນຫຼັກ. Mononucleosis ແມ່ນຕົວຢ່າງຄລາສສິກ, ແລະບາງຄົນເຈັບສະແດງ ALC ສູງກວ່າ 4.0 ×10^9/L ມີນິວໂທຣຟິລທີ່ຕໍ່າກວ່າເກົ່າ. ແຕ່ຢ່າງໃດກໍຕາມ ອັດຕາຕໍ່າບໍ່ໄດ້ໝາຍຄວາມສະບາຍໃຈອັດຕະໂນມັດ ເພາະການກົດກັ້ນຂອງໄຂກະດູກ, ນິວໂທຣຟິລທີ່ມີພູມຄຸ້ມກັນຕໍ່າ, ຫຼື ການຕິດເຊື້ອຮ້າຍແຮງທີ່ຊ້າ ກໍສາມາດຫຼຸດນິວໂທຣຟິລໄດ້ເຊັ່ນກັນ. ຈຳນວນແບບສົມບູນ (absolute counts) ແລະເລື່ອງລາວທາງຄລີນິກ ເປັນຜູ້ຕັດສິນວ່າອັດຕານັ້ນໝາຍເຖິງຫຍັງ.
ຂ້ອຍຄວນກັງວົນກ່ຽວກັບຜົນຂອງ neutrophils ແລະ lymphocytes ເມື່ອໃດ?
ຂ້ອຍຈະກັງວົນຫຼາຍຂຶ້ນເມື່ອ NLR ສູງກວ່າ 10, ANC ສູງກວ່າ 15 ×10^9/L, ANC ຕໍ່າກວ່າ 0.5 ×10^9/L, ຫຼື ALC ຕໍ່າກວ່າ 0.5 ×10^9/L, ໂດຍສະເພາະຖ້າມີໄຂ້, ນ້ຳໜັກຫຼຸດ, ມີຮອຍຊ້ຳ, ຫຼື ອາການກ່ຽວກັບການຫາຍໃຈ. ໄຂ້ຂອງ 38.0°C ຫຼືສູງກວ່າ ພ້ອມກັບ neutropenia ຮ້າຍແຮງ ແມ່ນດ່ວນ ແລະບໍ່ຄວນລໍຖ້າການນັດຕິດຕາມປົກກະຕິ. ຄວາມກັງວົນກໍເພີ່ມຂຶ້ນເມື່ອສາຍຈຸລັງອື່ນໆຜິດປົກກະຕິ ເຊັ່ນ ເລືອດຈຳນວນເຮໂມໂກລບິນຕໍ່າ ຫຼື ເກັດເລືອດສູງຫຼາຍ. ອັດຕາທີ່ຜິດປົກກະຕິເພີຍພຽງເລັກນ້ອຍໂດຍບໍ່ມີອາການ ມັກຈະໜ້ອຍກວ່າຫຼາຍກັບຮູບແບບທີ່ກວ້າງກວ່ານັ້ນ.
ການຂາດນ້ຳສາມາດປ່ຽນອັດຕາ neutrophil-to-lymphocyte ໄດ້ບໍ?
ການຂາດນ້ຳຢ່າງເບົາໆສາມາດເຮັດໃຫ້ການນັບເລືອດເບິ່ງຄືເຂັ້ມຂຶ້ນໜ້ອຍໜຶ່ງ, ແຕ່ມັນມັກບໍ່ໄດ້ສ້າງການປ່ຽນແປງ neutrophil-lymphocyte ທີ່ສຳຄັນດ້ວຍຕົວເອງ. ຖ້າທ່ານອາເຈຍ, ມີໄຂ້, ຫຼື ອ່ອນແອຫຼາຍ, ເຈັບປ່ວຍທີ່ເຮັດໃຫ້ຂາດນ້ຳອາດເປັນເຫດຜົນທີ່ແທ້ຈິງທີ່ອັດຕາປ່ຽນໄປ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Kantesti ທີມຄົ້ນຄວ້າ AI (2026). ການຢັ້ງຢືນທາງຄລີນິກຂອງ Kantesti AI Engine (2.78T) ສຳລັບ 15 ກໍລະນີກວດເລືອດທີ່ບໍ່ລະບຸຕົວຕົນ: Benchmark ອີງຕາມ Rubric ທີ່ລົງທະບຽນໄວ້ລ່ວງໜ້າ ລວມເຖິງກໍລະນີກັບດັກ Hyperdiagnosis ຂ້າມທຸກສາຂາທາງການແພດເຈັດດ້ານ. Figshare.
Kantesti ທີມບັນນາທິການດ້ານການແພດ (2026). ຄູ່ມືສຸຂະພາບຂອງແມ່ຍິງ: ການຕົກໄຂ່, ການໝົດປະຈຳເດືອນ ແລະ ອາການຂອງຮໍໂມນ. Figshare.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
Zahorec R (2001). ອັດຕາຂອງຈຳນວນ neutrophil ຕໍ່ lymphocyte—ຕົວຊີ້ວັດແບບໄວ ແລະງ່າຍຂອງການອັກເສບແລະຄວາມເຄັ່ງຕຶງທົ່ວລະບົບໃນຜູ້ປ່ວຍທີ່ປ່ວຍຮ້າຍແຮງ. Bratislavské Lekárske Listy.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ការពិនិត្យឈាម សម្រាប់ការពិនិត្យឡើងវិញ: ពេលណាត្រូវស្នើសុំការពិនិត្យឡើងវិញ
การตีความจากห้องปฏิบัติการเพื่อความเห็นที่สอง อัปเดตปี 2026 สำหรับผู้ป่วย คำเตือนผลตรวจที่ผิดปกติมากที่สุดส่วนใหญ่ไม่ใช่ภาวะฉุกเฉิน แต่มีบางชุดค่าที่อาจเป็น...
ອ່ານບົດຄວາມ →
ช่วงค่าปกติ Free T3: ต่ำ สูง และเวลาตรวจซ้ำ
การแปลผลการตรวจทางห้องปฏิบัติการตัวชี้วัดไทรอยด์ อัปเดตปี 2026 Free T3 ที่เข้าใจง่ายสำหรับผู้ป่วยมีประโยชน์ แต่ไม่ใช่การตรวจไทรอยด์แบบยืนยันเพียงอย่างเดียว...
ອ່ານບົດຄວາມ →
LDH ສູງ ໝາຍຄວາມວ່າຫຍັງ? ຂໍ້ມູນຈາກຫ້ອງທົດລອງກ່ຽວກັບການທຳລາຍຂອງເນື້ອຢື່ອ
ការបកស្រាយការធ្វើតេស្តឈាម LDH ឆ្នាំ 2026 សម្រាប់អ្នកជំងឺងាយយល់ LDH គឺជាសញ្ញាដូចជាឧបករណ៍រោទិ៍ផ្សែង មិនមែនជាការធ្វើរោគវិនិច្ឆ័យទេ។ អ្វីដែលមានប្រយោជន៍...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្ត Cryoglobulin៖ តម្រុយប្រូតេអ៊ីនត្រជាក់ និងជំងឺរលាកសរសៃឈាម
ការបកស្រាយលទ្ធផលមន្ទីរពិសោធន៍ Cryoglobulins ឆ្នាំ 2026 សម្រាប់អ្នកជំងឺងាយយល់ ការធ្វើតេស្ត cryoglobulin រកមើលប្រូតេអ៊ីនដែលងាយរងផលប៉ះពាល់ដោយភាពត្រជាក់ ដែលអាចកកើតជាក្រុមនៅពេល...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តអាល់ដូស្តេរ៉ូន៖ សម្ពាធឈាមខ្ពស់ និងប៉ូតាស្យូមទាបជាសញ្ញាបង្ហាញ
การตีความทางห้องปฏิบัติการของความดันโลหิตสูงจากความผิดปกติของต่อมไร้ท่อ อัปเดตปี 2026 สำหรับผู้ป่วย ผลอัลโดสเตอโรนที่สูงมีความสำคัญที่สุดเมื่อเรนินถูกกดต่ำ เลือด...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្ត Calcitonin៖ កម្រិតខ្ពស់ និងជំហានសម្រាប់មហារីកក្រពេញទីរ៉ូអ៊ីត
การตีความผลการตรวจทางห้องปฏิบัติการตัวบ่งชี้ไทรอยด์ อัปเดตปี 2026 สำหรับผู้ป่วย ผลแคลซิโทนินที่สูงอาจทำให้รู้สึกหวาดกลัวได้ แต่ตัวเลขเพียงอย่างเดียว...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.