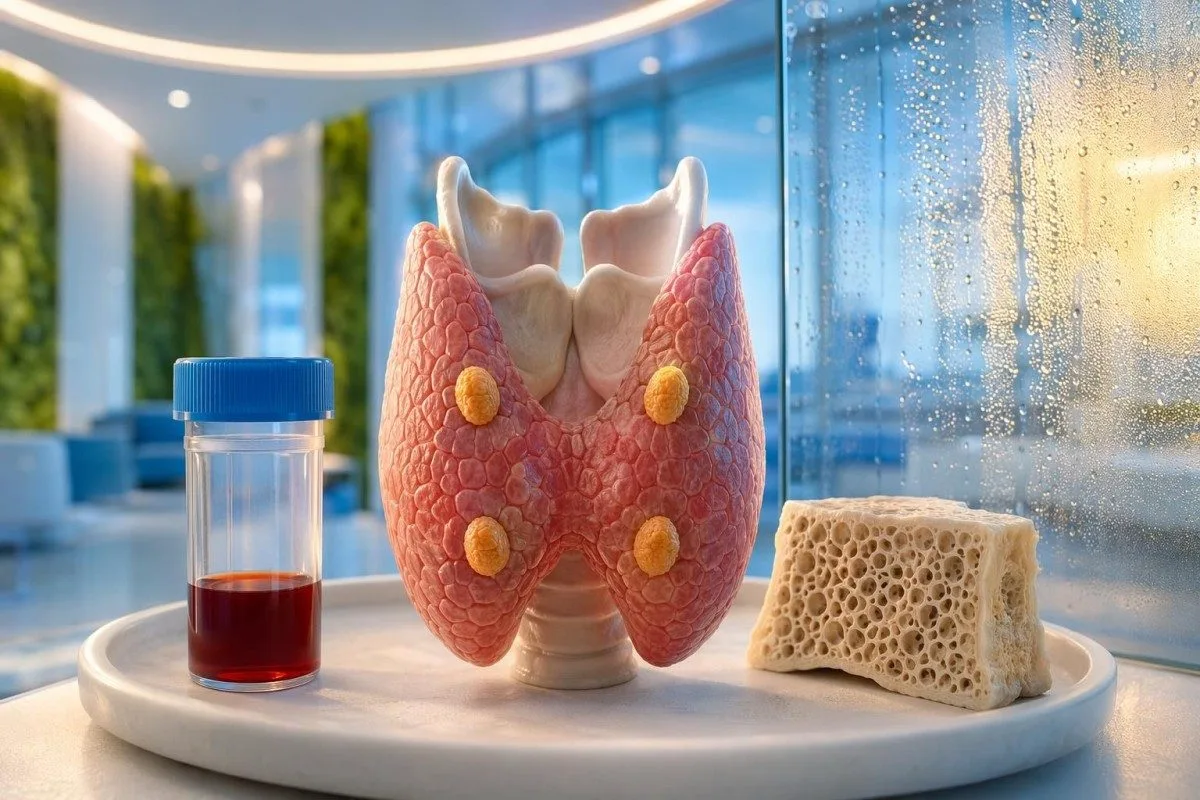
ຜົນກວດແຄວຊຽມຕໍ່າມັກຖືກອ່ານຜິດ. ຄຳຖາມທີ່ແທ້ຈິງແມ່ນວ່າແຄວຊຽມຕໍ່າຈິງບໍ ຫຼັງຈາກພິຈາລະນາ albumin, ionized calcium, magnesium, ວິຕາມິນດີ, ແລະ PTH.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
ທ່ານດຣ. Thomas Klein ແມ່ນແພດຫມໍດ້ານເລືອດທີ່ຜ່ານການຢັ້ງຢືນຈາກຄະນະກຳມະການ (board-certified) ແລະແພດອາຍຸລະບົບ (internist) ທີ່ມີປະສົບການຫຼາຍກວ່າ 15 ປີ ໃນດ້ານການແພດທາງຫ້ອງທົດລອງ ແລະການວິເຄາະທາງຄລີນິກທີ່ຊ່ວຍໂດຍ AI. ໃນຖານະ Chief Medical Officer ຢູ່ Kantesti AI, ທ່ານໃຫ້ການກຳກັບດ້ານຄລີນິກເພື່ອຄວາມຖືກຕ້ອງທາງການແພດຂອງ neural network ທີ່ເປັນຂອງສະເພາະ (proprietary). ທ່ານດຣ. Klein ໄດ້ຕີພິມຜົນງານຢ່າງກວ້າງຂວາງກ່ຽວກັບການຕີຄວາມ biomarker ແລະການວິນິດໄຊທາງຫ້ອງທົດລອງ ໃນຫົວຂໍ້ດ້ານການແພດທາງຫ້ອງທົດລອງ.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ແຄວຊຽມທັງໝົດ ຕໍ່າກວ່າ 8.6 mg/dL ມັກຕ້ອງມີບໍລິບົດ; albumin ຕໍ່າສາມາດເຮັດໃຫ້ແຄວຊຽມລວມເບິ່ງຕໍ່າ ເຖິງແມ່ນສະພາບທາງສະຫຼຸບກາຍປົກກະຕິ.
- ແຄວຊຽມທີ່ປັບແກ້ (Corrected calcium) ໃນ mg/dL ຖືກວັດແທກແຄວຊຽມ + 0.8 × (4.0 - albumin ໃນ g/dL) ແຕ່ການຄາດຄະເນນີ້ບໍ່ແນ່ນອນຫຼາຍໃນກໍລະນີປ່ວຍຮຸນແຮງ ຫຼືການປ່ຽນແປງ pH ຢ່າງສຳຄັນ.
- ແຄວຊຽມທີ່ຢູ່ໃນຮູບແບບອິອອນ (Ionized calcium) ມັກຈະຢູ່ປະມານ 1.12-1.32 mmol/L ໃນຜູ້ໃຫຍ່ ແລະເປັນການກວດທີ່ດີທີ່ສຸດ ເມື່ອ albumin ຫຼືສະຖານະກົດ-ດ່າງ (acid-base) ຜິດປົກກະຕິ.
- ແມກນີຊຽມ ຕໍ່າກວ່າ 1.7 mg/dL ສາມາດກົດການປ່ອຍ PTH ແລະເຮັດໃຫ້ແຄວຊຽມຕໍ່າທີ່ບໍ່ຕອບສະໜອງ (refractory) ຈົນກວ່າຈະທົດແທນ magnesium.
- 25-OH ວິຕາມິນດີ ຕໍ່າກວ່າ 20 ng/mL ມັກຈະຂັບໃຫ້ແຄວຊຽມຕໍ່າ ພ້ອມກັບແບບ PTH ສູງແບບຊົດເຊີຍ (compensatory).
- PTH ທີ່ຕໍ່າ ຫຼືປົກກະຕິແບບບໍ່ເໝາະສົມ ເມື່ອແຄວຊຽມຕໍ່າ ຊີ້ໄປທາງ hypoparathyroidism ຫຼືການລົ້ມເຫຼວຂອງ PTH ທີ່ກ່ຽວຂ້ອງກັບ magnesium.
- ກວດທົບທວນດ່ວນ ເໝາະສົມ ເມື່ອແຄວຊຽມລວມຕໍ່າກວ່າ 7.5 mg/dL ຫຼື ionized calcium ຕໍ່າກວ່າ 1.0 mmol/L ໂດຍສະເພາະຖ້າມີອາການຊາ/ຄັນ (tingling), ກ້າມກະຕຸກ (spasm), ໃຈສັ່ນ (palpitations), ຫຼືສັບສົນ (confusion).
- ການກວດຕໍ່ໄປທີ່ດີທີ່ສຸດ ແມ່ນ albumin, ionized calcium, magnesium, phosphate, creatinine/eGFR, 25-OH vitamin D, ແລະ PTH ໃນແຜງການກວດຕິດຕາມຊຸດດຽວກັນ.
ວິທີອ່ານການກວດເລືອດແຄວຊຽມຕໍ່າ ກ່ອນທີ່ຈະກັງວົນ
ຕ່ຳ ການກວດເລືອດແຄວຊຽມ ບໍ່ໄດ້ໝາຍຄວາມວ່າແຄວຊຽມຕໍ່າຈິງ (true hypocalcemia) ຈະເກີດຂຶ້ນທັນທີ. ຄຳຖາມທຳອິດແມ່ນວ່າ total calcium ຕໍ່າເພາະ albumin ຕໍ່າ ຫຼືວ່າ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized—ຮູບແບບທີ່ມີກິດຈະກຳທາງຊີວະພາບ (biologically active)— ຖືກຫຼຸດລົງຈິງບໍ; ໃນປະສົບການຂອງຂ້ອຍ ຄວາມແຕກຕ່າງນີ້ປ່ຽນການຈັດການ (management) ຫຼາຍກວ່າຕົວເລກດິບເອງ.

ປະມານ 40% ຂອງແຄວຊຽມທີ່ໄຫຼຢູ່ໃນເລືອດຈະຈັບກັບອັລບູມິນ ສະນັ້ນ ຄົນທີ່ມີແຄວຊຽມ 8.1 mg/dL ແລະອັລບູມິນ 2.8 g/dL ອາດຈະມີລະດັບແຄວຊຽມຕາມສະພາບທາງກາຍປົກກະຕິ. ໃນ Kantesti AI, ພວກເຮົາສະແດງແຄວຊຽມຄຽງຂ້າງ ຊ່ວງຄ່າແຄວຊຽມປົກກະຕິ ເພາະວ່າສັນຍານທີ່ຫ້ອງທົດລອງແຍກອອກ (isolated lab flag) ແມ່ນໜຶ່ງໃນການເຕືອນທີ່ຜິດພາດທີ່ພົບເລື້ອຍທີ່ສຸດທີ່ຂ້ອຍເຫັນ.
ສູດແບບດັ້ງເດີມແມ່ນ ແຄວຊຽມທີ່ຖືກປັບແກ້ = ແຄວຊຽມທີ່ວັດໄດ້ + 0.8 × (4.0 - ອັລບູມິນໃນ g/dL), ຫຼື +0.02 × (40 - ອັລບູມິນໃນ g/L) ໃນຫົວໜ່ວຍ SI. ທ່ານ Thomas Klein, MD ຂ້ອຍໃຊ້ມັນເປັນເຄື່ອງມືຄັດກອງຢ່າງຄ່າວ່າງສຳລັບຄົນເຈັບນອກ (outpatient) ແຕ່ຂ້ອຍເຊື່ອໜ້ອຍລົງເມື່ອອັລບູມິນຕໍ່າກວ່າປະມານ 2.5 g/dL, ເມື່ອຄົນເຈັບຢູ່ໃນສະພາບຮ້າຍແຮງ (critically ill), ຫຼືເມື່ອການປ່ຽນແປງຂອງກົດ-ດ່າງ (acid-base shifts) ເຫັນໄດ້ຊັດ.
ກັບດັກອີກຢ່າງແມ່ນການປົນເປື້ອນຂອງຕົວຢ່າງ (specimen contamination) ກັບ EDTA, ປົກກະຕິມາຈາກຫຼອດສີມ່ວງ (purple-top tube). ນັ້ນສາມາດທຳໃຫ້ແຄວຊຽມ ແລະແມກນີຊຽມຕໍ່າຜິດໆ ໃນຂະນະທີ່ໂພແຕດຊຽມ (potassium) ເບິ່ງສູງຜິດປົກກະຕິ ສະນັ້ນ ເມື່ອແບບຮູບຮ່າງມັນບໍ່ຄ່ອຍສອດຄ່ອງ ຂ້ອຍມັກຈະຊ້ຳການກວດຕົວຢ່າງກ່ອນ ຈຶ່ງຄ່ອຍສັ່ງກວດຂະໜາດໃຫຍ່ (big workup).
ເປັນຫຍັງແຄວຊຽມແບບອິອອນ (ionized calcium) ບາງຄັ້ງຈຶ່ງສຳຄັນກວ່າແຄວຊຽມທີ່ຖືກປັບແກ້ (corrected calcium)
ການຫາຍໃຈທີ່ດ່າງກວ່າປົກກະຕິ (respiratory alkalosis) ສາມາດຫຼຸດ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ພາຍໃນບໍ່ກີນນາທີ ເພາະວ່າແຄວຊຽມຈັບກັບອັລບູມິນໄດ້ຫຼາຍຂຶ້ນໃນ pH ທີ່ສູງ. ນັ້ນແມ່ນເຫດຜົນທີ່ຄົນເຈັບທີ່ຫາຍໃຈໄວ (hyperventilating) ອາດຈະມີອາການຊາ/ຄັນມື (tingling hands) ຫຼືປາກຊາ (lip numbness) ທັງທີ່ແຄວຊຽມທັງໝົດປົກກະຕິ ແລະແຄວຊຽມແບບອິອອນຕໍ່າ.
ອັນໃດນັບວ່າຕໍ່າແບບເບົາໆ ທຽບກັບ hypocalcemia ທີ່ຮີບດ່ວນ?
Adult total calcium ມັກຈະຢູ່ປະມານ 8.6-10.2 mg/dL ໃນຂະນະທີ່ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ມັກຈະເປັນ 1.12-1.32 mmol/L. ແຄວຊຽມທັງໝົດຕໍ່າແບບເບົາໆ ບໍ່ໄດ້ອັນຕະລາຍທັນທີແຕ່ການທົບທວນຄືນໃນມື້ດຽວກັນເປັນເລື່ອງສົມຄວນ ຖ້າແຄວຊຽມທັງໝົດຕໍ່າກວ່າ 7.5 mg/dL ຫຼືແຄວຊຽມແບບອິອອນຕໍ່າກວ່າ 1.0 mmol/L ໂດຍສະເພາະຖ້າມີອາການ.

ອາການຈະຕິດຕາມ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ໃກ້ຊິດກວ່າແຄວຊຽມທັງໝົດ. ຄົນເຈັບທີ່ມີແຄວຊຽມທັງໝົດ 8.0 mg/dL ແລະແຄວຊຽມແບບອິອອນປົກກະຕິ ອາດຈະຮູ້ສຶກດີສົມບູນແບບບໍ່ມີອາການ ໃນຂະນະທີ່ຄົນທີ່ມີແຄວຊຽມທັງໝົດ 8.7 mg/dL ແຕ່ມີການເປັນດ່າງຢ່າງຉຸດທັນ (acute alkalosis) ອາດຈະມີການບີບຕົວ (cramp), ຄັນ/ຊາ (tingle) ຫຼືຮູ້ສຶກບໍ່ສະບາຍແຈ້ງຊັດ.
ຫຼາຍຫ້ອງທົດລອງອອກແຈ້ງເຕືອນວິກິດ (critical alert) ປະມານ 6.5-7.0 mg/dL ສຳລັບແຄວຊຽມທັງໝົດ ເຖິງແມ່ນວ່າບາງຫ້ອງທົດລອງໃນເອີຣົບໃຊ້ຈຸດຕັດ SI ທີ່ຕ່າງກັນເລັກນ້ອຍ. ຖ້າລາຍງານຂອງທ່ານຢູ່ໃກ້ຄ່າເຂດແດງ (red-zone) ໃຫ້ປຽບທຽບກັບ critical value guide ແລະສ່ວນທີ່ເຫຼືອຂອງ ກະດານ electrolyte ແທນທີ່ຈະປິ່ນປົວແຄວຊຽມໂດຍລຳພັງ.
ການຂຶ້ນຂອງ pH ໃນເລືອດ 0.1 ສາມາດຫຼຸດແຄວຊຽມແບບອິອອນໄດ້ປະມານ 0.05 mmol/L ໂດຍບໍ່ປ່ຽນແຄວຊຽມທັງໝົດຫຼາຍ. ນັ້ນແມ່ນເຫດຜົນໜຶ່ງທີ່ແພດສຸກເສີນ (emergency clinicians) ມັກຈະຈັບຄູ່ກັນການກວດເຄມີຢ່າງໄວ (quick chemistry panel) ກັບການກວດເປົ້າໝາຍ (targeted testing) ຄ້າຍກັບທີ່ພວກເຮົາອະທິບາຍໃນຄູ່ມືຂອງພວກເຮົາວ່າເປັນຫຍັງ BMP ຈຶ່ງຖືກສັ່ງກວດກ່ອນ.
ແບບຮູບຂອງ albumin, ionized calcium, magnesium, ວິຕາມິນດີ, ແລະ PTH
ວິທີທີ່ໄວທີ່ສຸດໃນການອ່ານ ຄາລຊຽມຕໍ່າຢ່າງບໍ່ຄາດຄິດ ແມ່ນອ່ານເປັນແບບຮູບແບບ (pattern) ບໍ່ແມ່ນເບິ່ງເປັນຕົວເລກດຽວ. ໃນຄລີນິກ ການກວດ 5 ລາຍການທີ່ມັກຈະຕອບຄຳຖາມໄດ້ແມ່ນ albumin, ionized calcium, magnesium, 25-OH ວິຕາມິນດີ, ແລະ PTH.

ຖ້າ total calcium ແມ່ນຕໍ່າ, albumin ຖ້າຕໍ່າ, ແລະ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ຖ້າປົກກະຕິ, ບັນຫາມັກແມ່ນ pseudohypocalcemia ຫຼາຍກວ່າການຂາດແຄວຊຽມແທ້. ໃນສະພາບນັ້ນ ຂ້ອຍຈະເບິ່ງການສູນເສຍຂອງໂປຣຕີນ, ພະຍາດຕັບ, ແບບຂອງ nephrotic, ຫຼື ທຸພົດອາຫານ (malnutrition), ແລະຂອງພວກເຮົາ ຄູ່ມື albumin ຕ່ຳ ມັກຈະມີຄວາມສຳຄັນຫຼາຍກວ່າການເສີມແຄວຊຽມ.
ຖ້າ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ຕ່ຳ ແລະ ແມກນີຊຽມ ກໍຕໍ່າເຊັ່ນກັນ, magnesium ອາດເປັນຄໍຂວດທີ່ແທ້ຈິງ. ຄ່າ magnesium ໃນເລືອດຕໍ່າກວ່າ 1.7 mg/dL ສາມາດກົດການຫຼັ່ງຂອງ PTH ແລະສ້າງຄວາມຕ້ານທານຂອງອະໄວຍະວະປາຍທາງ (end-organ resistance), ດັ່ງນັ້ນແຄວຊຽມມັກຈະບໍ່ປັບດີຈົນກວ່າ magnesium ຈະຖືກທົດແທນ; ນີ້ແມ່ນເຫດທີ່ຂ້ອຍກວດ ຊ່ວງການກວດເລືອດ magnesium ໃນກໍລະນີທີ່ບໍ່ຕອບສະໜອງ (refractory).
ຖ້າແຄວຊຽມຕໍ່າ, 25-OH ວິຕາມິນດີ ຕໍ່າກວ່າ 20 ng/mL, ແລະ PTH ສູງ, ແບບຮູບແບບມັກຈະຊີ້ໄປຫາ secondary hyperparathyroidism ຈາກຂາດວິຕາມິນດີ. ອີງຕາມ Holick et al., 2011, ຂາດວິຕາມິນດີ ຖືກນິຍາມເປັນ 25-OH vitamin D ຕ່ຳກວ່າ 20 ng/mL, ແລະໃນການນຳໃຊ້ຈິງ ການ ການກວດເລືອດວິຕາມິນດີ ມີປະໂຫຍດຫຼາຍກວ່າການສັ່ງ 1,25-dihydroxy vitamin D ໄວເກີນໄປ.
ຖ້າແຄວຊຽມຕໍ່າ, phosphate ແມ່ນສູງ ແລະ PTH ຕໍ່າ ຫຼື ປົກກະຕິແບບບໍ່ເໝາະສົມ, ຂ້ອຍກັງວົນເຖິງ hypoparathyroidism. 'PTH ປົກກະຕິ' ນັ້ນແທ້ໆແມ່ນຜິດປົກກະຕິໃນບໍລິບົດ, ເພາະວ່າ PTH ຄວນຈະສູງຂຶ້ນເມື່ອແຄວຊຽມຕົກລົງ; ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດ PTH ຂອງພວກເຮົາ ຊ່ວຍໃຫ້ຄົນເຈັບເຫັນວ່າ ຊ່ວງອ້າງອີງປົກກະຕິ ບໍ່ໄດ້ໝາຍຄວາມວ່າຈະເປັນການຕອບສະໜອງທາງສະຫຼຸບທາງກາຍ (physiologic response) ທີ່ປົກກະຕິສະເໝີໄປ.
ທາງລັດທີ່ຂ້ອຍໃຊ້ໃນການປະຕິບັດ
ຄາລຊຽມຕໍ່າພ້ອມກັບ PTH ສູງ ມັກຈະໝາຍຄວາມວ່າຕ່ອມ parathyroid ກຳລັງຕອບສະໜອງ ແລະບັນຫາຢູ່ບ່ອນອື່ນ—ມັກເປັນຂາດວິຕາມິນດີ, ໂລກໄຕເຮື້ອຮັງ, ຫຼືການດູດຊຶມບໍ່ດີ. ຄາລຊຽມຕໍ່າພ້ອມກັບ PTH ຕໍ່າ ຫຼືປົກກະຕິ ຊີ້ນຳຂ້ອຍກັບໄປຫາ hypoparathyroidism, ຂາດແມັກນີຊຽມຮ້າຍແຮງ, ຫຼືການຜ່າຕັດຄໍໃໝ່ໆ ໄວກວ່າລາຍຊື່ທົ່ວໄປຈາກອິນເຕີເນັດຫຼາຍ.
ສາເຫດທີ່ພົບບໍ່ຍາກຂອງຄ່າແຄວຊຽມຕໍ່າໃນຜູ້ໃຫຍ່ ທີ່ແທ້ຈິງແມ່ນຫຍັງ
ສາເຫດທີ່ພົບບ່ອຍສຸດຂອງການມາກວດຢູ່ຄົນເຈັບນອກ ແມ່ນ ຄາລຊຽມຕໍ່າຢ່າງບໍ່ຄາດຄິດ ແມ່ນຂາດວິຕາມິນດີ, ໂລກໄຕເຮື້ອຮັງ, ຂາດແມັກນີຊຽມ, ແລະ hypoparathyroidism ຫຼັງຜ່າຕັດ. ສາເຫດສຸກເສີນໃນໂຮງໝໍ ເຊັ່ນ pancreatitis, sepsis, ການໄດ້ຮັບ citrate ຈາກການຖ່າຍເລືອດ, ແລະຢາບາງຊະນິດ ກໍມີຄວາມສຳຄັນເຊັ່ນກັນ, ແຕ່ຮູບແບບໃນແຜງການກວດມັກຈະບອກວ່າທ່ານຢູ່ໃນທາງໃດ.

ຂາດວິຕາມິນດີ ຍັງພົບບ່ອຍ, ໂດຍສະເພາະໃນຄົນທີ່ມີການສຳຜັດແດດຈຳກັດ, ຜິວດຳ, ອ້ວນ, ການດູດຊຶມບໍ່ດີ, ຫຼືການໃຊ້ຢາກັນຊັກ. ອີງຕາມ Holick et al., 2011, 25-OH vitamin D ຕ່ຳກວ່າ 20 ng/mL ແມ່ນການຂາດ, ແລະຮູບແບບການກວດທົ່ວໄປແມ່ນຄາລຊຽມຕໍ່າ-ຢູ່ໃນຂອບຕ່ຳ ຫຼືຕໍ່າ, ຟອສເຟດຕໍ່າ ຫຼືຟອສເຟດປົກກະຕິ, ແລະ PTH ສູງເພື່ອຊົດເຊີຍ; ຖ້າຟັງແລ້ວຄືກັນ, ໃຫ້ເລີ່ມຈາກຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ຜົນການກວດວິຕາມິນດີຕໍ່າ.
ໂລກໄຕເຮື້ອຮັງ ສາມາດຫຼຸດຄາລຊຽມໄດ້ໂດຍການຫຼຸດການຜະລິດ calcitriol ແລະເພີ່ມຟອສເຟດ. ເມື່ອ eGFR ຕົກຕ່ຳກວ່າປະມານ 60 mL/min/1.73 m², ຂ້ອຍເລີ່ມໃຫ້ຄວາມສົນໃຈກັບຟອສເຟດ, PTH, ແລະວິຕາມິນດີ ພ້ອມກັນຫຼາຍຂຶ້ນ, ເຊິ່ງເປັນເຫດວ່າ ການກວດການເຮັດວຽກຂອງໄຕ (renal function panel) ມັກຈະຊ່ວຍແຈ້ງພາບໄດ້ດີກວ່າຄາລຊຽມຢ່າງດຽວ.
ແຕ່ຄວາມຈິງແມ່ນວ່າ ບາງກໍລະນີທີ່ຮ້າຍແຮງທີ່ສຸດ ມັກກ່ຽວຂ້ອງກັບຢາ ຫຼືຫຼັງຂັ້ນຕອນ. Denosumab, bisphosphonates, cinacalcet, cisplatin, ແລະການຜ່າຕັດຄໍ ສາມາດກໍ່ໃຫ້ເກີດ hypocalcemia ທີ່ມີຄວາມໝາຍທາງຄລີນິກໄດ້, ແລະເມື່ອພວກເຮົາທົບທວນກໍລະນີເຫຼົ່ານີ້ໃນ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ເວລາ—ມັກ 24 ຫາ 72 ຊົ່ວໂມງຫຼັງຜ່າຕັດ thyroid ຫຼື parathyroid—ມີຄວາມສຳຄັນເກືອບທຽບເທົ່າກັບຈຳນວນ.
ອາການທີ່ເຂົ້າກັບແຄວຊຽມຕໍ່າ—ແລະອາການທີ່ມັກຈະບໍ່ແມ່ນ
ຄາລຊຽມຕ່ຳ ມັກເຮັດໃຫ້ເກີດອາການຊາ/ຄັນຮອບປາກ, ປາຍນິ້ວມືຊາ, ກ້າມເນື້ອບີບຕົວ (muscle cramps), ການກະຕຸກກະຕືກ (twitching), ການບີບຕົວຂອງມື, ຫຼືໃນກໍລະນີຮ້າຍແຮງ ອາການຊັກ ແລະ arrhythmias. ຄວາມເມື່ອຍລ້າທີ່ບໍ່ຊັດເຈນຢ່າງດຽວ ບໍ່ຈຳເພາະຫຼາຍ, ເຊິ່ງແມ່ນຈຸດທີ່ຫຼາຍຄົນພາດ.

ອາການຊາ/ຄັນຮອບປາກ, ກ້າມເນື້ອຂາຕອນລຸ່ມ (calf cramps), ແລະ carpopedal spasm ແມ່ນອາການຄລາສສິກ ເພາະວ່າຄາລຊຽມ ionized ຕໍ່າ ເຮັດໃຫ້ເສັ້ນປະສາດ ແລະກ້າມເນື້ອມີຄວາມຕື່ນໄວຂຶ້ນ. ຖ້າຈຸດຫຼັກແມ່ນອ່ອນແຮງ ແລະກ້າມບີບຕົວ, ຂ້ອຍກໍທົບທວນ potassium ນຳດ້ວຍ ເພາະວ່າການຊ້ອນກັນແມ່ນມີຈິງ; ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ຊ່ວງຄ່າ potassium ປົກກະຕິ ເປັນປະໂຫຍດສຳລັບການປຽບທຽບນັ້ນ.
ການຕົກລົງຢ່າງກະທັນຫັນ ມັກຈະມີອາການຊັດເຈນກວ່າການຄ່ອຍໆຕົກລົງ. ຂ້ອຍເຄີຍເຫັນຄົນເຈັບຫຼັງ hyperventilation, ຫຼັງຜ່າຕັດຄໍມໍ່ໆນີ້, ຫຼືການໄດ້ຮັບ citrate ຢ່າງໄວ ຮູ້ສຶກແຍ່ລົງຊັດເຈນກວ່າຄົນເຈັບອີກຄົນທີ່ຄ່ອຍໆຕົກມາຢູ່ທີ່ calcium 8.0 mg/dL ໃນໄລຍະເດືອນ.
ອາການທີ່ພົບທີ່ຕຽງຄົນເຈັບເຊັ່ນ Chvostek ແລະ Trousseau ແມ່ນນ່າສົນໃຈ, ແຕ່ເວົ້າຕາມກົງຄືກັນວ່າ ມັນບໍ່ໄວ້ໃຈໄດ້ຫຼາຍກວ່າທີ່ປຶ້ມຕຳລາອ້າງເຖິງ. ຖ້າຂໍ້ຮ້ອງທີ່ມີຢູ່ພຽງແຕ່ເມື່ອຍລ້າ ຫຼືສະໝອງມົວ, ຂ້ອຍຄິດກວ້າງກວ່ານັ້ນໄປຫາເລື່ອງ iron, thyroid, ການນອນ, B12, ແລະອາລົມ, ເຊິ່ງເປັນເຫດວ່າການລວບລວມຂອງພວກເຮົາ ການກວດເລືອດສຳລັບຄວາມເມື່ອຍ ມັກຈະກາຍເປັນປະໂຫຍດຫຼາຍກວ່າຄາລຊຽມຢ່າງດຽວ.
ສະຖານະການທີ່ຜົນແຄວຊຽມຕໍ່າ ໝາຍຄວາມຫຼາຍຢ່າງອື່ນ
ຜົນການກວດຄາລຊຽມຕໍ່າ ອາດໝາຍເຖິງສິ່ງຕ່າງກັນໃນການຖືພາ, ນັກກິລາທີ່ແລ່ນທົນ, ຫຼັງຜ່າຕັດ, ຫຼືການດູແລໃນໂຮງໝໍ. ບໍລິບົດສຳຄັນກວ່າທີ່ຄົນຄາດຄິດ, ແລະນີ້ແມ່ນໜຶ່ງໃນຂົງເຂດທີ່ປ້າຍເຕືອນຂອງຫ້ອງການກວດ ອາດຊັກນຳຄົນເຈັບທີ່ລະມັດລະວັງໄດ້.

ການຖືພາມັກຈະຫຼຸດລົງ total calcium ເພາະ albumin ຕົກລົງພ້ອມກັບການເພີ່ມປະລິມານ plasma ທີ່ປົກກະຕິ, ໃນຂະນະທີ່ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ມັກຈະຄົງທີ່. ຖ້າຄົນຖືພາມີຜົນການກວດຄາລຊຽມທັງໝົດຕໍ່າແບບຂອບເຂດ, ຂ້ອຍມັກເລືອກຄາລຊຽມ ionized ຫຼືການປັບຄ່າຢ່າງລະມັດລະວັງ ແທນການສົມມຸດວ່າແມ່ນການຂາດ; ພາບລວມຂອງພວກເຮົາ ການກວດເລືອດກ່ອນເກີດ ໃຫ້ບັນບັນທຶກພາບລວມທີ່ກວ້າງກວ່າ.
ຂ້ອຍເຫັນຮູບແບບນີ້ໃນນັກກິລາດ້ວຍ: ມືຊາ/ຊາປວດ, ກ້າມເນື້ອບີບຕົວ, ແລະ 'ຕົກໃຈວ່າຄາລຊຽມຕໍ່າ' ຫຼັງຈາກອອກແຮງຫນັກ. ເລື້ອຍໆບັນຫາໃນໄລຍະສັ້ນແມ່ນການຫາຍໃຈເປັນດ່າງຈາກການຫາຍໃຈແຮງ ຫຼືການປ່ຽນແປງຂອງນ້ຳໃນຮ່າງກາຍ ຫຼາຍກວ່າການຂາດແບບຊໍາເຮື້ອ, ສະນັ້ນການປຽບທຽບທີ່ຖືກຄື ການກວດຊຸດຫຼັງຟື້ນຕົວ ແລະ ບັນບັນທຶກດ້ານການປະຕິບັດ, ຄ້າຍກັບທີ່ພວກເຮົາຄຸຍກັນໃນຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ການຕິດຕາມການກວດຫ້ອງທົດລອງຂອງນັກກິລາ.
ຜູ້ສູງອາຍຸ, ຄົນເຈັບທີ່ເຄີຍຜ່າຕັດລະບົບທາງອາຫານ (bariatric), ແລະຄົນທີ່ມີຖອກທ້ອງຊໍາເຮື້ອ ອາດຈະຊັບຊ້ອນກວ່າ ເພາະຄາລຊຽມຕໍ່າອາດເປັນຂໍ້ບອກທ້າຍ ບໍ່ແມ່ນຂໍ້ບອກທຳອິດ. ພໍເຖິງຕອນທີ່ຄາລຊຽມຫຼຸດລົງ ອາດຈະມີມາກ່ອນແລ້ວວ່າ ມີແມັກນີຊຽມຕໍ່າ, ຂາດວິຕາມິນດີ, ຫຼືການດູດຊຶມບໍ່ດີໃນພື້ນຫຼັງ ນັ້ນແຫຼະ ຂ້ອຍຈຶ່ງຖາມເລື່ອງຢາ proton-pump inhibitors, ພະຍາດລຳໄສ້, ແລະຄວາມທົນຕໍ່ອາຫານເສີມ ກ່ອນຈະສົມມຸດຫຍັງງ່າຍໆ.
ການກວດຕິດຕາມອັນໃດ ທີ່ເຮັດໃຫ້ຜົນແຄວຊຽມຕໍ່າ ອ່ານໄດ້ຢ່າງມີຄວາມໝາຍ?
ການກວດຕິດຕາມທີ່ມັກຈະເຮັດໃຫ້ ຄາລຊຽມຕໍ່າຢ່າງບໍ່ຄາດຄິດ ຜົນການກວດອ່ານໄດ້ຢ່າງມີຄວາມໝາຍ ແມ່ນ albumin, ຄາລຊຽມແບບ ionized, magnesium, phosphate, creatinine/eGFR, 25-OH vitamin D, ແລະ PTH. ຖ້າຂ້ອຍໄດ້ການກວດເພີ່ມອີກຢ່າງດຽວ ມັກຈະເປັນ ionized calcium; ຖ້າໄດ້ການກວດຜ່ານຄັ້ງທີສອງທີ່ຖືກຕ້ອງ ຂ້ອຍຢາກໄດ້ຮູບແບບທັງໝົດ.

Albumin ຊ່ວຍບອກວ່າ ຄາລຊຽມທັງໝົດຖືກລາຍງານຕໍ່າແບບຜິດພາດບໍ, magnesium ຊ່ວຍບອກວ່າ PTH ສາມາດເຮັດວຽກໄດ້ປົກກະຕິບໍ, phosphate ຊ່ວຍແຍກຂາດວິຕາມິນດີອອກຈາກ hypoparathyroidism ຫຼື CKD, ແລະ creatinine/eGFR ຊ່ວຍໃຫ້ເຫັນວ່າ ໝາກໄຂ່ຫຼັງກຳລັງຢູ່ໃນເລື່ອງນີ້. ຖ້າມີໂອກາດວ່າມີໂລກໝາກໄຂ່ຫຼັງ ແມ່ນແຕ່ພຽງເລັກນ້ອຍ, ການປຽບທຽບຂອງ renal panel ທຽບກັບ CMP ຄວນລອງເບິ່ງ.
ເວລາທີ່ໃຊ້ກວດ ສຳຄັນກວ່າທີ່ຄົນສ່ວນໃຫຍ່ຮູ້ຈັກ. ແຄວຊຽມທີ່ຢູ່ໃນຮູບແບບອິອອນ (Ionized calcium) ຄວນຖືກວິເຄາະໄວ ຈາກຫຼອດກວດທັງຕົວຢ່າງທີ່ເໝາະສົມ ເພາະການຊັກຊ້າ ແລະການສัมຜັດອາກາດຈາກອາກາດ ສາມາດປ່ຽນ pH, ແລະອາຫານເສີມຂະໜາດສູງ ບີໂອຕິນ ຊຶ່ງມັກເປັນ 5 ຫາ 10 mg ຕໍ່ມື້ ໃນຜະລິດຕະພັນສຳລັບຜົມ ຫຼືເລັບ ສາມາດທຳໃຫ້ immunoassays ບາງຢ່າງຜິດພາດໄດ້, ລວມທັງ PTH ໃນລະບົບການທົດລອງບາງຢ່າງ, ຄ້າຍກັບການລົບກວນຂອງ assay ທີ່ສັບສົນການກວດອື່ນໆໃນ ຄູ່ມືການລົບກວນຂອງ biotin.
ຈຸດປະຕິບັດຢ່າງໜຶ່ງ: ຢ່າໂດດໄປຫາ 1,25-dihydroxy vitamin D ເປັນການກວດຄັດກອງທຳອິດ. ໃນການຂາດວິຕາມິນດີທົ່ວໄປ, 1,25-dihydroxy vitamin D ສາມາດປົກກະຕິ ຫຼືສູງໄດ້ຊົ່ວຄາວ ເພາະ PTH ດັນຂັ້ນຕອນການປ່ຽນແປງ, ສະນັ້ນ 25-OH ວິຕາມິນດີ ມັກເປັນການກວດວິຕາມິນດີທຳອິດທີ່ຖືກ; AI ຂອງພວກເຮົາສາມາດນຳຄວາມແຕກຕ່າງນັ້ນໄປເຂົ້າໃນບໍລິບົດໄດ້ ເຖິງເມື່ອ PDF ຕົ້ນສະບັບບໍ່ຄ່ອຍຊັດ.
ສິ່ງທີ່ຂ້ອຍຢາກເຫັນໃນມື້ດຽວກັນ
PTH ຖືກຕີຄວາມໄດ້ດີທີ່ສຸດດ້ວຍ same-day calcium, magnesium, ແລະ creatinine. PTH ຂອງ 35 pg/mL ອາດເບິ່ງປົກກະຕິໃນເຈ້ຍ, ແຕ່ຖ້າ calcium ແມ່ນ 7.6 mg/dL, ຄ່ານັ້ນຕໍ່າເກີນໄປທາງສະຫຼຸບທາງສະລິລະວິທະຍາ ແລະບໍ່ຄວນເຮັດໃຫ້ທ່ານສະບາຍໃຈ.
ຂັ້ນຕໍ່ໄປທີ່ເໝາະສົມ—ບໍ່ແມ່ນຕື່ນຕົກເກີນເຫດ
ຂັ້ນຕໍ່ໄປທີ່ເໝາະສົມ ຂຶ້ນກັບວ່າ calcium ຕໍ່າແທ້ບໍ ແລະມີອາການບໍ. ຄາລຊຽມທັງໝົດຕໍ່າແບບບໍ່ມີອາການພຽງເລັກນ້ອຍ ພ້ອມກັບ albumin ຕໍ່າ ມັກຈະຕ້ອງຢືນຢັນ, ໃນຂະນະທີ່ຄາລຊຽມຕໍ່າທີ່ມີອາການ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ຄວນໄດ້ຮັບການເບິ່ງແຍງທາງການແພດໃນມື້ດຽວກັນ.

ຖ້າ calcium ທັງໝົດຕໍ່າພຽງເລັກນ້ອຍ ແລະ albumin ກໍຕໍ່າດ້ວຍ, ຂ້ອຍມັກຈະກວດຊ້ຳເປັນຊຸດກ່ອນ ກ່ອນຈະແນະນຳການຮັກສາ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ຜົນກວດເລືອດທີ່ຢູ່ໃນເຂດກຳກວດຊາຍແດນ ຖືກສ້າງຂຶ້ນສຳລັບສະຖານະການແບບນີ້ໂດຍສະເພາະ, ຊຶ່ງຄຳຕອບທີ່ປອດໄພທີ່ສຸດມັກເປັນ 'ຢຸດກ່ອນ, ຢືນຢັນ, ແລ້ວຄ່ອຍດຳເນີນການ.'
ຖ້າ ແຄວຊຽມແບບທີ່ຢູ່ໃນຮູບແບບ ionized ຕໍ່າ ແລະອາການກຳລັງເປັນຢູ່—ກ້າມືບີບຕົວ, ຊາປວດແຮງຂຶ້ນ, ໃຈສັ່ນ, ສັບສົນ, ຫຼືຊັກ—ຢ່າພະຍາຍາມຈັດການມັນຢູ່ທີ່ບ້ານ. Cooper ແລະ Gittoes, 2008 ເນັ້ນວ່າ hypocalcemia ທີ່ມີອາການທັນທີ ອາດຈຳເປັນຕ້ອງມີການຕິດຕາມ ECG ແລະການໃຫ້ຄາລຊຽມທາງເສັ້ນເລືອດໃນໂຮງໝໍ, ສະນັ້ນຂ້ອຍຈຶ່ງລະວັງກວ່າຫຼາຍໃນກໍລະນີທີ່ມີອາການໜັກ ກວ່າການກວດຄັດກອງທີ່ຜິດປົກກະຕິເລັກນ້ອຍ.
ສຳລັບການແທນທີ່ຢູ່ນອກໂຮງໝໍ, ຄົນເຈັບສ່ວນໃຫຍ່ມັກຈະໄດ້ຜົນດີກວ່າດ້ວຍຂະໜາດປານກາງແບ່ງເປັນຄັ້ງ ກວ່າການໃຫ້ຂະໜາດກ້ອນໃຫຍ່ຄັ້ງດຽວ. ຄາລຊຽມຄາບອນເນດ ມັນລາຄາຖືກ ແຕ່ດູດຊຶມໄດ້ດີທີ່ສຸດເມື່ອກິນພ້ອມອາຫານ ແລະກັບກົດໃນກະເພາະອາຫານ, ຄາລຊຽມຊິດເຣດ ມັກເປັນທາງເລືອກທີ່ດີກວ່າສຳລັບຄົນທີ່ກິນຢາລົດກົດໃນທ້ອງ ຫຼືຫຼັງຜ່າຕັດ bariatric, ແລະການດູດຊຶມມັກຈະຄ້າງຢູ່ປະມານເໜືອ 500-600 mg ຂອງຄາລຊຽມທີ່ເປັນອົງປະກອບ (elemental calcium) ໃນແຕ່ລະຄັ້ງ; ຖ້າທ່ານຕ້ອງການຄວາມຊ່ວຍໃນການຈັດລະບຽບຄຳຖາມເຫຼົ່ານັ້ນ, ທ່ານສາມາດອັບໂຫຼດຜົນກວດຂອງທ່ານໄປທີ່ demo ຟຣີຂອງພວກເຮົາທີ່ ລອງໃຊ້ການວິເຄາະກວດເລືອດ AI ຟຣີ.
ການວິເຄາະດ້ວຍ AI Kantesti ອ່ານແບບຜົນກວດເລືອດແຄວຊຽມແນວໃດ
Kantesti AI ຕີຄວາມໝາຍ a ການກວດເລືອດແຄວຊຽມ ໂດຍການອ່ານຄາລຊຽມຄຽງຄູ່ກັບ albumin, magnesium, phosphate, creatinine, vitamin D, ແລະ PTH ແທນທີ່ຈະອ່ານເປັນສັນຍານດຽວ. ວິທີການແບບຫຼາຍຕົວຊີ້ວັດນັ້ນແມ່ນສ່ວນໜຶ່ງຂອງວິທີທີ່ພວກເຮົາເຮັດວຽກຢູ່ ກ່ຽວກັບ Kantesti, ແລະມັນເປັນວິທີດຽວທີ່ຂ້ອຍເຊື່ອໃນການວິເຄາະແບບອັດຕະໂນມັດຂອງຫ້ອງທົດລອງໃນຂົງເຂດນີ້.

ໃນການທົບທວນກວດຂອງປະຫວັດຫ້ອງທົດລອງທີ່ອັບໂຫຼດຫຼາຍກວ່າ 2 ລ້ານຊຸດ, ການຕິກສັນຍານຄາລຊຽມຕ່ຳແບບຄັ້ງດຽວແມ່ນພົບໄດ້ບໍ່ຍາກ ແຕ່ພາວະ hypocalcemia ທີ່ມີຄວາມສ່ຽງສູງແທ້ໆ ພົບໄດ້ໜ້ອຍກວ່າຫຼາຍ. ລະບົບ neural network ຂອງ Kantesti ຊັ່ງນ້ຳໜັກຄວາມສຳພັນລະຫວ່າງຄາລຊຽມ ແລະຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງກ່ອນ, ຈາກນັ້ນຈຶ່ງເພີ່ມປະຫວັດແນວໂນ້ມ, ອາຍຸ, ຢາທີ່ກິນ, ການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ແລະບໍລິບົດອາການ ແທນທີ່ຈະຕອບໂຕ້ກັບຕົວເລກຂອບເຂດດຽວເກີນໄປ.
ໃນຖານະເປັນ Thomas Klein, MD, ຂ້ອຍໄດ້ຢືນຢັນແຕ່ເບື້ອງຕົ້ນວ່າ ແບບຈຳລອງຂອງພວກເຮົາຄວນຫຼຸດຄະແນນການເຕືອນທີ່ເປັນສັນຍານຜິດ (false alarms) ຈາກ albumin ຕ່ຳ ແລະເພີ່ມຄະແນນຮູບແບບທີ່ຈຳເປັນດ່ວນ ເຊັ່ນ ionized calcium ຕ່ຳພ້ອມກັບ magnesium ຕ່ຳ ຫຼື calcium ຕ່ຳພ້ອມກັບ PTH ທີ່ປົກກະຕິແບບບໍ່ເໝາະສົມ. ເຫດຜົນທາງຄລີນິກຢູ່ຫຼັງກົດເກນເຫຼົ່ານັ້ນໄດ້ຖືກບັນທຶກໄວ້ໃນ ການກວດສອບທາງການແພດ ມາດຕະຖານຂອງພວກເຮົາ, ເພາະວ່າ lab AI ທີ່ບໍ່ມີສະຫຼຸບສະພາບທາງສະຫຼຸບທາງຟີຊິໂອໂລຈີ (physiology) ທີ່ເປີດເຜີຍ ບໍ່ພຽງພໍສຳລັບການແພດສຳລັບ YMYL.
ກໍລະນີທີ່ຖືກທົບທວນໂດຍແພດຂອງພວກເຮົາ ຈະຜ່ານທາງທ່ານໝໍຢູ່ໃນ ຄະນະທີ່ປຶກສາທາງການແພດ, ແລະແພລດຟອມຂອງພວກເຮົາແຂງແຮງທີ່ສຸດເມື່ອມັນສາມາດເຫັນແນວໂນ້ມ ແທນທີ່ຈະເຫັນແບບພາບດຽວ. ຄາລຊຽມທີ່ຄ່ອຍໆປ່ຽນຈາກ 9.4 ໄປ 8.8 ໄປ 8.2 mg/dL ໃນໄລຍະ 1 ປີ ບອກຂ້ອຍເລື່ອງທີ່ຕ່າງຈາກຜົນ 8.2 mg/dL ຄັ້ງດຽວ, ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍຍັງພະຍາຍາມຊຸກຍູ້ໃຫ້ຄົນເຈັບທົບທວນ ປະຫວັດການກວດເລືອດ ແທນທີ່ຈະໄລ່ຕາມລາຍງານທີ່ແຍກອັນດຽວ.
ບັນທຶກການຄົ້ນຄວ້າ ແລະສະຫຼຸບສຳລັບຄົນເຈັບ
ນັບແຕ່ວັນທີ 24 ເມສາ 2026, ສະຫຼຸບກໍຄືນີ້: ຜົນກວດຄາລຊຽມຕ່ຳສ່ວນໃຫຍ່ຈະອະທິບາຍໄດ້ ເມື່ອທ່ານກວດ albumin, ionized calcium, magnesium, vitamin D, ແລະ PTH ພ້ອມກັນ. ຄຳຖາມບໍ່ຄ່ອຍແມ່ນ 'ຄາລຊຽມຕ່ຳບໍ?'—ມັນມັກຈະເປັນ 'ເປັນຫຍັງມັນຕ່ຳ, ແລະ ionized calcium ທີ່ເປັນກິດຈະກຳ (active calcium) ຕ່ຳພໍທີ່ຈະສຳຄັນໃນຕອນນີ້ບໍ?'

Holick et al., 2011 ຍັງເປັນຫຼັກສຳຄັນສຳລັບການອ່ານ vitamin D ໃນຊີວິດປະຈຳວັນ, ແຕ່ແພດຜູ້ໃຫ້ການດູແລບໍ່ເຫັນດີກັນວ່າເປົ້າໝາຍທີ່ດີທີ່ສຸດຄວນເປັນເທົ່າໃດ ຫຼັງຈາກຮັກສາການຂາດ. ສຳລັບສຸຂະພາບກະດູກ, ຄົນເຈັບຫຼາຍຄົນດີຂຶ້ນເມື່ອ 25-OH ວິຕາມິນດີ ສູງກວ່າ 30 ng/mL, ແຕ່ບາງຜູ້ຊ່ຽວຊານກໍສະບາຍໃຈກັບ 20 ng/mL ວ່າພຽງພໍສຳລັບຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕ່ຳ; ການໂຕ້ຖຽງນັ້ນມີຄວາມສຳຄັນໜ້ອຍກວ່າການເຮັດໃຫ້ແນ່ໃຈກ່ອນວ່າໄດ້ສັ່ງກວດ vitamin D ທີ່ຖືກຕ້ອງແລ້ວ.
Bilezikian et al., 2022 ຢືນຢັນຈຸດທີ່ຂ້ອຍຢາກໃຫ້ຄົນເຈັບຫຼາຍຄົນໄດ້ຍິນໄວກວ່ານີ້: PTH ທີ່ບໍ່ສູງຂຶ້ນໃນເວລາມີ hypocalcemia ບໍ່ແມ່ນສິ່ງທີ່ໜ້າສົມຫວັງ. ແລະ Cooper ແລະ Gittoes, 2008 ຢືນຢັນວ່າ hypocalcemia ທີ່ມີອາການທັນທີແມ່ນບັນຫາທາງຄລີນິກ, ບໍ່ແມ່ນພຽງແຕ່ບັນຫາທາງຫ້ອງທົດລອງ, ເພາະວ່າ QT prolongation, spasm, ແລະ seizures ສະທ້ອນການລົບກວນທາງຟີຊິໂອໂລຈີໄດ້ດີກວ່າ spreadsheet ທີ່ໃຊ້ຄຳນວນເສຍອີກ.
ດັ່ງນັ້ນທັງໝົດນີ້ໝາຍຄວາມວ່າແນວໃດສຳລັບທ່ານ? ໃນຖານະເປັນ Thomas Klein, MD, ຂ້ອຍຈະບໍ່ຕົກໃຈກັບຄາລຊຽມທັງໝົດຕ່ຳເລັກນ້ອຍ, ແຕ່ຂ້ອຍກໍຈະບໍ່ມອງຂ້າມແນວໂນ້ມທີ່ຍັງຄົງຢູ່, ionized calcium ຕ່ຳ, ຫຼືຮູບແບບທີ່ມີ magnesium ຕ່ຳ ແລະ PTH ຜິດປົກກະຕິ; ຖ້າຜົນຂອງທ່ານສັບສົນ ຫຼືທ່ານຕ້ອງການເສັ້ນທາງການອ່ານທີ່ຜ່ານການທົບທວນໂດຍແພດ, ທ່ານສາມາດ ຕິດຕໍ່ພວກເຮົາ ແລະທີມງານຂອງພວກເຮົາຈະຊີ້ໄປຫາຂັ້ນຕໍ່ໄປທີ່ປອດໄພທີ່ສຸດ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ຄວາມໝາຍຂອງຄ່າແຄວຊຽມຕໍ່າໃນການກວດເລືອດແຄວຊຽມແມ່ນຫຍັງ?
ຄ່າແຄວຊຽມຕໍ່າໃນການກວດແຄວຊຽມໃນເລືອດ ມັກຈະໝາຍເຖິງທັງສອງຢ່າງ: ພາວະແຄວຊຽມຕໍ່າແທ້ (hypocalcemia) ຫຼື ຄ່າແຄວຊຽມລວມຕໍ່າທີ່ອາດຈະຖືກຊັກນຳໂດຍຄວາມຕໍ່າຂອງ albumin. ສໍາລັບຜູ້ໃຫຍ່ ຄ່າແຄວຊຽມລວມມັກຢູ່ປະມານ 8.6-10.2 mg/dL, ແຕ່ຄ່າແຄວຊຽມແບບ ionized ປະມານ 1.12-1.32 mmol/L ແມ່ນການວັດແທກທີ່ດີກວ່າ ເມື່ອ albumin ຫຼື pH ມີຄວາມຜິດປົກກະຕິ. ການກວດຕໍ່ໄປທີ່ພົບເລື້ອຍແມ່ນ albumin, ionized calcium, magnesium, phosphate, PTH, ວິຕາມິນ D 25-OH, ແລະ creatinine/eGFR. ຖ້າແຄວຊຽມລວມຕໍ່າກວ່າ 7.5 mg/dL ຫຼືມີອາການເຊັ່ນ ການຊັກກະຕຸກ (spasm), ໃຈສັ່ນ (palpitations), ສັບສົນ (confusion), ຫຼື ຊັກ (seizure) ໃຫ້ໄປຮັບການດູແລທາງການແພດໃນມື້ດຽວກັນ.
ອັນລະບັມອັນຕ່ຳ (albumin) ສາມາດເຮັດໃຫ້ຄ່າແຄວຊຽມ (calcium) ເບິ່ງຕ່ຳ ແມ່ນບໍ ເຖິງວ່າມັນບໍ່ແມ່ນ?
ແມ່ນ. ປະມານ 40% ຂອງແຄວຊຽມໃນເລືອດຈະຖືກຈັບກັບ albumin, ສະນັ້ນ albumin ຕໍ່າສາມາດຫຼຸດລວມແຄວຊຽມໄດ້ ເຖິງແມ່ນວ່າແຄວຊຽມທີ່ຢູ່ໃນຮູບແບບ ionized ຈະປົກກະຕິ. ທ່ານແພດມັກຈະປະເມີນແຄວຊຽມທີ່ຖືກປັບແກ້ (corrected calcium) ດ້ວຍສູດທີ່ວັດໄດ້ຄ່າແຄວຊຽມ + 0.8 × (4.0 - albumin ໃນ g/dL), ແຕ່ການປະເມີນນີ້ຈະບໍ່ໝັ້ນຄົງຫຼາຍໃນກໍລະນີປ່ວຍຮຸນແຮງ, albumin ຕໍ່າຫຼາຍ, ຫຼືການປ່ຽນແປງສົມດຸນກົດ-ດ່າງຢ່າງສໍາຄັນ. ເມື່ອຜົນມີຄວາມສໍາຄັນທາງຄລີນິກ, ແຄວຊຽມແບບ ionized ມັກຈະເປັນຄໍາຕອບທີ່ຊັດເຈນກວ່າ.
ແຄວຊຽມທີ່ມີປະຈຸບວກ (ionized calcium) ແມ່ນຫຍັງ ແລະຂ້ອຍຄວນຂໍໃຫ້ກວດເມື່ອໃດ?
ທາດກາຊຽມທີ່ຖືກແຍກອອກ (ionized calcium) ແມ່ນສ່ວນທີ່ອິດສະຫຼະ ແລະ ມີກິດຈະກຳທາງຊີວະພາບຢ່າງເຕັມທີ່ຂອງທາດກາຊຽມ, ແລະ ຊ່ວງອ້າງອີງສຳລັບຜູ້ໃຫຍ່ມັກຢູ່ປະມານ 1.12-1.32 mmol/L. ມັນມີປະໂຫຍດເປັນພິເສດເມື່ອ albumin ຕ່ຳ, pH ຜິດປົກກະຕິ, ມີອາການຢູ່ແລ້ວແມ່ນວ່າທາດກາຊຽມທັງໝົດໃກ້ຄຽງປົກກະຕິ, ຫຼື ສູດການປັບທາດກາຊຽມ (corrected calcium) ເບິ່ງບໍ່ໜ້າເຊື່ອ. ປົກກະຕິຂ້ອຍຂໍກວດ ionized calcium ຫຼັງຜ່າຕັດ, ໃນເວລາເຈັບປ່ວຍສຸກເສີນ, ແລະ ເມື່ອມີການຫາຍໃຈໄວເກີນ (hyperventilation) ຫຼື alkalosis ທີ່ອາດຈະຫຼຸດລົງທາດກາຊຽມທີ່ເປັນກິດຢ່າງໄວ. ຄ່າ ionized ຕ່ຳຈະມີນ້ຳໜັກທາງຄລີນິກຫຼາຍກວ່າການຕ່ຳຂອງທາດກາຊຽມທັງໝົດທີ່ຕ່ຳພຽງເລັກນ້ອຍເພີຍໆ.
ແມັກນີຊຽມຕໍ່າສາມາດເຮັດໃຫ້ແຄວຊຽມຕໍ່າໄດ້ບໍ?
ແມ່ນ, ແລະນີ້ແມ່ນໜຶ່ງໃນຮູບແບບທີ່ຖືກພາດຫຼາຍທີ່ສຸດໃນການປະຕິບັດປົກກະຕິ. ແມກນີຊຽມຕໍ່າກວ່າປະມານ 1.7 mg/dL ສາມາດກົດການຫຼັ່ງ PTH ແລະສ້າງຄວາມທົນທານຕໍ່ PTH ໃນເນື້ອເປົ້າໝາຍ, ຊຶ່ງໝາຍຄວາມວ່າ ຄາຊຽມອາດຈະຍັງຕໍ່າຈົນກວ່າຈະແກ້ໄຂບັນຫາແມກນີຊຽມໄດ້. ນັ້ນແມ່ນເຫດທີ່ຄົນເຈັບບາງຄັ້ງຍັງກິນຄາຊຽມ ແລະວິຕາມິນດີຕໍ່ໄປ ໂດຍມີການປັບປຸງໜ້ອຍ ຈົນກວ່າຈະພົບບັນຫາແມກນີຊຽມ. ເມື່ອຄາຊຽມຕໍ່າ ແລະແມກນີຊຽມກໍຕໍ່າດ້ວຍ, ແພດສ່ວນໃຫຍ່ຈະປິ່ນປົວແມກນີຊຽມເປັນສ່ວນໜຶ່ງຂອງບັນຫາຫຼັກ, ບໍ່ແມ່ນເປັນຂໍ້ສັງເກດຂ້າງຄຽງ.
ຂ້ອຍຄວນເລີ່ມກິນອາຫານເສີມແຄວຊຽມທັນທີຫຼັງຈາກຜົນຕ່ຳພຽງຄັ້ງດຽວບໍ?
ບໍ່ແມ່ນສະເໝີໄປ. ຜົນກວດຄາລຊຽມທັງໝົດຕໍ່າເລັກນ້ອຍພຽງຄັ້ງດຽວ ໂດຍສະເພາະຖ້າມີອັລບູມິນຕໍ່າ ມັກຈະຕ້ອງຢືນຢັນກ່ອນການຮັກສາ. ຖ້າການເສີມອາຫານເໝາະສົມ, ຜູ້ໃຫຍ່ຫຼາຍຄົນມັກຈະດູດຊຶມຂະໜາດແບ່ງຍ່ອຍໄດ້ດີກວ່າຂະໜາດຄັ້ງໃຫຍ່ຄັ້ງດຽວ, ແລະການດູດຊຶມມັກຈະຄ່ອຍໆຄົງທີ່ເຫນືອປະມານ 500-600 mg ຄາລຊຽມທາດແບບອົງປະກອບໃນເວລາດຽວ. ຄາລຊຽມ citrate ມັກຈະເລືອກໃຊ້ໃນຄົນທີ່ກິນຢາກົດລົດກົດໃນກະເພາະ ຫຼືຫຼັງຜ່າຕັດ bariatric, ໃນຂະນະທີ່ຄາລຊຽມ carbonate ມັກຈະເຮັດວຽກໄດ້ດີທີ່ສຸດເມື່ອກິນພ້ອມອາຫານ.
ຄວນເມື່ອໃດທີ່ຄ່າແຄວຊຽມຕໍ່າຈະເປັນສະພາບສຸກເສີນ?
ຄາລຊຽມຕໍ່າຈະກາຍເປັນສິ່ງດ່ວນ ເມື່ອຄາລຊຽມທີ່ເປັນຢູ່ແບບກຳລັງ (active calcium) ຕໍ່າພໍຈົນສົ່ງຜົນກະທົບຕໍ່ເສັ້ນປະສາດ ຫຼືຫົວໃຈ. ການກວດປະເມີນທາງການແພດໃນມື້ດຽວກັນເປັນສິ່ງທີ່ເໝາະສົມ ເມື່ອຄາລຊຽມທັງໝົດຕໍ່າກວ່າ 7.5 mg/dL, ຄາລຊຽມແບບ ionized ຕໍ່າກວ່າ 1.0 mmol/L, ຫຼືມີອາການເຊັ່ນ carpopedal spasm, ອາການຊາ/ຄັນທີ່ແຍ່ລົງ, ໃຈສັ່ນ (palpitations), ສັບສົນ (confusion), ຫຼືຊັກ (seizure). ພາວະຂາດຄາລຊຽມແບບສະແດງອາການທັນທີ (acute symptomatic hypocalcemia) ສາມາດຍືດໄລຍະ QT interval ແລະບາງເທື່ອຈຳເປັນຕ້ອງໃຫ້ຄາລຊຽມທາງເສັ້ນເລືອດ (intravenous calcium) ພ້ອມການຕິດຕາມ ECG ໃນໂຮງໝໍ. ການປະສົມຂອງອາການກັບຄາລຊຽມແບບ ionized ຕໍ່າ ແມ່ນສິ່ງທີ່ເຮັດໃຫ້ແພດກັງວົນຫຼາຍທີ່ສຸດ.
តើកាល់ស្យូមទាបអាចកើតឡើងបន្ទាប់ពីវះកាត់ក្រពេញទីរ៉ូអ៊ីត ឬក្រពេញប៉ារ៉ាទីរ៉ូអ៊ីតបានទេ?
បាទ។ កាល់ស្យូមអាចធ្លាក់ចុះបន្ទាប់ពីវះកាត់ក្រពេញទីរ៉ូអ៊ីត ឬក្រពេញប៉ារ៉ាទីរ៉ូអ៊ីត ប្រសិនបើក្រពេញប៉ារ៉ាទីរ៉ូអ៊ីតត្រូវបានធ្វើឲ្យស្ពឹក (stunned) ត្រូវបានដកចេញ ឬមិនផលិត PTH គ្រប់គ្រាន់។ អាការញ័រៗ (tingling), ការកន្ត្រាក់ (cramps) ឬការកន្ត្រាក់សាច់ដុំ (spasms) ក្នុងប៉ុន្មានថ្ងៃដំបូងបន្ទាប់ពីវះកាត់ គួរតែជំរុញឲ្យស្វែងរកការណែនាំផ្នែកវេជ្ជសាស្ត្រនៅថ្ងៃតែមួយ ហើយជាទូទៅត្រូវពិនិត្យកាល់ស្យូម។.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ການກວດເລືອດໄວຣັດ Nipah: ຄູ່ມືການກວດຫາ ແລະ ການວິນິດໄສແຕ່ຫົວທີ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືປະເພດເລືອດ B ລົບ, ການກວດເລືອດ LDH ແລະຈຳນວນເມັດເລືອດແດງອ່ອນ (Reticulocyte Count). ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
Bilezikian JP et al. (2022). ການປະເມີນ ແລະ ການຈັດການຂອງພາວະ Hypoparathyroidism: ຄຳແນະນຳສະຫຼຸບ ແລະ ຂໍ້ກຳນົດຈາກກອງປະຊຸມສາກົນຄັ້ງທີ 2. ວາລະສານກະດູກ ແລະ ການຄົ້ນພົບທາງແຮ່ທາດ (Journal of Bone and Mineral Research).
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ការធ្វើតេស្ត Cryoglobulin៖ តម្រុយប្រូតេអ៊ីនត្រជាក់ និងជំងឺរលាកសរសៃឈាម
ការបកស្រាយលទ្ធផលមន្ទីរពិសោធន៍ Cryoglobulins ឆ្នាំ 2026 សម្រាប់អ្នកជំងឺងាយយល់ ការធ្វើតេស្ត cryoglobulin រកមើលប្រូតេអ៊ីនដែលងាយរងផលប៉ះពាល់ដោយភាពត្រជាក់ ដែលអាចកកើតជាក្រុមនៅពេល...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តអាល់ដូស្តេរ៉ូន៖ សម្ពាធឈាមខ្ពស់ និងប៉ូតាស្យូមទាបជាសញ្ញាបង្ហាញ
การตีความทางห้องปฏิบัติการของความดันโลหิตสูงจากความผิดปกติของต่อมไร้ท่อ อัปเดตปี 2026 สำหรับผู้ป่วย ผลอัลโดสเตอโรนที่สูงมีความสำคัญที่สุดเมื่อเรนินถูกกดต่ำ เลือด...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្ត Calcitonin៖ កម្រិតខ្ពស់ និងជំហានសម្រាប់មហារីកក្រពេញទីរ៉ូអ៊ីត
การตีความผลการตรวจทางห้องปฏิบัติการตัวบ่งชี้ไทรอยด์ อัปเดตปี 2026 สำหรับผู้ป่วย ผลแคลซิโทนินที่สูงอาจทำให้รู้สึกหวาดกลัวได้ แต่ตัวเลขเพียงอย่างเดียว...
ອ່ານບົດຄວາມ →
ຕົວຊີ້ວັດແທນພາວະເຊັບຊີສ: Lactate, PCT ແລະ CBC ຂໍ້ມູນຊີ້ນຳ
ការបកស្រាយមន្ទីរពិសោធន៍វេជ្ជសាស្ត្រសង្គ្រោះបន្ទាន់ ឆ្នាំ 2026 ការធ្វើបច្ចុប្បន្នភាព សញ្ញាសម្គាល់ឈាមសម្រាប់ជំងឺសេបស៊ីសដែលងាយយល់សម្រាប់អ្នកជំងឺ អាចជួយគាំទ្រការសង្ស័យសេបស៊ីស ប៉ុន្តែពួកវាមិន...
ອ່ານບົດຄວາມ →
อาการของ Polycythemia: ตัวชี้แนะ Hct, EPO และ JAK2
การตีความผลตรวจทางโลหิตวิทยา อัปเดตปี 2026 สำหรับผู้ป่วย อาการของ polycythemia มักจะเข้าใจได้ก็ต่อเมื่อค่า Hct, EPO, ความอิ่มตัวของออกซิเจน และ...
ອ່ານບົດຄວາມ →
ຂີ້ເຫຼືອງໃນອາຈົມ: ສັນຍານເຕືອນແດງ, ການກວດອາຈົມ ແລະ ຂໍ້ມູນຈາກ CBC
ການຕີຄວາມໝາຍການກວດສຸຂະພາບລະບົບຍ່ອຍອາຫານ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ສ່ວນໃຫຍ່ຂອງເມືອກແມ່ນສັນຍານການລະຄາຍຄອງຂອງລຳໄສ້ທີ່ຢູ່ໄມ່ດົນ, ແຕ່ເມືອກພ້ອມກັບ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.