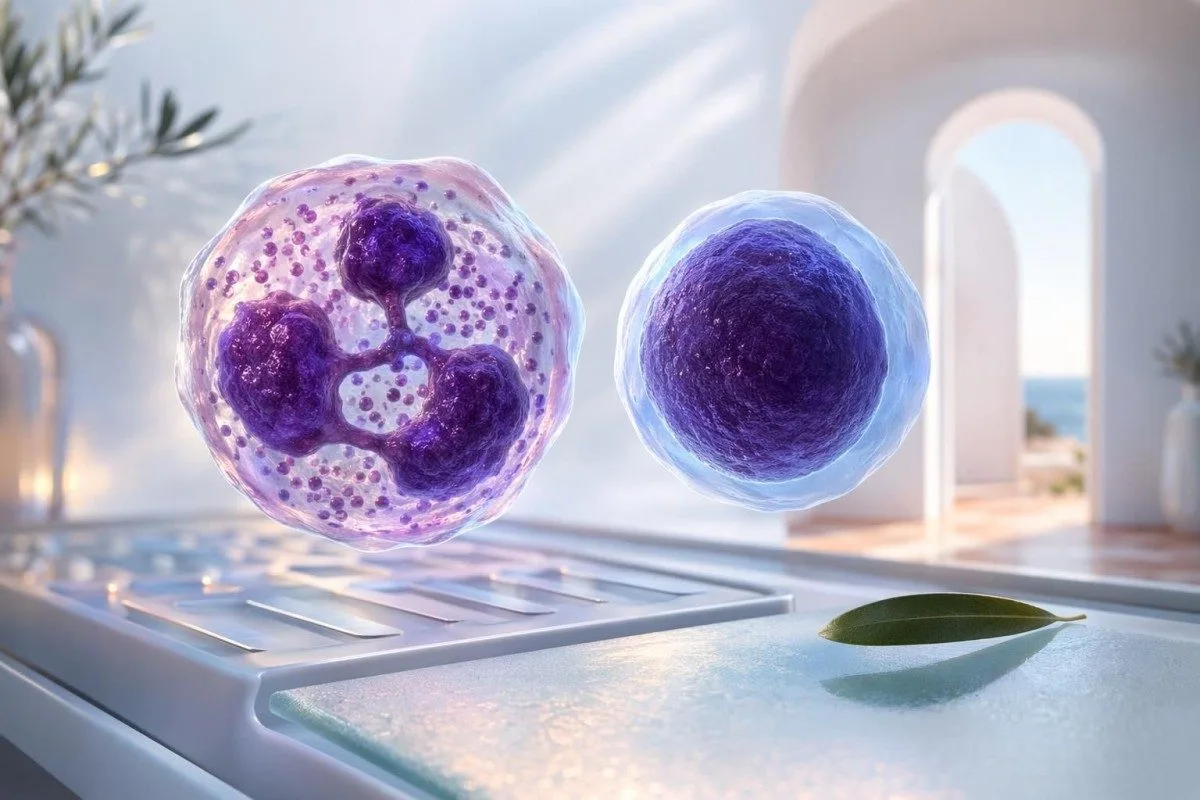
Kur neutrofilet rriten ndërsa limfocitet bien, një CBC shpesh tregon infeksion bakterial, efekt të steroideve ose stres akut fiziologjik; kur raporti ulet, modelet virale ose rikuperimi bëhen më të mundshme. Truku është t’i lexosh së bashku, pastaj të kontrollosh numrat absolutë, simptomat dhe medikamentet.
Ky udhëzues u shkrua nën drejtimin e Dr. Thomas Klein, MD në bashkëpunim me Bordi Këshillimor Mjekësor i Kantestit AI, duke përfshirë kontributet nga Prof. Dr. Hans Weber dhe rishikimin mjekësor nga Dr. Sarah Mitchell, MD, PhD.

Thomas Klein, MD
Kryemjeku, Kantesti AI
Dr. Thomas Klein është hematolog klinik dhe internist i certifikuar nga bordi, me mbi 15 vjet përvojë në mjekësinë laboratorike dhe analizë klinike të asistuar nga AI. Si Shef Mjekësor në Kantesti AI, ai ofron mbikëqyrje klinike për saktësinë mjekësore të rrjetit nervor pronësor. Dr. Klein ka publikuar gjerësisht mbi interpretimin e biomarkerëve dhe diagnostikimin laboratorik në fusha të mjekësisë laboratorike.

Sarah Mitchell, MD, PhD
Këshilltar Kryesor Mjekësor - Patologji Klinike dhe Mjekësi e Brendshme
Dr. Sarah Mitchell është patologe klinike e certifikuar nga bordi, me mbi 18 vjet përvojë në mjekësinë laboratorike dhe analizën diagnostike. Ajo mban certifikime të specializuara në kimi klinike dhe ka publikuar gjerësisht mbi panelet e biomarkerëve dhe analizën laboratorike në praktikën klinike.

Prof. Dr. Hans Weber, PhD
Profesor i Mjekësisë Laboratorike dhe Biokimisë Klinike
Prof. Dr. Hans Weber sjell 30+ vjet ekspertizë në biokiminë klinike, mjekësinë laboratorike dhe kërkimin mbi biomarkerët. Ish President i Shoqatës Gjermane për Kimi Klinike, ai është i specializuar në analizën e paneleve diagnostike, standardizimin e biomarkerëve dhe mjekësinë laboratorike të asistuar nga AI.
- NLR rreth 1.0 deri në 3.0 është e zakonshme te të rriturit e shëndetshëm, megjithëse laboratorët rrallë printojnë një interval formal referencë.
- NLR mbi 5 përshtatet më shpesh me infeksion bakterial, efekt të steroideve, kirurgji ose stres të theksuar fiziologjik sesa me një luhatje beninje.
- ANC zakonisht 1.5 deri në 7.5 ×10^9/L te të rriturit; vetëm përqindjet mund të fshehin një anomali reale të neutrofileve.
- ALC zakonisht 1.0 deri në 4.0 ×10^9/L te të rriturit; përqindja e limfociteve mund të duket normale edhe kur numri absolut është i ulët.
- Model steroidik është tipik: neutrofilet rriten, limfocitet ulen dhe shpesh eozinofilet ulen brenda 4 deri në 6 orë të prednisone ose dexamethasone.
- NLR e ulët nën 1 deri në 1.5 përshtatet më shpesh me sëmundje virale, rikuperim pas-viral ose një gjendje me mbizotërim limfocitesh, por konteksti ende vendos.
- Shenja alarmi përfshijnë NLR mbi 10, ANC mbi 15 ×10^9/L, ANC nën 0.5 ×10^9/L, ose ALC nën 0.5 ×10^9/L me temperaturë ose humbje peshe.
- Hapi më i mirë i radhës ka për qëllim të krahasojë simptomat, medikamentet, CRP dhe CBC-të e mëparshme, në vend që të reagojë ndaj një diferencimi të vetëm të izoluar të gjakut.
Pse neutrofilet dhe limfocitet kanë më shumë kuptim kur shihen bashkë
I/E/Të/Të raporti neutrofile-limfocite, shpesh e shkurtuar në NLR, mund të sinjalizojë më mirë infeksion bakterial, efektin e steroideve, stresin akut fiziologjik ose inflamacionin e vazhdueshëm sesa të lexosh neutrofilet ose limfocitet vetëm. Në shumicën e të rriturve, një NLR rreth 1 deri në 3 është e zakonshme; mbi 3 deri në 5 rrit dyshimin për stres ose inflamacion, dhe mbi 5 meriton të shikohet te simptomat, ilaçet, CRP dhe pjesa tjetër e test gjaku me diferencë. Që nga 25 Prill 2026, që është ende mënyra se si u mësoj rezidentëve të lexojnë një CBC shpejt dhe në mënyrë të sigurt.

Në një CBC standarde, neutrofilet zakonisht përbëjnë rreth 40% deri në 70% të qelizave të bardha, ndërsa limfocitet shpesh qëndrojnë rreth 20% deri në 40%. Ynë Kantesti AI workflow i lexon këto vlera paralelisht me për diferencën e CBC-së sepse një rezultat i neutrofileve prej 78% do të thotë diçka shumë të ndryshme kur limfocitet janë 8% sesa kur ato janë 25%.
Harrojeni dhe kolegët raportuan se të rriturit e shëndetshëm zakonisht bien midis 0.78 dhe 3.53 për NLR (Forget et al., 2017). Unë ende e përdor këtë si një kornizë të lirshme, jo si ligj, sepse duhanpirësit, të moshuarit dhe njerëzit e përzgjedhur nga 6:00 kundrejt ora 16:00 Mund të lëkundet aq sa të duket jonormale në letër, ndërkohë që ju ndiheni krejtësisht mirë.
Unë e shoh këtë model çdo javë: një 34-vjeçar me presion në sinus tregon 82%, limfocitet 10%, dhe një NLR prej 8.2, ndaj të gjithë supozojnë antibiotikë. Pastaj vërejmë një “burst” me prednizon për 5 ditë dhe pa temperaturë. Kjo është arsyeja pse një model i neutrofileve është më informues kur kombinohet me historinë e mjekimeve sesa kur lexohet i vetëm.
Pse raporti mund të lëvizë përpara se të rritet CRP
NLR mund të ndryshojë brenda orëve sepse neutrofilet demargjinohen dhe limfocitet rishpërndahen më shpejt se shumë proteina të tjera inflamatore. Në praktikë, kjo do të thotë që një CBC gjatë natës mund të duket 'e infektuar' përpara se CRP ose edhe temperatura të jenë deklaruar plotësisht.
Numrat absolutë janë më të saktë se përqindjet kur diferenciali i gjakut duket i çuditshëm
Numri absolut i neutrofileve, ose ANC, dhe e numërimit absolut të limfociteve, ose ALC, kanë më shumë rëndësi se përqindjet kur WBC totale është e lartë ose e ulët. Të rriturit zakonisht kanë ANC 1.5-7.5 ×10^9/L dhe ALC 1.0-4.0 ×10^9/L; një përqindje që duket normale mund të fshehë ende një numër absolut vërtet jonormal.

ANC zakonisht llogaritet si WBC totale e shumëzuar me fraksionin e neutrofileve të segmentuara plus bandat. Një pacient me WBC 18.0 ×10^9/L dhe neutrofilet 50% ka një ANC prej 9.0 ×10^9/L, e cila është neutrofilia e vërtetë edhe pse përqindja e neutrofileve nuk duket dramatike.
Përqindjet mund të fshehin gjithashtu limfopeninë. Kohët e fundit rishikova një panel me WBC 2,8 ×10^9/L, neutrofilet 60%, dhe limfocite 30%; kjo tingëllon e balancuar derisa të llogaritni një ALC prej 0,84 ×10^9/L, e cila është vërtet e ulët dhe klinikisht më e dobishme se vetëm përqindja. Pacientët që duan një analizë më të thellë për këtë çështje specifike shpesh përfitojnë nga artikulli ynë mbi limfocitet e ulëta në analizat e gjakut.
Disa laboratorë evropianë përdorin një kufi të poshtëm referencë për neutrofilet prej 1,8 ×10^9/L në vend të 1.5 ×10^9/L, dhe disa përdorin një kufi të poshtëm për limfocitet prej 1,1 ×10^9/L në vend të 1.0 ×10^9/L. Kjo tingëllon si diçka e vogël, por ndryshon sa shpesh një rezultat në kufi shënohet. Nëse ANC është vërtet e ulët, rishikimi ynë praktik mbi neutrofilet e ulëta në një analizë gjaku zakonisht është hapi tjetër drejt të cilit i drejtoj pacientët.
Një detaj i vogël teknik që ndryshon ANC-në
Nëse laboratori i raporton bandat veçmas, ato i përkasin llogaritjes së ANC-së. Kjo ka rëndësi sidomos kur infeksioni ose stresi i palcës po i shtyn format e papjekura të neutrofileve në qarkullim.
Çfarë modeli anon drejt infeksionit bakterial
Neutrofilia me limfopeni relative ose absolute e rrit raportin dhe shpesh tregon drejt infeksionit bakterial, sidomos kur NLR është më i madh se 5 dhe WBC ose CRP gjithashtu rriten. Është një e dhënë, jo një diagnozë.

Infeksioni bakterial më shpesh shkakton rritje të ANC-së dhe ulje të ALC-së, ndaj raporti rritet edhe përpara se WBC totale të bëhet dramatike. Në Crit Care, de Jager dhe kolegët gjetën se raporti i numrit neutrofile-limfocite parashikonte më mirë bakterieminë sesa numri total i leukociteve te pacientët në urgjencë (de Jager et al., 2010), gjë që përputhet me atë që shoh te pielonefriti dhe apendiciti. Nëse qelizat e bardha totale janë gjithashtu të larta, rishikimi ynë i modelet e WBC të lartë shton kontekst të dobishëm.
Sinjali bëhet më i fortë kur shfaqet një “left shift”. Një CBC që tregon ANC 12.4 ×10^9/L, ALC 0.7 ×10^9/L, dhe madje edhe një rritje e vogël në bandat ose granulocitet e papjekura më bën të mendoj më seriozisht për sëmundje bakteriale sesa një panel që tregon neutrofile 74% dhe limfocitet 18% me shënues të tjerë të qetë.
Megjithatë, infeksionet bakteriale të lokalizuara mund t’ju mashtrojnë. Kam parë abscese dentare dhe celulit të hershëm me NLR vetëm 3.8 sepse infeksioni ishte i vogël ose pacienti u paraqit shumë herët. Të moshuarit dhe pacientët me imunosupresion mund të kenë gjithashtu përgjigje të zbutura të qelizave të bardha, ndaj një raport modest nuk i përjashton.
Kur limfocitet dalin më lart se neutrofilet
A NLR më i ulët, shpesh nën 1 deri në 1.5, më shpesh përputhet me sëmundje virale, rikuperim pas-viral ose grupmosha më të reja, me kusht që pacienti të mos marrë steroidë dhe numri total të jetë i arsyeshëm. Gjatë rikuperimit, limfocitet mund të normalizohen më ngadalë se simptomat.

Raportet e ulëta janë të zakonshme në sindromat virale, por koha ka rëndësi. Në 24 deri në 48 orë javët e para të një sëmundjeje si gripi ose si COVID-i, unë ende ndonjëherë shoh neutrofilet të rriten të parat; faza më klasike me mbizotërim të limfociteve mund të vijë më vonë, dhe kjo është një arsye pse CBC-të e vetme i mashtrojnë pacientët.
Mononukleoza jep një shembull të paharrueshëm. Një 19-vjeçar që pashë kishte ALC 5.2 ×10^9/L, ANC 1.9 ×10^9/L, dhe një NLR prej 0.36 me lodhje të theksuar dhe nyje të ndjeshme; ky model është shumë më në përputhje me një përgjigje limfocitare virale sesa me sinusit bakterial. Nëse limfocitet qëndrojnë të larta për për më shumë se 3 muaj, sidomos mbi 4.0 ×10^9/L një kohë te një i rritur më i moshuar, filloj të mendoj përtej infeksionit dhe të shqyrtoj nëse pjesa jonë mbi modelin e analizës së gjakut të limfomës është relevante.
Jo çdo raport i ulët është i padëmshëm. Sepsa e vonshme, shtypja e palcës, neutropenia autoimune dhe disa çrregullime hematologjike mund të prodhojnë të gjithë neutrofile të ulëta me një total WBC që duket në mënyrë mashtruese i qetë. Kjo është kur unë kërkoj anemi, trombocite, flamuj në smear dhe nëse pamja më e gjerë i ngjan udhëzuesit tonë për analizën e gjakut në leuçemi.
Si hormonet e stresit dhe steroidet mund të imitojnë infeksionin
Prednizoni, deksametazoni, ushtrimi i fortë, kirurgjia dhe stresi akut emocional mund të rrisin neutrofilet dhe të ulin limfocitet brenda orëve, duke prodhuar një NLR mbi 5 edhe pa sëmundje bakteriale. Modeli klasik i steroidëve është neutrofilia plus limfopenia plus eozinopenia.

Stresi akut mund të rrisë shpejt NLR sepse kortizoli dhe katekolaminat i zhvendosin neutrofilet nga muri i enës në qarkullim dhe i rishpërndajnë limfocitet jashtë gjakut. Zahorec e përshkroi këtë raport si një shënues të shpejtë stresi që në 2001, dhe fiziologjia ende qëndron në praktikën e përditshme (Zahorec, 2001). Një “burst” me prednizon prej 20 deri në 40 mg në ditë mund të ndryshojë diferencën brenda 4 deri në 6 orë, prandaj një CBC e bërë pas trajtimit në urgjencë shpesh duket më alarmante sesa ndihet nga pacienti.
Kirurgjia dhe ushtrimi bëjnë të njëjtën gjë. Pas një gjysmë-maratonë ose një zëvendësimi të gjurit, mund të shoh ANC të rritet në 9 deri në 12 ×10^9/L dhe ALC bien nën 1.0 ×10^9/L për një ditë ose dy; kjo nuk është e rrallë dhe është një nga arsyet pse pyes për kohën përpara se të filloj të flas për antibiotikët. Artikulli ynë mbi kohën e testit të gjakut për kortizolin i ndihmon pacientët të kuptojnë pse ora ka rëndësi, dhe pjesa jonë mbi analizat e gjakut te atletët trajton më në detaje zhvendosjet laboratorike pas sforcimit.
Ja një e dhënë e vogël që shumë faqe interneti e anashkalojnë: infeksioni bakterial shpesh rrit CRP dhe temperaturën, ndërsa një efekt i pastër steroid shpesh ul eozinofilet dhe e lë pacientin çuditërisht mirë. Siç kam mësuar nga Thomas Klein, MD, të ngadalësoj kur historia është 'fillova deksametazonin dje dhe tani neutrofilet e mia janë të larta'. Ky historik e ndryshon krejt leximin.
“Gjurmën” e steroidit që kërkoj
Kur neutrofilet janë të larta, limfocitet janë të ulëta, eozinofilet janë afër zeros dhe pacienti ka filluar kortikosteroidet brenda ditës së fundit, modeli shpesh është i nxitur nga ilaçet. Unë ende kontrolloj për infeksion, por shqetësohem më pak nëse ekzaminimi dhe shenjat vitale janë të qeta.
Çfarë mund të sugjerojë një raport i lartë i vazhdueshëm për inflamacionin
A NLR e ngritur vazhdimisht, sidomos mbi 3 në CBC-të e përsëritura, mund të pasqyrojë një “ton” inflamator të vazhdueshëm më shumë sesa një infeksion akut. Ne e shohim këtë te sëmundja reumatizmale, sëmundja inflamatore e zorrëve, inflamacioni i lidhur me pirjen e duhanit, obeziteti, diabeti i pakontrolluar dhe ndonjëherë kanceri aktiv.

Inflamacioni kronik tenton të prodhojë një version më të qetë të të njëjtit zhvendosje: neutrofilet ngjiten lart dhe limfocitet zbresin poshtë pa lëkundjen dramatike të sepsës apo steroideve. Një pacient me simptoma reumatizmale, ESR 42 mm/orë, CRP 9 mg/L, dhe NLR 3.6 nuk duket njësoj si një pacient me pneumoni akute dhe NLR 12, por të dy po përdorin të njëjtën gjeometri imune. Nëse simptomat autoimune po hyjnë në skenë, udhëzuesi ynë për faktorin reumatoid është një lexim i arsyeshëm i radhës.
Edhe sëmundjet metabolike mund ta bëjnë këtë. Në klinikë, shpesh shoh NLR të luhatet rreth 3.0 deri në 4.0 te njerëzit me obezitet qendror, glukozë agjërimi 126 mg/dL ose më të lartë, trigliceride të rritura dhe gjumë të dobët, edhe kur nuk ka një infeksion të dukshëm. Pacientët që përpiqen ta lidhin këtë model me rezistencën ndaj insulinës shpesh e gjejnë tonin artikull mbi analizat e gjakut për prediabetin befasuesisht i rëndësishëm.
Nuk do ta përdorja NLR si test skriningu për kancerin. Megjithatë, kur një raport i rritur vazhdon për muaj dhe shoqërohet me humbje peshe, djersitje natën, anemi, trombocitozë ose një smear jonormal, probabiliteti ndryshon aq sa nuk e quaj më 'thjesht inflamacion' dhe filloj të shikoj më me kujdes.
Çfarë zakonisht kontrolloj përsëri
Për një raport kronik të lartë, zakonisht dua një përsëritje të CBC, CRP, ESR, ferritinës, albuminës, kontrollit të glukozës dhe një rishikim të mjekimeve. Ky panel shpesh e shpjegon modelin më mirë sesa të ndjekësh raportin vetëm.
Situata të zakonshme ku raporti mund të jetë mashtrues
NLR bëhet më pak i besueshëm kur palca e eshtrave, sistemi imunitar ose lista e mjekimeve po ndryshojnë tashmë qelizat e bardha. Kimioterapia, shtatzënia, HIV, imunoterapia e fundit, çrregullimet e palcës së eshtrave dhe problemet e kohës së analizës mund ta shtrembërojnë të gjitha modelin.

Shtatzënia është një shembull i mirë. Neutrofilet zakonisht rriten gjatë shtatzënisë, sidomos në tremujorin e tretë, ndaj përqindja e neutrofileve prej 75% mund të jetë fiziologjike dhe jo infektive. Nëse shtatzënia është pjesë e historisë, afati ynë kohor në analizat prenatale të gjakut sipas tremujorit jep kontekstin më të gjerë laboratorik.
Shtypja e palcës së eshtrave dhe shtypja imunitare e ndryshojnë ekuacionin në drejtim të kundërt. Një pacient në kimioterapi, metotreksat, klozapinë ose trajtim të avancuar për HIV mund të ketë ANC të ulët, ALC të ulët ose të dyja, dhe raporti mund të duket në mënyrë mashtruese “normale” ndërkohë që rreziku absolut nuk është. Në këto raste, më interesojnë shumë më tepër numrat absolutë sesa nëse ndarja në përqindje duket “e rregullt”.
Detajet para-analitike kanë më shumë rëndësi nga sa mendojnë shumica. Një CBC e marrë pas një nate pa gjumë, pas një episodi të fortë dhimbjeje, apo edhe pas lëngjeve intravenoze mund të zhvendoset aq sa të ngatërrojë interpretimin, dhe sinjalizimet e aparatit meritojnë vëmendje. Kur një raport nuk përputhet me historinë, shpesh rekomandoj një rishikim manual të smear-it dhe, për ngarkimet digjitale, krahasimin e logjikës së aparatit me interpretimin klinik në artikullin tonë mbi makinat laboratorike dhe analizuesit me AI.
Pyet nëse është bërë një rishikim i smear-it
Një smear manual mund të zbulojë limfocite reaktive, granullim toksik, blastet ose grumbullim që diferencimi automatik vetëm e sugjeron. Kjo është një nga mënyrat më të shpejta për ta kthyer një raport të paqartë në një diagnozë kuptimplotë.
Kur modelet neutrofile-limfocite kërkojnë ndjekje urgjente
Kërko rishikim të shpejtë mjekësor kur raporti është ekstrem ose shoqërohet me gjetje alarmante në CBC. Shqetësohem më shumë kur NLR është mbi 10, ANC tejkalon 15 ×10^9/L, ANC bie nën 0.5 ×10^9/L, ose ALC bie nën 0.5 ×10^9/L, sidomos nëse ka temperaturë, humbje peshe ose mavijosje.

Raporti bëhet më shqetësues kur lëvizin edhe linjat e tjera qelizore. Një CBC me NLR 11, trombocitet 620 ×10^9/L, dhe simptomat kushtetuese më shtyjnë drejt një vlerësimi urgjent shumë më shpejt sesa një raport i vetëm i 4.8 te një person tjetër i shëndetshëm. Nëse trombocitet janë gjithashtu të rritura, udhëzuesi ynë për një numër të lartë të trombociteve shpjegon pse kjo kombinim mund të sinjalizojë më shumë se stres i thjeshtë.
Edhe anemia e ndryshon interpretimin. Një pacient me temperaturë, hemoglobinë 9.4 g/dL, ANC 16 ×10^9/L, dhe limfocite 0.6 ×10^9/L mund të ketë infeksion të rëndë, përfshirje të palcës kockore ose sëmundje inflamatore që tashmë është bërë sistemike. Kjo është arsyeja pse pothuajse gjithmonë e shoqëroj këtë diskutim me shpjeguesin tonë për hemoglobina e ulët shkakton.
Një prag tjetër është i lehtë për t’u anashkaluar: temperaturë 38.0°C ose më e lartë me ANC nën 0.5 ×10^9/L është emergjencë derisa të provohet e kundërta. Shumica e pacientëve nuk kanë nevojë për atë nivel alarmi, por ata që kanë nevojë, duhet ta marrin shpejt.
Pse prirjet me kalimin e kohës shpesh janë më të vlefshme se një analizë e vetme e diferencës së gjakut
Një diferencë e vetme e CBC është një “snapshot”; një trend është një histori. Nëse NLR lëviz nga 6.8 në 2.4 brenda 72 orësh, që zakonisht flet për zgjidhje të stresit ose infeksionit, ndërsa një raport i mbërthyer mbi 3 deri në 4 për muaj pikat më shumë drejt inflamacionit kronik ose një faktori tjetër të vazhdueshëm.

Krahasimi më i mirë është i njëjti laborator, i njëjti orar i ditës, hidratim i ngjashëm dhe një shënim i qartë për mjekimet e fundit. Një përsëritje e CBC 24 deri në 72 orë më vonë mund të jetë më informuese sesa të shtosh një listë të gjatë analizash ekzotike ditën e parë. Pacientët që duan të organizojnë rezultate serike shpesh ia dalin mirë me një të thjeshtë gjurmues i historisë së analizave të gjakut.
Kantesti AI krahason CBC-të serike me intervalet referuese specifike të laboratorit dhe sinjalizon kur një ndryshim i raportit duket më shumë si efekt i mjekimit sesa si infeksion i pakontrolluar. Tonë të standardeve klinike shpjegon pse kjo ka rëndësi: një laborator mund të sinjalizojë limfocite të ulëta në 1.0 ×10^9/L ndërsa një tjetër përdor 1.1, dhe këto zhvendosje të vogla mund ta ndryshojnë plotësisht ndjesinë e një raporti kufitar.
Në rishikimin tonë të më shumë se 2 milionë raportet e ngarkuara, rritjet kalimtare të NLR janë të zakonshme pas steroideve, dhimbjes akute dhe blloqeve të rënda stërvitore. Si Thomas Klein, MD, bëhem më i sigurt kur raporti bie ndërkohë që simptomat përmirësohen dhe CRP bie paralelisht; pjesa jonë praktike mbi intervalin normal të CRP tregon pse ky çiftim është i dobishëm klinikisht.
Çfarë të bësh më pas nëse neutrofilet dhe limfocitet duken jo në rregull
Nisni me simptomat, mjekimet dhe numrat absolutë. Shumica e njerëzve nuk kanë nevojë për një kërkim paniku pas një diferencë gjaku; jonormale; u duhet të kontrollojnë për temperaturë, steroide të fundit, sëmundje virale, pirje duhani, ushtrime të forta dhe nëse laboratori ka kërkuar një CBC të përsëritur.

Lista ime e zakonshme është e shkurtër: shënoni temperaturën, dhimbjen e fytit, simptomat urinare, kollën, operacionin e fundit, problemet dentare, tabletat me steroid, inhalatorët dhe nëse keni ushtruar fort në 24 orë. Pastaj shikoni ANC, ALC, WBC totale, dhe nëse modeli është i ri. Nëse doni një lexim të strukturuar të raportit, mund ta ngarkoni te analizë e lirë e gjakut.
Këshilla mjekësore po atë ditë ka kuptim për temperaturë me neutrofile shumë të ulëta, simptoma që përkeqësohen shpejt, konfuzion, vështirësi në frymëmarrje, ose një CBC që është jashtë në më shumë se një linjë qelizore. Mjekët në Bordi Këshillimor Mjekësor i ndërtuam rrugët e rishikimit pikërisht rreth këtyre kombinimeve me rrezik më të lartë, jo rreth një përqindjeje të vetme që duket e frikshme.
Nëse doni të shihni si arsyetojmë për modelet kufitare të CBC, tonat rishikimet e rasteve shpesh janë më të dobishme sesa një listë e përgjithshme shkaqesh. Nëse doni pamjen më të gjerë të asaj se kush jemi, mund të lexoni Rreth Kantestit. Dhe nëse thjesht dëshironi që raporti juaj të interpretohet shpejt, përdorni platforma jonë e analizës së gjakut me AI.
Pyetje të Shpeshta
Cila është raporti normal i neutrofileve ndaj limfociteve tek të rriturit?
Një CBC normale e një të rrituri raporti neutrofile-limfocite, ose NLR, shpesh është rreth 1 deri në 3, dhe Forget et al. raportuan një interval të shëndetshëm referencë prej 0,78 deri në 3,53. Shumë laboratorë nuk e printojnë automatikisht një interval referencë për NLR, ndaj mjekët e llogarisin atë nga diferencimi i CBC-së. Pirja e duhanit, mosha më e madhe, shtatzënia dhe ushtrimi i fundit mund ta zhvendosin raportin pa nënkuptuar sëmundje. Unë shqetësohem më pak për një vlerë të vetme të izoluar sesa për një raport të përsëritur mbi 3 deri në 5 kur shoqërohet me simptoma ose me numërime absolute jonormale.
A do të thotë një raport i lartë neutrofile/limfocite se ka një infeksion bakterial?
Një NLR e lartë mund të sugjerojë infeksion bakterial, por nuk e provon atë. Raportet mbi 5 përshtaten më shpesh me sëmundje bakteriale sesa me ndryshim beninj, sidomos kur ANC është e lartë, ALC është i ulët, CRP po rritet dhe pacienti ka temperaturë ose simptoma të lokalizuara. Steroidet, kirurgjia, dhimbja e fortë dhe ushtrimi i rëndë mund të krijojnë të njëjtin model brenda orëve. Leximi më i sigurt është ta kombinosh raportin me simptomat, medikamentet dhe numërimet absolute.
A mundet prednizoni ose deksametazoni të rrisin neutrofilet dhe të ulin limfocitet?
Po. Prednizoni ose deksametazoni mund të rrisë neutrofilet dhe të ulë limfocitet brenda rreth 4 deri në 6 orë, shpesh duke e çuar NLR-në mbi 5 pa asnjë infeksion bakterial. Shenja klasike “gisht” e steroidit është neutrofilia, limfopeni, dhe shpesh e shumë e ulët eozinofile.. Në praktikë, kjo është një nga arsyet më të zakonshme pse një pacient ndihet më mirë ndërkohë që CBC-ja e tij duket më keq. Ky mospërputhje është vetë një tregues.
A mund ta ndryshojë stresi ose ushtrimi i fortë një diferencë të gjakut?
Po, si stresi akut ashtu edhe ushtrimi intensiv mund të rrisin përkohësisht neutrofilet dhe të ulin limfocitet. Pas operacionit, një përgjigje stresi në nivel paniku, ose një seancë e vështirë qëndrueshmërie, ANC mund të rritet deri në 9 deri në 12 ×10^9/L ndërkohë që ALC përkohësisht bie nën 1.0 ×10^9/L. Shumica e këtyre ndryshimeve qetësohen brenda 24 deri në 72 orë. Prandaj, koha e marrjes së gjakut ka më shumë rëndësi sesa e kuptojnë shumë njerëz.
A do të thotë një raport i ulët neutrofile/limfocite se keni një infeksion viral?
Një NLR e ulët, shpesh nën 1 deri në 1.5, përshtatet më shpesh me sëmundje virale, rikuperim pas-viral, ose një përgjigje imune me mbizotërim limfocitesh. Mononukleoza është një shembull klasik dhe disa pacientë tregojnë ALC mbi 4,0 ×10^9/L me neutrofile relativisht më të ulëta. Megjithatë, një raport i ulët nuk është automatikisht qetësues, sepse shtypja e palcës, neutropenia autoimune ose infeksioni i vonë i rëndë mund të ulin edhe neutrofilet. Numërimet absolute dhe historia klinike përcaktojnë çfarë kuptimi ka raporti.
Kur duhet të shqetësohem për rezultatet e neutrofileve dhe limfociteve?
Shqetësohem më shumë kur NLR është mbi 10, ANC është mbi 15 ×10^9/L, ANC është nën 0.5 ×10^9/L, ose ALC është nën 0.5 ×10^9/L, veçanërisht nëse janë të pranishme temperaturë, humbje peshe, mavijosje ose simptoma të frymëmarrjes. Temperaturë prej 38.0°C ose më e lartë me neutropeni të rëndë është urgjente dhe nuk duhet pritur për një kontroll rutinë. Shqetësimi rritet edhe kur linja të tjera qelizore janë jonormale, si hemoglobina e ulët ose trombocite shumë të larta. Një përqindje paksa jonormale pa simptoma zakonisht është shumë më pak shqetësuese sesa ky model më i gjerë.
A mund ta ndryshojë dehidratimi raportin neutrofile-limfocite?
Dehidratimi i lehtë mund t’i bëjë analizat e gjakut të duken pak më të përqendruara, por zakonisht nuk krijon vetë një zhvendosje të madhe neutrofile-limfocite. Nëse po vjellnit, kishit temperaturë (febrilitet) ose ishit shumë të rraskapitur, sëmundja që po shkakton dehidratimin mund të jetë arsyeja reale pse raporti ndryshoi.
Merrni sot analizë të analizave të gjakut me AI
Bashkohuni me mbi 2 milionë përdorues në mbarë botën që i besojnë Kantesti për analizë të menjëhershme dhe të saktë të analizave laboratorike. Ngarkoni rezultatet e analizave të gjakut dhe merrni interpretim gjithëpërfshirës të biomarkerëve të 15,000+ brenda sekondash.
📚 Publikime kërkimore të cituara
Ekipi i Kërkimit i Kantesti (2026). Validimi klinik i motorit të AI Kantesti (2.78T) në 15 raste të anonimizuara të analizave të gjakut: Një benchmark i regjistruar paraprakisht me rubrikë, duke përfshirë raste të kurthit të hiperdianozës në shtatë specialitete mjekësore. Figshare.
Ekipi Redaktorial Mjekësor i Kantesti (2026). Udhëzues për Shëndetin e Grave: Ovulacioni, Menopauza dhe Simptomat Hormonale. Figshare.
📖 Referenca të jashtme mjekësore
Zahorec R (2001). Raporti i numrit të neutrofileve me limfocitet—parametër i shpejtë dhe i thjeshtë i inflamacionit sistemik dhe stresit te të sëmurët kritikë. Bratislavské Lekárske Listy.
📖 Vazhdoni leximin
Eksploroni më shumë udhëzues mjekësorë të verifikuar nga ekspertë nga Kantesti ekipi mjekësor:

Test gjaku për mendim të dytë: Kur të kërkoni rishikim
Përditësim i Interpretimit të Laboratorit për Mendim të Dytë 2026 Për pacientë Sa më të pazakonta të jenë shumica e flamujve të analizave, zakonisht nuk janë urgjenca, por disa kombinime...
Lexo Artikullin →
Intervali normal i T3 të lirë: i ulët, i lartë dhe koha për rivlerësim
Interpretim i Laboratorit të Markerëve të Tiroides Përditësimi 2026 Për pacientë falas T3 e lirë është e dobishme, por nuk është një test i vetëm për tiroiden...
Lexo Artikullin →
Çfarë do të thotë LDH e lartë? Shenja laboratorike të dëmtimit të indeve
Interpretim i Analizës së Gjakut LDH Përditësimi 2026 Për pacientë LDH është si një alarm tymi, jo një diagnozë. E dobishmja….
Lexo Artikullin →
Testi i Krioglobulinave: Shenja të Proteinat e Ftohta dhe Vaskulitit
Interpretimi i Analizës së Krioglobulinave Përditësim 2026 për Pacientin Një test i krioglobulinave kërkon proteina të ndjeshme ndaj të ftohtit që mund të grumbullohen kur...
Lexo Artikullin →
Testi i Aldosteronit: Tension i Lartë i Gjakut dhe Kalium i Ulët Sugjerojnë
Interpretim i Laboratorit për Hipertensionin Endokrin 2026 Përditësim Për pacientë Rezultati i lartë i aldosteronit ka rëndësi më të madhe kur renina është e shtypur, gjaku...
Lexo Artikullin →
Testi i Kalcitoninës: Nivele të Larta dhe Hapat e Kancerit të Tiroides
Interpretim i Laboratorit të Markerëve të Tiroides Përditësimi 2026 Për pacientë Rezultati i lartë i kalcitoninës mund të jetë shqetësues, por numri vetëm...
Lexo Artikullin →Zbuloni të gjitha udhëzuesit tanë shëndetësorë dhe mjetet e analizës së analizave të gjakut me AI në kantesti.net
⚕️ Mohim përgjegjësie mjekësore
This article is for educational purposes only and does not constitute medical advice. Always consult a qualified healthcare provider for diagnosis and treatment decisions.
E-E-A-T Trust Signals
Përvoja
Rishikim klinik i udhëhequr nga mjeku i flukseve të punës për interpretimin e analizave.
Ekspertizë
Fokus i mjekësisë laboratorike mbi mënyrën se si sillen biomarkerët në kontekstin klinik.
Autoritariteti
Shkruar nga Dr. Thomas Klein me rishikim nga Dr. Sarah Mitchell dhe Prof. Dr. Hans Weber.
Besueshmëria
Interpretim i bazuar në prova, me rrugë të qarta për ndjekje për të reduktuar alarmin.