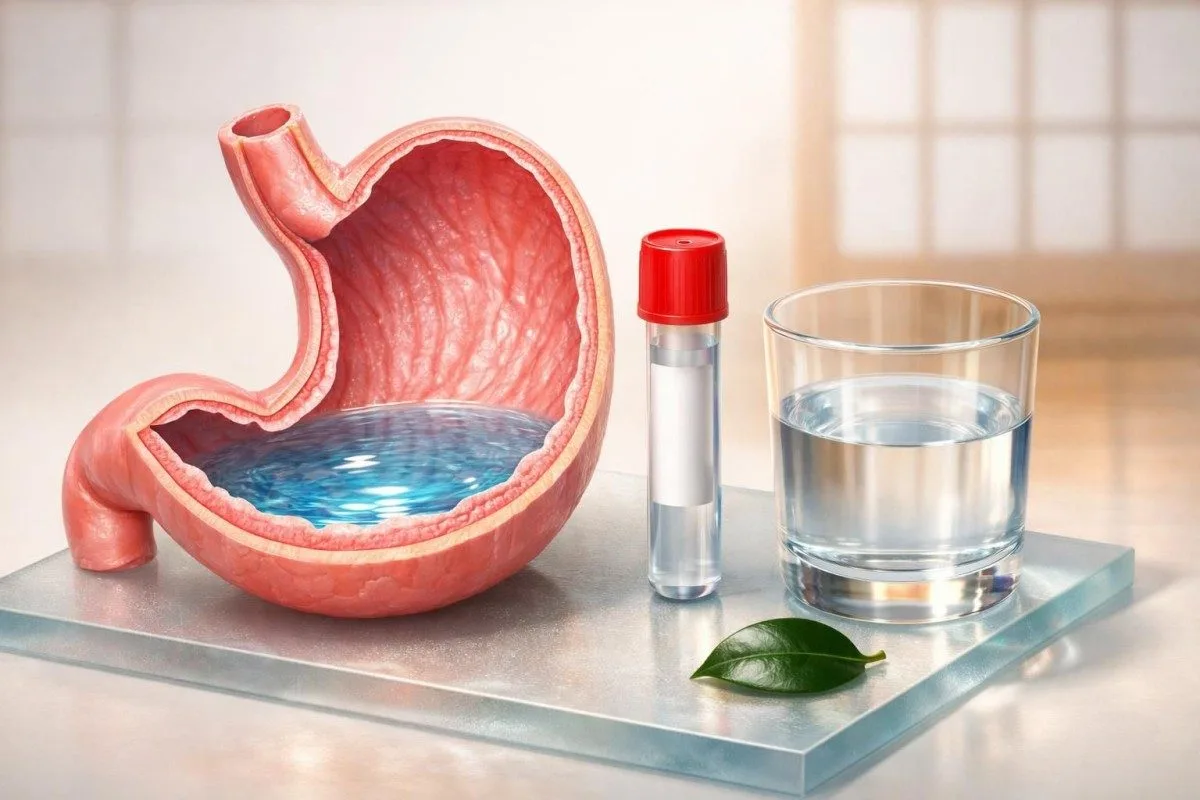
ສ່ວນໃຫຍ່ແມ່ນແມ່ນ—ນ້ຳປະສົມທຳມະດາສາມາດດື່ມໄດ້ກ່ອນການກວດເລືອດແບບງົດອາຫານສ່ວນໃຫຍ່ ແລະມັກຈະຊ່ວຍໃຫ້ຄຸນນະພາບຕົວຢ່າງດີຂຶ້ນໂດຍການປ້ອງກັນການຂາດນ້ຳທີ່ເຮັດໃຫ້ຄ່າເຂັ້ມຂຶ້ນ. ຂໍ້ຍົກເວັ້ນທີ່ເຂັ້ມງວດກວ່າແມ່ນການກວດທີ່ອ່ອນໄຫວຕໍ່ຄາລໍຣີ, ກຸ່ມການກວດທີ່ຕ້ອງກຳນົດເວລາແນ່ນອນ, ແລະການເກັບເລືອດທີ່ຜູກກັບການດົມຢາສລົບ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ນ້ຳປະສົມທຳມະດາ ມັກບໍ່ທຳລາຍການງົດອາຫານ ເພາະມີ 0 kcal; 250-500 mL ກ່ອນການເກັບເລືອດແມ່ນເໝາະສົມສຳລັບຜູ້ໃຫຍ່ສ່ວນໃຫຍ່.
- ນ້ຳຕານໃນເວລາບໍ່ກິນ (fasting glucose) ຕ້ອງງົດຄາລໍຣີຢ່າງໜ້ອຍ 8 ຊົ່ວໂມງ; 126 mg/dL ຫຼືສູງກວ່ານັ້ນ ຢູ່ໃນຊ່ວງໂລກເບົາຫວານ ສຳລັບການກວດທີ່ເຂົ້າເງື່ອນໄຂ.
- Triglycerides ມັກຈະດີທີ່ຈະກວດຫຼັງ 9-12 ຊົ່ວໂມງ ເມື່ອຄວາມລະອຽດສຳຄັນ; ຄ່າກ່ອນງົດອາຫານທີ່ສູງກວ່າ 400 mg/dL ມັກຈະເຮັດໃຫ້ຕ້ອງກວດຊ້ຳກຸ່ມການງົດອາຫານ.
- HbA1c ບໍ່ຈຳເປັນຕ້ອງງົດອາຫານ ແລະບໍ່ດີຂຶ້ນເມື່ອຂ້າມການດື່ມນ້ຳ.
- ແບບການຂາດນ້ຳ ສາມາດເຮັດໃຫ້ hematocrit ສູງຂຶ້ນ 1-3 ຈຸດເປີເຊັນ ແລະ albumin ສູງກວ່າ 5.0 g/dL ໂດຍບໍ່ມີໂລກແທ້.
- ກາເຟ ແລະໝາກກຳປັ່ນ ສາມາດທຳໃຫ້ການກວດແບບງົດອາຫານທີ່ເຂັ້ມງວດຜິດພາດ; ຄາເຟອີນອາດປ່ຽນ glucose ໂດຍ 5-15 mg/dL ໃນຄົນທີ່ອ່ອນໄຫວ.
- ນ້ຳກ່ອນຜ່າຕັດ ອາດຈະອະນຸຍາດໃຫ້ດື່ມໄດ້ຈົນກວ່າ 2 ຊົ່ວໂມງ ກ່ອນການດົມຢາສະລົບຕາມຄຳແນະນຳທີ່ທັນສະໄໝ, ແຕ່ຄຳແນະນຳຂອງແພດຜ່າຕັດມີອຳນາດເໜືອຄຳແນະນຳທົ່ວໄປຂອງຫ້ອງທົດລອງ.
- ການຈຳກັດປະລິມານນ້ຳ ຜູ້ປ່ວຍບໍ່ຄວນບັງຄັບໃຫ້ດື່ມນ້ຳ; ໂຄງການຫົວໃຈລົ້ມເຫຼວ ຫຼືການຟອກໄຂ່ມັກຈຳກັດການຮັບນ້ຳປະມານ 1.0-1.5 ລິດ/ມື້.
ທ່ານສາມາດດື່ມນ້ຳປະສົມທຳມະດາກ່ອນການກວດເລືອດແບບງົດອາຫານໄດ້ບໍ?
ແມ່ນ—ນ້ຳທຳມະດາອະນຸຍາດໃຫ້ດື່ມກ່ອນການກວດເລືອດທີ່ຕ້ອງງົດອາຫານສ່ວນໃຫຍ່, ແລະມັນມັກຈະຊ່ວຍ. ນັບແຕ່ວັນທີ 18 ເມສາ 2026, ຖ້າທ່ານກຳລັງຖາມ ຂ້ອຍດື່ມນ້ຳໄດ້ບໍກ່ອນກວດເລືອດ, ຄຳຕອບທົ່ວໄປແມ່ນ 1-2 ຈອກນ້ຳທຳມະດາ, ບໍ່ມີແຄລໍຣີ, ບໍ່ມີສານຫວານ, ແລະບໍ່ມີນ້ຳໝາກນາວ. ສ່ວນ Kantesti AI, ພວກເຮົາແນະນຳໃຫ້ຜູ້ປ່ວຍປະຕິບັດຕາມກົດທີ່ເຂັ້ມງວດກວ່າເທົ່ານັ້ນເມື່ອຫ້ອງທົດລອງ ຫຼືແພດຜ່າຕັດບອກ. ຄູ່ມື ການກຽມຕົວສຳລັບການງົດອາຫານຂອງພວກເຮົາແຍກຕ່າງຫາກ ກວມເອົາກາເຟ ແລະຄວາມຜິດພາດທົ່ວໄປອື່ນໆ.

ນ້ຳບໍ່ໄດ້ທຳລາຍການງົດອາຫານ. ການກວດເລືອດໃນຊ່ວງງົດອາຫານ ໝາຍເຖິງບໍ່ກິນແຄລໍຣີ 8-12 ຊົ່ວໂມງ; ນ້ຳທຳມະດາມີ 0 kcal, ດັ່ງນັ້ນຈຶ່ງບໍ່ໄດ້ເພີ່ມນ້ຳຕານໃນເລືອດ, ອິນຊູລິນ, ຫຼື triglycerides ຢ່າງມີນັຍສຳຄັນ. ນ້ຳປຸງລົດຊາດ, ເຄື່ອງດື່ມເກືອແຮ່, ນ້ຳຜົນໄມ້, ນ້ຳ collagen, ແລະສິ່ງໃດໆທີ່ມີການຕື່ມຄວາມຫວານ ແມ່ນຕ່າງກັນ.
ການຂາດນ້ຳແບບເບົາໆ ອາດທຳໃຫ້ຜົນການກວດອອກສູງຂຶ້ນ. ໃນຄລີນິກ, ຂ້ອຍເຫັນຜູ້ປ່ວຍທີ່ມີອາການຂາດນ້ຳໃນຕອນເຊົ້າ ມາຮອດດ້ວຍ hemoglobin ສູງກວ່າຄ່າພື້ນຖານ 0.5-1.0 g/dL, hematocrit ສູງກວ່າ 1-3 ຈຸດເປີເຊັນ, ແລະ albumin ຄ່ອຍໆສູງກວ່າ 5.0 g/dL ພຽງແຕ່ຈາກການດື່ມນ້ຳໜ້ອຍໃນຕອນຄືນ. ຮູບແບບນີ້ແມ່ນການເຂັ້ມຂອງເນື້ອເລືອດ, ບໍ່ແມ່ນໂລກໃໝ່.
ແຕ່ສິ່ງທີ່ເປັນຈິງກໍຄື ນ້ຳຊ່ວຍຜູ້ເກັບເລືອດດ້ວຍ. ການດື່ມປະລິມານພໍດີ 250-500 mL ກ່ອນເກັບ 1-2 ຊົ່ວໂມງ ມັກຈະເຮັດໃຫ້ເສັ້ນເລືອດເຂົ້າເຖິງງ່າຍຂຶ້ນ ແລະຫຼຸດການພະຍາຍາມຊ້ຳ, ໂດຍສະເພາະໃນຜູ້ສູງອາຍຸ ແລະຜູ້ທີ່ຢຸດກິນເຂົ້າເວລາ 10 ໂມງແລງ.
ຂ້ອຍຍັງບອກໃຫ້ຜູ້ປ່ວຍອ່ານໃບສັ່ງກວດ. ບາງຫ້ອງທົດລອງລວມການກວດນ້ຳຕານໃນເລືອດໃນຊ່ວງງົດອາຫານ ໄປກັບການກວດທີ່ບໍ່ຕ້ອງງົດ, ແລະບາງສູນກ່ອນຜ່າຕັດພິມກົດທີ່ກວ້າງເກີນໄປ; ຖ້າຄຳແນະນຳບໍ່ຊັດເຈນ, ພື້ນຖານດ້ານຄລີນິກຂອງພວກເຮົາໃນ ກ່ຽວກັບພວກເຮົາ ອະທິບາຍວ່າເປັນຫຍັງການທົບທວນຂອງແພດຈຶ່ງສຳຄັນ.
ການກວດເລືອດອັນໃດທີ່ຕ້ອງງົດອາຫານແທ້—ແລະດົນເທົ່າໃດ?
ມີພຽງບາງການກວດເລືອດສ່ວນນ້ອຍເທົ່ານັ້ນທີ່ຕ້ອງງົດອາຫານແທ້ໆ. ຖ້າທ່ານກຳລັງສົງໄສ ຕ້ອງງົດອາຫານດົນເທົ່າໃດກ່ອນກວດເລືອດ, ຄໍາຕອບທົ່ວໄປແມ່ນ 8 ຊົ່ວໂມງສໍາລັບການກວດນໍ້າຕານໃນເລືອດແບບງົດອາຫານ, 8-12 ຊົ່ວໂມງສໍາລັບອິນຊູລິນ ຫຼື HOMA-IR, ແລະ 9-12 ຊົ່ວໂມງເມື່ອຕ້ອງການພື້ນຖານທີ່ສະອາດສໍາລັບ triglycerides; ການກວດ CBC, ການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ການກວດການເຮັດວຽກຂອງຕັບ, HbA1c, ກວດໄທລອຍ, ແລະ ການກວດວິຕາມິນດີ ຫຼາຍລາຍການບໍ່ຈໍາເປັນ. ຖ້າຄໍາສັ່ງຂອງທ່ານມີການກວດນໍ້າຕານ, ໃຫ້ເລີ່ມຈາກຂອງພວກເຮົາ ນ້ຳຕານໃນເວລາບໍ່ກິນອາຫານ.

ADA ກໍານົດການກວດນໍ້າຕານໃນເລືອດແບບງົດອາຫານ (fasting plasma glucose) ແມ່ນບໍ່ມີການກິນອາຫານທີ່ໃຫ້ພະລັງງານ (caloric intake) ຢ່າງນ້ອຍ 8 ຊົ່ວໂມງ. ການເປັນເບົາຫວານ (diabetes) ຖືກວິນິດໄສຢູ່ທີ່ 126 mg/dL ຫຼື ສູງກວ່າ ຈາກຕົວຢ່າງທີ່ງົດອາຫານທີ່ເຂົ້າເງື່ອນ, ໃນຂະນະທີ່ 100-125 mg/dL ແມ່ນຊ່ວງຂອງ prediabetes (ຄະນະກໍາມະການວິຊາຊີບຂອງ American Diabetes Association, 2025). ຄ່າຂອບເຂດແມ່ນຈຸດທີ່ກາເຟ ຫຼື ຂອງວ່າງກາງຄືນຊ້າໆ ສາມາດມີຜົນຕໍ່ໄດ້ຢ່າງແນ່ນອນ.
ການຄັດກອງໄຂມັນໃນເລືອດ (cholesterol) ປົກກະຕິບໍ່ຈໍາເປັນຕ້ອງງົດອາຫານສະເໝີໄປອີກຕໍ່ໄປ. ສະຫຼຸບຂໍ້ຕົກລົງຂອງຢູໂຣບ ນໍາໂດຍ Nordestgaard ກ່າວວ່າ ໄຂມັນໃນເລືອດແບບບໍ່ງົດອາຫານ (nonfasting lipids) ແມ່ນຍອມຮັບໄດ້ສໍາລັບຜູ້ປ່ວຍຫຼາຍຄົນ, ແຕ່ການງົດອາຫານແບບແທ້ຈິງຍັງມີປະໂຫຍດ ເມື່ອ triglycerides ສູງ ຫຼື ເມື່ອ triglycerides ແບບບໍ່ງົດອາຫານກ່ອນໜ້າ ເກີນ 400 mg/dL (Nordestgaard et al., 2016). ບາງຫ້ອງທົດລອງໃນຢູໂຣບຈະລະບຸວ່າ triglycerides ແບບບໍ່ງົດອາຫານສູງກວ່າ 175 mg/dL ແທນທີ່ຈະເປັນຄ່າຕັດສໍາລັບການງົດອາຫານ 150 mg/dL . ສໍາລັບພື້ນຖານ, ເບິ່ງຂອງພວກເຮົາ ການອ່ານກະດານໄຂມັນ.
HbA1c ບໍ່ຈໍາເປັນຕ້ອງງົດອາຫານ. ບໍ່ແມ່ນກັນສໍາລັບ CBC ສ່ວນໃຫຍ່, CMP, CRP, TSH, ferritin, B12, ແລະ ການກວດວິຕາມິນດີ ສ່ວນໃຫຍ່ ເຊັ່ນກັນ, ເຖິງແມ່ນວ່າບາງຫ້ອງທົດລອງທ້ອງຖິ່ນບາງຄັ້ງຂໍຕົວຢ່າງໃນຕອນເຊົ້າ ພຽງແຕ່ເພື່ອມາດຕະຖານເວລາ. ຄວາມຜິດພາດທີ່ພົບເລື້ອຍທີ່ສຸດຂອງຄົນເຈັບ ແມ່ນການຄິດວ່າ ການເກັບຕົວຢ່າງທຸກໆຕອນເຊົ້າ ຈໍາເປັນການກຽມຕົວລະດັບການງົດອາຫານແບບຮຸນແຮງ.
ນັກການແພດບໍ່ເຫັນດີກັນໃນບາງກໍລະນີຂອບເຂດ. ທາດເຫຼັກໃນເຊຣັມ (serum iron) ແລະ cortisol ບໍ່ແມ່ນເລື່ອງການງົດອາຫານເປັນຫຼັກ ແຕ່ເປັນເລື່ອງເວລາ; ຖ້າທ່ານກິນເມັດທາດເຫຼັກເວລາ 7 ໂມງເຊົ້າ ແລະເກັບຕົວຢ່າງເວລາ 8 ໂມງເຊົ້າ, ຄ່າອາດຈະເບິ່ງຄືວ່າດີແບບຜິດໆ (falsely reassuring).
ເມື່ອແຜງການກວດປະສົມປ່ຽນກົດ
ຖ້າຄໍາສັ່ງໜຶ່ງລວມ CBC, TSH, ແລະ ການກວດນໍ້າຕານແບບງົດອາຫານ, ການກຽມຕົວຈະຖືກກໍານົດໂດຍນໍ້າຕານ. ຄໍາຖາມທີ່ປອດໄພທີ່ສຸດທີ່ຈະຖາມຫ້ອງທົດລອງ ບໍ່ແມ່ນພຽງແຕ່ວ່າທ່ານຕ້ອງງົດອາຫານບໍ, ແຕ່ແມ່ນອົງປະກອບ (analyte) ໃດໃນຄໍາສັ່ງທີ່ຕ້ອງການການກຽມຕົວທີ່ອ່ອນໄຫວຕໍ່ເວລາຫຼາຍທີ່ສຸດ.
ເປັນຫຍັງນ້ຳຈຶ່ງຊ່ວຍໃຫ້ຄວາມຖືກຕ້ອງດີຂຶ້ນເມື່ອການຂາດນ້ຳທຳໃຫ້ການກວດຜິດພາດ
ນ້ຳສາມາດຊ່ວຍໃຫ້ຄວາມຖືກຕ້ອງດີຂຶ້ນ ເພາະການຂາດນ້ຳເຮັດໃຫ້ຕົວຢ່າງເຂັ້ມຂຶ້ນ. ເມື່ອຄົນເຈັບຖາມ ຂ້ອຍດື່ມນ້ຳໄດ້ບໍກ່ອນກວດເລືອດ, ບັນຫາທີ່ຄົນມັກບໍ່ໄດ້ໃຫ້ຄວາມສົນໃຈຄື ບໍ່ແມ່ນການບໍ່ທຳຕາມການງົດອາຫານ; ແຕ່ແມ່ນການຫຼີກລ່ຽງ hemoconcentration ທີ່ສາມາດເຮັດໃຫ້ການກວດປົກກະຕິເບິ່ງຄ້າຍວ່າຜິດປົກກະຕິເລັກນ້ອຍ. ພວກເຮົາອະທິບາຍຮູບແບບນັ້ນໃນລາຍລະອຽດຫຼາຍຂຶ້ນໃນ ບົດຄວາມ dehydration ທີ່ທຳໃຫ້ຄ່າສູງຜິດ.

Albumin, ໂປຣຕີນທັງໝົດ, hemoglobin, hematocrit, calcium, sodium, ແລະ urea ສາມາດຂຶ້ນໄດ້ເມື່ອທ່ານແຫ້ງ. Albumin ປົກກະຕິແມ່ນ 3.5-5.0 g/dL ໃນຜູ້ໃຫຍ່; ເມື່ອຂ້ອຍທົບທວນ albumin ທີ່ພົບແຍກອັນດຽວຂອງ 5.1 g/dL ທີ່ມີ total protein ສູງ ແລະ ບໍ່ມີສັນຍານເຕືອນອື່ນໆ, ການຂາດນ້ຳມັກເປັນຄຳອະທິບາຍທຳອິດ, ບໍ່ແມ່ນພະຍາດທີ່ຊ້ອນຢູ່. Total protein ປົກກະຕິແມ່ນ 6.0-8.3 g/dL, ດັ່ງນັ້ນຄ່າ 8.4 g/dL ຖັດຈາກ albumin ທີ່ສູງ ມັກເປັນຂໍ້ບອກເລື່ອງການຂາດນ້ຳ.
ອັດຕາສ່ວນ BUN/creatinine ທີ່ສູງກວ່າປະມານ 20:1 ສາມາດຊີ້ໄປຫາການຂາດນ້ຳກ່ອນໄຕ (prerenal dehydration) ໄດ້, ແຕ່ບໍ່ແມ່ນຈຳເພາະ. ອັດຕາສ່ວນນີ້ຈະເຊື່ອຖືໄດ້ຫຼາຍຂຶ້ນ ເມື່ອ BUN ເພີ່ມຂຶ້ນ ແລະ creatinine ຍັງຢູ່ໃກ້ຄ່າພື້ນຖານ, ໂດຍສະເພາະຫຼັງຈາກງົດອາຫານ, ການເດີນທາງ, ອາກາດຮ້ອນ, ຫຼື ການອອກກຳລັງກາຍໜັກ. ພວກເຮົາ ຄູ່ມືອັດຕາສ່ວນ BUN/creatinine ສະແດງວ່າຮູບແບບນັ້ນແຕກຕ່າງຈາກພະຍາດໄຕທີ່ເກີດຈາກພາຍໃນແນວໃດ.
ນີ້ແມ່ນຮູບແບບທີ່ຂ້ອຍເຫັນຫຼາຍ: ຊາຍອາຍຸ 52 ປີທີ່ສຸຂະພາບດີ ມາຮອດຫຼັງຈາກຫຼີກລ່ຽງການດື່ມນ້ຳຕະຫຼອດຄືນ ເພາະລາວຄິດວ່າການງົດອາຫານດົນກວ່າດີກວ່າ. Hematocrit ກັບມາ 51%, ອັນບູມິນ 5.2 g/dL, calcium 10.4 mg/dL, ແລະ total protein 8.4 g/dL—ຈາກນັ້ນທັງ 4 ຢ່າງຈະປົກກະຕິຂຶ້ນຫຼັງຈາກການດື່ມນ້ຳທີ່ດີຂຶ້ນໃນການກວດຊ້ຳ.
ຫຼັກຖານກ່ຽວກັບວ່າການຂາດນ້ຳຍ້າຍແຕ່ລະ analyte ຈຳນວນຈຸດແນ່ນອນເທົ່າໃດ ແມ່ນຄຳຕອບທີ່ປະສົມປະສານກັນຢ່າງຊື່ສັດ ເພາະຜົນກະທົບຂຶ້ນກັບຂະໜາດຮ່າງກາຍ, ການເສຍເຫື່ອ, ຢາຂັບປັດສະວະ (diuretics), ແລະ ອຸນຫະພູມຫ້ອງ. ນັ້ນແມ່ນເຫດທີ່ Kantesti ໃຊ້ neural network ເບິ່ງເປັນກຸ່ມ (clusters) ແທນທີ່ຈະເບິ່ງແຈ້ງສັນຍານດຽວ, ແລະ ເຫດຜົນທີ່ວ່າ ມາດຕະຖານການຢັ້ງຢືນທາງຄລີນິກ ມີຄວາມສຳຄັນຫຼາຍກວ່າຕົວເລກດຽວທີ່ພົບແຍກ.
ການກວດແບບງົດອາຫານອັນໃດທີ່ຍັງຕ້ອງການກຽມທີ່ເຂັ້ມງວດກວ່າເພື່ອຜົນທີ່ຖືກຕ້ອງ?
ການກວດບາງຢ່າງທີ່ຕ້ອງງົດອາຫານ ຈຳເປັນຕ້ອງກຽມຕົວແບບເຂັ້ມງວດກວ່າ ເຖິງແມ່ນວ່ານ້ຳທຳມະດາຍັງອະນຸຍາດໃຫ້ດື່ມ. ການງົດອາຫານ insulin, glucose, HOMA-IR, triglycerides, ການກວດຄວາມທົນທານຕໍ່ glucose ທາງປາກ (oral glucose tolerance testing), ແລະ ການກວດທາງ endocrine ຫຼື ທາດເຫຼັກບາງຢ່າງທີ່ຂຶ້ນກັບເວລາ ແມ່ນສິ່ງທີ່ຂ້ອຍຄວບຄຸມໃກ້ຊິດທີ່ສຸດ. ຖ້າຄຳຖາມແມ່ນ insulin resistance, ທ່ານອ່ານການ ຄຳອະທິບາຍ HOMA-IR.

ການງົດອາຫານ insulin ແລະ HOMA-IR ຖືກບິດເບືອນໄດ້ງ່າຍຈາກການເລືອກປະຈຳວັນທີ່ບໍ່ສຳຄັນ. ຂ້ອຍຂໍ 8-12 ຊົ່ວໂມງ ໂດຍບໍ່ມີຄາລໍຣີ່, ບໍ່ມີໝາກກິນໝາກຫຼືບ (gum), ບໍ່ມີນິໂຄຕິນ, ແລະ ບໍ່ມີການອອກກຳລັງກາຍໃນເຊົ້ານັ້ນ; ບໍ່ຢ່າງນັ້ນ ຄວາມແຕກຕ່າງລະຫວ່າງ glucose 99 ມກ/ດລ ແລະ 106 ມກ/ດລ ຫຼື ອິນຊູລິນ 8 µIU/mL ແລະ 14 µIU/mL ສາມາດສົ່ງການຕີຄວາມໝາຍໄປໃນທິດທາງທີ່ຕ່າງອອກໄດ້ຫຼາຍ.
ທຣິກລີໄຊເຣຣິດແມ່ນການກວດທີ່ເປັນແບບຄລາສສິກ ຊຶ່ງການກຽມຕົວຍັງມີຄວາມສຳຄັນ. ອາຫານແກ່ຍາວມື້ຄ່ຳທີ່ມີໄຂມັນ ຫຼື ເຫຼົ້າ ພາຍໃນ 24 ຊົ່ວໂມງ ສາມາດຍູ້ໃຫ້ທຣິກລີໄຊເຣຣິດສູງພໍທີ່ຈະປ່ຽນຄຳແນະນຳດ້ານຄວາມສ່ຽງ, ແລະ ບາງຫ້ອງທົດລອງຍັງມັກຈະເລືອກ 9-12 ຊົ່ວໂມງ ການງົດອາຫານ ເມື່ອທຣິກລີໄຊເຣຣິດແມ່ນເປົ້າໝາຍຫຼັກ. ຖ້ານີ້ແມ່ນຕົວຊີ້ວັດຂອງທ່ານ, ຄູ່ມື ຈຸດຈຳກັດທຣິກລີໄຊເຣຣິດ ສະແດງເຫດຜົນ 150 mg/dL ການງົດອາຫານ ແລະ 175 mg/dL ບໍ່ງົດອາຫານ ບໍ່ແມ່ນສາມາດທົດແທນກັນໄດ້.
ການກວດດ້ວຍອິມມູໂນເອຊາຍມີບັນຫາອີກຢ່າງໜຶ່ງ: ອາຫານເສີມ. ຂະໜາດຢາ biotin ຂອງ 5-10 mg/ວັນ—ພົບໄດ້ທົ່ວໄປໃນຜະລິດຕະພັນຜົມ ແລະ ເລັບ—ສາມາດສ້າງຜົນການກວດທີ່ຊີ້ນຳຜິດ ສຳລັບການກວດຕົວຊີ້ວັດດ້ານໄທລອຍ ແລະ ຫົວໃຈ ສຳລັບ 24-48 ຊົ່ວໂມງ ໃນການກວດທີ່ອ່ອນໄຫວ. ຄູ່ມື biotin ແລະ ການກວດໄທລອຍ ຄວນອ່ານ ຖ້າທ່ານໃຊ້ອາຫານເສີມ.
ແລະ ກັບດັກທີ່ງຽບໆອີກຢ່າງ: ທາດເຫຼັກໃນເຊຣັມ (serum iron) ມີຄວາມແປປ່ຽນສູງຕະຫຼອດມື້. ໃນການປະຕິບັດຂອງຂ້ອຍ, ການເກັບຕົວຢ່າງໃນຕອນເຊົ້າກ່ອນກິນຢາເສີມເຫຼັກຂອງມື້ ມັກຈະສະອາດກວ່າຕົວຢ່າງຕອນບ່າຍທີ່ສຸ່ມ, ເຖິງແມ່ນວ່າໃບສັ່ງກວດອາດຈະຂຽນພຽງແຕ່ວ່າງົດອາຫານ. Testosterone ມັກຈະເຊື່ອຖືໄດ້ຫຼາຍທີ່ສຸດລະຫວ່າງ 7 ແລະ 10 ໂມງເຊົ້າ ໃນຜູ້ຊາຍທີ່ອາຍຸໜ້ອຍ, ແລະ ເວລາຂອງ cortisol ກໍແໜ້ນກວ່ານັ້ນອີກ.
ອັນໃດແທ້ທີ່ທຳລາຍການງົດອາຫານກ່ອນການກວດເລືອດ?
ຈຳນວນແຄລໍຣີ່ ທຳລາຍການງົດອາຫານ; ນ້ຳປົກບໍ່ໄດ້. ກາເຟ, ຊາ, ໝາກຝຣັ່ງ, ຂອງຫວານລົດຄໍ, ນິໂຄຕິນ, ຜົງກ່ອນອອກກຳລັງກາຍ, ແລະ ເຖິງການອອກກຳລັງກາຍໃນຕອນເຊົ້າທີ່ເບິ່ງຄືວ່າບໍ່ອັນຕະລາຍ ສາມາດມີຜົນຕໍ່ການກວດທີ່ເລືອກເປັນພິເສດ, ໂດຍສະເພາະ glucose, insulin, cortisol, triglycerides, ແລະ ເອນໄຊຂອງກ້າມເນື້ອ.

ກາເຟດຳ ບໍ່ແມ່ນກາງສຳລັບການງົດອາຫານຂອງ glucose ໃນທຸກຄົນ. ຄາເຟອີນ ສາມາດເພີ່ມ catecholamines ແລະ ບາງຄັ້ງສາມາດປ່ຽນ glucose ໂດຍ 5-15 mg/dL ໃນຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວ, ຊຶ່ງພຽງພໍທີ່ຈະຍ້າຍຜົນທີ່ຢູ່ແຄມຂອບເຂດໃຫ້ຂ້າມເສັ້ນທາງຄລີນິກ. ຖ້າເປົ້າໝາຍແມ່ນຕົວຢ່າງທີ່ງົດອາຫານແບບເຂັ້ມງວດ, ຂ້າມກາເຟ ແລະຊາໄປທັງໝົດ.
ໝາກຝຣັ່ງບໍ່ມີນ້ຳຕານ ແລະເມັນທ໌ ບໍ່ແມ່ນທາງເລືອກທີ່ດີກ່ອນການກວດທີ່ງົດອາຫານ. ພວກມັນອາດບໍ່ໄດ້ເພີ່ມແຄລໍຣີຫຼາຍ, ແຕ່ມັນສາມາດກະຕຸ້ນການຍ່ອຍອາຫານ, ນ້ຳລາຍ, ແລະຮໍໂມນຄວາມເຄັ່ງຄຽດ; ປົກກະຕິມັນບໍ່ຄ່ອຍມີຜົນຕໍ່ ການກວດເລືອດຄົບຖ້ວນ, ແຕ່ມັນອາດສຳຄັນເມື່ອຜົນທີ່ທ່ານກຳລັງຕິດຕາມຢູ່ໃກ້ກັບຈຸດຕັດສິນ.
ອາຫານເສີມແມ່ນບັນຫາໃຫຍ່ກວ່າທີ່ຄົນເຈັບສ່ວນໃຫຍ່ຮູ້ຈັກ. ນອກຈາກ biotin, ເມັດເຫຼັກ, niacin, creatine, ແລະແມ່ນແຕ່ວິຕາມິນ C ຂະໜາດສູງ ສາມາດທຳໃຫ້ການຕີຄວາມສັບສົນໄດ້ ຂຶ້ນກັບຊຸດການກວດແລະວິທີການທົດສອບ. ບອກຫ້ອງທົດລອງວ່າທ່ານໄດ້ກິນຫຍັງ ແລະເວລາໃດ.
ການອອກກຳລັງກາຍສາມາດສັບສົນຜົນໄດ້ 24-48 ຊົ່ວໂມງ. ຊ່ວງແຂງແຮງ ຫຼື ການແລ່ນຍາວ ອາດຈະເພີ່ມ CK, AST, ALT, lactate, ແລະບາງຄັ້ງ glucose, ນັ້ນແຫຼະທີ່ນັກກິລາມັກຈະຕ້ອງການການຕີຄວາມແບບສະເພາະຕາມບໍລິບົດ. ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດຂອງນັກກິລາ ຄອບຄຸມຊ່ວງເວລາການຟື້ນຕົວໄດ້ດີກວ່າສື່ງພິມຄູ່ມືການກວດປົກກະຕິສ່ວນໃຫຍ່.
ຕ້ອງດື່ມນ້ຳເທົ່າໃດຈຶ່ງເໝາະສົມໃນເຊົ້າຂອງວັນກວດ?
ຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ດີກັບນ້ຳປະປາດ 250-500 mL ກ່ອນການກວດໃນຕອນເຊົ້າ. ປະມານ 1-2 ຈອກ, ປົກກະຕິດື່ມຕະຫຼອດ 1-2 ຊົ່ວໂມງ ກ່ອນມາຮອດ, ບໍ່ແມ່ນດື່ມຈົນໝົດໃນທັນທີຢູ່ບ່ອນຈອດລົດ. ໃນ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ພວກເຮົາເຫັນຮູບແບບການຂາດນ້ຳທີ່ສັບສົນໜ້ອຍລົງ ເມື່ອຄົນເຈັບຮັກສາມັນໃຫ້ງ່າຍ ແລະປານກາງ.

ນ້ຳຫຼາຍບໍ່ແມ່ນວ່າຈະດີກວ່າສະເໝີ. ການດື່ມ 1.5-2 ລິດ ທັນທີກ່ອນໄປພົບໝໍ ປົກກະຕິພຽງແຕ່ເຮັດໃຫ້ທ່ານບໍ່ສະບາຍ, ແລະໃນຄົນທີ່ມີແນວໂນ້ມຕໍ່ການມີໂຊດຽມຕ່ຳ ຫຼືມີຂອງເຫຼວເກີນ ມັນອາດສ້າງບັນຫາອື່ນໄດ້. ການດື່ມແບບນ້ອຍໆ ແລະສະໝ່ຳສະເໝີ ເໝາະກວ່າ.
ເວລາສຳຄັນກວ່າການເລືອກປະລິມານສຸດໂຕ. ຈອກໜຶ່ງເມື່ອຕື່ນນອນ ແລະດື່ມອີກສອງສາມຄຳພາຍທາງໄປຫ້ອງທົດລອງ ປົກກະຕິກໍພຽງພໍ; ຖ້າປັດສະວະຂອງທ່ານເປັນສີເຫຼືອງເຂັ້ມ ແລະທ່ານຮູ້ສຶກເຈັບຫົວ, ທ່ານອາດດື່ມໜ້ອຍໄປ. ປັດສະວະໃສແຈ້ງສະອາດທັງໝົດກໍບໍ່ແມ່ນເປົ້າໝາຍ.
ຢາໃນຕອນເຊົ້າສ່ວນໃຫຍ່ສາມາດກືນດ້ວຍນ້ຳປະລິມານນ້ອຍໄດ້, ແຕ່ຢາສຳລັບໂລກເບົາຫວານແມ່ນຂໍ້ຍົກເວັ້ນຫຼັກ. ຢາອິນຊູລິນ, sulfonylureas, ແລະຕົວອື່ນໆບາງຢ່າງ ອາດຈະຕ້ອງຢຸດ ຫຼື ປັບປ່ຽນສຳລັບການກວດໃນຊ່ວງງົດອາຫານ, ແລະການຕັດສິນນັ້ນຄວນມາຈາກແພດຜູ້ສັ່ງກວດ, ບໍ່ແມ່ນການຄາດເອງ.
ນັກເກັບເລືອດຈະສັງເກດເຫັນທັນທີ. ການເກັບທີ່ງ່າຍທີ່ສຸດ ບໍ່ຄ່ອຍແມ່ນຄົນທີ່ງົດອາຫານແບບຮອບຮຽງຢ່າງກ້າຫານເປັນເວລາ 14 ຊົ່ວໂມງ; ພວກເຂົາແມ່ນຄົນທີ່ປະຕິບັດຕາມຄຳແນະນຳ, ນອນພັກ, ແລະດື່ມນ້ຳຈອກທີ່ເໝາະສົມ.
ສາມາດດື່ມນ້ຳກ່ອນການກວດເລືອດກ່ອນຜ່າຕັດໄດ້ບໍ?
ສຳລັບການກວດເລືອດກ່ອນການຜ່າຕັດ, ກົດເກນເລື່ອງນ້ຳຂຶ້ນກັບການສລົບ ຫຼາຍກວ່າຂຶ້ນກັບຫ້ອງທົດລອງ. ຫ້ອງທົດລອງເອງປົກກະຕິຍອມຮັບນ້ຳປະປາດ, ແຕ່ຖ້າມີການສລົບ ຫຼື ການສລົບແບບທົ່ວໄປຕາມມາ, ຄຳແນະນຳຂອງທີມຜ່າຕັດຈະມີອຳນາດກວ່າ. ການອັບເດດແບບ modular ຂອງ ASA ລະບຸວ່າ ນ້ຳດື່ມແຈ້ງຊັດ ມັກຈະອະນຸຍາດໃຫ້ດື່ມໄດ້ ຈົນຮອດ 2 ຊົ່ວໂມງກ່ອນການດົມຢາສລົບ (anesthesia), ໃນຂະນະທີ່ອາຫານແຂງຫຼາຍຢ່າງຈະຢຸດ 6-8 ຊົ່ວໂມງ ໄວກວ່ານັ້ນ (American Society of Anesthesiologists Task Force, 2023) ພວກເຮົາ ຄູ່ມືການກວດກ່ອນຜ່າຕັດ (pre-op) ຈະແຍກລະບົບການກວດປົກກະຕິທີ່ເປັນຊຸດ.

ບໍ່ມີຫຍັງຫຼັງທຽງຄືນ ມັກເປັນເລື່ອງການຈັດຕາຕະລາງເກົ່າ ບໍ່ແມ່ນສະເໝີໄປທາງສະຫຼຸບທາງສະລະວິທະຍາ. ໂຮງໝໍຫຼາຍແຫ່ງຍັງໃຊ້ປະໂຫຍກນັ້ນ ເພາະລາຍການຜ່າຕັດປ່ຽນໄປ ແລະມີການຊັກຊ້າເກີດຂຶ້ນ ແຕ່ຄຳແນະນຳການດົມຢາສລົບສະໄໝໃໝ່ມີຄວາມລະອຽດຫຼາຍກວ່າ. ຜູ້ປ່ວຍມັກຈະປະຫຼາດໃຈວ່າ ນ້ຳທຳມະດາອາດຈະຖືກອະນຸຍາດໃຫ້ດື່ມໃກ້ກວ່າເວລາຜ່າຕັດ ຫຼາຍກວ່າກາເຟລາດເຕ້ (latte) ທີ່ດື່ມເວລາ 5 ໂມງເຊົ້າ.
ການກວດເລືອດກ່ອນຜ່າຕັດເອງ ບໍ່ຄ່ອຍຈຳເປັນໃຫ້ທ່ານແຫ້ງແຫ້ງຈົນບໍ່ມີນ້ຳ. ແທ້ຈິງແລ້ວ ນ້ຳປະລິມານພໍດີ ສາມາດເຮັດໃຫ້ການເກັບຕົວຢ່າງງ່າຍຂຶ້ນ ແລະສາມາດປ້ອງກັນບໍ່ໃຫ້ creatinine, urea, hemoglobin, ແລະ hematocrit ເບິ່ງຄືວ່າເຂັ້ມຂົ້ນເກີນຈິງ ໃນຕອນເຊົ້າຂອງມື້ຜ່າຕັດ.
ຄຳແນະນຳກ່ຽວກັບຢາກ່ອນການຜ່າຕັດ ແຍກຕ່າງຫາກຈາກຄຳແນະນຳການຖືກອົດອາຫານ (fasting). ຢາຄຸມຄວາມດັນເລືອດ ມັກຈະກິນພ້ອມກັບນ້ຳຈິບໜຶ່ງ ແລະ ຢາຍັບຍັ້ງ SGLT2 ປົກກະຕິຈະຢຸດກ່ອນໜ້ານັ້ນຫຼາຍມື້ ແລະແຜນການຮັກສາພະຍາດເບົາຫວານອາດຕ້ອງປັບແບບສ່ວນບຸກຄົນ. ຄຳແນະນຳກ່ຽວກັບຢາ GLP-1 ບາງຢ່າງກໍຍັງປ່ຽນໄປຕາມທ່ານໝໍດົມຢາສລົບ ແລະຄວາມສ່ຽງຂອງຂັ້ນຕອນ ນັ້ນແມ່ນເຫດທີ່ລາຍຊື່ທົ່ວໄປໃນອິນເຕີເນັດບໍ່ໜ້າເຊື່ອຖືຢູ່ທີ່ນີ້.
ຖ້າໃບຂຽນຂອງທ່ານຂັດແຍ້ງກັບສິ່ງທີ່ທ່ານໄດ້ຮັບບອກທາງໂທລະສັບ ໃຫ້ຖາມກ່ອນມື້ນັ້ນຈະມາຮອດ. ທີມຄລີນິກຂອງພວກເຮົາທີ່ ຕິດຕໍ່ພວກເຮົາ ຢາກໃຫ້ຜູ້ປ່ວຍຊັກຖາມແຈ້ງຄຳຖາມໜຶ່ງໃນເບື້ອງຕົ້ນ ດີກວ່າຈະມາຮອດດ້ວຍຄວາມຢ້ານ ແລະຂາດນ້ຳ.
ເປັນຫຍັງຄຳແນະນຳການດົມຢາສລົບຈຶ່ງມີຜົນທັບຊ້ອນຄຳແນະນຳທົ່ວໄປ
ຄວາມສ່ຽງການສຳລັກ (aspiration) ແມ່ນບັນຫາອີກຢ່າງໜຶ່ງ ທີ່ບໍ່ແມ່ນຄວາມຖືກຕ້ອງຂອງຫ້ອງທົດລອງ. ຊຸດການກວດທາງເມຕາໂບລິກ (metabolic panel) ອາດຈະຍອມຮັບນ້ຳໄດ້ ແຕ່ແຜນການດົມຢາສລົບ (sedation protocol) ອາດບໍ່ຍອມຮັບ ນັ້ນແມ່ນເຫດທີ່ໃບກ່ອນຜ່າຕັດ—ບໍ່ແມ່ນຄຳແນະນຳທົ່ວໄປໃນອິນເຕີເນັດ—ຈຶ່ງເປັນຄຳຕັດສິນສຸດທ້າຍ.
ຜູ້ໃດຕ້ອງຄຳແນະນຳທີ່ປັບແກ້: ໂລກເບົາຫວານ, ໂລກຂອງໄຕ, ຜູ້ສູງອາຍຸ, ເດັກ, ນັກກິລາ
ຄຳແນະນຳທີ່ປັບແກ້ແມ່ນສຳຄັນສຳລັບພະຍາດເບົາຫວານ, ພະຍາດໄຕ, ຄວາມອ່ອນແອ (frailty), ແລະເດັກນ້ອຍ. ຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ສາມາດດື່ມນ້ຳບາງສ່ວນກ່ອນການກວດຫາຄ່າໃນເວລາຖືກອົດອາຫານ (fasting labs) ໄດ້ ແຕ່ຜູ້ທີ່ຈຳກັດການດື່ມນ້ຳ (fluid restriction) ຫຼືກິນຢາຫຼຸດນ້ຳຕານຕ້ອງກະກຽມແບບສ່ວນບຸກຄົນ. ສຳລັບຜູ້ສູງອາຍຸ, ຄູ່ມືການກວດຂອງພວກເຮົາ ຄູ່ມືການກວດຂອງຜູ້ສູງອາຍຸ ເປັນຈຸດເລີ່ມຕົ້ນທີ່ດີ.

ຜູ້ທີ່ເປັນພະຍາດເບົາຫວານ ມີຄວາມສ່ຽງສູງທີ່ຈະກະກຽມການຖືກອົດອາຫານໄດ້ຜິດ. ອັນຕະລາຍບໍ່ແມ່ນນ້ຳ; ອັນຕະລາຍແມ່ນການກິນ insulin ຫຼື sulfonylurea ແລ້ວຂ້າມຄາລໍຣີ (calories) ສຳລັບ 8-12 ຊົ່ວໂມງ. HbA1c ບໍ່ຈຳເປັນຕ້ອງອົດອາຫານ ດັ່ງນັ້ນຜູ້ປ່ວຍຫຼາຍຄົນສາມາດຫຼີກລ່ຽງອາການນ້ຳຕານຕ່ຳໃນຕອນເຊົ້າທີ່ບໍ່ຈຳເປັນ ໂດຍການເລືອກການກວດທີ່ເໝາະສົມໃນຕອນທຳອິດ.
ພະຍາດໄຕ ແລະ ພາວະຫົວໃຈລົ້ມເຫຼວ ປ່ຽນຄຳແນະນຳກ່ຽວກັບການດື່ມນ້ຳ. ຖ້າທ່ານໄດ້ຖືກບອກໃຫ້ຈຳກັດການດື່ມນ້ຳເຖິງ 1.0-1.5 ລິດຕໍ່ມື້, ຢ່າບັງຄັບໃຫ້ດື່ມນ້ຳເພີ່ມພຽງແຕ່ວ່າອິນເຕີເນັດບອກວ່າການດື່ມນ້ຳຊ່ວຍໄດ້. ການດື່ມແຕ່ສອງສາມຄຳກໍອາດພຽງພໍ, ແລະຜູ້ປ່ວຍທີ່ຟອກເລືອດຄວນປະຕິບັດຕາມແຜນງານຂອງຫນ່ວຍງານຂອງຕົນ.
ຜູ້ສູງອາຍຸຂາດນ້ຳໄວກວ່າ, ແລະເດັກນ້ອຍອາດຮູ້ສຶກບໍ່ສະບາຍຫຼາຍຈາກການອົດອາຫານດົນ. ໃນຄລີນິກຂອງຂ້ອຍ, ຜູ້ປ່ວຍທີ່ມີອາການວິນຫົວໃນຫ້ອງລໍຖ້າ ສ່ວນຫຼາຍແມ່ນຜູ້ຊາຍອາຍຸ 78 ປີ ທີ່ຂ້າມທັງອາຫານເຊົ້າແລະນ້ຳໂດຍບໍ່ມີເຫດຜົນ. ການດື່ມນ້ຳນ້ອຍໆທີ່ວາງແຜນໄວ້ລ່ວງໜ້າ ມັກເປັນທາງເລືອກທີ່ປອດໄພກວ່າ.
ນັກກິລາເປັນກຸ່ມພິເສດ ເພາະການຝຶກຊ້ອມປ່ຽນແປງປະລິມານນ້ຳເລືອດໃນພລາສມາ ແລະຕົວຊີ້ວັດກ່ຽວກັບກ້າມເນື້ອ. ຫຼັງຈາກການແຂ່ງ, hematocrit ອາດເບິ່ງເຫັນວ່າເຂັ້ມຂຸ້ນ ໃນຂະນະທີ່ AST ແລະ CK ສູງຂຶ້ນຈາກການປ່ຽນແທນກ້າມເນື້ອ ບໍ່ແມ່ນພະຍາດຕັບ. ຖ້າທ່ານກຳລັງຕິດຕາມການກວດທາງດ້ານຄວາມທົນ, ໃຫ້ປຽບທຽບກັບ ເຄື່ອງມືການອ່ານ hematocrit ແທນທີ່ຈະຕອບສະໜອງກັບຕົວຢ່າງຫຼັງການແຂ່ງອັນດຽວ.
ຖ້າທ່ານກິນໂດຍບັງເອີນ, ດື່ມກາເຟ, ຫຼືລືມກົດລະບຽບ ທ່ານຄວນເຮັດຫຍັງ?
ຖ້າທ່ານດື່ມນ້ຳປົກກະຕິ, ການກວດສ່ວນໃຫຍ່ຍັງສາມາດດຳເນີນໄດ້. ຖ້າທ່ານດື່ມກາເຟ, ນ້ຳຫມາກໄມ້, ຢາກ້ຽວ, ເຫຼົ້າ, ຫຼືຂອງວ່າງ, ບອກນັກເກັບເລືອດກ່ອນຈະເອົາຕົວຢ່າງ; ປະໂຫຍກດຽວນັ້ນສາມາດຊ່ວຍທ່ານຈາກຜົນທີ່ອາດຊີ້ນຳໄປທາງຜິດ ແລະການກັບໄປກວດຊ້ຳ.

ຄວາມຜິດພາດໃນການກຽມຕົວຢ່າງ ສົ່ງຜົນກະທົບກັບບາງການກວດ ແລະກະທົບເພື່ອນໜ້ອຍກັບບາງອັນ. ແຄຣັກເກີບ ຫຼືກາເຟຫວານ ສາມາດເຮັດໃຫ້ການກວດນ້ຳຕານໃນເລືອດຂະນະອົດ (fasting glucose), ອິນຊູລິນ, ຫຼື triglycerides ບໍ່ຖືກຕ້ອງ, ແຕ່ມັນມັກບໍ່ມີຜົນຫຼາຍຕໍ່ການກວດ CBC ຫຼືການກວດໄທລອຍພື້ນຖານ. ທາງປະຕິບັດທີ່ດີຄືການແຈ້ງຂໍ້ມູນ, ບໍ່ແມ່ນຄວາມອາຍ.
ຖ້າຕົວຢ່າງຖືກເອົາແລ້ວ, ການຕີຄວາມໝາຍຂຶ້ນກັບຄຳຖາມທາງຄລີນິກ. ຂ້ອຍມີໂອກາດຈະກວດຊ້ຳການກວດນ້ຳຕານຂອງ 128 mg/dL ຫຼັງຈາກການອົດທີ່ບໍ່ສົມບູນ ມາກກວ່າການກວດວິຕາມິນດີຂອງ 24 ng/mL, ເພາະອັນໜຶ່ງຢູ່ໃກ້ເກນການວິນິດໄຊ ແລະອີກອັນບໍ່.
Thomas Klein, MD, ເວົ້າແບບທາງຄລີນິກຫຼາຍກວ່າທາງວິຊາການ: ສັນຍານເຕືອນທີ່ຜິດປົກກະຕິທີ່ຂ້ອຍເຫັນບໍ່ແມ່ນອາຫານ, ແຕ່ແມ່ນ “ບໍລິບົດ”. ນັກແລ່ນທີ່ກິນອາຫານເຊົ້າ ແລະຝຶກໜັກກ່ອນການກວດ ອາດຈະສະແດງ AST 89 U/L ດ້ວຍ bilirubin ປົກກະຕິ ແລະຕົກໃຈກ່ຽວກັບຕັບ, ໃນເມື່ອການອ່ານຄັ້ງທຳອິດທີ່ດີກວ່າຄືການໂຫຼດກ້າມເນື້ອລ່າສຸດ; ຂອງພວກເຮົາ ການອ່ານຜົນກວດ AST ເຂົ້າໄປໃນຄວາມແຕກຕ່າງນັ້ນ.
ແນວໂນ້ມຊະນະກວ່າຂໍ້ມູນທີ່ບໍ່ສົມບູນອັນດຽວ. ຖ້າຜົນເບິ່ງອອກພຽງແຕ່ບໍ່ຫຼາຍ ແລະການກຽມບໍ່ດີ, ໃຫ້ປຽບທຽບກັບຄ່າກ່ອນໜ້າ ກ່ອນທີ່ຈະຕັດສິນວ່າທ່ານເຈັບປ່ວຍ. ຂອງພວກເຮົາ ຄູ່ມືການປຽບທຽບການກວດເລືອດ ອະທິບາຍວ່າແພດຈະຕັດສິນເມື່ອໃດການກວດຊ້ຳຄວນເຮັດ.
ພວກເຮົາຕີຄວາມຜົນຂອງຄ່າຂອບເຂດແນວໃດ ເມື່ອການກຽມງົດອາຫານບໍ່ສົມບູນ
ຜົນທີ່ຢູ່ໃກ້ເກນ ຄວນຕີຄວາມໝາຍເປັນແນວໂນ້ມ ບໍ່ແມ່ນເປັນສັນຍານດ່ຽວ. ທີ່ Kantesti, ພວກເຮົາສ້າງຂະບວນການທົບທວນຂອງພວກເຮົາ ອ້ອມຮອບບັນຫາດຽວນີ້ໂດຍສະເພາະ: ແຍກແທ້ພະຍາດອອກຈາກການຂາດນ້ຳ, ຜົນກະທົບດ້ານເວລາ, ອາຫານເສີມ, ແລະຄວາມຜິດພາດໃນການກຽມງ່າຍໆ. ທີມການແພດຢູ່ໃນຂອງພວກເຮົາ ຄະນະທີ່ປຶກສາທາງການແພດ ທົບທວນຕົກລະການທາງຄລິນິກຢູ່ຫຼັງການໂທຫາເຫຼົ່ານີ້.

Kantesti AI ຕີຄວາມໝາຍຜົນການກວດທີ່ອ່ອນໄຫວຕໍ່ການຂາດນ້ຳໂດຍການວິເຄາະຄວາມສຳພັນລະຫວ່າງການກວດເລືອດຄົບຖ້ວນ, CMP, ແລະດັດຊະນີຂອງໄຕ ແທນທີ່ຈະອ່ານແຕ່ທຸງແຈ້ງເຕືອນແຕ່ລະອັນຢ່າງດຽວ. ອັນລະບັ້ມ 5.2 g/dL, hematocrit 50%, calcium 10.3 mg/dL, ແລະອັດຕາສ່ວນ BUN/creatinine 22:1 ທີ່ເພີ່ມຂຶ້ນພ້ອມກັນມັກຈະຊີ້ໄປທາງການເຂັ້ມຂຸ້ນ. ນ້ຳຕານ Glucose 129 mg/dL ແຕ່ວ່າຖ້າມີ albumin ປົກກະຕິ ແລະ hematocrit ປົກກະຕິ, ກໍຄວນມີການຕິດຕາມພະຍາດເບົາຫວານຢ່າງແທ້ຈິງ.
Kantesti AI ສາມາດອ່ານລາຍງານທີ່ທ່ານມີຢູ່ແລ້ວໄດ້ໃນປະມານ 60 ວິນາທີ. ອັບໂຫຼດ PDF ຫຼືຮູບພາບຜ່ານທາງ ການອັບໂຫລດ PDF ການກວດເລືອດ ແລະລະບົບຂອງພວກເຮົາຈັບຄູ່ຕົວຊີ້ວັດ, ທຸງຊີ້ຜົນທີ່ອ່ອນໄຫວຕໍ່ການກຽມກ່ອນກວດ, ແລະປຽບທຽບກັບແນວໂນ້ມໃນອະດີດ. ຂະບວນການທີ່ມີໃບຢັ້ງຢືນ CE ນີ້ ປັດຈຸບັນຮອງຮັບຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນໃນ 127+ ປະເທດ ແລະ 75+ ພາສາ ພາຍໃຕ້ການຄວບຄຸມຂອງ HIPAA, GDPR, ແລະ ISO 27001.
ພວກເຮົາຍັງສະແດງວ່າຕໍ່ໄປຄວນເຮັດຫຍັງ, ບໍ່ແມ່ນພຽງແຕ່ວ່າເລກໝາຍຄວາມວ່າຫຍັງ. ໃນການປະຕິບັດ, ນັ້ນອາດໝາຍເຖິງການກວດຊ້ຳຫຼັງຈາກດື່ມນ້ຳໃຫ້ດີຂຶ້ນ, ປ່ຽນໄປໃຊ້ການກວດໄຂມັນແບບບໍ່ຕ້ອງງົດອາຫານ, ຫຼືຂໍ HbA1c ແທນການກວດທີ່ຕ້ອງງົດອາຫານອີກຄັ້ງທີ່ອາດຈະເປັນການລົງໂທດ. ຖ້າທ່ານຢາກລອງກັບລາຍງານຂອງທ່ານເອງ, ໃຊ້ ການສາທິດກວດເລືອດຟຣີ.
ດັ່ງນັ້ນທັງໝົດນີ້ມັນໝາຍຄວາມວ່າແນວໃດສຳລັບທ່ານ? ຖ້າທ່ານກຳລັງຖາມ ຂ້ອຍດື່ມນ້ຳໄດ້ບໍກ່ອນກວດເລືອດ, ຄຳຕອບຄ່າເລີ່ມຕົ້ນແມ່ນ “ແມ່ນ”—ນ້ຳປະປາກົງໆມັກຈະອະນຸຍາດໃຫ້ແລະມັກຈະຊ່ວຍໄດ້, ໃນຂະນະທີ່ຈຳນວນແຄລໍຣີ, ອາຫານເສີມ, ເວລາ, ແລະກົດການກ່ຽວກັບຢາສະລົບແມ່ນຈຸດທີ່ສ້າງຄວາມຄົດເຄືອງດ້ານຄວາມຖືກຕ້ອງແທ້ຈິງ. Thomas Klein, MD ຂຽນອັນນີ້ ເພາະວ່າຂ້ອຍມັກເຫັນຄົນໄຂ້ຖືກຕຳໜິໂດຍຫ້ອງທົດລອງ ໃນເວລາທີ່ຄຳແນະນຳ—ເວົ້າຕາມຄວາມຈິງ—ແມ່ນສ່ວນທີ່ວຸ້ນວາຍ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ກ່ອນກວດເລືອດແບບງົດອາຫານ ຂ້ອຍດື່ມນ້ຳໄດ້ບໍ?
ແມ່ນ. ນ້ຳປົກກະຕິມັກບໍ່ໄດ້ທຳລາຍການງົດອາຫານ ເພາະມັນມີ 0 ແຄລໍຣີ, ແລະ ການດື່ມ 250-500 mL ກ່ອນເກັບຕົວຢູ່ບໍ່ກີ່ ມັກຊ່ວຍປ້ອງກັນການຂາດນ້ຳຈົນເຮັດໃຫ້ເລືອດໜາ (hemoconcentration) ທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ຳ. ຫຼີກລ້ຽງນ້ຳປຸງລົດຊາດ, ນ້ຳນາວ, ເຄື່ອງດື່ມເກືອແຮ່ທາດ (electrolyte drinks), ຫຼື ສິ່ງໃດໆທີ່ມີນ້ຳຕານ. ຖ້າການກວດຖືກຜູກກັບການດົມຢາສະລົບ (anesthesia) ຫຼື ມີຂັ້ນຕອນສະເພາະຂອງຫ້ອງທົດລອງ, ໃຫ້ປະຕິບັດຕາມຄຳແນະນຳນັ້ນແທນ.
ຂ້ອຍຄວນງົດອາຫານດົນປານໃດກ່ອນການກວດເລືອດ?
ການກວດນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ກິນອາຫານສ່ວນໃຫຍ່ ຕ້ອງການຢ່າງໜ້ອຍ 8 ຊົ່ວໂມງໂດຍບໍ່ກິນຄາລໍຣີ. ການກວດອິນຊູລິນ ຫຼື HOMA-IR ມັກໃຊ້ 8-12 ຊົ່ວໂມງ, ແລະ triglycerides ມັກຈະກວດຫຼັງ 9-12 ຊົ່ວໂມງເມື່ອຕ້ອງການຄວາມລະອຽດ. ການກວດການເລືອດຄົບຖ້ວນ (CBC), HbA1c, ການກວດໄທລອຍຫຼາຍລາຍການ, ແລະ ລະດັບວິຕາມິນສ່ວນໃຫຍ່ ບໍ່ຄ່ອຍຕ້ອງການການບໍ່ກິນອາຫານ. ຄຳຕອບທີ່ຖືກຕ້ອງຂຶ້ນກັບຊຸດການກວດ (test bundle) ບໍ່ແມ່ນຄຳວ່າ “ການກວດເລືອດ” ຢ່າງດຽວ.
ຂ້ອຍດື່ມນ້ຳກ່ອນການກວດໄຂມັນໃນເລືອດໄດ້ບໍ?
ປົກກະຕິແລ້ວແມ່ນແມ່ນ. ການກວດໄຂມັນໃນເລືອດປະຈຳວັນຫຼາຍລາຍການດຽວນີ້ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງງົດອາຫານ, ແຕ່ຖ້າວ່າ triglycerides ສູງ ຫຼື ຄ່າທີ່ເຄີຍກວດໂດຍບໍ່ງົດອາຫານມາກ່ອນເກີນ 400 mg/dL, ທ່ານໝໍມັກຈະຕ້ອງການໃຫ້ງົດອາຫານ 9-12 ຊົ່ວໂມງ. ນ້ຳສະອາດຍັງຖືກອະນຸຍາດໃນສ່ວນໃຫຍ່ຂອງກໍລະນີ ເພາະບໍ່ໄດ້ເພີ່ມ LDL, HDL, ຫຼື triglycerides ຢ່າງມີນັຍສຳຄັນ. ເຫຼົ້າ ແລະ ອາຫານມື້ຄ່ຳທີ່ຫນັກແມ່ນມີໂອກາດຫຼາຍກວ່າທີ່ຈະທຳໃຫ້ຜົນການກວດຄືນຄ່າຜິດພາດ.
ຂ້ອຍດື່ມນ້ຳໄດ້ບໍກ່ອນການກວດເລືອດກ່ອນຜ່າຕັດ?
ສ່ວນຫຼາຍແມ່ນແມ່ນສຳລັບການກວດໃນຫ້ອງທົດລອງ, ແຕ່ແຜນການດົມຢາສລົບ (anesthesia) ຈະມີອຳນາດເໜືອກົດທົ່ວໄປຂອງຫ້ອງທົດລອງ. ມັກຈະອະນຸຍາດໃຫ້ດື່ມນ້ຳໃສ (clear liquids) ຈົນຮອດ 2 ຊົ່ວໂມງກ່ອນການດົມຢາສລົບ, ໃນຂະນະທີ່ອາຫານແຂງມັກຈະຢຸດກ່ອນ 6-8 ຊົ່ວໂມງກ່ອນພາຍໃຕ້ຄຳແນະນຳປັດຈຸບັນຂອງ ASA. ຖ້າມີການເກັບເລືອດໃນເຊົ້າມື້ດຽວກັນກັບຂັ້ນຕອນ (procedure), ໃຫ້ປະຕິບັດຕາມຄຳແນະນຳເປັນລາຍລັກອັກສອນຂອງທ່ານຫມໍຜ່າຕັດ (surgeon) ຫຼື ທ່ານຫມໍດົມຢາສລົບ (anesthetist). ນ້ຳເປົ່າ 1 ແກ້ວອາດຈະເປັນທີ່ຍອມຮັບໄດ້ສຳລັບກິນຢາເມັດ, ແຕ່ຢ່າດັດແປງເອງ.
ຖ້າຂ້ອຍດື່ມກາເຟໂດຍບັງເອີນກ່ອນການກວດເລືອດແບບຖືກອົດອາຫານ ຈະເປັນຫຍັງ?
ແຈ້ງຫ້ອງທົດລອງທັນທີ. ກາເຟດຳບໍ່ມີນ້ຳຕານອາດປ່ຽນຄ່ານ້ຳຕານໃນເລືອດໄດ້ປະມານ 5-15 mg/dL ໃນບາງຄົນ, ແລະກາເຟທີ່ມີນົມຫຼືນ້ຳຕານຈະທຳລາຍການຖືອົດ 8 ຊົ່ວໂມງຢ່າງແນ່ນອນສຳລັບການກວດນ້ຳຕານ, insulin, ຫຼື triglyceride. ການກວດຫຼາຍຢ່າງເຊັ່ນ ການກວດເລືອດຄົບຖ້ວນ, ການກວດວິຕາມິນດີ, ຫຼື ກວດໄທລອຍ ຍັງສາມາດອ່ານໄດ້, ແຕ່ການກວດທີ່ຕ້ອງຖືອົດແບບເຂັ້ມງວດອາດຈະຕ້ອງກວດຊ້ຳ. ຄວາມຜິດພາດມັກຈັດການໄດ້ ຖ້າແຈ້ງບອກລ່ວງໜ້າ.
ຄົນທີ່ເປັນໂລກໄຕຫຼືຈຳກັດການດື່ມນ້ຳ ຄວນດື່ມນ້ຳກ່ອນການກວດວິເຄາະບໍ?
ພາຍໃນແຜນການແພດປົກກະຕິຂອງພວກເຂົາເທົ່ານັ້ນ. ຜູ້ປ່ວຍທີ່ມີພາວະຫົວໃຈລົ້ມເຫຼວ, ໂລກໄຕຂັ້ນສູງ, ຫຼືຄຳແນະນຳກ່ຽວກັບການຟອກໄຕ ອາດຈຳກັດໄດ້ປະມານ 1.0-1.5 ລິດຕໍ່ມື້, ແລະບໍ່ຄວນບັງຄັບໃຫ້ດື່ມນ້ຳເພີ່ມພຽງແຕ່ເພື່ອເອົາເລືອດ. ການດື່ມພຽງສອງສາມຄຳ (ຈອກນ້ອຍໆ) ອາດພຽງພໍເພື່ອໃຫ້ເກັບຕົວຢ່າງໄດ້ງ່າຍຂຶ້ນ ໂດຍບໍ່ເຮັດໃຫ້ນ້ຳເກີນໃນຮ່າງກາຍຮ້າຍແຮງຂຶ້ນ. ເມື່ອບໍ່ແນ່ໃຈ, ໃຫ້ປະຕິບັດຕາມແຜນການຂອງພະແນກຫມໍກ່ຽວກັບໄຕ (nephrology) ຫຼືຫົວໃຈ (cardiology) ແທນການອ່ານຄູ່ມືການງົດອາຫານທົ່ວໄປ.
ខ្ញុំអាចលេបថ្នាំធម្មតារបស់ខ្ញុំជាមួយទឹកមុនពេលធ្វើការពិនិត្យឈាមពេលតមអាហារ បានទេ?
ជាទូទៅ បាទ/ចាស។ សូមលេបថ្នាំដែលបានចេញវេជ្ជបញ្ជាជាមួយទឹកសុទ្ធ លុះត្រាតែគ្រូពេទ្យរបស់អ្នកប្រាប់ឲ្យឈប់។ ថ្នាំសម្រាប់ជំងឺទឹកនោមផ្អែម ថ្នាំបញ្ចេញទឹក (diuretics) ថ្នាំបញ្ចុះឈាមកក (blood thinners) និងថ្នាំសម្រាប់មុនការវះកាត់ ត្រូវការការណែនាំជាលក្ខណៈបុគ្គល ដូច្នេះសូមបញ្ជាក់មុនថ្ងៃធ្វើតេស្ត។.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືການກວດເລືອດ C3 C4 Complement & ຄ່າທິດສະດີ ANA. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ການກວດເລືອດໄວຣັດ Nipah: ຄູ່ມືການກວດຫາ ແລະ ການວິນິດໄສແຕ່ຫົວທີ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
Nordestgaard BG et al. (2016). ການງົດອາຫານບໍ່ໄດ້ຈຳເປັນຕ້ອງກະທຳເປັນປົກກະຕິສຳລັບການກຳນົດການກວດລະດັບໄຂມັນໃນເລືອດ (lipid profile): ຜົນກະທົບທາງຄລິນິກ ແລະທາງຫ້ອງທົດລອງ ລວມທັງການຕິດທຸງທີ່ຈຸດຕັດຄວາມເຂັ້ມຂຸ້ນທີ່ເໝາະສົມ—ເປັນຂໍ້ຕົກລົງຮ່ວມກັນຈາກ European Atherosclerosis Society ແລະ European Federation of Clinical Chemistry and Laboratory Medicine. European Heart Journal.
American Diabetes Association Professional Practice Committee (2025). 2. ການວິນິດໄຊ ແລະ ການຈັດປະເພດພະຍາດເບົາຫວານ: ມາດຕະຖານການເບິ່ງແຍງໃນ Diabetes—2025. Diabetes Care.
American Society of Anesthesiologists Task Force (2023). ຄູ່ມືປະຕິບັດສຳລັບການງົດອາຫານກ່ອນຜ່າຕັດປີ 2023 ຂອງ American Society of Anesthesiologists: ນ້ຳໃສແຈ້ງທີ່ມີຄາບໂບໄຮເດຣດ້ວຍ ບໍ່ວ່າຈະມີຫຼືບໍ່ມີໂປຣຕີນ, ການຄ້ຽວໝາກກ້ວຍ (chewing gum), ແລະໄລຍະເວລາການງົດອາຫານສຳລັບເດັກ—ການປັບປຸງແບບໂມດູນຂອງຄູ່ມືປະຕິບັດປີ 2017. Anesthesiology.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

Kết quả kiểm tra Haptoglobin: Giải thích các dấu hiệu gợi ý tanเม็ดเลือด
การตีความผลการตรวจโลหิตวิทยา อัปเดตปี 2026 สำหรับผู้ป่วยที่เป็นมิตร: haptoglobin ต่ำเป็นหลักฐานที่น่าเชื่อถือที่สุดสำหรับการสลายเม็ดเลือดแดงเมื่อ LDH...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្ត Folate RBC៖ តម្រុយល្អជាងជាង Serum Folate
การตีความการทดสอบโฟเลตจากห้องปฏิบัติการ อัปเดตปี 2026 สำหรับผู้ป่วย ผลการตรวจโฟเลตในเม็ดเลือดแดงสะท้อนถึงการได้รับโฟเลตในช่วงประมาณ...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមសម្រាប់អ្នករត់ត្រីអាត្លុង៖ ការផ្តល់ជាតិទឹក ជាតិដែក ការស្តារឡើងវិញ
Triathlon Labs Hydration & Iron 2026 Update សម្រាប់អ្នកជំងឺដែលងាយយល់ ការហ្វឹកហាត់កីឡាត្រីអាត្លង់ទិកអាចធ្វើឲ្យលទ្ធផលពិនិត្យឈាមធម្មតាមើលទៅគួរឲ្យព្រួយបារម្ភ។ The...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមសម្រាប់ការហើម៖ តម្រុយអាល់ប៊ុមីន តម្រងនោម បេះដូង
Edema Labs การตีความผลการตรวจทางห้องแล็บ อัปเดต 2026 สำหรับผู้ป่วยที่เข้าใจง่าย แพทย์ไม่ใช้การตรวจเลือดเกี่ยวกับอาการบวมน้ำเพียงครั้งเดียว พวกเขาจะอ่านอัลบูมิน,...
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບບັນຫາແຂ້ວ: ນ້ຳຕານ, ແຄວຊຽມ, ການຕິດເຊື້ອ
การตีความผลแล็บสุขภาพช่องปาก อัปเดตปี 2026 สำหรับผู้ป่วยที่เป็นมิตร ปัญหาทางทันตกรรมที่เกิดซ้ำอย่างต่อเนื่องอาจเกิดจากเฉพาะที่ ระบบ หรือทั้งสองอย่างร่วมกัน ด้านขวา...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមសម្រាប់ការស្រេកទឹកជាប់ជានិច្ច៖ តេស្តជាតិស្ករ និងតម្រុយសូដ្យូម
ការបកស្រាយការធ្វើតេស្ត Polydipsia Labs ធ្វើបច្ចុប្បន្នភាពឆ្នាំ 2026 សម្រាប់អ្នកជំងឺងាយយល់ ការស្រេកទឹកជាប់រហូតមិនមែនតែងតែជាការខ្វះជាតិទឹកទេ។ ជាតិស្ករ សូដ្យូម សញ្ញាសម្គាល់តម្រងនោម កាល់ស្យូម...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.