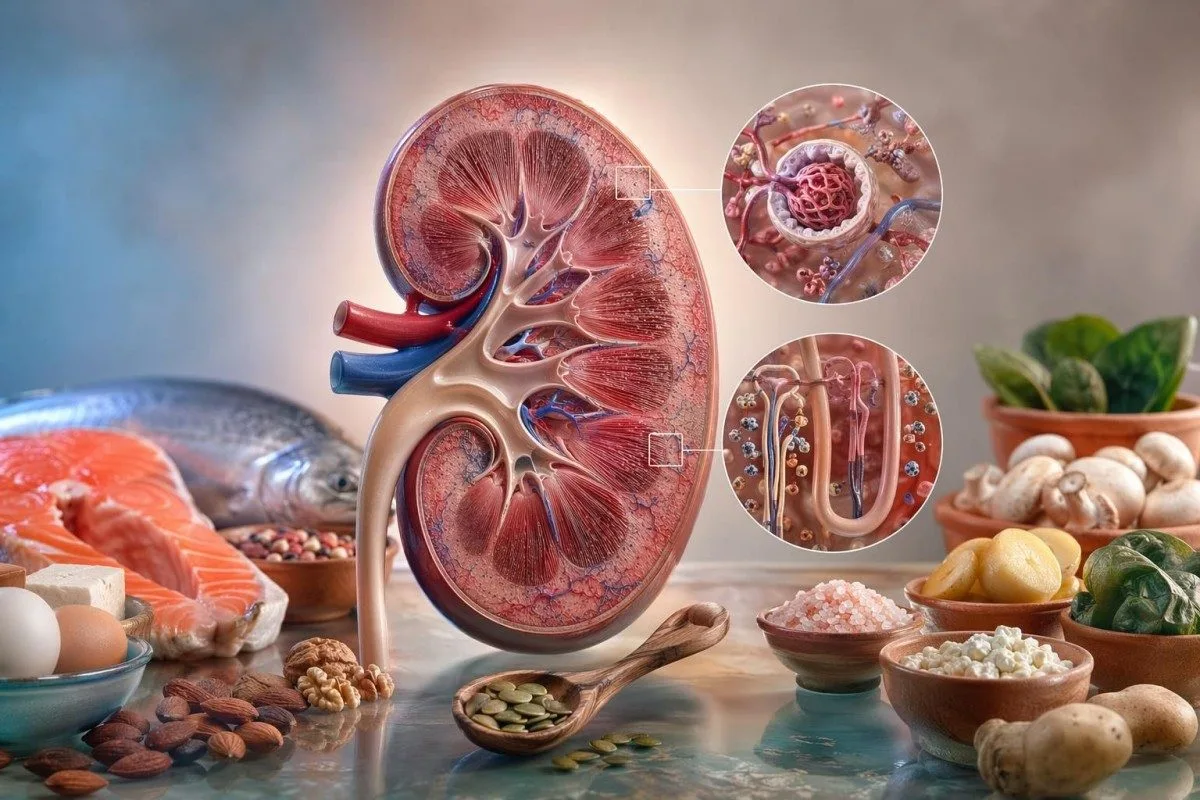
சிறுநீரக ஊட்டச்சத்து என்பது ஒரே உணவு பட்டியல் அல்ல. உங்கள் பாதுகாப்பான தேர்வுகள் eGFR, சிறுநீர் ஆல்புமின், பொட்டாசியம், பைக்கார்பனேட், பாஸ்பேட், இரத்த அழுத்தம், மருந்துகள் மற்றும் உங்கள் முந்தைய இரத்தப் பரிசோதனைகள் ஏற்கனவே என்ன செய்து கொண்டிருந்தன என்பதைக் கொண்டு தீர்மானிக்கப்படும்.
இந்த வழிகாட்டி தலைமையில் எழுதப்பட்டது: டாக்டர். தாமஸ் க்ளீன், எம்.டி. உடன் இணைந்து கான்டெஸ்டி AI மருத்துவ ஆலோசனை வாரியம், பேராசிரியர் டாக்டர் ஹான்ஸ் வெபரின் பங்களிப்புகள் மற்றும் டாக்டர் சாரா மிட்செல், எம்.டி., பி.எச்.டி.யின் மருத்துவ மதிப்பாய்வு உட்பட.

தாமஸ் க்ளீன், எம்.டி.
தலைமை மருத்துவ அதிகாரி, கான்டெஸ்டி AI
டாக்டர் தாமஸ் கிளைன் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ இரத்தவியல் நிபுணரும் உள்நோயியல் மருத்துவரும் ஆவார்; ஆய்வக மருத்துவம் மற்றும் AI உதவியுடன் மருத்துவ பகுப்பாய்வு துறையில் 15 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். Kantesti AI நிறுவனத்தின் தலைமை மருத்துவ அதிகாரியாக, அவர் மருத்துவ சரிபார்ப்பு செயல்முறைகளை வழிநடத்துகிறார் மற்றும் எங்கள் 2.78 டிரில்லியன் அளவுரு நியூரல் நெட்வொர்க்கின் மருத்துவ துல்லியத்தை மேற்பார்வை செய்கிறார். டாக்டர் கிளைன், உயிர்மார்க்கர் விளக்கம் மற்றும் ஆய்வக கண்டறிதல் குறித்து மதிப்பாய்வு செய்யப்பட்ட மருத்துவ இதழ்களில் விரிவாக வெளியிட்டுள்ளார்.

சாரா மிட்செல், எம்.டி., பி.எச்.டி.
தலைமை மருத்துவ ஆலோசகர் - மருத்துவ நோயியல் & உள் மருத்துவம்
டாக்டர் சாரா மிட்செல் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ நோயியல் நிபுணர்; ஆய்வக மருத்துவம் மற்றும் கண்டறிதல் பகுப்பாய்வு துறையில் 18 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். மருத்துவ வேதியியலில் சிறப்பு சான்றிதழ்கள் பெற்றுள்ளார் மற்றும் மருத்துவ நடைமுறையில் உயிர்மார்க்கர் பேனல்கள் மற்றும் ஆய்வக பகுப்பாய்வு குறித்து விரிவாக வெளியிட்டுள்ளார்.

பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர், முனைவர் பட்டம்
ஆய்வக மருத்துவம் & மருத்துவ உயிர்வேதியியல் பேராசிரியர்
பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மருத்துவ உயிர்வேதியியல், ஆய்வக மருத்துவம், மற்றும் உயிர்மார்க்கர் ஆராய்ச்சி ஆகிய துறைகளில் 30+ ஆண்டுகள் நிபுணத்துவம் கொண்டவர். ஜெர்மன் சொசைட்டி ஃபார் கிளினிக்கல் கெமிஸ்ட்ரியின் முன்னாள் தலைவராக இருந்த அவர், கண்டறிதல் பேனல் பகுப்பாய்வு, உயிர்மார்க்கர் தரநிலைப்படுத்தல், மற்றும் AI உதவியுடன் ஆய்வக மருத்துவம் ஆகியவற்றில் சிறப்பு பெற்றவர்.
- இ.ஜி.எஃப்.ஆர் 3 மாதங்களுக்கு மேல் 60 mL/min/1.73 m²-க்கு கீழே இருப்பது நீடித்த சிறுநீரக நோயை (chronic kidney disease) குறிக்கிறது; குறிப்பாக சிறுநீர் ACR 30 mg/g அல்லது அதற்கு மேல் இருந்தால்.
- பன் பொதுவாக பெரியவர்களில் 7–20 mg/dL ஆக இருக்கும்; அதிக புரதம் சாப்பிட்ட பிறகு கிரியேட்டினின் உயர்வு இல்லாமலேயே உயர்வு ஏற்படலாம்.
- கிரியேட்டினின் சமைத்த இறைச்சி, கிரியேட்டின் கூடுதல் மாத்திரைகள், நீரிழப்பு, கடினமான பயிற்சி அல்லது trimethoprim ஆகியவற்றுக்குப் பிறகு அதிகரிக்கலாம்; அதனால் ஒரு மதிப்பை விட போக்குகள் (trends) முக்கியம்.
- சோடியம் உயர் இரத்த அழுத்தத்துடன் உள்ள CKD-க்கு தினமும் சுமார் 2,000 mg-க்கு கீழே இருப்பது பெரும்பாலும் அறிவுறுத்தப்படுகிறது; ஆனால் விளையாட்டு வீரர்கள், குறைந்த-சோடியம் நோயாளிகள் மற்றும் சில வயதான பெரியவர்கள் கவனத்துடன் இருக்க வேண்டும்.
- பொட்டாசியம் பொதுவாக 3.5–5.0 mmol/L அளவிடுகிறது; ஆய்வக முடிவுகள், மருந்துகள் அல்லது eGFR காரணமாக தங்கிவைத்தல் (retention) சாத்தியமாக இல்லையெனில், பொட்டாசியம் அதிகமுள்ள உணவுகள் தானாகவே தடை செய்யப்படுவதில்லை.
- பாஸ்பரஸ் பீன்ஸ் அல்லது பருப்புகளை விட சேர்க்கைகள் (additives) காரணமாக இது அதிக ஆபத்தானதாக இருக்கலாம்; ஏனெனில் சேர்க்கை பாஸ்பரஸ் 90–100% வரை உறிஞ்சப்படக்கூடும்.
- மெக்னீசியம் பொதுவாக 1.7–2.2 mg/dL ஆக இருக்கும்; மக்னீசியம் அதிகமுள்ள உணவுகள் மாற்றுச்சத்து (metabolic) ஆரோக்கியத்திற்கு உதவலாம்; ஆனால் மேம்பட்ட CKD-யில் கூடுதல் மாத்திரைகள் ஆபத்தாக இருக்கலாம்.
- சிறுநீர் ஆல்புமின்-கிரியேட்டினின் விகிதம் 30 mg/g-க்கு கீழே இருப்பது பொதுவாக சாதாரணம்; 30–300 mg/g மிதமான அளவில் அதிகரிப்பு; 300 mg/g-க்கு மேல் இருப்பது அதிக சிறுநீரக மற்றும் இதய-இரத்தக்குழாய் (cardiovascular) ஆபத்தை சுட்டிக்காட்டுகிறது.
மிகப் பாதுகாப்பான சிறுநீரக உணவு உங்கள் உண்மையான ஆய்வக (லேப்) மாதிரியிலிருந்து தொடங்குகிறது.
ஒரு நல்ல சிறுநீரக நோய்க்கான உணவு முறைகள் உங்கள் eGFR, சிறுநீர் புரதம், மினரல் (எலக்ட்ரோலைட்) அளவுகள் மற்றும் மருந்துகளுடன் புரதம், சோடியம், பொட்டாசியம், பாஸ்பரஸ் ஆகியவற்றை பொருத்தி—அனைவருக்கும் ஒரே மாதிரியான உணவுகளைத் தடை செய்வதன் மூலம் அல்ல—லேப் முடிவுகளை பாதுகாக்கிறது. பொட்டாசியம் 4.2 mmol/L, பாஸ்பேட் 3.6 mg/dL, மற்றும் சிறுநீர் ACR அதிகமாக இருந்தால், நான் பெரும்பாலும் வாழைப்பழம் பற்றி கவலைப்படுவதைவிட சோடியம் மற்றும் இரத்த அழுத்தம் பற்றி அதிகமாக கவலைப்படுவேன்.

நான் டாக்டர் தாமஸ் கிளைன்; மற்றும் நான் சிறுநீரக பேனல்களை மதிப்பாய்வு செய்யும் போது கான்டெஸ்டி AI, முதல் கேள்வி “எந்த உணவு கெட்டது?” என்பதல்ல. அந்த முறைப்படிமம் வடிகட்டல் இழப்பு போல இருக்கிறதா, நீரிழப்பு போல இருக்கிறதா, மருந்தின் தாக்கமா, புரதம் கசிவு (spill) போல இருக்கிறதா, அமிலச் சுமை (acid load) போல இருக்கிறதா, கனிம சமநிலையின்மை (mineral imbalance) போல இருக்கிறதா, அல்லது வெறும் சத்தமுள்ள (noisy) ஒரு தனி முடிவா என்பதுதான்; அங்கிருந்தே சிறுநீரக நோய்க்கான உணவு முறைகள் எங்கள் விளக்கம் தொடங்குகிறது.
2026 ஏப்ரல் 29 நிலவரப்படி, KDIGO குறைந்தது 3 மாதங்களுக்கு நீடிக்கும் சிறுநீரக அமைப்பு அல்லது செயல்பாட்டில் உள்ள அசாதாரணங்களின் மூலம் நீடித்த சிறுநீரக நோயை வரையறுக்கிறது; இதில் eGFR 60 mL/min/1.73 m²-க்கு கீழே அல்லது சிறுநீர் ACR 30 mg/g அல்லது அதற்கு மேல் (KDIGO, 2024) அடங்கும். இந்த காலத் தேவையும் முக்கியம்; ஜிம் முடிந்த பிறகு வந்த ஒரு கிரியேட்டினின் முடிவு 10 நாட்களில் சாதாரணமாக மாறியிருந்தாலும், அதற்குப் பிறகு பதற்றமான நோயாளிகள் தங்கள் முழு உணவுமுறையையும் மாற்றியதை நான் பார்த்திருக்கிறேன்.
ஒரு பயனுள்ள பார்வை: உணவு முறைகள் ஒரு வாரத்தில் நேரடியாக “eGFR-ஐ உயர்த்துவது” அரிது; ஆனால் eGFR-இல் அபாயக் குறியீடுகளை (risk markers) நகர்த்த முடியும். சோடியம் இரத்த அழுத்தத்தையும் ஆல்புமினூரியாவையும் மாற்றலாம்; புரதம் BUN-ஐ மாற்றலாம்; சமைத்த இறைச்சி கிரியேட்டினினை சற்றே தூண்டலாம்; பொட்டாசியம் உட்கொள்ளுதல் பாதிக்கப்பட்ட வெளியேற்றத்தை வெளிப்படுத்தலாம்; மேலும் பாஸ்பரஸ் சேர்க்கைகள் நோயாளி எதையும் உணர்வதற்கு முன்பே PTH-ஐ நீண்ட காலத்திற்கு தள்ளி விடலாம்.
வயதுடன் தொடர்புடைய வடிகட்டல் மாற்றங்கள் மற்றும் ஒரே ஒரு மதிப்பீடு ஏன் தவறாக வழிநடத்தலாம் என்பதற்கான பின்னணி தகவலுக்கு, எங்கள் eGFR வயது வழிகாட்டி ஒரு நல்ல துணை வாசிப்பு. நடைமுறை நடவடிக்கை என்னவென்றால், காத்திருக்கும் அறையில் கிடைத்த நகல் சிறுநீரக உணவு முறையை பின்பற்றுவதல்ல; உங்கள் தற்போதைய பேனலை முந்தைய கிரியேட்டினின், கிடைத்தால் சிஸ்டாட்டின் C, ACR, CO2, பொட்டாசியம், பாஸ்பேட் மற்றும் இரத்த அழுத்தம் ஆகியவற்றுடன் ஒப்பிடுவது.
eGFR, கிரியேட்டினின் மற்றும் சிஸ்டாட்டின் C வெவ்வேறு ஊட்டச்சத்து கதைகளை சொல்கின்றன.
eGFR மதிப்பீடுகள் வடிகட்டலை கணக்கிடுகின்றன; அதே நேரத்தில் கிரியேட்டினின் மற்றும் சிஸ்டாட்டின் C ஆகியவை அதை மதிப்பிட பயன்படுத்தப்படும் கூறுகள். கிரியேட்டினின் என்பது தசை அளவு, இறைச்சி உட்கொள்ளுதல் மற்றும் சில மருந்துகளால் மிகவும் பாதிக்கப்படுகிறது; ஆனால் சிஸ்டாட்டின் C தசையுடன் குறைவாக தொடர்புடையது; இருப்பினும் அழற்சி (inflammation), ஸ்டீராய்டு பயன்பாடு மற்றும் தைராய்டு நிலை ஆகியவற்றுடன் அது மாறக்கூடும்.

58 mL/min/1.73 m² என்ற கிரியேட்டினின் அடிப்படையிலான eGFR மதிப்பு, 32 வயது உடற்கட்டுப் பயிற்சி செய்பவரின் உடலில் இருப்பதுபோலவே 82 வயது எடை குறைந்தவரின் உடலில் அதே அர்த்தம் கொண்டதாக இல்லை. கான்டெஸ்டி AI எங்கள் மருத்துவ சரிபார்ப்பு தரநிலைகளுக்கும் பயன்படுத்தி கிரியேட்டினின், உடல் சூழல் (body context), BUN, எலக்ட்ரோலைட்கள் மற்றும் வரலாற்று முடிவுகளை ஒப்பிடுகிறது; அந்த கொடியை (flag) நோயறிதலாக கருதுவதற்குப் பதிலாக.
இரத்த சீரம் கிரியேட்டினின் பொதுவாக வயது வந்த பெண்களில் சுமார் 0.6–1.1 mg/dL மற்றும் வயது வந்த ஆண்களில் 0.7–1.3 mg/dL ஆக இருக்கும்; ஆனால் லேப் வரம்புகள் முறை மற்றும் மக்கள்தொகையைப் பொறுத்து மாறும். சில ஐரோப்பிய லேப்கள் கிரியேட்டினினை µmol/L-ல் தெரிவிக்கின்றன; அங்கு 1.0 mg/dL என்பது சுமார் 88.4 µmol/L. நோயாளிகள் நினைப்பதைவிட அலகு குழப்பங்கள் அதிகமாக நடக்கின்றன.
கிரியேட்டினின் நம்முன் இருக்கும் நபருடன் ஒப்பிடும்போது அளவுக்கு மீறி (out of proportion) தெரிந்தால் சிஸ்டாட்டின் C பயனுள்ளதாக இருக்கலாம். 0.9 mg/dL என்ற “சாதாரண” கிரியேட்டினின் கொண்ட பலவீனமான நோயாளிக்கும் உண்மையான வடிகட்டல் குறைவாக இருக்கலாம்; அதேபோல் 1.4 mg/dL கிரியேட்டினின் கொண்ட தசை அதிகமான நோயாளிக்கு சிஸ்டாட்டின் C அடிப்படையிலான eGFR அதிக நம்பிக்கையளிப்பதாக இருக்கலாம்.
eGFR மற்றும் கிரியேட்டினின் முரண்பட்டால், குறைவு (decline) என்று கருதுவதற்கு முன் உணவு நேரத்தை (diet timing) பார்க்கவும். வயது, தசை அளவு மற்றும் உடல் அளவின் எல்லைகளில் சமன்பாடுகள் ஏன் தவறாக வழிநடத்தலாம் என்பதைக் கூறும் எங்கள் சாதாரண கிரியேட்டினினுடன் குறைந்த GFR வழிகாட்டி.
புரதம் மாற்றங்கள் eGFR-ஐ மாற்றுவதைக் காட்டிலும் BUN-ஐ வேகமாக மாற்றும்.
புரத உட்கொள்ளல் நேரடியாக BUN-ஐ அதிகமாக பாதிக்கும்; eGFR-ஐ அல்ல. பெரியவர்களில் BUN பொதுவாக 7–20 mg/dL வரம்பில் இருக்கும்; அதிக புரதம் கொண்ட ஒரு வாரத்திற்குப் பிறகு உயர்வது திடீர் சிறுநீரக காயம் அல்லாமல் யூரியா உற்பத்தியை பிரதிபலிக்கலாம்.

KDOQI-யின் 2020 ஊட்டச்சத்து வழிகாட்டுதல், தனிப்பட்ட புரத இலக்குகளை பரிந்துரைக்கிறது; அதில் நீரிழிவு இல்லாத CKD நிலை 3–5 உள்ள, மாற்றச்செயல்பாட்டில் நிலையான பெரியவர்களுக்கு சுமார் 0.55–0.60 g/kg/நாள் மேற்பார்வையில், மற்றும் 0.6–0.8 g/kg/நாள் நீரிழிவு மற்றும் CKD உள்ள பல பெரியவர்களுக்கு (Ikizler et al., 2020). டயாலிசிஸ் வேறுபட்டது; பல டயாலிசிஸ் நோயாளிகளுக்கு சுமார் 1.0–1.2 g/kg/நாள் தேவைப்படும், ஏனெனில் சிகிச்சை அமினோ அமில இழப்புகளை அதிகரிக்கிறது.
நான் இதே மாதிரியை அடிக்கடி பார்க்கிறேன்: ஒரு நோயாளர் புரதப் பொடி 140 g/நாள் தொடங்குகிறார், BUN 16-இலிருந்து 31 mg/dL ஆக உயர்கிறது, கிரியேட்டினின் மிகக் குறைவாகவே மாறுகிறது, மற்றும் சிறுநீர் ACR மாற்றமின்றி இருக்கும். இந்த மாதிரி குறையும் eGFR போல இல்லை; ஆனால் புரத இலக்கு சிறுநீரக நிலை, உடல் எடை, பயிற்சி சுமை மற்றும் பசியுடன் பொருந்துகிறதா என்பதை கேட்க வேண்டிய சிக்னல் இது.
BUN-கிரியேட்டினின் விகிதம் 20:1-ஐ விட அதிகமாக இருந்தால், அது பெரும்பாலும் தானாகவே உள்ளார்ந்த சிறுநீரக சேதத்தை விட நீரிழப்பு, அதிக புரத உட்கொள்ளல், குடலியல் நைட்ரஜன் சுமை அல்லது குறைந்த சிறுநீரக இரத்த ஓட்டம் ஆகியவற்றைச் சுட்டிக்காட்டுகிறது. நமது BUN விளக்கம் (interpretation) வழிகாட்டி BUN-ஐ தனியாக வாசிக்கும்போது அது ஏன் “சத்தமுள்ள” குறியீடாக இருக்கிறது என்பதை மேலும் ஆழமாக விளக்குகிறது.
பாதுகாப்பான புரத மாற்றம் பொதுவாக மெதுவாக இருக்கும்: முதலில் அதிகப்படியான பொடிகளை குறைக்கவும், புரதத்தை உணவுகளுக்கு இடையில் பரப்பவும், தசை இழப்பைத் தடுக்க உதவும் அளவுக்கு கீழே இறங்குவதை தவிர்க்கவும். வயதானவர்களில், சர்கோபெனியா கிரியேட்டினினை குறைத்து eGFR-ஐ ஏமாற்றும் வகையில் சிறப்பாக காட்டக்கூடும் என்பதால், கடுமையான கட்டுப்பாட்டில் நான் எச்சரிக்கையாக இருக்கிறேன்.
கிரியேட்டினின் இறைச்சி, கிரியேட்டின் மற்றும் கடினமான பயிற்சியால் உயரலாம்.
நிரந்தர சிறுநீரக சேதத்துடன் தொடர்பில்லாத காரணங்களுக்காகவும் கிரியேட்டினின் உயரலாம். சமைத்த இறைச்சி, கிரியேட்டின் சப்பிளிமெண்ட்கள், நீரிழப்பு, அதிக எதிர்ப்பு பயிற்சி மற்றும் டிரைமெத்தோப்ரிம் போன்ற மருந்துகள் அனைத்தும் கிரியேட்டினினை உயர்த்தலாம் அல்லது கணக்கிடப்பட்ட eGFR-ஐ தற்காலிகமாக குறைக்கலாம்.

41 வயதான சைக்கிள் ஓட்டுநர் ஒருவர் வார இறுதி போட்டிக்குப் பிறகு ஒரு பேனலை பதிவேற்றினார்: கிரியேட்டினின் 1.38 mg/dL, eGFR 61 mL/min/1.73 m², BUN 28 mg/dL மற்றும் CK சற்று அதிகமாக இருந்தது. மூன்று நாட்கள் நீரேற்றம் செய்து கடின பயிற்சி எதுவும் செய்யாமல் இருந்தபின் கிரியேட்டினின் 1.08 mg/dL ஆக திரும்பியது; அதனால்தான் சூழல் பீதியை விட முக்கியம்.
கிரியேட்டினின் தசை கிரியேட்டினிலிருந்து உருவாகிறது; அதனால் அதிக தசை அளவு மற்றும் சமீபத்திய தசை உடைப்பு முடிவை உயர்த்தலாம். மிகத் தூய்மையான மீள்பரிசோதனை பெரும்பாலும் முந்தைய இரவு பெரிய அளவில் சமைத்த இறைச்சி உணவு இல்லாமல், தீவிர உடற்பயிற்சி இல்லாமல் 24–48 மணி நேரத்திற்குப் பிறகு தான் செய்யப்படுகிறது; குறிப்பாக அந்த முடிவு ஒரு பரிந்துரையை தீர்மானிக்கப் போகிறதெனில்.
ஆரோக்கியமான பெரியவர்களில் கிரியேட்டின் மோனோஹைட்ரேட் தானாகவே சிறுநீரகத்திற்கு நச்சு அல்ல; ஆனால் CKD-யில் அது கிரியேட்டினின் உருவாக்கத்தை அதிகரிக்கக்கூடியதால் விளக்கத்தை சிக்கலாக்கும். உங்கள் eGFR ஏற்கனவே எல்லைக்கோட்டில் இருந்தால், எங்கள் கிரியேட்டினின் வரம்பு வழிகாட்டி சிஸ்டாட்டின் C அல்லது சிறுநீரின் ACR கதை தெளிவுபடுத்த எப்போது உதவும் என்பதை விளக்குகிறது.
மீள்பரிசோதனைக்கு முன் “நீரை அதிகமாக ஏற்றுதல்” (water-load) செய்ய வேண்டாம். அதிக நீரேற்றம் சோடியம் மற்றும் ஆல்புமினை நீர்த்துப்போகச் செய்யலாம்; ஆனால் சாதாரண நீரேற்றம்—தெளிவானது முதல் வெளிர் மஞ்சள் நிறம் வரை சிறுநீர், வாந்தி அல்லது வயிற்றுப்போக்கு இல்லாமல்—பொதுவாக நியாயமான சிறுநீரக வேதியியல் பரிசோதனைக்கு போதுமானது.
சோடியம் அழுத்தம் மற்றும் சிறுநீர் புரதம் வழியாக சிறுநீரக ஆபத்தை பாதிக்கிறது.
CKD-யில் சோடியம் என்பது ஆய்வகத்திற்கு மிகப் பொருத்தமான உணவு மாற்றங்களில் ஒன்றாகும்; ஏனெனில் அது இரத்த அழுத்தத்தை குறைத்து சிறுநீரில் ஆல்புமினை குறைக்க முடியும். சீரம் சோடியம் பொதுவாக 135–145 mmol/L ஆகவே இருக்கும்; எனவே சிறுநீரக நன்மை பெரும்பாலும் சோடியம் இரத்த முடிவை விட இரத்த அழுத்தம் மற்றும் ACR-இல் தான் தெரியும்.

KDIGO மற்றும் பல நெப்ராலஜி கிளினிக்குகள் பொதுவாக சோடியம் உட்கொள்ளலை சுமார் 2,000 mg/நாள் என்ற அளவுக்குக் கீழே இலக்காகக் கொள்கின்றன; ஆனால் பலவீனமான முதியவர்கள், அதிகமாக வியர்க்கும் நபர்கள் மற்றும் குறைந்த சோடியம் உள்ளவர்களுக்கு தனிப்பட்ட ஆலோசனை தேவை. தலைசுற்றல், விழுதல் அல்லது 130 mmol/L சோடியம் ஏற்படுத்தும் குறைந்த உப்பு உணவு வெற்றி அல்ல.
தி இரத்த அழுத்தத்திற்கான DASH உணவு முறை சக்திவாய்ந்தது; ஆனால் சிறுநீரக நோயாளிகள் மாற்றியமைக்கப்பட்ட பதிப்பு தேவைப்படலாம், ஏனெனில் சாதாரண DASH பொட்டாசியம் மற்றும் பாஸ்பரஸ் உள்ள உணவுகள் அதிகமாக கொண்டது. DASH-Sodium ஆய்வில், DASH உணவு முறையும் குறைந்த சோடியமும் சேர்ந்து, உயர் இரத்த அழுத்தமில்லாத பெரியவர்களில் சிஸ்டாலிக் இரத்த அழுத்தத்தை சுமார் 7.1 mmHg (அதிக சோடியம் கட்டுப்பாட்டு உணவுடன் ஒப்பிடுகையில்) (Sacks et al., 2001).
ஆல்புமினூரியா இடத்தில் சோடியம் சுவாரஸ்யமாகிறது. சோடியம் உட்கொள்ளல் அதிகமாக இருக்கும்போது, ACE தடுப்பிகள் மற்றும் ARB-கள் பெரும்பாலும் சிறுநீர் புரதத்தை அதே அளவுக்கு பயனுள்ளதாக குறைக்காது; சோடியம் குறையும்போது, அதே மருந்து அடுத்த ACR-இல் அதிக சக்திவாய்ந்ததாகத் தோன்றலாம்.
உங்கள் வீட்டில் அளவீடுகள் அதிகமாக இருந்தால், இரவு உணவை குற்றம் சொல்லும் முன் அவற்றை நிலைப்படுத்தப்பட்ட முறையுடன் ஒப்பிடுங்கள். எங்கள் இரத்த அழுத்த வரம்பு வழிகாட்டி ஏன் கஃப் (cuff) அளவு, ஓய்வு நேரம் மற்றும் காலை மருந்து எடுத்துக் கொள்ளும் நேரம் ஆகியவை எண்ணை 10 mmHg வரை மாற்றக்கூடும் என்பதை விளக்குகிறது.
பொட்டாசியம் அதிகமுள்ள உணவுகள் தானாகவே தடை செய்யப்பட வேண்டியதில்லை.
பொட்டாசியம் அதிகமான உணவுகளை, உங்கள் ஆய்வக (லேப்) முறைமை பொட்டாசியம் தங்கும் அபாயத்தை காட்டினால் மட்டுமே கட்டுப்படுத்த வேண்டும். தையாசைடு (thiazide) சிறுநீரக நீர்க்கழிவு மருந்தில் 3.8 mmol/L என்ற பொட்டாசியம் அளவு, eGFR 28 உடன் ஸ்பைரோனோலாக்டோன் (spironolactone) மருந்தில் 5.7 mmol/L இருப்பதிலிருந்து வேறுபட்ட பிரச்சினை.
இரத்தப் பொட்டாசியம் பொதுவாக 3.5–5.0 mmol/L வரையில் இருக்கும்; 5.5 mmol/L-க்கு மேல் உள்ள மதிப்புகள் பொதுவாக உடனடி மறுபரிசீலனைக்கு உரியவை. 6.0 mmol/L அல்லது அதற்கு மேல் என்ற முடிவு அவசரமாக இருக்கலாம்; குறிப்பாக பலவீனம், இதயத் துடிப்பு திடீர் உணர்வு (palpitations), ECG மாற்றங்கள், மேம்பட்ட CKD அல்லது பொட்டாசியத்தை உயர்த்தும் மருந்துகள் இருந்தால்.
பொதுவான பொட்டாசியம் அதிகமான உணவுகள் இதில் வாழைப்பழம், ஆரஞ்சு, உருளைக்கிழங்கு, தக்காளி, கீரை (spinach), அவகாடோ, உலர்ந்த பழங்கள், பீன்ஸ் மற்றும் தேங்காய் நீர் அடங்கும். முக்கிய குறிப்பு: முழு தாவரங்களில் இருந்து கிடைக்கும் பொட்டாசியம், கூடுதல் மாத்திரைகளில் உள்ள பொட்டாசியம் உப்புகள், குறைந்த-சோடியம் உப்பு மாற்றுகள் மற்றும் பதப்படுத்தப்பட்ட உணவுகளில் உள்ள பொட்டாசியத்தை விட பெரும்பாலும் முழுமையாக உறிஞ்சப்படாது.
5.2 mmol/L என்ற ஒரு பொட்டாசியம் அளவுக்குப் பிறகு, பல நோயாளிகள் கிட்டத்தட்ட எல்லா பழங்களையும் காய்கறிகளையும் நீக்கியதை நான் பார்த்துள்ளேன்; பின்னர் மலச்சிக்கல், அமிலத்தன்மை (acidotic) மற்றும் மிகவும் சிரமமாக உணர்ந்தார்கள். அதைச் செய்வதற்கு முன், மாதிரியில் ஹீமோலிசிஸ் (hemolysis) இருக்கிறதா, சமீபத்திய மருந்து மாற்றங்கள், உப்பு மாற்றுகள், டிரைமெத்தோப்ரிம் (trimethoprim), NSAIDs, ACE inhibitors, ARBs, ஸ்பைரோனோலாக்டோன் ஆகியவை உள்ளனவா, மேலும் இரத்தம் எடுக்கும் போது சிரமம் இருந்ததா என்பதை சரிபார்க்கவும்.
உண்மையாகவே பொட்டாசியத்தை குறைக்க வேண்டிய நோயாளிகளுக்கு, பகுதி அளவு (portion size) மற்றும் சமைக்கும் முறை உதவும். எங்கள் பொட்டாசியம் வரம்பு வழிகாட்டி லீச்சிங் (leaching) செய்யப்பட்ட உருளைக்கிழங்குகள், பொட்டாசியம் குளோரைடு (potassium chloride) உப்புகளை தவிர்ப்பது மற்றும் மாற்றங்களுக்குப் பிறகு போக்கை (trend) கவனிப்பது ஆகியவற்றை உள்ளடக்கியது.
பொட்டாசியம், CO2 மற்றும் குளோரைடு ஆகியவை ஒன்றாக சேர்ந்து அதிகமாக விளக்குகின்றன.
சிறுநீரக உணவுத் தேர்வுகள், பொட்டாசியம் CO2, குளோரைடு மற்றும் சோடியத்துடன் வாசிக்கப்படும் போது பாதுகாப்பானதாக இருக்கும். குறைந்த CO2, வளர்சிதை மாற்ற அமிலத்தன்மையை (metabolic acidosis) சுட்டிக்காட்டலாம்; இது புரத சகிப்புத்தன்மை, எலும்பு-கனிம ஆபத்து மற்றும் நோயாளி பாதுகாப்பாக பயன்படுத்தக்கூடிய தாவர உணவின் அளவை மாற்றும்.

அடிப்படை வளர்சிதை மாற்ற பலகையில் (basic metabolic panel) உள்ள சீரம் CO2 பொதுவாக பைக்கார்பனேட்டை (bicarbonate) பிரதிபலிக்கும்; மேலும் பெரும்பாலும் 22–29 mmol/L வரம்பில் இருக்கும். CKD-யில், CO2 22 mmol/L-க்கு கீழே இருந்தால் வளர்சிதை மாற்ற அமிலத்தன்மையை சுட்டிக்காட்டலாம்; இது சில குழுக்களில் தசை இழப்பு, எலும்பு பஃபரிங் மற்றும் வேகமான சிறுநீரக சரிவு ஆகியவற்றுடன் தொடர்புடையது.
நான் புறக்கணிக்காத ஒரு வடிவம் இதோ: பொட்டாசியம் 5.3 mmol/L, குளோரைடு 111 mmol/L, CO2 18 mmol/L மற்றும் eGFR 34 mL/min/1.73 m². இந்த சேர்க்கை கோட்பாட்டில் அதிக பழங்கள் கொண்ட “அல்கலைன்” உணவை ஈர்க்கக்கூடியதாக மாற்றலாம்; ஆனால் பொட்டாசியம் ஆபத்து காரணமாக, மருத்துவர் பைக்கார்பனேட் சிகிச்சை, மருந்து மதிப்பாய்வு அல்லது கவனமாக தேர்ந்தெடுத்த குறைந்த-பொட்டாசியம் காய்கறி/பழங்களைப் பயன்படுத்த பரிசீலிக்கலாம்.
Kantesti-யின் நரம்பியல் வலைப்பின்னல் (neural network) மினரல்களை தனித்த எச்சரிக்கை குறியீடுகளாக வாசிப்பதற்குப் பதிலாக வடிவங்களாகக் குழுவாக்குகிறது. முதலில் அடிப்படைகளை வேண்டுமெனில், எங்கள் எலக்ட்ரோலைட் பேனல் வழிகாட்டி சோடியம், பொட்டாசியம், குளோரைடு மற்றும் CO2 நீரிழப்பு, அமில-கார கோளாறுகள் அல்லது மருந்து விளைவுகளை எவ்வாறு சுட்டிக்காட்டுகின்றன என்பதை விளக்குகிறது.
உங்களுக்கு உயர் இரத்த அழுத்தம், வீக்கம் அல்லது இதய செயலிழப்பு இருந்தால், உங்கள் சொந்தமாக பேக்கிங் சோடாவை பயன்படுத்த வேண்டாம். ஒரு டீஸ்பூன் சுமார் 1,200 mg சோடியம், கவனமாக செய்த குறைந்த-சோடியம் சிறுநீரக திட்டத்தை மீண்டும் மாற்றிவிடும் அளவுக்கு போதுமானது.
மக்னீசியம் அதிகமுள்ள உணவுகள் உதவலாம்; ஆனால் கூடுதல் மாத்திரைகள் (supplements) மதிப்புடன் அணுகப்பட வேண்டும்.
மக்னீசியம் அதிகமான உணவுகள், CKD-யில் மக்னீசியம் கூடுதல் மாத்திரைகளை விட பொதுவாக பாதுகாப்பானவை; ஆனால் மேம்பட்ட சிறுநீரக நோய் அந்த எல்லையை மாற்றுகிறது. சீரம் மக்னீசியம் பொதுவாக 1.7–2.2 mg/dL அளவாக அளவிடப்படுகிறது; சுமார் 2.6 mg/dL-க்கு மேல் உள்ள அளவுகள் பல ஆய்வகங்களில் தங்கிவைத்தல் (retention) அல்லது அதிக உட்கொள்ளல் (excess intake) இருப்பதை சுட்டிக்காட்டும்.

மக்னீசியம் நிறைந்த உணவுகளில் பூசணிக்காய் விதைகள், பாதாம், முந்திரி, பீன்ஸ், பருப்பு, கீரை, டார்க் சாக்லேட் மற்றும் முழு தானியங்கள் அடங்கும். அதே உணவுகளில் பொட்டாசியம் அல்லது பாஸ்பரஸ் கூட இருக்கலாம்; எனவே சரியான அளவு பாஸ்பேட், பொட்டாசியம், குடல் பழக்கங்கள், நீரிழிவு நிலை மற்றும் eGFR நிலை ஆகியவற்றைப் பொறுத்தது.
மக்னீசியம் மற்றும் CKD குறித்து உள்ள ஆதாரம் (evidence) நேர்மையாகச் சொன்னால் கலவையாக உள்ளது. பார்வையியல் ஆய்வுகளில் குறைந்த மக்னீசியம் இன்சுலின் எதிர்ப்பு, இதயத் துடிப்பு ஒழுங்கின்மை (arrhythmia) ஆபத்து மற்றும் இரத்தக் குழாய் கால்சிபிகேஷன் ஆகியவற்றுடன் தொடர்புடையது; ஆனால் eGFR குறைவாக இருக்கும் போது, குறிப்பாக மக்னீசியம் கொண்ட மலச்சிக்கல் நீக்கிகள் அல்லது ஆன்டாசிட்கள் (antacids) உடன், கூடுதல்கள் சேர்ந்து அதிகரிக்கலாம்.
பொட்டாசியம் சாதாரணமாகவும் பாஸ்பேட் கட்டுப்பாட்டிலும் இருக்கும் போது, உணவிலிருந்து முதன்மையாக கிடைக்கும் மக்னீசியம் குறித்து எனக்கு அதிக நம்பிக்கை உள்ளது. எங்கள் மக்னீசியம் வரம்பு வழிகாட்டி “சாதாரண” சீரம் மக்னீசியம் இருந்தாலும், குறிப்பாக PPI-கள் அல்லது லூப் டையூரெட்டிக்ஸ் (loop diuretics) எடுத்துக்கொள்பவர்களில், செல்களுக்குள் (intracellular) குறைவு இன்னும் தவறவிடப்படலாம் என்பதைக் விளக்குகிறது.
நடைமுறைச் சோதனைச் சாவடி: eGFR 30 mL/min/1.73 m²-க்கு கீழே இருந்தால், மக்னீசியம் கிளைசினேட் (magnesium glycinate), சிட்ரேட் (citrate) அல்லது ஆக்சைடு (oxide) எடுத்துக்கொள்வதற்கு முன் கேளுங்கள். மக்னீசியம் நச்சுத்தன்மை (toxicity) அளவுகள் குறிப்பிடத்தக்க அளவில் உயரும்போது குறைந்த இரத்த அழுத்தம், மந்தமான பிரதிசெயல்கள் (sluggish reflexes), தூக்கமயக்கம் மற்றும் ரிதம் பிரச்சினைகளை ஏற்படுத்தலாம்.
பாஸ்பரஸ் சேர்க்கைகள் (additives) பீன்ஸ் செய்வதை விட ஆய்வக முடிவுகளை அதிகமாக நகர்த்தலாம்.
சேர்க்கைகளிலிருந்து வரும் பாஸ்பரஸ், தாவர உணவுகளில் இயல்பாக சிக்கியிருக்கும் பாஸ்பரஸை விட பொதுவாக ஆய்வக முடிவுகளை அதிகமாக குழப்பக்கூடியதாக இருக்கும். சீரம் பாஸ்பரஸ் பொதுவாக 2.5–4.5 mg/dL; ஆனால் பாஸ்பரஸ் குறிப்பு வரம்பை விட்டு வெளியேறுவதற்கு முன்பே PTH மற்றும் FGF23 உயரலாம்.

நோயாளிகள் அரிதாக கேட்கும் பகுதி இது: கோலா பானங்களில் உள்ள பாஸ்பரஸ், பதப்படுத்தப்பட்ட இறைச்சிகள், அலமாரியில் நீண்டகாலம் வைத்திருக்கக்கூடிய பேக் செய்யப்பட்ட பொருட்கள் மற்றும் “மேம்படுத்தப்பட்ட” (enhanced) பாக்கெட் உணவுகள் ஆகியவற்றில் உள்ள பாஸ்பரஸ் 90–100%, அளவுக்கு உறிஞ்சப்படலாம்; ஆனால் தாவர பைடேட் (phytate) பாஸ்பரஸ் பெரும்பாலும் மிகவும் குறைவாகவே உறிஞ்சப்படும். ஆகவே, பீன் கறி (bean stew) மற்றும் பதப்படுத்தப்பட்ட பாஸ்பரஸ் சேர்க்கப்பட்ட உணவு ஆகியவை லேபல் ஒரே மாதிரி தெரிந்தாலும், ஆய்வக விளைவுகள் மிகவும் வேறுபடலாம்.
CKD-யில் அதிக பாஸ்பரஸ் இருப்பது இரண்டாம் நிலை ஹைப்பர்பாராதைராய்டிசம், இரத்தக் குழாய் கால்சிபிகேஷன் அபாயம் மற்றும் எலும்பு மாற்றச்சுழற்சி பிரச்சினைகளுடன் தொடர்புடையது. கால்சியம் மற்றும் பாஸ்பரஸ் சாதாரணமாக இருந்தாலும் PTH முடிவு மேலே நகர்ந்து கொண்டிருந்தால், அது ஆரம்ப கனிம-எலும்பு குறியீடாக இருக்கலாம்; எல்லா புரதத்தையும் தற்செயலாக குறைப்பதற்கான காரணம் அல்ல.
உணவு லேபிள்கள் குழப்பமாக இருக்கின்றன, ஏனெனில் பாஸ்பரஸ் மில்லிகிராம்கள் எப்போதும் குறிப்பிடப்படுவதில்லை. “phos” உள்ளடக்கிய பொருள் சொற்களைத் தேடுங்கள்; அதை உங்கள் சிறுநீரக பரிசோதனைத் தொகுப்புடன் இணைக்கவும்; எங்கள் PTH இரத்த பரிசோதனை வழிகாட்டியுடன் கால்சியம், வைட்டமின் டி, பாஸ்பேட் மற்றும் PTH எப்படி ஒன்றாக பொருந்துகின்றன என்பதை விளக்குகிறது.
ஆரோக்கியமான முழு உணவுகளை குறைப்பதற்கு முன், 4–6 வாரங்களுக்கு நோயாளிகளிடம் பாஸ்பேட் சேர்க்கைகளை நீக்கச் சொல்லுகிறேன். அந்த ஒரே மாற்றம், நார்ச்சத்து உட்கொள்ளல், மலச்சிக்கல், கொழுப்பு அல்லது குளுக்கோஸ் கட்டுப்பாடு மோசமடையாமல் பாஸ்பரஸ் சுமையை குறைக்க முடியும்.
சிறுநீர் புரதம் பெரும்பாலும் முதலில் சோடியம் மற்றும் அழுத்தத்துக்கு பதிலளிக்கும்.
சிறுநீரில் ஆல்புமின் என்பது உணவுமுறை மாற்றங்களுக்கு அதிகமாக பதிலளிக்கும் சிறுநீரக அபாயக் குறியீடுகளில் ஒன்றாகும்; குறிப்பாக சோடியம் மற்றும் இரத்த அழுத்தம் வழியாக. ACR 30 mg/g-க்கு கீழே பொதுவாக சாதாரணம்; 30–300 mg/g மிதமாக அதிகரிப்பு; 300 mg/g-க்கு மேல் கடுமையாக அதிகரிப்பு.

நான் eGFR 72 mL/min/1.73 m² மற்றும் ACR 420 mg/g பார்க்கும்போது, கிரியேட்டினின் சாதாரணமாக இருப்பதால் சிறுநீரகங்கள் “சரி” என்று நான் சொல்ல மாட்டேன். ஆல்புமினூரியா சிறுநீரக மற்றும் இரத்தநாளியல் (கார்டியோவாஸ்குலர்) அபாயத்தை கணிக்கிறது; சோடியம் உட்கொள்ளல் குறையும்போது, இரத்த அழுத்தம் மேம்படும்போது, மற்றும் நீரிழிவு சிகிச்சை கடுமையாக்கப்படும்போது இது பெரும்பாலும் மேம்படும்.
புரதத்தின் அளவு முக்கியம்; ஆனால் புரதத்தின் மூலமும் முக்கியம். தாவரத்தை மையமாகக் கொண்ட புரத முறைகள் அமில சுமையை குறைத்து இரத்த அழுத்தத்தை மேம்படுத்தலாம்; அதே நேரத்தில், மிக அதிக விலங்கு-புரத உணவுகள் சிலருக்கு சிறுநீரக இரத்த ஓட்ட (hemodynamic) அழுத்தத்தை அதிகரிக்கலாம்; விளைவு அளவு மாறுபடும், மேலும் ஆரம்ப CKD-யில் எவ்வளவு கடுமையாக இருக்க வேண்டும் என்பதில் மருத்துவர்கள் கருத்து வேறுபடுகிறார்கள்.
இரத்த ஆல்புமின் பொதுவாக 3.5–5.0 g/dL வரம்பில் இருக்கும்; குறைந்த இரத்த ஆல்புமின் மற்றும் அதிக சிறுநீர் புரதம் இருப்பது குறிப்பிடத்தக்க சிறுநீர் புரத இழப்பை சுட்டிக்காட்டலாம். நமது குறைந்த ஆல்புமின் வழிகாட்டி வீக்கம், கல்லீரல் நோய், அழற்சி மற்றும் சிறுநீரக இழப்பு ஆகியவற்றை தனித்தனியாகப் பிரித்து பார்க்க வேண்டியது ஏன் என்பதை விளக்குகிறது.
ஒரு நடைமுறை தந்திரம்: முடிந்தால் முதல் காலை சிறுநீரில் ACR-ஐ மீண்டும் செய்யுங்கள். உடற்பயிற்சி, காய்ச்சல், சிறுநீர் தொற்று, மாதவிடாய், கடுமையான ஹைப்பர்கிளைசீமியா மற்றும் மிகவும் நீர்த்த மாதிரி ஆகியவை சிறுநீர் புரதத்தை விளக்குவது கடினமாக்கலாம்.
DASH முறை மாற்றத்துக்குப் பிறகு சிறுநீரகத்திற்கு ஏற்றதாக இருக்கலாம்.
இரத்த அழுத்தத்திற்கான DASH உணவு CKD நோயாளிகளுக்கு உதவலாம்; ஆனால் eGFR குறைந்த அனைவருக்கும் நிலையான DASH தானாகவே பாதுகாப்பானது என்று இல்லை. பழம், காய்கறி, பருப்பு/நட் மற்றும் பருப்பு வகைகள் அதிகமாக இருப்பதால், அவற்றை நன்றாக வெளியேற்ற முடியாத நோயாளிகளில் பொட்டாசியம் அல்லது பாஸ்பரஸ் அதிகரிக்கலாம்.

பொட்டாசியம் சாதாரணமாக இருக்கும் ஆரம்ப CKD-யில், DASH முறை பெரும்பாலும் உடலியல் ரீதியாக பொருத்தமாக இருக்கும்: குறைந்த சோடியம், அதிக நார், அதிக ஒற்றைஅமிலமற்ற கொழுப்புகள் மற்றும் சிறந்த இரத்த அழுத்தம். பொட்டாசியம் 5.6 mmol/L இருக்கும் CKD நிலை 4-ல், அதே உணவுத் திட்டத்திற்கு குறைந்த-பொட்டாசியம் காய்கறி/பழங்கள், சிறிய அளவு பருப்பு வகைகள் மற்றும் உப்பு மாற்றுகளை தவிர்த்தல் தேவைப்படலாம்.
விஷயம் என்னவென்றால், DASH என்பது ஒரு முறை; தினமும் அதிக-பொட்டாசியம் உள்ள உணவுகளை சாப்பிட வேண்டிய கட்டளை அல்ல. ஆப்பிளை ஆரஞ்சு ஜூஸ்க்கு பதிலாக தேர்வு செய்வதன் மூலம் சோடியம் குறைக்கும் அமைப்பை நீங்கள் வைத்துக்கொள்ளலாம்; உருளைக்கிழங்குக்கு பதிலாக அரிசி அல்லது பாஸ்தாவை தேர்வு செய்யலாம்; பாஸ்பேட் சேர்க்கப்பட்ட பாக்கெட் உணவுகளுக்கு பதிலாக உப்பு சேர்க்காத புதிய உணவுகளை தேர்வு செய்யலாம்.
நீரிழிவு நோயாளிகளுக்கு கூடுதல் ஒரு அடுக்கு இருக்கிறது. HbA1c அதிகமாக இருந்தால், குளுக்கோஸ் கட்டுப்பாடு அல்புமினூரியா அபாயத்தை குறைக்க உதவும்; மேலும் எங்கள் நீரிழிவு இரத்த பரிசோதனை வழிகாட்டி HbA1c, உண்ணாவிரத குளுக்கோஸ் மற்றும் சிறுநீரக குறியீடுகள் ஒன்றாகவே வாசிக்கப்பட வேண்டும் என்பதைக் விளக்குகிறது.
என் வழக்கமான பரிசோதனை சலிப்பாக இருந்தாலும் பயனுள்ளது: 2–4 வாரங்களுக்கு ஒரு உணவு மாறியை மட்டும் மாற்றி, பின்னர் எந்த ஆய்வக முடிவு அதிகம் மாற வாய்ப்புள்ளது என்பதை மீண்டும் பரிசோதிக்கவும். நீங்கள் சோடியம், பொட்டாசியம், புரதம் மற்றும் கூடுதல் ஊட்டச்சத்துகளை ஒரே நேரத்தில் மாற்றினால், எந்த “லீவர்” உதவியது என்று யாராலும் சொல்ல முடியாது.
மருந்துகள் பாதுகாப்பான உணவாக எதை கருதுவது என்பதை மாற்றக்கூடும்.
பொட்டாசியம், சோடியம், கிரியேட்டினின் அல்லது அமில-கார சமநிலையை மருந்துகள் மாற்றும்போது சிறுநீரக உணவு ஆலோசனை மாறும். ACE தடுப்பிகள், ARBகள், ஸ்பைரோனோலாக்டோன், SGLT2 தடுப்பிகள், சிறுநீரக நீர்விடும் மருந்துகள் (diuretics), NSAIDs, டிரைமெத்தோபிரிம் மற்றும் பாஸ்பேட் பைண்டர்கள் ஆகியவை அனைத்தும் உணவு ஆய்வகங்களில் எப்படி தோன்றுகிறது என்பதை மாற்றக்கூடும்.

ACE தடுப்பிகள் மற்றும் ARBகள் தொடங்கிய பிறகு கிரியேட்டினினை சிறிதளவு உயர்த்தலாம்; பெரும்பாலும் பொட்டாசியம் பாதுகாப்பாக இருந்து நோயாளர் மருத்துவ ரீதியாக நிலையாக இருந்தால் சுமார் 30% வரை அது ஏற்றுக்கொள்ளத்தக்கதாக இருக்கலாம். அந்த சிறிய கிரியேட்டினின் உயர்வு, அல்புமினூரியா இருக்கும்போது சிறுநீரகத்தை பாதுகாக்கக்கூடிய குறைந்த இன்ட்ராகுளோமெருலர் அழுத்தத்தை பிரதிபலிக்கலாம்.
ஸ்பைரோனோலாக்டோன் மற்றும் எப்லெரெனோன் தான் பொட்டாசியம் உணவு பட்டியல்கள் அதிகம் பொருத்தமாகும் இடம். அதிக பொட்டாசியம் உணவுகளை சாப்பிடும் நோயாளர், பொட்டாசியம்-சேமிக்கும் மருந்து சேர்க்கப்படும் வரை நன்றாக இருக்கலாம்; பின்னர் பொட்டாசியம் குளோரைடு கொண்ட உப்பு மாற்று, ஆய்வக மதிப்பை 4.8 இலிருந்து 6.1 mmol/L ஆக விரைவாக தள்ளக்கூடும்.
NSAIDs ஒரு அமைதியான பிரச்சனை. நீரிழப்பு, நோய் அல்லது கடுமையான உடற்பயிற்சி நேரத்தில் இபுபுரோஃபன் எடுத்தால், சிறுநீரக இரத்த ஓட்டம் குறையலாம், கிரியேட்டினின் உயரலாம்; இதனால் இல்லையெனில் நியாயமான புரதம் அல்லது சோடியம் திட்டம் தீங்கு போல தோன்றலாம்.
கூடுதல் ஊட்டச்சத்துகளும் மருந்துச் சீட்டுகளுக்கு கிடைக்கும் அதே மரியாதையை பெற வேண்டும். எங்கள் கூடுதல் ஊட்டச்சத்து நேரமிடல் வழிகாட்டி தொடர்புகளை (interactions) உள்ளடக்கியது; மேலும் சிறுநீரக நோயாளிகளுக்காக நான் குறிப்பாக கிரியேட்டின், மக்னீசியம், பொட்டாசியம், அதிக அளவு வைட்டமின் C, மஞ்சள் சாறு (turmeric extracts) மற்றும் பாடிபில்டிங் கலவைகள் பற்றி கேட்கிறேன்.
மீண்டும் செய்யும் ஆய்வக பரிசோதனைகள் ஒரு கேள்விக்கு பதில் அளிக்க நேரமிடப்பட வேண்டும்.
சிறந்த மீண்டும் செய்யும் சிறுநீரக ஆய்வக பரிசோதனை, நீங்கள் செய்த குறிப்பிட்ட உணவு மாற்றத்துடன் நேரம் பொருந்துமாறு திட்டமிடப்படுகிறது. புரத மாற்றத்திற்குப் பிறகு சில நாட்களுக்குள் BUN மாறலாம்; பெரிய தூண்டுதல் (major trigger) ஒன்றுக்குப் பிறகு 24–72 மணி நேரத்துக்குள் பொட்டாசியம் மாறலாம்; மேலும் ACR பெரும்பாலும் நிலையான இரத்த அழுத்தமும் சோடியம் உட்கொள்ளலும் பல வாரங்கள் தேவைப்படும்.

கிரியேட்டினின் தான் கவலை என்றால், சாதாரண நீர்ப்பருகல் (hydration) செய்த பிறகு மீண்டும் பரிசோதிக்கவும்; முந்தைய 24–48 மணி நேரம் கடுமையான உடற்பயிற்சி வேண்டாம்; அதற்கு முந்தைய மாலை பெரிய அளவு சமைத்த இறைச்சி உணவு வேண்டாம். பொட்டாசியம் தான் கவலை என்றால், பொட்டாசியம் குளோரைடு உப்பு அல்லது ஆபத்தான கூடுதல் ஊட்டச்சத்தை நிறுத்திய பிறகு இன்னும் சீக்கிரமாக மீண்டும் பரிசோதிக்கவும்; குறிப்பாக eGFR 45 mL/min/1.73 m² க்குக் கீழே இருந்தால்.
சிறுநீர் ACR க்காக, பெரிய கூற்றுகளை முன்வைக்கும் முன் மூன்று அசாதாரண மாதிரிகளில் இரண்டு மாதிரிகள் இருக்க வேண்டும் என்று நான் விரும்புகிறேன்; மதிப்பு மிகவும் அதிகமாக இருந்தாலோ அல்லது மருத்துவ நிலை தெளிவாக இருந்தாலோ தவிர. ACR தொற்று, உடற்பயிற்சி, காய்ச்சல், குளுக்கோஸ் திடீர் உயர்வுகள் மற்றும் சேகரிப்பு நேரம் கூட மாறக்கூடும்.
Kantesti AI பதிவேற்றப்பட்ட PDFக்கள் மற்றும் புகைப்படங்களில் உள்ள போக்குகளை வாசிக்கிறது; தனித்தனி அதிக/குறைந்த மதிப்புகள் மட்டும் அல்ல. எங்கள் இரத்த பரிசோதனை வரலாறு கருவி கிரியேட்டினின் 0.05 mg/dL அளவிலான “சத்தம்” (noise) காரணமாக மாறியதா அல்லது மருத்துவ ரீதியாக பொருத்தமான சரிவு (slope) காரணமாக மாறியதா என்பதை நோயாளிகள் பார்க்க உதவுகிறது.
மீண்டும் ஆய்வக பரிசோதனை செய்வதற்கு முன் ஒரு எளிய 7 நாள் குறிப்பை வைத்திருங்கள்: நீங்கள் கண்காணித்தால் புரத கிராம்கள், வழக்கத்திற்கு மாறான உணவக உணவுகள், உப்பு மாற்றுகள், கூடுதல் ஊட்டச்சத்துகள், உடற்பயிற்சிகள், வயிற்றுப்போக்கு, வாந்தி மற்றும் புதிய மருந்துகள். அந்த குறிப்பு பெரும்பாலும் இன்னொரு விலையுயர்ந்த பரிசோதனையை விட வேகமாக முடிவை விளக்கிவிடும்.
சில ஆய்வக மாதிரிகள் உணவு சோதனை முயற்சிகளுக்காக காத்திருக்கக் கூடாது.
சிறுநீரக ஆய்வகங்கள் அவசர அபாயத்தை காட்டும்போது உணவு மாற்றங்கள் மட்டும் போதாது. 6.0 mmol/L அல்லது அதற்கு மேற்பட்ட பொட்டாசியம், வேகமாக உயரும் கிரியேட்டினின், கடுமையான அமிலத்தன்மை (acidosis), மிகவும் குறைந்த சோடியம், குறைந்த அல்புமினுடன் வீக்கம், அல்லது மார்பு வலி, குழப்பம் அல்லது கடுமையான பலவீனம் போன்ற அறிகுறிகள் உடனடியாக மருத்துவ ஆலோசனை தேவை.

48 மணி நேரத்துக்குள் 0.3 mg/dL அளவிலான கிரியேட்டினின் உயர்வு, சரியான மருத்துவ சூழலில் கடுமையான சிறுநீரக காயம் (acute kidney injury) அளவுகோல்களை பூர்த்தி செய்யலாம். இது பல ஆண்டுகளாக மெதுவாக அதிகரிப்பதிலிருந்து மிகவும் வேறுபட்டது; வெறும் குறைவாக புரதம் சாப்பிடுவதால் அதை நிர்வகிக்கக் கூடாது.
பொட்டாசியம் அறிகுறிகள் தெளிவற்றதாகவோ அல்லது இல்லாமலோ இருக்கலாம். பொட்டாசியம் 6.4 mmol/L உள்ள சில நோயாளிகள் “சற்று சோர்வாக” உணர்ந்தார்கள்; அதற்கு மேல் எதுவும் இல்லை—அதனால், ஒருவர் நன்றாகத் தோன்றினாலும் கூட, அதிக பொட்டாசியம் தீவிரமாக எடுத்துக்கொள்ளப்படுகிறது.
மிகக் குறைந்த சோடியம் மற்றொரு சிக்கல். சோடியம் 130 mmol/L-க்கு கீழே இருந்தால், “சிறுநீரகங்களுக்கு சுத்தம் செய்ய வேண்டும்” என்பதற்காக கூடுதல் தண்ணீர் குடிப்பது நிலையை மோசமாக்கலாம்; எங்கள் குறைந்த சோடியம் வழிகாட்டி ஏன் நீர்த்தல், மருந்துகள் மற்றும் ஹார்மோன்கள் ஆகியவற்றை சரியாக ஒழுங்குபடுத்த வேண்டும் என்பதை விளக்குகிறது.
உணவை நீண்டகால உத்தியாக பயன்படுத்துங்கள்; அவசர சிகிச்சையாக அல்ல. ஒரு ஆய்வக அறிக்கை “கிரிட்டிக்கல்” என்று சொன்னால், அல்லது நோயாளிக்கு மூச்சுத்திணறல், மயக்கம், மார்பு அறிகுறிகள், கடுமையான வாந்தி அல்லது புதிய குழப்பம் இருந்தால், உணவு திட்டமிடுதலுக்கு முன் மருத்துவ பராமரிப்பு வரும்.
Kantesti எப்படி சிறுநீரக ஆய்வக முடிவுகளை உணவு முடிவுகளுடன் இணைக்கிறது.
Kantesti சிறுநீரக ஊட்டச்சத்தை முழு ஆய்வக மாதிரியுடன் இணைக்கிறது: eGFR, கிரியேட்டினின், BUN, எலக்ட்ரோலைட்கள், CO2, கால்சியம், பாஸ்பேட், ஆல்புமின் மற்றும் சிறுநீர் குறியீடுகள். எங்கள் AI ஒவ்வொரு சிறுநீரக நோயாளிக்கும் ஒரே உணவுகளை தவிர்க்கச் சொல்லாது; தரவுகளில் உண்மையில் வெளிப்படும் கட்டுப்பாட்டை அது தேடுகிறது.

எங்கள் தளம் சுமார் 60 விநாடிகளில் ஒரு ஆய்வக PDF அல்லது புகைப்படத்தை வாசித்து, முடிவை எளிய மொழியில் மாதிரிகளாக மாற்ற முடியும். உங்கள் சொந்த சிறுநீரக பேனலுடன் அதை முயற்சிக்க விரும்பினால், எங்கள் இலவச இரத்த பரிசோதனை பகுப்பாய்வில் (free blood test analysis) பதிவேற்றலாம். மற்றும் உங்களிடம் இருந்தால் சிறுநீர் ACR அல்லது சிறுநீர் பரிசோதனையை (urinalysis) சேர்க்கவும்.
Kantesti AI இரத்த வேதியியல், சிறுநீரக பேனல்கள், சிறுநீர் குறியீடுகள், வளர்சிதை மாற்ற பரிசோதனைகள் மற்றும் நுண்ணூட்டச்சத்துகள் ஆகியவற்றில் 15,000-க்கும் மேற்பட்ட பயோமார்க்கர்களை விளக்குகிறது. பதிவேற்றுவதற்கு முன் குறியீட்டு பெயர்களை புரிந்துகொள்ள விரும்பும் நோயாளிகளுக்காக, எங்கள் பயோமார்க்கர் வழிகாட்டி (biomarker guide) சிறுநீரக அறிக்கைகளில் பொதுவாக தோன்றும் சுருக்கெழுத்துகளை விளக்குகிறது.
நான் இன்னும் நோயாளிகளிடம் கிளினிக்கில் சொல்வதையே சொல்கிறேன்: AI விளக்கம் உங்கள் நெப்ராலஜிஸ்ட், முதன்மை சிகிச்சை மருத்துவர் அல்லது சிறுநீரக உணவியல் நிபுணருக்கு மாற்றாகாது. இது மாதிரிகளை கண்டறிய, சிறந்த கேள்விகளை தயாரிக்க, மற்றும் ஆதாரம் இல்லாமல் பொட்டாசியம், புரதம் அல்லது பாஸ்பரஸை கட்டுப்படுத்தும் பாரம்பரிய தவறை தவிர்க்கும் ஒரு வழி.
Kantesti-ன் மருத்துவ குழு எங்கள் மருத்துவ ஆலோசனைக் குழு, இல் விவரிக்கப்பட்டுள்ளது; நிறுவனத்தின் பின்னணி பற்றிய தகவல் கான்டெஸ்டி பற்றி. இல் கிடைக்கிறது. டாக்டர் தாமஸ் கிளைன், MD, நான் மருத்துவ ரீதியாக பயன்படுத்தும் அதே பாகுபாட்டுடன் சிறுநீரக தொடர்பான உள்ளடக்கத்தை மதிப்பாய்வு செய்கிறார்: முதலில் நோயாளியை பாதுகாக்கவும்; பின்னர் எண்களை மேம்படுத்தவும்.
ஆராய்ச்சி குறிப்புகள், சரிபார்ப்பு (validation) மற்றும் இன்னும் எங்களுக்கு தெரியாதவை.
சிறுநீரக உணவுக்கான ஆதாரம் சோடியம் குறைப்பில், இரத்த அழுத்த கட்டுப்பாட்டில், ஆல்புமினூரியா குறைப்பில் மற்றும் மேற்பார்வையுடன் செய்யப்படும் புரத இலக்குகளில் மிக வலுவாக உள்ளது. பொதுவான பொட்டாசியம் கட்டுப்பாட்டில், ஆரம்ப CKD-யில் தீவிர பாஸ்பரஸ் கட்டுப்பாட்டில், மற்றும் ஆய்வக உறுதிப்படுத்தல் இல்லாமல் சப்பிளிமெண்ட் அடிப்படையிலான கனிம திருத்தத்தில் ஆதாரம் குறைவாக உள்ளது.
Kantesti LTD. (2026). மருத்துவ சரிபார்ப்பு கட்டமைப்பு v2.0. Zenodo. DOI இணைப்பு. மேலும் கிடைக்கிறது ResearchGate தேடல் மற்றும் Academia.edu தேடல்.
Kantesti LTD. (2026). AI இரத்த பரிசோதனை பகுப்பாய்வாளர்: 2.5M பரிசோதனைகள் பகுப்பாய்வு | உலக சுகாதார அறிக்கை 2026. Zenodo. DOI இணைப்பு. மேலும் கிடைக்கிறது ResearchGate பதிவேடு மற்றும் Academia.edu பதிவேடு.
பரந்த தொழில்நுட்ப அளவுகோலுக்காக, எங்கள் AI இயந்திரம் பல துறைகளில் முன்பதிவு செய்யப்பட்ட மக்கள் அளவிலான சரிபார்ப்பு தரவுத்தொகுப்பிலும் மதிப்பாய்வு செய்யப்பட்டுள்ளது; அந்த முறைகள் AI என்ஜின் பெஞ்ச்மார்க். இல் கிடைக்கின்றன. இது சிறுநீரக ஊட்டச்சத்தில் உள்ள நிச்சயமின்மையை நீக்காது; ஆனால் மாதிரி-வாசிப்பு செயல்முறையை கணக்கிடக்கூடியதாக (auditable) மாற்றுகிறது.
என் பக்கம் இருந்து சுருக்கமாக, டாக்டர் தாமஸ் கிளைன், MD: சிறந்த சிறுநீரக உணவு என்பது, புதிய ஒன்றை உருவாக்காமல், நீங்கள் உண்மையில் கொண்டிருக்கும் ஆபத்தான குறியீட்டை மேம்படுத்தும் ஒன்றுதான். உங்கள் பொட்டாசியம் சாதாரணமாக இருந்தால் ஒவ்வொரு காய்கறியையும் பயப்பட வேண்டாம்; உங்கள் ACR உயர்ந்திருந்தால் சோடியம் மற்றும் இரத்த அழுத்தத்தை தீவிரமாக எடுத்துக்கொள்ளுங்கள்; பாஸ்பேட் உயர்ந்து கொண்டிருந்தால், அனைத்து ஊட்டமளிக்கும் உணவுகளையும் வெட்டுவதற்கு முன் சேர்க்கைகளைக் (additives) தேடுங்கள், மேலும் கான்டெஸ்டி AI இரத்த பரிசோதனை பகுப்பாய்வி மூலம் காலப்போக்கில் அந்த மாதிரியை கண்காணிக்கவும்.
அடிக்கடி கேட்கப்படும் கேள்விகள்
இரத்த பரிசோதனைகளின் அடிப்படையில் சிறுநீரக நோய்க்கு சிறந்த உணவு முறையெது?
சிறுநீரக நோய்க்கான சிறந்த உணவு முறை eGFR, சிறுநீர் ACR, பொட்டாசியம், பாஸ்பரஸ், பைக்கார்பனேட், இரத்த அழுத்தம், நீரிழிவு நிலை மற்றும் மருந்துகள் ஆகியவற்றைப் பொறுத்தது. eGFR 72 mL/min/1.73 m² மற்றும் ACR 250 mg/g உள்ள ஒருவர், சோடியம் குறைப்பு மற்றும் இரத்த அழுத்த கட்டுப்பாட்டில் அதிக பயன் பெறலாம்; ஆனால் eGFR 28 மற்றும் பொட்டாசியம் 5.8 mmol/L உள்ள ஒருவர் பொட்டாசியம் கட்டுப்பாடு தேவைப்படலாம். புரத இலக்குகளும் வேறுபடும்: மேற்பார்வையுடன் செய்யப்படும் டயாலிசிஸ் செய்யாத CKD திட்டங்கள் சுமார் 0.55–0.8 g/kg/நாள் பயன்படுத்தலாம்; ஆனால் டயாலிசிஸ் நோயாளிகளுக்கு பெரும்பாலும் சுமார் 1.0–1.2 g/kg/நாள் தேவைப்படும்.
உணவுமுறையை மாற்றுவது eGFR-ஐ மேம்படுத்துமா?
சில நாட்களில் உணவு பொதுவாக உண்மையான eGFR-ஐ மிகக் கடுமையாக உயர்த்தாது; ஆனால் eGFR-ஐச் சுற்றியுள்ள அபாயக் குறியீடுகளை மேம்படுத்த முடியும். சோடியம் குறைப்பது இரத்த அழுத்தத்தையும் சிறுநீரில் உள்ள ஆல்புமினையும் குறைக்கலாம்; நீரிழப்பு ஏற்படாமல் தவிர்ப்பது தவறாக அதிகமாகத் தோன்றும் கிரியேட்டினைனை சாதாரணமாக்கலாம்; அதிகப்படியான புரதத்தை குறைப்பது BUN-ஐக் குறைக்கலாம். கடுமையான உடற்பயிற்சி, பரிசோதனைக்கு முன் சமைத்த இறைச்சி அல்லது கிரியேட்டின் ஆகியவற்றை நிறுத்திய பிறகு eGFR உயர்ந்தால், அது சிறுநீரக திசு பழுது சரிசெய்தலை விட, அளவீடு இன்னும் துல்லியமாக இருப்பதை பிரதிபலிக்கலாம்.
சிறுநீரக நோய் உள்ள அனைவரும் பொட்டாசியம் அதிகமுள்ள உணவுகளை தவிர்க்க வேண்டுமா?
இல்லை, சிறுநீரக நோய் உள்ள ஒவ்வொருவருக்கும் பொட்டாசியம் அதிகமான உணவுகளை தானாகவே தடை செய்யக் கூடாது. பொட்டாசியம் பொதுவாக 3.5–5.0 mmol/L அளவில் இருக்கும்; மேலும் பொட்டாசியம் சுமார் 5.0–5.5 mmol/L-க்கு மேல் மீண்டும் மீண்டும் உயர்ந்தால், eGFR குறைவாக இருந்தால், அல்லது ACE தடுப்பிகள், ARBs அல்லது ஸ்பைரோனோலாக்டோன் போன்ற மருந்துகள் பொட்டாசியம் அபாயத்தை உயர்த்தினால் மட்டுமே கட்டுப்பாடு அதிகமாக பொருந்தும். பழங்கள் மற்றும் காய்கறிகளிலிருந்து கிடைக்கும் முழு-உணவு பொட்டாசியம், பொட்டாசியம் குளோரைடு உப்பு மாற்றீடுகளுக்கு சமமானதல்ல; அவை பொட்டாசியத்தை விரைவாக உயர்த்தக்கூடும்.
நான் அதிக புரதம் சாப்பிட்ட பிறகு என் BUN ஏன் உயர்ந்தது?
உடலில் புரத மாற்றச்செயல்மூலம் அதிக யூரியா உருவாகும்போது BUN உயர்கிறது; எனவே அதிக புரத உணவுமுறைகள், கிரியேட்டினின் சம அளவில் உயராமல் இருந்தாலும் BUN-ஐ உயர்த்தலாம். பெரியவர்களின் BUN பொதுவாக சுமார் 7–20 mg/dL இருக்கும்; ஆனால் ஆய்வகத்தின்படி வரம்புகள் மாறலாம். 20:1-ஐ விட அதிகமான BUN-கிரியேட்டினின் விகிதம் பெரும்பாலும் நீரிழப்பு, அதிக புரத உட்கொள்ளல், குடலியல் நைட்ரஜன் சுமை அல்லது குறைந்த சிறுநீரக இரத்த ஓட்டம் ஆகியவற்றை சுட்டிக்காட்டுகிறது; தானாகவே சிறுநீரகத்தில் வடு (scarring) ஏற்பட்டதைக் காட்டுவது அவசியமில்லை.
சிறுநீரக நோய்க்கு DASH உணவுமுறை பாதுகாப்பானதா?
இரத்த அழுத்தம் அதிகமாக இருக்கும் போது சிறுநீரக நோய்க்கு DASH உணவுமுறை உதவியாக இருக்கலாம்; ஆனால் பொட்டாசியம் அல்லது பாஸ்பரஸ் அளவு உயர்ந்திருந்தால் அதில் மாற்றங்கள் தேவைப்படலாம். ஆரம்ப DASH-சோடியம் ஆய்வில், DASH உணவு குறைந்த சோடியத்துடன் இணைக்கப்பட்டபோது, உயர் இரத்த அழுத்தமில்லாத பெரியவர்களில் சிஸ்டாலிக் இரத்த அழுத்தம் சுமார் 7.1 mmHg குறைந்ததும், உயர் இரத்த அழுத்தம் உள்ள பெரியவர்களில் சுமார் 11.5 mmHg குறைந்ததும் காணப்பட்டது. CKD நிலை 4 அல்லது மீண்டும் மீண்டும் ஏற்படும் ஹைப்பர்கலீமியா (அதிக பொட்டாசியம்) உள்ளவர்களில், வழக்கமான அதிக-பொட்டாசியம் DASH உணவுகளை குறைந்த-பொட்டாசியம் தேர்வுகளுடன் மாற்ற வேண்டியிருக்கலாம்.
சிறுநீரக பரிசோதனை முடிவுகளுக்கு எந்த பாஸ்பரஸ் உணவுகள் மிக முக்கியமானவை?
பாஸ்பரஸ் சேர்க்கைகள் பொதுவாக பீன்ஸ், பருப்பு வகைகள் அல்லது முழு தானியங்களில் உள்ள இயற்கை பாஸ்பரஸை விட அதிகமாக முக்கியத்துவம் பெறுகின்றன; ஏனெனில் சேர்க்கை பாஸ்பரஸ் 90–100% வரை உறிஞ்சப்படலாம். இரத்தத்தில் (சீரம்) பாஸ்பரஸ் பொதுவாக 2.5–4.5 mg/dL அளவில் இருக்கும்; ஆனால் பாஸ்பரஸ் அசாதாரணமாக மாறுவதற்கு முன்பே PTH உயரலாம். CKD உள்ள நோயாளிகள், அனைத்து ஊட்டச்சத்து நிறைந்த தாவர புரதங்களையும் குறைப்பதற்கு முன், பொதியிடப்பட்ட உணவுகளில் “phos” என்ற சொல்லைக் கொண்டுள்ள பொருள் வார்த்தைகளைத் தேட வேண்டும்.
சிறுநீரக ஆய்வக முடிவுகள் எப்போது அவசரமாகக் கருதப்பட வேண்டும்?
பொட்டாசியம் 6.0 mmol/L அல்லது அதற்கு மேல் இருக்கும்போது, கிரியேட்டினின் வேகமாக உயரும்போது, சோடியம் மிகவும் குறைவாக இருக்கும்போது, CO2 கடுமையாக குறைவாக இருக்கும்போது, அல்லது மார்பு வலி, மயக்கம், குழப்பம், கடுமையான பலவீனம் அல்லது மூச்சுத்திணறல் போன்ற அறிகுறிகள் ஏற்பட்டால் சிறுநீரகத்துடன் தொடர்புடைய ஆய்வக முடிவுகள் அவசரமாக இருக்கலாம். 48 மணி நேரத்திற்குள் 0.3 mg/dL அளவுக்கு கிரியேட்டினின் உயர்வது சரியான சூழலில் திடீர் சிறுநீரக காயம் (acute kidney injury) அளவுகோல்களை பூர்த்தி செய்யலாம். முக்கியமான சிறுநீரக அல்லது மினரசாயன (electrolyte) முடிவுகளுக்கு ஒரே பதிலாக உணவு மாற்றங்களை மட்டும் பயன்படுத்தக்கூடாது.
இன்று AI இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வைப் பெறுங்கள்
உடனடி, துல்லியமான ஆய்வக பரிசோதனை பகுப்பாய்வுக்காக Kantesti-ஐ நம்பும் உலகம் முழுவதும் 2 மில்லியனுக்கும் மேற்பட்ட பயனர்களுடன் சேருங்கள். உங்கள் இரத்த பரிசோதனை முடிவுகளை பதிவேற்றி, சில வினாடிகளில் 15,000+ பயோமார்க்கர்களின் முழுமையான விளக்கத்தை பெறுங்கள்.
📚 மேற்கோள் காட்டப்பட்ட ஆராய்ச்சி வெளியீடுகள்
Klein, T., Mitchell, S., & Weber, H. (2026). மருத்துவ சரிபார்ப்பு கட்டமைப்பு v2.0 (மருத்துவ சரிபார்ப்பு பக்கம்). Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). AI இரத்த பரிசோதனை பகுப்பாய்வாளர்: 2.5M பரிசோதனைகள் பகுப்பாய்வு | உலக சுகாதார அறிக்கை 2026. Kantesti AI Medical Research.
📖 வெளிப்புற மருத்துவ குறிப்புகள்
KDIGO CKD Work Group (2024). KDIGO 2024 நீண்டகால சிறுநீரக நோய் (Chronic Kidney Disease) மதிப்பீடு மற்றும் மேலாண்மைக்கான மருத்துவ நடைமுறை வழிகாட்டி. Kidney International.
📖 தொடர்ந்து படிக்கவும்
மருத்துவ குழுவினரால் நிபுணர் மதிப்பாய்வு செய்யப்பட்ட மேலும் பல மருத்துவ வழிகாட்டிகளை ஆராயுங்கள்: கான்டெஸ்டி மருத்துவ குழு:

கொழுப்பு கல்லீரலுக்கான உணவுமுறை: ஆய்வுக் குறியீடுகளை மாற்றும் உணவுத் தேர்வுகள்
கொழுப்பு கல்லீரல் ஊட்டச்சத்து ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு: கொழுப்பு கல்லீரல் ஆய்வக போக்குகளை மேம்படுத்துவதற்கான நடைமுறை, உணவு-முன்னுரிமை வழிகாட்டி...
கட்டுரையைப் படியுங்கள் →
ஒன்றாக எடுத்துக்கொள்ளக் கூடாத கூடுதல் ஊட்டச்சத்துகள்: நேர அட்டவணை வழிகாட்டி
கூடுதல் ஊட்டச்சத்து நேரம் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு — நோயாளி நட்பு பெரும்பாலான கூடுதல் ஊட்டச்சத்து தொடர்பான பிரச்சினைகள் ஆபத்தான தொடர்புகள் அல்ல; அவை நேரம் தொடர்பான தவறுகள்...
கட்டுரையைப் படியுங்கள் →
மெக்னீசியம் கிளைசினேட் vs சிட்ரேட்: தூக்கம், மனஅழுத்தம், ஆய்வக முடிவுகள்
கூடுதல் பொருட்கள் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு: நோயாளி நட்பு கிளைசினேட் பொதுவாக தூக்கம் மற்றும் மனஅழுத்த இலக்குகளுக்கு பொருந்தும்; சிட்ரேட் தான் நடைமுறைத் தேர்வு...
கட்டுரையைப் படியுங்கள் →
கருவுறுதலுக்கான இரத்தப் பரிசோதனைகள்: இரு கூட்டாளிகளுக்கும் தேவையான ஹார்மோன்கள்
கர்ப்பத்திறன் ஹார்மோன்கள் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு ஜோடி-மையம் கர்ப்பத்திறனைச் சரிபார்க்க, கருப்பை முட்டை வெளிவருதல் (ovulation), கருப்பை இருப்பு (ovarian reserve)...
கட்டுரையைப் படியுங்கள் →
இரத்தப் பரிசோதனைகள் இதயப் பிரச்சினைகளை எவ்வாறு காட்டுகின்றன? குறியீட்டு வழிகாட்டி
இதய நோய் குறியீடுகள் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு இதய இரத்த பரிசோதனைகள் இதயத் தாக்கம், இதய செயலிழப்பு,...
கட்டுரையைப் படியுங்கள் →
எளிதில் காயம்/நீலக்கறைகள் ஏற்படுவதற்கு நான் எந்த இரத்த பரிசோதனைகளை செய்ய வேண்டும்?
எளிதில் காயம் ஏற்படும் தன்மை (Easy Bruising) தொடர்பான உறைதல் (Coagulation) ஆய்வகங்கள் 2026 புதுப்பிப்பு: நோயாளி நட்பு அறிகுறி-முதன்மை வழிகாட்டி—மருத்தர்கள் பொதுவாகச் சரிபார்க்கும் ஆய்வக வடிவங்கள்….
கட்டுரையைப் படியுங்கள் →எங்களின் அனைத்து சுகாதார வழிகாட்டிகளையும் கண்டறியுங்கள் மற்றும் AI மூலம் இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வு கருவிகள் இல் kantesti.net தமிழ் in இல்
⚕️ மருத்துவ மறுப்பு
இந்த கட்டுரை கல்வி நோக்கங்களுக்காக மட்டுமே; இது மருத்துவ ஆலோசனையாகாது. நோயறிதல் மற்றும் சிகிச்சை முடிவுகளுக்காக எப்போதும் தகுதியான சுகாதார வழங்குநரை அணுகுங்கள்.
E-E-A-T நம்பிக்கை சிக்னல்கள்
அனுபவம்
ஆய்வக விளக்க (lab interpretation) பணிச்சூழல்களின் மீது மருத்துவர் வழிநடத்தும் மருத்துவ மதிப்பாய்வு.
நிபுணத்துவம்
மருத்துவ சூழலில் உயிர்க்குறிகள் (biomarkers) எவ்வாறு நடக்கின்றன என்பதில் ஆய்வக மருத்துவத்தின் கவனம்.
அதிகாரம்
டாக்டர் தாமஸ் க்ளைன் எழுதியது; டாக்டர் சாரா மிட்செல் மற்றும் பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மதிப்பாய்வு செய்தது.
நம்பகத்தன்மை
எச்சரிக்கையை குறைக்க தெளிவான பின்தொடர்பு பாதைகளுடன் ஆதார அடிப்படையிலான விளக்கம்.