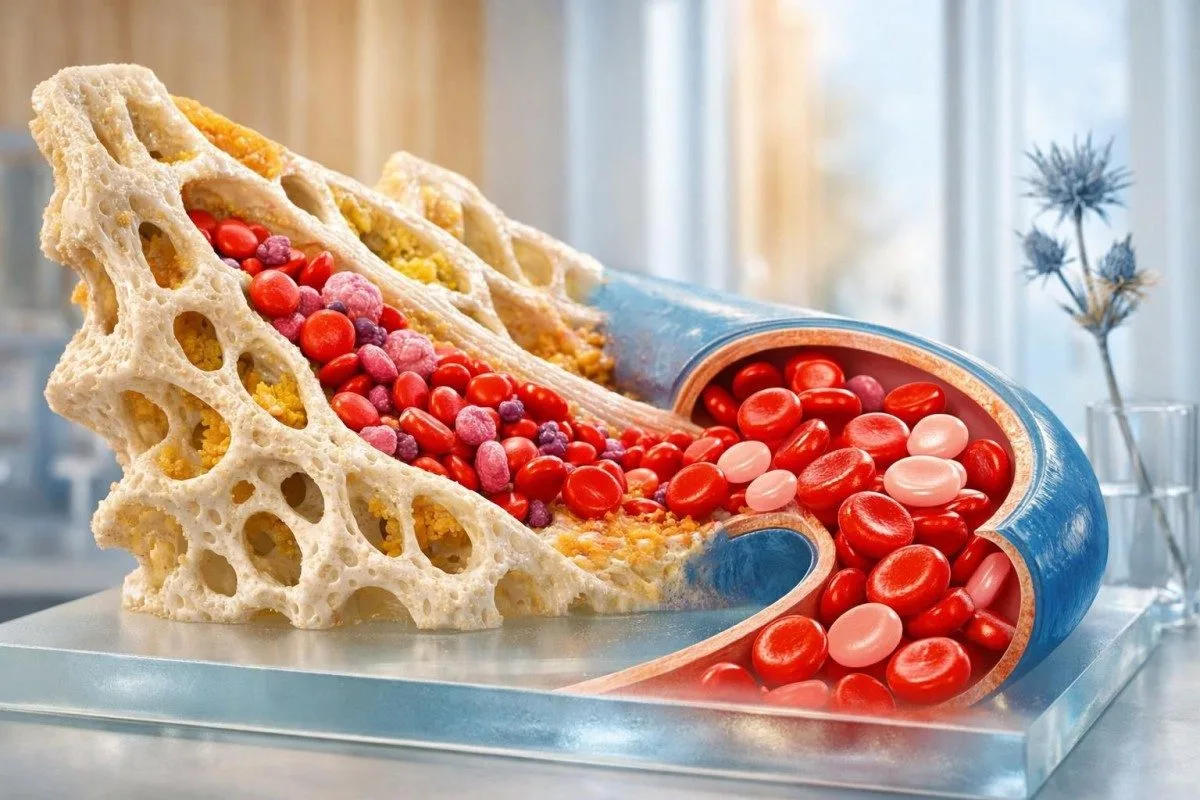
ທຸງຕ່ຳຂອງຮີໂມໂກບິນບໍ່ແມ່ນການວິນິດໄຊ. ຂໍ້ມູນທີ່ເປັນປະໂຫຍດຄື ຕົວຊີ້ວັດ CBC ທີ່ຢູ່ໃກ້ກັນ, ຄວາມໄວຂອງການປ່ຽນແປງ, ແລະ ຮູບແບບຊີ້ໄປທາງການເລືອດອອກ, ການສູນເສຍເຫຼັກ, ໂລກໄຕ, ການຂາດສານ, ຫຼື ບາງຢ່າງທີ່ຫາຍາກກວ່ານັ້ນ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ຂີດຈຳກັດທີ່ຈຳເປັນດ່ວນ ຮີໂມໂກບິນຕ່ຳກວ່າ 8 g/dL ມັກຈະຕ້ອງຕິດຕາມທາງຄລີນິກຢ່າງທັນທີ; ຕ່ຳກວ່າ 7 ກຣາມ/ດີລິດິລິດ ມັກເຂົ້າຂ່າຍສຸກເສີນ, ໂດຍສະເພາະຖ້າມີເຈັບໜ້າເອິກ, ເປັນລົມສະຫຼົບ, ຫຼື ຫາຍໃຈສັ້ນ.
- ຂໍ້ມູນຈາກ MCV MCV <80 fL ຊີ້ໄປຫາ ໂລກເລືອດຈາງແບບ microcytic, ສ່ວນໃຫຍ່ແມ່ນຂາດເຫຼັກ ຫຼື ພັນທຸກຳ thalassemia; MCV >100 fL ຊີ້ໄປຫາ B12, folate, ເຫຼົ້າ, ຕັບ, ໄທລອຍ, ຫຼື ຜົນກະທົບຈາກຢາ.
- ຂໍ້ມູນຈາກ RDW RDW ສູງກວ່າປະມານ 14.5% ເຮັດໃຫ້ຂາດເຫຼັກ, ຂາດ B12, ຂາດ folate, ຫຼື ໂລກເລືອດຈາງແບບປະສົມ ມີໂອກາດເປັນໄປໄດ້ຫຼາຍກວ່າ ພັນທຸກຳທີ່ຄົງທີ່.
- ເກນ Ferritin ເຫຼັກຟີຣິຕິນຕໍ່າກວ່າ 30 ng/mL ຊ່ວຍຢືນຢັນຢ່າງແຮງວ່າເປັນຂາດເຫຼັກໃນຜູ້ໃຫຍ່ຫຼາຍຄົນ; ສຳລັບການກວດຫາສາເຫດທາງ GI, ຫຼາຍຄລີນິກໃຊ້ <45 ng/mL ເພື່ອເພີ່ມຄວາມລະອຽດ.
- ຮູບແບບຈຳນວນ RBC ປົກກະຕິ ຫຼື ສູງ ຈຳນວນເມັດເລືອດແດງ ດ້ວຍ MCV ຕໍ່າຫຼາຍ ມັກຈະຊີ້ບອກວ່າ thalassemia trait ຫຼາຍກວ່າພາວະຂາດເຫຼັກແບບຄລາສສິກ.
- ເບາະຄຳແນະກ່ຽວກັບໝາກໄຂ່ຫຼັງ ຮີໂມໂກລບິນຕໍ່າພ້ອມກັບ MCV ປົກກະຕິ ແລະ reticulocytes ຕໍ່າ ຈະພົບເລື້ອຍຂຶ້ນເມື່ອ eGFR ຫຼຸດລົງຕ່ຳກວ່າ 60 mL/min/1.73 m².
- ຂໍ້ຄົ້ນພົບການເລືອດອອກ ອາຈົມດຳ, ປະຈຳເດືອນມາຫນັກຂຶ້ນ, ການໃຊ້ NSAID ທຸກມື້, ຫຼື ການຫຼຸດລົງຂອງຮີໂມໂກລບິນຢ່າງທັນທີຂອງ 1.5-2.0 g/dL ຄວນຮັບການກວດຫາສາເຫດການເລືອດອອກ ເຖິງວ່າທ່ານຮູ້ສຶກພຽງແຕ່ເມື່ອຍເລັກນ້ອຍ.
- ຄວາມໄວໃນການຟື້ນຕົວ ຫຼັງຈາກແກ້ໄຂສາເຫດແລ້ວ ແລະເຫຼັກຖືກດູດຊຶມ, ຮີໂມໂກລບິນມັກຈະເພີ່ມຂຶ້ນປະມານ 1 g/dL ທຸກ 2-3 ອາທິດ, ແຕ່ການອັກເສບ ຫຼື ການເລືອດອອກຢ່າງຕໍ່ເນື່ອງ ຈະຊ້າລົງ.
ຜົນຮີໂມໂກບິນຕ່ຳ ມັກຈະໝາຍຄວາມວ່າຫຍັງໃນຕອນນີ້
A hemoglobin ຕ່ຳ ຜົນນີ້ໝາຍຄວາມວ່າ ເລືອດຂອງທ່ານກຳລັງບັນທຸກອົກຊີເຈນໜ້ອຍກວ່າທີ່ຄາດໄວ້. ກໍລະນີຕິດຕາມສ່ວນໃຫຍ່ມາຈາກ ຂາດເຫຼັກ, ການເລືອດອອກທາງປະຈຳເດືອນ ຫຼື ທາງລຳໄສ້, ໂລກໄຕເຮື້ອຮັງຊໍາເຮື້ອ, ການອັກເສບ, ຂາດ B12 ຫຼື folate, ພາວະ macrocytosis ທີ່ກ່ຽວຂ້ອງກັບເຫຼົ້າ, ຫຼື ລັກສະນະທີ່ສືບທອດເຊັ່ນ thalassemia; ຂັ້ນຕໍ່ໄປແມ່ນອ່ານ CBC ທີ່ເຫຼືອ ບໍ່ແມ່ນເບິ່ງສັນຍານນັ້ນຢ່າງດຽວ.

ເມື່ອຂ້ອຍ, Thomas Klein, MD, ກວດກາ CBC, ຂ້ອຍຖາມກ່ອນວ່າຄ່າຕໍ່ານັ້ນແມ່ນຢູ່ແບບດຽວ ຫຼືວ່າ hematocrit, MCV, ຈຳນວນເມັດເລືອດແດງ, platelets, ແລະ ເມັດເລືອດຂາວ ກໍປ່ຽນໄປດ້ວຍ. ສັນຍານຕໍ່າອ່ອນໆອັນດຽວສາມາດຊີ້ແຈງໄດ້ໄວ, ແຕ່ຮູບແບບທີ່ກວ້າງກວ່າມັກຕ້ອງການຫຼາຍກວ່າການປອບໃຈ; ຖ້າທ່ານຢາກໄດ້ການກວດຄັ້ງທຳອິດແບບເປັນລະບົບ, Kantesti AI ສາມາດຈັດຮຽງ CBC ໄດ້ໃນວິທີດຽວກັບທີ່ພວກເຮົາເຮັດໃນຄລີນິກ, ແລະຂອງພວກເຮົາ critical value guide ສະແດງວ່າເມື່ອໃດທີ່ຄ່າໜຶ່ງບໍ່ແມ່ນຄ່າທົ່ວໄປອີກຕໍ່ໄປ.
ຄວາມໄວຂອງການປ່ຽນແປງ ມີຄວາມສຳຄັນພໍໆກັບຄ່າ. ນັບແຕ່ ເມສາ 23, 2026, ຮີໂມໂກລບິນຂອງ 11.8 g/dL ທີ່ຄົງທີ່ມາ 5 ປີ ແມ່ນບັນຫາທາງຄລີນິກທີ່ຕ່າງຈາກການຫຼຸດລົງຈາກ 14.4 ເປັນ 11.8 g/dL ໃນ 3 ເດືອນ, ແລະໃນການວິເຄາະຂອງພວກເຮົາທີ່ມີຫຼາຍກວ່າ 2 ລ້ານ ອັບໂຫຼດລາຍງານ, ການຫຼຸດລົງຢ່າງກະທັນຫັນມັກຈະພົບເຫັນການເລືອດອອກ, ການອັກເສບ, ໂລກຂອງໄຕ, ຫຼື ການຂາດທີ່ໃໝ່ ໄດ້ຫຼາຍກວ່າການອ່ອນໆທີ່ຄົງທີ່ມາດົນ.
ແລະ ຮີໂມໂກບລິນຕໍ່າບໍ່ໄດ້ໝາຍຄວາມວ່າທາດເຫຼັກຕໍ່າສະເໝີ. ຖ້າ ຈຳນວນເມັດເລືອດຂາວ ແລະ ເມັດເລືອດ ກໍ່ຕໍ່າດ້ວຍ, ຂ້ອຍຈະຂະຫຍາຍມຸມເບິ່ງໄວຂຶ້ນ ເພາະການກົດກະດູກໄຂກະດູກ, ຜົນຈາກຢາ, ໂລກໄວຣັດ, ໂລກພູມຄຸ້ມກັນເອງ, ຫຼື ຄວາມຜິດປົກກະຕິດ້ານພະຍາດເລືອດ ກາຍເປັນໄປໄດ້ຫຼາຍກວ່າ; ຖ້າເສັ້ນຈຸລັງອື່ນໆນັ້ນປົກກະຕິ, ສາເຫດມັກຈະກ່ຽວຂ້ອງກັບອາຫານ, ໄຕ, ການອັກເສບ, ຫຼື ການເສຍເລືອດ.
ຕ່ຳແຄ່ໃດ ແລະ ເມື່ອໃດຈຶ່ງຕ້ອງຕິດຕາມໄວກວ່າ
ຮີໂມໂກບລິນຕໍ່າຕ້ອງການຕິດຕາມໄວຂຶ້ນ ເມື່ອຄ່າຊັດເຈນວ່າຕໍ່າກວ່າຄ່າພື້ນຖານ ຫຼື ອາການບໍ່ສົມສ່ວນກັບຄ່າ. ໃນຜູ້ໃຫຍ່, ເຮໂມໂກບິນຕ່ຳກວ່າ 8 g/dL ມັກຈະຄວນໄດ້ຮັບການເບິ່ງແຍງທາງຄລີນິກໃນມື້ດຽວກັນ, ໃນຂະນະທີ່ ຕໍ່າກວ່າ 7 g/dL ມັກຈະເຂົ້າໄປສູ່ການຕັດສິນໃຈລະດັບສຸກເສີນ ຫຼື ລະດັບໂຮງໝໍ ແມ່ນແຕ່ກ່ອນຈະຮູ້ສາເຫດທີ່ແນ່ນອນ.

ໄດ້ ຊ່ວງຄ່າປົກກະຕິຂອງເຮໂມໂກບິນ ບໍ່ແມ່ນຕົວເລກສາກົນທີ່ຕາຍຕົວ. ອົງການອະນາໄມໂລກ ກຳນົດວ່າ ພາວະເລືອດຈາງ ແມ່ນຮີໂມໂກບລິນຕໍ່າກວ່າ 13.0 g/dL ສຳລັບຜູ້ຊາຍ, ຕໍ່າກວ່າ 12.0 g/dL ໃນຜູ້ຍິງທີ່ບໍ່ຖືພາ, ແລະ ລຸ່ມລົງຈາກ 11.0 g/dL ໃນການຖືພາ (World Health Organization, 2011), ແຕ່ບາງຫ້ອງທົດລອງໃນເອີຣົບໃຊ້ຂອບຕ່ຳທີ່ແຕກຕ່າງກັນເລັກນ້ອຍ ແລະ ລະດັບຄວາມສູງ, ການສູບຢາ, ອາຍຸ, ແລະ ການຖືພາ ສາມາດປ່ຽນການຕີຄວາມໝາຍໄດ້ໂດຍ 0.2-0.8 g/dL.
ອາການສາມາດມີນ້ຳໜັກກວ່າສັນຍານໃນການທົດລອງ. ຂ້ອຍກັງວົນຫຼາຍກວ່າ 9.1 g/dL ໃນຄົນເຈັບທີ່ມີໂລກຫົວໃຈເສັ້ນເລືອດຫົວໃຈ (coronary disease) ແລະມີອາການຫາຍໃຈບໍ່ອີ່ມໃໝ່ ກວ່າ 10.7 g/dL ໃນຄົນໜຸ່ມທີ່ຮູ້ສຶກດີ ແລະ ມີຄ່າຮີໂມໂກບລິນຄ້າຍຄືກັນມາເປັນເວລາຫຼາຍປີ, ໃນຂະນະທີ່ ການເປັນລົມສະຫຼົບ, ເຈັບໜ້າເອິກ, ຫາຍໃຈສັ້ນໃນຂະນະພັກ, ອາຈົມດຳ, ຫຼື ອັດຕາການເຕັ້ນຂອງຫົວໃຈສູງກວ່າ 100 ຍູ້ໃຫ້ທັງໝົດຂອງກໍລະນີເຂົ້າໄປສູ່ທາງດ່ວນກວ່າ.
ນີ້ແມ່ນຂໍ້ລະອຽດທີ່ຄົນເຈັບບໍ່ຄ່ອຍໄດ້ຍິນ: ການເລືອດອອກຢ່າງຉຸດທັນທີ ອາດບໍ່ສະແດງການຫຼຸດລົງຂອງຮີໂມໂກບລິນເຕັມທີ່ທັນທີ ເພາະການປັບສົມດຸນຂອງ plasma ຕ້ອງໃຊ້ເວລາ, ມັກຫຼາຍຊົ່ວໂມງ. ການໃຫ້ນ້ຳເຂົ້າເກີນ (overhydration) ກໍ່ສາມາດເຮັດໃຫ້ຮີໂມໂກບລິນເບິ່ງຕໍ່າກວ່າປົກກະຕິ, ເຊິ່ງເປັນເຫດຜົນທີ່ Kantesti AI ອ່ານຄວາມຮຸນແຮງໂດຍທຽບກັບອາການ, CBC ກ່ອນໜ້າ, ແລະ ໄລຍະເວລາຂອງຫ້ອງທົດລອງທີ່ລາຍງານ ແທນທີ່ຈະໃຊ້ສັນຍານດຽວທີ່ຖືກຂີດຄ່າ; ວິທີການຂອງພວກເຮົາຖືກອະທິບາຍໄວ້ໃນ 0.5-1.0 g/dL lower than usual, which is one reason Kantesti AI reads severity against symptoms, prior CBCs, and the reporting lab's interval rather than one isolated flag; our methodology is outlined in ການກວດສອບທາງການແພດ.
ຕົວຊີ້ວັດ CBC ອັນໃດສຳຄັນທີ່ສຸດນອກເໜືອຈາກຮີໂມໂກບິນ
ວິທີທີ່ໄວທີ່ສຸດໃນການຈຳແນກສາເຫດຂອງ hemoglobin ຕ່ຳ ແມ່ນການອ່ານ MCV, RDW, ຈຳນວນເມັດເລືອດແດງ, PLT, ແລະ reticulocytes ຄຽງຄູ່ກັນ. ຕົວຊີ້ບອກທີ່ຢູ່ໃກ້ກັນເຫຼົ່ານີ້ມັກຈະບອກທ່ານວ່າບັນຫາແມ່ນເມັດເລືອດນ້ອຍ, ເມັດເລືອດໃຫຍ່, ຂະໜາດປົນກັນ, ການເສຍເລືອດ, ການຜະລິດຕ່ຳ, ຫຼື ຮູບແບບທີ່ສືບທອດມາພາຍໃນ 30 ວິນາທີ.

MCV ບອກຂະໜາດຂອງເມັດ, ແລະນັ້ນແມ່ນຈຸດແຍກສາຂາທຳອິດ. MCV ຕ່ຳກວ່າ 80 fL ຊີ້ໄປທາງ microcytosis, 80-100 ຟລໍຣີນ ແມ່ນ normocytic, ແລະ ສູງກວ່າ 100 fL ແມ່ນ macrocytic; ຖ້າທ່ານຕ້ອງການທົບທວນຢ່າງເລິກກວ່າ, ພວກເຮົາ ຄູ່ມື MCV ອະທິບາຍວ່າການປ່ຽນຂະໜາດເມັດມັກໝາຍເຖິງຫຍັງ.
RDW ບອກວ່າຂະໜາດເມັດປົນກັນຫຼາຍປານໃດ. ການ RDW ສູງກວ່າປະມານ 14.5% ຊຸກຍູ້ຂ້ອຍໄປທາງຂາດເຫຼັກ, ຂາດ B12, ຂາດ folate, ການເສຍເລືອດຫຼ້າສຸດ, ຫຼື ການຟື້ນຕົວຫຼັງການຮັກສາ, ໃນຂະນະທີ່ RDW ປົກກະຕິພ້ອມກັບ MCV ຕ່ຳ ສາມາດເຂົ້າກັບຮູບແບບທີ່ສືບທອດມາດົນນານ; ຂອງພວກເຮົາ ການອະທິບາຍ RDW ຄອບຄຸມວ່າເປັນເຫດໃດຕົວເລກນັ້ນຈຶ່ງຖືກພາດເລື້ອຍຫຼາຍ.
ໄດ້ ຈຳນວນເມັດເລືອດແດງ ເປັນປະໂຫຍດຢ່າງພິເສດເມື່ອ MCV ຕ່ຳ. ຖ້າ hemoglobin ຕ່ຳ ພ້ອມກັບ ຈຳນວນ RBC ສູງກວ່າປະມານ 5.0 x10^12/L ແລະ MCV ໃນ ຊ່ວງ 60s ຫຼືຕ່ຳ 70s ເຮັດໃຫ້ເປັນໄປໄດ້ວ່າ thalassemia trait ມີໂອກາດຫຼາຍກວ່າຂາດເຫຼັກທີ່ຊັດເຈນ; ໃນຂະນະທີ່ RBC ຈຳນວນຕ່ຳກວ່າ ຈະເໝາະກັບການຜະລິດຕ່ຳຫຼາຍກວ່າ; ຂອງພວກເຮົາ ຄູ່ມືຈຳນວນເມັດເລືອດແດງ ເຈາະລົງໄປໃນຮູບແບບນັ້ນໃນລາຍລະອຽດຫຼາຍຂຶ້ນ.
ເກັດເລືອດ (platelets) ແລະ ເຣຕິຄູໂລໄຊດ (reticulocytes) ເພີ່ມຊັ້ນທີສອງ. ເກັດເລືອດສູງກວ່າ 450 x10^9/L ອາດຈະພົບຄຽງກັບການຂາດເຫຼັກ ຫຼື ການເສຍເລືອດ, ໃນຂະນະທີ່ເກັດເລືອດຕໍ່າ ຫຼື ເມັດເລືອດຂາວຕໍ່າພ້ອມກັບໂລຫິດ (anemia) ຈະເຮັດໃຫ້ຄວາມກັງວົນຂະຫຍາຍໄປສູ່ກະດູກໄຂກະດູກ (marrow) ຫຼື ພະຍາດທົ່ວລະບົບ; ແລະ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ຮູບແບບທັງໝົດນັ້ນຖືກປະເມີນຮ່ວມກັນ ບໍ່ແມ່ນແຍກເປັນສັນຍານທີ່ບໍ່ກ່ຽວກັນ.
ຮີໂມໂກບິນຕ່ຳພ້ອມກັບ MCV ຕ່ຳ: ເຫຼັກສູນເສຍ ຫຼື ຢ່າງອື່ນ?
ເຮໂມໂກລບິນຕໍ່າພ້ອມກັບ MCV ຕ່ຳ ມັກຈະໝາຍເຖິງ ການຂາດເຫຼັກ, ແຕ່ບໍ່ແມ່ນສະເໝີໄປ. ທາງເລືອກຫຼັກແມ່ນ ພາວະທາລາສຊີເມຍ (thalassemia trait), ໂລຫິດຈາກການອັກເສບຊໍາເຮື້ອ (anemia of chronic inflammation), ການຂາດແບບປະສົມ (mixed deficiency), ຂະບວນການ sideroblastic, ແລະ ພົບໜ້ອຍຫຼາຍຄື ການສัมຜັດຕະກົ່ວນຳ (lead exposure) ໃນຜູ້ໃຫຍ່.

ສຳລັບການນຳໃຊ້ໃນຊີວິດປະຈຳວັນ, ferritin ແມ່ນການກວດທີ່ເປັນຫຼັກ (anchor). Ferritin ຕໍ່າກວ່າ 30 ng/mL ຊະນະຢ່າງແຮງສະໜັບສະໜູນການຂາດເຫຼັກໃນຜູ້ໃຫຍ່ຫຼາຍຄົນ, ແຕ່ການອັກເສບສາມາດເພີ່ມ ferritin ຢ່າງປອມ ແລະ ປິດບັງຄັງເຫຼັກທີ່ຖືກຂາດ ຈົນກວ່າຄ່າຈະຕົກລົງຕໍ່າກວ່າປະມານ 100 ng/mL; ສະພາບທາງສະຫຼຸບນີ້ຖືກອະທິບາຍຢ່າງດີໂດຍ Camaschella ໃນ New England Journal of Medicine (Camaschella, 2015), ແລະ ລຳດັບການກວດໂລຫິດຈາກການຂາດເຫຼັກຂອງພວກເຮົາ ສະແດງວ່າຕົວຊີ້ວັດໃດມັກຈະປ່ຽນກ່ອນ. shows which markers usually change first.
ມີອີກມຸມໜຶ່ງທີ່ຜົນການຄົ້ນຫາສ່ວນໃຫຍ່ຂ້າມໄປ: ການ AGA ໃຊ້ຈຸດຕັດ (cutoff) ferritin ທີ່ 45 ng/mL ເມື່ອປະເມີນໂລຫິດຈາກການຂາດເຫຼັກສຳລັບສາເຫດທາງລຳໄສ້-ກະເພາະ (gastrointestinal), ເພາະວ່າຄວາມສາມາດກວດພົບ (sensitivity) ມີຄວາມສຳຄັນກວ່າເມື່ອທ່ານກຳລັງຕັດສິນວ່າການເສຍເລືອດຖືກພາດບໍ (Ko et al., 2020). ນັ້ນແມ່ນເຫດຜົນທີ່ຄົນເຈັບທີ່ມີ hemoglobin 10.9 g/dL, MCV 74 fL, ແລະ ferritin 28 ng/mL ບໍ່ແມ່ນ 'ປົກກະຕິແບບກຳກວມ' ໃນແງ່ປະຕິບັດ; ນັ້ນແມ່ນຮູບແບບດຽວກັນທີ່ພວກເຮົາອະທິບາຍໃນ ໄລຍະເລີ່ມເສຍເຫຼັກຕົ້ນໆ ທີ່ມີເຮໂມໂກລບິນປົກກະຕິ, ແຕ່ຊ້າກວ່າໃນລຳດັບ.
Thalassemia trait ມີຄວາມຮູ້ສຶກຕ່າງອອກ. ຂ້ອຍເລີ່ມຄິດເຖິງມັນເມື່ອ MCV ຕໍ່າກວ່າທີ່ຄວນຢ່າງບໍ່ສົມສ່ວນ, ໂລຫິດພຽງແຕ່ອ່ອນໆ, ຂອງ ຈຳນວນ RBC ຍັງຢູ່ໃນລະດັບປົກກະຕິ ຫຼື ສູງ, ແລະ RDW ບໍ່ສູງຫຼາຍ; ໃນສະພາບນັ້ນ, ສັ່ງກວດການກະຈາຍເຫຼັກ (iron studies) ກ່ອນເລີ່ມເສີມ, ແລະ ອ່ານ TIBC ແລະຄວາມອີ່ມຕົວຂອງ transferrin ບໍ່ແມ່ນແຕ່ເຫຼົ່ານີ້ກັບ serum iron ຢ່າງດຽວຂອງພວກເຮົາ TIBC ແລະ saturation ຊ່ວຍໃຫ້ເລື່ອງເຫຼັກຊັດເຈນຂຶ້ນຫຼາຍ..
ເບາະແນວທີ່ເປັນປະໂຫຍດຈາກຄລີນິກ: MCV ຕໍ່າຫຼາຍກວ່າ 70 fL ໃນຜູ້ໃຫຍ່ ບໍ່ຄ່ອຍມາຈາກພາວະເລືອດຈາງຂອງໂລກຊໍາເຮື້ອ (anemia of chronic disease) ພຽງຢ່າງດຽວ. ຖ້າ platelets ສູງ, ferritin ຕໍ່າ, ປະຈຳເດືອນຫຼາຍ, ຫຼືມີປະຫວັດການໃຊ້ NSAIDs, ຂ້ອຍຈະຕິດຕາມການສູນເສຍທາດເຫຼັກກ່ອນ ແລະຄ່ອຍກັງວົນກ່ຽວກັບ “zebras” ທີ່ສະຫຼາດພາຍຫຼັງ.
ຮູບແບບຢ່າງໄວທີ່ຂ້ອຍໃຊ້ຢູ່ຂ້າງຕຽງຄົນເຈັບ ເພື່ອຊ່ວຍ
ໄດ້ ດັດຊະນີ Mentzer ແມ່ນ MCV ຫານດ້ວຍຈຳນວນ RBC. ຄ່າ ຕ່ຳກວ່າ 13 ມີແນວໂນ້ມໄປທາງທາງ thalassemia trait ແລະ ສູງກວ່າ 13 ອຽງໄປທາງຂາດເຫຼັກ, ແຕ່ຈາກປະສົບການຂອງຂ້ອຍ ມັນເປັນຂໍ້ບອກ ບໍ່ແມ່ນຄຳຕັດສິນ, ໂດຍສະເພາະເມື່ອຂາດເຫຼັກ ແລະ thalassemia ຢູ່ຮ່ວມກັນ.
ຮີໂມໂກບິນຕ່ຳພ້ອມກັບ MCV ປົກກະຕິ: ຮູບແບບທີ່ຫຼາຍຄົນມັກພາດ
A MCV ປົກກະຕິ ບໍ່ໄດ້ໝາຍວ່າເລືອດຈາງຈະບໍ່ສຳຄັນ. ເລືອດຈາງຊະນິດ normocytic ທີ່ຮີ່ຕໍ່າ ມັກຈະຊີ້ໄປທີ່ ໂລກໄຕເສື່ອມຊໍາເຮື້ອ, ການອັກເສບ, ການເລືອດອອກໃໝ່ໆ, hemolysis, ຂາດເຫຼັກໄລຍະເລີ່ມ, ຫຼືການຂາດແບບປະສົມທີ່ຫັກລ້າງກັນເອງ.

ໂລກຂອງໄຕເປັນສາເຫດທີ່ມັກຖືກພາດ ເພາະບັນຫາບໍ່ແມ່ນການສູນເສຍເລືອດ ແຕ່ແມ່ນ ສັນຍານຂອງ erythropoietin ຕໍ່າ. ເມື່ອເລືອດຈາງ eGFR ຫຼຸດລົງຕ່ຳກວ່າ 60 mL/min/1.73 m², ມັກພົບຫຼາຍຂຶ້ນ, ແລະມັກພົບຫຼາຍເປັນພິເສດຢູ່ຕ່ຳກວ່າ 30; ຖ້າຄວາມເປັນໄປໄດ້ນັ້ນຢູ່ໃນລາຍຊື່ຂອງທ່ານ, ທົບທວນຮູບແບບໄຕທີ່ກວ້າງກວ່າດ້ວຍ ຂໍ້ບອກການກວດເລືອດຂອງໄຕ.
ການອັກເສບ ເຮັດໃຫ້ເກີດການຜະລິດຕໍ່າອີກຮູບແບບໜຶ່ງ. Ferritin ອາດຈະປົກກະຕິ ຫຼືສູງ ເພາະທາດເຫຼັກຖືກກັກໄວ້ ແທນທີ່ຈະນຳໄປໃຊ້ໄດ້ດີ, ໃນຂະນະທີ່ ຄວາມອີ່ມຕົວຂອງ transferrin ຕ່ຳກວ່າ 20% ແລະການຕອບສະໜອງ reticulocyte ຕໍ່າ ຫຼືປົກກະຕິແບບບໍ່ເໝາະສົມ ກໍຍັງບອກທ່ານວ່າ marrow ບໍ່ໄດ້ຮັບສິ່ງທີ່ຕ້ອງການ; ຂ້ອຍເຫັນສິ່ງນີ້ຫຼັງຈາກການຕິດເຊື້ອ, ໃນໂລກພູມຄຸ້ມກັນຕົນເອງ, ໃນການອັກເສບທີ່ກ່ຽວຂ້ອງກັບຄວາມອ້ວນ, ແລະໃນການດູແລມະເຮັງ.
ການເລືອດອອກໃໝ່ໆ ແລະ hemolysis ກໍສາມາດເບິ່ງເປັນ normocytic ໃນເບື້ອງຕົ້ນໄດ້. A ຈຳນວນ reticulocyte ສູງກວ່າປະມານ 2%, ບິດຕົວ bilirubin ທາງອ້ອມສູງຂຶ້ນ, LDH ສູງ, ປັດສະວະຊ້ຳຂຶ້ນ, ຫຼືມີອາການເຫຼືອງໃໝ່ ຈະປ່ຽນແນວເລື່ອງໄປທາງການທຳລາຍ ຫຼືການຟື້ນຕົວຫຼັງການສູນເສຍ ຫຼາຍກວ່າການຂາດເຫຼັກຢ່າງງ່າຍໆ.
ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ບໍລິບົດສຳຄັນກວ່າຕົວເລກ. ການຂາດເຫຼັກປະສົມກັບການຂາດ B12 ສາມາດສ້າງ MCV ທີ່ເບິ່ງປົກກະຕິແບບຫຼອກຕາ, ແລະຄົນເຈັບທີ່ມີ hemoglobin 11.2 g/dL, MCV 89 fL, ferritin 14 ng/mL, ແລະ B12 220 pg/mL ຍັງມີເລື່ອງຂາດແຄນທີ່ເປັນຈິງ ເຖິງແມ່ນຂະໜາດຂອງເມັດເລືອດຈະເບິ່ງປົກກະຕິ.
ຮີໂມໂກບິນຕ່ຳພ້ອມກັບ MCV ສູງ: B12, ເຫຼົ້າ, ຢາ, ຫຼື ໄຂກະດູກ?
ເຮໂມໂກລບິນຕໍ່າພ້ອມກັບ MCV ສູງກວ່າ 100 fL ມັກຈະມາຈາກ ຂາດວິຕາມິນ B12, ຂາດຟອເລດ, ການສຳຜັດເຫຼົ້າ, ໂລກຕັບ, ພາວະໄທລອຍຕ່ຳ, ຫຼືຜົນກະທົບຈາກຢາ. ເມື່ອ MCV ສູງຂຶ້ນເກີນ 115 fL ຫຼືເສັ້ນສາຍເມັດເລືອດອື່ນໆກໍຕົກລົງດ້ວຍ, ໂລກຂອງໄຂກະດູກຈະຂຶ້ນມາຢູ່ໃນລາຍຊື່ສູງກວ່າ.

ການຂາດ B12 ເປັນເລື່ອງທີ່ພົບໄດ້ບໍ່ຍາກ, ຖືກຮູ້ຈັກບໍ່ພໍ, ແລະມັກມີອາການກ່ອນທີ່ອານີເມຍຈະເບິ່ງຮ້າຍແຮງ. Serum B12 ຕ່ຳກວ່າ 200 pg/mL ສະໜັບສະໜູນການຂາດແຄນ, 200-350 pg/mL ເປັນເຂດສີເທົາທີ່ methylmalonic acid ຫຼື homocysteine ຊ່ວຍ, ແລະຂອງພວກເຮົາ ຄູ່ມືການກວດວິຕາມິນ B12 ອະທິບາຍວ່າ ຕີນຊາ, ລີ້ນເຈັບ, ຄວາມຈຳມົວ, ແລະການປ່ຽນແປງດ້ານການຊົງຕົວ ສາມາດມີຄວາມສຳຄັນໄດ້ ເຖິງເມື່ອ hemoglobin ຕ່ຳພຽງແຕ່ເລັກນ້ອຍ.
ເຫຼົ້າບໍ່ຈຳເປັນຕ້ອງຮ້າຍແຮງ ຫຼືດື່ມທຸກມື້ ເພື່ອເຮັດໃຫ້ MCV ສູງຂຶ້ນ. ຂ້ອຍເຫັນປະຈຳວ່າຄົນດື່ມແຕ່ວັນສຸດອາທິດມີ MCV 101-103 fL, hemoglobin ໃນ ຊ່ວງ 11-13 g/dL , ແລະມີການປ່ຽນແປງຂອງ enzyme ພຽງແຕ່ເລັກນ້ອຍ—ນັ້ນແຫຼະຈຶ່ງເປັນເຫດທີ່ຂ້ອຍທົບທວນຮູບແບບຕັບທັງໝົດ ແທນທີ່ຈະໄລ່ຟອເລດກ່ອນ; ຂອງພວກເຮົາ ຮູບແບບການກວດການເຮັດວຽກຂອງຕັບ ຊ່ວຍແຍກອອກຈາກກັນ.
ຢາສາມາດຍູ້ໃຫ້ MCV ສູງຂຶ້ນໄດ້ຢ່າງງຽບໆ. Hydroxyurea, methotrexate, zidovudine, valproate, ແລະຢາເຄມີບາງຊະນິດ ເປັນຄົນກໍ່ກວນຊ້ຳໆ, ແລະ proton pump inhibitors ຫຼື metformin ສາມາດສ້າງຜົນກະທົບທາງອ້ອມໃນໄລຍະເວລາ ໂດຍເຮັດໃຫ້ການດູດຊຶມ B12 ແຍ່ລົງ.
ຖ້າ ຖ້າ MCV ສູງກວ່າ 115 fL, ການປ້າຍສະເລີຍ (smear) ຜິດປົກກະຕິຢ່າງແຈ້ງ, ຫຼື hemoglobin ຕ່ຳມາພ້ອມກັບ WBC ຕ່ຳ ຫຼື PLT ຕ່ຳ, ຂ້ອຍຢຸດຄິດວ່າການຂາດສານອາຫານແມ່ນເລື່ອງທັງໝົດ. ຮູບແບບນັ້ນບໍ່ແມ່ນຫຼັກຖານຢືນຢັນຂອງໂລກໄຂກະດູກ, ແຕ່ມັນພຽງພໍທີ່ຈະຄວນໃຫ້ທ່ານແພດທີ່ຊຳນານກວດໄວຂຶ້ນ ແລະ ບາງເທື່ອກໍຕ້ອງຂໍຄຳເຫັນຈາກຫມໍອາຍຸວິທະຍາ (hematology).
ເມື່ອການເລືອດອອກແມ່ນສາເຫດ — ແລະ ເມື່ອມັນຖືກຊ່ອນໄວ້
ການເລືອດອອກແມ່ນສາເຫດທົ່ວໄປຂອງ hemoglobin ຕ່ຳ, ແຕ່ມັນມັກ ເປັນການເລືອດອອກທີ່ບໍ່ຊັດເຈນ (occult) ຫຼາຍກວ່າຈະເຫັນໄດ້ຊັດ. ແຫຼ່ງທີ່ພາດບໍ່ໄດ້ຄື ການເລືອດອອກຫນັກໃນຮອບເດືອນ, ການເສຍເລືອດທາງລຳໄສ້ຈາກແຜ (ulcers) ຫຼືບາດແຜທີ່ລຳໄສ້ໃຫຍ່ (colon lesions), ການໃຊ້ NSAIDs, anticoagulants, ແລະການເສຍເລືອດຫຼັງຄອດ (postpartum) ທີ່ບໍ່ໄດ້ຖືກແກ້ໄຂຢ່າງສົມບູນ.

ປະຈຳເດືອນທີ່ອອກຫຼາຍມັກຖືກລາຍງານໜ້ອຍເກີນໄປ ເພາະຄົນມັກປັບໃຫ້ເປັນປົກກະຕິ. ການເລືອດອອກ ດົນກວ່າ, 7 ມື້ 1-2 ຊົ່ວໂມງ, ຊຸ່ມແຜ່ນຮອງ ຫຼື tampon ທຸກ ຊົ່ວໂມງ, ຜ່ານກ້ອນເລືອດທີ່ໃຫຍ່ປະມານ.
2.5 ຊມ. , ຫຼືຕ້ອງໃຊ້ທັງແຜ່ນຮອງ ແລະ tampon ບໍ່ແມ່ນພຽງ “ຮອບເດືອນທີ່ຍາກ” ເທົ່ານັ້ນ ເມື່ອ hemoglobin ກຳລັງຫຼຸດລົງ. ການເສຍເລືອດຈາກລຳໄສ້ (Gastrointestinal) ມັກຈະງຽບກວ່າ.
ອາຈົມສີດຳ, ອາຈົມສີ maroon, ການຕິດຢາກົດກະເພາະໃໝ່ (reflux) ທຸກມື້, ການກິນ ibuprofen ຫຼື naproxen ທຸກມື້, ການຫຼຸດນ້ຳໜັດບໍ່ມີສາເຫດ, ຫຼື ອາຍຸເກີນ 50 ປີ ໂລກ celiac ທັງໝົດລ້ວນແຕ່ເພີ່ມໂອກາດ, ແລະ ຄຳແນະນຳຂອງ AGA ສະໜັບສະໜູນໃຫ້ກວດດ້ວຍການส่องกล້ອງ (endoscopic evaluation) ໃນຜູ້ຊາຍ ແລະ ຜູ້ຍິງຫຼັງໝົດປະຈຳເດືອນ ທີ່ມີພາວະເລືອດຈາງຈາກຂາດເຫຼັກ (iron deficiency anemia) ຫຼາຍກວ່າການຄາດເດົາຊ້ຳໆ (Ko et al., 2020). ການກວດອາຈົມ (stool test) ຊ່ວຍໄດ້, ແຕ່ຂ້ອຍບໍ່ຄວນເຊື່ອເກີນໄປກັບຜົນລົບພຽງຄັ້ງດຽວ. ການເລືອດອອກອາດບໍ່ແນ່ນອນ (intermittent), ແລະ ສາມາດເຮັດໃຫ້ເກີດຂາດເຫຼັກ ໂດຍບໍ່ມີການເລືອດອອກເລີຍ ຜ່ານການກົດຂັດການດູດຊຶມ (impairing absorption), ນີ້ແມ່ນເຫດທີ່ຮູບແບບຂາດເຫຼັກທີ່ບໍ່ມີສາເຫດຊັດເຈນ ມັກຈະຄວນໄດ້ຮັບການ.
ກວດທົບທວນການກວດເລືອດຂອງ celiac.
ສາເຫດທົ່ວໄປທີ່ບໍ່ແມ່ນການເລືອດອອກ ທີ່ຄົນເຈັບມັກບໍ່ຄ່ອຍສົງໄສ
ຄຽງຄູ່ກັບປະຫວັດທາງ GI. ອີກຈຸດໜຶ່ງທີ່ລະອຽດ: ຢາຕ້ານການເກາະຕົວຂອງເລືອດ (anticoagulants) ບໍ່ໄດ້ສ້າງອານີເມຍ (anemia) ຂຶ້ນມາແບບປິດປັດດ້ວຍຄວາມມະຫັດ, ແຕ່ມັນສາມາດປ່ຽນການເລືອດອອກນ້ອຍໆທີ່ບໍ່ເຫັນ ໃຫ້ກາຍເປັນການເລືອດອອກທີ່ໃຫຍ່ຂຶ້ນ. ຖ້າ hemoglobin ຄ່ອຍໆຫຼຸດລົງ ແລະ ມີອາການຊ້ຳບໍລິເວນ (bruising), ເລືອດກຳເລືອດຈາກດັງ (nosebleeds), ອາຈົມສີດຳ, ຫຼື ສີປັດສະວະປ່ຽນແປງ, ຂ້ອຍຈະໃຫ້ຄວາມສຳຄັນກັບລາຍຊື່ຢາຢ່າງຫຼາຍ. ບໍ່ແມ່ນ hemoglobin ຕ່ຳທັງໝົດຈະມາຈາກການເລືອດອອກ.

ແມ່ນຄຳອະທິບາຍທີ່ບໍ່ໄດ້ມາຈາກການເລືອດອອກ ທີ່ພົບໄດ້ບໍ່ໜ້ອຍ ແລະ ຜູ້ປ່ວຍມັກບໍ່ໄດ້ເຊື່ອມໂຍງມັນເຂົ້າກັບສັນຍານໃນ CBC. ພາວະທີ່ບໍ່ໄດ້ມາຈາກການເລືອດອອກຫຼາຍຢ່າງ ສາມາດຫຼຸດ hemoglobin ໂດຍປ່ຽນການຜະລິດ, ການເຈືອຈາງ, ຫຼື ອາຍຸການຢູ່ລອດຂອງເມັດເລືອດແດງ. ການກວດໄທລອຍ.
ພາວະໄທຣອຍຕ່ຳ (Hypothyroidism) 1-2 g/dL ສາມາດເຮັດໃຫ້ເກີດອານີເມຍອ່ອນໆ ທີ່ມີຂະໜາດເມັດເລືອດປົກກະຕິ (normocytic) ຫຼື ໃຫຍ່ກວ່າປົກກະຕິ (macrocytic) ເຊິ່ງບາງຄັ້ງອາດກ່ອນທີ່ຜູ້ປ່ວຍຈະຮູ້ວ່າໄທຣອຍກ່ຽວຂ້ອງ. ຖ້າຄວາມເມື່ອຍລ້າຢູ່ຄຽງຄູ່ກັບທ້ອງຜູກ, ການປ່ຽນແປງຂອງຜົມ, ຜິວແຫ້ງ, ຫຼື ການປ່ຽນແປງຂອງປະຈຳເດືອນ, ກໍຄວນທົບທວນພາບລວມດ້ານຕໍ່ມົດລູກ/ຕໍ່ມົດລູກຕໍ່ຕ່ອມ (endocrine) ກັບພວກເຮົາ ເຟີຣິຕິນ, ການປ່ຽນແປງໃນການຖືພາ ເຮັດໃຫ້ປະລິມານນ້ຳເລືອດໃນເລືອດ (plasma volume) ເພີ່ມກ່ອນ ແລະ ຊັດເຈນກວ່າທີ່ຫຼາຍຄົນຄິດ. Hemoglobin ອາດຄ່ອຍໆຫຼຸດລົງໂດຍ.
ຈາກຄ່າພື້ນຖານ ເພາະວ່າກະແສເລືອດກຳລັງຂະຫຍາຍ, ແຕ່ການປ່ຽນແປງທາງສະພາບກາຍ (physiologic shift) ບໍ່ຄວນໃຊ້ເພື່ອມອງຂ້າມ ພາວະ pseudoanemia ຈາກການເຈືອຈາງ ຈາກການຂະຫຍາຍຕົວຂອງເລືອດໃນພລາສມາ ແລະ ການກະໂດດຕີຕີນຊ້ຳໆ ຫຼື ການລະຄາຍເຄືອງທາງລຳໄສ້ (GI) ສາມາດເພີ່ມການສູນເສຍເຫຼັກທີ່ເປັນຈິງຂຶ້ນອີກ; ບົດຄວາມຂອງພວກເຮົາ ການກວດເລືອດທີ່ນັກກິລາຄວນໄດ້ຮັບ ອະທິບາຍວ່າ ນັກແລ່ນທີ່ມີ hemoglobin 12.8 g/dL ແລະ ferritin 18 ng/mL ຄວນມີການສົນທະນາທີ່ຕ່າງຈາກຄົນເຈັບທີ່ນັ່ງຢູ່ບໍ່ຄ່ອຍໄດ້ເຄື່ອນໄຫວ.
Kantesti AI ກວດສອບຂ້າມກັນເພື່ອຢືນຢັນ hemoglobin ຕ່ຳ ກັບຕົວຊີ້ວັດຂອງການເຮັດວຽກຂອງໄຕ, ການກວດໄທລອຍ, ການອັກເສບ, ເຫຼັກ, ແລະ ການຝຶກຊ້ອມ ແທນທີ່ຈະສົມມຸດວ່າຕົວເລກດຽວສາມາດອະທິບາຍຕົວມັນເອງໄດ້. ໃນ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ຕົວຈັບຄູ່ຂອງເຫດຜົນແບບນັ້ນ ຖືກຈັບຄູ່ກັບແຜນທີ່ທີ່ກວ້າງຂຶ້ນໃນຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດ biomarkers.
ການກວດຕິດຕາມອັນໃດທີ່ມັກຈະຊ່ວຍຊີ້ຂັ້ນຕໍ່ໄປ
ການກວດຕິດຕາມທີ່ມີປະໂຫຍດທີ່ສຸດສຳລັບ hemoglobin ຕ່ຳ ມັກຈະແມ່ນ ferritin, iron, TIBC ຫຼື transferrin saturation, ຈຳນວນ reticulocyte, creatinine ພ້ອມດ້ວຍ eGFR, B12, folate, bilirubin, LDH, haptoglobin, CRP, ແລະ ບາງຄັ້ງ TSH ຫຼື ການກວດ serology ຂອງ celiac. ລຳດັບທີ່ຖືກຕ້ອງຂຶ້ນກັບຮູບແບບຂອງ CBC, ບໍ່ແມ່ນຂຶ້ນກັບຄວາມເມື່ອຍລ້າຢ່າງດຽວ.

ສຳລັບພາວະເລືອດຈາງທີ່ບໍ່ຮູ້ສາເຫດ, ຂັ້ນຕອນທີສອງຂອງຂ້ອຍທີ່ຕ່ຳສຸດມັກຈະແມ່ນ ferritin, iron saturation, ຈຳນວນ reticulocyte, ແລະ ການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. TSH ສູງພ້ອມກັບ free T4 ປົກກະຕິ ການນັບ reticulocyte ຖ້າສູງ ສະແດງວ່າໄຂກະດູກກຳລັງພະຍາຍາມຊົດເຊີຍ, ແຕ່ຖ້າຕ່ຳ ຫຼື ຄ່າປົກກະຕິແບບບໍ່ເໝາະສົມ ສະແດງວ່າການຜະລິດຕ່ຳ; ຖ້າທ່ານບໍ່ຄຸ້ນເຄີຍກັບຕົວຊີ້ວັດນັ້ນ, ຂອງພວກເຮົາ ຄູ່ມືການນັບ reticulocyte ຄວນເກັບໄວ້ໃນບຸກມາກ.
ຖ້າ reticulocytes ສູງ, ຂ້ອຍເພີ່ມ bilirubin, LDH, haptoglobin, ແລະ ມັກຈະເພີ່ມ peripheral smear. ຖ້າ reticulocytes ຕ່ຳ, ຂ້ອຍຈະໄປສູ່ການຂາດເຫຼັກ, ການຂາດ B12 ຫຼື folate, ໂລກໄຕ, ການອັກເສບ, ໂລກໄທລອຍ, ຫຼື ການກົດກັ້ນຂອງໄຂກະດູກ, ແລະ ຮູບແບບຂອງ CBC ມັກຈະບອກຂ້ອຍວ່າຄວນໄລ່ສາຂາໃດກ່ອນ.
ນີ້ກໍແມ່ນບ່ອນທີ່ຄວາມຄິດພິຈາລະນາຂອງແພດຍັງມີຄວາມສຳຄັນ. Thomas Klein, MD, ເວົ້າແບບຊັດໆ: ferritin ທີ່ 48 ng/mL ສາມາດເປັນການຂາດເຫຼັກໃນຄົນເຈັບທີ່ມີການອັກເສບ ແລະ ສາມາດພຽງພໍຫຼາຍໃນອີກຄົນໜຶ່ງ, ນັ້ນເພາະວ່າຜູ້ທົບທວນແພດຂອງພວກເຮົາໃນ ຄະນະທີ່ປຶກສາທາງການແພດ ໄດ້ສ້າງ workflow ໂດຍອີງໃສ່ການປະສົມກັນ ແທນທີ່ຈະໃຊ້ຈຸດຕັດດຽວ.
Kantesti AI ຕີຄວາມໝາຍ hemoglobin ຕ່ຳ ໂດຍການຊັ່ງນ້ຳໜັກໂຄງສ້າງຂອງ CBC, ຕົວຊີ້ວັດທາງເຄມີ, ເວລາ, ແລະ ແນວໂນ້ມຮ່ວມກັນ, ແລະ ເຄື່ອງຈັກເຫດຜົນຖືກອະທິບາຍໄວ້ໃນຂອງພວກເຮົາ ຄູ່ມືດ້ານເທັກໂນໂລຍີ. ໃນການນຳໃຊ້ຈິງ, ສິ່ງນີ້ຊ່ວຍແຍກຮູບແບບທົ່ວໄປ ອອກຈາກກໍລະນີທີ່ຈິງໆຕ້ອງການການທົບທວນຢ່າງໄວຂອງມະນຸດ.
ການກວດຢ່າງພໍດີທີ່ຄອບຄຸມກໍລະນີສ່ວນໃຫຍ່ຂອງຄົນເຈັບນອກ
ຖ້າ CBC ສະແດງ hemoglobin ຕ່ຳ ໂດຍບໍ່ມີສາເຫດທີ່ຊັດເຈນ, ຊຸດການກວດທີ່ເໝາະສົມສຳລັບຄົນເຈັບນອກແມ່ນ ferritin, transferrin saturation, ຈຳນວນ reticulocyte, creatinine ຫຼື eGFR, B12, ແລະ CRP. ເພີ່ມ TSH ຖ້າອາການເຂົ້າກັນ, ແລະ ເພີ່ມຕົວຊີ້ວັດ hemolysis ຖ້າການຕອບສະໜອງຂອງ reticulocyte ໄວ ຫຼື ມີອາການຕາເຫຼືອງ (jaundice).
ເມື່ອໃດຄວນໂທຫາໝໍ, ເມື່ອໃດຄວນຊ້ຳການກວດ CBC, ແລະ ເມື່ອໃດຄວນໄປດ່ວນ
ອາການຮີບດ່ວນທີ່ມີຮີໂມໂກບິນຕໍ່າ ຕ້ອງດຳເນີນການໃນມື້ດຽວກັນ. ເຈັບໜ້າເອິກ, ເປັນລົມສະຫຼົບ, ຫາຍໃຈສັ້ນເວລາຢູ່ນິ່ງ, ອາຈົມດຳ, ມີເລືອດອອກໜັກຢ່າງຕໍ່ເນື່ອງ, ຖືພາທີ່ອາການຮ້າຍແຮງຂຶ້ນ, ຫຼື ຮີໂມໂກບິນຕໍ່າກວ່າ 8 g/dL ແມ່ນຮູບແບບທີ່ບໍ່ຄວນລໍຖ້າການນັດຕິດຕາມທົ່ວໄປ.

ຖ້າຄ່າຕໍ່າອາດເປັນຜົນຈາກການເຈືອຈາງ (dilution) ຫຼືກ່ຽວກັບຫ້ອງທົດລອງ, ການກວດ CBC ຊ້ຳພາຍໃນ 24-72 ຊົ່ວໂມງ ເຫັນວ່າເໝາະສົມ. ຖ້າຂາດທາດເຫຼັກຖືກຢືນຢັນແລ້ວ ແລະເລີ່ມການຮັກສາແລ້ວ, ປົກກະຕິຂ້ອຍມັກຄາດຫວັງວ່າຈະເຫັນການຂຶ້ນຢ່າງນ້ອຍບາງສ່ວນພາຍໃນ 2-4 ອາທິດ, ແລະການເພີ່ມຂຶ້ນປະມານ 1 g/dL ທຸກ 2-3 ອາທິດ ແມ່ນພົບໄດ້ທົ່ວໄປ ເມື່ອການດູດຊຶມພ້ອມດີ ແລະການເສຍເລືອດຢຸດແລ້ວ.
ຖ້າບໍ່ມີການປ່ຽນແປງຫຍັງເລີຍ, ຢ່າພຽງແຕ່ກິນອາຫານເສີມຕໍ່ໄປຢ່າງບໍ່ມີທີ່ສິ້ນສຸດ. ການໃຊ້ NSAIDs ຕໍ່ເນື່ອງ, ການບໍ່ປະຕິບັດຕາມບໍ່ດີ, ການດູດຊຶມບໍ່ດີ, ໂຣກ celiac, ໂລກໄຕ, ການອັກເສບ, ຫຼືການວິນິດໄສທີ່ຜິດທັງໝົດ ແມ່ນເຫດຜົນທົ່ວໄປທີ່ທຳໃຫ້ຮີໂມໂກບິນຄ້າງຢູ່, ແລະຈາກປະສົບການຂອງຂ້ອຍ ມັກເປັນຈຸດທີ່ຄົນເສຍເວລາໄປເປັນເດືອນ.
ແນວໂນ້ມສຳຄັນກວ່າກຣາຟທີ່ສວຍງາມອັນດຽວ. Thomas Klein, MD, ນີ້ແມ່ນຮູບແບບທີ່ເຮັດໃຫ້ຂ້ອຍເອົາໃຈໄວທີ່ສຸດ: ການຫຼຸດຈາກ 14.2 ເປັນ 11.8 g/dL ໃນບາງເດືອນ ເຖິງແມ່ນວ່າຄົນນັ້ນຮູ້ສຶກດີເປັນສ່ວນໃຫຍ່, ເພາະຮ່າງກາຍມັກປັບຕົວກ່ອນທີ່ປະຫວັດຈະຕາມທັນ; ຖ້າຢາກຮູ້ວ່າໃຜເປັນຄົນຄິດຕົກແນວນັ້ນ, ເບິ່ງ ກ່ຽວກັບພວກເຮົາ.
ຖ້າທ່ານມີ PDF ຜົນກວດຫຼືຮູບພາບຂອງຫ້ອງທົດລອງ, ລອງ ລອງໃຊ້ການວິເຄາະກວດເລືອດ AI ຟຣີ ກ່ອນການນັດພົບ ເພື່ອໃຫ້ CBC, ການກວດສະພາບທາດເຫຼັກ, ແລະຕົວຊີ້ວັດໄຕ ຖືກສະຫຼຸບໄວ້ໃນບ່ອນດຽວ. ແລະຖ້າຢາກໃຫ້ມີການທົບທວນອີກຮອບສຳລັບຮູບແບບທັງໝົດ, ຂອງພວກເຮົາ ການຕີຄວາມໝາຍຂອງການກວດເລືອດດ້ວຍ AI ສາມາດຈັດລຽງເຫດຜົນທີ່ເປັນໄປໄດ້, ລະດັບຄວາມຮີບດ່ວນ, ແລະຄຳຖາມທີ່ຄວນນຳໄປຖາມແພດຂອງທ່ານ ໃນປະມານ 60 ວິນາທີ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ລະດັບຮີໂມໂກບິນ (hemoglobin) ລະດັບໃດທີ່ອັນຕະລາຍພໍສຳລັບໄປຫ້ອງສຸກເສີນ (ER)?
ຮີໂມໂກບິນຕ່ຳກວ່າ 8 g/dL ມັກຈະຕ້ອງການກວດທາງຄລີນິກຢ່າງຮີບດ່ວນໃນມື້ດຽວ, ແລະ ຕໍ່າກວ່າ 7 g/dL ມັກເຂົ້າຂ່າຍເປັນສະພາບສຸກເສີນ, ໂດຍສະເພາະຖ້າມີເຈັບໜ້າເອິກ, ເປັນລົມສະຫຼົບ, ຫາຍໃຈສັ້ນເວລາຢູ່ນິ່ງ, ມີເລືອດອອກໜັກຢ່າງຕໍ່ເນື່ອງ, ຫຼື ອາຈົມດຳ. ຜູ້ໃຫຍ່ທີ່ຖືກນອນໂຮງໝໍແຕ່ມີສະພາບຄົງທີ່ບາງຄົນ ອາດໄດ້ຮັບການຖ່າຍເລືອດປະມານ 7 ກຣາມ/ດີລິດິລິດ, ແຕ່ນັ້ນບໍ່ແມ່ນກົດບ້ານທີ່ປອດໄພ ເພາະອາການ ແລະໂລກຫົວໃຈ ຫຼືປອດ ປ່ຽນເກນການຕັດສິນ. ຄົນທີ່ມີ 9.0 g/dL ແລະມີການເລືອດອອກຈາກລຳໄສ້ຢ່າງຕໍ່ເນື່ອງ ອາດຈະຮີບດ່ວນກວ່າຄົນທີ່ມີສະພາບຄົງທີ່ ແຕ່ມີ 8.2 g/dL. ຢ່າງຊຳເຮື້ອ. ຖ້າຕົວເລກຫຼຸດລົງໄວ ຄວາມຮີບດ່ວນຈະເພີ່ມຂຶ້ນ ແມ່ນກ່ອນຈະຮອດຄ່າຕັດຕ່ຳສຸດ.
ເຮໂມໂກລບິນຕໍ່າສາມາດເກີດຂຶ້ນໄດ້ ເຖິງແມ່ນວ່າເຫຼັກເບິ່ງຄືວ່າປົກກະຕິ?
ແມ່ນແລ້ວ. Hemoglobin ຕ່ຳ ສາມາດເກີດຂຶ້ນກັບ ໂລກໄຕຊຳເຮື້ອ, ການອັກເສບ, ຂາດວິຕາມິນ B12, ຂາດທາດໂຟເລດ, ພາວະໄທລອຍຕ່ຳ (hypothyroidism), ເມັດເລືອດແດງຖືກທຳລາຍ (hemolysis), ມາໂຄຣຊິຕີສຳພັນກັບເຫຼົ້າ (alcohol-related macrocytosis), ພະຍາດຂອງໄຂກະດູກ (marrow disorders), ແລະລັກສະນະທີ່ຖືກສືບທອດ ເຊັ່ນ thalassemia, ເຖິງເມື່ອຄ່າ serum iron ພຽງຄ່າດຽວເບິ່ງຄືປົກກະຕິ. Serum iron ຍັງປ່ຽນແປງຕາມເວລາໃນມື້ ແລະຫຼຸດລົງໃນເວລາເຈັບປ່ວຍ, ດັ່ງນັ້ນມັນເປັນໜຶ່ງໃນຕົວຊີ້ວັດທາດເຫຼັກທີ່ບໍ່ໜ້າເຊື່ອຖືດ້ວຍຕົວມັນເອງ. Ferritin, transferrin saturation, MCV, RDW, reticulocytes, ແລະການກວດໜ້າທີ່ໄຕ ມັກຈະບອກເລື່ອງທີ່ຊື່ສັດກວ່າ. ໃນການປະຕິບັດ, serum iron ປົກກະຕິບໍ່ໄດ້ຕັດອອກຂາດທາດເຫຼັກ ແລະກໍບໍ່ໄດ້ຕັດອອກເຫດທີ່ບໍ່ແມ່ນທາດເຫຼັກເຊັ່ນກັນ.
ຮິໂມໂກບິນຕໍ່າພ້ອມກັບຈຳນວນເມັດເລືອດແດງປົກກະຕິ ໝາຍຄວາມວ່າຫຍັງ?
ຮີໂມໂກບິນຕໍ່າ ພ້ອມກັບ ຈຳນວນເມັດເລືອດແດງປົກກະຕິ ມັກຈະຊີ້ໄປຫາຈຸລັງທີ່ກຳລັງຂົນສົ່ງຮີໂມໂກບິນຕໍ່ຈຸລັງໜ້ອຍກວ່າການຂາດແຄນຈຳນວນຈຸລັງຢ່າງງ່າຍໆ. ຮູບແບບນີ້ພົບໄດ້ທົ່ວໄປໃນ thalassemia trait, ບ່ອນທີ່ຈຳນວນ RBC ອາດຈະຍັງປົກກະຕິ ຫຼືສູງກວ່າເກົ່າ ໃນຂະນະທີ່ MCV ຕໍ່າກວ່າ 80 fL ແລະຮີໂມໂກບິນຕໍ່າພຽງເລັກນ້ອຍ. ມັນກໍ່ອາດເກີດຂຶ້ນໃນໄລຍະເລີ່ມຕົ້ນຂອງການຂາດເຫຼັກ ຫຼືພາວະເລືອດຈາງປະສົມ, ສະນັ້ນການກວດຕໍ່ໄປມັກຈະເປັນ ferritin, RDW, ແລະບາງຄັ້ງ hemoglobin electrophoresis. ຈຳນວນ RBC ທີ່ປົກກະຕິບໍ່ໄດ້ໝາຍຄວາມວ່າພາວະເລືອດຈາງບໍ່ມີອັນຕະລາຍ; ມັນພຽງແຕ່ຈຳກັດຮູບແບບໃຫ້ແຄບລົງ.
ການດື່ມນ້ຳຫຼາຍກ່ອນການກວດສາມາດຫຼຸດລະດັບ hemoglobin ໄດ້ບໍ?
ແມ່ນແທ້, ການເພີ່ມນ້ຳຫຼາຍອາດຈະຫຼຸດຮີໂມໂກບິນລົງໄດ້ເລັກນ້ອຍໂດຍ ການເຈືອຈາງ, ປົກກະຕິແລ້ວປະມານ 0.5-1.0 g/dL ບໍ່ແມ່ນການສ້າງພາວະເລືອດຈາງຮ້າຍແຮງຂຶ້ນມາທັນທີຈາກບໍ່ມີຫຍັງ. ການຂາດນ້ຳເຮັດກົງກັນຂ້າມ ແລະອາດເຮັດໃຫ້ຮີໂມໂກບິນເບິ່ງສູງກວ່າຄວາມເປັນຈິງ. ນີ້ແມ່ນເຫດຜົນທີ່ວ່າຜົນທີ່ຕໍ່າພຽງເລັກນ້ອຍຄວນຖືກປຽບທຽບກັບ CBC ກ່ອນໜ້າ, ອາການ, hematocrit, ແລະສ່ວນອື່ນໆຂອງຊຸດການກວດ ກ່ອນຈະສະຫຼຸບວ່າເປັນໂລກ. ການໃຫ້ນ້ຳອາດປ່ຽນຮູບແບບການສະແດງ, ແຕ່ມັນມັກບໍ່ໄດ້ອະທິບາຍຮູບແບບເລືອດຈາງທີ່ຊັດເຈນດ້ວຍ MCV ຕໍ່າ, RDW ຜິດປົກກະຕິ, ຫຼືແນວໂນ້ມທີ່ລົງ.
ຂ້ອຍຈຳເປັນຕ້ອງກວດລຳໄສ້ໃຫຍ່ (colonoscopy) ບໍ ຖ້າວ່າ HGB ຂອງຂ້ອຍຕ່ຳ?
ບໍ່ແມ່ນທຸກຄົນທີ່ມີຮີໂມໂກບິນຕໍ່າຈຳເປັນຕ້ອງເຮັດ colonoscopy, ແຕ່ຫຼາຍຄົນໃນຜູ້ໃຫຍ່ທີ່ ພະຍາດເລືອດຈາງຂາດທາດເຫຼັກ ຈຳເປັນຕ້ອງກວດສອບທາງລະບົບທາງເດີນອາຫານ (gastrointestinal), ໂດຍສະເພາະ ຜູ້ຊາຍ, ຜູ້ຍິງຫຼັງໝົດປະຈຳເດືອນ, ຜູ້ໃຫຍ່ອາຍຸເກີນ 50 ປີ, ຫຼືຜູ້ໃດກໍ່ຕາມທີ່ມີອາຈົມດຳ, ນ້ຳໜັກຫຼຸດ, ຫຼືການໃຊ້ NSAID. . ferritin ຕ່ຳກວ່າ 45 ng/mL ເປັນເກນທີ່ເປັນປະໂຫຍດໃນການປະເມີນພາວະເລືອດຈາງຈາກການຂາດເຫຼັກສຳລັບສາເຫດທາງ GI. ຜູ້ຍິງກ່ອນໝົດປະຈຳເດືອນທີ່ມີການເລືອດປະຈຳເດືອນຫນັກຊັດເຈນອາດເລີ່ມດ້ວຍການກວດອື່ນ, ແຕ່ພາວະເລືອດຈາງທີ່ຍັງຄົງຢູ່ ຫຼືບໍ່ສາມາດອະທິບາຍໄດ້ ຍັງຄວນມີການປຶກສາ GI ຢ່າງລະອຽດ. ການກວດອາຈົມທີ່ປົກກະຕິບໍ່ໄດ້ຕັດອອກຢ່າງສົມບູນຂອງການເສຍເລືອດທາງ GI ແບບເປັນໄລຍະ.
ຮີໂມໂກບິນຄວນຈະເພີ່ມຂຶ້ນໄວປານໃດຫຼັງຈາກການຮັກສາດ້ວຍທາດເຫຼັກ?
ເມື່ອຈັດການສາເຫດແລ້ວ ແລະເຫຼັກຖືກດູດຊຶມແທ້, ຮີໂມໂກບິນມັກຈະເພີ່ມຂຶ້ນປະມານ 1 g/dL ທຸກ 2-3 ອາທິດ, ເຖິງແມ່ນວ່າບາງຄົນອາດຟື້ນຕົວຊ້າກວ່າ. reticulocytes ອາດເພີ່ມຂຶ້ນພາຍໃນປະມານ 7-10 ວັນ, ເຊິ່ງມັກເປັນສັນຍານທຳອິດວ່າການຮັກສາໄດ້ຜົນ. ຖ້າ CBC ບໍ່ປ່ຽນຫຼືຄົງທີ່ຫຼັງຈາກ 2-4 ອາທິດ, ໃຫ້ຄິດເຖິງການເລືອດອອກຢູ່ຕໍ່ເນື່ອງ, ການບໍ່ປະຕິບັດຕາມການຮັກສາບໍ່ດີ, ການດູດຊຶມບໍ່ດີ (malabsorption), ໂຣກ celiac, ການອັກເສບ, ຫຼືຄວາມເປັນໄປໄດ້ວ່າການຂາດເຫຼັກບໍ່ແມ່ນສາເຫດດຽວ. ການຟື້ນຕົວກໍ່ຈະຊ້າລົງຖ້າ ferritin ຕໍ່າຫຼາຍ ຫຼືຮີໂມໂກບິນເລີ່ມຕົ້ນຕໍ່າກວ່າຄ່າພື້ນຖານຫຼາຍ.
តើអេម៉ូក្លូប៊ីនទាបអាចធ្វើឲ្យការវះកាត់ ឬនីតិវិធីដែលបានគ្រោងទុកយឺតបានទេ?
បាទ/ចាស វាអាចធ្វើបាន ជាពិសេសសម្រាប់ការវះកាត់ធំៗដែលអាចមានការបាត់បង់ឈាម។ ប្រាប់គ្រូពេទ្យវះកាត់ ឬក្រុមនីតិវិធីឲ្យបានឆាប់តាមដែលអ្នកឃើញលទ្ធផល ព្រោះការព្យាបាលការខ្វះជាតិដែក ឬមូលហេតុផ្សេងទៀត អាចត្រូវការពេលច្រើនសប្តាហ៍មុននីតិវិធី។.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). Urobilinogen ໃນການກວດຍ່ຽວ: ຄູ່ມືການກວດຍ່ຽວຄົບຖ້ວນ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
ອົງການອະນາໄມໂລກ (2011). ຄວາມເຂັ້ມຂອງ Haemoglobin ສຳລັບການວິນິດໄຊໂລຫິດ ແລະການປະເມີນຄວາມຮຸນແຮງ. ອົງການອະນາໄມໂລກ.
Ko CW et al. (2020). ການກວດສອບທາງລະບົບທາງເດີນອາຫານຂອງພາວະເລືອດຈາງຈາກການຂາດເຫຼັກ. Gastroenterology.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

การตรวจเลือดอัตราส่วนโอเมกา-6 ต่อโอเมกา-3: ความหมายคืออะไร
การตีความผลการตรวจโปรไฟล์กรดไขมัน อัปเดตปี 2026 สำหรับผู้ป่วยที่เข้าใจง่าย อัตราส่วนของคุณไม่เหมือนกับดัชนีโอเมกา-3ของคุณ....
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບ CrossFitters: ສັນຍານເຕືອນ Rhabdo ຫຼັງ WOD
CrossFit Labs Rhabdomyolysis 2026 Update ការឈឺចាប់ក្រោយការហាត់ (Post-WOD) ដែលងាយយល់សម្រាប់អ្នកជំងឺ ក្លាយជាកង្វល់អំពី rhabdomyolysis នៅពេលការឈឺចាប់ធ្ងន់ធ្ងរ ភាពខ្សោយគឺ...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមសម្រាប់បុរសក្នុងវ័យ ២០ ឆ្នាំ៖ មគ្គុទេសក៍ការធ្វើតេស្តមូលដ្ឋាន
Men’s Health Lab Interpretation 2026 Update សម្រាប់អ្នកជំងឺងាយយល់ សម្រាប់បុរសដែលមានសុខភាពល្អភាគច្រើនក្នុងវ័យ 20 ឆ្នាំរបស់ពួកគេ មូលដ្ឋានដែលមានប្រយោជន៍មានន័យថា...
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບບັນຫາເລັບ: ເຫຼັກ, ສັງກະສີ, ເບາະແບບຂອງໂປຣຕີນ
ການຕີຄວາມການກວດສຸຂະພາບເລັບ 2026 ອັບເດດ: ຄຳແນະນຳແບບເຂົ້າໃຈງ່າຍ ເລັບແຕກງ່າຍ, ລອກ, ມີສັນຄວາມຂອງຜິວ, ເລັບຮູບຊ້ອນຄ້າຍບ່ວງ, ຫຼື ເລັບຂຶ້ນຊ້າ ບາງຄັ້ງສະທ້ອນເຖິງການຂາດສານອາຫານ ຫຼື...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមសម្រាប់ការហើមពោះ៖ ពេលណាឧស្ម័នត្រូវការការធ្វើតេស្តមន្ទីរពិសោធន៍
ការបកស្រាយមន្ទីរពិសោធន៍រោគសញ្ញារំលាយអាហារ ការអាប់ដេតឆ្នាំ 2026 សម្រាប់អ្នកជំងឺងាយយល់ ភាគច្រើននៃការហើមពោះគឺពេលវេលានៃអាហារ ការទល់លាមក អ័រម៉ូន ឬខ្យល់ដែលបានលេបចូល។ ...
ອ່ານບົດຄວາມ →
ចែករំលែកលទ្ធផលតេស្តឈាមជាមួយគ្រួសារ៖ ការយល់ព្រម និងភាពឯកជន
ការណែនាំអំពីភាពឯកជន ការបកស្រាយលទ្ធផល 2026 ធ្វើបច្ចុប្បន្នភាព សម្រាប់អ្នកជំងឺដែលងាយយល់ ការចែករំលែកលទ្ធផលគ្រួសារ អាចជួយការពារការធ្វើរោគវិនិច្ឆ័យដែលខកខាន ការធ្វើតេស្តស្ទួន និងថ្នាំ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.