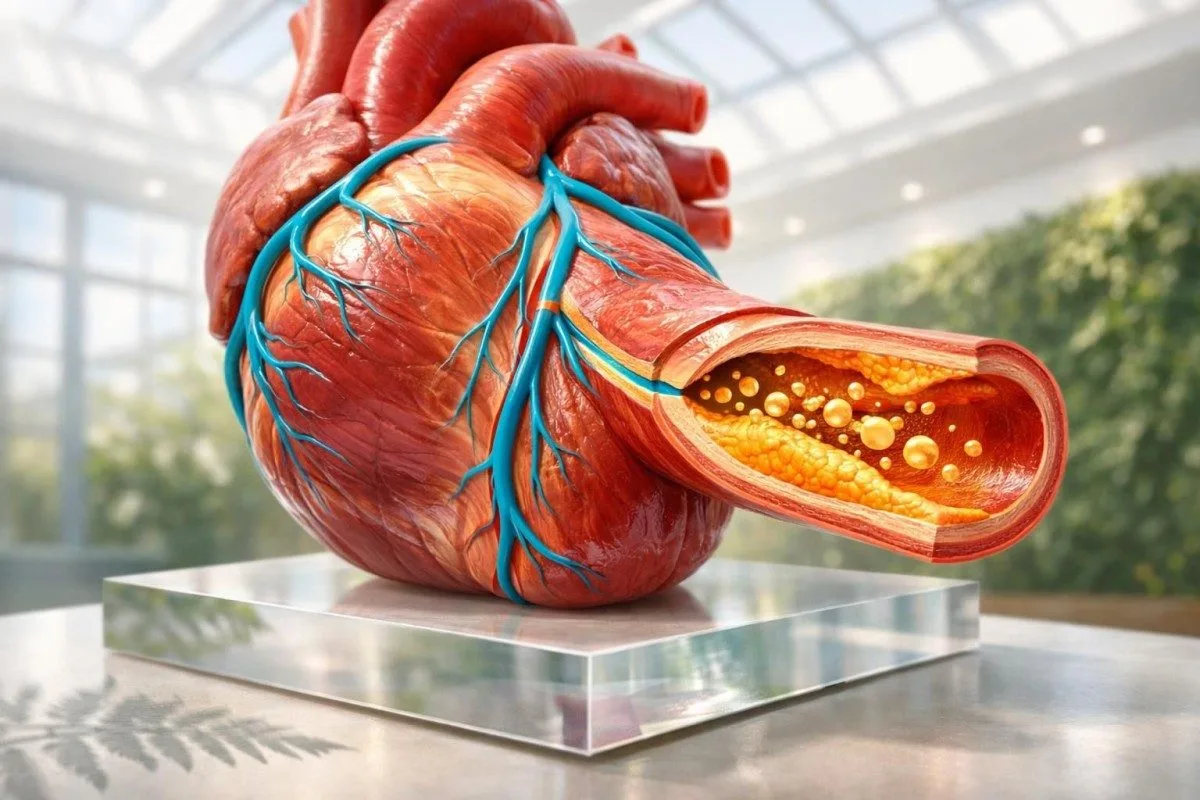
การตรวจเลือดที่ทำนายความเสี่ยงต่อการเกิดหัวใจวายได้ดีที่สุดก่อนมีอาการ ได้แก่ ApoB, ไลโปโปรตีน(a), hs-CRP, HbA1c และแผงไขมันมาตรฐาน ทั้งนี้ Troponin มีความสำคัญเมื่ออาจมีความเสียหายเกิดขึ้นแล้ว โดยทั่วไปมันไม่ใช่การตรวจคัดกรองที่คนส่วนใหญ่มักเข้าใจผิดว่าเป็น.
คู่มือนี้เขียนภายใต้การนำของ นายแพทย์โทมัส ไคลน์ โดยความร่วมมือกับ คณะกรรมการที่ปรึกษาทางการแพทย์ของ Kantesti AI, รวมถึงบทความจากศาสตราจารย์ ดร. ฮันส์ เวเบอร์ และการตรวจสอบทางการแพทย์โดย ดร. ซาราห์ มิตเชลล์ แพทย์หญิงและด็อกเตอร์.

โทมัส ไคลน์, แพทย์
หัวหน้าเจ้าหน้าที่ทางการแพทย์ บริษัท Kantesti AI
ดร. โธมัส ไคลน์ เป็นแพทย์ผู้เชี่ยวชาญด้านโลหิตวิทยาและอายุรศาสตร์ที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 15 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์ทางคลินิกที่ช่วยด้วย AI ในฐานะ Chief Medical Officer ของ Kantesti AI เขาเป็นผู้นำกระบวนการตรวจสอบความถูกต้องทางคลินิก และดูแลความแม่นยำทางการแพทย์ของเครือข่ายประสาทเทียม 2.78 พารามิเตอร์ของเรา ดร. ไคลน์ได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับการผลตรวจอ่านไบโอมาร์กเกอร์และการวินิจฉัยทางห้องปฏิบัติการในวารสารการแพทย์ที่ผ่านการตรวจสอบโดยผู้ทรงคุณวุฒิ.

ซาราห์ มิทเชล, แพทย์, ปริญญาเอก
หัวหน้าฝ่ายที่ปรึกษาทางการแพทย์ - พยาธิวิทยาคลินิกและอายุรศาสตร์
ดร. ซาราห์ มิตเชลล์ เป็นแพทย์ผู้เชี่ยวชาญด้านพยาธิวิทยาคลินิกที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 18 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์การวินิจฉัย เธอมีวุฒิบัตรเฉพาะทางด้านเคมีคลินิก และได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับชุดตรวจไบโอมาร์กเกอร์และการวิเคราะห์ในทางปฏิบัติทางคลินิก.

ศาสตราจารย์ ดร. ฮันส์ เวเบอร์, ปริญญาเอก
ศาสตราจารย์ด้านเวชศาสตร์ห้องปฏิบัติการและชีวเคมีคลินิก
ศ.ดร. ฮันส์ เวเบอร์ มีความเชี่ยวชาญมากกว่า 30 ปีด้านชีวเคมีคลินิก เวชศาสตร์ห้องปฏิบัติการ และงานวิจัยไบโอมาร์กเกอร์ อดีตประธานของสมาคมเคมีคลินิกแห่งเยอรมนี เขาเชี่ยวชาญด้านการวิเคราะห์ชุดตรวจเพื่อการวินิจฉัย การมาตรฐานของไบโอมาร์กเกอร์ และเวชศาสตร์ห้องปฏิบัติการที่ช่วยด้วย AI.
- ApoB ต่ำกว่า 90 mg/dL เป็นเป้าหมายการป้องกันที่เหมาะสมสำหรับผู้ใหญ่จำนวนมาก; 130 mg/dL หรือสูงกว่านั้นเป็นระดับที่เพิ่มความเสี่ยง.
- ไลโปโปรตีน(a) ที่ 50 mg/dL หรือ 125 nmol/L ขึ้นไป เพิ่มความเสี่ยงตลอดชีวิตที่ถ่ายทอดทางพันธุกรรม; 180 mg/dL หรือ 430 nmol/L ถือว่าสูงมาก.
- เอชเอส-ซีอาร์พี ต่ำกว่า 1.0 mg/L บ่งชี้ความเสี่ยงการอักเสบที่ต่ำกว่า; สูงกว่า 10 mg/L โดยปกติมักหมายถึงให้ตรวจซ้ำหลังจากป่วยหรือการฝึกที่หนัก ๆ ผ่านไปแล้ว.
- น้ำตาลสะสม HbA1c จาก 5.7% ถึง 6.4% คือภาวะก่อนเบาหวาน และความเสี่ยงต่อหลอดเลือดมักเริ่มขึ้นก่อนถึงเกณฑ์เบาหวานที่ 6.5%.
- LDL-C อาจดูเหมือนปกติได้ในขณะที่ ApoB สูง; ความไม่สอดคล้องกันมักเกิดขึ้นเมื่อไตรกลีเซอไรด์เพิ่มขึ้นเกินประมาณ 150 ถึง 200 mg/dL.
- คอเลสเตอรอลที่ไม่ใช่ HDL (Non-HDL-C) โดยทั่วไปควรอยู่ห่างจากเป้าหมาย LDL ของคุณประมาณ 30 mg/dL และยังคงมีประโยชน์แม้ในตัวอย่างที่ไม่ได้งดอาหารหลายครั้ง.
- ทรอพอนิน ช่วยวินิจฉัยความเสียหายของกล้ามเนื้อหัวใจในตอนนี้; ไม่ใช่การตรวจคัดกรองความเสี่ยงในอนาคตแบบมาตรฐานสำหรับคนที่สุขภาพดี.
- ระยะเวลาที่ต้องทำซ้ำ ประเด็นสำคัญ: Lp(a) มักตรวจเพียงครั้งเดียวในวัยผู้ใหญ่ ในขณะที่ ApoB และไขมันมาตรฐานคือเครื่องหมายที่คุ้มค่าที่สุดในการติดตามแนวโน้ม.
การตรวจเลือดแบบใดที่ทำนายหัวใจวายในอนาคตได้จริง?
การตรวจเลือดที่ทำนายหัวใจวาย ก่อนมีอาการคือ ApoB, ไลโปโปรตีน(a), hs-CRP, HbA1c และแผงไขมันมาตรฐาน. Troponin เหมาะมากเมื่อเราสงสัยว่ามีการบาดเจ็บของกล้ามเนื้อหัวใจที่กำลังเกิดขึ้น แต่เพื่อการป้องกัน โดยทั่วไปมันมักไม่ใช่การตรวจตัวแรกที่ควรเริ่ม; ผู้ใช้ของเราเห็นความแตกต่างนี้ทุกวัน หากคุณต้องการเริ่มจากค่าพื้นฐานมาตรฐานก่อน ให้เริ่มจาก คันเตสตี เอไอ . คู่มือช่วงคอเลสเตอรอลของเรา . การตรวจตัวชี้วัดทางเลือดที่เน้นการป้องกันจะประเมินความเสี่ยงโรคหลอดเลือดหัวใจได้หลายปีก่อนที่อาการจะเริ่มขึ้น.

. ภาระของอนุภาค . ความเสี่ยงทางพันธุกรรม, . การอักเสบของหลอดเลือด, . การได้รับกลูโคส, และ . หลายปีก่อนที่จะมีอาการเจ็บหน้าอก ไม่ใช่แค่ยืนยันความเสียหายหลังจากเริ่มแล้ว . แนวทางคอเลสเตอรอลของ AHA/ACC ปี 2018 ซึ่งตีพิมพ์โดย Grundy และคณะในปี 2019 ระบุอย่างชัดเจนว่าเป็นปัจจัยที่ช่วยเพิ่มความเสี่ยงที่มีประโยชน์เมื่อไตรกลีเซอไรด์เป็น.
. The ADA Professional Practice Committee kept ApoB . HbA1c 5.7% ถึง 6.4% 200 มก./ดล. ขึ้นไป. เป็นโรคเบาหวานในมาตรฐานการดูแลปี 2026 ซึ่งสำคัญเพราะความเสี่ยงทางหลอดเลือดมักเริ่มก่อนที่โรคเบาหวานจะปรากฏอย่างชัดเจน . ถ้าผม Thomas Klein, MD ต้องสร้างแผงเพื่อการป้องกันแบบเน้นความเสี่ยงในคนอายุ 45 ปีที่ไม่มีอาการ โดยปกติผมจะเริ่มจาก ว่าเป็นภาวะก่อนเบาหวาน และ 6.5% หรือสูงกว่า . ตรวจไขมัน (lipid panel), ApoB, Lp(a) ครั้งเดียว, hs-CRP เมื่อร่างกายอยู่ในสภาวะปกติ และ HbA1c.
. ณ วันที่ 22 เมษายน 2026 ชุดตรวจนี้บอกเราได้มากกว่าความเสี่ยงโรคหลอดเลือดหัวใจในอนาคต เมื่อเทียบกับการตรวจ troponin แบบสุ่มในวันที่คนที่สุขภาพดีโดยรวม . ตรวจไขมันพื้นฐานตามปกติ. ยังคงเป็นรากฐานของการตรวจเลือดเพื่อประเมินความเสี่ยงของหัวใจขาดเลือด เพราะมันให้.
เริ่มจากแผงไขมันมาตรฐาน—แต่ต้องอ่านตัวเลขให้ถูก
A . จุดที่ต้องระวังคือ LDL-C เพียงอย่างเดียวอาจดูเหมือนอยู่ในเกณฑ์ที่ยอมรับได้ ในขณะที่ความเสี่ยงยังคงสูง ดังนั้นผมมักจะอ่านผลแผงตรวจผ่าน . แล้วจึงเน้นบริบทของ non-HDL-C และไตรกลีเซอไรด์ คอเลสเตอรอลรวม LDL-C HDL-C และไตรกลีเซอไรด์. แผงตรวจไขมันมาตรฐานเป็นชั้นพื้นฐาน แต่การแปลผลจะดีขึ้นเมื่อให้ความสำคัญกับ non-HDL-C และไตรกลีเซอไรด์ คำแนะนำการอ่านแผงไขมัน (lipid panel) แบบทีละขั้น . เหมาะสมสำหรับผู้ใหญ่จำนวนมากที่เน้นการป้องกันขั้นต้น ในขณะที่.

หนึ่ง LDL-C ต่ำกว่า 100 มก./ดล. is reasonable for many primary-prevention adults, while 70 mg/dL or lower มักเป็นเป้าหมายในผู้ที่มีโรคหลอดเลือดที่ได้รับการยืนยันแล้ว หรือในผู้ป่วยที่มีความเสี่ยงสูงมาก. ไตรกลีเซอไรด์ 150 มก./ดล. หรือสูงกว่า มักชี้ไปที่ภาวะดื้อต่ออินซูลิน การดื่มแอลกอฮอล์มากเกินไป หรือภาวะอนุภาคเศษไขมัน (remnant particles) มากเกิน แม้ว่าเหตุผลอาจไม่ชัดเจนเสมอไป.
Non-HDL-C เท่ากับคอเลสเตอรอลรวมลบด้วย HDL-C และมันจะ “เก็บ” คอเลสเตอรอลไว้ใน อนุภาคที่ก่อให้เกิดหลอดเลือดแข็ง (atherogenic) ทั้งหมด, ไม่ใช่แค่ LDL เป้าหมายมักอยู่ที่ประมาณ สูงกว่าเป้าหมาย LDL ประมาณ 30 มก./ดล.; หากเป้าหมาย LDL คือ 70 mg/dL, เป้าหมาย Non-HDL-C ใกล้เคียงกับ 100 มก./เดซิลิตร จะเป็นคำย่อที่ใช้ได้และมักมีความเสถียรกว่าในการเจาะเลือดตรวจแบบคลินิกทั่วไป.
วิธีคำนวณมีความสำคัญมากกว่าที่ผู้ป่วยมักได้รับการบอกกล่าว สูตร Friedewald แบบเดิมอาจประเมิน LDL-C ต่ำเกินไปเมื่อไตรกลีเซอไรด์สูงกว่า 200 มก./ดล. หรือเมื่อ LDL ต่ำมาก ในขณะที่บางห้องแล็บใช้ Martin-Hopkins หรือการวัดโดยตรงแทน; หากดูเหมือนเรื่องราวไม่สอดคล้อง ให้เทียบรายงานกับ เกณฑ์ตัด LDL. หากไตรกลีเซอไรด์เป็นตัวขับเคลื่อนรูปแบบ ให้ดู ช่วงค่าไตรกลีเซอไรด์.
ทำไม HDL ที่สูงมากยังอาจทำให้เข้าใจผิดได้
HDL สูงกว่า 90 มก./ดล. ไม่ใช่เกราะป้องกันอัตโนมัติจากหลอดเลือดแข็ง ในประสบการณ์ของผม ผู้ป่วยมักได้รับการปลอบใจอย่างผิด ๆ จากตัวเลข HDL ที่ดูน่าทึ่ง ทั้งที่ ApoB, ลพ(ก), หรือ เศษซากที่อุดมด้วยไตรกลีเซอไรด์ กำลังสร้างความเสียหายต่อหลอดเลือดที่แท้จริงอยู่.
ทำไมการตรวจเลือด ApoB มักทำนายความเสี่ยงต่อหัวใจวายได้ดีกว่า LDL-C
การ การตรวจเลือด ApoB มักทำนายความเสี่ยงต่อการเกิดหัวใจวายได้ดีกว่า LDL-C เพราะว่า อนุภาคที่ก่อให้เกิดหลอดเลือดแข็งตัวแต่ละตัวมีโมเลกุล ApoB อยู่ 1 โมเลกุล. บุคคลอาจมี LDL-C เท่ากับ 95 มก./ดล. แต่ยังมีอนุภาคมากเกินไป ซึ่งเป็นเหตุผลที่ มัก ตรวจพบความไม่สอดคล้องระหว่าง ApoB-LDL ที่แผงตรวจมาตรฐานมักมองข้าม AI วิเคราะห์ผลเลือด ApoB ประเมินจำนวนอนุภาคที่สามารถผ่านเข้าไปในหลอดเลือดได้ มากกว่าการดูแค่มวลคอเลสเตอรอลที่อนุภาคนั้นพกอยู่.

เป็นเป้าหมายที่เหมาะสม; ผู้เชี่ยวชาญด้านไขมันหลายคนตั้งเป้าไว้ที่, ApoB ต่ำกว่า 90 มก./ดล. เมื่อประวัติสุขภาพครอบครัวหรือผลการถ่ายภาพบ่งชี้ว่ามีความเสี่ยงมากขึ้น ต่ำกว่า 80 มก./ดล. ถือเป็นปัจจัยที่เพิ่มความเสี่ยง ตามแนวทาง AHA/ACC (Grundy et al., 2019). ApoB 130 มก./ดล. หรือสูงกว่า นี่คือสรีรวิทยาแบบเข้าใจง่าย: หลอดเลือดสนใจว่า “มีอนุภาคกี่ตัว” ที่ไปกระทบผนัง ไม่ใช่แค่ “คอเลสเตอรอลมากแค่ไหน” ที่ถูกบรรจุอยู่ในแต่ละอนุภาค ชายวัย 46 ปีที่ผมเคยทบทวนในฐานะนักปั่นจักรยานมี.
LDL-C 102 มก./ดล., ไตรกลีเซอไรด์ 196 มก./ดล., HDL 38 มก./ดล., และ ApoB 118 มก./ดล. —รูปแบบนี้ทำให้ผังกังวลมากกว่าแค่ตัวเลข LDL อย่างเดียว เพราะมันบ่งชี้ว่าเป็นอนุภาคขนาดเล็กที่มีคอเลสเตอรอลน้อยจำนวนมากApoB มีประโยชน์เป็นพิเศษใน.
กลุ่มอาการเมตาบอลิก, ภาวะก่อนเบาหวาน, เบาหวานชนิดที่ 2, ไตรกลีเซอไรด์สูง, ไขมันพอกตับ และการเพิ่มน้ำหนักบริเวณส่วนกลาง ในคลินิกของผม นี่คือการตรวจที่มักเปลี่ยนแปลงการดูแลรักษามากที่สุดในคนที่ถูกบอกว่าคอเลสเตอรอล “ปกติ” แต่ยังดูมีความเสี่ยงด้านโรคหัวใจและเมตาบอลิก. เป้าหมายการป้องกันที่เหมาะสมสำหรับผู้ใหญ่จำนวนมาก.
ความไม่สอดคล้องพบได้บ่อยเมื่อไตรกลีเซอไรด์อยู่ที่
150 ถึง 250 มก./ดล. 150 to 250 mg/dL และขนาดรอบเอวกำลังค่อยๆ เพิ่มขึ้น เหตุผลที่เรากังวลเกี่ยวกับ LDL-C 98 มก./ดล. ร่วมกับ ApoB 112 มก./ดล. ก็เพราะเมื่อรวมกันแล้วมันบ่งชี้ถึงอนุภาคที่มีคอเลสเตอรอลต่ำจำนวนมาก ในขณะที่ LDL-C 120 มก./ดล. ร่วมกับ ApoB 78 มก./ดล. อาจดูน่ากังวลน้อยกว่าที่เห็นในตอนแรก.
ไลโปโปรตีน(a) คือเครื่องหมายทางพันธุกรรมที่คุณมักตรวจเพียงครั้งเดียว
A การตรวจเลือดไลโปโปรตีน(a), หรือ ลพ(ก), โดยปกติเป็นการตรวจเพียงครั้งเดียวในช่วงวัยผู้ใหญ่ เพราะมันจะวัดความเสี่ยงที่สืบทอดมาเป็นส่วนใหญ่ ซึ่งมักไม่ค่อยเปลี่ยนแปลงตามการใช้ชีวิต หากคุณมีพ่อแม่หรือพี่น้องที่เป็นโรคหัวใจกำเริบก่อนประมาณ 55 ปีในผู้ชาย หรือ 65 ปีในผู้หญิง, ให้ขอตรวจนี้ในครั้งถัดไปที่คุณทบทวน ควรตรวจคอเลสเตอรอลเมื่อไร.

สังคมส่วนใหญ่ถือว่า Lp(a) 50 มก./ดล. หรือสูงกว่า—หรือ 125 นาโนโมล/ลิตร หรือสูงกว่า—เป็นระดับที่สูงอย่างชัดเจน. Lp(a) ที่สูงกว่า 180 มก./ดล. หรือ 430 นาโนโมล/ลิตร ถือว่าสูงมาก และอาจทำให้มีความเสี่ยงตลอดชีวิตใกล้เคียงกับที่พบในภาวะไขมันในเลือดสูงจากครอบครัว (familial hypercholesterolemia) แม้แผงตรวจคอเลสเตอรอลตามปกติจะดูไม่ผิดปกติก็ตาม.
หน่วยวัดค่อนข้างยุ่งยาก. mg/dL และ nmol/L ไม่สามารถเทียบกันได้แบบเป็นเส้นตรงสำหรับ Lp(a) เพราะองค์ประกอบของ apo(a) มีขนาดแตกต่างกันระหว่างคน ดังนั้นเครื่องมือคำนวณแปลงค่าจากอินเทอร์เน็ตอาจทำให้เข้าใจผิด ปัจจุบันห้องแล็บในยุโรพบางแห่งเลือกใช้ nmol/L ด้วยเหตุผลนี้โดยเฉพาะ.
ฉันนึกถึงผู้หญิงอายุ 39 ปีคนหนึ่งที่ออกกำลังกายวิ่งสัปดาห์ละสามครั้ง มี LDL-C 98 มก./ดล., ApoB 78 มก./ดล., และ Lp(a) 168 นาโนโมล/ลิตร, โดยมีพ่อที่เคยเกิดภาวะกล้ามเนื้อหัวใจตาย (infarct) ตอนอายุ 49 ปี เธอไม่จำเป็นต้องตื่นตระหนก แต่จำเป็นอย่างยิ่งที่จะต้องลดการได้รับ LDL ตลอดชีวิตให้น้อยลง และมีเป้าหมายที่เฉพาะตัวมากกว่าการดูแผ่นผลแล็บแบบทั่วไป.
hs-CRP ช่วยได้ แต่ต้องตรวจในเวลาที่เหมาะสมเท่านั้น
การ การตรวจเลือด hs-CRP ประเมินการอักเสบระดับต่ำในหลอดเลือด และจุดที่เหมาะสำหรับการตีความคือเมื่อคุณสบายดี พักผ่อนมาแล้ว และไม่ได้กำลังต่อสู้กับการติดเชื้อ โดยปกติฉันเริ่มจาก น้อยกว่า 1.0 มก./ล. = ความเสี่ยงต่ำ, 1.0 ถึง 3.0 มก./ล. = ความเสี่ยงปานกลาง, และ มากกว่า 3.0 มก./ล. = ความเสี่ยงสูง, แล้วตรวจสอบซ้ำกับ แนวทางช่วงค่า CRP.

หนึ่งเดียว hs-CRP สูงกว่า 10 mg/L ควรทำให้คุณนึกถึงตัวกระตุ้นการอักเสบเฉียบพลันก่อนจะโทษหลอดเลือดแดง Ridker และคณะ แสดงใน JUPITER ว่าคนที่มี LDL-C ต่ำกว่า 130 มก./ดล. แต่ hs-CRP 2.0 มก./ล. หรือสูงกว่า ยังได้รับประโยชน์จากการรักษาด้วยยากลุ่มสแตติน ซึ่งเป็นเหตุว่าทำไมตัวชี้วัดนี้จึงยังน่าสนใจทางคลินิก.
นี่คือส่วนที่ผู้ป่วยมักไม่ค่อยได้ยิน: โรคเหงือกอักเสบ (gingivitis), การนอนหลับไม่ดี, ภาวะหยุดหายใจขณะหลับ, โรคอ้วน, การได้รับวัคซีนไม่นานมานี้, โรคสะเก็ดเงิน, และการฝึกความอึด (endurance) หนักๆ ทุกคนสามารถทำให้ hs-CRP สูงขึ้นได้ การแข่งวิ่งวันเสาร์หรือฝีหนองในช่องปากอาจทำให้ผลตรวจของวันจันทร์เปลี่ยนไปมากกว่าที่หลอดเลือดหัวใจของคุณเป็นตัวการ.
หลักฐานตรงนี้ค่อนข้างปนกัน ถ้าคุณพยายามใช้ hs-CRP เพียงอย่างเดียว ใน Kantesti เราจะรักษา hs-CRP 3.4 มก./ลิตร ร่วมกับ ApoB 108 มก./เดซิลิตร แตกต่างจาก hs-CRP 3.4 มก./ลิตร ร่วมกับ ApoB 67 มก./เดซิลิตร และเพิ่งเป็นหวัด, ซึ่งเป็นเหตุผลที่ผมแนะนำให้จับคู่กับ ผลตรวจการอักเสบ มากกว่าการไปยึดติดกับทศนิยมเพียงตัวเดียว.
HbA1c ไม่ใช่การตรวจโรคหัวใจโดยตรง แต่ทำนายความเสียหายของหลอดเลือดได้
หนึ่ง ตรวจเลือด HbA1c ไม่ได้จำเพาะต่อหัวใจ แต่เป็นหนึ่งในผลตรวจเลือดที่ดีที่สุดสำหรับประเมินความเสี่ยงโรคหัวใจ เพราะมันสะท้อน การได้รับน้ำตาลเฉลี่ยในช่วงประมาณ 8 ถึง 12 สัปดาห์. ผมจะให้ความสนใจเมื่อมันเริ่มเลื่อนไปที่ 5.7%—และมักจะเร็วกว่านั้น—โดยเฉพาะเมื่อผู้ป่วยของคุณเข้ากับ แนวทางภาวะก่อนเบาหวานของเราอยู่แล้ว.

เกณฑ์การวินิจฉัยค่อนข้างชัดเจน: HbA1c ต่ำกว่า 5.7% ถือว่าปกติ, 5.7% ถึง 6.4% คือภาวะก่อนเบาหวาน, และ 6.5% หรือสูงกว่าในการตรวจยืนยัน สนับสนุนการเป็นเบาหวาน แต่ความเสี่ยงโรคหัวใจและหลอดเลือดไม่รออย่างสุภาพให้ถึง 6.5%; จากประสบการณ์ของผม, A1c 5.5% ถึง 5.6% กับ สัญญาณที่ทำให้น้ำหนักไปทางตับไขมันมากขึ้น ได้แก่ และ HDL ต่ำมักเป็นสัญญาณว่ามีปัญหากำลังก่อตัว.
คณะกรรมการ ADA Professional Practice Committee ยังคงเกณฑ์เหล่านั้นไว้ในปี 2026 แต่ฟีโนไทป์ยังคงมีความสำคัญ ผู้ป่วยชาวเอเชียใต้ ตะวันออกกลาง ชาวผิวดำ และชาวฮิสแปนิกมักสะสมภาวะดื้อต่ออินซูลินได้แม้ที่ BMI ต่ำ และสัดส่วนรอบเอวต่อส่วนสูงที่เพิ่มขึ้นร่วมกับค่า ALT หรือไตรกลีเซอไรด์ที่ค่อยๆ สูงขึ้น อาจเป็นเบาะแสสำคัญก่อนที่ HbA1c จะข้ามเส้นเกณฑ์ในตำรา.
HbA1c อาจสูงเกินจริงเมื่อ ภาวะขาดธาตุเหล็ก และอาจต่ำเกินจริงเมื่อเม็ดเลือดแดงมีการหมุนเวียนเร็วขึ้น เช่น ภาวะเม็ดเลือดแดงแตก การเสียเลือดล่าสุด ความแปรผันบางอย่างของฮีโมโกลบิน หรือโรคไตเรื้อรังระยะรุนแรง. หากตัวเลขไม่สอดคล้องกับผู้ป่วย ให้เริ่มจาก ตัวอธิบายจุดตัด A1c. จากนั้นอ่านคู่มือเกี่ยวกับ กับดักความแม่นยำของ A1c.
เคล็ดลับที่ใช้ได้จริง: การตรวจซ้ำ A1c ใน 4 สัปดาห์ มักทำให้ผิดหวัง เพราะชีววิทยายังไม่มีเวลาขยับไปไหน แพทย์ส่วนใหญ่เรียนรู้ได้มากขึ้นจากการตรวจซ้ำใน ประมาณ 3 เดือน และดูว่าไตรกลีเซอไรด์ น้ำหนัก และความดันโลหิตเปลี่ยนแปลงอย่างไรในช่วงเวลาเดียวกัน.
เมื่อ HbA1c อยู่ที่
นี่เป็นหนึ่งในหลายพื้นที่ที่ “บริบท” สำคัญกว่าตัวเลข หาก HbA1c คือ 6.1% แต่ระดับน้ำตาลขณะอดอาหารปกติ และ CBC บ่งชี้ภาวะขาดธาตุเหล็ก ผมจะตรวจหาสาเหตุเพิ่มเติมก่อนจะติดป้ายให้ผู้ป่วย; หาก HbA1c คือ 5.4% แต่ไตรกลีเซอไรด์ 260 mg/dL, ความดันโลหิตกำลังเพิ่มขึ้น และขนาดรอบเอวเปลี่ยนเร็ว ผมไม่ถือว่าเป็นสัญญาณที่น่าเชื่อถือ.
การตรวจเลือดความเสี่ยงหัวใจวายแบบใดที่ถูกใช้มากเกินไปสำหรับการคัดกรอง?
ห้องแล็บที่ใช้คัดกรองมากเกินไปที่สุดคือ โทรโปนิน, CK-MB, BNP หรือ NT-proBNP และ D-dimer—เป็นการตรวจที่มีประโยชน์ แต่ไม่เหมาะกับงานของคนส่วนใหญ่ที่ไม่มีอาการ เมื่อผู้ป่วยมาขอคัดกรองเพื่อป้องกัน ฉันจะชี้ให้ไปที่ แนวโน้มของ troponin ก่อน เพราะความแตกต่างระหว่างการวินิจฉัยกับการทำนายคือจุดที่ความสับสนเริ่มต้นขึ้น.

A การตรวจโทรโปนิน ตรวจพบการบาดเจ็บของกล้ามเนื้อหัวใจ มักเกิดขึ้นภายในไม่กี่ชั่วโมงหลังเหตุการณ์เฉียบพลัน หากผลโทรโปนินปกติ ไม่ ไม่ได้แปลว่าความเสี่ยงคราบพลัคใน 10 ปีของคุณต่ำ และการตรวจพบโทรโปนินชนิดความไวสูงเพียงเล็กน้อยอาจสะท้อน โรคไต, กล้ามเนื้อหัวใจอักเสบ (myocarditis), ความเครียดจากโครงสร้างของหัวใจ หรือภาวะหัวใจล้มเหลวเรื้อรัง มากกว่าการอุดตันของหลอดเลือดหัวใจที่กำลังจะเกิดขึ้น.
บีเอ็นพี และ เอ็นที-โปรบีเอ็นพี เป็นตัวบ่งชี้ภาวะหัวใจล้มเหลวเป็นหลัก โดยเป็นกฎคร่าวๆ สำหรับผู้ป่วยนอกว่า, NT-proBNP ต่ำกว่า 125 พิกโกรัม/มิลลิลิตร มักคัดค้านภาวะหัวใจล้มเหลวเรื้อรังในผู้ใหญ่ที่อายุน้อย แต่บอกฉันได้น้อยเกี่ยวกับหลอดเลือดแข็งที่ขับเคลื่อนด้วย ApoB.
ดี-ไดเมอร์ ช่วยประเมินความผิดปกติของการแข็งตัวของเลือดและภาวะลิ่มเลือดอุดตันในปอด ไม่ใช่การแตกของคราบพลัคในอนาคต ในขณะที่ ซีเค-เอ็มบี ในทางปฏิบัติสมัยใหม่ถูกแทนที่ด้วยโทรโปนินเป็นส่วนใหญ่ หากมีการขายชุดตรวจสุขภาพว่า “ครอบคลุม” ให้เทียบกับ ขีดจำกัดของชุดตรวจเรา และถามว่าคำถามเพื่อการป้องกันที่การตรวจแต่ละรายการตอบได้จริงคืออะไร.
ตัวชี้วัดประกอบที่แพทย์ใช้แบบเงียบ ๆ เพื่อปรับความเสี่ยงของหัวใจให้แม่นยำขึ้น
การตรวจในชีวิตประจำวันหลายอย่างเปลี่ยนวิธีที่เราตีความความเสี่ยงของหัวใจวายอย่างเงียบๆ eGFR, ครีเอตินิน, ALT, GGT, กรดยูริก และ RDW คือสิ่งที่ฉันใช้มากที่สุด พวกมันไม่ได้แทนที่ ApoB หรือ Lp(a) แต่บ่อยครั้งที่ช่วยอธิบายว่าทำไมความเสี่ยงจึงสูงกว่าตัวเลขคอเลสเตอรอลที่เป็นหัวข้อข่าวจะบอก โดยเฉพาะเมื่อคุณทบทวน เบาะแสจากไต.

eGFR ต่ำกว่า 60 มล./นาที/1.73 ตร.ม. นิยามโรคไตเรื้อรังในหลายสถานการณ์ และเพิ่มความเสี่ยงโรคหัวใจและหลอดเลือดอย่างมีนัยสำคัญ ครีเอตินินเพียงอย่างเดียวอาจทำให้ประเมินปัญหาต่ำเกินไปในผู้สูงอายุหรือคนที่มีกล้ามเนื้อน้อย; ครีเอตินิน 1.0 มก./ดล. อาจดูไม่เป็นเรื่องในคนหนึ่ง และน่ากังวลในอีกคนหนึ่ง ขึ้นอยู่กับอายุ เพศ และขนาดร่างกาย.
ตัวบ่งชี้จากตับอาจเป็นคำกระซิบระยะแรกของโรคเมตาบอลิซึมต่อหัวใจ. ALT ในช่วงปกติด้านบน และ GGT สูงกว่าประมาณ 50 ถึง 60 U/L มักมาพร้อมกับไขมันพอกตับ ไตรกลีเซอไรด์สูง และภาวะดื้อต่ออินซูลิน ฉันเห็นรูปแบบนี้ในผู้ป่วยหลายปีก่อนที่โรคเบาหวานจะถูกวินิจฉัยอย่างเป็นทางการ.
RDW สูงกว่า 14.5% ถูกเชื่อมโยงกับผลลัพธ์ด้านหัวใจและหลอดเลือดที่แย่ลงในการศึกษากลุ่มตัวอย่าง แต่ยังไม่เฉพาะเจาะจงมากพอที่จะใช้เป็นเป้าหมายเพียงอย่างเดียว นั่นคือเหตุผลที่ Thomas Klein, MD และทีมของเราใช้มันเป็นพื้นหลังประกอบ ไม่ใช่ไบโอมาร์กเกอร์ตัวเด่น; เอกสารของเราแบบเข้าถึงได้ฟรี เอกสารวิธีการของ RDW อธิบายว่า ความแปรปรวนของเม็ดเลือดแดงสามารถทำให้การผลตรวจทางคลินิกเกิดการตีความที่คลาดเคลื่อนได้อย่างไร คู่มือ BUN/ครีเอตินีน ครอบคลุมประเด็นเดียวกันจากมุมของภาวะขาดน้ำและไต.
กรดยูริกน่าสนใจ แต่ยังไม่ใช่ข้อสรุปที่ชัดเจน
กรดยูริกสูงกว่า 7.0 มก./ดล. ในผู้ชาย หรือ สูงกว่า 6.0 มก./ดล. ในผู้หญิงจำนวนมาก มักมาพร้อมกับความดันโลหิตสูง ภาวะดื้อต่ออินซูลิน และการทำงานของไตที่ผิดปกติ หลักฐานที่ว่าการลดกรดยูริกโดยตัวมันเองช่วยป้องกันการเกิดหัวใจวายได้ ยังไม่เป็นข้อยุติ ดังนั้นผมจึงมองว่ามันเป็น “เบาะแสรูปแบบ” มากกว่าจะเป็นเป้าหมายหลัก เว้นแต่จะมีโรคเกาต์หรือนิ่วร่วมอยู่ในภาพด้วย.
ควรตรวจเลือดที่ทำนายความเสี่ยงต่อหัวใจวายซ้ำบ่อยแค่ไหน?
ช่วงเวลาที่ตรวจซ้ำมีความสำคัญเพราะ แนวโน้มดีกว่าภาพนิ่ง ในการแพทย์ป้องกันโรคทางหัวใจและหลอดเลือด สำหรับผู้ใหญ่ส่วนใหญ่ ผมอยากเห็น ค่า ApoB จำนวนสามครั้งในช่วง 18 เดือน มากกว่าผลที่ดูสมบูรณ์แบบเพียงครั้งเดียว นั่นคือเหตุผลที่ การเปรียบเทียบแนวโน้ม มุมมองมักเปลี่ยนแปลงการจัดการรักษา.

หากคุณเริ่มหรือเพิ่มความเข้มข้นของการรักษาด้านไขมัน ให้ตรวจซ้ำ แผงไขมัน ใน 4 ถึง 12 สัปดาห์, แล้วทุก 6 ถึง 12 เดือน เมื่อคงที่แล้ว ในผู้ใหญ่ที่มีความเสี่ยงต่ำและไม่ได้รับการรักษา การตรวจซ้ำทุก 3 ถึง 5 ปี อาจเพียงพอ แม้ว่า ประวัติสุขภาพครอบครัว โรคอ้วน วัยหมดประจำเดือน หรือการเปลี่ยนแปลงน้ำหนักอย่างรวดเร็ว มักเป็นเหตุผลให้ต้องตรวจถี่ขึ้น.
ลพ(ก) โดยปกติแล้วต้องวัด เพียงครั้งเดียวในช่วงวัยผู้ใหญ่. ผมจะตรวจซ้ำเฉพาะเมื่อผลการทดสอบเดิมดูไม่น่าเชื่อถือ เมื่อผู้ป่วยเริ่มการรักษาแบบเจาะจงที่อาจทำให้ค่าดังกล่าวเปลี่ยน หรือเมื่อมีโรคอักเสบที่สำคัญทำให้ตัวเลขดูผิดปกติไปจากลักษณะทางชีววิทยา.
เอชเอส-ซีอาร์พี ควรตรวจซ้ำเมื่อมัน หากสูงกว่า 3 mg/L, และควรตรวจซ้ำอย่างแน่นอนเมื่อมัน สูงกว่า 10 มก./ลิตร, เว้นแต่คุณจะแน่ใจว่าตอนนั้นคุณปกติดีอย่างสมบูรณ์แล้ว. น้ำตาลสะสม HbA1c เปลี่ยนแปลงช้า ดังนั้นผู้ป่วยส่วนใหญ่จะเข้าใจมากขึ้นเมื่อคอยตรวจดูทุก 3 เดือน ระหว่างช่วงที่มีการเปลี่ยนแปลงอย่างต่อเนื่อง หรือทุก 6 ถึง 12 เดือน เมื่ออาการคงที่แล้ว.
Kantesti AI มีประโยชน์อย่างยิ่งสำหรับมุมมองแบบติดตามระยะยาวนี้ เพราะมันซ้อนภาพ ApoB ไตรกลีเซอไรด์ และตัวชี้วัดด้านภาวะน้ำตาลในเลือดไว้บนไทม์ไลน์เดียวกัน จับคู่กับ ตัวติดตามประวัติผลตรวจในห้องแล็บ แล้วคุณจะไม่ต้องคอยตอบสนองต่อสัญญาณเตือนที่แยกเดี่ยวๆ.
AI Kantesti วิเคราะห์เครื่องหมายเหล่านี้อย่างไร ก่อนที่จะเริ่มมีอาการ
Kantesti AI ตีความ ผลตรวจเลือดที่ทำนายความเสี่ยงต่อการเกิดหัวใจวาย โดยจัดอันดับว่าอะไรที่ “ลงมือทำได้” ก่อนที่อาการจะเริ่มขึ้น: ความไม่สอดคล้องของ ApoB, Lp(a) ที่สูงขึ้น, hs-CRP ที่ยังคงสูง, HbA1c ที่เพิ่มขึ้น, บริบทของไต และประวัติสุขภาพครอบครัว. หากคุณมีผลตรวจอยู่แล้ว, ลองเดโมฟรี และดูว่าชุดตรวจเพื่อการป้องกันโรคหน้าตาเป็นอย่างไร เมื่ออ่านเป็น “รูปแบบ” แทนที่จะเป็น “รายการเช็ก”.

Kantesti AI อ่านไฟล์ PDF หรือรูปภาพที่อัปโหลดได้ภายในประมาณ 60 วินาที และช่วยผู้ใช้งานได้ทั่ว กว่า 127 ประเทศ และ มากกว่า 75 ภาษา. ที่สำคัญกว่านั้น มันทำสิ่งที่พอร์ทัลแล็บทั่วไปมักไม่ทำ: มันตรวจสอบซ้ำว่า LDL-C 96 มก./ดล. เทียบกับ ApoB 112 มก./ดล. น่ากังวลมากกว่า LDL-C 126 มก./ดล. เทียบกับ ApoB 82 มก./ดล..
อย่างที่ Thomas Klein, MD ผมสร้างกฎการทบทวนของเราโดยมีอคติที่เรียบง่าย: ให้ตัวเลขแก่ผู้ป่วยที่เปลี่ยนแปลงการตัดสินใจทางคลินิกครั้งถัดไป งานนี้อยู่เคียงข้าง คณะกรรมการที่ปรึกษาทางการแพทย์. และยังสอดคล้องกับ มาตรฐานการยืนยันทางคลินิก, ของเรา และทำงานอยู่ในสภาพแวดล้อมที่ได้รับการรับรองตาม CE และสอดคล้องกับ HIPAA และ GDPR แทนที่จะเป็นแอปสุขภาพแบบสบายๆ.
ถ้าคุณอยากรู้จัก “จักรวาลของตัวชี้วัด” ทั้งหมด เริ่มจาก biomarker guide. ของเรา หากคุณอยากรู้ว่าใครเป็นคนสร้างมัน เรื่องราวอยู่ที่ เกี่ยวกับเรา. ผู้ป่วยส่วนใหญ่จะได้ผลดีกว่าเมื่อคำอธิบายเฉพาะเจาะจง ผ่านการทบทวนโดยแพทย์ และโยงกับแนวโน้ม มากกว่าความกลัว.
งานวิจัยที่เกี่ยวข้องของ Kantesti
ทีมวิจัย AI ของ Kantesti (2025). การตรวจเลือด RDW: คู่มือฉบับสมบูรณ์สำหรับ RDW-CV, MCV และ MCHC. Zenodo. โดอิ.
มีเวอร์ชันที่ค้นหาได้บน รีเสิร์ชเกต. มีรายการโปรไฟล์ผู้เขียนให้ด้วยที่ Academia.edu.
ทีมวิจัย AI ของ Kantesti (2025). คำอธิบายอัตราส่วน BUN/Creatinine: คู่มือการตรวจการทำงานของไต. Zenodo. โดอิ.
มีเวอร์ชันที่ค้นหาได้บน รีเสิร์ชเกต. มีรายการโปรไฟล์ผู้เขียนให้ด้วยที่ Academia.edu.
บทความเหล่านั้นไม่ได้เป็นงานวิจัยเพื่อทำนายภาวะหัวใจวายโดยตรง แต่มีความสำคัญเพราะแผงการป้องกันจะอยู่หรือไปได้ด้วย “บริบท” รูปแบบ RDW ที่ทำให้เข้าใจผิดหรือสัญญาณของภาวะขาดน้ำอาจทำให้การตีความ ApoB, hs-CRP และ HbA1c ได้อย่างมั่นใจมากขึ้นหรือน้อยลง.
คำถามที่พบบ่อย
การตรวจเลือดสามารถทำนายอาการหัวใจวายได้จริงก่อนที่จะเกิดขึ้นหรือไม่?
ไม่มีการตรวจเลือดเพียงรายการเดียวที่สามารถทำนายวันเกิดของหัวใจวายได้อย่างแม่นยำ แต่การตรวจหลายรายการร่วมกันสามารถประเมินความน่าจะเป็นในอนาคตก่อนที่อาการจะเริ่มขึ้น ApoB วัดจำนวนอนุภาคที่ก่อหลอดเลือดแข็ง (atherogenic) lipoprotein(a) หรือ Lp(a) ช่วยบ่งชี้ความเสี่ยงที่ถ่ายทอดทางพันธุกรรม hs-CRP สะท้อนการอักเสบระดับต่ำ และ HbA1c แสดงการได้รับกลูโคสอย่างต่อเนื่อง ในทางปฏิบัติ โดยทั่วไปถือว่าเป็นสัญญาณที่ค่อนข้างน่าเชื่อถือเมื่อ ApoB ต่ำกว่า 90 mg/dL, Lp(a) ต่ำกว่า 50 mg/dL หรือ 125 nmol/L, hs-CRP ต่ำกว่า 1.0 mg/L และ HbA1c ต่ำกว่า 5.7% อย่างไรก็ตาม Troponin แตกต่างออกไป เพราะเป็นการตรวจเพื่อประเมินการบาดเจ็บของกล้ามเนื้อหัวใจในปัจจุบันหรือเพิ่งเกิดขึ้น ไมใช่การคัดกรองระยะยาว.
การตรวจเลือดรายการใดที่ดีที่สุดเพียงรายการเดียวสำหรับประเมินความเสี่ยงโรคหัวใจขาดเลือด?
หากต้องเลือกตรวจเลือดเพียง 1 รายการเพื่อประเมินความเสี่ยงโรคหลอดเลือดหัวใจในอนาคต ผม/ฉันมักจะเลือก ApoB เพราะมันนับจำนวนอนุภาคที่แทรกผ่านหลอดเลือดโดยตรง ApoB ต่ำกว่า 90 มก./ดล. เป็นเป้าหมายที่เหมาะสมสำหรับผู้ใหญ่จำนวนมาก ขณะที่ 130 มก./ดล. หรือสูงกว่านั้นชัดเจนว่าเป็นเรื่องที่น่ากังวล อย่างไรก็ตาม ApoB ไม่ได้ทดแทนการตรวจไลโปโปรตีน(a) (lipoprotein(a)) เพราะความเสี่ยงที่ถ่ายทอดทางพันธุกรรมอาจยังคงสูงได้ แม้ว่า ApoB จะดูดี คำตอบที่ดีที่สุดมักจะเป็นชุดตรวจขนาดเล็ก มากกว่าการมี “ผู้ชนะ” เพียงตัวเดียว.
ApoB ดีกว่า LDL คอเลสเตอรอลหรือไม่?
ApoB มักดีกว่า LDL-C เมื่อเลขทั้งสองไม่สอดคล้องกัน โดยเฉพาะในคนที่มีไตรกลีเซอไรด์สูง ภาวะก่อนเบาหวาน เบาหวานชนิดที่ 2 หรือมีน้ำหนักเพิ่มบริเวณช่วงกลางลำตัว LDL-C วัดมวลของคอเลสเตอรอล ขณะที่ ApoB ประมาณจำนวนอนุภาคที่ก่อให้เกิดหลอดเลือดแข็งตัว (atherogenic) คนคนหนึ่งอาจมี LDL-C 100 มก./ดล. แต่มี ApoB 115 มก./ดล. ซึ่งบ่งชี้ว่ามีการเคลื่อนตัวของอนุภาคเข้าสู่ผนังหลอดเลือดมากกว่าที่ตัวเลข LDL เพียงอย่างเดียวบอกได้ เมื่อ LDL-C และ ApoB สอดคล้องกัน ความแตกต่างจึงมีความสำคัญน้อยลง.
ทุกคนควรตรวจ lipoprotein(a) สักครั้งไหม?
ผู้ใหญ่ส่วนใหญ่ควรตรวจวัดไลโปโปรตีน(a) อย่างน้อยหนึ่งครั้ง และยิ่งมีความจำเป็นมากขึ้นหากในครอบครัวมีโรคหัวใจก่อนวัยอันควร ผลที่ได้ 50 มก./ดล. หรือ 125 นาโนโมล/ลิตร หรือสูงกว่า โดยทั่วไปถือว่าสูง และ 180 มก./ดล. หรือ 430 นาโนโมล/ลิตร ถือว่าสูงมาก เนื่องจาก Lp(a) มีพื้นฐานทางพันธุกรรมเป็นส่วนใหญ่ จึงมักไม่จำเป็นต้องตรวจซ้ำบ่อยครั้ง การตรวจเพียงครั้งเดียวในวัยผู้ใหญ่ที่ดีมักจะบอกเรื่องราวได้ทั้งหมด.
ระดับ hs-CRP เท่าไหร่ที่ถือว่าสูงเกินไป?
สำหรับการป้องกันโรคหัวใจและหลอดเลือด โดยทั่วไปค่า hs-CRP ที่ต่ำกว่า 1.0 มก./ล. มักถือว่ามีความเสี่ยงต่ำ, 1.0 ถึง 3.0 มก./ล. อยู่ในช่วงปานกลาง และสูงกว่า 3.0 มก./ล. บ่งชี้ถึงความเสี่ยงการอักเสบที่สูงขึ้น หากคุณมีสุขภาพโดยรวมค่อนข้างดี เมื่อ hs-CRP สูงเกิน 10 มก./ล. โดยปกติผมจะมองหาการติดเชื้อ การอักเสบในช่องปาก การออกกำลังกายหนัก หรือสิ่งกระตุ้นเฉียบพลันอื่นๆ ก่อนจะสรุปเกี่ยวกับหลอดเลือด นี่จึงเป็นเหตุผลว่าทำไมการตรวจซ้ำหลัง 2 ถึง 3 สัปดาห์จึงให้ข้อมูลที่เป็นประโยชน์มากกว่าการตอบสนองต่อผลที่สูงเพียงครั้งเดียว เวลาเป็นปัจจัยสำคัญพอๆ กับตัวเลข.
HbA1c สามารถทำนายโรคหัวใจได้หรือไม่ หากฉันไม่ได้เป็นเบาหวาน?
ใช่ HbA1c ในช่วงก่อนเป็นเบาหวานตั้งแต่ 5.7% ถึง 6.4% มีความสัมพันธ์กับความเสี่ยงต่อโรคหัวใจและหลอดเลือดที่สูงขึ้น และความเสี่ยงมักเริ่มเพิ่มขึ้นก่อนถึงเกณฑ์ตัดสินเบาหวานอย่างเป็นทางการที่ 6.5% ในคลินิก HbA1c ที่ 5.5% หรือ 5.6% จะน่ากังวลมากขึ้นเมื่อไตรกลีเซอไรด์สูงกว่า 150 มก./ดล. HDL ต่ำ หรือขนาดรอบเอวเพิ่มขึ้น HbA1c ไม่ใช่การตรวจที่จำเพาะต่อหัวใจ แต่เป็นการตรวจที่มีประโยชน์มากสำหรับความเสียหายของหลอดเลือด และจะยิ่งแข็งแกร่งขึ้นเมื่อรวมกับ ApoB และไตรกลีเซอไรด์.
ฉันควรขอให้ตรวจ troponin ในการตรวจสุขภาพประจำปีไหม?
โดยปกติไม่ใช่ ทรอพโอนินถูกออกแบบมาเพื่อตรวจจับการบาดเจ็บของกล้ามเนื้อหัวใจที่เกิดขึ้นในปัจจุบันหรือเพิ่งเกิดขึ้น ดังนั้นจึงมีประโยชน์มากกว่าในสถานการณ์ฉุกเฉินหรือการดูแลรักษาแบบเฉียบพลัน มากกว่าการมาตรวจป้องกันตามปกติ ค่าทรอพโอนินปกติไม่ได้แปลว่าความเสี่ยงโรคหัวใจขาดเลือดในระยะยาวของคุณจะต่ำ และการตรวจพบทรอพโอนินเพียงเล็กน้อยอาจสะท้อนถึงโรคไต ความเครียดของโครงสร้างหัวใจ หรือภาวะเจ็บป่วยเรื้อรัง มากกว่าความเสี่ยงจากคราบพลัค สำหรับการคัดกรอง ApoB, ไขมัน (lipids), ไลโปโปรตีน(a), hs-CRP และ HbA1c ให้ข้อมูลด้านการป้องกันที่มีประโยชน์มากกว่า.
การปรับปรุงผลตรวจเลือดเหล่านี้จริงๆ แล้วสามารถลดความเสี่ยงต่อการเกิดหัวใจวายของฉันได้ไหม หรือเป็นเพียงสัญญาณเตือน?
ผลลัพธ์จำนวนมากสามารถลงมือทำได้: การลด ApoB และ LDL-C การปรับปรุงความดันโลหิต การเลิกสูบบุหรี่ การขยับร่างกายให้มากขึ้น และการจัดการความเสี่ยงโรคเบาหวานสามารถลดความเสี่ยงโรคหัวใจและหลอดเลือดในอนาคตได้ Lp(a) ส่วนใหญ่ถ่ายทอดทางพันธุกรรม แต่การรู้ค่า Lp(a) ช่วยให้แพทย์ของคุณเลือกแผนการป้องกันที่เข้มข้นขึ้นได้.
รับการวิเคราะห์ผลตรวจเลือดด้วย AI วันนี้
เข้าร่วมผู้ใช้งานมากกว่า 2 ล้านคนทั่วโลกที่ไว้วางใจ Kantesti สำหรับการวิเคราะห์ผลตรวจทางห้องแล็บแบบทันทีและแม่นยำ อัปโหลดผลตรวจเลือดของคุณ แล้วรับการอ่านผลตรวจเลือดอย่างครอบคลุมของไบโอมาร์กเกอร์ 15,000+ ภายในไม่กี่วินาที.
📚 งานวิจัยที่อ้างอิง
Klein, T., Mitchell, S., & Weber, H. (2026). ตรวจเลือด RDW: คู่มือฉบับสมบูรณ์สำหรับ RDW-CV, MCV และ MCHC.
Klein, T., Mitchell, S., & Weber, H. (2026). คำอธิบายอัตราส่วน BUN/Creatinine: คู่มือการตรวจการทำงานของไต.
📖 อ้างอิงทางการแพทย์ภายนอก
คณะกรรมการแนวทางปฏิบัติวิชาชีพของสมาคมโรคเบาหวานแห่งสหรัฐอเมริกา (2026). แนวทางการดูแลรักษาในโรคเบาหวาน—2026. Diabetes Care.
📖 อ่านต่อ
สำรวจคู่มือทางการแพทย์ที่ผ่านการตรวจสอบโดยผู้เชี่ยวชาญเพิ่มเติมจาก คันเตสตี ทีมแพทย์:

ธงคัดกรองทารกแรกเกิด: การติดตามอย่างเร่งด่วนเทียบกับการติดตามตามปกติ
การตีความผลการตรวจคัดกรองทารกแรกเกิด อัปเดตปี 2026 สำหรับผู้ป่วย การตรวจพบจากการเจาะส้นเท้าเป็นสัญญาณเตือนความเสี่ยง ไม่ใช่การวินิจฉัย การ...
อ่านบทความ →
การตรวจเลือดก่อนและหลังการเสริมอาหาร: 6 รายการที่ควรติดตาม
การตีความความปลอดภัยของการเสริมอาหาร อัปเดตปี 2026 สำหรับผู้ป่วย แผนการทดสอบซ้ำของอาหารเสริมที่เป็นประโยชน์ควรเปรียบเทียบผลตรวจพื้นฐานกับ 6-...
อ่านบทความ →
ติดตามสุขภาพด้วยการตรวจเลือดระหว่างการใช้ PPI ต่อเนื่องระยะยาว
การตีความความปลอดภัยของ PPI Safety Lab อัปเดตปี 2026 สำหรับผู้ป่วย ยาโอเมพราโซล ลานโซพราโซล แพนโทพราโซล และเอโซเมพราโซลที่เป็นมิตรกับผู้ป่วย ไม่จำเป็นต้องมีการตรวจทางห้องปฏิบัติการอย่างไม่สิ้นสุด...
อ่านบทความ →
การตรวจเลือดอาหารคาร์บต่ำ: ไขมัน, คีโตน, อิเล็กโทรไลต์
Low Carb Labs Lab Interpretation 2026 Update Doctor Reviewed แผนคาร์บต่ำสามารถช่วยปรับปรุงไตรกลีเซอไรด์และกลูโคสได้ในขณะที่...
อ่านบทความ →
อาหารที่ช่วยลดไตรกลีเซอไรด์ก่อนการตรวจซ้ำ
การตีความผลการตรวจไขมันในเลือด อัปเดตปี 2026 สำหรับผู้ป่วยที่เข้าใจง่าย ชัยชนะด้านอาหารที่เร็วที่สุดมักจะเริ่มจากการลดแอลกอฮอล์ เครื่องดื่มที่มีน้ำตาลสูง อาหารที่ผ่านการขัดสี...
อ่านบทความ →
DASH Diet สำหรับความดันโลหิต: ตัวชี้วัดทางห้องปฏิบัติการที่ควรตรวจซ้ำ
การตีความผลการตรวจความดันโลหิต อัปเดตปี 2026 การอ่านค่าจากที่บ้านด้วยเครื่องรัดแขนสำหรับผู้ป่วยมีความสำคัญ แต่ผลการตรวจทางห้องแล็บบอกได้ว่า...
อ่านบทความ →ค้นพบคู่มือสุขภาพทั้งหมดของเราและ เครื่องมือวิเคราะห์ผลตรวจเลือดที่ขับเคลื่อนด้วย AI ที่ kantesti.net
⚕️ ข้อสงวนสิทธิ์ทางการแพทย์
บทความนี้จัดทำเพื่อวัตถุประสงค์ด้านการศึกษาเท่านั้น และไม่ถือเป็นคำแนะนำทางการแพทย์ โปรดปรึกษาผู้ให้บริการด้านสุขภาพที่มีคุณสมบัติเหมาะสมเสมอสำหรับการตัดสินใจด้านการวินิจฉัยและการรักษา.
สัญญาณความน่าเชื่อถือ E-E-A-T
ประสบการณ์
การทบทวนเชิงคลินิกโดยแพทย์ที่นำโดยกระบวนการตีความผลตรวจในห้องแล็บ.
ความเชี่ยวชาญ
โฟกัสด้านเวชศาสตร์ห้องปฏิบัติการเกี่ยวกับพฤติกรรมของไบโอมาร์กเกอร์ในบริบททางคลินิก.
อำนาจ
เขียนโดย ดร. โธมัส ไคลน์ (Dr. Thomas Klein) พร้อมทบทวนโดย ดร. ซาราห์ มิตเชลล์ (Dr. Sarah Mitchell) และ ศ.ดร. ฮันส์ เวเบอร์ (Prof. Dr. Hans Weber).
ความน่าเชื่อถือ
การตีความที่อิงหลักฐาน พร้อมเส้นทางการติดตามที่ชัดเจนเพื่อลดความตื่นตระหนก.