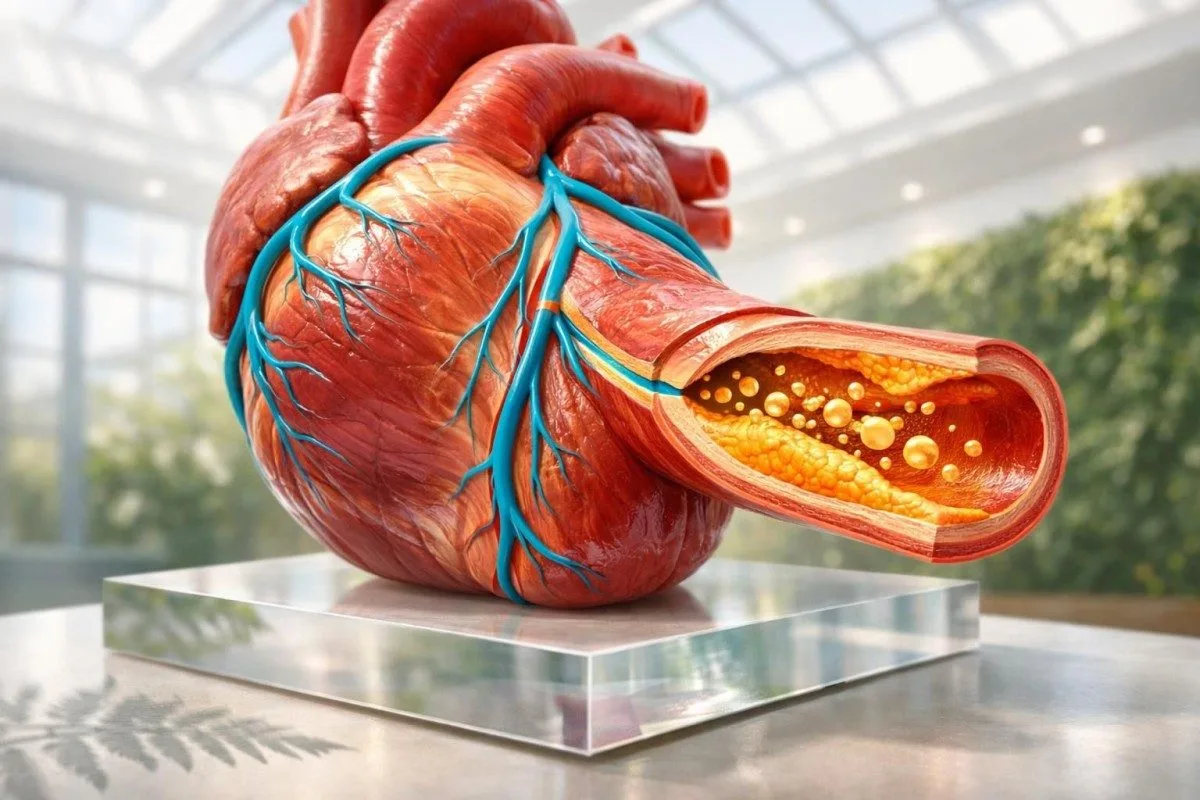
ການກວດເລືອດທີ່ຊີ້ບອກຄວາມສ່ຽງຕໍ່ການເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ໄດ້ດີທີ່ສຸດກ່ອນຈະມີອາການແມ່ນ ApoB, lipoprotein(a), hs-CRP, HbA1c, ແລະ ການກວດໄຂມັນໃນເລືອດມາດຕະຖານ (standard lipid panel). Troponin ມີຄວາມສຳຄັນເມື່ອອາດມີການເສຍຫາຍເກີດຂຶ້ນແລ້ວ; ມັນມັກບໍ່ແມ່ນການກວດຄັດກອງ (screening) ທີ່ຄົນສ່ວນໃຫຍ່ຄິດວ່າເປັນ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ApoB ຕ່ຳກວ່າ 90 mg/dL ແມ່ນເປົ້າໝາຍການປ້ອງກັນທີ່ເໝາະສົມສຳລັບຜູ້ໃຫຍ່ຫຼາຍຄົນ; 130 mg/dL ຫຼືສູງກວ່າແມ່ນລະດັບທີ່ເພີ່ມຄວາມສ່ຽງ.
- Lipoprotein(a) ຕັ້ງແຕ່ 50 mg/dL ຫຼື 125 nmol/L ຂຶ້ນໄປ ເພີ່ມຄວາມສ່ຽງຕະຫຼອດຊີວິດທີ່ສືບທອດ; 180 mg/dL ຫຼື 430 nmol/L ແມ່ນສູງຫຼາຍ.
- hs-CRP ຕ່ຳກວ່າ 1.0 mg/L ຊີ້ວ່າມີຄວາມສ່ຽງການອັກເສບຕ່ຳ; ສູງກວ່າ 10 mg/L ມັກໝາຍຄວນກວດຊ້ຳຫຼັງຈາກເຈັບປ່ວຍ ຫຼືຫຼັງຈາກການຝຶກທີ່ໜັກໆຜ່ານໄປ.
- HbA1c ຈາກ 5.7% ຫາ 6.4% ແມ່ນ prediabetes, ແລະຄວາມສ່ຽງຂອງເສັ້ນເລືອດ (vascular risk) ມັກເລີ່ມກ່ອນຈຸດຕັດຂອງໂລກເບົາຫວານ (diabetes cutoff) ທີ່ 6.5%.
- LDL-C ອາດເບິ່ງວ່າຢູ່ໃນລະດັບທີ່ຍອມຮັບໄດ້ ໃນເວລາທີ່ ApoB ສູງ; ຄວາມບໍ່ສອດຄ່ອງ (discordance) ເກີດຂຶ້ນບໍ່ຍາກ ເມື່ອ triglycerides ສູງກວ່າປະມານ 150 ຫາ 200 mg/dL.
- Non-HDL-C ຄວນຢູ່ປະມານ 30 mg/dL ເໜືອເປົ້າໝາຍ LDL ຂອງທ່ານ ແລະ ຍັງມີປະໂຫຍດໄດ້ເຖິງແມ່ນໃນຫຼາຍຕົວຢ່າງທີ່ບໍ່ໄດ້ງົດອາຫານ (nonfasting).
- Troponin ຊ່ວຍໃນການວິນິດໄສການເສຍຫາຍຂອງກ້າມກະດູກຫົວໃຈໃນປັດຈຸບັນ; ມັນບໍ່ແມ່ນການກວດຄວາມສ່ຽງໃນອະນາຄົດປົກກະຕິສຳລັບຄົນທີ່ສຸຂະພາບດີ.
- ການຊ້ຳຕາມເວລາ ສຳຄັນ: Lp(a) ມັກຈະກວດພຽງເທື່ອດຽວໃນໄວຜູ້ໃຫຍ່, ໃນຂະນະທີ່ ApoB ແລະ lipid ມາດຕະຖານແມ່ນຕົວຊີ້ບອກທີ່ຄຸ້ມຄ່າທີ່ສຸດສຳລັບການຕິດຕາມແນວໂນ້ມ (trending).
ການກວດເລືອດອັນໃດແທ້ທີ່ຊີ້ບອກການເກີດ heart attack ໃນອະນາຄົດ?
ການກວດເລືອດທີ່ຊີ້ບອກ heart attack ກ່ອນຈະມີອາການແມ່ນ ApoB, lipoprotein(a), hs-CRP, HbA1c, ແລະ ການກວດໄຂມັນໃນເລືອດມາດຕະຖານ (standard lipid panel). Troponin ເປັນສິ່ງທີ່ດີຫຼາຍເມື່ອພວກເຮົາສົງໄສການບາດເຈັບຂອງກ້າມເນື້ອຫົວໃຈທີ່ກຳລັງເກີດຂຶ້ນ, ແຕ່ເພື່ອການປ້ອງກັນມັນມັກຈະເປັນການກວດທຳອິດທີ່ຜິດ; ພວກເຮົາ Kantesti AI ຜູ້ໃຊ້ເຫັນຄວາມແຕກຕ່າງນີ້ທຸກມື້. ຖ້າທ່ານຢາກເລີ່ມດ້ວຍຄ່າພື້ນຖານປົກກະຕິກ່ອນ, ໃຫ້ເລີ່ມດ້ວຍຂອງພວກເຮົາ ຄູ່ມືຊ່ວງຄໍເລສເຕີຣອນ.

ໃນການວິເຄາະຂອງຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນໃນ Kantesti, ຄວາມຜິດພາດທີ່ພວກເຮົາເຫັນບໍ່ເລືອກຫຼາຍທີ່ສຸດ ແມ່ນການນຳເອົາຕົວຊີ້ວັດຈາກ ER ໄປເປັນຕົວຊີ້ວັດສຳລັບການຄາດຄະເນ. ກຸ່ມການປ້ອງກັນຄວນຈະປະເມີນ ພາລະຂອງອະນຸພາກ, ຄວາມອ່ອນໄຫວທາງພັນທຸກຳ, ການອັກເສບຂອງເສັ້ນເລືອດ, ແລະ ການສຳຜັດນ້ຳຕານ ກ່ອນອາການເຈັບໜ້າເອິກ ບໍ່ແມ່ນພຽງແຕ່ຢືນຢັນຄວາມເສຍຫາຍຫຼັງຈາກມັນເລີ່ມຂຶ້ນ.
ຄູ່ມືຄໍເລສເຕີຣອນຂອງ 2018 AHA/ACC ທີ່ຈັດພິມໂດຍ Grundy et al. ໃນປີ 2019 ໄດ້ກ່າວໂດຍສະເພາະ ApoB ເປັນປັດໃຈທີ່ເພີ່ມຄວາມສ່ຽງທີ່ເປັນປະໂຫຍດ ເມື່ອ triglycerides ແມ່ນ 200 mg/dL ຫຼືສູງກວ່າ. ຄະນະກຳມະການປະຕິບັດວິຊາຊີບຂອງ ADA ໄດ້ຮັກສາ HbA1c 5.7% ເຖິງ 6.4% ເປັນ prediabetes ແລະ 6.5% ຫຼືສູງກວ່າ ເປັນໂລກເບົາຫວານໃນ 2026 Standards of Care, ເຊິ່ງມີຄວາມສຳຄັນ ເພາະຄວາມສ່ຽງດ້ານເສັ້ນເລືອດມັກຈະເລີ່ມກ່ອນໂລກເບົາຫວານທີ່ຊັດເຈນ.
ຖ້າຂ້ອຍ, Thomas Klein, MD, ຕ້ອງສ້າງກຸ່ມການປ້ອງກັນທີ່ບາງເບົາສຳລັບຄົນອາຍຸ 45 ປີ ທີ່ບໍ່ມີອາການ, ຂ້ອຍມັກຈະເລີ່ມດ້ວຍ ການກວດໄຂມັນໃນເລືອດ (lipid panel), ApoB, Lp(a) ຄັ້ງດຽວ, hs-CRP ເມື່ອສະບາຍດີ, ແລະ HbA1c. ນັບແຕ່ວັນທີ 22 ເມສາ 2026, ການປະສົມນີ້ບອກພວກເຮົາໄດ້ຫຼາຍກວ່າຄວາມສ່ຽງໂຣກເສັ້ນເລືອດຫົວໃຈໃນອະນາຄົດ ກວ່າການກວດ troponin ແບບສຸ່ມໃນມື້ທີ່ຄົນນັ້ນສຸຂະພາບດີ.
ເລີ່ມດ້ວຍການກວດ lipid panel ປົກກະຕິ—ແຕ່ອ່ານຕົວເລກທີ່ຖືກ
A ການກວດໄຂມັນໃນເລືອດປົກກະຕິ (routine lipid panel) ຍັງເປັນພື້ນຖານຂອງການກວດເລືອດຄວາມສ່ຽງຕໍ່ໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ເພາະມັນໃຫ້ ຄໍເລສເຕີຣອນທັງໝົດ, LDL-C, HDL-C, ແລະ triglycerides. ຈຸດທີ່ຕ້ອງລະວັງ ແມ່ນ LDL-C ຢ່າງດຽວອາດເບິ່ງວ່າຢູ່ໃນລະດັບທີ່ຍອມຮັບໄດ້ ໃນຂະນະທີ່ຄວາມສ່ຽງຍັງສູງ, ສະນັ້ນຂ້ອຍມັກຈະອ່ານກຸ່ມການກວດຜ່ານ ຄູ່ມືອະທິບາຍແຜງໄຂມັນ (lipid panel) ແລ້ວຈຶ່ງເນັ້ນໄປທີ່ non-HDL-C ແລະ ບັນບັນທຶກຂອງ triglyceride.

ອັນ LDL-C ຕ່ຳກວ່າ 100 mg/dL ເປັນໄປໄດ້ສຳລັບຜູ້ໃຫຍ່ທີ່ປ້ອງກັນຂັ້ນຕົ້ນຫຼາຍຄົນ, ໃນຂະນະທີ່ 70 mg/dL ຫຼືຕ່ຳກວ່າ ມັກເປັນເປົ້າໝາຍຫຼັງຈາກມີພະຍາດເສັ້ນເລືອດທີ່ມີຢູ່ແລ້ວ ຫຼືໃນຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງສູງຫຼາຍ. ໄຕມັນໄຕມັນ (Triglycerides) 150 mg/dL ຫຼືສູງກວ່າ ມັກຈະຊີ້ໄປຫາຄວາມຕ້ານທານອິນຊູລິນ, ການດື່ມເຫຼົ້າເກີນ, ຫຼືຄວາມເກີນຂອງເມັດສ່ວນທີ່ເຫຼືອ (remnant particles) ແຕ່ການອະທິບາຍບໍ່ແມ່ນວ່າຈະຊັດເຈນສະເໝີ.
Non-HDL-C ເທົ່າກັບ cholesterol ທັງໝົດລົບ HDL-C, ແລະມັນຈັບເອົາ cholesterol ໃນ ທຸກອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດພະຍາດເສັ້ນເລືອດ (atherogenic particles), ບໍ່ແມ່ນພຽງແຕ່ LDL. ເປົ້າໝາຍຂອງມັນມັກຈະປະມານ ສູງກວ່າເປົ້າໝາຍ LDL 30 mg/dL; ຖ້າເປົ້າໝາຍ LDL ແມ່ນ 70 mg/dL, ເປົ້າໝາຍ Non-HDL-C ໃກ້ກັບ 100 mg/dL ແມ່ນຄຳຫຍໍ້ທີ່ເປັນປະໂຫຍດ ແລະມັກຈະຄົງທີ່ກວ່າໃນການເກັບເລືອດທົ່ວໄປທີ່ຄລີນິກ.
ວິທີການຄຳນວນມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຜູ້ປ່ວຍຖືກບອກ. ສູດ Friedewald ແບບເກົ່າສາມາດປະເມີນຕ່ຳ LDL-C ເມື່ອ triglycerides ສູງກວ່າປະມານ 200 mg/dL ຫຼືເມື່ອ LDL ຕ່ຳຫຼາຍ, ໃນຂະນະທີ່ບາງຫ້ອງການໃຊ້ Martin-Hopkins ຫຼືການວັດແທກໂດຍກົງແທນ; ຖ້າເລື່ອງມັນດູບໍ່ຄ່ອຍສອດຄ່ອງ, ໃຫ້ປຽບທຽບລາຍງານກັບ ຂອບຕັດ LDL. ຖ້າ triglycerides ກຳລັງຂັບເຄື່ອນຮູບແບບ, ໃຫ້ເບິ່ງ triglyceride ຂອງພວກເຮົາ.
ເປັນຫຍັງ HDL ສູງຫຼາຍຍັງສາມາດຫຼອກໄດ້
HDL ສູງກວ່າ 90 mg/dL ບໍ່ແມ່ນກຳແພງອັດຕະໂນມັດຕໍ່ກັບ atherosclerosis. ຈາກປະສົບການຂອງຂ້ອຍ, ຜູ້ປ່ວຍມັກຈະໄດ້ຮັບຄຳປອບໃຈຜິດໆ ໂດຍເລກ HDL ທີ່ສູງແບບຊັດເຈນ ເມື່ອ ApoB, Lp(a), ຫຼື ສ່ວນເຫຼືອທີ່ມີ triglyceride ສູງ ກຳລັງເຮັດຄວາມເສຍຫາຍທາງເສັ້ນເລືອດຢ່າງແທ້ຈິງ.
ເປັນຫຍັງການກວດເລືອດ ApoB ຈຶ່ງມັກຊີ້ບອກຄວາມສ່ຽງ heart attack ໄດ້ດີກວ່າ LDL-C
ໄດ້ ການກວດເລືອດ ApoB ມັກຈະຄາດຄະເນຄວາມສ່ຽງການເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ໄດ້ດີກວ່າ LDL-C ເພາະວ່າ ອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດພະຍາດ (atherogenic) ແຕ່ລະອັນມີໂມເລກຸນ ApoB ຢູ່ 1 ໂມເລກຸນ. ຄົນໜຶ່ງສາມາດມີ LDL-C ຢູ່ທີ່ 95 mg/dL ແຕ່ຍັງມີຈຳນວນອະນຸພາກຫຼາຍເກີນໄປ, ນີ້ແມ່ນເຫດຜົນທີ່ວ່າ ແພລດຟອມການກວດເລືອດດ້ວຍ AI ມັກຈະຊີ້ບອກຄວາມບໍ່ສອດຄ່ອງຂອງ ApoB-LDL ທີ່ກວດແບບມາດຕະຖານບໍ່ເຫັນ.

ສຳລັບຜູ້ໃຫຍ່ທີ່ເນັ້ນປ້ອງກັນຂັ້ນຕົ້ນ (primary-prevention) ສ່ວນໃຫຍ່, ApoB ຕ່ຳກວ່າ 90 mg/dL ເປັນເປົ້າໝາຍທີ່ເໝາະສົມ; ນັກຊ່ຽວຊານດ້ານໄຂມັນໃນເລືອດຫຼາຍຄົນມັກຈະຕັ້ງເປົ້າໝາຍ ຕ່ຳກວ່າ 80 mg/dL ເມື່ອປະຫວັດຄອບຄົວ ຫຼືການກວດພາບສະແດງວ່າມີຄວາມສ່ຽງຫຼາຍຂຶ້ນ. ApoB ນັບຈຳນວນຂອງອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດ atherogenic, ນັ້ນແມ່ນເຫດທີ່ມັນຊ່ວຍແຈ້ງກໍລະນີທີ່ສັບສົນ. ຄູ່ມື AHA/ACC ຖືວ່າ ຖືກພິຈາລະນາເປັນປັດໃຈເພີ່ມຄວາມສ່ຽງໃນຄູ່ມື AHA/ACC (Grundy et al., 2019).
ນີ້ແມ່ນສະຫຼຸບການເຮັດວຽກຂອງຮ່າງກາຍແບບງ່າຍໆ: ຫຼອດເລືອດສົນໃຈວ່າມີຈຳນວນອະນຸພາກຈະໄປກະທົບຜິວກຳແພງຫຼາຍປານໃດ, ບໍ່ແມ່ນພຽງແຕ່ວ່າແຕ່ລະອະນຸພາກມີຄໍເລສເຕີຣອນບັນຈຸຢູ່ເທົ່າໃດ. ນັກຂີ່ລົດຖີບອາຍຸ 46 ປີທີ່ຂ້ອຍໄດ້ທົບທວນ had LDL-C 102 mg/dL, triglycerides 196 mg/dL, HDL 38 mg/dL, ແລະ ApoB 118 mg/dL—ຮູບແບບນັ້ນເຮັດໃຫ້ຂ້ອຍກັງວົນຫຼາຍກວ່າຕົວເລກ LDL ຢ່າງດຽວ ເພາະມັນຊີ້ວ່າມີອະນຸພາກຂະໜາດນ້ອຍຈຳນວນຫຼາຍ ແລະມີຄໍເລສເຕີຣອນຕໍ່ປະລິມານຕ່ຳ.
ApoB ເປັນປະໂຫຍດຢ່າງພິເສດໃນ ໂຣກມີພາວະເມຕາໂບລິກ (metabolic syndrome), ກ່ອນເປັນເບົາຫວານ (prediabetes), ເບົາຫວານປະເພດ 2, triglycerides ສູງ, ຕັບໄຂມັນ, ແລະການເພີ່ມນ້ຳໜັກສ່ວນກາງ. ໃນຄລີນິກຂອງຂ້ອຍ, ນີ້ແມ່ນການກວດທີ່ປ່ຽນແປງການຈັດການ (management) ເລື້ອຍທີ່ສຸດ ໃນຄົນທີ່ຖືກບອກວ່າຄໍເລສເຕີຣອນຂອງພວກເຂົາ 'ດີ' ແຕ່ຍັງເບິ່ງມີຄວາມສ່ຽງດ້ານ cardiometabolic.
ເມື່ອ LDL-C ແລະ ApoB ບໍ່ສອດຄ່ອງກັນ
ຄວາມບໍ່ສອດຄ່ອງແມ່ນພົບໄດ້ບໍ່ຍາກ ເມື່ອ triglycerides ແມ່ນ 150 ຫາ 250 mg/dL ແລະ ຂະໜາດຮອບແອວກຳລັງເພີ່ມຂຶ້ນ. ເຫດຜົນທີ່ພວກເຮົາກັງວົນກໍແມ່ນຍ້ອນວ່າ LDL-C 98 mg/dL ກັບ ApoB 112 mg/dL ແມ່ນວ່າພວກມັນຮ່ວມກັນຊີ້ບອກວ່າມີອະນຸພາກທີ່ມີໄຂມັນໃນເລືອດຕ່ຳຫຼາຍ, ໃນຂະນະທີ່ LDL-C 120 mg/dL ກັບ ApoB 78 mg/dL ອາດຈະບໍ່ໜ້າກັງວົນເທົ່າທີ່ມັນເບິ່ງເຫັນໃນທຳອິດ.
Lipoprotein(a) ແມ່ນຕົວຊີ້ບອກທີ່ສືບທອດມາ (inherited) ທີ່ປົກກະຕິທ່ານມັກຈະກວດພຽງເທື່ອດຽວ
A ກວດເລືອດ lipoprotein(a), ຫຼື Lp(a), ມັກຈະເປັນການກວດຄັ້ງດຽວໃນຊ່ວງຊີວິດ ເພາະວ່າມັນວັດແທກຄວາມສ່ຽງທີ່ສ່ວນໃຫຍ່ເປັນມາແຕ່ກຳເນີດ ເຊິ່ງບໍ່ຄ່ອຍປ່ຽນແປງຫຼາຍຕາມວິຖີຊີວິດ. ຖ້າທ່ານມີພໍ່ແມ່ ຫຼື ອ້າຍນ້ອງທີ່ເຄີຍເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ກ່ອນປະມານ 55 ໃນຜູ້ຊາຍ ຫຼື 65 ໃນຜູ້ຍິງ, ໃຫ້ຂໍການກວດນີ້ໃນຄັ້ງຕໍ່ໄປເມື່ອທ່ານທົບທວນ ເວລາເມື່ອຄວນກວດໄຂມັນໃນເລືອດ.

ສ່ວນໃຫຍ່ຂອງສະມາຄົມຕ່າງໆຈັດການປິ່ນປົວ Lp(a) 50 mg/dL ຫຼືສູງກວ່າ—ຫຼື 125 nmol/L ຫຼືສູງກວ່າ—ວ່າສູງຢ່າງຊັດເຈນ. Lp(a) ສູງກວ່າ 180 mg/dL ຫຼື 430 nmol/L ສູງຫຼາຍ ແລະສາມາດເຮັດໃຫ້ມີຄວາມສ່ຽງຕະຫຼອດຊີວິດ ໃກ້ຄຽງກັບຄວາມສ່ຽງທີ່ເຫັນໃນ familial hypercholesterolemia ເຖິງແມ່ນວ່າຊຸດກວດໄຂມັນປົກກະຕິທົ່ວໄປຈະເບິ່ງບໍ່ໜ້າກັງວົນ.
ໜ່ວຍວັດແທກມັນຊັບຊ້ອນ. mg/dL ແລະ nmol/L ບໍ່ສາມາດແປງກັນໄດ້ແບບສົມສ່ວນກັນທັນທີສຳລັບ Lp(a) ເພາະວ່າສ່ວນປະກອບ apo(a) ມີຂະໜາດບໍ່ເທົ່າກັນໃນແຕ່ລະຄົນ ດັ່ງນັ້ນ ເຄື່ອງມືແປງຄ່າທາງອິນເຕີເນັດອາດຈະທຳໃຫ້ເຂົ້າໃຈຜິດ; ບາງຫ້ອງທົດລອງໃນເອີຣົບຕອນນີ້ມັກຈະໃຊ້ nmol/L ເພາະເຫດຜົນນັ້ນໂດຍສະເພາະ.
ຂ້ອຍຈື່ງຳນັກຜູ້ຍິງອາຍຸ 39 ປີ ຄົນໜຶ່ງທີ່ແລ່ນອອກກຳລັງອາທິດລະ 3 ຄັ້ງ, ແລະມີ LDL-C 98 ມກ/ດລ, ApoB 78 mg/dL, ແລະ Lp(a) 168 nmol/L, ມີພໍ່ທີ່ເຄີຍເກີດອັດຕະພາບຫົວໃຈ (infarct) ໃນອາຍຸ 49 ປີ. ນາງບໍ່ຈຳເປັນຕ້ອງຕົກໃຈ, ແຕ່ຈຳເປັນຢ່າງແນ່ນອນທີ່ຈະຫຼຸດການສຳຜັດ LDL ຕະຫຼອດຊີວິດໃຫ້ຕ່ຳລົງ ແລະ ມີເປົ້າໝາຍສ່ວນຕົວຫຼາຍກວ່າແຜ່ນກວດທົ່ວໄປທົ່ວໄປ.
hs-CRP ຊ່ວຍໄດ້, ແຕ່ກໍ່ເມື່ອທ່ານກວດໃນເວລາທີ່ຖືກ
ໄດ້ ກວດເລືອດ hs-CRP ປະເມີນການອັກເສບຂອງເສັ້ນເລືອດໃນລະດັບຕ່ຳ, ແລະ ຈຸດທີ່ດີສຳລັບການອ່ານຜົນແມ່ນເວລາທີ່ທ່ານສະບາຍດີ, ພັກຜ່ອນພຽງພໍ, ແລະ ບໍ່ໄດ້ກຳລັງຕໍ່ສູ້ກັບການຕິດເຊື້ອ. ປົກກະຕິຂ້ອຍເລີ່ມຈາກ ໜ້ອຍກວ່າ 1.0 mg/L = ຄວາມສ່ຽງຕ່ຳ, 1.0 ຫາ 3.0 mg/L = ຄວາມສ່ຽງປານກາງ, ແລະ ຫຼາຍກວ່າ 3.0 mg/L = ຄວາມສ່ຽງສູງ, ຈາກນັ້ນກວດສອບຄືນກັບ ຄູ່ມືຊ່ວງ CRP.

ອັນດຽວ hs-CRP ສູງກວ່າ 10 mg/L ຄວນເຮັດໃຫ້ທ່ານຄິດເຖິງຕົວກະຕຸ້ນການອັກເສບສຸດທັນທີ ກ່ອນຈະໂທດເສັ້ນເລືອດແດງ. Ridker et al. ສະແດງໃນ JUPITER ວ່າຄົນທີ່ມີ LDL-C ຕ່ຳກວ່າ 130 mg/dL ແຕ່ hs-CRP 2.0 mg/L ຫຼືສູງກວ່າ ກໍຍັງໄດ້ຮັບຜົນປະໂຫຍດຈາກການຮັກສາດ້ວຍຢາ statin, ນັ້ນແມ່ນເຫດທີ່ຕົວຊີ້ວັດນີ້ຍັງມີຄວາມໜ້າສົນໃຈທາງການແພດ.
ນີ້ແມ່ນສ່ວນທີ່ຄົນເຈັບມັກບໍ່ຄ່ອຍໄດ້ຍິນ: ພະຍາດເຫືອກອັກເສບ (gingivitis), ນອນບໍ່ພໍ, ພາວະຢຸດຫາຍໃຈໃນການນອນ (sleep apnea), ພວມອ້ວນ, ການສັກວັກຊີນບໍ່ດົນມານີ້, psoriasis, ແລະ ການຝຶກອົດທົນແບບໜັກ (heavy endurance training) ທຸກຢ່າງສາມາດຍູ້ hs-CRP ໃຫ້ສູງຂຶ້ນໄດ້. ການແຂ່ງຂອງວັນເສົາ ຫຼື ຝີແຂ້ວ (dental abscess) ສາມາດປ່ຽນຜົນກວດຂອງວັນຈັນໄດ້ຫຼາຍກວ່າທີ່ໂຣກເສັ້ນເລືອດໃນຫົວໃຈ (coronaries) ຂອງທ່ານເຄີຍເຮັດ.
ຫຼັກຖານຢູ່ທີ່ນີ້ຖືກປະສົມກັນຢ່າງຊື່ສັດ ຖ້າພະຍາຍາມໃຊ້ hs-CRP ຢ່າງດຽວ. ໃນ Kantesti, ພວກເຮົາປິ່ນປົວ hs-CRP 3.4 mg/L ກັບ ApoB 108 mg/dL ແຕກຕ່າງຈາກ hs-CRP 3.4 mg/L ກັບ ApoB 67 mg/dL ແລະ ເປັນຫວັດໃໝ່ໆ, ນັ້ນແຫຼະຈຶ່ງເປັນເຫດທີ່ຂ້ອຍແນະນຳໃຫ້ຈັບຄູ່ມັນກັບ ການກວດການອັກເສບ ແທນທີ່ຈະບູຊາຄ່າທົດສະນິຍົມດຽວຕົວເລກທົດສະນິຍົມ.
HbA1c ບໍ່ແມ່ນການກວດຫົວໃຈ, ແຕ່ມັນຄາດຄະເນການເສຍຫາຍຂອງເສັ້ນເລືອດ (vascular damage)
ອັນ ການກວດເລືອດ HbA1c ບໍ່ແມ່ນສະເພາະກັບຫົວໃຈ, ແຕ່ມັນເປັນໜຶ່ງໃນການກວດເລືອດທີ່ດີທີ່ສຸດສຳລັບຄວາມສ່ຽງໂລກຫົວໃຈ ເພາະມັນສະທ້ອນ ການໄດ້ຮັບນ້ຳຕານໂດຍສະເລ່ຍ ໃນປະມານ 8 ຫາ 12 ອາທິດ. ຂ້ອຍໃຫ້ຄວາມສົນໃຈເມື່ອມັນເລີ່ມຂຶ້ນໄປທີ່ 5.7%—ແລະມັກໄວກວ່ານັ້ນ—ໂດຍສະເພາະເມື່ອຄົນເຈັບຢູ່ແລ້ວເຂົ້າກັບ ຄູ່ມື prediabetes ຂອງພວກເຮົາ.

ຈຸດຕັດສຳລັບການວິນິດໄຊແມ່ນງ່າຍດາຍ: HbA1c ຕ່ຳກວ່າ 5.7% ແມ່ນປົກກະຕິ, 5.7% ຫາ 6.4% ແມ່ນ prediabetes, ແລະ 6.5% ຫຼືສູງກວ່າໃນການກວດຢືນຢັນ ສະໜັບສະໜູນໂລກເບົາຫວານ (diabetes). ແຕ່ຄວາມສ່ຽງດ້ານຫົວໃຈ ແລະ ເສັ້ນເລືອດບໍ່ໄດ້ລໍຖ້າຢ່າງສຸພາບຈົນຮອດ 6.5%; ໃນປະສົບການຂອງຂ້ອຍ, A1c 5.5% ຫາ 5.6% ດ້ວຍ triglycerides ສູງກວ່າ 150 mg/dL ແລະ HDL ຕໍ່າ ມັກຈະເປັນສັນຍານວ່າມີບັນຫາກຳລັງກໍ່ຕົວຢູ່.
ຄະນະກຳມະການວິຊາຊີບຂອງ ADA ຍັງຮັກສາຈຸດຕັດເຫຼົ່ານັ້ນໄວ້ໃນປີ 2026, ແຕ່ລັກສະນະທາງພັນທຸກຳຍັງມີຄວາມສຳຄັນ. ຄົນເຊື້ອສາຍອາຊີໃຕ້, ຕາເວັນອອກກາງ, ຄົນຜິວດຳ, ແລະ ຄົນສະເປນ ມັກຈະສະສົມຄວາມຕ້ານທານອິນຊູລິນໃນ BMI ທີ່ຕ່ຳກວ່າ, ແລະ ອັດຕາສ່ວນຮອບແອວຕໍ່ຄວາມສູງທີ່ເພີ່ມຂຶ້ນ ພ້ອມກັບ ALT ຫຼື ຄ່າໄຂມັນໃນເລືອດ (triglycerides) ທີ່ຄ່ອຍໆ ເພີ່ມ ອາດເປັນຂໍ້ບອກທີ່ແທ້ກ່ອນທີ່ A1c ຈະຂ້າມເສັ້ນມາດຕະຖານໃນຕຳລາ.
HbA1c ສາມາດສູງເກີນໄດ້ຢ່າງຜິດພາດກັບ ການຂາດເຫຼັກ ແລະຕໍ່າເກີນໄດ້ຢ່າງຜິດພາດ ເມື່ອເມັດເລືອດແດງຖືກທຳລາຍ/ຫມູນວຽນໄວກວ່າ, ເຊັ່ນ ການສະລາຍຂອງເມັດເລືອດແດງ (hemolysis), ການເສຍເລືອດບໍ່ດົນມານີ້, ບາງຊະນິດຂອງຄວາມແປປ່ຽນຂອງໂມໂກລິນຮີໂມໂກບິນ, ຫຼື ໂລກພະຍາດໝາກໄຂ່ຫຼັງຂັ້ນຮຸນແຮງ. ຖ້າຕົວເລກບໍ່ກົງກັບຄົນນັ້ນ, ໃຫ້ເລີ່ມຈາກ ຄຳອະທິບາຍຈຸດຕັດ A1c. ຂອງພວກເຮົາ. ຈາກນັ້ນອ່ານຄູ່ມືກ່ຽວກັບ ກັບດັກຄວາມຖືກຕ້ອງຂອງ A1c.
ຂໍ້ແນະນຳທີ່ເປັນປະໂຫຍດ: ການກວດ A1c ຊ້ຳໃນ ຖ້າມີພາວະເລືອດຈາງ (anemia) ຢູ່ ຢ່າຢຸດຢູ່ທີ່ສາຍ monocyte. ການທົບທວນໄວຂອງ ມັກຈະຜິດຫວັງ ເພາະວ່າຊີວະວິທະຍາຍັງບໍ່ທັນມີເວລາໃຫ້ປ່ຽນແປງ. ນັກແພດສ່ວນໃຫຍ່ຮຽນຮູ້ຫຼາຍຂຶ້ນໂດຍການກວດຊ້ຳໃນ ປະມານ 3 ເດືອນ ແລະກວດເບິ່ງວ່າ triglycerides, ນ້ຳໜັກ, ແລະ ຄວາມດັນເລືອດ ໄດ້ເປັນແນວໃດໃນຊ່ວງເວລາດຽວກັນ.
ເມື່ອ HbA1c ຢູ່
ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ບໍລິບົດສຳຄັນກວ່າຕົວເລກ. ຖ້າ HbA1c ແມ່ນ 6.1% ແຕ່ ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting glucose) ປົກກະຕິ ແລະ CBC ຊີ້ວ່າຂາດທາດເຫຼັກ, ຂ້ອຍຈະທົບທວນການກວດອີກຄັ້ງກ່ອນຈະຕັ້ງປ້າຍໃຫ້ຄົນເຈັບ; ຖ້າ HbA1c ແມ່ນ 5.4% ແຕ່ triglycerides ແມ່ນ 260 mg/dL, ຄວາມດັນເລືອດກຳລັງເພີ່ມຂຶ້ນ, ແລະ ຂະໜາດຮອບແອວປ່ຽນໄວ, ຂ້ອຍບໍ່ເອີ້ນວ່າເປັນຂໍ້ບອກທີ່ສະບາຍໃຈ.
ການກວດເລືອດຄວາມສ່ຽງ heart attack ອັນໃດທີ່ຖືກໃຊ້ເກີນຈຳເປັນສຳລັບການຄັດກອງ?
ການກວດຄັດກອງ (screening) ທີ່ຖືກໃຊ້ເກີນຄວາມຈຳເປັນຫຼາຍທີ່ສຸດ ແມ່ນ troponin, CK-MB, BNP ຫຼື NT-proBNP, ແລະ D-dimer—ເປັນການກວດທີ່ມີປະໂຫຍດ, ແຕ່ເປັນວຽກທີ່ບໍ່ເໝາະສຳລັບຜູ້ໃຫຍ່ທີ່ບໍ່ມີອາການສ່ວນໃຫຍ່. ເວລາຄົນເຈັບຂໍການກວດເພື່ອປ້ອງກັນ, ຂ້ອຍຊີ້ໄປທີ່ ແນວໂນ້ມ troponin ກ່ອນ ເພາະຄວາມແຕກຕ່າງລະຫວ່າງການວິນິດໄສ ແລະການຄາດຄະເນ ແມ່ນບ່ອນທີ່ຄວາມສັບສົນເລີ່ມຕົ້ນ.

A ການກວດ troponin ກວດພົບການບາດເຈັບຂອງກ້າມເນື້ອຫົວໃຈ, ມັກຈະເກີດພາຍໃນບໍ່ກີ່ຊົ່ວໂມງຫຼັງເຫດການສຸກເສີນ. troponin ທີ່ປົກກະຕິ ບໍ່ ບໍ່ ໝາຍຄວາມວ່າ ຄວາມສ່ຽງແຜ່ນໂລ່ງໃນ 10 ປີຂອງທ່ານຕ່ຳ, ແລະ troponin ທີ່ກວດພົບໄດ້ພຽງເລັກນ້ອຍດ້ວຍຄວາມລະອຽດສູງ ສາມາດສະທ້ອນ ໂລກຂອງໝາກໄຂ່ຫຼັງ, myocarditis, ຄວາມເຄັ່ງຕຶງຂອງໂຄງສ້າງຫົວໃຈ, ຫຼື ພາວະຫົວໃຈລົ້ມເຫຼວຊຳເຮື້ອ ບໍ່ແມ່ນການອຸດຕັນຂອງເສັ້ນເລືອດໂຄໂຣນາຣີທີ່ກຳລັງຈະເກີດຂຶ້ນ.
ທະນາຄານແຫ່ງຊາດ (BNP) ແລະ NT-proBNP ເປັນຕົວຊີ້ບອກຂອງພາວະຫົວໃຈລົ້ມເຫຼວເປັນຫຼັກ. ເປັນກົດລະບົບຢ່າງຫຍໍ້ສຳລັບຄົນເຈັບນອກ, NT-proBNP ຕໍ່າກວ່າ 125 pg/mL ມັກຈະບົ່ງບອກຕໍ່ຕ້ານພາວະຫົວໃຈລົ້ມເຫຼວຊຳເຮື້ອໃນຄົນໄວໜຸ່ມ, ແຕ່ນັ້ນບອກຂ້ອຍໄດ້ໜ້ອຍກ່ຽວກັບ atherosclerosis ທີ່ຂັບໂດຍ ApoB.
D-dimer ຊ່ວຍປະເມີນຄວາມຜິດປົກກະຕິກ່ຽວກັບການກໍ່ຕົວຂອງລิ่มເລືອດ ແລະ pulmonary embolism, ບໍ່ແມ່ນການແຕກຂອງແຜ່ນໂລ່ງໃນອະນາຄົດ, ໃນຂະນະທີ່ CK-MB ຖືກທົດແທນໂດຍ troponin ເປັນສ່ວນໃຫຍ່ໃນການນຳໃຊ້ທັນສະໄໝ. ຖ້າຊຸດການກວດກວດສຸຂະພາບຖືກຂາຍວ່າຄົບຖ້ວນ, ຈົ່ງປຽບທຽບກັບ ຂອບເຂດຊຸດການກວດຂອງພວກເຮົາ ແລະຖາມວ່າ ການກວດແຕ່ລະລາຍການຕອບຄຳຖາມເພື່ອການປ້ອງກັນແທ້ໆຢ່າງໃດ.
ຕົວຊີ້ບອກທາງບໍລິບົດທີ່ແພດໃຊ້ຢ່າງງຽບໆເພື່ອປັບປຸງການປະເມີນຄວາມສ່ຽງຂອງຫົວໃຈ
ການກວດທາງປະຈຳວັນຫຼາຍຢ່າງ ປ່ຽນແປງຢ່າງງຽບໆວ່າພວກເຮົາຕີຄວາມສ່ຽງການເກີດໂຣກຫົວໃຈຂາດເລືອດແນວໃດ: eGFR, creatinine, ALT, GGT, uric acid, ແລະ RDW ແມ່ນສິ່ງທີ່ຂ້ອຍໃຊ້ຫຼາຍທີ່ສຸດ. ພວກມັນບໍ່ໄດ້ທົດແທນ ApoB ຫຼື Lp(a), ແຕ່ມັກຈະອະທິບາຍວ່າເປັນຫຍັງຄວາມສ່ຽງຈຶ່ງສູງກວ່າທີ່ເລກ cholesterol ທີ່ຫົວຂໍ້ບອກ, ໂດຍສະເພາະເມື່ອທ່ານທົບທວນ ຂໍ້ມູນກ່ຽວກັບໝາກໄຂ່ຫຼັງ.

eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ກຳນົດໂລກຂອງໝາກໄຂ່ຫຼັງຊຳເຮື້ອໃນຫຼາຍສະພາບ ແລະເພີ່ມຄວາມສ່ຽງທາງຫົວໃຈແລະຫຼອດເລືອດຢ່າງມີນັຍສຳຄັນ. Creatinine ຢ່າງດຽວອາດຈະບອກຕ່ຳເກີນໄປກ່ຽວກັບບັນຫາໃນຄົນອາຍຸຫຼາຍ ຫຼືຄົນທີ່ມີມວນກ້າມຕ່ຳ; creatinine 1.0 mg/dL ອາດຈະເປັນຄ່າທີ່ບໍ່ໜ້າສົງໄສໃນຄົນໜຶ່ງ ແຕ່ອາດເປັນສິ່ງທີ່ໜ້າກັງວົນໃນອີກຄົນໜຶ່ງ ຂຶ້ນກັບອາຍຸ, ເພດ, ແລະຂະໜາດຮ່າງກາຍ.
ຕົວຊີ້ບອກການເຮັດວຽກຂອງຕັບ ອາດເປັນຄຳເຕືອນແບບເບົາໆທາງ cardiometabolic ໄດ້ໄວ. ALT ໃນຊ່ວງສູງຂອງຄ່າປົກກະຕິ ແລະ GGT ສູງກວ່າປະມານ 50 ຫາ 60 U/L ມັກເດີນທາງພ້ອມກັບຕັບໄຂມັນ, ໄຂມັນໃນເລືອດສູງຂອງທຣິກເຊຣາຍ, ແລະ ຄວາມຕ້ານທານອິນຊູລິນ; ຂ້ອຍເຫັນຮູບແບບນີ້ໃນຄົນເຈັບມາຫຼາຍປີກ່ອນທີ່ໂລກເບົາຫວານຈະຖືກຢືນຢັນຢ່າງເປັນທາງການ.
RDW ສູງກວ່າ 14.5% ໄດ້ຖືກກ່ຽວຂ້ອງກັບຜົນລັບທາງດ້ານຫົວໃຈແລະຫຼອດເລືອດທີ່ຮ້າຍກວ່າໃນການສຶກສາແບບກຸ່ມ (cohort studies), ແຕ່ມັນບໍ່ຈຳເພາະພໍທີ່ຈະໃຊ້ຕົວມັນເອງໄດ້. ນັ້ນແມ່ນເຫດທີ່ Thomas Klein, MD, ແລະທີມຂອງພວກເຮົາໃຊ້ມັນເປັນພື້ນຫຼັງ (background texture) ບໍ່ແມ່ນເປັນຕົວຊີ້ວັດຫຼັກ (starring biomarker); ຂອງເຮົາແບບເປີດເຂົ້າໃຊ້ໄດ້ (open-access) ເອກະສານວິທີການ (methods) ຂອງ RDW ອະທິບາຍວ່າຄວາມແປຜັນຂອງເມັດເລືອດແດງ (red-cell variability) ສາມາດທຳໃຫ້ການອ່ານທາງຄລີນິກຜິດພາດໄດ້ແນວໃດ. ຂອງເຮົາ ຄູ່ມື BUN/creatinine ຄອບຄຸມບັນຫາດຽວກັນນີ້ຈາກດ້ານການຂາດນ້ຳ (hydration) ແລະດ້ານໝາກໄຂ່ຫຼັງ (kidney).
ອາຊິດຢູຣິກ (Uric acid) ແມ່ນສົນໃຈ, ແຕ່ບໍ່ແມ່ນຄຳຢືນຢັນທີ່ຊັດເຈນ
ອາຊິດຢູຣິກສູງກວ່າ 7.0 mg/dL ໃນຜູ້ຊາຍ ຫຼື ສູງກວ່າ 6.0 mg/dL ໃນຜູ້ຍິງຫຼາຍຄົນ ມັກເດີນທາງພ້ອມກັບຄວາມດັນເລືອດສູງ, ຄວາມຕ້ານທານອິນຊູລິນ, ແລະຄວາມບົກພ່ອງຂອງໝາກໄຂ່ຫຼັງ. ຫຼັກຖານທີ່ວ່າການຫຼຸດອາຊິດຢູຣິກເອງຈະປ້ອງກັນການເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ໄດ້ ຍັງບໍ່ທັນຊັດເຈນ, ດັ່ງນັ້ນຂ້ອຍຈຶ່ງປະຕິບັດມັນເປັນຂໍ້ບອກຮູບແບບ (pattern clue) ຫຼາຍກວ່າເປົ້າໝາຍຫຼັກ (primary target) ຈົນກວ່າຈະມີພາວະ gout ຫຼືກ້ອນຫີນ (stones) ຢູ່ໃນພາບລວມດ້ວຍ.
ຄວນກວດເລືອດທີ່ຊີ້ບອກ heart attack ຄວນຊ້ຳເລື້ອຍປານໃດ?
ຊ່ວງເວລາການກວດຊ້ຳມີຄວາມສຳຄັນ ເພາະວ່າ ແນວໂນ້ມດີກວ່າການກວດແບບຈັບພາບດຽວ (snapshot) ໃນດ້ານການປ້ອງກັນພະຍາດທາງຫົວໃຈ (preventive cardiology). ສຳລັບຜູ້ໃຫຍ່ສ່ວນໃຫຍ່, ຂ້ອຍຢາກເຫັນ ຄ່າ ApoB ສາມຄັ້ງ ໃນໄລຍະ 18 ເດືອນ ດີກວ່າຜົນທີ່ດູເປັນເລີດຄັ້ງດຽວ, ນັ້ນແມ່ນເຫດທີ່ວ່າ ການປຽບທຽບແນວໂນ້ມ ມຸມມອງ (view) ມັກຈະປ່ຽນແປງການຈັດການ (management).

ຖ້າທ່ານເລີ່ມຫຼືເພີ່ມຄວາມເຂັ້ມຂອງການຮັກສາດ້ານໄຂມັນ (lipid therapy), ໃຫ້ກວດຄືນ ກະດານໄຂມັນ (lipid panel) ໃນ 4 ຫາ 12 ອາທິດ, ແລ້ວ ທຸກໆ 6 ຫາ 12 ເດືອນ ເມື່ອສະຖຽນຕົວແລ້ວ. ສຳລັບຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕ່ຳ ແລະບໍ່ໄດ້ຮັກສາ, ການກວດຊ້ຳທຸກ 3 ຫາ 5 ປີ ອາດຈະພໍແລ້ວ, ແຕ່ປະຫວັດສຸຂະພາບຄອບຄົວ, ຄວາມອ້ວນ, ວັຍໝົດປະຈຳເດືອນ (menopause), ຫຼືການປ່ຽນແປງນ້ຳໜັດຢ່າງໄວ ມັກຈະເຮັດໃຫ້ຕ້ອງກຳນົດຊ່ວງເວລາສັ້ນລົງ.
Lp(a) ປົກກະຕິແລ້ວຕ້ອງວັດແທກ ຄັ້ງດຽວໃນໄວຜູ້ໃຫຍ່. ຂ້ອຍກວດຊ້ຳພຽງເມື່ອການທົດສອບເດີມເບິ່ງວ່າບໍ່ໜ້າເຊື່ອຖື, ເມື່ອຄົນເຈັບເລີ່ມການຮັກສາແບບມຸ່ງເປົ້າ (targeted therapy) ທີ່ອາດຈະປ່ຽນຄ່ານັ້ນ, ຫຼືເມື່ອໂລກອັກເສບຮ້າຍແຮງ (major inflammatory disease) ເຮັດໃຫ້ຕົວເລກເບິ່ງບໍ່ສອດຄ່ອງກັບທາງຊີວະວິທະຍາ (biologically out of character).
hs-CRP ຄວນກວດຊ້ຳເມື່ອມັນແມ່ນ ສູງກວ່າ 3 mg/L, ແລະແນ່ນອນເມື່ອມັນເປັນ ເກີນ 10 mg/L, ຍົກເວັ້ນຖ້າທ່ານແນ່ໃຈວ່າທ່ານດີສົມບູນແລ້ວໃນເວລານັ້ນ. HbA1c ປ່ຽນແປງຊ້າໆ, ສະນັ້ນຜູ້ປ່ວຍສ່ວນໃຫຍ່ຮຽນຮູ້ເພີ່ມຂຶ້ນໂດຍການກວດທຸກ 3 ເດືອນ ໃນຂະນະທີ່ມີການປ່ຽນແປງຢ່າງເຄື່ອນໄຫວ ຫຼືທຸກ 6 ຫາ 12 ເດືອນ ເມື່ອມັນຄົງທີ່ແລ້ວ.
Kantesti AI ເໝາະສົມຢ່າງຍິ່ງສຳລັບມຸມມອງລະຍະຍາວນີ້ ເພາະມັນຊ້ອນ ApoB, triglycerides, ແລະ ຕົວຊີ້ວັດແທນການຄວບຄຸມນ້ຳຕານໃນເສັ້ນເວລາຮ່ວມກັນ. ຈັບຄູ່ກັບ ຕົວຕິດຕາມປະຫວັດການກວດໃນຫ້ອງທົດລອງ ແລະທ່ານກໍຈະຢຸດການຕອບໂຕ້ກັບສັນຍານເຕືອນແບບແຍກຂາດ.
ການວິເຄາະໂດຍ AI Kantesti ຕີຄວາມໝາຍຕົວຊີ້ບອກເຫຼົ່ານີ້ກ່ອນຈະມີອາການແນວໃດ
Kantesti AI ຕີຄວາມ ການກວດເລືອດທີ່ຄາດການເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ໂດຍການຈັດລຳດັບສິ່ງທີ່ສາມາດດຳເນີນໄດ້ກ່ອນອາການຈະເລີ່ມ: ApoB discordance, Lp(a) ສູງ, hs-CRP ທີ່ຍັງຄົງ, HbA1c ທີ່ສູງຂຶ້ນ, ບັນບັນທຶກກ່ຽວກັບໄຕ, ແລະ ປະຫວັດສຸຂະພາບຄອບຄົວ. ຖ້າທ່ານມີຜົນກວດຢູ່ແລ້ວ, ລອງສາທິດຟຣີ ແລະເບິ່ງວ່າ ຊຸດການປ້ອງກັນ (prevention panel) ຈະເປັນແນວໃດ ເມື່ອອ່ານເປັນຮູບແບບ ແທນທີ່ຈະເປັນລາຍການກວດ.

Kantesti AI ອ່ານ PDF ທີ່ອັບໂຫຼດ ຫຼືຮູບພາບ ໃນປະມານ 60 ວິນາທີ ແລະຊ່ວຍຜູ້ໃຊ້ທົ່ວ ຫຼາຍກວ່າ 127 ປະເທດ ແລະ 75+ ພາສາ. ສຳຄັນກວ່ານັ້ນ, ມັນເຮັດສິ່ງທີ່ປົກກະຕິແລ້ວພອດທ໌ການກວດໃນຫ້ອງທົດລອງ (lab portals) ສ່ວນໃຫຍ່ບໍ່ເຮັດ: ມັນກວດສອບວ່າ LDL-C 96 mg/dL ກັບ ApoB 112 mg/dL ເປັນສິ່ງທີ່ໜ້າເປັນຫ່ວງຫຼາຍກວ່າ LDL-C 126 mg/dL ກັບ ApoB 82 mg/dL.
ຢ່າງທີ່ Thomas Klein, MD, ຂ້ອຍໄດ້ສ້າງກົດການທົບທວນຂອງພວກເຮົາ ດ້ວຍຄວາມລຳອຽງທີ່ງ່າຍດາຍ: ໃຫ້ຜູ້ປ່ວຍໄດ້ຄ່າທີ່ປ່ຽນແປງໃນການຕັດສິນໃຈທາງຄລີນິກຄັ້ງຕໍ່ໄປ. ວຽກນັ້ນຢູ່ຄຽງຂ້າງກັບ ຄະນະທີ່ປຶກສາທາງການແພດ. ມັນຍັງປະຕິບັດຕາມ ມາດຕະຖານການຢັ້ງຢືນທາງຄລີນິກ, ຂອງພວກເຮົາ, ແລະແລ່ນຢູ່ໃນສະພາບແວດລ້ອມທີ່ມີການຮັບຮອງ CE, ສອດຄ່ອງກັບ HIPAA ແລະ GDPR ແທນທີ່ຈະເປັນແອັບສຸຂະພາບທົ່ວໄປ.
ຖ້າທ່ານຢາກໄດ້ຈັກກະວານຂອງຕົວຊີ້ວັດທັງໝົດ, ເລີ່ມຈາກ ຄູ່ມື biomarker. ຖ້າທ່ານຢາກຮູ້ວ່າໃຜເປັນຄົນສ້າງມັນ, ເລື່ອງລາວຢູ່ໃນ ໜ້າ About Us. ຜູ້ປ່ວຍສ່ວນໃຫຍ່ຈະເຮັດໄດ້ດີຂຶ້ນ ເມື່ອຄຳອະທິບາຍມີຄວາມຈຳເພາະ, ຖືກທົບທວນໂດຍແພດ, ແລະຜູກກັບແນວໂນ້ມ (trend) ແທນຄວາມຢ້ານ.
ການຄົ້ນຄວ້າ Kantesti ທີ່ກ່ຽວຂ້ອງ
ທີມຄົ້ນຄວ້າ AI ຂອງ Kantesti. (2025). ການກວດເລືອດ RDW: ຄູ່ມືຄົບຖ້ວນສຳລັບ RDW-CV, MCV & MCHC. Zenodo. ດອຍ.
ມີລຸ້ນທີ່ຄົ້ນຫາໄດ້ຢູ່ ປະຕູຄົ້ນຄວ້າ. ຍັງມີລາຍຊື່ປະຫວັດຜູ້ຂຽນຢູ່ Academia.edu.
ທີມຄົ້ນຄວ້າ AI ຂອງ Kantesti. (2025). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. Zenodo. ດອຍ.
ມີລຸ້ນທີ່ຄົ້ນຫາໄດ້ຢູ່ ປະຕູຄົ້ນຄວ້າ. ຍັງມີລາຍຊື່ປະຫວັດຜູ້ຂຽນຢູ່ Academia.edu.
ບົດຄວາມເຫຼົ່ານັ້ນບໍ່ແມ່ນການສຶກສາການຄາດຄະເນການເກີດຫົວໃຈຂາດເລືອດໂດຍກົງໃນຕົວເອງ, ແຕ່ມັນສຳຄັນ ເພາະວ່າກະດານການປ້ອງກັນຈະຢູ່ຫຼືຕາຍດ້ວຍບໍລິບົດ. ຮູບແບບ RDW ທີ່ເຮັດໃຫ້ເຂົ້າໃຈຜິດ ຫຼື ສັນຍານການຂາດນ້ຳ ສາມາດປ່ຽນວິທີທີ່ເຮົາຕີຄວາມໝາຍ ApoB, hs-CRP, ແລະ HbA1c ດ້ວຍຄວາມໝັ້ນໃຈຫຼາຍຫຼືໜ້ອຍ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ການກວດເລືອດສາມາດຄາດການໄດ້ຈິງບໍວ່າຈະເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ກ່ອນທີ່ມັນຈະເກີດຂຶ້ນ?
ບໍ່ມີການກວດເລືອດພຽງຢ່າງດຽວທີ່ສາມາດຄາດເດົາວັນທີ່ແນ່ນອນຂອງການເກີດຫົວໃຈຂາດເລືອດໄດ້, ແຕ່ການກວດຈຳນວນນ້ອຍໆສາມາດປະເມີນໂອກາດໃນອະນາຄົດໄດ້ກ່ອນທີ່ອາການຈະເລີ່ມຂຶ້ນ. ApoB ວັດແທກຈຳນວນຂອງອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດພະຍາດໃນເສັ້ນເລືອດ, lipoprotein(a) ຈັບຄວາມສ່ຽງທີ່ຖືກສືບທອດ, hs-CRP ສະທ້ອນການອັກເສບລະດັບຕ່ຳ, ແລະ HbA1c ສະແດງການສຳຜັດນ້ຳຕານໃນໄລຍະຍາວ. ໃນການນຳໃຊ້ຈິງ, ApoB ຕ່ຳກວ່າ 90 mg/dL, Lp(a) ຕ່ຳກວ່າ 50 mg/dL ຫຼື 125 nmol/L, hs-CRP ຕ່ຳກວ່າ 1.0 mg/L, ແລະ HbA1c ຕ່ຳກວ່າ 5.7% ໂດຍທົ່ວໄປຖືກພິຈາລະນາວ່າເປັນສັນຍານທີ່ບໍ່ໜ້າກັງວົນ. Troponin ແຕກຕ່າງ; ມັນເປັນການກວດສຳລັບການບາດເຈັບຂອງກ້າມເນື້ອຫົວໃຈໃນປັດຈຸບັນ ຫຼື ໃໝ່ໆ, ບໍ່ແມ່ນການຄັດກອງໃນໄລຍະຍາວ.
ການກວດເລືອດອັນດຽວທີ່ດີທີ່ສຸດສຳລັບຄວາມສ່ຽງຕໍ່ການເກີດຫົວໃຈວາຍແມ່ນຫຍັງ?
ຖ້າຂ້ອຍຕ້ອງເລືອກການກວດເລືອດພຽງຢ່າງດຽວສຳລັບຄວາມສ່ຽງໃນອະນາຄົດຂອງໂຣກເສັ້ນເລືອດຫົວໃຈ, ຂ້ອຍມັກຈະເລືອກ ApoB ເພາະມັນນັບຈຳນວນອະນຸພາກທີ່ເຈາະເຂົ້າໄປໃນເສັ້ນເລືອດໂດຍກົງ. ApoB ຕ່ຳກວ່າ 90 mg/dL ແມ່ນເປົ້າໝາຍທີ່ເໝາະສົມສຳລັບຜູ້ໃຫຍ່ຫຼາຍຄົນ, ໃນຂະນະທີ່ 130 mg/dL ຫຼືສູງກວ່າ ແມ່ນເປັນສິ່ງທີ່ໜ້າກັງວົນຢ່າງຊັດເຈນ. ແຕ່ຢ່າງໃດກໍຕາມ, ApoB ບໍ່ໄດ້ແທນ lipoprotein(a) (Lp(a)) ເພາະຄວາມສ່ຽງທີ່ສືບທອດມາສາມາດຍັງສູງໄດ້ ເຖິງເມື່ອ ApoB ເບິ່ງດີ. ຄຳຕອບທີ່ດີທີ່ສຸດມັກຈະເປັນຊຸດກວດນ້ອຍໆ (small panel) ບໍ່ແມ່ນຜົນກວດດຽວທີ່ເປັນຜູ້ຊະນະພຽງອັນດຽວ.
ApoB ດີກວ່າ LDL cholesterol ບໍ?
ApoB ມັກຈະດີກວ່າ LDL-C ເມື່ອຕົວເລກທັງສອງບໍ່ກົງກັນ, ໂດຍສະເພາະໃນຄົນທີ່ມີໄຂມັນໃນເລືອດສູງຂອງ triglycerides, ມີພາວະກ່ອນເປັນເບົາຫວານ (prediabetes), ເບົາຫວານປະເພດ 2, ຫຼື ມີການເພີ່ມນ້ຳໜັກສ່ວນກາງ. LDL-C ວັດແທກປະລິມານຄໍເລສເຕີຣອນ, ໃນຂະນະທີ່ ApoB ປະເມີນຈຳນວນຂອງອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດການແຂງຕົວຂອງເສັ້ນເລືອດ (atherogenic particles). ຄົນໜຶ່ງອາດຈະມີ LDL-C 100 mg/dL ແຕ່ ApoB 115 mg/dL, ເຊິ່ງຊີ້ວ່າມີການເຄື່ອນຍ້າຍຂອງອະນຸພາກເຂົ້າໄປໃນຜົນຜະລິດຂອງຝາເສັ້ນເລືອດຫຼາຍກວ່າທີ່ຕົວເລກ LDL ຢ່າງດຽວຈະສະທ້ອນ. ເມື່ອ LDL-C ແລະ ApoB ສອດຄ່ອງກັນ, ຄວາມແຕກຕ່າງຈະມີຄວາມສຳຄັນໜ້ອຍລົງ.
ຄວນໃຫ້ທຸກຄົນກວດ lipoprotein(a) ຄັ້ງໜຶ່ງບໍ?
ຜູ້ໃຫຍ່ສ່ວນຫຼາຍຄວນໄດ້ຮັບການກວດ lipoprotein(a) ຢ່າງໜ້ອຍຄັ້ງດຽວ ແລະ ກໍຈະເຂັ້ມແຂງຂຶ້ນອີກ ຖ້າມີໂລກຫົວໃຈໃນຄອບຄົວທີ່ເກີດກ່ອນໄວອັນຄວນ. ຜົນ 50 mg/dL ຫຼື 125 nmol/L ຫຼືສູງກວ່າ ໂດຍທົ່ວໄປຖືວ່າສູງ, ແລະ 180 mg/dL ຫຼື 430 nmol/L ແມ່ນສູງຫຼາຍ. ເນື່ອງຈາກ Lp(a) ສ່ວນໃຫຍ່ແມ່ນພັນທຸກຳ, ມັກບໍ່ຈຳເປັນຕ້ອງກວດຊ້ຳບໍ່ທົ່ວເວລາ. ການກວດທີ່ດີຄັ້ງດຽວໃນໄວໃຫຍ່ ມັກຈະບອກເລື່ອງທັງໝົດໄດ້.
ລະດັບ hs-CRP ລະດັບໃດທີ່ສູງເກີນໄປ?
ສຳລັບການປ້ອງກັນພະຍາດຫົວໃຈແລະຫຼອດເລືອດ, hs-CRP ຕ່ຳກວ່າ 1.0 mg/L ມັກຖືກພິຈາລະນາວ່າມີຄວາມສ່ຽງຕ່ຳ, 1.0 ຫາ 3.0 mg/L ແມ່ນຊ່ວງປານກາງ, ແລະ ສູງກວ່າ 3.0 mg/L ຊີ້ວ່າມີຄວາມສ່ຽງການອັກເສບສູງ ຖ້າທ່ານມີສຸຂະພາບດີຢູ່ໂດຍລວມ. ເມື່ອ hs-CRP ສູງກວ່າ 10 mg/L, ປົກກະຕິຂ້ອຍຈະຊອກຫາການຕິດເຊື້ອ, ການອັກເສບຢູ່ແຂ້ວ/ທັນຕະກຳ, ການອອກກຳລັງຫນັກ, ຫຼື ສິ່ງກະຕຸ້ນສະພາບຉຸດທັນອື່ນ ກ່ອນຈະສະຫຼຸບກ່ຽວກັບເສັ້ນເລືອດ. ນີ້ແມ່ນເຫດຜົນທີ່ການກວດຊ້ຳຫຼັງຈາກ 2 ຫາ 3 ອາທິດ ອາດຈະໃຫ້ຂໍ້ມູນທີ່ມີປະໂຫຍດຫຼາຍກວ່າການຕອບສະໜອງຕໍ່ຜົນສູງອັນດຽວທີ່ເຫັນພຽງຄັ້ງດຽວ. ເວລາມີຄວາມສຳຄັນເກືອບເທົ່າກັບຈຳນວນ.
HbA1c ສາມາດຄາດຄະເນໂລກຫົວໃຈໄດ້ບໍ ຖ້າຂ້ອຍບໍ່ມີເບົາຫວານ?
ແມ່ນ. HbA1c ຢູ່ໃນຊ່ວງກ່ອນເປັນເບົາຫວານທີ່ 5.7% ຫາ 6.4% ມີຄວາມກ່ຽວພັນກັບຄວາມສ່ຽງດ້ານຫົວໃຈແລະຫຼອດເລືອດທີ່ສູງຂຶ້ນ, ແລະຄວາມສ່ຽງມັກຈະເລີ່ມສູງຂຶ້ນກ່ອນຈະຖືກກຳນົດເປັນເກນຢ່າງເປັນທາງການຂອງເບົາຫວານທີ່ 6.5%. ໃນຄລີນິກ, HbA1c 5.5% ຫຼື 5.6% ຈະເປັນທີ່ໜ້າກັງວົນຫຼາຍຂຶ້ນ ເມື່ອ triglycerides ສູງກວ່າ 150 mg/dL, HDL ຕ່ຳ, ຫຼືຂະໜາດຮອບແອວກຳລັງເພີ່ມຂຶ້ນ. HbA1c ບໍ່ແມ່ນການກວດທີ່ສະເພາະກັບຫົວໃຈ, ແຕ່ມັນເປັນການກວດທີ່ມີປະໂຫຍດຫຼາຍສຳລັບການທຳລາຍຂອງເສັ້ນເລືອດ. ມັນຈະແຂງແຮງຂຶ້ນອີກເມື່ອນຳໄປປະສົມກັບ ApoB ແລະ triglycerides.
ຂ້ອຍຄວນຂໍກວດ troponin ໃນການກວດປະຈຳປີບໍ?
ປົກກະຕິບໍ່. Troponin ຖືກອອກແບບໃຫ້ກວດພົບການບາດເຈັບຂອງກ້າມເນື້ອຫົວໃຈທີ່ກຳລັງເກີດຂຶ້ນ ຫຼື ເກີດໃໝ່ໆ, ດັ່ງນັ້ນມັນມີປະໂຫຍດຫຼາຍໃນສະຖານະສຸກເສີນ ຫຼື ການດູແລແບບສະພາບຉຸດດ່ວນ ຫຼາຍກວ່າການໄປກວດເພື່ອປ້ອງກັນປົກກະຕິ. Troponin ທີ່ຢູ່ໃນລະດັບປົກກະຕິບໍ່ໄດ້ໝາຍວ່າຄວາມສ່ຽງການເກີດຫົວໃຈຂາດເລືອດໃນໄລຍະຍາວຂອງທ່ານຕໍ່າ, ແລະ troponin ທີ່ກວດພົບໄດ້ພຽງເລັກນ້ອຍອາດສະທ້ອນເຖິງໂລກຂອງໝາກໄຂ່ຫຼັງ, ຄວາມກົດດັນຂອງຫົວໃຈທີ່ມີຮູບຮ່າງ, ຫຼື ພະຍາດຊຳເຮື້ອ ຫຼາຍກວ່າຄວາມສ່ຽງຈາກແຜ່ນໄຂມັນ. ສຳລັບການຄັດກອງ, ApoB, ໄຂມັນໃນເລືອດ, lipoprotein(a), hs-CRP, ແລະ HbA1c ໃຫ້ຂໍ້ມູນການປ້ອງກັນທີ່ມີປະໂຫຍດຫຼາຍກວ່າ.
ການປັບປຸງຜົນກວດເລືອດ ເຫຼົ່ານີ້ ສາມາດຫຼຸດຄວາມສ່ຽງຕໍ່ການເກີດຫົວໃຈຂາດເລືອດໄດ້ຈິງບໍ, ຫຼືພຽງແຕ່ເປັນສັນຍານເຕືອນ?
ຜົນຫຼາຍຢ່າງສາມາດດຳເນີນການໄດ້: ຫຼຸດ ApoB ແລະ LDL-C, ປັບປຸງຄວາມດັນເລືອດ, ຢຸດສູບຢາ, ເຄື່ອນໄຫວໃຫ້ຫຼາຍຂຶ້ນ, ແລະ ຮັກສາຄວາມສ່ຽງຂອງໂລກເບົາຫວານ ສາມາດຫຼຸດຄວາມສ່ຽງດ້ານຫົວໃຈແລະຫຼອດເລືອດໃນອະນາຄົດໄດ້. Lp(a) ສ່ວນໃຫຍ່ແມ່ນຖືກສືບທອດ, ແຕ່ການຮູ້ມັນຊ່ວຍໃຫ້ແພດຂອງທ່ານເລືອກແຜນປ້ອງກັນທີ່ເຂັ້ມແຂງກວ່າ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ການກວດເລືອດ RDW: ຄູ່ມືຄົບຖ້ວນສຳລັບ RDW-CV, MCV ແລະ MCHC. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
ຄະນະກຳມະການວິຊາຊີບຂອງ American Diabetes Association (2026). ມາດຕະຖານການເບິ່ງແຍງໃນໂລກເບົາຫວານ—2026. Diabetes Care.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ธงการคัดกรองทารกแรกเกิด: การติดตามอย่างรวดเร็วเทียบกับการติดตามตามปกติ
การตีความผลการตรวจคัดกรองทารกแรกเกิด อัปเดตปี 2026 สำหรับผู้ป่วย การตรวจพบสัญญาณจากการเจาะส้นเท้าเป็นสัญญาณความเสี่ยง ไม่ใช่การวินิจฉัยโรค. การ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດກ່ອນແລະຫຼັງການເສີມອາຫານ: 6 ການກວດທີ່ຄວນຕິດຕາມ
ອັບເດດການຕີຄວາມໝາຍຄວາມປອດໄພ Supplement Safety Lab 2026 Update ສຳລັບຄົນເຈັບ ທີ່ເຂົ້າໃຈງ່າຍ ແຜນທົດລອງຄືນສຳລັບອາຫານເສີມຢ່າງປະຕິບັດ ຄວນປຽບທຽບຜົນການກວດພື້ນຖານກັບ 6-...
ອ່ານບົດຄວາມ →
តាមដានសុខភាពជាមួយនឹងការធ្វើតេស្តឈាមក្នុងពេលប្រើ PPI រយៈពេលវែង
ការបកស្រាយមន្ទីរពិសោធន៍សុវត្ថិភាព PPI ឆ្នាំ 2026 ធ្វើបច្ចុប្បន្នភាព សម្រាប់អ្នកជំងឺ ការប្រើប្រាស់រយៈពេលវែងនៃ omeprazole, lansoprazole, pantoprazole និង esomeprazole មិនត្រូវការការធ្វើតេស្តមន្ទីរពិសោធន៍ឥតឈប់ឈរទេ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດອາຫານຄາບຕໍ່າ: ໄຂມັນ (Lipids), ຄេໂຕນ (Ketones), ເກືອແຮ່ (Electrolytes)
Low Carb Labs Lab Interpretation 2026 Update Doctor Reviewed ແຜນການຄຸມຄາບຕໍ່າສາມາດຊ່ວຍປັບປຸງ triglycerides ແລະ glucose ໃນຂະນະທີ່...
ອ່ານບົດຄວາມ →
อาหารที่ช่วยลดไตรกลีเซอไรด์ก่อนการตรวจซ้ำ
การตีความผลการตรวจแผงไขมัน อัปเดตปี 2026 สำหรับผู้ป่วยที่เข้าใจง่าย ชัยชนะด้านอาหารที่เร็วที่สุดมักจะเป็นการลดแอลกอฮอล์ เครื่องดื่มที่มีน้ำตาลสูง อาหารที่ผ่านการขัดสี...
ອ່ານບົດຄວາມ →
อาหาร DASH สำหรับความดันโลหิต: ตัวชี้วัดในห้องแล็บที่ควรตรวจซ้ำ
การตีความผลการตรวจความดันโลหิต อัปเดตឆ្នាំ 2026 การอ่านค่าจากเครื่องวัดที่บ้านสำหรับผู้ป่วยมีความสำคัญ แต่ผลการตรวจแสดงว่าชีววิทยาที่อยู่เบื้องหลัง...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.