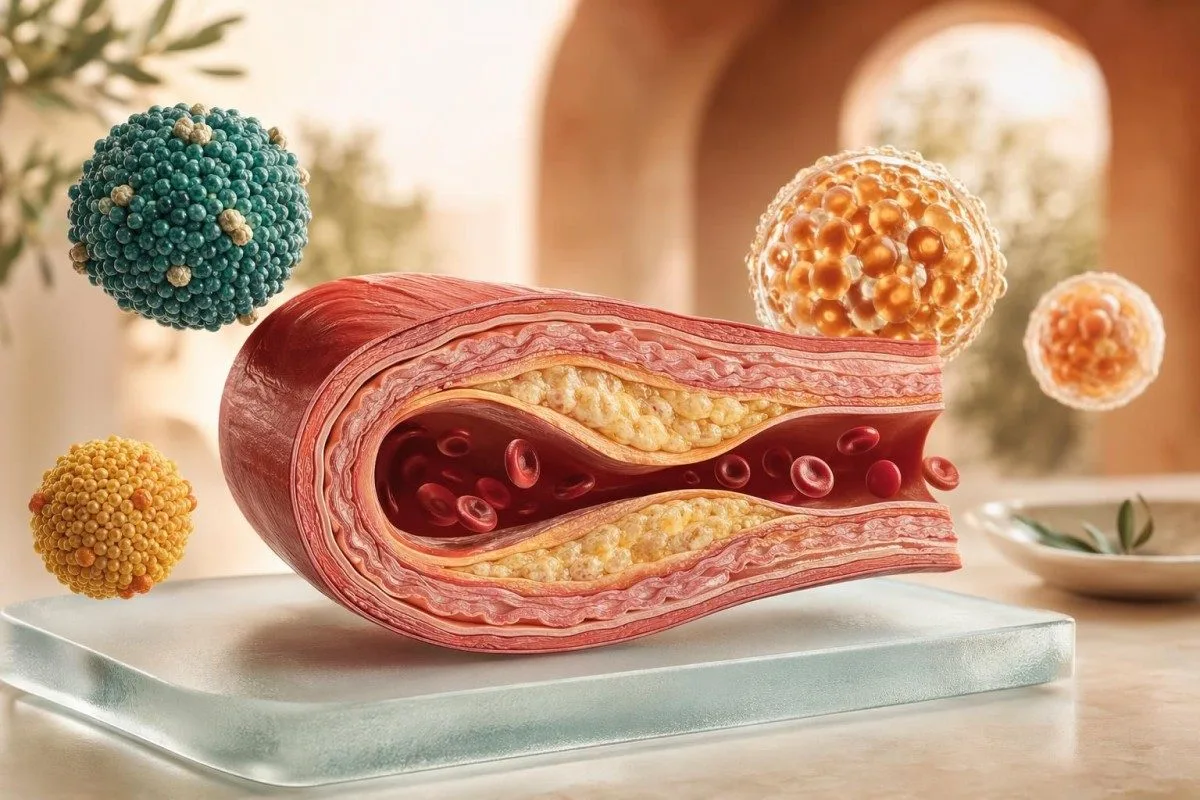
ธง HDL ต่ำอาจดูน่ากังวล แต่ขั้นต่อไปไม่ใช่แค่เพิ่มตัวเลขเท่านั้น คำถามที่แท้จริงคือมันอยู่ในรูปแบบที่มีความเสี่ยงสูงกว่าหรือไม่: ไตรกลีเซอไรด์สูง ภาวะดื้อต่ออินซูลิน การสูบบุหรี่ ผลจากยา หรือ ApoB สูง.
คู่มือนี้เขียนภายใต้การนำของ นายแพทย์โทมัส ไคลน์ โดยความร่วมมือกับ คณะกรรมการที่ปรึกษาทางการแพทย์ของ Kantesti AI, รวมถึงบทความจากศาสตราจารย์ ดร. ฮันส์ เวเบอร์ และการตรวจสอบทางการแพทย์โดย ดร. ซาราห์ มิตเชลล์ แพทย์หญิงและด็อกเตอร์.

โทมัส ไคลน์, แพทย์
หัวหน้าเจ้าหน้าที่ทางการแพทย์ บริษัท Kantesti AI
ดร. โธมัส ไคลน์ เป็นแพทย์ผู้เชี่ยวชาญด้านโลหิตวิทยาและอายุรศาสตร์ที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 15 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์ทางคลินิกที่ช่วยด้วย AI ในฐานะ Chief Medical Officer ของ Kantesti AI เขาเป็นผู้นำกระบวนการตรวจสอบความถูกต้องทางคลินิก และดูแลความแม่นยำทางการแพทย์ของเครือข่ายประสาทเทียม 2.78 พารามิเตอร์ของเรา ดร. ไคลน์ได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับการผลตรวจอ่านไบโอมาร์กเกอร์และการวินิจฉัยทางห้องปฏิบัติการในวารสารการแพทย์ที่ผ่านการตรวจสอบโดยผู้ทรงคุณวุฒิ.

ซาราห์ มิทเชล, แพทย์, ปริญญาเอก
หัวหน้าฝ่ายที่ปรึกษาทางการแพทย์ - พยาธิวิทยาคลินิกและอายุรศาสตร์
ดร. ซาราห์ มิตเชลล์ เป็นแพทย์ผู้เชี่ยวชาญด้านพยาธิวิทยาคลินิกที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 18 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์การวินิจฉัย เธอมีวุฒิบัตรเฉพาะทางด้านเคมีคลินิก และได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับชุดตรวจไบโอมาร์กเกอร์และการวิเคราะห์ในทางปฏิบัติทางคลินิก.

ศาสตราจารย์ ดร. ฮันส์ เวเบอร์, ปริญญาเอก
ศาสตราจารย์ด้านเวชศาสตร์ห้องปฏิบัติการและชีวเคมีคลินิก
ศ.ดร. ฮันส์ เวเบอร์ มีความเชี่ยวชาญมากกว่า 30 ปีด้านชีวเคมีคลินิก เวชศาสตร์ห้องปฏิบัติการ และงานวิจัยไบโอมาร์กเกอร์ อดีตประธานของสมาคมเคมีคลินิกแห่งเยอรมนี เขาเชี่ยวชาญด้านการวิเคราะห์ชุดตรวจเพื่อการวินิจฉัย การมาตรฐานของไบโอมาร์กเกอร์ และเวชศาสตร์ห้องปฏิบัติการที่ช่วยด้วย AI.
- HDL คอเลสเตอรอลต่ำ มักถูกกำหนดว่า <40 mg/dL ในผู้ชาย และ <50 mg/dL ในผู้หญิง; บางห้องแล็บใช้เกณฑ์ตัดที่ต่างออกไปเล็กน้อย.
- ไตรกลีเซอไรด์ มีความสำคัญเพราะ HDL ต่ำร่วมกับไตรกลีเซอไรด์ ≥150 mg/dL มักชี้ไปที่ภาวะดื้อต่ออินซูลินหรือความเสี่ยงไขมันพอกตับ.
- ApoB อาจสำคัญกว่า HDL ในการตัดสินใจการรักษา เพราะ ApoB สะท้อนจำนวนอนุภาคที่ก่อให้เกิดหลอดเลือดแข็งตัว.
- ยาที่ช่วยเพิ่ม HDL ไม่ได้ลดอัตราการเกิดหัวใจวายได้อย่างน่าเชื่อถือเมื่อรักษา LDL และ ApoB อยู่แล้ว; ตัวอย่างคลาสสิกคือไนอะซิน.
- การออกกำลังกาย โดยปกติจะเพิ่ม HDL ได้เพียงประมาณ 2-5 mg/dL แต่สามารถลดไตรกลีเซอไรด์ ความดันโลหิต และภาวะดื้อต่ออินซูลินได้พร้อมกัน.
- การเลิกสูบบุหรี่ สามารถเพิ่ม HDL ได้ประมาณ 2-4 mg/dL และช่วยลดความเสี่ยงด้านหัวใจและหลอดเลือดได้มากกว่าที่การเปลี่ยนแปลงของ HDL บอกไว้.
- HDL ต่ำมาก ต่ำกว่า 20 มก./ดล. ควรพิจารณาทบทวนการใช้ยา พันธุกรรม การทำงานของตับ และการทำงานของไต โดยเฉพาะอย่างยิ่งหากไตรกลีเซอไรด์ไม่ได้สูง.
- การตรวจซ้ำ มีเหตุผลหลังจาก 4-12 สัปดาห์ หากผลตรวจเกิดขึ้นหลังการเจ็บป่วย การลดน้ำหนักอย่างมาก การเปลี่ยนแปลงการงดอาหาร การดื่มแอลกอฮอล์ หรือการเปลี่ยนยาที่ใช้.
- คันเตสตี เอไอ อ่านค่า HDL คอเลสเตอรอลโดยพิจารณาร่วมกับ LDL, คอเลสเตอรอลที่ไม่ใช่ HDL (non-HDL), ไตรกลีเซอไรด์, ApoB (หากมี), ตัวชี้วัดน้ำตาลกลูโคส, เอนไซม์ตับ และแนวโน้ม.
ควรทำอย่างไรก่อนเมื่อพบว่า HDL ต่ำ
หาก คอเลสเตอรอล HDL ถูกระบุว่าต่ำ อย่าพยายามดันค่า HDL ให้สูงขึ้นด้วยยาเม็ดก่อนอื่นให้ตรวจสอบ ไตรกลีเซอไรด์, ApoB หรือคอเลสเตอรอลที่ไม่ใช่ HDL, การสูบบุหรี่, ภาวะดื้อต่ออินซูลิน, ผลของยา และความเสี่ยงโรคหัวใจและหลอดเลือดโดยรวมของคุณ คอเลสเตอรอล HDL ต่ำมักจะ <40 มก./ดล. ในผู้ชาย หรือ <50 มก./ดล. ในผู้หญิง เป้าหมายคือแก้รูปแบบความเสี่ยง ไม่ใช่ไล่ตามค่าที่โดดเดี่ยวค่าเดียว.

เมื่อผมทบทวน แผงไขมัน ในคลินิก ผมถามคำถามสั้นๆ ข้อเดียว: HDL ต่ำเพียงอย่างเดียวหรือเป็นส่วนหนึ่งของรูปแบบภาวะดื้อต่ออินซูลิน? คนอายุ 44 ปีที่มี HDL 38 มก./ดล. ไตรกลีเซอไรด์ 245 มก./ดล. และน้ำตาลกลูโคสขณะงดอาหาร 108 มก./ดล. ต้องคุยกันคนละแบบกับนักปั่นจักรยานเพื่อความอึดที่ผอมเพรียวซึ่งมี HDL 39 มก./ดล. และไตรกลีเซอไรด์ 55 มก./ดล.
ของเรา คันเตสตี เอไอ การวิเคราะห์จะอ่านค่า HDL คอเลสเตอรอลควบคู่กับ LDL-C, non-HDL-C, ไตรกลีเซอไรด์, กลูโคส, HbA1c, เอนไซม์ตับ และตัวชี้วัดการทำงานของไต ภายในเวลาประมาณ 60 วินาที สำหรับคำอธิบายแบบเข้าใจง่ายของพาเนลทั้งหมด ดูคู่มือของเราเพื่อ ผลตรวจแผงไขมัน อธิบายว่าทำไมค่า HDL เดียวกันถึงอาจหมายถึงเรื่องที่ต่างกันในคนสองคน.
ขั้นตอนแรกที่ทำได้จริง: ยืนยันหน่วย ดูตัวเลขไตรกลีเซอไรด์ แล้วคำนวณคอเลสเตอรอลที่ไม่ใช่ HDL โดยการนำคอเลสเตอรอลรวมลบด้วย HDL หากไตรกลีเซอไรด์ของคุณ ≥400 มก./ดล. ค่า LDL-C ที่คำนวณได้อาจไม่น่าเชื่อถือ และผล LDL-C แบบวัดโดยตรงหรือ ApoB มักให้ภาพความเสี่ยงที่ชัดกว่า.
ณ วันที่ 11 พฤษภาคม 2026 ไม่มีแนวทางหลักใดแนะนำให้รักษา HDL คอเลสเตอรอลต่ำเป็นเป้าหมายยาตัวเดียวโดยเฉพาะ จุดเน้นคือ LDL-C, non-HDL-C, ApoB (หากมี), ความดันโลหิต, สถานะโรคเบาหวาน, การสูบบุหรี่, อายุ, ประวัติสุขภาพครอบครัว และความเสี่ยงจากการอักเสบ.
ค่า HDL คอเลสเตอรอลที่ถือว่าต่ำในแผงไขมัน (lipid panel)
HDL คอเลสเตอรอลต่ำ โดยทั่วไป <40 มก./ดล. ในผู้ชายผู้ใหญ่ และ <50 มก./ดล. ในผู้หญิงผู้ใหญ่ ซึ่งเท่ากับประมาณ <1.0 mmol/L และ <1.3 mmol/L ค่า HDL 35 มก./ดล. ต่ำชัดเจน; ค่า HDL 47 มก./ดล. อาจถูกระบุว่าต่ำในผู้หญิงแต่ไม่ใช่ในผู้ชาย.

ห้องแล็บในยุโรพบางแห่งใช้หน่วย mmol/L ขณะที่รายงานของสหรัฐฯ จำนวนมากใช้ mg/dL การคูณ mmol/L ด้วย 38.67 จะเปลี่ยน HDL-C เป็น mg/dL ผล 0.9 mmol/L ประมาณ 35 มก./ดล. ดังนั้นถือว่าต่ำในระบบอ้างอิงของผู้ใหญ่ส่วนใหญ่.
เกณฑ์ HDL ที่คุ้นเคยคือ ≥60 มก./ดล. มาจากการศึกษาระดับประชากรที่พบว่า HDL ที่สูงสัมพันธ์กับความเสี่ยงโรคหัวใจเฉลี่ยที่ต่ำกว่า นั่นไม่ได้หมายความว่าการเพิ่ม HDL จาก 38 เป็น 60 มก./ดล. ด้วยยาแล้วจะลดความเสี่ยงโดยอัตโนมัติ ชีววิทยากลับซับซ้อนกว่าที่ป้ายกำกับ 'คอเลสเตอรอลดี' แบบเดิมเคยชี้ไว้.
ค่า HDL เพียงค่าเดียวควรเทียบกับค่าพื้นฐานของคุณเอง หาก HDL ของคุณอยู่ที่ 62 มก./ดล. มานาน 10 ปี แล้วลดลงเหลือ 39 มก./ดล. หลังเริ่มยาตัวใหม่หรือระหว่างการลดน้ำหนักอย่างรวดเร็ว รูปแบบนั้นควรได้รับความสนใจมากกว่าค่า HDL ที่คงที่ตลอดชีวิต 42 มก./ดล.
สำหรับมุมมองที่เน้นช่วงค่าอ้างอิง ดูของเรา คู่มือช่วง HDL. หากคอเลสเตอรอลรวม LDL และ HDL ในรายงานเดียวกันดูสับสน เรา ภาพรวมช่วงคอเลสเตอรอล เก็บเกณฑ์ไว้ที่ที่เดียว.
สาเหตุที่พบบ่อยที่สุดของ HDL คอเลสเตอรอลต่ำ
สาเหตุที่พบบ่อยที่สุดของ HDL คอเลสเตอรอลต่ำ สาเหตุที่พบบ่อยได้แก่ ภาวะดื้อต่ออินซูลิน ไตรกลีเซอไรด์สูง น้ำหนักเพิ่มบริเวณหน้าท้อง การสูบบุหรี่ ไม่ออกกำลังกาย การนอนหลับไม่ดี ยาบางชนิด และพื้นฐานทางพันธุกรรม ในการวิเคราะห์ผลตรวจเลือด 2M+ ของเรา พบว่า HDL ต่ำมักไม่เกิดเพียงลำพัง มักจะปรากฏร่วมกับอย่างน้อยหนึ่งสัญญาณบ่งชี้ด้านเมตาบอลิซึม.

รูปแบบคลาสสิกคือ HDL 32-42 มก./ดล., ไตรกลีเซอไรด์ 180-350 มก./ดล., น้ำตาลขณะอดอาหารสูงกว่า 100 มก./ดล. และค่า ALT ค่อยๆ สูงเกิน 30-40 IU/L ชุดข้อมูลนี้ชี้ไปที่ปัญหาเรื่องการดื้อต่ออินซูลิน ภาวะตับไขมัน และการผลิต VLDL ที่มากเกินไป มากกว่าจะชี้ไปที่ปัญหา HDL โดยตรง.
การกระจายน้ำหนักมีความสำคัญ ฉันกังวลกับ HDL 39 มก./ดล. ที่มีอัตราส่วนรอบเอวต่อส่วนสูงเกิน 0.5 มากกว่า HDL ระดับเดียวกันในคนที่มีขนาดรอบเอวปกติ ไตรกลีเซอไรด์ 65 มก./ดล. และมีประวัติการออกกำลังกายสม่ำเสมอ.
สาเหตุรองอาจดูธรรมดาอย่างน่าประหลาด: การนอน 5-6 ชั่วโมง การกินจุกจิกช่วงเย็นหนักๆ การหยุดออกกำลังกายเป็นเวลา 8 สัปดาห์ หรือเปลี่ยนจากงานที่ใช้แรงกายไปเป็นงานนั่งโต๊ะ บทความของเราที่เกี่ยวกับ ตัวชี้วัดในเลือดของคนทำงานนั่งโต๊ะ แสดงให้เห็นว่าน้ำตาล ไตรกลีเซอไรด์ และเอนไซม์ตับมักเปลี่ยนแปลงก่อนที่คนจะรู้สึกไม่สบาย.
มีเพียงกลุ่มเล็กแต่มีอยู่จริงที่มี HDL ต่ำตลอดชีวิตจากพันธุกรรม กรณีเหล่านี้มักมี HDL ต่ำกว่า 35 มก./ดล. ตั้งแต่วัยผู้ใหญ่ตอนต้น ไตรกลีเซอไรด์ปกติ และสมาชิกในครอบครัวที่มีแผงไขมันคล้ายกัน.
ทำไมไตรกลีเซอไรด์ถึงเปลี่ยนความหมายของ HDL ต่ำ
ไตรกลีเซอไรด์ เปลี่ยนความหมายของ HDL ต่ำ เพราะไตรกลีเซอไรด์สูงมักบ่งชี้อนุภาคที่มีไตรกลีเซอไรด์เป็นหลักและมี ApoB มากขึ้น รวมถึงภาวะดื้อต่ออินซูลิน HDL 38 มก./ดล. กับไตรกลีเซอไรด์ 70 มก./ดล. ไม่ได้มีเรื่องราวความเสี่ยงแบบเดียวกับ HDL 38 มก./ดล. กับไตรกลีเซอไรด์ 280 มก./ดล.

โดยทั่วไปไตรกลีเซอไรด์ขณะอดอาหารควรเป็น <150 มก./ดล. และผู้เชี่ยวชาญด้านโรคหัวใจและเมตาบอลิซึมจำนวนมากมักต้องการ <100 มก./ดล. ในผู้ป่วยที่มีความเสี่ยงสูง ไตรกลีเซอไรด์ ≥500 มก./ดล. เพิ่มความกังวลเรื่องตับอ่อนอักเสบ ส่วนช่วง 150-499 มก./ดล. มักหมายถึงการประเมินความเสี่ยงด้านหัวใจและเมตาบอลิซึม.
HDL ต่ำร่วมกับไตรกลีเซอไรด์สูงเกิดขึ้นเพราะคอเลสเตอรอลและไตรกลีเซอไรด์ถูกแลกเปลี่ยนระหว่างไลโปโปรตีน อนุภาค HDL จึงกลายเป็นอนุภาคที่มีไตรกลีเซอไรด์สูงและถูกกำจัดได้เร็วขึ้น ตัวเลขในแผงไขมันจึงลดลง แต่ปัญหาที่ลึกกว่ามักเป็น VLDL ที่มากเกินไปและอนุภาคเศษเหลือ (remnant).
อัตราส่วนไตรกลีเซอไรด์ต่อ HDL ไม่ใช่การวินิจฉัยอย่างเป็นทางการ แต่เป็นสัญญาณที่มีประโยชน์ได้ ในหน่วยมก./ดล. อัตราส่วนที่สูงกว่า 3 มักสัมพันธ์กับภาวะดื้อต่ออินซูลิน ส่วนอัตราส่วนที่สูงกว่า 4-5 พบได้บ่อยในตับไขมัน ภาวะก่อนเบาหวาน และภาวะอ้วนลงพุง/ไขมันในช่องท้อง.
สำหรับขั้นตอนถัดไปเมื่อไตรกลีเซอไรด์เป็นสัญญาณที่เด่นกว่า ให้อ่านคู่มือของเราเพื่อ ไตรกลีเซอไรด์สูง. หากรายงานของคุณมาจากการเจาะเลือดแบบอดอาหารหรือไม่อดอาหาร our คู่มือช่วงไตรกลีเซอไรด์ของเรา อธิบายว่าการกำหนดเวลามื้ออาหารเปลี่ยนการตีความอย่างไร.
เบาะแสจากยาและฮอร์โมนที่ทำให้ HDL ต่ำ
ยาหลายชนิดและการได้รับฮอร์โมนสามารถทำให้ HDL ลดลง โดยเฉพาะสเตียรอยด์แอนาโบลิก-แอนโดรเจน บางชนิดของโปรเจสติน ไอโซเทรติโนอิน ยาบีต้าเบลคเกอร์แบบไม่เลือกกลุ่ม การรักษาด้วยยาต้านไวรัสเอชไอวี และคอร์ติโคสเตียรอยด์ขนาดสูง ผลตรวจ HDL ต่ำใหม่ควรเทียบกับไทม์ไลน์การใช้ยาจากช่วง 3-6 เดือนก่อนเสมอ.

การได้รับสเตียรอยด์แอนาโบลิกคือสิ่งที่ผมถามอย่างค่อยเป็นค่อยไปแต่ตรงประเด็น เพราะ HDL อาจลดลงได้ 20-70% ขึ้นอยู่กับชนิดสาร ขนาดยา และระยะเวลา ผมเคยเห็น HDL ลดจาก 55 เหลือ 18 มก./ดล. ภายในหนึ่งรอบ ขณะที่ LDL เพิ่มขึ้นในเวลาเดียวกัน.
ไอโซเทรติโนอินสามารถทำให้ไตรกลีเซอไรด์สูงขึ้น และบางครั้งทำให้ HDL ลดลง นี่คือเหตุผลที่แพทย์มักตรวจไขมันตั้งแต่ก่อนเริ่มการรักษาและตรวจซ้ำระหว่างการรักษา การเปลี่ยนแปลงของไตรกลีเซอไรด์ที่เกี่ยวข้องกับเรตินอยด์ชนิดรับประทานมักกลับสู่ภาวะเดิมได้ แต่หากไตรกลีเซอไรด์สูงกว่า 500 มก./ดล. ต้องทบทวนอย่างรวดเร็ว.
การคุมกำเนิดแบบฮอร์โมน วัยหมดประจำเดือน และการบำบัดด้วยเทสโทสเตอโรนสามารถทำให้ HDL เปลี่ยนไปในทิศทางต่างกัน ขึ้นอยู่กับสูตรยาและวิธีให้ยา หากการเปลี่ยนแปลงของ HDL เริ่มหลังจากมีการเปลี่ยนใบสั่งยา our คู่มือการติดตามการใช้ยา ช่วยคุณทำแผนไทม์ไลน์ผลตรวจที่คาดหวังได้.
ตัวชี้วัดการทำงานของตับช่วยให้เข้าใจบริบทมากขึ้น เพราะการประมวลผลไขมันเกิดขึ้นผ่านตับ ก่อนเริ่มหรือเปลี่ยนยาที่มีผลต่อไขมัน แพทย์จำนวนมากจะตรวจ ALT, AST และบางครั้ง GGT ซึ่งเราได้ครอบคลุมไว้ในคู่มือของเราเรื่อง การตรวจการทำงานของตับก่อนเริ่มยาตัวใหม่.
รูปแบบการใช้ชีวิตที่ค่อยๆ ดันให้ HDL ลดลง
รูปแบบการใช้ชีวิตที่เชื่อมโยงกับ HDL ต่ำมากที่สุด ได้แก่ การสูบบุหรี่ สมรรถภาพแอโรบิกต่ำ คาร์โบไฮเดรตขัดสีมากเกินไป การนอนหลับไม่ดี น้ำหนักขึ้นบริเวณกลางลำตัว และการลดอาหารแบบไขมันต่ำมากอย่างหักโหม ผู้ป่วยส่วนใหญ่สามารถขยับ HDL ได้เพียงไม่กี่มก./ดล. แต่ชัยชนะที่ใหญ่กว่ามักคือการลดไตรกลีเซอไรด์และ ApoB.

การเลิกสูบบุหรี่มักทำให้ HDL เพิ่มขึ้นประมาณ 2-4 มก./ดล. แต่ประโยชน์ต่อหัวใจและหลอดเลือดมีมากกว่าที่ตัวเลขนั้นบอกไว้ HDL ยังดูเหมือนจะทำงานได้ดีขึ้นหลังเลิกสูบ แม้ความเข้มข้นที่วัดได้จะเปลี่ยนเพียงเล็กน้อย.
การออกกำลังกายมีผลตามขนาด (dose effect) แม้จะไม่มาก Regular aerobic training 12-16 สัปดาห์มักทำให้ HDL เพิ่มขึ้น 2-5 มก./ดล. และสามารถลดไตรกลีเซอไรด์ได้ 10-25% โดยเฉพาะเมื่อจับคู่กับการลดน้ำหนัก 5-10%.
อาหารไม่ได้เกี่ยวกับ “อาหารวิเศษ” เพียงอย่างเดียว แต่เกี่ยวกับรูปแบบ การแทนที่แป้งขัดสีและน้ำตาลที่เติมเพิ่มด้วยไขมันไม่อิ่มตัว ถั่วเลนทิล ผัก ข้าวโอ๊ต ถั่ว และปลา มักช่วยปรับรูปแบบ HDL ต่ำ/ไตรกลีเซอไรด์สูง; คู่มือของเราเรื่อง อาหารที่ช่วยลดคอเลสเตอรอล ให้ไทม์ไลน์การตรวจซ้ำในทางปฏิบัติ.
แอลกอฮอล์เป็นเรื่องที่พูดคุยยาก เพราะการดื่มในปริมาณน้อยอาจทำให้ HDL สูงขึ้น แต่แอลกอฮอล์ก็สามารถทำให้ไตรกลีเซอไรด์ ความดันโลหิต ความเสี่ยงภาวะหัวใจเต้นผิดจังหวะแบบหัวใจห้องบน และเอนไซม์ตับสูงขึ้นได้ ผมไม่แนะนำให้เริ่มดื่มแอลกอฮอล์เพื่อเพิ่ม HDL.
เมื่อ HDL ต่ำมีความสำคัญน้อยกว่า ApoB หรือคอเลสเตอรอลที่ไม่ใช่ HDL (non-HDL cholesterol)
HDL ต่ำมีความสำคัญน้อยลงเมื่อ ApoB คอเลสเตอรอลที่ไม่ใช่ HDL (non-HDL) LDL-C ความดันโลหิต และตัวชี้วัดกลูโคสล้วนอยู่ในเกณฑ์ที่ดี. ApoB มักสำคัญมากกว่า เพราะมันประมาณจำนวนอนุภาคที่ก่อหลอดเลือดแข็ง (atherogenic) ที่สามารถเข้าสู่ผนังหลอดเลือดได้.

ตามแนวทางคอเลสเตอรอลของ AHA/ACC ปี 2018 ApoB ≥130 มก./ดล. เป็นปัจจัยที่ช่วยเพิ่มความเสี่ยง โดยเฉพาะเมื่อไตรกลีเซอไรด์ ≥200 มก./ดล. (Grundy et al., 2019) พูดง่ายๆ คือ หากไตรกลีเซอไรด์สูง ApoB สามารถบอกภาระของอนุภาคที่ LDL-C อย่างเดียวอาจประเมินต่ำเกินไปได้.
คอเลสเตอรอลที่ไม่ใช่ HDL คือคอเลสเตอรอลรวมลบด้วยคอเลสเตอรอล HDL และจะครอบคลุม LDL, VLDL, IDL และคอเลสเตอรอลส่วนที่เหลือ (remnant cholesterol) แนวทางที่ใช้ได้คือ เป้าหมายคอเลสเตอรอลที่ไม่ใช่ HDL มักจะสูงกว่าเป้าหมาย LDL-C ประมาณ 30 mg/dL เพราะคอเลสเตอรอลที่ไม่ใช่ HDL รวมอนุภาคที่มีไตรกลีเซอไรด์เป็นส่วนประกอบอยู่ด้วย.
แนวทางยุโรปของ ESC/EAS ยังเน้น LDL-C และ ApoB/คอเลสเตอรอลที่ไม่ใช่ HDL ในกลุ่มที่มีความเสี่ยงสูง มากกว่าการมอง HDL-C เป็นเป้าหมายหลัก (Mach et al., 2020) นี่เป็นเหตุผลหนึ่งที่ผมบางครั้งให้ความมั่นใจกับผู้ป่วยที่มี HDL 42 mg/dL เมื่อ ApoB อยู่ที่ 65 mg/dL ความดันโลหิตปกติ และ HbA1c เท่ากับ 5.2%.
Kantesti AI สามารถเตือนเมื่อ HDL ดูเหมือนต่ำ แต่ ความเสี่ยงของ ApoB จริงๆ แล้วเป็นการตรวจที่ขาดหายสำคัญกว่ามาก สำหรับคนที่ไม่มี ApoB, คอเลสเตอรอลที่ไม่ใช่ HDL เป็นการคำนวณแบบไม่เสียค่าใช้จ่ายจากแผงไขมันมาตรฐาน.
เมื่อ HDL ต่ำมากบ่งชี้โรคที่พบได้น้อย
HDL ต่ำกว่า 20 mg/dL ถือว่าผิดปกติ และไม่ควรถูกมองว่าเป็นความแปรผันตามวิถีชีวิตตามปกติ HDL ที่ต่ำมากอาจเกิดจากภาวะไตรกลีเซอไรด์สูงรุนแรง การใช้สเตียรอยด์แบบแอนาโบลิก เบาหวานที่คุมไม่ได้ โรคตับ การสูญเสียโปรตีนทางไต หรือความผิดปกติทางพันธุกรรมที่พบได้น้อย เช่นภาวะที่เกี่ยวข้องกับ ABCA1, APOA1 หรือ LCAT.

ขั้นตอนแรกคือทำซ้ำแผงไขมันและตรวจไตรกลีเซอไรด์ HDL อาจดูต่ำมากเมื่อไตรกลีเซอไรด์สูงมาก และลำดับความสำคัญทางคลินิกอาจเป็นการลดไตรกลีเซอไรด์อย่างรวดเร็ว หากอยู่ที่ ≥500 mg/dL.
สัญญาณอันตรายของโรค HDL ที่ถ่ายทอดทางพันธุกรรม ได้แก่ HDL ต่ำอย่างต่อเนื่องที่ต่ำกว่า 10-20 mg/dL ต่อมทอนซิลสีออกส้ม ความขุ่นของกระจกตา โรคเส้นประสาท (neuropathy) โรคไต หรือรูปแบบในครอบครัวที่มี HDL ต่ำมาก สิ่งเหล่านี้พบได้น้อย; ผมพบเคสที่เกี่ยวกับยาหรือเกี่ยวกับไตรกลีเซอไรด์มากกว่ามากเมื่อเทียบกับโรค HDL แบบพันธุกรรมเดี่ยว (monogenic) แท้ๆ.
การตรวจ ApoA-I, ApoB, อัตราส่วนอัลบูมินต่อครีเอตินีนในปัสสาวะ, เอนไซม์ตับ, การตรวจไทรอยด์ และบางครั้งอาจต้องส่งต่อเพื่อการตรวจทางพันธุกรรม อาจเหมาะสมเมื่อ HDL ต่ำมากโดยไม่มีสาเหตุชัดเจน หาก LDL-C ดูปกติแต่ความหนาแน่นของอนุภาคยังไม่แน่ชัด, จำนวนอนุภาคของ LDL สามารถเพิ่มอีกชั้นหนึ่ง.
อย่าตกใจจากผลตรวจเพียงครั้งเดียว การจัดการตัวอย่างในห้องแล็บ ภาวะเจ็บป่วยเฉียบพลัน และการเปลี่ยนแปลงอาหารครั้งใหญ่เมื่อไม่นานมานี้ ล้วนทำให้แผงไขมันเพี้ยนได้ ดังนั้นโดยปกติผมจึงอยากได้ค่าซ้ำก่อนจะติดป้ายว่ามีความผิดปกติของไขมันที่พบได้น้อย.
วิธีเพิ่ม HDL ให้ช่วยลดความเสี่ยงได้จริง
วิธีที่ปลอดภัยที่สุดในการเพิ่ม HDL คือการปรับปรุงรูปแบบสุขภาพด้านหัวใจและเมตาบอลิซึมให้ดีขึ้นทั้งหมด: ออกกำลังกายสม่ำเสมอ เลิกสูบบุหรี่ ลดไขมันในช่องท้องหากจำเป็น ลดคาร์โบไฮเดรตที่ผ่านการขัดสี รักษาเบาหวาน และลด ApoB เมื่อมีข้อบ่งชี้ การเพิ่ม HDL 3 mg/dL จะมีประโยชน์ก็ต่อเมื่อเครื่องหมายความเสี่ยงรอบข้างดีขึ้นด้วย.

สำหรับการออกกำลังกาย โดยปกติผมจะสั่งในสิ่งที่คนส่วนใหญ่ทำซ้ำได้จริง: 150-300 นาทีต่อสัปดาห์ของกิจกรรมแอโรบิกระดับปานกลาง บวกกับการฝึกแรงต้าน 2 ครั้ง ในประสบการณ์ของผม ไตรกลีเซอไรด์มักดีขึ้นภายใน 4-8 สัปดาห์ ส่วน HDL อาจต้องใช้ 8-16 สัปดาห์กว่าจะขยับ.
การลดน้ำหนักส่งผลต่อ HDL แบบช้า ระหว่างช่วงที่ลดน้ำหนักอย่างจริงจัง HDL อาจคงที่หรือแม้แต่ลดลงชั่วคราว แล้วจะเพิ่มขึ้นหลังจากน้ำหนักเริ่มคงที่; ของเรา ไทม์ไลน์แล็บด้านอาหาร อธิบายว่าทำไมการตรวจซ้ำเร็วเกินไปจึงอาจทำให้เข้าใจผิด.
รูปแบบการกินที่ผมเชื่อถือที่สุดสำหรับผลที่มี HDL ต่ำ/ไตรกลีเซอไรด์สูง คือแบบไม่ซับซ้อนแต่ได้ผล: ลดเครื่องดื่มหวานและธัญพืชที่ผ่านการขัดสี เพิ่มใยอาหาร เพิ่มไขมันไม่อิ่มตัว ได้โปรตีนอย่างเพียงพอ และลดการแทะช่วงดึก หากไตรกลีเซอไรด์สูงกว่า 200 mg/dL ผมยังถามถึงน้ำผลไม้ สมูทตี้ แอลกอฮอล์ และการกินช่วงสุดสัปดาห์ด้วย เพราะรายละเอียดเหล่านี้มักไม่ปรากฏในคำแนะนำอาหารทั่วไป.
โครงข่ายประสาทของ Kantesti สามารถแปลงรูปแบบไขมันเป็นแผนโภชนาการได้ แต่ผมยังบอกผู้ป่วยเหมือนเดิมในคลินิก: เลือกการเปลี่ยนแปลงที่คุณทำซ้ำได้เป็นเวลา 90 วัน ไขมันจะตอบสนองต่อความสม่ำเสมอมากกว่าความเข้มข้น.
อาหารเสริม วิตามินไนอะซิน และตำนานของการเพิ่ม HDL แบบง่ายๆ
ไนอาซินสามารถเพิ่ม HDL ได้ 15-35% แต่การเพิ่ม HDL ด้วยไนอาซินยังไม่สามารถลดเหตุการณ์โรคหัวใจและหลอดเลือดได้อย่างน่าเชื่อถือเมื่อมีการใช้การรักษาลด LDL แบบสมัยใหม่อยู่แล้ว การทดลอง AIM-HIGH หยุดก่อนกำหนดเพราะการเติมไนอาซินแบบออกฤทธิ์นานร่วมกับการรักษาด้วยสแตตินไม่ลดเหตุการณ์ แม้ว่า HDL จะดีขึ้น (Boden et al., 2011).

นี่เป็นหนึ่งในพื้นที่ที่หลักฐานในความคิดของสาธารณชนยังปนกันอย่างตรงไปตรงมา แต่ชัดเจนขึ้นในแนวทางการปฏิบัติ เราไม่รักษา HDL เป็นตัวเลขเชิงเครื่องสำอางเพื่อให้ดูดีขึ้นอีกต่อไป; เรารักษา LDL-C, ApoB, ไตรกลีเซอไรด์, เบาหวาน, ความดันโลหิต และการสูบบุหรี่.
กรดไขมันโอเมกา-3 สามารถลดไตรกลีเซอไรด์ โดยเฉพาะในขนาดยาตามใบสั่งที่ราว 4 g/วัน ของผลิตภัณฑ์ที่เทียบเท่า EPA/DHA แต่แคปซูลที่ซื้อเองมีความแตกต่างกันมาก การตรวจดัชนีโอเมกา-3 is different from a lipid panel and measures EPA/DHA in cell membranes rather than HDL. → [0] แตกต่างจากแผงไขมัน และวัด EPA/DHA ในเยื่อหุ้มเซลล์ แทนที่จะเป็น HDL.
Berberine, fiber, plant sterols and soluble fiber may modestly improve LDL or glucose patterns in selected patients, but supplements can interact with anticoagulants, diabetes drugs and liver-active medicines. I do not like supplement stacks when triglycerides are ≥500 mg/dL or liver enzymes are clearly abnormal. → [1] เบอร์เบอรีน ไฟเบอร์ สเตอรอลจากพืช และไฟเบอร์ชนิดละลายน้ำ อาจช่วยปรับรูปแบบ LDL หรือกลูโคสได้เล็กน้อยในผู้ป่วยบางกลุ่ม แต่ผลิตภัณฑ์เสริมอาหารอาจมีปฏิกิริยากับยาต้านการแข็งตัวของเลือด ยารักษาเบาหวาน และยาที่ออกฤทธิ์ต่อตับ ฉันไม่ชอบการกิน “ชุดเสริม” หลายตัวพร้อมกันเมื่อไตรกลีเซอไรด์ ≥500 mg/dL หรือเอนไซม์ตับผิดปกติชัดเจน.
If someone wants a supplement, I ask for a goal with a lab endpoint: lower triglycerides by 50 mg/dL, reduce ApoB below a target, or correct a deficiency. 'Raise HDL' by itself is too vague to guide safe treatment. → [2] หากใครต้องการอาหารเสริม ฉันจะขอเป้าหมายที่มีตัวชี้วัดจากผลตรวจเลือด เช่น ลดไตรกลีเซอไรด์ลง 50 mg/dL ลด ApoB ให้ต่ำกว่าค่าเป้าหมาย หรือแก้ไขภาวะขาด เมื่อพูดแค่ว่า “เพิ่ม HDL” อย่างเดียวถือว่ายังคลุมเครือเกินไปที่จะใช้เป็นแนวทางการรักษาอย่างปลอดภัย.
การงดอาหาร ตรวจซ้ำ และความแปรปรวนของห้องแล็บเกี่ยวกับ HDL
HDL cholesterol is usually less affected by meals than triglycerides, but the full lipid panel can still change with fasting status, illness, alcohol, exercise and lab method. If the result is unexpected, repeat the panel in 4-12 weeks under similar conditions. → [3] โดยทั่วไปคอเลสเตอรอล HDL มักได้รับผลจากมื้อน้อยกว่าไตรกลีเซอไรด์ แต่แผงไขมันทั้งหมดก็ยังอาจเปลี่ยนได้ตามสถานะการงดอาหาร การเจ็บป่วย แอลกอฮอล์ การออกกำลังกาย และวิธีการตรวจของห้องแล็บ หากผลออกมาไม่คาดคิด ให้ตรวจซ้ำใน 4-12 สัปดาห์ภายใต้เงื่อนไขใกล้เคียงกัน.

Non-fasting lipid panels are acceptable for many screening situations, but triglycerides rise after meals and can make the whole pattern look more metabolic. If non-fasting triglycerides are high, clinicians often repeat a fasting panel before making decisions. → [5] แผงไขมันที่ไม่งดอาหารใช้ได้ในหลายสถานการณ์เพื่อคัดกรอง แต่ไตรกลีเซอไรด์จะสูงขึ้นหลังอาหาร และอาจทำให้ภาพรวมดูเป็นเมตาบอลิสมากขึ้น หากไตรกลีเซอไรด์แบบไม่งดอาหารสูง แพทย์มักจะตรวจซ้ำแบบงดอาหารก่อนตัดสินใจ.
Acute infection, surgery, major inflammation and hospitalization can lower HDL and LDL temporarily. I generally avoid making long-term cholesterol decisions from a panel drawn during a bad viral illness or within a few weeks of a major inflammatory event. → [6] การติดเชื้อเฉียบพลัน การผ่าตัด ภาวะอักเสบระดับรุนแรง และการเข้ารักษาในโรงพยาบาล อาจทำให้ HDL และ LDL ลดลงชั่วคราว โดยทั่วไปฉันจะหลีกเลี่ยงการตัดสินใจเรื่องคอเลสเตอรอลระยะยาวจากผลแผงไขมันที่ตรวจระหว่างการป่วยไวรัสหนัก หรือภายในไม่กี่สัปดาห์หลังเหตุการณ์อักเสบสำคัญ.
Lab variation also exists. A 3-5 mg/dL HDL difference between two tests may be noise, while a fall from 58 to 33 mg/dL is unlikely to be random and deserves a cause search. → [7] ยังมีความแปรปรวนของผลตรวจในห้องแล็บด้วย ความต่างของ HDL 3-5 mg/dL ระหว่างการตรวจสองครั้งอาจเป็นสัญญาณรบกวน แต่การลดจาก 58 เหลือ 33 mg/dL ไม่น่าจะเป็นเรื่องบังเอิญ และควรหาสาเหตุ.
คู่มือของเราเพื่อ การตรวจแบบอดอาหารเทียบกับไม่อดอาหาร explains which values shift most. If you are comparing old and new reports, the article on → [8] อธิบายว่าค่าต่าง ๆ ตัวไหนที่เปลี่ยนมากที่สุด หากคุณกำลังเปรียบเทียบผลตรวจเก่ากับผลตรวจใหม่ บทความเรื่อง ความแปรปรวนของผลตรวจเลือด helps separate real change from ordinary scatter. → [9] ช่วยแยกความเปลี่ยนแปลงที่แท้จริงออกจากความกระจายตามปกติ.
ควรขอผลตรวจอะไรบ้างหลังจากได้ผล HDL ต่ำ
After a low HDL result, the most useful follow-up labs are ApoB or non-HDL calculation, fasting triglycerides, HbA1c, fasting glucose, ALT/AST, TSH and urine albumin-creatinine ratio in selected patients. The best test list depends on whether triglycerides, glucose or LDL are also abnormal. → [10] หลังจากได้ผล HDL ต่ำ การตรวจติดตามที่มีประโยชน์ที่สุดคือ ApoB หรือการคำนวณ non-HDL ไตรกลีเซอไรด์แบบงดอาหาร HbA1c กลูโคสแบบงดอาหาร ALT/AST TSH และอัตราส่วนอัลบูมินต่อครีเอตินินในปัสสาวะในผู้ป่วยบางราย รายการตรวจที่เหมาะที่สุดขึ้นอยู่กับว่ามีความผิดปกติร่วมด้วยหรือไม่ในไตรกลีเซอไรด์ กลูโคส หรือ LDL.

If HDL is low and triglycerides are high, I often ask for HbA1c, fasting glucose and sometimes fasting insulin. A fasting insulin above about 10-15 µIU/mL can support insulin resistance, though cutoffs vary and the test is not standardized like HbA1c. → [12] หาก HDL ต่ำและไตรกลีเซอไรด์สูง ฉันมักขอ HbA1c กลูโคสแบบงดอาหาร และบางครั้งขออินซูลินแบบงดอาหาร อินซูลินแบบงดอาหารที่สูงกว่าประมาณ 10-15 µIU/mL อาจช่วยสนับสนุนภาวะดื้อต่ออินซูลิน แม้เกณฑ์ตัดจะแตกต่างกัน และการตรวจนี้ไม่ได้มาตรฐานเหมือน HbA1c.
TSH matters because thyroid dysfunction can shift LDL and triglycerides. Hypothyroidism more often raises LDL-C than it lowers HDL, but a TSH above the lab range changes lipid interpretation and should be addressed before final cholesterol decisions. → [13] TSH มีความสำคัญเพราะความผิดปกติของไทรอยด์สามารถทำให้ LDL และไตรกลีเซอไรด์เปลี่ยนได้ ภาวะไทรอยด์ทำงานต่ำมักทำให้ LDL-C สูงขึ้นมากกว่าที่จะทำให้ HDL ลดลง แต่ TSH ที่สูงกว่าช่วงอ้างอิงของห้องแล็บจะเปลี่ยนการอ่านผลไขมัน และควรจัดการก่อนตัดสินใจเรื่องคอเลสเตอรอลขั้นสุดท้าย.
ALT and GGT help when the low-HDL/high-triglyceride pattern suggests fatty liver or alcohol contribution. Urine albumin-creatinine ratio is worth considering in diabetes, hypertension, kidney risk or very abnormal lipids because kidney protein loss can alter lipid metabolism. → [14] ALT และ GGT มีประโยชน์เมื่อรูปแบบ HDL ต่ำ/ไตรกลีเซอไรด์สูงบ่งชี้ถึงไขมันพอกตับหรือมีส่วนจากแอลกอฮอล์ อัตราส่วนอัลบูมินต่อครีเอตินินในปัสสาวะควรพิจารณาในกรณีเบาหวาน ความดันโลหิตสูง ความเสี่ยงโรคไต หรือไขมันที่ผิดปกติมาก เพราะการสูญเสียโปรตีนจากไตอาจทำให้การเผาผลาญไขมันเปลี่ยนไป.
ของเรา biomarker guide lists how these markers fit together, and our article on → [15] แสดงว่าตัวชี้วัดเหล่านี้เชื่อมโยงกันอย่างไร และบทความของเราเรื่อง early insulin resistance → [16] ภาวะดื้อต่ออินซูลินระยะเริ่มต้น explains why fasting glucose can look normal while the lipid pattern is already shifting. → [17] อธิบายว่าทำไมกลูโคสแบบงดอาหารอาจดูปกติได้ ในขณะที่รูปแบบไขมันเริ่มเปลี่ยนแล้ว.
เมื่อจำเป็นต้องรักษา แม้จะให้ความสำคัญกับ HDL น้อยลง
Treatment is needed when overall cardiovascular risk is high, LDL-C or ApoB is above target, triglycerides are severely elevated, or diabetes, kidney disease, prior cardiovascular disease or strong family history changes the risk calculation. Low HDL can support the concern, but it rarely chooses the treatment by itself. → [18] จำเป็นต้องได้รับการรักษาเมื่อความเสี่ยงโรคหัวใจและหลอดเลือดโดยรวมสูง LDL-C หรือ ApoB สูงกว่าค่าเป้าหมาย ไตรกลีเซอไรด์สูงมาก หรือเมื่อเบาหวาน โรคไต โรคหัวใจและหลอดเลือดเดิม หรือประวัติสุขภาพครอบครัวที่รุนแรง ทำให้การคำนวณความเสี่ยงเปลี่ยนไป HDL ต่ำอาจช่วยสนับสนุนความกังวล แต่โดยมากไม่ค่อยเป็นตัวเลือกการรักษาเพียงอย่างเดียว.

Statins do not raise HDL much, often only 5-10%, but they lower LDL-C and cardiovascular events. That is why a patient with HDL 36 mg/dL and LDL-C 170 mg/dL usually needs an LDL-focused discussion, not an HDL supplement plan. → [20] ยากลุ่มสแตตินมักไม่เพิ่ม HDL มากนัก โดยมักได้เพียง 5-10% แต่ช่วยลด LDL-C และเหตุการณ์โรคหัวใจและหลอดเลือด นั่นคือเหตุผลที่ผู้ป่วยที่มี HDL 36 mg/dL และ LDL-C 170 mg/dL โดยทั่วไปมักต้องคุยเรื่องที่เน้น LDL มากกว่า ไม่ใช่แผนอาหารเสริมสำหรับ HDL.
Fibrates can lower triglycerides by 30-50% and may be considered when triglycerides are very high or in selected high-triglyceride patterns. Prescription omega-3 therapy is another option in specific patients, but the choice depends on triglyceride level, ASCVD history, diabetes status and drug interactions. → [21] ยากลุ่มไฟเบรตสามารถลดไตรกลีเซอไรด์ได้ 30-50% และอาจพิจารณาเมื่อไตรกลีเซอไรด์สูงมาก หรือในรูปแบบไตรกลีเซอไรด์สูงบางแบบ การรักษาด้วยโอเมกา-3 แบบสั่งจ่ายเป็นอีกทางเลือกในผู้ป่วยบางราย แต่การเลือกขึ้นอยู่กับระดับไตรกลีเซอไรด์ ประวัติ ASCVD สถานะเบาหวาน และปฏิกิริยาระหว่างยา.
Before starting statins, clinicians often check baseline ALT and review pregnancy possibility, muscle symptoms, interacting drugs and thyroid status. Our guide to → [22] ก่อนเริ่มยากลุ่มสแตติน แพทย์มักตรวจ ALT พื้นฐาน และทบทวนความเป็นไปได้ในการตั้งครรภ์ อาการกล้ามเนื้อ ยาที่มีปฏิกิริยากัน และสถานะของไทรอยด์ คู่มือของเราเรื่อง pre-statin blood tests → [23] การตรวจเลือดก่อนเริ่มยาสแตติน lays out the practical checklist. → [24] วางรายการเช็กลิสต์ที่ใช้งานได้จริง.
เนื้อหาทางการแพทย์ของ Kantesti ได้รับการทบทวนโดยมีแพทย์กำกับดูแลผ่านทางเรา คณะกรรมการที่ปรึกษาทางการแพทย์. ในคลินิก Thomas Klein, MD จะจัดกรอบการรักษาโดยยึดตามความเสี่ยงแบบสัมบูรณ์: ผู้สูบบุหรี่วัย 62 ปีที่มี HDL 39 มก./เดซิลิตร ไม่ใช่ผู้ป่วยคนเดียวกับนักวิ่งวัย 28 ปีที่มี HDL เท่ากัน.
ทำไมประวัติสุขภาพครอบครัวและแนวโน้มจึงสำคัญกว่าธง HDL เพียงครั้งเดียว
ประวัติครอบครัวและแนวโน้มเมื่อเทียบกันรายปีสามารถเปลี่ยนความหมายของ HDL ต่ำได้มากกว่าป้ายอ้างอิงเพียงอย่างเดียว HDL 42 มก./เดซิลิตร เป็นเวลา 15 ปีคือค่าพื้นฐาน การลดลงอย่างฉับพลันจาก 65 เหลือ 42 มก./เดซิลิตร คือสัญญาณที่ควรสังเกต.

ถามเกี่ยวกับโรคหัวใจในระยะเริ่มต้นในญาติสายตรง: ผู้ชายที่อายุก่อน 55 ปี และผู้หญิงที่อายุก่อน 65 ปี คือเกณฑ์โรคหลอดเลือดหัวใจที่เกิดก่อนวัยแบบคลาสสิก หากมีประวัตินี้ ApoB, Lp(a), LDL-C และความดันโลหิตควรได้รับความสนใจมากขึ้น แม้ว่า HDL จะเป็นค่าที่ถูกไฮไลต์เพียงค่าเดียว.
เชื้อชาติ ช่วงเวลาหลังหมดประจำเดือน โรคอักเสบเรื้อรัง และโรคไต ล้วนทำให้เครื่องคำนวณความเสี่ยงพื้นฐานเปลี่ยนได้ ผล HDL ต่ำในผู้ที่เป็นโรคข้ออักเสบรูมาตอยด์หรือมีอัลบูมินในปัสสาวะ ไม่ควรตีความแบบแยกเดี่ยว.
รูปแบบไขมันในครอบครัวมีประโยชน์ โดยเฉพาะเมื่อ HDL ต่ำมากหรือ LDL สูงมาก เรา คู่มือการตรวจเลือดในครอบครัว อธิบายวิธีเปรียบเทียบพ่อแม่ พี่น้อง และลูกที่เป็นผู้ใหญ่ โดยไม่ตื่นตระหนกเกินไปกับตัวชี้วัดที่ผิดปกติเพียงตัวเดียว.
การติดตามแนวโน้มคือจุดที่ผู้ป่วยมักจะพบสิ่งที่การนัดหมายแบบรีบเร่งพลาดไป เรา เครื่องมือประวัติผลตรวจเลือด วิธีการนี้ง่าย: เปรียบเทียบตัวชี้วัดเดียวกัน หน่วยเดียวกัน สภาวะการอดอาหารที่ใกล้เคียงกัน และสถานะสุขภาพที่ใกล้เคียงกันตลอดเวลา.
PIYA.AI วิเคราะห์ HDL ในบริบทอย่างไร
Kantesti AI วิเคราะห์คอเลสเตอรอล HDL โดยการพิจารณาทั้งรายงาน ไม่ใช่ดูบรรทัด HDL เพียงอย่างเดียว แพลตฟอร์มของเราจะตรวจสอบอัตราส่วนไขมัน รูปแบบไตรกลีเซอไรด์ ตัวชี้วัดกลูโคส เอนไซม์ตับ ตัวชี้วัดไต ยาที่ถูกป้อนเมื่อมี ประวัติสุขภาพครอบครัว และแนวโน้มก่อนหน้าเมื่อมีให้.

ป้าย HDL ต่ำอาจถูกต้องในเชิงเทคนิค และในเชิงคลินิกอาจมีความสำคัญลำดับต่ำได้ในเวลาเดียวกัน แพลตฟอร์มตรวจเลือดด้วย AI ของเราถูกออกแบบมาเพื่ออธิบายความแตกต่างนั้นด้วยภาษาที่ผู้ป่วยเข้าใจ จากนั้นจึงแสดงว่าคำถามติดตามผลข้อใดควรค่าแก่การนำไปคุยกับแพทย์.
เครือข่ายประสาทของ Kantesti ได้รับการเทียบเคียงทางคลินิกจากชุดข้อมูลขนาดใหญ่ที่ไม่ระบุตัวตน และวิธีการของเราถูกอธิบายใน การตรวจสอบทางการแพทย์. . preprint สำหรับการยืนยันทางคลินิก.
หากคุณอัปโหลดไฟล์ PDF หรือรูปภาพ Kantesti AI มักจะอ่านแผงไขมันได้ภายในเวลาประมาณ 60 วินาที และแปลงหน่วยข้ามภาษาได้ คุณสามารถลองการอ่านผลที่เน้น HDL กับ คำแนะนำทางการแพทย์ในวันเดียวกันมีเหตุผลสำหรับกรณีที่มีไข้ร่วมกับนิวโทรฟิลต่ำมาก อาการแย่ลงอย่างรวดเร็ว สับสน มีปัญหาในการหายใจ หรือ CBC ที่ผิดปกติในมากกว่าหนึ่งสายเซลล์ แพทย์ใน, แล้วค่อยนำผลไปปรึกษาแพทย์ของคุณ แทนที่จะเดาจากป้ายสีแดงเพียงอย่างเดียว.
Thomas Klein, MD ทบทวนเนื้อหาเกี่ยวกับไขมันด้วยกฎทางคลินิกเดียวกับที่ผมใช้ในการปฏิบัติจริง: แผนที่ปลอดภัยที่สุดคือแผนที่ลดเหตุการณ์ความเสี่ยง ไม่ใช่แผนที่ทำให้ค่าห้องแล็บค่าเดียวดูสวยขึ้น สำหรับ HDL ต่ำ โดยปกติหมายถึงการแก้ไขไตรกลีเซอไรด์ ApoB การสูบบุหรี่ กลูโคส และความดันโลหิตเป็นอันดับแรก.
สรุปประเด็นสำคัญสำหรับผู้ป่วยที่มี HDL คอเลสเตอรอลต่ำ
สรุปง่าย ๆ คือ คอเลสเตอรอล HDL ต่ำเป็นเพียงสัญญาณความเสี่ยง ไม่ใช่การวินิจฉัยแบบแยกเดี่ยว ขั้นต่อไปคือระบุรูปแบบ โดยเฉพาะไตรกลีเซอไรด์ ≥150 มก./เดซิลิตร การเพิ่มขึ้นของ ApoB ภาวะดื้อต่ออินซูลิน การสูบบุหรี่ ผลจากยา หรือประวัติสุขภาพครอบครัวที่เด่นชัด.
หาก HDL ของคุณต่ำเล็กน้อย แต่ไตรกลีเซอไรด์ ApoB หรือ non-HDL-C ความดันโลหิต HbA1c และสถานะการสูบบุหรี่เป็นไปในทางที่ดี ผลอาจต้องเน้นการดูแลด้วยการปรับวิถีชีวิตมากกว่าการรักษาแบบเข้มข้น หาก HDL ต่ำร่วมกับไตรกลีเซอไรด์สูงกว่า 200 มก./เดซิลิตร รูปแบบนี้ควรได้รับการทบทวนด้านเมตาบอลิซึม.
ตรวจสิ่งที่น่าเบื่อก่อน: ทำแผงไขมันซ้ำหากผลไม่คาดคิด ถามว่าการอดอาหารมีผลกับกรณีของคุณหรือไม่ ทบทวนยาที่เริ่มใหม่ และคำนวณคอเลสเตอรอล non-HDL จากนั้นค่อยตัดสินใจร่วมกับแพทย์ว่าการตรวจ ApoB, HbA1c, TSH, การตรวจตับ หรือการตรวจปัสสาวะของไตจะเปลี่ยนแนวทางการรักษาหรือไม่.
Kantesti เผยแพร่งานการแปลผลไบโอมาร์กเกอร์นอกเหนือจากคอเลสเตอรอล เพราะผู้ป่วยมักไม่พบตัวชี้วัดเดี่ยว ๆ เพียงตัวเดียว งานวิจัยตีพิมพ์ล่าสุดของ Kantesti รวมถึงการอ้างอิงการตรวจปัสสาวะและการศึกษาเกี่ยวกับธาตุเหล็ก ซึ่งสนับสนุนแนวทางแบบยึดรูปแบบเดียวกันที่ใช้ใน การตีความผลการตรวจเลือดด้วยพลัง AI ทำงาน.
การอ้างอิงงานวิจัยอย่างเป็นทางการของ Kantesti: Kantesti AI. (2026). Urobilinogen in Urine Test: Complete Urinalysis Guide 2026. Zenodo. https://doi.org/10.5281/zenodo.18226379. Kantesti AI. (2026). Iron Studies Guide: TIBC, Iron Saturation & Binding Capacity. Zenodo. https://doi.org/10.5281/zenodo.18248745.
คำถามที่พบบ่อย
ระดับคอเลสเตอรอล HDL เท่าใดถือว่าต่ำ?
คอเลสเตอรอล HDL ต่ำโดยทั่วไป <40 มก./เดซิลิตรในผู้ชายผู้ใหญ่ และ <50 มก./เดซิลิตรในผู้หญิงผู้ใหญ่ ซึ่งประมาณ <1.0 mmol/L และ <1.3 mmol/L ห้องปฏิบัติการบางแห่งอาจใช้ช่วงอ้างอิงที่ต่างกันเล็กน้อย ดังนั้นป้ายบนแผงไขมันของคุณอาจแตกต่างกัน HDL ≥60 มก./เดซิลิตร โดยธรรมเนียมมักสัมพันธ์กับความเสี่ยงเฉลี่ยที่ต่ำกว่า แต่การตัดสินใจเรื่องการรักษาในปัจจุบันขึ้นอยู่กับ LDL-C, ApoB, คอเลสเตอรอล non-HDL, ไตรกลีเซอไรด์ และความเสี่ยงโรคหัวใจและหลอดเลือดโดยรวมมากกว่า.
คอเลสเตอรอล HDL ต่ำอันตรายไหม หาก LDL อยู่ในเกณฑ์ปกติ?
คอเลสเตอรอล HDL ต่ำยังคงมีความสำคัญได้ แม้ว่า LDL-C จะอยู่ในเกณฑ์ปกติ โดยเฉพาะเมื่อไตรกลีเซอไรด์ ≥150 มก./ดล., ApoB สูง, ความดันโลหิตสูงขึ้น หรือ HbA1c อยู่ในช่วงก่อนเป็นเบาหวาน หาก ApoB ต่ำ ไตรกลีเซอไรด์ต่ำ และไม่มีปัจจัยเสี่ยงสำคัญอื่น ๆ ภาวะ HDL ต่ำแบบเดี่ยว ๆ มักน่ากังวลน้อยกว่า LDL-C ปกติอาจทำให้พลาดจำนวนอนุภาคสูงในบางคน นั่นจึงเป็นเหตุผลที่ ApoB หรือคอเลสเตอรอลที่ไม่ใช่ HDL อาจมีประโยชน์.
ฉันจะเพิ่มคอเลสเตอรอล HDL ด้วยวิธีธรรมชาติได้อย่างไร?
วิธีที่มีหลักฐานดีที่สุดในการเพิ่ม HDL คอเลสเตอรอลตามธรรมชาติคือการเลิกสูบบุหรี่ ออกกำลังกายแบบแอโรบิก 150-300 นาทีต่อสัปดาห์ เพิ่มการฝึกความต้านทานสัปดาห์ละ 2 ครั้ง ปรับปรุงการนอนหลับ และลดไขมันในช่องท้อง (visceral fat) หากจำเป็น โดยทั่วไป HDL จะเพิ่มขึ้นได้เพียงประมาณ 2-5 mg/dL จากการออกกำลังกาย แต่ไตรกลีเซอไรด์ ความดันโลหิต และภาวะดื้อต่ออินซูลินอาจดีขึ้นได้อย่างมีนัยสำคัญมากกว่า แผนที่เน้นลดความเสี่ยงโรคหัวใจจึงดีกว่าการพยายามเพิ่ม HDL เป็นเป้าหมายด้านความสวยงามแบบแยกเดี่ยว.
ทำไมไตรกลีเซอไรด์ของฉันถึงสูงและ HDL ถึงต่ำ?
ไตรกลีเซอไรด์สูงร่วมกับ HDL ต่ำ มักบ่งชี้ภาวะดื้อต่ออินซูลิน การผลิต VLDL มากเกินไป สรีรวิทยาของไขมันพอกตับ ผลจากแอลกอฮอล์ การบริโภคน้ำตาล/คาร์โบไฮเดรตขัดสีสูงที่มากเกินไป เบาหวานที่คุมไม่ได้ หรือยาบางชนิด โดยทั่วไปไตรกลีเซอไรด์ขณะอดอาหารควรเป็น <150 มก./เดซิลิตร และค่าที่ ≥500 มก./เดซิลิตร ทำให้ต้องกังวลเรื่องตับอ่อนอักเสบ รูปแบบนี้มักดีขึ้นเมื่อมีการลดน้ำหนัก ลดน้ำตาลที่เติมเข้าไป ลดการดื่มแอลกอฮอล์ ออกกำลังกายสม่ำเสมอ และรักษาโรคเบาหวานหรือโรคไทรอยด์เมื่อมีอยู่.
ฉันควรทานไนอาซินเพื่อเพิ่ม HDL คอเลสเตอรอลต่ำหรือไม่?
ไนอาซินสามารถเพิ่มคอเลสเตอรอล HDL ได้ประมาณ 15-35% แต่การศึกษาวิจัยขนาดใหญ่ส่วนใหญ่ไม่พบประโยชน์ที่ชัดเจนต่อโรคหัวใจและหลอดเลือดเมื่อเติมไนอาซินเข้าไปในยากลุ่มสแตตินสำหรับผู้ป่วยที่ได้รับการรักษาไขมันสมัยใหม่อยู่แล้ว ไนอาซินยังอาจทำให้หน้าแดง ควบคุมระดับน้ำตาลแย่ลง เพิ่มกรดยูริก และส่งผลต่อเอนไซม์ตับ ปัจจุบันแพทย์ส่วนใหญ่จึงมุ่งเป้าไปที่ LDL-C, ApoB, คอเลสเตอรอลที่ไม่ใช่ HDL และไตรกลีเซอไรด์ มากกว่าการสั่งไนอาซินเพียงเพื่อเพิ่ม HDL.
คอเลสเตอรอล HDL ต่ำอาจเกิดจากพันธุกรรมได้ไหม?
ใช่ คอเลสเตอรอล HDL ต่ำอาจเกิดจากพันธุกรรมได้ โดยเฉพาะเมื่อ HDL ต่ำมาตั้งแต่วัยผู้ใหญ่ตอนต้น และไตรกลีเซอไรด์อยู่ในเกณฑ์ปกติ HDL ต่ำกว่า 20 มก./ดล. ถือว่าพบได้ไม่บ่อย และควรพิจารณาทบทวนเพื่อหาสาเหตุที่รุนแรง เช่น ไตรกลีเซอไรด์สูงมาก การได้รับสเตียรอยด์แบบแอนาบอลิก โรคตับ การสูญเสียโปรตีนจากไต และภาวะทางพันธุกรรมที่พบได้น้อยซึ่งเกี่ยวข้องกับ ABCA1, APOA1 หรือ LCAT ผลตรวจ HDL ต่ำส่วนใหญ่ไม่ได้เป็นความผิดปกติทางพันธุกรรมที่หายาก แต่รูปแบบที่ต่ำมากหรือเป็นมาตลอดชีวิตควรได้รับการตรวจประเมินอย่างรอบคอบ.
หลังจาก HDL ต่ำ ควรตรวจแผงไขมันซ้ำเมื่อไหร่?
โดยทั่วไปจะมีการตรวจแผงไขมันซ้ำในช่วง 4-12 สัปดาห์ เมื่อ HDL ต่ำกว่าที่คาดไว้ ไตรกลีเซอไรด์สูง สถานะการงดอาหารไม่ชัดเจน หรือผลตรวจเกิดขึ้นหลังจากเจ็บป่วย การเปลี่ยนแปลงอาหารครั้งใหญ่ การดื่มแอลกอฮอล์ หรือการเริ่มยาตัวใหม่ HDL เองจะเปลี่ยนแปลงหลังมื้ออาหารน้อยกว่าไตรกลีเซอไรด์ แต่รูปแบบโดยรวมยังอาจถูกบิดเบือนได้ ลองตรวจซ้ำภายใต้เงื่อนไขที่ใกล้เคียงกัน รวมถึงการงดอาหารหากแพทย์ของคุณต้องการเปรียบเทียบผลแบบงดอาหาร.
รับการวิเคราะห์ผลตรวจเลือดด้วย AI วันนี้
เข้าร่วมผู้ใช้งานมากกว่า 2 ล้านคนทั่วโลกที่ไว้วางใจ Kantesti สำหรับการวิเคราะห์ผลตรวจทางห้องแล็บแบบทันทีและแม่นยำ อัปโหลดผลตรวจเลือดของคุณ แล้วรับการอ่านผลตรวจเลือดอย่างครอบคลุมของไบโอมาร์กเกอร์ 15,000+ ภายในไม่กี่วินาที.
📚 งานวิจัยที่อ้างอิง
Klein, T., Mitchell, S., & Weber, H. (2026). Urobilinogen ในการตรวจปัสสาวะ: คู่มือตรวจปัสสาวะครบถ้วน 2026.
Klein, T., Mitchell, S., & Weber, H. (2026). คู่มือการตรวจวิเคราะห์ธาตุเหล็ก: TIBC, ความอิ่มตัวของธาตุเหล็ก และความสามารถในการจับตัวของธาตุเหล็ก.
📖 อ้างอิงทางการแพทย์ภายนอก
📖 อ่านต่อ
สำรวจคู่มือทางการแพทย์ที่ผ่านการตรวจสอบโดยผู้เชี่ยวชาญเพิ่มเติมจาก คันเตสตี ทีมแพทย์:

ติดตามผลตรวจเลือดสำหรับผู้ปกครองสูงอายุอย่างปลอดภัย
คู่มือผู้ดูแล: การแปลผลการตรวจทางห้องปฏิบัติการ อัปเดตปี 2026 สำหรับผู้ป่วย เข้าใจง่าย คู่มือเชิงปฏิบัติที่เขียนโดยแพทย์เพื่อให้ผู้ดูแลมีคำสั่ง บริบท และ...
อ่านบทความ →
ตรวจเลือดประจำปี: การตรวจที่อาจช่วยบ่งชี้ความเสี่ยงภาวะหยุดหายใจขณะหลับ
การอัปเดต 2026 การตีความผลแล็บความเสี่ยงภาวะหยุดหายใจขณะหลับ (Sleep Apnea) สำหรับผู้ป่วยที่เข้าใจง่าย ผลแล็บประจำปีทั่วไปสามารถเปิดเผยรูปแบบด้านเมตาบอลิซึมและความเครียดจากออกซิเจนที่...
อ่านบทความ →
อะไมเลส ไลเปสต่ำ: การตรวจเลือดเกี่ยวกับตับอ่อนบอกอะไรบ้าง
การตีความผลการตรวจเอนไซม์ตับอ่อน อัปเดตปี 2026 ผู้ป่วยเข้าใจง่าย: อะไมเลสต่ำและไลเปสต่ำไม่ใช่รูปแบบปกติของตับอ่อนอักเสบ....
อ่านบทความ →
ช่วงค่าปกติของ GFR: อธิบายการกวาดล้างครีเอตินิน
การแปลผลการตรวจการทำงานของไต อัปเดตปี 2026 สำหรับผู้ป่วยที่เข้าใจง่าย การตรวจการกวาดล้างครีเอตินินแบบ 24 ชั่วโมงอาจมีประโยชน์ แต่ไม่ใช่...
อ่านบทความ →
ค่า D-Dimer สูงหลังโควิดหรือการติดเชื้อ: หมายความว่าอย่างไร
การแปลผล D-Dimer ในห้องแล็บ อัปเดตปี 2026 สำหรับผู้ป่วย D-dimer เป็นสัญญาณการสลายลิ่มเลือด แต่หลังการติดเชื้อมักสะท้อนถึงระบบภูมิคุ้มกัน...
อ่านบทความ →
ESR สูงและฮีโมโกลบินต่ำ: รูปแบบนี้หมายถึงอะไร
การตีความผลตรวจ ESR และ CBC อัปเดตปี 2026 สำหรับผู้ป่วย เข้าใจง่าย อัตราการตกตะกอนสูงร่วมกับภาวะโลหิตจางไม่ใช่การวินิจฉัยเพียงอย่างเดียว....
อ่านบทความ →ค้นพบคู่มือสุขภาพทั้งหมดของเราและ เครื่องมือวิเคราะห์ผลตรวจเลือดที่ขับเคลื่อนด้วย AI ที่ kantesti.net
⚕️ ข้อสงวนสิทธิ์ทางการแพทย์
บทความนี้จัดทำเพื่อวัตถุประสงค์ด้านการศึกษาเท่านั้น และไม่ถือเป็นคำแนะนำทางการแพทย์ โปรดปรึกษาผู้ให้บริการด้านสุขภาพที่มีคุณสมบัติเหมาะสมเสมอสำหรับการตัดสินใจด้านการวินิจฉัยและการรักษา.
สัญญาณความน่าเชื่อถือ E-E-A-T
ประสบการณ์
การทบทวนเชิงคลินิกโดยแพทย์ที่นำโดยกระบวนการตีความผลตรวจในห้องแล็บ.
ความเชี่ยวชาญ
โฟกัสด้านเวชศาสตร์ห้องปฏิบัติการเกี่ยวกับพฤติกรรมของไบโอมาร์กเกอร์ในบริบททางคลินิก.
อำนาจ
เขียนโดย ดร. โธมัส ไคลน์ (Dr. Thomas Klein) พร้อมทบทวนโดย ดร. ซาราห์ มิตเชลล์ (Dr. Sarah Mitchell) และ ศ.ดร. ฮันส์ เวเบอร์ (Prof. Dr. Hans Weber).
ความน่าเชื่อถือ
การตีความที่อิงหลักฐาน พร้อมเส้นทางการติดตามที่ชัดเจนเพื่อลดความตื่นตระหนก.