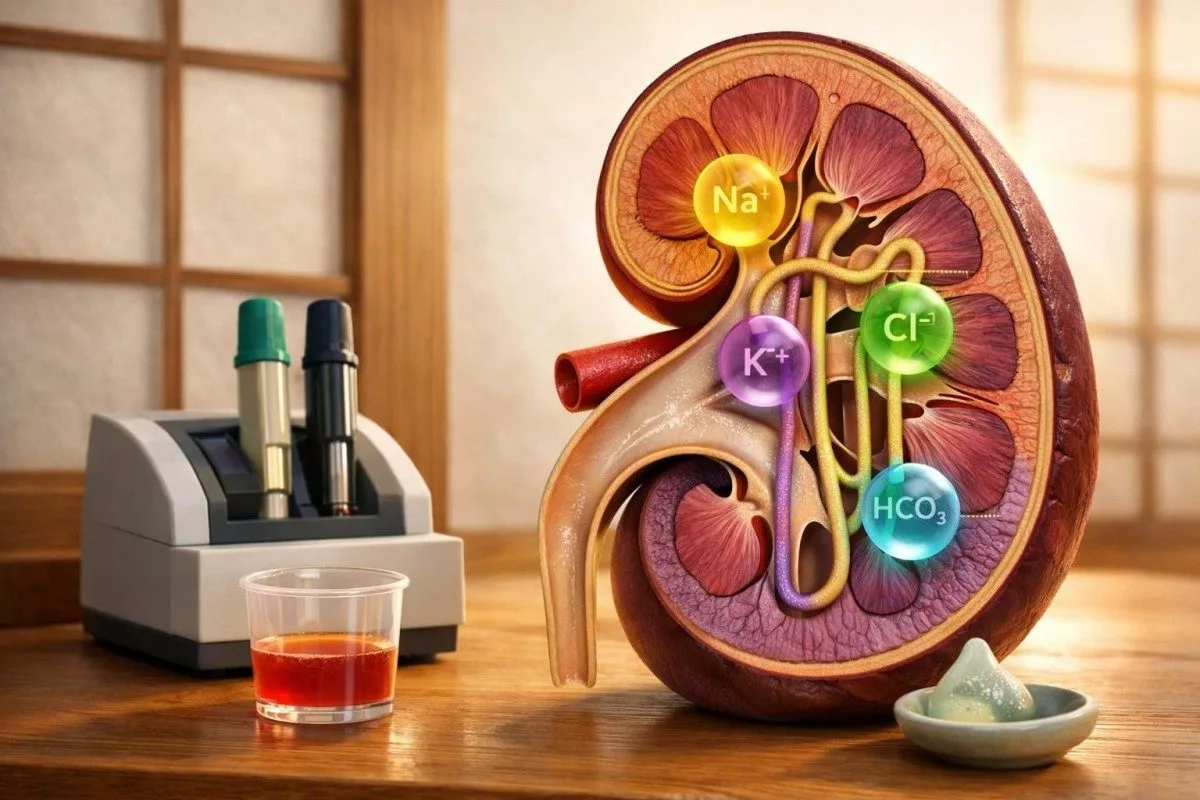
இந்த சிறிய வேதியியல் பரிசோதனை ஒரு பெரிய கேள்விக்கு பதில் அளிக்கிறது: உங்கள் உடல் திரவங்கள், உப்புகள், மற்றும் அமில-கார சமநிலை சாதாரணமாக செயல்படுகிறதா? இந்த மதிப்பு சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 ஆகியவற்றை ஒரே நேரத்தில் ஒரு முறைப்படியாக வாசிப்பதிலிருந்து வருகிறது; ஒவ்வொரு முடிவையும் தனித்தனியாக அல்ல.
இந்த வழிகாட்டி தலைமையில் எழுதப்பட்டது: டாக்டர். தாமஸ் க்ளீன், எம்.டி. உடன் இணைந்து கான்டெஸ்டி AI மருத்துவ ஆலோசனை வாரியம், பேராசிரியர் டாக்டர் ஹான்ஸ் வெபரின் பங்களிப்புகள் மற்றும் டாக்டர் சாரா மிட்செல், எம்.டி., பி.எச்.டி.யின் மருத்துவ மதிப்பாய்வு உட்பட.

தாமஸ் க்ளீன், எம்.டி.
தலைமை மருத்துவ அதிகாரி, கான்டெஸ்டி AI
டாக்டர் தாமஸ் கிளைன் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ இரத்தவியல் நிபுணரும் உள்நோயியல் மருத்துவரும் ஆவார்; ஆய்வக மருத்துவம் மற்றும் AI உதவியுடன் மருத்துவ பகுப்பாய்வு துறையில் 15 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். Kantesti AI நிறுவனத்தின் தலைமை மருத்துவ அதிகாரியாக, அவர் மருத்துவ சரிபார்ப்பு செயல்முறைகளை வழிநடத்துகிறார் மற்றும் எங்கள் 2.78 டிரில்லியன் அளவுரு நியூரல் நெட்வொர்க்கின் மருத்துவ துல்லியத்தை மேற்பார்வை செய்கிறார். டாக்டர் கிளைன், உயிர்மார்க்கர் விளக்கம் மற்றும் ஆய்வக கண்டறிதல் குறித்து மதிப்பாய்வு செய்யப்பட்ட மருத்துவ இதழ்களில் விரிவாக வெளியிட்டுள்ளார்.

சாரா மிட்செல், எம்.டி., பி.எச்.டி.
தலைமை மருத்துவ ஆலோசகர் - மருத்துவ நோயியல் & உள் மருத்துவம்
டாக்டர் சாரா மிட்செல் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ நோயியல் நிபுணர்; ஆய்வக மருத்துவம் மற்றும் கண்டறிதல் பகுப்பாய்வு துறையில் 18 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். மருத்துவ வேதியியலில் சிறப்பு சான்றிதழ்கள் பெற்றுள்ளார் மற்றும் மருத்துவ நடைமுறையில் உயிர்மார்க்கர் பேனல்கள் மற்றும் ஆய்வக பகுப்பாய்வு குறித்து விரிவாக வெளியிட்டுள்ளார்.

பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர், முனைவர் பட்டம்
ஆய்வக மருத்துவம் & மருத்துவ உயிர்வேதியியல் பேராசிரியர்
பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மருத்துவ உயிர்வேதியியல், ஆய்வக மருத்துவம், மற்றும் உயிர்மார்க்கர் ஆராய்ச்சி ஆகிய துறைகளில் 30+ ஆண்டுகள் நிபுணத்துவம் கொண்டவர். ஜெர்மன் சொசைட்டி ஃபார் கிளினிக்கல் கெமிஸ்ட்ரியின் முன்னாள் தலைவராக இருந்த அவர், கண்டறிதல் பேனல் பகுப்பாய்வு, உயிர்மார்க்கர் தரநிலைப்படுத்தல், மற்றும் AI உதவியுடன் ஆய்வக மருத்துவம் ஆகியவற்றில் சிறப்பு பெற்றவர்.
- சோடியம் சாதாரண வயது வந்தவர்களின் வரம்பு பொதுவாக 135-145 mmol/L; இதற்கு கீழே 130 அல்லது அதற்கு மேல் 150 உடனடி மருத்துவ சூழல் தேவை.
- பொட்டாசியம் சாதாரண வயது வந்தவர்களின் வரம்பு பொதுவாக 3.5-5.0 mmol/L; இதற்கு கீழே உள்ள அளவுகள் 2.5 அல்லது அதற்கு மேல் 6.0 mmol/L-ஐ விட அதிகமாக மருத்துவ ரீதியாக அவசரமாக இருக்கலாம்.
- குளோரைடு பொதுவாக 98-106 mmol/L; CO2-உடன் சேர்த்து பார்க்கும்போது, அது பெரும்பாலும் வாந்தி, வயிற்றுப்போக்கு, சாலைன் (saline) விளைவு, அல்லது அமில-கார மாற்றங்களை வெளிப்படுத்துகிறது.
- CO2 ஒரு எலக்ட்ரோலைட் பேனலில் பிரதிபலிப்பது சீரம் பைக்கார்பனேட் (serum bicarbonate); நீங்கள் வெளியேற்றும் காற்றை அல்ல; பெரும்பாலான ஆய்வகங்கள் சுமார் பயன்படுத்துகின்றன BMP மற்றும் CMP இரண்டிலும் பகிரப்படுகிறது; குறைந்த மதிப்புகள் மெட்டபாலிக் ஆசிடோசிஸ் அல்லது பைக்கார்பனேட் இழப்பை சுட்டிக்காட்டுகின்றன..
- ஹீமோலிசிஸ் பொட்டாசியத்தை சுமார் அளவுக்கு தவறாக உயர்த்தலாம் 0.3 முதல் 1.0+ mmol/L, எனவே முடிவு அந்த கதைக்கு பொருந்தவில்லை என்றால் மீண்டும் மாதிரி எடுப்பது பொதுவானது.
- சிறுநீரகக் கசிவு மருந்துகள் (Diuretics) பெரும்பாலும் சோடியம் மற்றும் பொட்டாசியத்தை குறைக்கிறது, அதேசமயம் ACE inhibitors, ARBs, spironolactone, மற்றும் trimethoprim பொட்டாசியத்தை உயர்த்தலாம்.
- தனி பேனல் நான்கு குறியீடுகள் மட்டுமே என்பதைக் குறிக்கிறது; ஒரு அடிப்படை வளர்சிதை மாற்றக் குழு குளுக்கோஸ், கால்சியம், BUN, மற்றும் கிரியேட்டினைன் ஆகியவற்றை சேர்க்கிறது.
- எச்சரிக்கை அறிகுறிகள் அசாதாரண எலக்ட்ரோலைட் முடிவுடன் குழப்பம், இதயத் துடிப்பு திடீரென உணர்தல் (palpitations), கடுமையான பலவீனம், வலிப்பு (seizure), மயக்கம் (fainting), அல்லது தொடர்ச்சியான வாந்தி ஆகியவற்றை உள்ளடக்குகிறது.
எலக்ட்ரோலைட் பேனல் உண்மையில் என்ன அளவிடுகிறது
ஒரு எலக்ட்ரோலைட் பேனல் அளவிடுகிறது சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 ஒரே இரத்த மாதிரியிலிருந்து. இந்நான்கு மதிப்புகளையும் ஒன்றாகப் படித்தால், உங்கள் உடல் நீர், உப்பு, அமிலங்கள், மற்றும் தசை-நரம்பு சிக்னலிங் ஆகியவற்றை சாதாரணமாக கையாளுகிறதா என்பதையும்—ஒரு முடிவுக்கு வழக்கமான பின்தொடர்பு தேவையா அல்லது அவசர நடவடிக்கை தேவையா என்பதையும் சொல்ல முடியும்.

பெரியவர்களுக்கான குறிப்பு வரம்புகள் பொதுவாக சோடியம் 135-145 mmol/L, பொட்டாசியம் 3.5-5.0 mmol/L, குளோரைடு 98-106 mmol/L, மற்றும் CO2 22-29 mmol/L. எங்களுடைய கான்டெஸ்டி AI, நோயாளிகள் ஒரு நட்சத்திரம் குறித்த மதிப்பில் அதிகமாக கவனம் செலுத்துவதை நாம் காண்கிறோம்; ஆனால் பாதுகாப்பான வாசிப்பு முறை என்பது அந்த வடிவம் (pattern); சற்று அதிகமான குளோரைடு, சோடியம் அல்லது CO2 அதனுடன் மாறாவிட்டால் பெரிதாக அர்த்தமில்லை.
இந்த நான்கும் பயனுள்ளதாக இருக்கிறது, ஏனெனில் ஒவ்வொரு குறியீடும் வேறு ஒரு கேள்விக்கு பதிலளிக்கிறது. சோடியம் பெரும்பாலும் நீர் சமநிலையை பிரதிபலிக்கிறது, பொட்டாசியம் அளவுகள் இதயத் தாளம் மற்றும் தசை செயல்பாட்டை பாதிக்கின்றன, குளோரைடு உப்பு மற்றும் அமில-கார (acid-base) மாற்றங்களுடன் தொடர்புடையது, மேலும் பேனல் CO2 உண்மையில் மொத்த கார்பன் டைஆக்சைடு—முக்கியமாக பைக்கார்பனேட்; இது சுவாசப் பரிசோதனை அல்ல. சில ஐரோப்பிய ஆய்வகங்கள் பைக்கார்பனேட்டை CO2க்கு பதிலாக HCO3- என்று அச்சிடுகின்றன; இதனால் மக்கள் குழப்பமடைகிறார்கள்.
இதுவரை ஏப்ரல் 10, 2026, நான் இன்னும் கேட்கும் மிக பொதுவான தவறான புரிதல் என்னவென்றால், ஒரு சாதாரண சோடியம் இரத்த பரிசோதனை என்றால் மற்ற அனைத்தும் நன்றாக இருக்க வேண்டும் என்பதாகும். தாமஸ் க்ளீன், எம்.டி., நான் அதை பொதுவாக விரைவாக சரி செய்கிறேன்: பொட்டாசியம் 6.1 mmol/L அல்லது CO2 15 mmol/L 136-ஐ விட குறைவாக இருக்கும் போது, நீரிழப்பு (dehydration) ஆய்வக முடிவுகளை சாய்க்கலாம்.
சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 ஆகியவை ஒன்றாக எப்படி பொருள் தருகின்றன
மருத்துவர்கள் ஒரு எலக்ட்ரோலைட் பேனலை, கண்டறிய முறை (patterns), தனித்தனியாக தனிமைப்படுத்தப்பட்ட வெளிப்பட்ட மதிப்புகளை அல்ல. காரணம் எளிது: சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 பெரும்பாலும் அடையாளம் காணக்கூடிய குழுக்களாக மாறி, நீரிழப்பு, வாந்தி, வயிற்றுப்போக்கு, சிறுநீரக அழுத்தம், மருந்து விளைவுகள், அல்லது அமில-கார சமநிலை கோளாறு போன்றவற்றை சுட்டிக்காட்டும்.

ஒரு பேனலில் குறைந்த பொட்டாசியம், அதிக குளோரைடு, மற்றும் குறைந்த CO2 பெரும்பாலும் பல நாட்கள் வயிற்றுப்போக்கு ஏற்பட்ட பிறகு ஏற்படும் காஸ்ட்ரோஇன்டெஸ்டினல் பைகார்பனேட் இழப்புடன் பொருந்தும். ஒரு பேனலில் குறைந்த குளோரைடு மற்றும் அதிக CO2 அதிகமாக வாந்தி அல்லது டையூரெடிக் (diuretic) பயன்பாட்டைச் சுட்டிக்காட்டும்; ஏனெனில் குளோரைடு நிறைந்த திரவம் இழக்கப்படும்போது, இரத்தம் ஒப்பீட்டளவில் காரத்தன்மை (alkalotic) அடைகிறது.
Kantesti-இல், 2M+ பதிவேற்றப்பட்ட அறிக்கைகளை நாங்கள் மதிப்பாய்வு செய்ததில், லேசான தனிமைப்படுத்தப்பட்ட குளோரைடு உயர்வுகள் உண்மையான ஆபத்தைவிட மிக அதிகமாக கவலையை உருவாக்குகின்றன. இதற்கான ஒரு காரணம் 0.9% சாலைன் (saline) குளோரைடை உயர்த்தி, CO2-ஐ 1 முதல் 3 லிட்டர்கள், பிறகு குறைக்கக்கூடும்; எனவே திரவங்கள் கொடுத்த பிறகு எடுக்கப்படும் மருத்துவமனை பேனலுக்கு, வைரல் நோய்க்குப் பிறகு வெளிநோயாளியாக எடுக்கப்படும் பேனலைவிட வேறுபட்ட வாசிப்பு தேவைப்படுகிறது.
குறைந்த பொட்டாசியம், அதே நேரத்தில் மெக்னீசியம் கூட குறைவாக இருந்தால் பிடிவாதமாக இருக்கலாம். நடைமுறையில், பொட்டாசியம் 3.1 mmol/L என்ற அளவில் இருந்தால், மக்னீசியம் (magnesium) சரிசெய்யப்படும் வரை அது மிகக் குறைவாகவே மாறும்; அதனால் அசாதாரண பொட்டாசியம் அளவுகள் உள்ள நோயாளிகள் அந்த முடிவை கவனமாக மதிப்பாய்வு செய்யுமாறு நான் கேட்கிறேன். மேலும் நான் மக்னீசியம் முடிவையும், சரிபார்க்கிறேன்; ஏனெனில் மக்னீசியம் பின்னடைந்து இருந்தால், பொட்டாசியம் மாற்றம் பெரும்பாலும் மோசமாகவே செயல்படும்.
பேனலில் உள்ள CO2 ஏன் நுரையீரல் (lung) பரிசோதனை அல்ல
சீரம் (Serum) CO2 பெரும்பாலும் பைக்கார்பனேட் மற்றும் பொதுவாக சுமார் BMP மற்றும் CMP இரண்டிலும் பகிரப்படுகிறது; குறைந்த மதிப்புகள் மெட்டபாலிக் ஆசிடோசிஸ் அல்லது பைக்கார்பனேட் இழப்பை சுட்டிக்காட்டுகின்றன. பெரியவர்களில் காணப்படும். [3] க்குக் கீழே உள்ள CO2 பெரும்பாலும் வளர்சிதை மாற்ற அமிலத்தன்மை (metabolic acidosis) அல்லது சுவாச அல்கலோசிஸ் (respiratory alkalosis) க்கு ஈடுகட்டும் நிலையை (compensation) குறிக்கிறது; அது 18 mmol/L-ஐ விட குறைவாக often signals metabolic acidosis or compensation for respiratory alkalosis; it does இல்லை உங்கள் ஆக்சிஜன் செறிவூட்டலை (oxygen saturation) தெரிவிக்காது, மேலும் அது தமனி இரத்த வாயு பரிசோதனையுடன் (arterial blood gas) மாற்றி பயன்படுத்த முடியாது.
மருத்துவர்கள் தனியாக ஒரு எலக்ட்ரோலைட் பேனலை எப்போது உத்தரவிடுகிறார்கள்
மருத்துவர்கள் பொதுவாக தனித்த மினரல்/எலக்ட்ரோலைட் (electrolyte) பேனலை ஆர்டர் செய்வார்கள்; முக்கிய கேள்வி பரவல் திரவ சமநிலை (fluid balance) அல்லது அமில-கார நிலை (acid-base status) என்றால், பரந்த அளவிலான வேதியியல் (chemistry) பரிசோதனைக்கு பதிலாக. பொதுவான காரணங்கள் வாந்தி, வயிற்றுப்போக்கு, மயக்கம், புதிய டையூரெட்டிக்ஸ் (diuretics), சிறுநீரக அபாயம், IV திரவ கண்காணிப்பு, அல்லது தசை பிடிப்பு (cramps), இதயத் துடிப்பு திடீர் உணர்வு (palpitations), குழப்பம் போன்ற அறிகுறிகள்.

ஹைட்ரோகுளோரோத்தியாசைடு (hydrochlorothiazide) தொடங்கிய பிறகு நான் பார்த்த 72 வயது நபருக்கு சோடியம் 129 mmol/L மற்றும் பொட்டாசியம் 3.3 mmol/L மூன்று சமீபத்திய விழுதுகளுக்குப் பிறகு இருந்தது. இவ்வகை குறிப்பிட்ட அசாதாரணம் தான் தனித்த பேனல் பயனுள்ளதாக இருக்கும் நேரம்; ஏனெனில் நாம் பரந்த பரிசோதனையை விரிவுபடுத்துவதற்கு முன் உடனடி பாதுகாப்பு கேள்விக்கு அது பதில் அளிக்கிறது.
மருத்துவமனைகளிலும் அறுவை சிகிச்சை சூழல்களிலும், ஒவ்வொரு முறையும் பெரிய வேதியியல் பேனலை விட, மருத்துவர்கள் பெரும்பாலும் விரைவான மீள்சோதனைகளை விரும்புகிறார்கள். அதனால்தான் எலக்ட்ரோலைட் பரிசோதனை அறுவை சிகிச்சைக்கு முன் இரத்தப் பரிசோதனையிலும் இல் தோன்றுகிறது; மேலும் குடல் தயாரிப்பு (bowel prep), IV திரவங்கள், அல்லது முக்கிய மருந்து மாற்றங்களுக்குப் பிறகு தொடர்ச்சியான (serial) சோதனைகளிலும் வருகிறது.
நோயாளிகள் தொடங்கும்போது அல்லது அதிகரிக்கும்போது நான் அதை ஆரம்பத்திலேயே ஆர்டர் செய்வேன் தையாசைட்கள் (thiazides), லூப் டையூரெட்டிக்ஸ் (loop diuretics), ACE தடுப்பிகள் (ACE inhibitors), ARBs, ஸ்பைரோனோலாக்டோன் (spironolactone), அல்லது டிரைமெத்தோபிரிம் (trimethoprim). இந்த மருந்துகள் சில நாட்களிலேயே பொட்டாசியம் அல்லது சோடியத்தை மாற்றக்கூடும்; சில நேரங்களில் தெளிவான சிறுநீரக செயலிழப்பு (kidney dysfunction) இருக்குமுன்பே, அல்லது நோயாளி தெளிவான சோர்வு (fatigue) தவிர வேறு எதையும் கவனிக்குமுன்பே கூட.
உங்கள் எலக்ட்ரோலைட் பேனல் துல்லியமாக இருக்க எப்படி தயாராக வேண்டும்
பொதுவாக தனித்த எலக்ட்ரோலைட் பேனலுக்காக நீங்கள் நோன்பிருக்க (fast) தேவையில்லை. தண்ணீர் போதும்; என் அனுபவத்தில், பரிசோதனைக்கு முன் லேசான நீரிழப்பு (mild dehydration) ஒரு சிறிய காலை உணவை விட அதிக குழப்பத்தை ஏற்படுத்துகிறது.

உங்கள் மருத்துவர் அந்த மாதிரியை அதனுடன் சேர்த்து நோன்பு தேவைப்படும் பரிசோதனைகளுடன் (உதா., சில குளுக்கோஸ் அல்லது லிப்பிட் ஆய்வுகள்) இணைக்கிறார்களானால் மட்டுமே நோன்பு முக்கியம். நீங்கள் உறுதியாக இல்லையெனில், ஆர்டர் சீட்டை (order sheet) பார்க்கவும் அல்லது சந்திப்புக்கு முன் எங்கள் உண்ணாவிரத விதிகள் ஐ மதிப்பாய்வு செய்யவும்.
மாதிரி கையாளுதல், நோயாளிகள் எதிர்பார்ப்பதை விட அதிகமாக முடிவுகளை மாற்றக்கூடும். மீண்டும் மீண்டும் கை விரல்களை இறுக்கமாக பிடித்தல் (fist clenching), இறுக்கமான டூர்னிக்கெட் (tight tourniquet), அல்லது பகுதி செல்கள் உடைதல் (partial cell breakdown) ஆகியவை பொட்டாசியத்தை தவறாக உயர்த்தக்கூடும் by 0.3 முதல் 1.0 mmol/L-ஐ விட அதிகம் வரை, அதனால் தான் ஒரு நம்பகமான ஆய்வகத்தைத் தேர்வு செய்வதும் சந்தேகமான மாதிரியை மீண்டும் எடுப்பதும் மிகை அல்ல.
ரத்தம் எடுக்கும் முன் கடுமையான உடற்பயிற்சி குறுகிய காலத்திற்கு பொட்டாசியத்தை உயர்த்தலாம்; திரவத்தை சரியாக மாற்றவில்லை என்றால் அதிக வியர்வை சோடியம் மற்றும் குளோரைடை அதிகப்படுத்தலாம். நிகழ்வுக்குப் பிறகு மீட்பு நிலையைச் சரிபார்ப்பதே முழு நோக்கம் அல்லாதவரை, பரிசோதனைக்கு முன் விளையாட்டு வீரர்கள் 12 முதல் 24 மணி நேரத்திற்கு 12 முதல் 24 மணி நேரம் முன்பாக முழுமையாக எல்லாம் கொடுத்து செய்யும் அமர்வைத் தவிர்க்கச் சொல்வேன்.
சாதாரண எலக்ட்ரோலைட் பேனல் வரம்புகள் மற்றும் அவசர நிறுத்தக் குறியீடுகள்
சாதாரண வயது வந்தோருக்கான வரம்புகள் சோடியம் 135-145 mmol/L, பொட்டாசியம் 3.5-5.0 mmol/L, குளோரைடு 98-106 mmol/L, மற்றும் CO2 22-29 mmol/L, ஆனால் உங்கள் ஆய்வகத்தின் குறிப்பு இடைவெளி சிறிது மாறுபடலாம். அந்த வரம்புகளுக்கு வெளியே உள்ள மதிப்புகள் தானாகவே ஆபத்தானவை அல்ல; அவை எவ்வளவு விலகியுள்ளன, எவ்வளவு வேகமாக மாறியுள்ளன, மற்றும் அறிகுறிகள் உள்ளனவா என்பதே அவசர கேள்வி.

A சோடியம் 60 mL/min/1.73 m²-க்கு கீழே 130 mmol/L அல்லது அதற்கு மேல் 150 mmol/L உடனடி மதிப்பாய்வை தேவைப்படுத்தும்; மேலும் 120 அல்லது அதற்கு மேல் 160 க்குக் கீழே உள்ள மதிப்புகள் பெரும்பாலும் அவசரநிலையாக சிகிச்சை அளிக்கப்படுகின்றன. நீங்கள் ஒரு சோடியம் இரத்த பரிசோதனை, எங்கள் சோடியம் வரம்பு வழிகாட்டியின் பின்னுள்ள ஆழமான சூழலை அறிய விரும்பினால், நீர்ப்பரப்பு, மருந்துகள், மற்றும் எப்போது உடனடி மருத்துவ உதவியை நாட வேண்டும் என்பதைக் கூறுகிறது.
A பொட்டாசியம் 60 mL/min/1.73 m²-க்கு கீழே 3.0 mmol/L அல்லது அதற்கு மேல் பொட்டாசியம் பொதுவாக வேகமான தொடர்ந்த பரிசோதனையைத் தூண்டும்; குறிப்பாக இதய நோய் அல்லது சிறுநீரக நோய் இருந்தால். பொட்டாசியம் 2.5 அல்லது அதற்கு குறைவாக அல்லது 6.0 அல்லது அதற்கு அதிகமாக, இருந்தால், அந்த வரம்புகள் அறிகுறிகள் தோன்றுவதற்கு முன்பே ECG மாற்றங்களை ஏற்படுத்தக்கூடும் என்பதால் பல மருத்துவமனைகள் விரைவாக உயர்த்திச் செய்கின்றன.
விஷயம் என்னவென்றால், குளோரைடு பெரும்பாலும் முக்கிய குறியீடு; நிகழ்ச்சியின் நட்சத்திரம் அல்ல. குளோரைடு 111 mmol/L மற்றும் CO2 18 mmol/L-ஐ விட குறைவாக 26 இரத்த பரிசோதனை சுருக்கெழுத்துகள் வழிகாட்டி உடன் இருப்பது, குளோரைடு 111 மற்றும் CO2 26 இல்லாததைவிட முற்றிலும் வேறுபட்ட உடலியல் நிலையைச் சுட்டிக்காட்டுகிறது; அதனால் தான் எங்கள்.
மருத்துவர்கள் கவனிக்கும் பொதுவான அசாதாரண எலக்ட்ரோலைட் பேனல் முறைப்படிகள்
பொதுவாக காணப்படும் அசாதாரண சேர்க்கைகள்: குறைந்த சோடியம் (low sodium) உடன் குறைந்த பொட்டாசியம் (low potassium), அதிக பொட்டாசியம் (high potassium) உடன் குறைந்த CO2, மற்றும் குறைந்த குளோரைடு (low chloride) உடன் அதிக CO2. ஒவ்வொரு வடிவமும் மருத்துவர்களை காரணங்களின் குறுகிய பட்டியலுக்கு வழிநடத்துகிறது; ஒரே ஒரு அசாதாரண எண்ணை ஒன்றன்பின் ஒன்றாகத் தேடுவதைவிட இது மிகவும் பயனுள்ளதாகும்.

சோடியம் 128 mmol/L + பொட்டாசியம் 3.2 mmol/L ஹைட்ரோகுளோரோத்தியசைடு (hydrochlorothiazide) எடுத்துக்கொள்கிற நோயாளியில் இது நான் அடிக்கடி காணும் ஒரு முறை. இந்த மருந்து சிறுநீரகங்கள் சோடியம் மற்றும் பொட்டாசியத்தை வீணாக்கச் செய்கிறது; மேலும் வயதானவர்களுக்கு குறிப்பாக தலைசுற்றல், விழுதல், மற்றும் குடும்பங்கள் “brain fog” என்று விவரிப்பது போன்ற குழப்பம்—யாரும் ஆய்வக மாற்றத்தை கவனிக்கும் முன்பே—அதிகமாக ஏற்படும்.
பொட்டாசியம் 5.8 mmol/L உடன் CO2 17 mmol/L பொட்டாசியம் 5.8 மட்டும் இருப்பதைவிட இதுதான் எனக்கு அதிகமாக கவலை அளிக்கிறது. ஒன்றாக பார்த்தால், பொட்டாசியம் தங்குதல் (retention) மற்றும் அமிலம் சேர்தல் (acid accumulation) ஆகியவை—அடிக்கடி சிறுநீரக பாதிப்பு, மருந்து விளைவு, அல்லது உண்மையான அமில-கார பிரச்சனை—என்பதை இது சுட்டிக்காட்டுகிறது; அதனால் நான் பொதுவாக பணிப்பரிசோதனையை விரிவுபடுத்தி சிறுநீரக குழு (kidney panel) மதிப்பாய்வு.
அதிக CO2 உடன் குறைந்த குளோரைடு பொதுவாக வாந்தி (vomiting), சக்ஷன் இழப்புகள் (suction losses), அல்லது சுருக்க அல்கலோசிஸ் (contraction alkalosis) நோக்கி சுட்டுகிறது; குறைந்த CO2 உடன் அதிக குளோரைடு அதிகமாக வயிற்றுப்போக்கு (diarrhea) அல்லது சாலைன் (saline) விளைவுடன் பொருந்துகிறது. நீரிழப்பு குறியீடுகளும் நகர்ந்து கொண்டிருந்தால், நான் குறிப்பாக BUN/கிரியேட்டினின் விகிதம், மீது கவனம் செலுத்துகிறேன்; ஏனெனில் வேதியியல் (chemistry) பரிசோதனைக்கு முன்பே திரவ அளவு இழப்பை பற்றி சொல்லக்கூடும்.
மருத்துவர்கள் anion gap-ஐ மதிப்பிடும்போது
சில தனித்த (standalone) குழுக்கள் an அனியன் கேப் (anion gap), ஐ தானாக அறிக்கையிடாது; ஆனால் மருத்துவர்கள் அதை சுமார் சோடியம் மைனஸ் குளோரைடு மைனஸ் CO2. என்று கணக்கிடலாம். பல ஆய்வகங்களில், சுமார் 12 mmol/L -க்கு மேல் உள்ள gap அளவிடப்படாத அமிலங்கள் (unmeasured acids) இருப்பதை சுட்டிக்காட்டலாம்; ஆனால் ஆல்புமின் (albumin) ஒரு முக்கியமான உயர்வை மறைக்கக்கூடும். எனவே, சூத்திரத்தை விட சூழல் (context) இங்கு அதிக முக்கியத்துவம் பெறுகிறது.
ஒரு அசாதாரண எலக்ட்ரோலைட் பேனலை மேலும் அவசரமாக்கும் அறிகுறிகள்
மினரல் (electrolyte) குழுவில் ஒரு அசாதாரணம், அது உடன் வரும் போது மேலும் அவசரமாகிறது படபடப்பு, கடுமையான பலவீனம், குழப்பம், வலிப்பு, மயக்கம், அல்லது தொடர்ச்சியான வாந்தி. அறிகுறிகள் ஆபத்தை சரியாக கணிக்காது, ஆனால் எவ்வளவு விரைவாக செயல்பட வேண்டும் என்பதைச் சொல்கின்றன.

குறைவு அல்லது அதிகம் பொட்டாசியம் என்பது எங்களை ECG-க்கு அதிகமாகத் தள்ளக்கூடிய முடிவு. தசை பிடிப்புகள் பொதுவானவை மற்றும் பெரும்பாலும் தீங்கற்றவை; ஆனால் பொட்டாசியம் கீழே இருக்கும் போது படபடப்பு, மார்பில் துடிப்பு போன்ற உணர்வு, அல்லது கடுமையான பலவீனம் 3.0 mmol/L அல்லது அதற்கு மேல் பொட்டாசியம் சாதாரணமாக அடுத்த சந்திப்புக்காக காத்திருக்கக் கூடாது.
உடன் சோடியம், மாற்றத்தின் வேகம் எண்ணிக்கையைப் போலவே முக்கியம். நீண்டகால சோடியம் 128 mmol/L ஒரு நாளில் 128 ஆக திடீரென குறைவதைவிட மிதமான அறிகுறிகளை ஏற்படுத்தலாம்; அதே நேரத்தில் திடீர் மாற்றங்கள் 125 mmol/L-ஐ விட குறைவாக தலைவலி, வாந்தி உணர்வு, நடையில் சிரமம், அல்லது குழப்பத்தை ஏற்படுத்தலாம்; இது Verbalis மற்றும் பிற ஹைப்போநாட்ரீமியா நிபுணர்களின் நீண்டகால வழிகாட்டுதலுடன் பொருந்துகிறது.
இணையத்தில் உள்ள அறிகுறி பட்டியல்களால் மட்டும் நோயாளிகள் தாங்களே தகுதிப்படுத்திக் கொள்ள வேண்டாம் என்று நான் சொல்கிறேன். உங்கள் இரத்தப் பரிசோதனை அசாதாரணமாக இருந்தாலும், நீங்கள் சோர்வாக இருப்பதாகவும், மூச்சுத்திணறலாகவும், அல்லது திரவங்களைத் தக்கவைக்க முடியாமையாகவும் உணர்ந்தால், எங்கள் சோர்வு இரத்த பரிசோதனை வழிகாட்டி, உடன் பெரிய படத்தைப் பாருங்கள்; ஆனால் அறிகுறிகள் அதிகரித்தால் அதே நாளில் மருத்துவ உதவி பெறுங்கள்.
ஒரு தனி எலக்ட்ரோலைட் பேனல், BMP அல்லது CMP-இலிருந்து எப்படி வேறுபடுகிறது
A தனித்த மினரல்/எலக்ட்ரோலைட் (electrolyte) பேனலை நான்கு குறியீடுகள் உள்ளன: சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2. என்பதைக் காட்டுகிறது. அடிப்படை வளர்சிதை மாற்றக் குழு சேர்க்கிறது குளுக்கோஸ், கால்சியம், BUN, மற்றும் கிரியேட்டினின், அதே நேரத்தில் CMP அதற்கு மேலாக கல்லீரல் தொடர்பான குறியீடுகளைச் சேர்க்கிறது.

மருத்துவர்கள் விரைவாக ஒரு குறிப்பிட்ட பதில் தேவைப்படும்போது சிறிய பேனலைத் தேர்வு செய்கிறார்கள். நேற்று உங்கள் சிறுநீரக செயல்பாடு ஏற்கனவே எனக்குத் தெரிந்திருந்தால், அல்லது முக்கிய பிரச்சினை வயிற்றுப்போக்கு, வாந்தி, IV திரவங்கள், அல்லது மருந்து மாற்றம் என்றால், எலக்ட்ரோலைட்களை மட்டும் மீண்டும் செய்வது பெரும்பாலும் அடுத்த மிகத் தெளிவான படியாக இருக்கும்; விரிவான ஒப்பீட்டிற்கு எங்கள் BMP versus CMP வழிகாட்டியைப் பார்க்கவும்.
நடைமுறை வித்தியாசம் வெறும் செலவு அல்லது வசதிதான் அல்ல. உப்புகள் மற்றும் பைக்கார்பனேட் சரியான திசையில் நகருகிறதா என்பதே கேள்வியாக இருந்தால், குறுகிய பேனல் சத்தத்தை குறைக்கும்; ஆனால் குளுக்கோஸ், சிறுநீரக செயல்பாடு, அல்லது கால்சியம் ஆகியவற்றும் தேவைப்பட்டால் பெரிய பேனல் சிறந்தது; அடிப்படை வளர்சிதை மாற்றக் குழு உண்மையில் நீங்கள் பதிலளிக்க முயலும் மருத்துவக் கேள்வி என்ன என்பதில்தான் முடிவுகள் இருக்கின்றன.
எலக்ட்ரோலைட் முறை ஆபத்தாகத் தெரிந்தால், நாங்கள் பொதுவாக பார்வையை விரிவுபடுத்துகிறோம். நான் அடிக்கடி சிறுநீரக குறியீடுகள், மக்னீசியம், குளுக்கோஸ், அல்லது ஒரு ECG-யை சேர்ப்பேன்; எல்லைமட்ட முடிவுகள் உள்ள நோயாளிகள், கிரியேட்டினின் பொட்டாசியம் பாதுகாப்பை எப்படி மறுபரிசீலனை செய்கிறது என்பதைப் புரிந்துகொள்ள வேண்டும்; எங்கள் கிரியேட்டினின் வழிகாட்டி , சிறுநீரக வெளியேற்றம் குறையும்போது 5.4 mmol/L என்பது வேறொரு அர்த்தம் கொண்டதாக இருப்பதைக் விளக்குகிறது. கடுமையான ஹைப்பர்கிளைசீமியா கூட நான்கு குறியீடுகள் கொண்ட பேனலில் நிறுத்த வேண்டாம் என்பதற்கான மற்றொரு காரணம்; அதிக குளுக்கோஸ் சோடியம் உண்மையில் இருப்பதைவிட குறைவாகத் தோன்றச் செய்யலாம்.
ஒரு அசாதாரண எலக்ட்ரோலைட் பேனல் முடிவுக்குப் பிறகு என்ன நடக்கும்
ஒரு அசாதாரண எலக்ட்ரோலைட் பேனலுக்குப் பிறகு, அடுத்த படி பொதுவாக மீண்டும் சரிபார்த்து, உறுதிப்படுத்தி, காரணத்தை கண்டறியவும். லேசான தனித்த (isolated) அசாதாரணங்கள் பெரும்பாலும் மீண்டும் பரிசோதிக்கப்படும்; ஆனால் ஆபத்தான பொட்டாசியம் அல்லது கடுமையான சோடியம் மாற்றங்கள் உடனடியாக அதே நாளில் ECG, IV சிகிச்சை, அல்லது மருத்துவமனை கண்காணிப்பைத் தூண்டலாம்.

ஹீமோலைஸ் (hemolyzed) செய்யப்பட்ட மாதிரி பொட்டாசியத்தை தவறாக உயர்த்தக்கூடும்; அதனால் மீண்டும் குழாய் (tube) எடுப்பது பொதுவானதும் நியாயமானதும். மாறாக, உண்மையான பொட்டாசியம் 6.2 mmol/L அல்லது சோடியம் 118 mmol/L என்பது அரிதாகவே “காத்திருந்து பார்க்கலாம்” (watch-and-wait) பிரச்சினையாக இருக்கும்; குறிப்பாக உங்களுக்கு சிறுநீரக நோய், இதய நோய், அல்லது நரம்பியல் அறிகுறிகள் இருந்தால்.
சிகிச்சை முறையானது அந்த முறை/வடிவத்தை (pattern) பொறுத்தது. வாய்வழி பொட்டாசியம் குளோரைடு 20 முதல் 40 mEq என்பது லேசான ஹைப்போகலீமியாவுக்கான பொதுவான வெளிநோயாளர் தொடக்க வரம்பாகும்; ஆனால் IV பொட்டாசியம் பொதுவாக கண்காணிப்பு உள்ள சூழலில் வழங்கப்படும்; நீண்டகால ஹைப்போநாட்ரிமியா (chronic hyponatremia) மிக கவனமாக சரிசெய்யப்படும், ஏனெனில் பல மருத்துவமனைகள் 24 மணி நேரத்தில் சோடியம் திருத்தத்தை சுமார் 6 முதல் 8 mmol/L ஆக வைத்திருக்க இலக்கிடுகின்றன; அதிக ஆபத்து உள்ள நோயாளிகளில், வழிகாட்டுதல்கள் மற்றும் நோயாளி சுயவிவரம் (patient profile) பொறுத்து துல்லியமான எல்லைகள் சிறிது மாறினாலும்.
காரணம் தெளிவாக இல்லாதபோது, நான் அடிக்கடி சிறுநீர் ஆய்வுகள், சிறுநீரக குறியீடுகள் (kidney markers), அல்லது இரத்த வாயு (blood gas) பரிசோதனையை உத்தரவிடுவேன். குறைந்த CO2 அமில-கார சமநிலை (acid-base) விளக்கத்தை தேவைப்படுத்தலாம்; மேலும் சிறுநீரக இருப்பு (kidney reserve) கிட்டத்தட்ட ஒவ்வொரு பொட்டாசியம் முடிவின் அவசரத்தையும் மாற்றுவதால், எலக்ட்ரோலைட் பேனலை தனித்த தீர்ப்பாகக் கருதுவதற்குப் பதிலாக உங்கள் eGFR முடிவை மதிப்பாய்வு செய்யுங்கள்.
உங்கள் மருந்துப் பட்டியலை கொண்டு வாருங்கள்
முழுமையான மருந்துகள் மற்றும் கூடுதல் (supplement) பட்டியலை கொண்டு வாருங்கள்; இதில் கடைகளில் கிடைக்கும் (over-the-counter) மலமிளக்கிகள், அமிலநீக்கிகள் (antacids), உப்பு மாற்றுகள் (salt substitutes), மற்றும் சமீபத்திய ஆன்டிபயாட்டிக்ஸ் ஆகியவை சேர்க்கப்பட வேண்டும். புதிய சிறுநீரக செயலிழப்பு காரணமாக அல்லாமல், டிரைமெத்தோபிரிம் (trimethoprim) அல்லது பொட்டாசியம் கொண்ட உப்பு மாற்று காரணமாக விளக்கப்பட்டதாக நான் ஒன்றுக்கு மேற்பட்ட “மர்மமான” பொட்டாசியம் நிகழ்வுகளை பார்த்திருக்கிறேன். 5.7 mmol/L explained by trimethoprim or a potassium-containing salt substitute rather than by new kidney failure.
சூழலில் ஒரு எலக்ட்ரோலைட் பேனலை விளக்க Kantesti-ஐ பயன்படுத்துவது
Kantesti என்பது நான்கு தொடர்பில்லாத எச்சரிக்கைகள் (flags) அல்ல; அது ஒரு மருத்துவ வடிவமாக (clinical pattern) வாசிக்கப்படுகிறது. ஒரு PDF அல்லது புகைப்படத்தை பதிவேற்றுங்கள்; எலக்ட்ரோலைட் பேனல் as a clinical pattern, not four disconnected flags. Upload a PDF or photo and Kantesti-ன் நரம்பியல் வலைப்பின்னல் சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 ஆகியவற்றை சுமார் 60 விநாடிகளில், பின்னர் அவற்றை அறிகுறிகள், மருந்துகள், மற்றும் முந்தைய போக்குகளின் அருகில் வைக்கவும்.

நோயாளிகள் பொதுவாக தங்கள் ஆய்வக போர்டல் தராத பதிலை விரும்புகிறார்கள்: ஏன் குளோரைடு 109 மற்ற அனைத்தும் சாதாரணமாக இருந்தாலும் அது ஏன் முக்கியம், அல்லது CO2 19 சோடியம் 134-ஐ விட அதிக கவலைக்குரியதா என்பதை. எங்கள் இலவச AI ஆய்வக மதிப்பாய்வுடன் அந்த வேலைப்போக்கை நீங்கள் சோதிக்கலாம், மேலும் மார்க்கெட்டிங்கை விட முறைமையை (methodology) நீங்கள் விரும்பினால், எங்கள் தொழில்நுட்ப வழிகாட்டி விளக்க அடுக்கு (interpretation layer) எப்படி செயல்படுகிறது என்பதற்கான மருத்துவக் கண்ணோட்டத்தை வழங்குகிறது.
டாக்டர் தாமஸ் கிளைன், எங்கள் மருத்துவ ஆலோசனைக் குழு, உடன் மினரசாயன உள்ளடக்கத்தை மதிப்பாய்வு செய்கிறார், மேலும் எங்கள் மருத்துவ சரிபார்ப்பு தரநிலைகள். மூலம் வெளியிடப்பட்ட ஆய்வக மரபுகளுக்கு எதிராக செயல்திறனை தணிக்கை செய்கிறோம். 2M+ நாடுகளில் இருந்து 127+ பயனர் பதிவேற்றங்கள் முழுவதும், ஒரு எச்சரிக்கப்பட்ட மதிப்பை விட போக்கின் திசை (trend direction) அதிக மருத்துவ பயனுள்ளதாக இருப்பதை நாம் தொடர்ந்து காண்கிறோம் — மூன்று முறை எடுத்ததில் 4.8 முதல் 5.4 mmol/L வரை உயர்ந்த ஒரு பொட்டாசியம், அறிகுறிகள் தொடங்குவதற்கு முன்பே கூட, தனித்த 5.1-ஐ விட அதிக கவனம் பெற வேண்டும்.
நமது தளம் மினரசாயன மாற்றங்களை சிறுநீரகம், தைராய்டு, கல்லீரல், மற்றும் ஊட்டச்சத்து தரவுகளுடன் இணைக்க முடியும்; மேலும் அது CE-முத்திரை பெற்ற, HIPAA-, GDPR-, மற்றும் ISO 27001-க்கு இணையான ஒரு வேலைப்போக்குக்குள் செய்யப்படுகிறது. தயாரிப்பை யார் உருவாக்கி மதிப்பாய்வு செய்கிறார்கள் என்பதை நீங்கள் அறிய விரும்பினால், எங்களை பற்றி Kantesti பின்னால் உள்ள மருத்துவர்கள் மற்றும் பொறியாளர்களை விவரிக்கிறது.
ஆராய்ச்சி குறிப்புகள் மற்றும் வெளியீட்டு குறிப்புகள்
இந்த குறிப்புகள் துணை வாசிப்புக்கானவை; மினரசாயன வழிகாட்டுதல்கள் அல்ல. எங்கள் ஆசிரியர் ஆராய்ச்சி பாதையை ஏப்ரல் 10, 2026. நிலவரப்படி ஆவணப்படுத்த அவற்றை சேர்க்கிறோம். புதிய புதுப்பிப்புகள் மற்றும் தொடர்புடைய விளக்கங்களுக்கு, எங்கள் வலைப்பதிவு காப்பகத்தில் வைத்திருக்கிறோம், ஆனால் உங்கள் அறிகுறிகள், மருந்துகள், மற்றும் முந்தைய முடிவுகளை அறிந்த ஒரு மருத்துவரை எந்த வெளியீடும் மாற்றாது. சிறந்த தொடக்கப் புள்ளி.

முறையான மருத்துவ வழிகாட்டுதலுக்கும் பின்னணி வாசிப்புக்கும் இடையில் நாங்கள் தெளிவான எல்லையை வைத்திருக்கிறோம். இது YMYL மருத்துவத்தில் முக்கியம்: எந்த அறிக்கைகள் வழக்கமான ஆய்வக உடலியல் (routine lab physiology) இலிருந்து வருகிறது, எந்தவை வழிகாட்டுதல் நடைமுறையிலிருந்து வருகிறது, மற்றும் Kantesti LTD பராமரிக்கும் பரந்த வெளியீட்டு பணியிலிருந்து வருகிறது என்பதைக் நோயாளிகள் அறிய வேண்டும்.
Kantesti LTD. (2026). B எதிர்மறை இரத்த வகை, LDH இரத்த பரிசோதனை & ரெட்டிகுலோசைட் எண்ணிக்கை வழிகாட்டி. Figshare. https://doi.org/10.6084/m9.figshare.31333819. ResearchGate: வெளியீட்டு தேடல். Academia.edu: கட்டுரை தேடல்.
Kantesti LTD. (2026). உண்ணாவிரதத்திற்குப் பிறகு வயிற்றுப்போக்கு, மலத்தில் கருப்பு புள்ளிகள் & இரைப்பை குடல் வழிகாட்டி 2026. Figshare. https://doi.org/10.6084/m9.figshare.31438111. ResearchGate: வெளியீட்டு தேடல். Academia.edu: கட்டுரை தேடல்.
அடிக்கடி கேட்கப்படும் கேள்விகள்
எலக்ட்ரோலைட் பேனலுக்காக நான் உண்ணாவிரதம் இருக்க வேண்டுமா?
தனியாக ஒரு மினரசாயன (electrolyte) பேனலுக்காக பொதுவாக நோன்பு (fasting) தேவையில்லை; ஏனெனில் பெரும்பாலான மக்களில் லேசான உணவு சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2 ஆகியவற்றை அர்த்தமுள்ள வகையில் மாற்றாது. தண்ணீர் குடிக்க ஊக்குவிக்கப்படுகிறது; மேலும் நோயாளிகள் சற்று உலர்ந்த நிலையில் இருப்பதை விட சாதாரணமாக நீர்ப்பூர்வமாக (hydrated) வந்திருக்க வேண்டும் என்று நான் பொதுவாக விரும்புகிறேன். அதே மாதிரியில் குளுக்கோஸ், டிரைகிளிசரைடுகள், அல்லது மற்ற நோன்பை சார்ந்த பரிசோதனை இருந்தால், ஆய்வகம் 8 முதல் 12 மணி நேரம் கலோரிகள் இல்லாமல் கேட்கலாம். கடுமையான உடற்பயிற்சி, 12 முதல் 24 மணி நேரம் காலை உணவை விட பொட்டாசியத்தை அதிகமாக மாற்ற முடியும்.
எலக்ட்ரோலைட் பேனலில் உள்ள CO2 என்பது என் ஆக்சிஜன் அளவுக்கு சமமானதா?
இல்லை. CO2 ஒரு எலக்ட்ரோலைட் பேனலில் முக்கியமாக பிரதிபலிப்பது இரத்த சீரம் பைக்கார்பனேட், மேலும் சாதாரண வயது வந்தவர்களின் வரம்பு சுமார் BMP மற்றும் CMP இரண்டிலும் பகிரப்படுகிறது; குறைந்த மதிப்புகள் மெட்டபாலிக் ஆசிடோசிஸ் அல்லது பைக்கார்பனேட் இழப்பை சுட்டிக்காட்டுகின்றன.. [5] க்குக் கீழே உள்ள குறைந்த CO2 பெரும்பாலும் வளர்சிதை மாற்ற அமிலத்தன்மை (metabolic acidosis) அல்லது சுவாச அல்கலோசிஸ் (respiratory alkalosis) க்கு ஈடுகட்டுதல் (compensation) என்பதைக் காட்டுகிறது; ஆனால் பள்ஸ் ஆக்ஸிமெட்ரி ஆக்ஸிஜன் செறிவூட்டலை (oxygen saturation) முற்றிலும் வேறு விதமாக அளவிடுகிறது. உங்கள் CO2 அசாதாரணமாகவும் அறிகுறிகள் குறிப்பிடத்தக்கதாகவும் இருந்தால், முழுமையான அமில-கார (acid-base) படத்தை பெற மருத்துவர்கள் சில நேரங்களில் இரத்த வாயு (blood gas) பரிசோதனையையும் சேர்க்கிறார்கள். 18 mmol/L-ஐ விட குறைவாக often points toward metabolic acidosis or compensation for respiratory alkalosis, while pulse oximetry measures oxygen saturation in a completely different way. If your CO2 is abnormal and symptoms are significant, clinicians sometimes add a blood gas for a fuller acid-base picture.
நான் நன்றாக உணர்ந்தாலும் குறைந்த பொட்டாசியம் எவ்வளவு ஆபத்தானது?
நீங்கள் சாதாரணமாக உணர்ந்தாலும் குறைந்த பொட்டாசியம் இன்னும் முக்கியமாக இருக்கலாம். [7] க்குக் கீழே உள்ள பொட்டாசியம் பொதுவாக உடனடி மதிப்பீட்டை பெற வேண்டும்; [8] க்குக் கீழே உள்ள 3.0 mmol/L usually deserves prompt review, and below 2.5 mmol/L mmol/L என்பது அவசரமாக இருக்கலாம், ஏனெனில் வெளிப்படையான அறிகுறிகள் தோன்றுவதற்கு முன்பே இதய துடிப்பு (heart rhythm) மாற்றங்கள் ஏற்படலாம். நீங்கள் டையூரெடிக் (diuretic) எடுத்துக் கொண்டிருந்தால், இதய நோய் இருந்தால், அல்லது மக்னீசியம் குறைவாக இருந்தால் ஆபத்து அதிகரிக்கும். [10] போன்ற மிதமான ஹைப்போகலீமியா (mild hypokalemia) பெரும்பாலும் வெளிநோயாளர் முறையில் (outpatient) நிர்வகிக்கப்படுகிறது; ஆனால் அதை புறக்கணிக்கக் கூடாது. 3.3 முதல் 3.4 mmol/L is often managed as an outpatient, but it should not be ignored.
நீரிழப்பு இரத்த பரிசோதனையில் சோடியம் அல்லது குளோரைடு அளவை உயர்த்துமா?
ஆம். நீரிழப்பு (dehydration) [12] ஐ அதிகப்படுத்தலாம்; குறிப்பாக வியர்வை, காய்ச்சல், அல்லது போதிய உணவு/திரவ உட்கொள்ளாமை காரணமாக உண்டாகும் நீர் இழப்பு உப்பு இழப்பை விட அதிகமாக இருந்தால். [13] க்கும் மேலான சோடியம் (sodium) என்பது ஹைப்பர்நாட்ரீமியா (hypernatremia), மேலும் [14] சுமார் 108 முதல் 110 mmol/L வரை உள்ள குளோரைடு (chloride) சோடியம் மற்றும் குளோரைடு, especially when water loss exceeds salt loss through sweating, fever, or poor intake. Sodium above 145 mmol/L is hypernatremia, and chloride above about 108 to 110 mmol/L பெரும்பாலும் நீரிழப்பு அல்லது சமீபத்திய சாலைன் (saline) வெளிப்பாடு (exposure) என்பதுடன் பொருந்துகிறது. நுணுக்கம் என்னவென்றால் 0.9% சாலைன் (saline) சோடியம் சாதாரணத்திற்கு அருகிலேயே இருந்தாலும் குளோரைடையும் உயர்த்த முடியும். அதனால் ஒரே ஒரு தனித்த உயர்ந்த எண்ணை விட மருத்துவ சூழல் (clinical context) அதிகம் முக்கியம்.
எலக்ட்ரோலைட் பேனல் மற்றும் அடிப்படை வளர்சிதை மாற்ற பேனல் (basic metabolic panel) இடையிலான வேறுபாடு என்ன?
தனியாக உள்ள எலக்ட்ரோலைட் பேனலில் நான்கு குறியீடுகள் (markers) உள்ளன: சோடியம், பொட்டாசியம், குளோரைடு, மற்றும் CO2. [20] அதே நான்கு குறியீடுகளுடன் அடிப்படை வளர்சிதை மாற்றக் குழு contains those same four plus குளுக்கோஸ், கால்சியம், BUN, மற்றும் கிரியேட்டினின், கூட சேர்த்து கொண்டிருக்கும்; எனவே சர்க்கரை சமநிலை (sugar balance) மற்றும் சிறுநீரக செயல்பாடு (kidney function) குறித்து விரிவான கேள்விக்கு பதிலளிக்கிறது. வாந்தி, வயிற்றுப்போக்கு (diarrhea), IV திரவங்கள் (IV fluids), அல்லது மருந்து மாற்றங்கள் ஆகியவற்றுக்குப் பிறகு தொடர்ச்சியான கண்காணிப்புக்கு மருத்துவர்கள் பெரும்பாலும் சிறிய பேனலைத் தேர்வு செய்கிறார்கள். பொட்டாசியம் அசாதாரணமாக இருந்தால், பல மருத்துவர்கள் பின்னர் சிறுநீரக குறியீடுகளையும் (kidney markers) சேர்த்து பணியை விரிவுபடுத்தி, சில நேரங்களில் ECG-யையும் சேர்க்கிறார்கள்.
எலக்ட்ரோலைட் அளவுகள் எவ்வளவு விரைவாக மாறக்கூடும்?
எலக்ட்ரோலைட் அளவுகள் நாட்களிலேயே அல்ல, [23] க்குள்ளாகவே மாறலாம். வயிற்றுப்போக்கு, இன்சுலின் சிகிச்சை, அல்பியூடெரால் (albuterol) பயன்பாடு, IV திரவங்கள், அல்லது சிறுநீரக செயல்பாடு மோசமடைவது ஆகியவற்றுக்குப் பிறகு பொட்டாசியம் மற்றும் CO2 விரைவாக மாறக்கூடும்; சோடியம் பெரும்பாலும் கொஞ்சம் மெதுவாக நகரும், ஆனால் அதிக நீர் உட்கொள்ளல் அல்லது தையாசைடு டையூரெடிக்ஸ் (thiazide diuretics) காரணமாக இன்னும் வேகமாக குறையவும் முடியும். அதனால் அறிகுறிகள் செயலில் இருக்கும் போது அல்லது முதல் மாதிரி ஒத்துப்போகவில்லை போலத் தோன்றும் போது அதே நாளில் மீண்டும் பரிசோதனை செய்வது பொதுவானது. மாற்றத்தின் வேகம் பெரும்பாலும் முழு எண்ணிக்கையைப் போலவே முக்கியம். சில, not just days. Potassium and CO2 may shift quickly after diarrhea, insulin treatment, albuterol use, IV fluids, or worsening kidney function, while sodium often moves a bit more slowly but can still drop fast with excess water intake or thiazide diuretics. That is why repeat testing on the same day is common when symptoms are active or the first sample looks inconsistent. The speed of change often matters as much as the absolute number.
அதிக பொட்டாசியம் முடிவு மீண்டும் செய்யப்பட வேண்டுமா?
பெரும்பாலும் ஆம்; குறிப்பாக முடிவு சற்று மட்டுமே உயர்ந்ததாகவும் நோயாளி நன்றாக உணர்ந்தாலும். பொட்டாசியம் போலியாக (falsely) உயர்த்தப்படலாம். ஹீமோலிசிஸ் (சிவப்பணு உடைதல்), கைமுடுக்கை இறுக்குதல், நீண்ட நேர சுற்றுக்கட்டுப் (tourniquet) நேரம், அல்லது மிக அதிகமான தகடு (platelet) அல்லது வெள்ளை இரத்த அணு (white cell) எண்ணிக்கைகள் இருந்தால், அந்த பிழை சுமார் 0.3 முதல் 1.0+ mmol/L. பொட்டாசியம் 5.2 முதல் 5.8 mmol/L ஆக இருக்கும் போது, மேலும் அந்த அறிகுறி/வரலாறு பொருந்தவில்லை என்றால், மீண்டும் மாதிரி எடுப்பது மிகவும் பொருத்தமானது. 6.0 mmol/L அல்லது அதற்கு மேல் இருந்தால், மீண்டும் பரிசோதனை ஏற்பாடு செய்யப்பட்டாலும் கூட, அது அவசர மருத்துவ மதிப்பீட்டை பெற வேண்டும்.
இன்று AI இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வைப் பெறுங்கள்
உடனடி, துல்லியமான ஆய்வக பரிசோதனை பகுப்பாய்வுக்காக Kantesti-ஐ நம்பும் உலகம் முழுவதும் 2 மில்லியனுக்கும் மேற்பட்ட பயனர்களுடன் சேருங்கள். உங்கள் இரத்த பரிசோதனை முடிவுகளை பதிவேற்றி, சில வினாடிகளில் 15,000+ பயோமார்க்கர்களின் முழுமையான விளக்கத்தை பெறுங்கள்.
📚 மேற்கோள் காட்டப்பட்ட ஆராய்ச்சி வெளியீடுகள்
Klein, T., Mitchell, S., & Weber, H. (2026). B எதிர்மறை இரத்த வகை, LDH இரத்த பரிசோதனை & ரெட்டிகுலோசைட் எண்ணிக்கை வழிகாட்டி. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). உண்ணாவிரதத்திற்குப் பிறகு வயிற்றுப்போக்கு, மலத்தில் கருப்பு புள்ளிகள் & இரைப்பை குடல் வழிகாட்டி 2026. Kantesti AI Medical Research.
📖 தொடர்ந்து படிக்கவும்
மருத்துவ குழுவினரால் நிபுணர் மதிப்பாய்வு செய்யப்பட்ட மேலும் பல மருத்துவ வழிகாட்டிகளை ஆராயுங்கள்: கான்டெஸ்டி மருத்துவ குழு:

வயதின்படி FSH அளவுகள்: சாதாரண வரம்புகள் மற்றும் கருவுறுதல் குறிப்புகள்
ஹார்மோன் பரிசோதனை ஆய்வக விளக்கம் 2026 புதுப்பிப்பு: வயது, பாலினம், சுழற்சி நிலை (cycle phase), மற்றும் ஹார்மோன் சிகிச்சை ஆகியவற்றுடன் நோயாளி நட்பு FSH மாறுகிறது, அதனால்...
கட்டுரையைப் படியுங்கள் →
இரத்த பரிசோதனையில் அதிக பாசோபில்கள்: காரணங்கள் மற்றும் எச்சரிக்கை அறிகுறிகள்
ஹீமடாலஜி ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு பார்வை: CBC வேறுபாட்டு எண்ணிக்கையில் பாசோபில்கள் அதிகமாக குறிக்கப்பட்டிருப்பது கவலைக்குரியதாக இருக்கலாம். பெரும்பாலான சந்தர்ப்பங்களில்...
கட்டுரையைப் படியுங்கள் →
MCV இரத்த பரிசோதனை: குறைவு, அதிகம், மற்றும் செல்களின் அளவு என்ன பொருள்
CBC குறியீட்டு ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு: MCV இரத்தப் பரிசோதனை உங்கள்...
கட்டுரையைப் படியுங்கள் →
சாதாரண கல்லீரல் என்சைம்களுடன் அதிக பிலிருபின்: அர்த்தம்
Liver Labs ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு முறையில்: ALT, AST, மற்றும் ALP சாதாரணமாக இருக்கும்போது, பிலிருபின் அளவு சற்று அதிகமாக இருப்பது...
கட்டுரையைப் படியுங்கள் →
LDL கொழுப்பு அதிகமாக உள்ளது ஆனால் HDL சாதாரணமாக உள்ளது: இதன் அர்த்தம் என்ன
கொலஸ்ட்ரால் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு ஒரு சாதாரண HDL முடிவு பெரும்பாலும் மக்களை அதிகமாக நிம்மதிப்படுத்துகிறது. முக்கியமானது...
கட்டுரையைப் படியுங்கள் →
T3 T4 அளவுகள்: சாதாரண TSH இருந்தாலும் குறைந்த T3 ஏன் ஏற்படலாம்
தைராய்டு ஆரோக்கிய ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு: சாதாரண TSH குறைந்த T3 உடன் இணைந்து இருக்கலாம்; இதற்கான காரணங்கள் என்னவென்றால்...
கட்டுரையைப் படியுங்கள் →எங்களின் அனைத்து சுகாதார வழிகாட்டிகளையும் கண்டறியுங்கள் மற்றும் AI மூலம் இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வு கருவிகள் இல் kantesti.net தமிழ் in இல்
⚕️ மருத்துவ மறுப்பு
இந்த கட்டுரை கல்வி நோக்கங்களுக்காக மட்டுமே; இது மருத்துவ ஆலோசனையாகாது. நோயறிதல் மற்றும் சிகிச்சை முடிவுகளுக்காக எப்போதும் தகுதியான சுகாதார வழங்குநரை அணுகுங்கள்.
E-E-A-T நம்பிக்கை சிக்னல்கள்
அனுபவம்
ஆய்வக விளக்க (lab interpretation) பணிச்சூழல்களின் மீது மருத்துவர் வழிநடத்தும் மருத்துவ மதிப்பாய்வு.
நிபுணத்துவம்
மருத்துவ சூழலில் உயிர்க்குறிகள் (biomarkers) எவ்வாறு நடக்கின்றன என்பதில் ஆய்வக மருத்துவத்தின் கவனம்.
அதிகாரம்
டாக்டர் தாமஸ் க்ளைன் எழுதியது; டாக்டர் சாரா மிட்செல் மற்றும் பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மதிப்பாய்வு செய்தது.
நம்பகத்தன்மை
எச்சரிக்கையை குறைக்க தெளிவான பின்தொடர்பு பாதைகளுடன் ஆதார அடிப்படையிலான விளக்கம்.