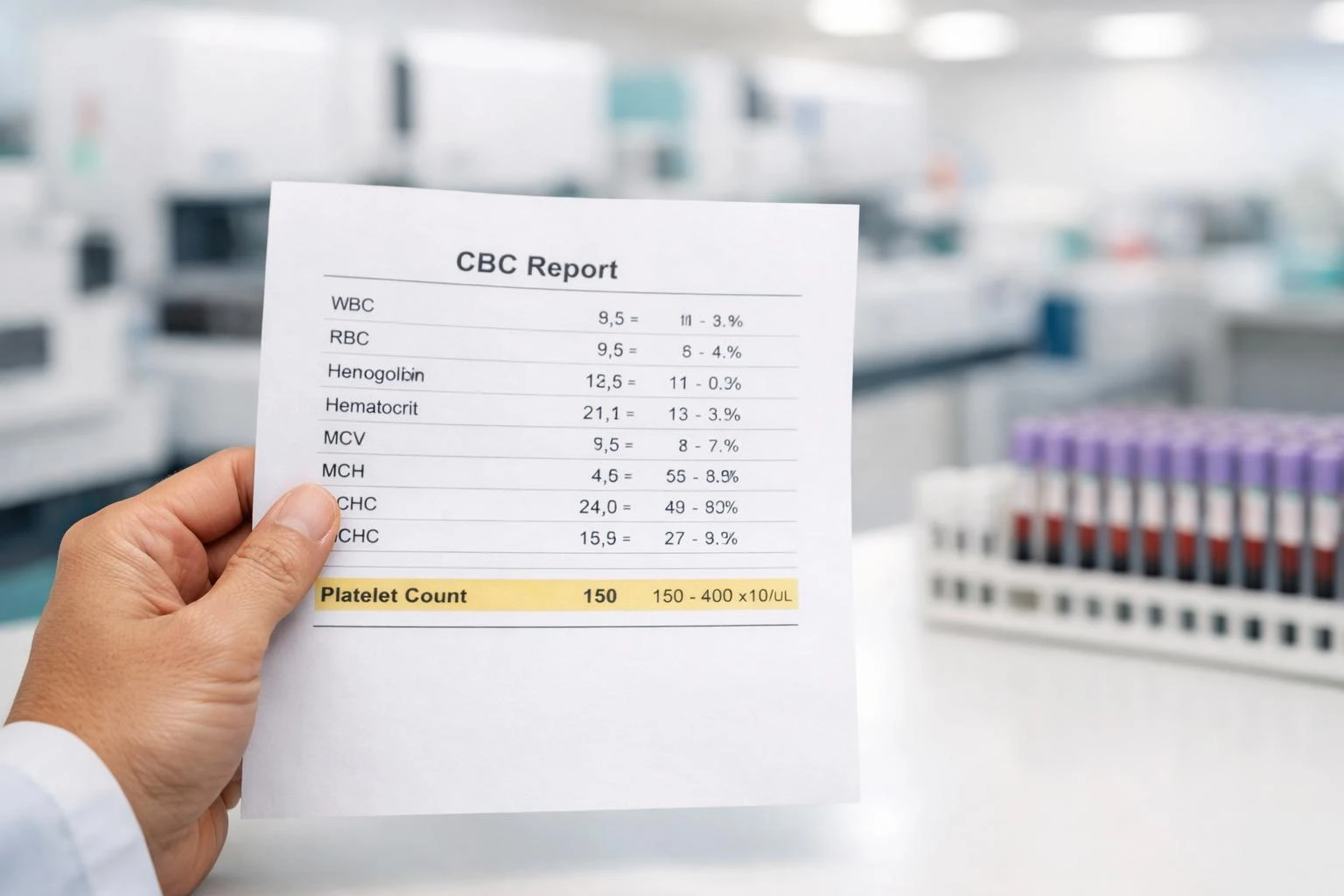
جڏهن پليٽليٽ جو تعداد حد کان ٻاهر اچي ٿو ته CBC خوفناڪ لڳي سگهي ٿي، پر عام طور تي حوالي (context) ڪهاڻي بدلائي ڇڏيندو آهي. هتي اهو آهي ته ڪلينڪ ۾ ۽ Kantesti AI اندر پليٽليٽ جا ٿورا وڌيڪ يا ٿورا گهٽ نتيجا ڪيئن سمجهجن ٿا.
هي گائيڊ هيٺين جي قيادت ۾ لکيو ويو: ڊاڪٽر ٿامس ڪلين، ايم ڊي جي تعاون سان ڪينٽيسٽي اي آءِ ميڊيڪل ايڊوائزري بورڊ, ، جنهن ۾ پروفيسر ڊاڪٽر هانس ويبر جا تعاون ۽ ڊاڪٽر سارہ مچل، ايم ڊي، پي ايڇ ڊي جو طبي جائزو شامل آهي.

ٿامس ڪلين، ايم ڊي
چيف ميڊيڪل آفيسر، ڪينٽيسٽي اي آءِ
ڊاڪٽر ٿامس ڪلين هڪ بورڊ-سرٽيفائيڊ ڪلينڪل هيماتولوجسٽ ۽ انٽرنسٽ آهن، جن کي ليبارٽري ميڊيسن ۽ AI-مدد ٿيل ڪلينڪل تجزئي ۾ 15 سالن کان وڌيڪ جو تجربو آهي. Kantesti AI ۾ چيف ميڊيڪل آفيسر جي حيثيت ۾، هو ڪلينڪل ويلڊيشن جي عملن جي اڳواڻي ڪن ٿا ۽ اسان جي 2.78 ٽريلين پيراميٽر نيورل نيٽ ورڪ جي طبي درستگي جي نگراني ڪن ٿا. ڊاڪٽر ڪلين بائيو مارڪر جي تشريح ۽ ليبارٽري ڊائگنوسٽڪس بابت ڪيترائي تحقيقي مقالا شايع ڪري چڪا آهن، جيڪي پير-ريويوڊ ميڊيڪل جرنلز ۾ ڇپيل آهن.

سارہ مچل، ايم ڊي، پي ايڇ ڊي
چيف ميڊيڪل ايڊوائيزر - ڪلينڪل پيٿالوجي ۽ اندروني دوائون
ڊاڪٽر سارا مچل هڪ بورڊ-سرٽيفائيڊ ڪلينڪل پيتھولوجسٽ آهن، جن کي ليبارٽري ميڊيسن ۽ ڊائگنوسٽڪ تجزئي ۾ 18 سالن کان وڌيڪ جو تجربو آهي. انهن وٽ ڪلينڪل ڪيمسٽري ۾ خاص سرٽيفڪيشنون آهن ۽ ڪلينڪل مشق ۾ بائيو مارڪر پينلز ۽ ليبارٽري تجزئي بابت ڪيترائي تحقيقي ڪم شايع ڪيا آهن.

پروفيسر ڊاڪٽر هانس ويبر، پي ايڇ ڊي
ليبارٽري ميڊيسن ۽ ڪلينڪل بايو ڪيمسٽري جو پروفيسر
پروف. ڊاڪٽر هانس ويبر کي ڪلينڪل بايو ڪيمسٽري، ليبارٽري ميڊيسن، ۽ بائيو مارڪر ريسرچ ۾ 30+ سالن جو ماهرانه تجربو آهي. جرمن سوسائٽي فار ڪلينڪل ڪيمسٽري جا اڳوڻا صدر، هو ڊائگنوسٽڪ پينل تجزئي، بائيو مارڪر معياري ڪرڻ، ۽ AI-مدد ٿيل ليبارٽري ميڊيسن ۾ ماهر آهن.
- پليٽليٽ عام حد اڪثر بالغن لاءِ لڳ ڀڳ 150,000 کان 450,000 في مائڪرو ليٽر (150-450 x10^9/L).
- گهٽ پليٽليٽ ڳڻپ 60 mL/min/1.73 m² کان هيٺ 150,000/µL کي سڏيو ويندو آهي thrombocytopenia; ؛ رت وهڻ جو خطرو عام طور تي تمام گهڻو وڌي ٿو جڏهن ڳڻپ 50,000/µL کان هيٺ اچي وڃي 50,000/µL.
- وڌيڪ پليٽليٽ ڳڻپ مٿي 450,000/µL کي سڏيو ويندو آهي ٿرومبوسائيٽوسس; لوهه جي کوٽ، سوزش، انفيڪشن، ۽ رت وڃائڻ کان پوءِ بحالي عام غير هنگامي سبب آهن.
- پليٽليٽن جي نازڪ گهٽتائي 60 mL/min/1.73 m² کان هيٺ 10,000-20,000/µL پاڻمرادو رت وهڻ جو سبب بڻجي سگهي ٿي ۽ اڪثر فوري طبي جائزي جي ضرورت هوندي آهي.
- هلڪي ٿرومبوسائيٽوپينيا ان 100,000-149,000/µL حد ۾ اڪثر وڏي نتيجي تي پهچڻ کان اڳ ٻيهر چيڪ ڪيو ويندو آهي، خاص طور تي جيڪڏهن باقي CBC عام هجي.
- هلڪي ٿرومبوسائيٽوسس ان 451,000-600,000/µL حد اڪثر ڪري هڏن جي ميرو جي بيماريءَ بدران هڪ ردِعمل (reactive) عمل کي ظاهر ڪندي آهي.
- ٽيوب ۾ پليٽليٽن جو گڏجڻ غلط طور تي گهٽ نتيجو ڏئي سگهي ٿو؛ سائٽريٽ ٽيوب ۾ ٻيهر CBC يا اسمير جو جائزو اهو واضح ڪري سگهي ٿو.
- اوسط پليٽليٽ حجم (MPV) حوالي لاءِ مددگار ٿي سگهي ٿو، پر هنگامي صورتحال جو فيصلو ڪرڻ وقت صرف MPV کان وڌيڪ پليٽليٽ ڳڻپ اهم هوندي آهي.
- ڳاڙها جھنڊا (Red-flag) علامتون شامل آهن: نڪ مان رت وهڻ جيڪو بند نه ٿئي، ڪارا پاخانا، شديد نِيلَ/نِيلَ پئجي وڃڻ، پيٽيچيا، سينه جو سور، عصبي علامتون، يا ساهه کڻڻ ۾ تڪليف.
- ڪينٽيسٽي اي آءِ پليٽليٽ ڳڻپ کي هيموگلوبن، اڇا رت جا سيل، لوهه جا نشان، گردن جي ڪم جاچ، ۽ سوزش واري نمونن سان گڏ ڏسي ٿي ته اهو سمجهي سگهجي ته ٻيهر ٽيسٽ ڪرڻ مناسب آهي يا نه.
CBC ۾ پليٽليٽ ڳڻپ جي عام حد (normal range) ڇا آهي؟
پليٽليٽ ڳڻپ جي عام حد اڪثر بالغن لاءِ آهي 150,000 کان 450,000 في مائڪرو ليٽر, ، جيئن لکيل آهي 150-450 x10^9/L ڪيترن ئي ليبارٽرين ۾. ان بينڊ کان ٿورو ٻاهر نتيجو هميشه بيماري جو مطلب نٿو ٿئي — ۽ ڪجهه ليبارٽريون وڌيڪ تنگ مقامي حدون استعمال ڪن ٿيون.

پليٽليٽ ننڍڙا رت جا سيل جا ٽڪرا آهن جيڪي زخمي ٿيڻ کان پوءِ رت جي ڄمڻ (clotting) ۾ مدد ڪن ٿا. اهي هڏن جي ميرو (bone marrow) ۾ megakaryocytes مان ٺهن ٿا، ۽ تقريباً 7 کان 10 ڏينهن, ، پوءِ گهڻو ڪري تِلي (spleen) ۽ جگر (liver) ذريعي ختم ڪيا وڃن ٿا. جڏهن مان CBC جو جائزو وٺان ٿو، ته پليٽليٽ ڳڻپ گهٽ ئي اڪيلو سمجهي ويندي آهي؛ هيموگلوبن، اڇا رت جا سيل (white blood cells)، ۽ ڪلينڪل صورتحال به ايتري ئي اهميت رکن ٿا. جيڪڏهن توهان CBC جي بنيادن بابت وڌيڪ وسيع يادگيري چاهيو ٿا، ته اسان جو رت جي ٽيسٽ جا نتيجا پڙهڻ لاءِ گائيڊ اهو ڍانچو بيان ڪري ٿو جيڪو ڊاڪٽرن (clinicians) اصل ۾ استعمال ڪندا آهن.
اصل ڳالهه اها آهي ته حوالاتي حد (reference range) صحتمند ۽ غير صحتمند جي وچ ۾ ڪا سخت حد نه آهي. پليٽليٽ ڳڻپ 148,000/µL هڪ اهڙي سٺي صحت واري شخص ۾، جنهن جو smear عام هجي ۽ اڳوڻا ٽيسٽ مستحڪم هجن، شايد 280,000 کان 155,000/µL چند هفتن ۾ اوچتو گهٽجڻ جي ڀيٽ ۾ گهٽ ڳڻتي جوڳي هجي. ڪجهه يورپي ليبارٽريون به analyzer جي طريقي ۽ آبادي (population) جي بنياد تي ٿورو مختلف وقفا رپورٽ ڪن ٿيون، ۽ اهو ئي هڪ سبب آهي جو اسان جو AI ڪينٽيسٽي اي آءِ صرف هڪ ئي لائن آئٽم نه ڏسي، پر رجحان (trends) ڏسي ٿو.
اسان جي لکين اپلوڊ ٿيل ليبارٽري پينلز جي جائزي ۾، هلڪي غيرمعموليتون عام آهن ۽ اڪثر عارضي هونديون آهن. تازو وائرل بيماري، گهڻي حيض واري خونريزي، ڊي هائيڊريشن، لوهه جي کوٽ (iron deficiency)، سرجري کان پوءِ بحالي، ۽ حتيٰ ليبارٽري آرٽيفيڪٽ به پليٽليٽ ڳڻپ کي وڌائي يا گهٽائي سگهن ٿا. انهيءَ ڪري Kantesti AI پليٽليٽ جا نتيجا ferritin، CRP، گردن جي ڪم جاچ (kidney markers) ۽ CBC جي انڊيڪسن سان ڳنڍي ٿي، بجاءِ صرف نمبر کي اڪيلو سمجهڻ جي.
ليبارٽريون ساڳئي نمبر کي مختلف نموني ڪيئن رپورٽ ڪن ٿيون
پليٽليٽس جو شمار 250,000/µL برابر آهي 250 x10^9/L; ؛ صرف يونٽس مختلف آهن. مريض اڪثر سمجهن ٿا ته ليب بدلائڻ سان قدر ڊرامائي طور تبديل ٿي ويا آهن، پر يونٽ ترجمو ٿيڻ بعد شمار ساڳيو ئي هوندو آهي.
پليٽليٽس صرف رت ڄمڻ (clotting) کان ٻاهر ڇو اهم آهن
پليٽليٽس رت وهڻ کي روڪين ٿا, ، پر اها ڪهاڻي جو رڳو هڪ حصو آهي. اهي مدافعتي نظام، رت جي نالن جي اندرئين پرت، ۽ سوزش واري رستن سان به رابطو ڪن ٿا، جنهن ڪري سمجهي سگهجي ٿو ته بيماري شمار کي ٻنهي طرفن ۾ ڇو ڌڪي سگهي ٿي.

هڪ عام پليٽليٽ شمار بنيادي هيموسٽيسس کي سهارو ڏئي ٿو — خراب ٿيل رت جي نالي کي بند ڪرڻ جو پهريون قدم. جيڪڏهن پليٽليٽس تمام گهٽ هجن، ته ماڻهن ۾ پيٽيچيا, ، آساني سان نِيل پئجڻ، مسڙن مان رت اچڻ، يا ڊگهو نڪ مان رت وهڻ ٿي سگهي ٿو. جيڪڏهن پليٽليٽس تمام گهڻا هجن، ته ڳڻتي وڌيڪ پيچيده ٿي وڃي ٿي: ڪيترن ئي مريضن ۾ علامتون ڪڏهن به پيدا نه ٿينديون آهن، پر ڪجهه حالتن ۾ رت ڄمڻ جو خطرو وڌي سگهي ٿو، خاص طور تي جڏهن ڪو بنيادي مائيلوپرو ليفريٽو ڊس آرڊر موجود هجي.
مان هي نمونو هر وقت انفيڪشنن کان پوءِ ڏسان ٿو. هڪ مريض انفلوئنزا يا ڪنهن خراب گيسٽرو انٽيسٽينل وائرس مان صحتياب ٿئي ٿو، بهتر محسوس ڪري ٿو، ۽ پوءِ 490,000/µL. تي ڏيک ٿين ٿا. اهو انگ اڪثر ڪنهن خطرناڪ شيءِ کان وڌيڪ هڏن جي ميرو (marrow) جي 'واپسي/ري بائونڊ' کي ظاهر ڪري ٿو. عملي قدم عام طور تي چند هفتن بعد.
پليٽليٽس کي پڻ ڪوئگوليشن ٽيسٽ سان گڏ سمجهڻ ضروري آهي جڏهن ڪهاڻي رت وهڻ يا رت ڄمڻ جي طرف اشارو ڪري. پليٽليٽ شمار عام ٿي سگهي ٿو جڏهن اي پي ٽي ٽي, غيرمعمولي هجي، جنهن ڪري رت ڄمڻ بابت ڳڻتي رکندڙ پڙهندڙن کي اڪثر اسان جي coagulation test guide. مان فائدو ٿيندو آهي. Kantesti AI جڏهن صارف مڪمل رپورٽون اپلوڊ ڪن ٿا ته اهو وسيع نموني جي سڃاڻپ استعمال ڪري ٿو.
گهٽ پليٽليٽ ڳڻپ جو مطلب ڇا آهي؟
گهٽ پليٽليٽ ڳڻپ جو مطلب آهي نتيجو هيٺ 150,000/µL. طبي اصطلاح آهي thrombocytopenia, ، ۽ تڪڙ جو دارومدار گهڻو وڌيڪ سطح، علامتن، ۽ رجحان تي هوندو آهي، نه ته لفظ پاڻ تي.

پليٽليٽس جو شمار 100,000-149,000/µL اڪثر ان کي هلڪي thrombocytopenia چيو ويندو آهي. هن حد ۾ ڪيترن ئي ماڻهن ۾ ڪا علامت نه هوندي آهي ۽ اهي ان کي معمولي.
پليٽليٽس گهٽجڻ سان رت وهڻ جو خطرو وڌي ٿو، پر اهو سڌي لڪير ۾ نه هوندو آهي ۽ هر ماڻهو لاءِ ساڳيو به نه هوندو آهي. هيٺ 50,000/µL پليٽليٽس سان صدمو يا طريقيڪار (procedures) دوران رت وهڻ جو امڪان وڌي ٿو، ۽ هيٺ 20,000/µL پاڻمرادو ميوڪوسا يا چمڙي مان رت وهڻ جو سبب بڻجي سگهي ٿو. ڳڻپ هيٺ 10,000/µL عام طور تي طبي هنگامي حالت طور علاج ڪئي ويندي آهي، ڇاڪاڻتہ دماغ اندر يا معدي-آنت مان رت وهڻ جو خدشو سنجيده ٿي ويندو آهي.
سڀ کان عام غلط فهمي مان هڪ اها آهي ته سمجهيو وڃي ته هر گهٽ نتيجو خودڪار مدافعتي بيماري (autoimmune) آهي. ڪڏهن ڪڏهن اهو صحيح هوندو آهي — مدافعتي ٿرومبوسائيٽوپينيا (ITP) واقعي ٿيندي آهي — پر اڪثر سبب دوا جو اثر، شراب جو استعمال، وائرل بيماري، تِلي جي وڌڻ سان گڏ جگر جي بيماري، غذائي کوٽ، حمل سان لاڳاپيل تبديلي، يا ٽيوب ۾ پليٽليٽس جي گڏ ٿيڻ سبب ٿيندڙ pseudothrombocytopenia به هوندو آهي. جڏهن انيميا به موجود هجي، تڏهن اسان جو لوھ جي مطالعي جي ھدايت ۽ RDW بابت مضمون گم ٿيل پسمنظر ڀرڻ ۾ مدد ڪندو.
هڪ عملي ڪلينڪ قاعدو
جيڪڏهن پليٽليٽس ٿورو گهٽ هجن پر هيموگلوبن، اڇا رت جا سيل، ۽ اسمير نارمل هجن, ، ته مشاهدو (observation) ۽ ٻيهر ٽيسٽ اڪثر معقول ٿيندا آهن. جيڪڏهن پليٽليٽس گهٽ هجن ۽ گڏوگڏ انيميا، اڇا رت جا سيل غيرمعمولي، بخار، عصبي علامتون، گردن جي تڪليف (kidney injury)، يا فعال رت وهڻ, ، ته فرق (differential) تيزي سان بدلجي ٿو ۽ فوري علاج (urgent care) لاءِ حد گهٽجي وڃي ٿي.
وڌيڪ پليٽليٽ ڳڻپ جو مطلب ڇا آهي؟
وڌيڪ پليٽليٽ ڳڻپ جو مطلب آهي هڪ قدر جيڪو 450,000/µL. کان مٿي آهي. اڪثر معمولي (mild) واڌون ردعمل ڪندڙ ٿرومبوسائيٽوسس, ، نه ته بون ميرو جو ڪينسر — پر پوءِ به مسلسل ڳڻپ لاءِ فالو اپ ضروري آهي.

پليٽليٽس جو شمار 451,000-600,000/µL عام طور تي انفيڪشن، سرجري، رت جي نقصان، سوزش، يا لوهه جي کوٽ کان پوءِ ڏٺو ويندو آهي. اهو جسم جو طريقو آهي دٻاءَ جي سگنلن جهڙوڪ انٽرليوڪين-6 ۽ ٿرومبپوئيٽين جي سرگرمي وڌڻ جي جواب ڏيڻ جو. روزمره جي عملي ۾، لوهه جي کوٽ سڀ کان وڌيڪ گهٽ سمجهي ويندڙ سببن مان هڪ آهي — خاص طور تي انهن مريضن ۾ جن کي گهڻا مهينا ٿين ٿا، پيدائش کان پوءِ رت جو نقصان، يا دائمي معدي-آنت جي رت وهڻ.
هتي هڪ اهڙو منظر آهي جيڪو مون هڪ کان وڌيڪ ڀيرا ڏٺو آهي: 34 سالن جي هڪ عورت، ٿڪاوٽ سان ۽ پليٽليٽ ڳڻپ 525,000/µL پورٽل نتيجو پڙهڻ کان پوءِ ليوڪيميا بابت پريشان آهي. هن جو فيريٽين واپس اچي ٿو 9 ng/mL, ، هيموگلوبن حد کان ٿورو گهٽ آهي، ۽ پليٽليٽ وڌڻ گهٽجي وڃي ٿو جڏهن لوهه جا ذخيرا بهتر ٿين ٿا. اهو ئي سبب آهي جو گهٽ MCV يا غيرمعمولي RDW سان گڏ وڌيڪ پليٽليٽ ڳڻپ اڪثر اسان کي پهرين لوهه جا ٽيسٽ ڪرائڻ ڏانهن ڌڪي ٿي، نه ته ميرو ڏانهن.
مسلسل ڳڻپ 600,000/µL, کان مٿي، يا ڪا به ڳڻپ جيڪا ڪيترن ئي مهينن تائين بغير ڪنهن واضح سبب جي وڌيل رهي، وڌيڪ سوچيل سمجهيل جائزو گهرجي. جيڪڏهن پليٽليٽ ڳڻپ 1,000,000/µL, تائين پهچي وڃي، ته ڪلينشين وڌيڪ ڌيان سان مائيلوپرو ليفريٽو نيئوپلازم جهڙوڪ ضروري ٿرومبوسائيٿيميا, بابت سوچين ٿا، خاص طور تي جڏهن سر درد، erythromelalgia، ڪلٽ ٿيڻ جي تاريخ، يا splenomegaly هجي. اسان جو پليٽ فارم انهن نمونن کي لاڳاپيل نشانين سان ڳنڍي ٿو ۽ توهان ان کي اسان جي مفت خون جي جاچ ڊيمو.
هلڪي پليٽليٽ غيرمعموليات جا عام غير-ايمرجنسي سبب
پليٽليٽن ۾ هلڪي تبديليون اڪثر عام، غير هنگامي حالتن سبب ٿينديون آهن. عام سبب آهن تازو انفيڪشن، لوهه جي کوٽ، سوزش، شراب جو استعمال، دوائون، حمل، ۽ ليب جو غلطيءَ وارو اثر.

تازو وائرل بيماري پليٽليٽن کي ڪيترن ڏينهن کان ڪيترن هفتن تائين گهٽ ڪري سگهي ٿي، جڏهن ته انفيڪشن مان صحتيابي عارضي طور انهن کي وڌائي سگهي ٿي. شراب هڏن جي ميرو جي پيداوار کي دٻائي سگهي ٿو ۽ ان ۾ مدد ڪري سگهي ٿو گهٽ پليٽليٽ ڳڻپ, ، خاص طور تي جڏهن جگر جا اينزائم به غيرمعمولي هجن. حمل پنهنجو ئي هڪ نمونو شامل ڪري ٿو — حمل سان لاڳاپيل پليٽليٽ گهٽجڻ عام طور تي هلڪو هوندو آهي، اڪثر حمل جي آخر ۾ ظاهر ٿيندو آهي، ۽ عام طور تي مٿي ئي رهندو آهي 100,000/µL.
دوائون ڪيترن ئي ماڻهن جي سوچ کان وڌيڪ اهميت رکن ٿيون. هيپرين سبب ٿي سگهي ٿو هيپرين-سبب پليٽليٽ گهٽجڻ, ، ڪوئنين پليٽليٽن کي گهٽ ڪري سگهي ٿي، ويلپروئيٽ ڳڻپ کي دٻائي سگهي ٿو، ۽ ڪجهه اينٽي بايوٽڪس به ائين ئي ڪري سگهن ٿيون. ٻئي طرف، آٽو اميون بيماري، ريميٽائڊ آرتھرائٽس، سوزشي آنڊن جي بيماري، يا انفيڪشن مان پيدا ٿيندڙ سوزش هڪ وڌيڪ پليٽليٽ ڳڻپ ٺاهي سگهي ٿي، جيڪا بنيادي مسئلو ٺيڪ ٿيڻ سان بهتر ٿي وڃي ٿي.
ليب جو غلطيءَ وارو اثر (artifact) احترام جوڳو آهي، ڇاڪاڻتہ اهو هر هفتي ماڻهن کي ٺڳي ٿو. EDTA تي دارومدار پليٽليٽن جو گڏجڻ (clumping) غلط طور تي گهٽ نتيجو ڏئي سگهي ٿو؛ پردي واري اسمير (peripheral smear) يا سائٽريٽ ٽيوب ۾ ٻيهر ڳڻپ اڪثر هن معما کي حل ڪري ڇڏيندي آهي. جيڪڏهن وسيع پينل به گردن جي بيماري، جگر جي بيماري، يا پروٽين جي غيرمعموليات جو اشارو ڏئي، ته پڙهندڙ اڪثر اسان جي BUN/creatinine تناسب جي رهنمائي, eGFR بابت مضمون، ۽ سيرم پروٽينز جي رهنمائي.
مان قدر ڳوليندا آهن.
جڏهن ڳڻپ هلڪي هجي ۽ مريض ٺيڪ محسوس ڪري 138,000/µL يا 472,000/µL ٻي صورت ۾ صحتمند شخص ۾، اڪثر ڪري پهرين ڏينهن تي سخت جاچ ڪرڻ بدران ٻيهر چيڪ ڪيو ويندو آهي. هي انهن علائقن مان هڪ آهي جتي انگن کان وڌيڪ پسمنظر (context) اهم هوندو آهي.
توهان کي پليٽليٽ ڳڻپ ڪڏهن ٻيهر ڪرائڻي گهرجي؟
ٻيهر جاچ اهم آهي جڏهن پليٽليٽ جو نتيجو ٿورو غير معمولي هجي، غير متوقع هجي، يا توهان جي محسوسات سان مطابقت نه رکي.. اڪثر ڪري ٻيو CBC عارضي شور (temporary noise) کي حقيقي رجحان (real trend) کان الڳ ڪري ڇڏيندو آهي.

علامتن کان سواءِ هلڪي thrombocytopenia يا thrombocytosis ۾، ڪيترائي ڊاڪٽر CBC ٻيهر ڪرائين ٿا 1 کان 4 هفتا, ، تبديلي جي درجي ۽ ممڪن سبب مطابق. جيڪڏهن ممڪن وضاحت تازو انفيڪشن هجي، ته انتظار ڪرڻ 2 کان 6 هفتا مناسب ٿي سگهي ٿو. جيڪڏهن ڳڻپ تيزيءَ سان تبديل ٿي رهي هجي، يا توهان کي نِيلن/نِشانن (bruising)، رت وهڻ، رت ٺهڻ (clotting) جون علامتون، بخار، يا وزن گهٽجڻ هجي، ته ٻيهر چيڪ ڪرڻ جو وقفو تمام گهٽ هوندو آهي.
مان اڪثر مريضن کي ٻڌايان ٿو ته رجحان (trends) تصويرن (snapshots) کان وڌيڪ اهم آهن. هڪ پليٽليٽ ڳڻپ جيڪا 155,000/µL ڇهن مهينا اڳ هئي،, 149,000/µL اڄ آهي، ۽ 152,000/µL ٻيهر چيڪ تي آهي، اها 310,000/µL جي طرف 149,000/µL ٻن هفتن ۾ گهٽجڻ واري ڪهاڻي کان بلڪل مختلف آهي. Kantesti AI هتي خاص طور مددگار آهي، ڇاڪاڻتہ اسان جي رجحان واري تجزئي (trend analysis) مان معلوم ٿئي ٿو ته تبديلي مستحڪم آهي، وڌندڙ آهي، يا ممڪن طور ردِعمل (reactive) آهي.
جلدي ٻيهر چيڪ ڪرڻ جو هڪ ٻيو سبب شڪيل pseudothrombocytopenia به آهي. جيڪڏهن اينالائيزر پليٽليٽ جا ڍڳا (clumps) ٻڌائي، يا ڪنهن اهڙي شخص ۾ ڳڻپ عجيب طرح گهٽ لڳي جنهن جي رت وهڻ جي تاريخ نه هجي، ته smear جو جائزو ۽ ٻيهر نمونو وٺڻ غير ضروري پريشاني کان بچائي سگهي ٿو. توهان CBC PDF يا تصوير اپلوڊ ڪري سگهو ٿا اسان جي پليٽ فارم تي يا پهريان ڪم جي طريقيڪار (workflow) کي ٽيسٽ ڪريو مفت ڊيمو.
ڪهڙا پليٽليٽ نتيجا “ريڊ فليگ” آهن ۽ جن لاءِ فوري طبي مدد (urgent care) گهرجي؟
Urgent care وڌيڪ ممڪن آهي جڏهن پليٽليٽ ڳڻپ تمام گهٽ هجي, انتهائي وڌيڪ هجي, ، يا خطرناڪ علامتن سان گڏ هجي. انگ اهم آهن، پر علامتون وڌيڪ اهم آهن.

پليٽليٽ ڳڻپ هيٺ 20,000/µL هڪ ڳاڙهو جهنڊو آهي، خاص طور تي مسوڙن مان رت اچڻ، نڪ مان رت اچڻ، پيشاب ۾ رت، ڪارا پاخانا، گهڻي حيض واري خونريزي، يا سڄي جسم ۾ پکڙيل petechiae سان. ڳڻپ هيٺ 10,000/µL خاص طور تي پاڻمرادو خونريزي لاءِ ڳڻتي جوڳي آهي، جيتوڻيڪ زخم نه به لڳو هجي. اهي مريض عام طور تي ساڳئي ڏينهن طبي جائزي جي ضرورت رکن ٿا.
تمام گهڻيون ڳڻپون به تڪڙي ٿي سگهن ٿيون، جيتوڻيڪ نمونو گهٽ سڌو هوندو آهي. پليٽليٽ ڳڻپ مٿي 1,000,000/µL ڪلٽ ٿيڻ ۽ خونريزي ٻنهي سان لاڳاپيل ٿي سگهي ٿي، ڇاڪاڻ ته انتهائي سطح تي acquired von Willebrand dysfunction پيدا ٿي سگهي ٿي. جيڪڏهن نتيجو سينه جو سور، هڪ پاسي ڪمزوري، شديد سر درد، نظر ۾ تبديلي، يا ساهه کڻڻ ۾ تڪليف سان گڏ هجي، ته آن لائن وضاحت جو انتظار نه ڪريو.
اسان گهٽ پليٽليٽس جو ڳڻتي ان ڪري ڪندا آهيون جڏهن اهي انيميا، گردن جي تڪليف، يا اعصابي علامتن سان گڏ هجن، ڇاڪاڻ ته گڏجي اهي thrombotic microangiopathy جهڙي حالت جو اشارو ڏئي سگهن ٿا جهڙوڪ TTP, ، جڏهن ته اڪيلو هلڪو گهٽ ڳڻپ اڪثر گهڻو گهٽ ڊرامائي هوندو آهي. ۽ جيڪڏهن بخار، اڇن رت جي سيلن ۾ غيرمعمولي تبديليون، ۽ نِيل/نِشانيون گڏ ظاهر ٿين، ته hematology جي راءِ تڪڙي ٿي وڃي ٿي. هي اهو ئي هنڌ آهي جتي اسان جو symptoms decoder ۽ medical validation page پڙهندڙن کي سمجهڻ ۾ مدد ڏيندو آهي ته اسان جي ڪلينڪل منطق ڪيئن ٺهيل آهي.
CBC جي باقي حصن سان گڏ پليٽليٽ ڳڻپ کي ڪيئن سمجهجي
پليٽليٽ ڳڻپ وڌيڪ ڪارآمد ٿي وڃي ٿي جڏهن ان کي گڏ پڙهجي هيموگلوبن، اڇا رت جا سيل، MCV، RDW، ۽ MPV سان. نمونا اڪثر هر ڀيري اڪيلو قدر کان وڌيڪ اهم هوندا آهن.

سان گڏ ڪيو وڃي. گهٽ پليٽليٽس ۽ گهٽ هيموگلوبن گڏجي رت جي نقصان، بون ميرو جي بيمارين، hemolysis، دائمي جگر جي بيماري، يا غذائي کوٽ ڏانهن اشارو ڪري سگهن ٿا—جيڪو پينل جي باقي حصي تي دارومدار رکي ٿو. وڌيڪ پليٽليٽس ۽ گهٽ MCV يا وڌيڪ RDW اڪثر لوهه جي کوٽ ڏانهن اشارو ڪندا آهن. ان ڪري ڊاڪٽر اڪثر پليٽليٽ بابت سوالن کي ferritin، transferrin saturation، ۽ red cell indices سان ڳنڍيندا آهن.
اڇن رت جي سيلن ۾ تبديليون هڪ ٻي پرت شامل ڪن ٿيون. thrombocytopenia سان گڏ leukopenia وائرل دٻاءُ، دوائن، يا بون ميرو جي بيماري سان ٿي سگهي ٿي؛ thrombocytosis سان گڏ neutrophilia اڪثر سوزش يا انفيڪشن سان ٺهڪي اچي ٿي. غيرمعمولي smear وري تصوير بدلائي سگهي ٿو—ڪجهه حالتن ۾ giant platelets وڌيل turnover جو اشارو ڏين ٿا، جڏهن ته blasts يا dysplastic cells بلڪل ٻي جاءِ ڏانهن اشارو ڪن ٿا.
Kantesti AI هن قسم جي نموني جي سڃاڻپ لاءِ ٺهيل آهي. اسان جو neural network CBC جي نشانين کي chemistry، سوزشي، ۽ غذائي ڊيٽا سان گڏ لڳ ڀڳ هڪ منٽ ۾ پڙهي ٿو، جيڪو خاص طور تي فائديمند آهي جڏهن استعمال ڪندڙ مقابلي لاءِ اڳوڻا رپورٽون اپلوڊ ڪن. جيڪڏهن توهان چاهيو ٿا ته هن طريقي جي پويان ڪلينڪل فريم ورڪ ڪيئن آهي، ته اسان جو خون جي جاچ جو نتيجو ڪيئن پڙهجي ۽ medical advisory board page ٻڌائيندو ته اسان طبي جائزي کي ڪيئن ترتيب ڏيون ٿا.
MPV بابت ڇا؟
اوسط پليٽليٽ حجم (MPV) MPV پليٽليٽ جي اوسط سائيز جو اندازو لڳائي ٿو. هڪ وڌيڪ MPV ڪجهه حالتن ۾ بون ميرو جي وڌيل turnover جو اشارو ڏئي سگهي ٿو، پر MPV مختلف analyzers ۾ تمام گهڻو بدلجندڙ هوندو آهي، تنهنڪري صرف MPV جي بنياد تي سبب جي تشخيص نٿي ڪري سگهجي؛ پليٽليٽ ڳڻپ ۽ smear وڌيڪ قابلِ اعتماد رهندا آهن.
ڊاڪٽر گهٽ پليٽليٽس جي سببن بابت ڪيئن سوچين ٿا
ڊاڪٽر عام طور تي ترتيب ڏين ٿا گهٽ پليٽليٽ ڳڻپ ٽن حصن ۾ ورهايو: پيداوار ۾ گهٽتائي، تباهي ۾ واڌ، يا تِلي (spleen) ۾ بندش. اهو فريم ورڪ ڪم کي عملي نموني سان هلائِي ٿو.

پيداوار ۾ گهٽتائي تڏهن ٿيندي آهي جڏهن هڏن جو گودو (marrow) ڪافي پليٽليٽس نه ٺاهي رهيو هجي. عام سببن ۾ شراب سان لاڳاپيل هڏن جي گودي جي دٻاءُ، ڪيموٿيراپي، وٽامن بي 12 يا فوليٽ جي کمي، وائرل انفيڪشنون، اپلاسٽڪ انيميا، ۽ ڪجهه هڏن جي گودي جون بيماريون شامل آهن. جڏهن ڪيترن ئي رت جي سيلن جون قطارون گڏجي گهٽ هجن، تڏهن هڏن جي گودي جي پيداوار جا مسئلا فهرست ۾ وڌيڪ مٿانهون ٿي ويندا آهن.
تباهي ۾ واڌ ۾ مدافعتي سبب شامل آهن جهڙوڪ ITP، دوائن جا ردعمل، انفيڪشنون، ۽ TTP يا DIC جهڙيون بيماريون. هتي رفتار (pace) اهم آهي. ڏينهن اندر پليٽليٽس ۾ اوچتو گهٽتائي عام طور تي ان کان مختلف نموني سمجهي ويندي آهي جيڪا سالن کان ساڳي رهيل هلڪي ۽ مستحڪم ڳڻپ هجي.
بندش (Sequestration) جو مطلب آهي ته پليٽليٽس رت جي وهڪري مان واقعي غائب ٿيڻ بدران هڪ وڌيل تِلي ۾ روڪيا پيا وڃن. دائمي جگر جي بيماري ۽ پورٽل هائپر ٽينشن ان جا عام مثال آهن. جيڪڏهن جگر جا اينزائم، البومين، يا ڪوئگوليشن جا نشان به خراب هجن ته پزل جا ٽڪرا جلدي پاڻ ۾ ٺهڪڻ لڳن ٿا.
ڊاڪٽر وڌيڪ پليٽليٽس جي سببن بابت ڪيئن سوچين ٿا
ڊاڪٽر پهرين اهو فيصلو ڪن ٿا ته ڇا وڌيڪ پليٽليٽ ڳڻپ آهي reactive يا clonal. Reactive thrombocytosis گهڻو وڌيڪ عام آهي، خاص طور تي جڏهن ڳڻپ رڳو هلڪي حد تائين وڌيل هجي.

Reactive سببن ۾ انفيڪشن، سوزش، تازو سرجري، ٽشو جي زخمي ٿيڻ، رت جو نقصان، لوهه جي گهٽتائي، ڪينسر، ۽ thrombocytopenia مان صحتيابي شامل آهن. انهن حالتن ۾ پليٽليٽس جا انگ اڪثر ڪري ٽرگر ختم ٿيڻ بعد نارمل ٿي ويندا آهن. وڌيڪ CRP يا ESR، گهٽ ferritin، يا تازو طبي واقعو اڪثر ڪري ڪهاڻي ٻڌائي ڇڏيندو آهي ان کان اڳ جو جينيٽڪ جاچ تي غور به ڪيو وڃي.
Clonal thrombocytosis گهٽ عام آهي پر ڪلينڪي طور اهم آهي. Essential thrombocythemia, ، polycythemia vera، ۽ ٻيون myeloproliferative neoplasms شايد اهڙين ميوٽيشنز شامل ڪن ٿيون جهڙوڪ JAK2, CALR, ، يا MPL. مسلسل پليٽليٽ ڳڻپون 450,000/µL کان مٿي 3 مهينن, کان وڌيڪ.
هي انهن علائقن مان هڪ آهي جتي ڪلينشين هن ڳالهه تي اختلاف ڪن ٿا ته معمولي وڌوتري (modest elevations) جي جاچ ڪيتري شدت سان ڪجي. ڪجهه ماڻهو اڳ ئي ميوٽيشن ٽيسٽ ڪرڻ کي ترجيح ڏين ٿا جيڪڏهن ڳڻپ 600,000/µL بغير وضاحت جي؛ ٻيا طريقا پهريان وڌيڪ زور ڏين ٿا بار بار مڪمل خون جو شمارو (CBC) ۽ لوهه/سوزش جي جاچ تي. روزمره جي ٻاهرين مريضن واري طب ۾، ٻيو طريقو اڪثر وڌيڪ سمجھدار هوندو آهي.
ڇا عام پليٽليٽ حدون حمل، عورتن، يا وڏي عمر وارن ماڻهن ۾ مختلف ٿين ٿيون؟
عام طور تي پليٽليٽس جو عام حد ويجهو ئي رهي ٿو 150,000-450,000/µL, ، پر حمل ۽ عمر تشريح کي ڦيرائي سگهن ٿا. حمل جي آخر ۾ خاص طور تي ٿورو گهٽ پليٽليٽس ڳڻپ عام هوندي آهي.

حمل سان لاڳاپيل thrombocytopenia اڪثر هلڪي هوندي آهي ۽ عام طور تي مٿي رهي ٿي 100,000/µL. اهو گهڻو ڪري hemodilution، پليٽليٽس جي استعمال ۾ واڌ، ۽ جسماني تبديليون ظاهر ڪرڻ لاءِ سوچيو ويندو آهي، نه ته اڪثر صورتن ۾ بيماري لاءِ. ڳڻپ هيٺ 100,000/µL, ، وڌندڙ بلڊ پريشر، proteinuria، يا غير معمولي جگر جي ڪم جاچون مختلف ڳالهه ڏانهن اشارو ڪن ٿيون ۽ preeclampsia يا HELLP syndrome ڏانهن وٺي سگهن ٿيون.
جن عورتن ۾ گهڻي حيض واري خونريزي ٿيندي آهي، انهن ۾ لوهه جي کوٽ ٿيڻ جو امڪان به وڌيڪ هوندو آهي، جيڪا پليٽليٽس کي هيٺ ڪرڻ بدران مٿي ڌڪي سگهي ٿي. اهو ماڻهن کي حيران ڪري ٿو. جيڪڏهن CBC ۾ پليٽليٽس وڌيڪ هجن ۽ microcytosis يا ٿڪاوٽ هجي، ته لوهه جي نقصان کي شروعاتي طور تي ذهن ۾ رکڻ گهرجي، ۽ اسان جو عورتن جي صحت بابت گائيڊ اڪثر مفيد پس منظر فراهم ڪري ٿو.
وڏي عمر وارن ماڻهن ۾ ٿوري وڌيڪ حياتياتي تبديلي ٿي سگهي ٿي، ۽ دوائن جي فهرست به اڪثر ڊگهي هوندي آهي. Aspirin، clopidogrel، anticoagulants، proton pump inhibitors، antiepileptics، ۽ oncology جون دوائون سڀ تصوير کي پيچيده ڪن ٿيون. 80 سالن جي عمر ۾ ڪيترين ئي دوائن تي موجود شخص جي borderline پليٽليٽ ڳڻپ کي هڪ صحتمند 25 سالن جي عمر واري شخص جي ساڳي ڳڻپ کان مختلف نظر سان ڏسڻ گهرجي.
Kantesti AI حوالي (context) ۾ پليٽليٽ ڳڻپ جا نتيجا ڪيئن سمجهي ٿو
ڪينٽيسٽي اي آءِ پليٽليٽ ڳڻپ کي تشريح ڪري ٿو CBC کي گڏ ڪري chemistry، لوهه جي حالت، سوزش جا سگنل، علامتون، ۽ اڳين رجحانن سان. اهو ئي طريقو آهي جنهن سان ڪلينشين حقيقي عمل ۾ سوچين ٿا.

اسان جو پليٽفارم رت جي جاچ جا PDF ۽ تصويرون قبول ڪري ٿو، پليٽليٽ ڳڻپ ڪڍي ٿو، يونٽن کي معياري بڻائي ٿو، ۽ ان قدر کي عمر ۽ ليب کي سمجهندڙ حوالاتي منطق سان ڀيٽي ٿو. پوءِ اهو پاسي کان به ڏسي ٿو: hemoglobin، MCV، RDW، ferritin، CRP، creatinine، جگر جا اينزائم، ۽ علامتن جا انپٽس سڀ تشريح کي ٺاهڻ ۾ مدد ڪن ٿا. ٿورو وڌيڪ پليٽليٽ ڳڻپ سان گهٽ ferritin، بلڪل مختلف پڙهجي ٿي ان ئي پليٽليٽ ڳڻپ کان جنهن ۾ splenomegaly ۽ بار بار thrombosis هجي.
اسان Kantesti AI اهڙي سوال جو جواب ڏيڻ لاءِ ٺاهيو آهي جيڪو مريض اصل ۾ پڇن ٿا: 'ڇا اهو ممڪن آهي عارضي هجي، ۽ اڳتي مون کي ڇا چيڪ ڪرڻ گهرجي؟' ڪيترن ئي صورتن ۾ بهتر ايندڙ قدم ڪا ڊرامائي ڳالهه نه هوندي آهي — اهو بار بار CBC، iron studies، smear جو جائزو، يا دوائن جو جائزو هوندو آهي. اسان جو اسان جي باري ۾ صفحو ۽ رابطي جو صفحو بيان ڪن ٿا ته استعمال ڪندڙ، ڪلينشين، ۽ صحت جا ڀائيوار سڄي دنيا ۾ اها سروس ڪيئن استعمال ڪن ٿا.
جيڪڏهن توهان وٽ اڳ ۾ ئي CBC موجود آهي، ته مڪمل تشريح ڏسڻ جو تيز ترين طريقو اهو آهي ته ان کي ڪينٽيسٽي اي آءِ تي اپلوڊ ڪريو يا مفت رت جي جاچ جو ڊيمو. آزمائي ڏسو. مقصد هڪ منٽ کان به گهٽ وقت ۾ وضاحت آهي، نه ته عام تسلي.
خلاصو: ڪڏهن پليٽليٽ جو نتيجو ممڪن طور بي ضرر (benign) هوندو آهي ۽ ڪڏهن نه
اڪثر هلڪي پليٽليٽ ڳڻپ جون غيرمعموليون اهي ايمرجنسيون نه آهن. مسلسل تبديليون، سخت حد کان ٻاهر جا نتيجا، يا ڪنهن به قسم جي رت وهڻ يا ڪلٽ ٿيڻ جون علامتون وڌيڪ تيزيءَ سان ڌيان گهرجن.

پليٽليٽس جو شمار 135,000/µL وائرل بيماري کان پوءِ يا 480,000/µL لوهه جي کوٽ دوران اڪثر نگراني ۽ ٻيهر ٽيسٽ ڪئي ويندي آهي، فوري علاج بدران. پليٽليٽ جو شمار 18,000/µL نڪ مان رت وهڻ سان، يا 1,050,000/µL عصبي (نيورولوجيڪل) علامتن سان، مڪمل طور تي ٻي درجي ۾ اچي ٿو. حالتن جو مطلب انٽرنيٽ جي قاعدن کان وڌيڪ اهم آهي.
جڏهن مان پليٽليٽ جا نتيجا ڏسان ٿو، ته مان نمونو، رفتار، ۽ ساٿي (ٻيا) غير معمولي نشان ڳولان ٿو جيڪي پليٽليٽ جي ڳڻپ سان گڏ سفر ڪن ٿا. ڇا تعداد مستحڪم آهي؟ ڇا مريض کي رت وهندو آهي؟ ڇا گردن جا ٽيسٽ تبديل ٿي رهيا آهن؟ ڇا لوهه يا سوزش جا اشارا موجود آهن؟ اسان AI خون جي جاچ تجزيو رپورٽ ڏيکاري ٿي ته رجحان (trend) جو تجزيو ڪيتري ڀيري تشريح تبديل ڪري ٿو.
پوءِ اهو سڀ توهان لاءِ ڇا معنيٰ رکي ٿو؟ جيڪڏهن توهان جي پليٽليٽ ڳڻپ رڳو ٿوري گهڻي يا ٿوري گهٽ آهي ۽ توهان ٺيڪ محسوس ڪري رهيا آهيو، ته اڪثر صحيح ايندڙ قدم ٻيهر ٽيسٽ ۽ حالتن (context) کي ڏسڻ هوندو آهي. جيڪڏهن علامتون اهم آهن يا تعداد انتهائي آهي، ته فوري طور طبي مدد وٺو ۽ Kantesti AI کي اجازت ڏيو ته توهان جي ليب جي تصوير کي منظم ڪرڻ ۾ مدد ڪري جڏهن توهان اهو ڪندا آهيو.
وچان وچان سوال ڪرڻ
بالغن لاءِ پليٽليٽس جو عام شمارو ڪيترو هوندو آهي؟
اڪثر بالغن لاءِ عام پليٽليٽ ڳڻپ 150,000 کان 450,000 في مائڪرو ليٽر, ، جيڪا ڪيترائي ليب ائين لکن ٿا 150-450 x10^9/L. ڪجهه ليبارٽريون پنهنجي اينالائيزر ۽ مقامي آبادي جي ڊيٽا جي بنياد تي ٿورو مختلف حوالا قدر (reference ranges) استعمال ڪن ٿيون. حد کان ٿورو ٻاهر قدر هجڻ خود بخود بيماري جو مطلب نٿو ٿئي، خاص طور تي جڏهن نتيجو مستحڪم هجي ۽ CBC جو باقي حصو عام هجي. ڊاڪٽر عام طور تي ان نمبر جي تشريح علامتن، اڳين رجحانن، ۽ ٻين رت جي ڳڻپ وارن نشانن سان گڏ ڪن ٿا.
پليٽليٽس جو شمار ڪيترو گهٽ ٿيڻ تي اهو خطرناڪ سمجهيو ويندو آهي؟
رت وهڻ جو خطرو عام طور تي وڌيڪ ڳڻتي جوڳو ٿيندو آهي جڏهن پليٽليٽ ڳڻپ 50,000/µL, کان گهٽ ٿي وڃي، خاص طور تي سرجري کان اڳ، زخم کان پوءِ، يا فعال رت وهڻ سان. پليٽليٽ ڳڻپ 20,000/µL کان گهٽ ٿي سگهي ٿي ته پاڻمرادو چمڙي يا ميوڪوسا (mucosal) مان رت وهڻ ٿئي، ۽ 10,000/µL کان گهٽ عام طور تي طبي هنگامي حالت طور علاج ڪئي ويندي آهي. خطرو پڻ دوائن، جگر جي بيماري، انفيڪشن، ۽ ڇا انيميا يا ڪلٽ ٿيڻ جون غيرمعموليون موجود آهن، ان تي به دارومدار رکي ٿو. ٿوري گهٽ ڳڻپ جهڙو 120,000-149,000/µL اڪثر ايمرجنسي طور علاج ڪرڻ بدران نگراني ۽ ٻيهر ٽيسٽ ڪئي ويندي آهي.
ڪهڙيون شيون ٿوري وڌيل پليٽليٽ ڳڻپ جو سبب بڻجن ٿيون؟
ٿوري گهڻي پليٽليٽ ڳڻپ، عام طور تي 451,000 کان 600,000/µL تائين, اڪثر ڪري هڏن جي ميرو جي ڪينسر بدران ڪنهن ردِعمل واري (reactive) عمل سبب ٿيندو آهي. عام سببن ۾ لوهه جي کوٽ، تازو انفيڪشن، سوزش، سرجري، رت جو نقصان، بيماري کان پوءِ صحتيابي، ۽ ڪڏهن ڪڏهن ڪينسر سان لاڳاپيل سوزش شامل آهن. جيڪڏهن فيريٽين گهٽ هجي يا CRP وڌيل هجي، ته پليٽليٽ جو نتيجو اڪثر وڌيڪ معنيٰ خيز لڳندو آهي. مسلسل اڻڄاتل thrombocytosis، خاص طور تي 600,000/µL کان مٿي يا 3 مهينن, کان وڌيڪ عرصو رهي، عام طور تي وڌيڪ جاچ جي ضرورت هوندي آهي.
ڇا پاڻي جي کوٽ (ڊيهائيڊريشن) پليٽليٽس جي ڳڻپ تي اثر انداز ٿي سگهي ٿي؟
پاڻي جي کوٽ رت جي جزن کي ٿورو وڌيڪ ڳنڀير ڪري سگهي ٿي ۽ ڪجهه CBC جا قدر وڌيڪ نظر اچڻ لڳن ٿا، جن ۾ چونڊيل حالتن ۾ پليٽليٽ ڳڻپ به شامل آهي. عام طور تي اها وڏي پليٽليٽ جي غيرمعمولي حالت جي اڪيلي وضاحت نه هوندي آهي، پر اها حدن جي ويجهو (borderline) وڌڻ ۾ مددگار ٿي سگهي ٿي. جڏهن توهان چڱيءَ طرح پاڻي پيئيل هجو ۽ هاڻي اوچتو بيمار نه هجو ته ٽيسٽ ٻيهر ڪرائڻ سان اهو واضح ڪرڻ ۾ مدد ملي سگهي ٿي ته نتيجو جسماني حالت (physiology) کي ظاهر ڪري ٿو يا واقعي رت جي بيماريءَ جو نمونو آهي. اهو سڀ کان وڌيڪ اهم آهي جڏهن شروعاتي نتيجو صرف ٿورو حد کان مٿي هجي.
پليٽليٽس جي ڳڻپ کي ٻيهر ڇو ڪرڻ جي ضرورت پوندي؟
پليٽليٽ ڳڻپ اڪثر ورجائي ويندي آهي جڏهن نتيجو صرف ٿورو غيرمعمولي هجي، غير متوقع هجي، يا علامتن سان ٺهڪندڙ نه هجي. ورجائي جاچ انفيڪشن، سوزش، رت جي نقصان، حمل، يا دوائن جي اثرن سبب عارضي تبديلين کي سڃاڻڻ ۾ مدد ڪري ٿي، ۽ اها ليبارٽري جي غلطي جهڙوڪ پليٽليٽن جو گڏجڻ (clumping) به پڪڙي ٿي. ڪيترائي ڊاڪٽر ٿورو غيرمعمولي نتيجو 1 کان 4 هفتا, ۾ ورجائيندا آهن، جيتوڻيڪ وقفو علامتن ۽ شدت سان بدلجي سگهي ٿو. رجحان (trending) اڪثر هڪ اڪيلو نمبر کان وڌيڪ معلوماتي هوندو آهي.
ڇا لوهه جي کوٽ سبب پليٽليٽس وڌي سگهن ٿا؟
ها. لوهه جي کوٽ reactive thrombocytosis جو هڪ مشهور سبب آهي, ، ۽ پليٽليٽ ڳڻپ 450,000/µL کان به مٿي ٿي سگهي ٿي، جيتوڻيڪ انيميا (خون جي گهٽتائي) ٿورو هجي. هي نمونو خاص طور تي انهن ماڻهن ۾ عام آهي جن کي گهڻي حيض واري خونريزي هجي، ٻار ڄمڻ کان پوءِ رت جو نقصان هجي، يا دائمي معدي-آنت جي رستي مان رت جو نقصان هجي. جڏهن لوهه جي کوٽ جو علاج ڪيو وڃي ۽ فيريٽين بهتر ٿئي، ته پليٽليٽ ڳڻپ اڪثر ٻيهر عام قدرن ڏانهن موٽي اچي ٿي. انهيءَ ڪري وڌيڪ پليٽليٽس سان گڏ گهٽ MCV يا وڌيڪ RDW عام طور تي لوهه جي جاچ (iron studies) ڏانهن ڌيان ڇڪائين ٿا.
غيرمعمولي پليٽليٽس سان ڪهڙا علامتون فوري طبي مدد لاءِ خبردار ڪن ٿيون؟
هنگامي طبي مدد مناسب آهي جيڪڏهن غيرمعمولي پليٽليٽ ڳڻپ سان گڏ مسلسل نڪ مان رت اچڻ، مسڙن مان رت اچڻ، ڪارا پاخانا، پيشاب ۾ رت، شديد نِيل (bruising)، پکڙيل petechiae، سينه جو سور، ساهه کڻڻ ۾ تڪليف، شديد سر درد، نظر ۾ تبديلي، يا هڪ پاسي ڪمزوري. اهي علامتون فعال خونريزي، رت ڄمڻ (clotting)، يا ڪنهن اهڙي بنيادي بيماري ڏانهن اشارو ڪري سگهن ٿيون جنهن جي ساڳئي ڏينهن جائزي جي ضرورت هجي. ڳڻپ 20,000/µL کان گهٽ ۽ ڳڻپ 1,000,000/µL کان مٿي خاص احتياط جي گهرج رکن ٿيون، خاص طور تي جڏهن علامتون موجود هجن. تڪڙ وڌيڪ وڌي وڃي ٿي جيڪڏهن ساڳئي وقت انيميا، گردن جي تڪليف (kidney injury)، بخار، يا عصبي نظام ۾ تبديليون ظاهر ٿين.
اڄ ئي AI-طاقتور خون جي جاچ جو تجزيو حاصل ڪريو
دنيا ڀر ۾ 2 ملين کان وڌيڪ استعمال ڪندڙن ۾ شامل ٿيو جيڪي فوري ۽ درست ليب ٽيسٽ تجزيو لاءِ Kantesti تي ڀروسو ڪن ٿا. پنهنجا خون جي جاچ جا نتيجا اپلوڊ ڪريو ۽ سيڪنڊن ۾ 15,000+ بائيو مارڪرز جي جامع تشريح حاصل ڪريو.
📚 حوالا ڏنل تحقيقي اشاعتون
Klein, T., Mitchell, S., & Weber, H. (2026). BUN/ڪريٽينائن تناسب جي وضاحت: گردئن جي فنڪشن ٽيسٽ گائيڊ. Kantesti AI ميڊيڪل ريسرچ.
Klein, T., Mitchell, S., & Weber, H. (2026). پيشاب جي جاچ ۾ Urobilinogen: مڪمل پيشاب جو تجزياتي گائيڊ 2026. Kantesti AI ميڊيڪل ريسرچ.
⚕️ طبي دستبرداري
هي آرٽيڪل صرف تعليمي مقصدن لاءِ آهي ۽ طبي مشورو نٿو بڻجي. تشخيص ۽ علاج جي فيصلن لاءِ هميشه ڪنهن قابل صحت فراهم ڪندڙ سان صلاح ڪريو.
E-E-A-T اعتماد جا سگنل
تجربو
ڊاڪٽر جي نگرانيءَ هيٺ ليبارٽري نتيجن جي تشريح واري عمل جو جائزو.
ماهر
ليبارٽري دوائن جو ڌيان ان ڳالهه تي ته بايو مارڪرز ڪلينڪل حوالي سان ڪيئن رويو ڏيکارين ٿا.
اختيار
ڊاڪٽر ٿامس ڪلين لکيو، ۽ ڊاڪٽر ساره مچل ۽ پروف. ڊاڪٽر هانس ويبر طرفان جائزو ورتل.
اعتبار
ثبوتن تي ٻڌل تشريح، جنهن سان خبرداري گهٽائڻ لاءِ واضح پيرويءَ جا رستا موجود هجن.