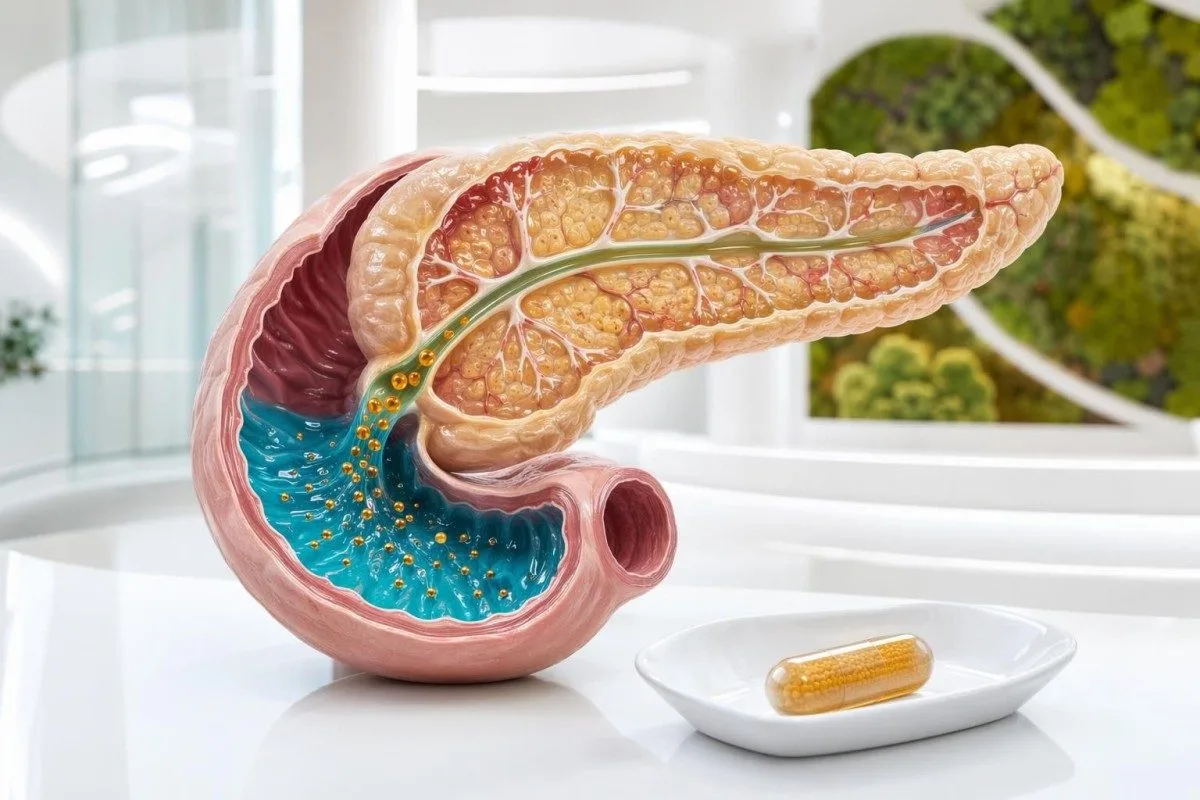
ບັນດາເອນໄຊບໍ່ແມ່ນຢາຮັກສາໄດ້ທຸກຢ່າງສຳລັບອາການທ້ອງອືດ. ຄຳຖາມທີ່ມີປະໂຫຍດຄືວ່າ ອາການຂອງທ່ານ ແລະຜົນກວດ ຊີ້ໄປທາງການຍ່ອຍອາຫານບໍ່ດີ (maldigestion), ການດູດຊຶມບໍ່ດີ (malabsorption), ບັນຫານ້ຳບີນ, ໂລກ celiac, ຫຼືອັນອື່ນໂດຍສິ້ນເຊີງ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- Fecal elastase ສູງກວ່າ 200 µg/g ໂດຍທົ່ວໄປແມ່ນປົກກະຕິ; 100-200 µg/g ແມ່ນຂອບເຂດ ແລະຕ່ຳກວ່າ 100 µg/g ຊີ້ແນະວ່າມີການຂາດເອນໄຊຂອງຕັບອ່ອນ (pancreatic enzyme insufficiency) ຢ່າງແຮງ.
- ອາຈົມມັນລອຍ ບວກກັບການຫຼຸດນ້ຳໜັກໂດຍບໍ່ໄດ້ຕັ້ງໃຈ ທີ່ເກີນ 5% ໃນ 6-12 ເດືອນ ໜ້າກັງວົນຫຼາຍກວ່າທ້ອງອືດຢ່າງດຽວ.
- ວິຕາມິນທີ່ລະລາຍໃນໄຂມັນ A, D, E, ແລະ K ສາມາດຕ່ຳໄດ້ ເມື່ອການຍ່ອຍໄຂມັນລົ້ມເຫຼວ; 25-OH vitamin D ຕ່ຳກວ່າ 20 ng/mL ແມ່ນການຂາດໃນຄຳແນະນຳຫຼາຍສະບັບ.
- Pancreatic lipase ສູງກວ່າຂອບເທິງຂອງຫ້ອງທົດລອງ 3 ເທົ່າ ຊີ້ໄປຫາການບາດເຈັບຂອງຕັບອ່ອນແບບຉຸດທັນທີ (acute pancreatic injury) ແຕ່ lipase ປົກກະຕິ ບໍ່ໄດ້ຕັດອອກການຂາດເອນໄຊຂອງຕັບອ່ອນແບບຊຳເຮື້ອ (chronic exocrine insufficiency).
- ຂາດແຮ່ທາດເຫຼັກ (Iron deficiency) ຖ້າ ferritin ຕ່ຳກວ່າ 30 ng/mL, B12 ຕ່ຳ, ຫຼື RDW ສູງ ອາດຊີ້ໄປຫາການດູດຊຶມບໍ່ດີ ຫຼາຍກວ່າການຂາດເອນໄຊຢ່າງງ່າຍໆ.
- ອາຫານເສີມທາດເອນໄຊຍ່ອຍອາຫານ ມັກບໍ່ຈຳເປັນ ເມື່ອນ້ຳໜັກ, ອັນບູມິນ, ການກວດເລືອດຄົບຖ້ວນ, ລະດັບວິຕາມິນ, ແລະ ຮູບແບບອາຈົມ ມີຄວາມຄົງທີ່.
- ຢາເອນໄຊຍ່ອຍຕັບອ່ອນທີ່ໄດ້ຮັບໃບສັ່ງ ກຳນົດຂະໜາດເປັນໜ່ວຍລິພາສ (lipase units) ໂດຍມັກ 25,000-50,000 ໜ່ວຍຕໍ່ຄາບອາຫານ, ໃນຂະນະທີ່ສ່ວນປະສົມທີ່ຊື້ໄດ້ທົ່ວໄປມີຄວາມແຕກຕ່າງຫຼາຍ.
- ໂປຣໄບໂອຕິກສຳລັບສຸຂະພາບລຳໄສ້ ແລະ a ອາຫານເສີມພຣີໂອບາຍອອດ (prebiotics) ອາດຊ່ວຍອາການບາງຢ່າງທີ່ເຂົ້າກັບຮູບແບບ IBS, ແຕ່ບໍ່ໄດ້ທົດແທນເອນໄຊຍ່ອຍຕັບອ່ອນ ເມື່ອ elastase ໃນອາຈົມຕ່ຳ.
- ຄຳແນະນຳການໃຫ້ອາຫານເສີມ ອີງຕາມການກວດເລືອດ ຄວນລວມອາການ, ແນວໂນ້ມ, ປະຫວັດການໃຊ້ຢາ, ແລະ ການກວດອາຈົມ ແທນທີ່ຈະໃຊ້ຕົວຊີ້ບອກທີ່ຖືກໝາຍອັນດຽວ.
ເມື່ອອາຫານເສີມເອນໄຊສຳລັບການຍ່ອຍອາຫານ ເປັນທາງເລືອກທີ່ເໝາະສົມແທ້
A ອາຫານເສີມເອນໄຊຍ່ອຍອາຫານ ເຫັນວ່າເໝາະສົມ ເມື່ອອາຈົມມັນເງົາ, ນ້ຳໜັກຫຼຸດລົງທີ່ບໍ່ຮູ້ສາເຫດ, ຫຼື ຖ່າຍເປັນທີ່ຍືນຍົງ ສອດກັບຂໍ້ມູນຈາກຫ້ອງທົດລອງ ເຊັ່ນ elastase ໃນອາຈົມຕ່ຳ, ວິຕາມິນທີ່ລະລາຍໃນໄຂມັນຕ່ຳ, ອັນບູມິນຫຼຸດລົງ, ຫຼື ຮູບແບບຂອງໂລຫິດ (anemia). ອາການທ້ອງອືດຢ່າງດຽວ ບໍ່ຄ່ອຍພິສູດຄວາມຈຳເປັນຂອງເອນໄຊ. ນັບແຕ່ວັນທີ 3 ພຶດສະພາ 2026, ຂ້ອຍຈະບໍ່ເລີ່ມໃຊ້ເອນໄຊລະຍະຍາວ ໂດຍບໍ່ກວດກ່ອນວ່າ ແນວໂນ້ມນັ້ນເຂົ້າກັບສາເຫດຈາກຕັບອ່ອນ, ນ້ຳເສັ້ນໄສ້, ນ້ຳບີ (bile), ຫຼື ສາເຫດດ້ານອາຫານ.

ໃນຂັ້ນຕອນການທົບທວນທາງຄລີນິກຂອງພວກເຮົາ ທີ່ Kantesti AI, ສັນຍານທີ່ເຮັດໃຫ້ຂ້ອຍປ່ຽນຄວາມຄິດ ບໍ່ແມ່ນອາການດຽວ; ມັນແມ່ນກຸ່ມຂອງອາການ. ຄົນທີ່ຖ່າຍອາຈົມມັນເງົາ 3 ຄັ້ງຕໍ່ມື້, ນ້ຳໜັກຫຼຸດ 6 ກິໂລກຣາມ, ວິຕາມິນດີ 14 ng/mL, ແລະ elastase ໃນອາຈົມ 78 µg/g ຢູ່ໃນກຸ່ມທີ່ຕ່າງຈາກຄົນທີ່ມີອາກາດໃນຕອນແລງຫຼັງກິນເລນ (lentils).
ຂ້ອຍເຫັນຮູບແບບນີ້ບໍ່ຄ່ອຍຫຼັງຈາກຄົນເຈັບຊື້ຊຸດເອນໄຊປະສົມກວ້າງໆ ເພາະການໂພສທາງສັງຄົມສັນຍາວ່າຈະມີກ້າມທ້ອງແບນຂຶ້ນໃນ 7 ມື້. ຂັ້ນຕອນທີ່ດີກວ່າຄືການທົບທວນຢ່າງເປັນລະບົບຂອງຕົວຊີ້ວັດທີ່ກ່ຽວກັບລຳໄສ້, ແລະຄູ່ມືຂອງພວກເຮົາ ການກວດເລືອດເພື່ອສຸຂະພາບລຳໄສ້ ອະທິບາຍວ່າ ເປັນຫຍັງການກວດເລືອດຈຶ່ງສາມາດຊີ້ໄປຫາການດູດຊຶມບໍ່ດີ (malabsorption) ໄດ້ ແຕ່ບໍ່ສາມາດວິນິດໄສໄດ້ຢ່າງຄົບຖ້ວນ.
ຄູ່ມືຄຳແນະນຳພະຍາດຕັບອ່ອນຊຳເຮື້ອ (chronic pancreatitis) ຂອງ HaPanEU ສະໜັບສະໜູນການທົດແທນເອນໄຊຕັບອ່ອນ ເມື່ອພະຍາດຕັບອ່ອນເຮັດໃຫ້ຍ່ອຍອາຫານບໍ່ດີ (maldigestion), ໂດຍສະເພາະເມື່ອມີການຫຼຸດນ້ຳໜັກ ຫຼື ຂາດສານອາຫານ (nutritional deficits) (Löhr et al., 2017). ນັ້ນບໍ່ໄດ້ໝາຍຄວາມວ່າ ແຄບຊູນທີ່ຊື້ໄດ້ທົ່ວໄປທຸກອັນຈະໃຊ້ໄດ້; ການຮັກສາດ້ວຍໃບສັ່ງ ແລະ ຊຸດເອນໄຊຈາກຮ້ານຄ້າຊຸບເປີມາເກັດ ບໍ່ແມ່ນເຄື່ອງມືອັນດຽວກັນ.
ອາການທີ່ຊີ້ໄປຫຼາຍກວ່າອາການທ້ອງອືດທົ່ວໄປ
ອາຈົມມັນເງົາ, ຈືດຈາງ, ລອຍ, ແລະ ລ້າງຍາກ ມັກຈະຊີ້ໄປຫາການຍ່ອຍໄຂມັນບໍ່ດີ ຫຼາຍກວ່າອາການທ້ອງອືດທົ່ວໄປ. ການຫຼຸດນ້ຳໜັກເກີນ 5% ໃນໄລຍະ 6-12 ເດືອນ, ຖ່າຍເປັນໃນຕອນກາງຄືນ, ເບົາຫວານໃໝ່, ຫຼື ປວດທ້ອງສ່ວນເທິງຢ່າງຕໍ່ເນື່ອງ ຄວນພາການປະເມີນໄປຫຼາຍກວ່າການລອງອາຫານເສີມແບບຄາດເດົາ.

ຄຳອະທິບາຍອາຈົມມີຄວາມສຳຄັນ. steatorrhea ແທ້ ມັກໝາຍເຖິງອາຈົມປະລິມານຫຼາຍ, ເງົາ, ມີກິ່ນເໝັນ ແລະ ທິ້ງເປັນຟິມມັນ; ບາງຄັ້ງຄົນເຈັບອະທິບາຍວ່າຕ້ອງລ້າງ 4 ຫຼື 5 ຄັ້ງ, ເຊິ່ງມີປະໂຫຍດຫຼາຍກວ່າການພຽງແຕ່ບອກວ່າຖ່າຍເປັນ.
ຄົນເຈັບອາຍຸ 39 ປີ ທີ່ຂ້ອຍໄດ້ທົບທວນ, Thomas Klein, MD, ຍັງຈື່ໄດ້ ເພາະຂໍ້ມູນຊີ້ບອກມັນດູຈືດໆ ແບບທຳມະດາເກີນໄປ: ອາຈົມຂອງລາວລອຍຫຼັງກິນອາຫານທີ່ມີໄຂມັນສູງທຸກຄາບ, ແຕ່ບໍ່ລອຍຫຼັງກິນເຂົ້າ ແລະ ແກງ. ອັນບູມິນຂອງລາວ 3.2 g/dL, ວິຕາມິນ E ຕ່ຳ, ແລະ elastase ໃນອາຈົມຕໍ່ມາກັບມາຢູ່ທີ່ 62 µg/g, ດັ່ງນັ້ນຄຳຖາມເລື່ອງອາຫານເສີມ ກາຍເປັນຄຳຖາມເລື່ອງການກວດຕັບອ່ອນ.
ມີອາກາດພາຍໃນ 2 ຊົ່ວໂມງຫຼັງກິນຖົ່ວ, ຫົວຜັກບົ່ວ, ເຂົ້າສາລີ, ຫຼື ນົມ ອາດເປັນການໝັກ (fermentation) ຫຼາຍກວ່າການລົ້ມເຫຼວຂອງເອນໄຊ. ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ເວລາຂອງອາການທາງລຳໄສ້ ເປັນປະໂຫຍດ ເພາະວ່າ ຖ່າຍເປັນໃນຕອນເຊົ້າ, ຖ່າຍເປັນໃນຂະນະທີ່ບໍ່ໄດ້ກິນ (fasting diarrhea), ແລະ ທ້ອງອືດຫຼັງອາຫານ ຊີ້ໄປຫາກົນໄກທີ່ຕ່າງກັນ.
Stool elastase ແລະ fecal fat ແມ່ນຂໍ້ມູນທີ່ຊີ້ຊັດທີ່ສຸດ
elastase ໃນອາຈົມ ແມ່ນການກວດທີ່ບໍ່ລຸກລ້ຳທີ່ຖືກໃຊ້ຫຼາຍທີ່ສຸດ ສຳລັບການບົກພ່ອງການຂັບເອນໄຊຕັບອ່ອນດ້ານນອກ (pancreatic exocrine insufficiency). ຄ່າສູງກວ່າ 200 µg/g ມັກຈະເປັນສັນຍານທີ່ສະບາຍໃຈ, 100-200 µg/g ແມ່ນຂອບເຂດສົງໄສ, ແລະ ຕ່ຳກວ່າ 100 µg/g ຊີ້ໄປຫາຄວາມລົ້ມເຫຼວຂອງການຜະລິດເອນໄຊຕັບອ່ອນຢ່າງຮ້າຍແຮງຢ່າງແນ່ນອນ.

Loser ແລະຄະນະໄດ້ຢືນຢັນ fecal elastase-1 ເປັນການກວດໜ້າທີ່ຂອງຕັບອ່ອນແບບບໍ່ຕ້ອງສວມທໍ່ (tubeless) ໃນວາລະ Gut ໃນປີ 1996, ແລະມັນຍັງຄົງທົ່ວໄປ ເພາະການເກັບອາຈົມ 1 ຕົວຢ່າງງ່າຍກວ່າການກະຕຸ້ນຕັບອ່ອນແບບໂດຍກົງທີ່ເກົ່າກວ່າ. ສິ່ງທີ່ຕ້ອງລະວັງຄືນ້ຳ: ອາຈົມທີ່ເຫຼວຫຼາຍສາມາດເຈືອຈາງ elastase ແລະສ້າງຜົນຕ່ຳແບບຜິດພາດ (falsely low), ດັ່ງນັ້ນການກວດຊ້ຳຈຶ່ງມັກເປັນເຫດຜົນ ເມື່ອພາບທາງຄລີນິກບໍ່ສອດຄ່ອງ.
ການກວດໄຂມັນໃນອາຈົມແບບ 72 ຊົ່ວໂມງ ເປັນວິທີເກົ່າແກ່ ແລະລຳຄານ, ແຕ່ມັນຍັງຕອບຄຳຖາມອີກຢ່າງໜຶ່ງ: ມີການສູນເສຍໄຂມັນແທ້ໆປະລິມານເທົ່າໃດ. ຫຼາຍກວ່າ 7 g ຂອງໄຂມັນໃນອາຈົມຕໍ່ມື້ ໃນອາຫານທີ່ມີໄຂມັນ 100 g ຕໍ່ມື້ ແມ່ນຜິດປົກກະຕິ, ແລະຜົນທີ່ສູງກວ່າ 15 g/ມື້ ມັກເຮັດໃຫ້ແພດຕ້ອງເອົາການດູດຊຶມບໍ່ດີ (malabsorption) ໃຫ້ຄວາມສຳຄັນ.
ເມື່ອ fecal elastase ຢູ່ໃນຂອບເຂດ ປາກົດຂ້າງຄຽງກັບນ້ຳໜັກປົກກະຕິ, albumin ປົກກະຕິ, ແລະວິຕາມິນປົກກະຕິ, ຂ້ອຍມັກຈະຢຸດກ່ອນການແນະນຳເອນໄຊ. ຈຸດນີ້ແຫຼະທີ່ການກວດຊ້ຳ ທີ່ອະທິບາຍໄວ້ໃນ ຄູ່ມືການກວດຊ້ຳຜິດປົກກະຕິ, ຊ່ວຍບໍ່ໃຫ້ຕົວຢ່າງທີ່ບໍ່ສະອາດອັນດຽວ ກາຍເປັນການວິນິດໄຊທີ່ຕິດຕົວໄປຕະຫຼອດຊີວິດ.
ວິຕາມິນ A, D, E, ຫຼື K ຕ່ຳ ສາມາດຊີ້ໄປຫາການດູດຊຶມໄຂມັນບໍ່ດີ
ການຂາດວິຕາມິນທີ່ລະລາຍໃນໄຂມັນ ສາມາດຊ່ວຍສະໜັບສະໜູນກໍລະນີສຳລັບການຮັກສາດ້ວຍເອນໄຊ ເມື່ອອາການຊີ້ບອກວ່າມີການຍ່ອຍໄຂມັນບໍ່ດີ. ວິຕາມິນດີຕ່ຳກວ່າ 20 ng/mL, ວິຕາມິນ A ຫຼື E ຕ່ຳ, ຫຼື PT/INR ທີ່ຍາວນານ ສາມາດຊີ້ບອກວ່າການດູດຊຶມໄຂມັນລົ້ມເຫຼວ, ແຕ່ອາຫານ, ພະຍາດຕັບ, ແລະຢາ ກໍສາມາດເຮັດໃຫ້ຜົນຄ້າຍກັນໄດ້.

ຮູບແບບມີຄວາມສຳຄັນຫຼາຍກວ່າວິຕາມິນຕ່ຳພຽງຄັ້ງດຽວ. ຂາດວິຕາມິນດີແມ່ນພົບບໍ່ຍາກທົ່ວໂລກ, ດັ່ງນັ້ນ 25-OH ວິຕາມິນດີ 17 ng/mL ພຽງຢ່າງດຽວ ບໍ່ໄດ້ຢືນຢັນວ່າມີຄວາມບົກພ່ອງຕັບອ່ອນ; ວິຕາມິນດີ 17 ng/mL ພ້ອມກັບວິຕາມິນ A ຕ່ຳ, ອາຈົມມັນເຫຼືອຍ, ແລະນ້ຳໜັກຫຼຸດ ແມ່ນເລື່ອງອີກຢ່າງ.
ວິຕາມິນ K ມັກຖືກຄາດຄະເນຫຼາຍກວ່າການວັດໂດຍກົງ ເພາະ PT/INR ຈະສູງຂຶ້ນ ເມື່ອການເປີດໃຊ້ປັດໄຈການກ້າມກົກບົກພ່ອງ. INR ປົກກະຕິ ໂດຍປະມານ 0.8-1.2 ໃນຜູ້ໃຫຍ່ທີ່ບໍ່ໄດ້ກິນຢາຕ້ານການກ້າມ, ແລະ INR ທີ່ບໍ່ຄາດຄິດ 1.4 ພ້ອມກັບອາຈົມສີຈາງ ເຮັດໃຫ້ຂ້ອຍຄິດເຖິງການໄຫຼຂອງນ້ຳບີ, ການເຮັດວຽກຂອງຕັບ, ແລະການດູດຊຶມໄຂມັນ ກ່ອນຈະຄິດເຖິງອາຫານເສີມດ້ານສຸຂະພາບ.
ຖ້າລາຍງານຂອງທ່ານສະແດງວ່າວິຕາມິນດີຕ່ຳ, ໃຫ້ປຽບທຽບກັບຄາຊຽມ, albumin, PTH, magnesium, ແລະຕົວຊີ້ວັດຂອງໝາກໄຂ່ຫຼັງ ກ່ອນຈະໂທດການຍ່ອຍ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດວິຕາມິນດີ ແລະ ຕົວຊີ້ວັດການຂາດວິຕາມິນ ຊ່ວຍແຍກການກິນບໍ່ພຽງພໍ ອອກຈາກການດູດຊຶມບໍ່ດີ.
ຮູບແບບຂອງໂລຫິດ (anemia) ອາດຊີ້ໄປຫາເສີມທີ່ບໍ່ຖືກ
ຮູບແບບຂອງເຫຼັກ, B12, ແລະ folate ສາມາດເປີດເຜີຍ malabsorption ທີ່ເອນໄຊຕ໌ຍ່ອຍອາຫານຢ່າງດຽວບໍ່ສາມາດແກ້ໄດ້. Ferritin ຕ່ຳກວ່າ 30 ng/mL ຊີ້ວ່າເປັນຂາດເຫຼັກໃນຜູ້ໃຫຍ່ຫຼາຍຄົນ, B12 ຕ່ຳກວ່າ 200 pg/mL ມັກຈະຕ່ຳ, ແລະ MCV ສູງກວ່າ 100 fL ຊີ້ໄປທາງ macrocytosis ຈາກ B12, folate, ເຫຼົ້າ, ພະຍາດຕັບ, ຫຼືຢາ.

ຂ້ອຍຈະລະວັງເມື່ອມີຄົນມີທ້ອງອືດ, ຟີຣິຕິນຕໍ່າ, RDW ສູງ, ແລະຖ່າຍອອກອ່ອນ/ບໍ່ແໜ້ນ ເພາະພະຍາດ celiac, ພະຍາດລໍາໄສ້ອັກເສບ, ການເສຍເລືອດປະຈໍາເດືອນຫຼາຍ, ແລະການເລືອດອອກທີ່ບໍ່ປາກົດ (occult bleeding) ສາມາດຢູ່ຫຼັງຮູບແບບນີ້ໄດ້ທັງໝົດ. ອັນຊີມອາດຊ່ວຍໃຫ້ອາຫານຮູ້ສຶກງ່າຍຂຶ້ນ ໃນຂະນະທີ່ການວິນິດໄສທີ່ແທ້ຈະຍັງດໍາເນີນຢ່າງງຽບໆ.
ການຂາດເຫຼັກມັກຈະເກີດຂຶ້ນກ່ອນທີ່ hemoglobin ຈະຕໍ່າລົງ. ferritin 18 ng/mL ພ້ອມກັບ hemoglobin 13.1 g/dL ຍັງອາດເປັນການຂາດເຫຼັກໄລຍະເລີ່ມຕົ້ນ, ແລະຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດສໍາລັບພາວະຂາດເຫຼັກ ອະທິບາຍວ່າເຫຼັກໃນເລືອດ (serum iron) ຢ່າງດຽວມັນບໍ່ໝັ້ນຄົງພໍສໍາລັບການຕັດສິນໃຈ.
ການຂາດວິຕາມິນ B12 ສາມາດມີໄດ້ໂດຍບໍ່ມີພາວະເລືອດຈາງ (anemia), ໂດຍສະເພາະໃນຜູ້ໃຫຍ່, ຜູ້ທີ່ໃຊ້ metformin ຫຼື proton-pump inhibitors, ແລະຜູ້ກິນອາຫານແບບບໍ່ກິນຊີ້ນ (vegans). ເມື່ອ B12 ຢູ່ໃນຊ່ວງກໍາກວມ 200-350 pg/mL, methylmalonic acid ສູງກວ່າປະມານ 0.40 µmol/L ສາມາດຊ່ວຍຢືນຢັນການຂາດແບບທີ່ເຮັດວຽກບໍ່ສົມບູນ (functional deficiency); ເບິ່ງຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ການຂາດວິຕາມິນ B12 ໂດຍບໍ່ມີ anemia ກ່ຽວກັບກັບດັກທີ່ພົບເລື້ອຍ.
Amylase ແລະ lipase ບໍ່ໄດ້ວັດຄ່າ “ຄັງເອນໄຊ” (enzyme reserve)
Amylase ແລະ lipase ແມ່ນຕົວຊີ້ບອກການບາດເຈັບ (injury markers) ບໍ່ແມ່ນການກວດຄວາມສາມາດຍ່ອຍອາຫານຂອງຕັບອ່ອນ (pancreatic digestive capacity tests). Lipase ສູງກວ່າ 3 ເທົ່າຂອບເທິງຂອງຫ້ອງກວດ (lab upper limit) ຊ່ວຍຢືນຢັນ acute pancreatitis ໃນອາການທີ່ເໝາະສົມ, ແຕ່ lipase ປົກກະຕິບໍ່ໄດ້ຕັດອອກພາວະ chronic pancreatic exocrine insufficiency.

ຄວາມແຕກຕ່າງນີ້ຈັບໄດ້ຫຼາຍຄົນ. Lipase 38 IU/L ສາມາດປົກກະຕິໄດ້ທັງໝົດ ໃນຂະນະທີ່ fecal elastase ແມ່ນ 72 µg/g ເພາະວ່າຕັບອ່ອນທີ່ມີແຜເປັນແຜ (scarred pancreas) ອາດບໍ່ໄດ້ປ່ອຍອັນຊີມເຂົ້າໃນເລືອດແບບທັນທີ.
ນັກແລ່ນ marathon ອາຍຸ 52 ປີ ທີ່ຂ້ອຍໄດ້ກວດເບິ່ງ ມີ amylase 122 IU/L ຫຼັງຈາກແຂ່ງທີ່ໜັກ ແລະບໍ່ມີອາການເຈັບທ້ອງ; ອັນນັ້ນບໍ່ໄດ້ພໍສໍາລັບການແນະນໍາ digestive enzymes ຫຼືປ້າຍວ່າເປັນ pancreatitis. ການອອອກກໍາລັງກາຍ, ການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ແຫຼ່ງນໍ້າລາຍ, ແລະຄວາມແຕກຕ່າງຂອງຫ້ອງກວດ ສາມາດຊັກພາ amylase ໄດ້ ສະນັ້ນ ບັນຫາທີ່ກວ້າງກວ່າ ການກວດເລືອດຕັບອ່ອນ ຄວາມເຂົ້າໃຈບໍລິບົດສໍາຄັນ.
ເຄືອຂ່າຍ neural network ຂອງ Kantesti ອ່ານ amylase ແລະ lipase ຄຽງຄູ່ກັບ triglycerides, calcium, kidney function, bilirubin, ແລະອາການ ເພາະວ່າຄວາມສ່ຽງ pancreatitis ເປັນບັນຫາຮູບແບບ. ຂອງພວກເຮົາ ການຕີຄວາມໝາຍຂອງການກວດເລືອດດ້ວຍ AI ບໍ່ໄດ້ປິ່ນປົວ lipase ປົກກະຕິ ເປັນຫຼັກຖານວ່າການຍ່ອຍໄຂມັນເປັນປົກກະຕິ.
ບັນຫາການໄຫຼຂອງນ້ຳບີ ສາມາດລອກແບບຄ້າຍກັບການຂາດເອນໄຊ
ບັນຫາທໍ່ນໍ້າບີ (bile duct) ຫຼືຕັບ ສາມາດເຮັດໃຫ້ຖ່າຍອອກສີຈາງ, ຖ່າຍອອກມັນໆ, ຄັນ, ແລະວິຕາມິນທີ່ລະລາຍໃນໄຂມັນຕໍ່າ ເຖິງແມ່ນວ່າອັນຊີມຂອງຕັບອ່ອນພຽງພໍ. ALP ສູງ, GGT ສູງ, bilirubin ສູງ, ຫຼືຍ່ຽວສີເຂັ້ມ ຄວນປ່ຽນໄປໃສ່ການສົນໃຈການຄັ່ງນໍ້າບີ (cholestasis) ແລະການປະເມີນຕັບ-ທໍ່ນໍ້າບີ (hepatobiliary evaluation).

ນໍ້າບີແມ່ນຕົວຊັກລ້າງ (detergent) ທີ່ເຮັດໃຫ້ lipase ຂອງຕັບອ່ອນເຂົ້າເຖິງໄຂມັນຈາກອາຫານໄດ້. ຖ້ານໍ້າບີບໍ່ໄປຮອດລໍາໄສ້, ການເພີ່ມອັນຊີມອາດບໍ່ແກ້ບັນຫາ; ຖ່າຍອອກຍັງສາມາດເບິ່ງຈາງ ແລະມັນໆໄດ້ ເພາະການກະຈາຍ/ອີມຊັນຂອງໄຂມັນຖືກບົກພ່ອງຢູ່ຂ້າງເທິງ.
ຊ່ວງອ້າງອີງ ALP ປົກກະຕິຂອງຜູ້ໃຫຍ່ໂດຍປະມານ 44-147 IU/L, ເຖິງແມ່ນວ່າຫ້ອງກວດແຕກຕ່າງກັນ, ແລະ GGT ສູງກວ່າປະມານ 60 IU/L ໃນຜູ້ຊາຍ ຫຼື 40 IU/L ໃນຜູ້ຍິງ ມັກຈະເສີມຄວາມເປັນໄປໄດ້ຂອງແຫຼ່ງຕັບ-ທໍ່ນໍ້າບີ. Bilirubin ສູງກວ່າ 1.2 mg/dL ພ້ອມກັບອາການຄັນ ຫຼືຕາເຫຼືອງ ຕ້ອງຮີບກວດທາງການແພດທັນທີ, ບໍ່ແມ່ນລອງກິນອາຫານເສີມ.
ເມື່ອຂ້ອຍເຫັນ GGT ສູງພ້ອມກັບ ALP ສູງ, ຂ້ອຍເປີດ ຄູ່ມືຮູບແບບການກວດການເຮັດວຽກຂອງຕັບ ກ່ອນທີ່ຈະພິຈາລະນາອັນຊີມ. ສໍາລັບຂໍ້ບົ່ງຊີ້ເລື່ອງເຫຼົ້າ, ຕັບໄຂມັນ, ຢາ, ແລະທໍ່ນໍ້າບີ, ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ຄວາມໝາຍຂອງ GGT ສູງ ເພີ່ມຈຸດຕັດສິນແບບປະຕິບັດ.
ການກວດ celiac ແລະການກວດການອັກເສບ ຄວນກວດກ່ອນ
ພະຍາດ celiac ແລະພະຍາດລໍາໄສ້ອັກເສບ ສາມາດເຮັດໃຫ້ທ້ອງອືດ, ຖ່າຍທ້ອງ, ນໍ້າໜັກຫຼຸດ, ເລືອດຈາງ, ແລະຂາດວິຕາມິນ ໂດຍບໍ່ມີຄວາມລົ້ມເຫຼວຂອງອັນຊີມຕັບອ່ອນເປັນຫຼັກ. tTG-IgA ທີ່ບວກ ພ້ອມກັບ total IgA ທີ່ພຽງພໍ, CRP ສູງກວ່າ 10 mg/L, ຫຼື albumin ຕໍ່າ ຄວນປ່ຽນແຜນການກວດຕໍ່.

ຄວາມຜິດພາດທີ່ຂ້ອຍເຫັນ ແມ່ນເລີ່ມຫຼີກລ້ຽງ gluten ແລະກິນອັນຊີມໃນວັນສຸກດຽວກັນ ຈາກນັ້ນກໍເສຍໂອກາດໃນການຕີຄວາມໝາຍການກວດ celiac. Tissue transglutaminase IgA ມີປະໂຫຍດຫຼາຍທີ່ສຸດ ໃນເວລາທີ່ຄົນນັ້ນກິນ gluten ຢູ່, ແລະຕ້ອງການ total IgA ເພາະວ່າການຂາດ IgA ສາມາດເຮັດໃຫ້ຜົນກວດຄັດກອງອອກມາລົບປອມ (falsely negative).
CRP ບໍ່ແມ່ນການກວດສະເພາະສໍາລັບລໍາໄສ້, ແຕ່ CRP 28 mg/L ພ້ອມກັບຖ່າຍທ້ອງ ແລະນໍ້າໜັກຫຼຸດ ບໍ່ແມ່ນຮູບແບບ IBS ໃນມຸມມອງຂອງຂ້ອຍ. albumin ຕໍ່າກວ່າ 3.5 g/dL ສາມາດສະທ້ອນການອັກເສບ, ພະຍາດຕັບ, ການສູນເສຍຂອງໄຕ, ຫຼືໂຣກທີ່ສູນເສຍໂປຣຕີນຜ່ານລໍາໄສ້ (protein-losing enteropathy); ມັນບໍ່ແມ່ນການຂາດການກິນໂປຣຕີນທີ່ບໍ່ດີຢ່າງອັດຕະໂນມັດ.
ກ່ອນຈະເພີ່ມເອນໄຊ, ກະລຸນາທົບທວນ
ການກວດເລືອດ celiac ແລະ
ຂໍ້ບົ່ງຊີ້ຂອງ albumin ຕໍ່າ. ອາຫານເສີມທີ່ປົກປິດອາການໄດ້ 6 ເດືອນ ສາມາດຊັກຊ້າການວິນິດໄຊທີ່ຕ້ອງໃຊ້ການຮັກສາທີ່ຕ່າງອອກຈາກນີ້ຢ່າງສິ້ນເຊີງ.
ໂລກເບົາຫວານ, triglycerides, ແລະການຫຼຸດນ້ຳໜັກ ປ່ຽນແປງພາບຄວາມສ່ຽງ
ເບົາຫວານໃໝ່, ໄຂມັນໃນເລືອດສູງ (triglycerides) ໃໝ່, ຫຼື ການຫຼຸດນ້ຳໜັດທີ່ບໍ່ອະທິບາຍໄດ້ ສາມາດເຮັດໃຫ້ໂລກຂອງຕັບອ່ອນ (pancreatic disease) ເປັນໄປໄດ້ຫຼາຍຂຶ້ນ ແລະ ບໍ່ຄວນຈັດການດ້ວຍອາຫານເສີມຢ່າງດຽວ. Triglycerides ສູງກວ່າ 500 mg/dL ເພີ່ມຄວາມສ່ຽງຂອງຕັບອ່ອນອັກເສບ (pancreatitis) ແລະ ລະດັບສູງກວ່າ 1,000 mg/dL ແມ່ນສັນຍານເຕືອນອັນໃຫຍ່.

ຕັບອ່ອນມີໜ້າທີ່ດ້ານ endocrine ແລະ exocrine, ສະນັ້ນ ອາການທາງ glucose ແລະອາຈົມ ບາງຄັ້ງຈະໄປພ້ອມກັນ. HbA1c ໃໝ່ 7.2% ພ້ອມ steatorrhea ແລະ ການຫຼຸດນ້ຳໜັກໃນຄົນອາຍຸ 61 ປີ ຄວນໃຫ້ທ່ານແພດກວດເບິ່ງ ເພາະໂລກຂອງຕັບອ່ອນສາມາດລົບກວນທັງການຜະລິດ insulin ແລະການປ່ອຍເອນໄຊ.
Triglycerides ສູງບໍ່ແມ່ນພຽງແຕ່ຕົວຊີ້ວັດຂອງຫົວໃຈ. hypertriglyceridemia ຮ້າຍແຮງສາມາດກະຕຸ້ນ acute pancreatitis ໄດ້ ແລະ ຄົນເຈັບທີ່ມີ triglycerides 1,250 mg/dL, ປວດທ້ອງ, ແລະ ອາເມັດ ຕ້ອງໄດ້ຮັບການດູແລດ່ວນ ບໍ່ແມ່ນໃຊ້ digestive enzymes ຈາກຊັ້ນວາງຢາ.
ຖ້າການຫຼຸດນ້ຳໜັກເປັນສ່ວນໜຶ່ງຂອງພາບລວມ, ຂອງພວກເຮົາ
ບັນຊີກວດກ່ອນການກິນອາຫານ (pre-diet lab checklist) ສາມາດຊ່ວຍແຍກການປ່ຽນແປງທີ່ຕັ້ງໃຈອອກຈາກການປ່ຽນແປງທີ່ບໍ່ຕັ້ງໃຈ. ຄູ່ມື triglyceride ຂອງພວກເຮົາອະທິບາຍວ່າເປັນຫຍັງ
triglycerides ທີ່ສູງຫຼາຍ ຈຶ່ງຕ້ອງການແຜນຄວາມປອດໄພທີ່ຕ່າງອອກ.
ຂະໜາດຢາ (dose) ແລະປະເພດເອນໄຊ ສຳຄັນກວ່າຄຳໂຄສະນາ
ການທົດແທນເອນໄຊຕັບອ່ອນດ້ວຍຢາຕາມໃບສັ່ງແພດ ປົກກະຕິຈະກຳນົດຂະໜາດໂດຍໜ່ວຍ lipase ໃນຂະນະທີ່ອາຫານເສີມ digestive enzymes ທົ່ວໄປມັກຈະລະບຸເອນໄຊປະສົມຈາກພືດ, ເຊື້ອລາ, ຫຼື ທີ່ມາຈາກສັດ ໃນໜ່ວຍທີ່ບໍ່ສອດຄ່ອງ. ຜູ້ໃຫຍ່ຫຼາຍຄົນທີ່ມີການຢືນຢັນວ່າຕັບອ່ອນບໍ່ພຽງພໍ (pancreatic insufficiency) ເລີ່ມປະມານ 25,000-50,000 ໜ່ວຍ lipase ກັບອາຫານ ແລະ 10,000-25,000 ກັບຂອງວ່າງ ພາຍໃຕ້ການແນະນຳຂອງທາງການແພດ.

ຖ້າ fecal elastase ຕ່ຳ ແລະ ອາການເຂົ້າກັນ, ຄຳຖາມຈະກາຍເປັນການທົດແທນ (replacement) ບໍ່ແມ່ນການເສີມແບບບໍ່ຈົງຈັງ. Struyvenberg et al. ໄດ້ອະທິບາຍຫຼັກການທົດແທນເອນໄຊຕັບອ່ອນທີ່ນຳໃຊ້ໄດ້ໃນ BMC Medicine, ລວມທັງການກຳນົດຂະໜາດກັບອາຫານ ແລະການປັບຂະໜາດໃຫ້ເໝາະກັບການຕອບສະໜອງຂອງອາຈົມ, ນ້ຳໜັກ, ແລະຕົວຊີ້ວັດດ້ານໂພຊະນາການ (Struyvenberg et al., 2017).
Lactase ແຕກຕ່າງ. ຄົນທີ່ບໍ່ທົນ lactose ອາດຈະດີຂຶ້ນດ້ວຍ 3,000-9,000 FCC lactase units ກ່ອນກິນນົມ, ໃນຂະນະທີ່ alpha-galactosidase ສາມາດຫຼຸດກາສຈາກຖົ່ວ ແລະຜັກບາງຊະນິດ; ທັງສອງບໍ່ໄດ້ຮັກສາ pancreatic insufficiency ຫຼື ຂາດວິຕາມິນ E.
Kantesti AI ສາມາດຊ່ວຍ
ຄໍາແນະນໍາເສີມໂດຍອີງໃສ່ການກວດເລືອດ ແບບແຜນ, ແຕ່ຂ້ອຍຍັງຢາກໄດ້ເປົ້າໝາຍທີ່ລະບຸຊື່ ແລະວັນຢຸດ. ຄູ່ມືຂອງພວກເຮົາ
ຄຳແນະນຳການເສີມ AI ເໝາະກັບບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ
ຄວາມຂັດແຍ້ງເວລາການກິນອາຫານເສີມ ເພາະວ່າຂະໜາດ, ເວລາ, ແລະການປະຕິສຳພັນມີຄວາມສຳຄັນ.
ເມື່ອເອນໄຊມັກບໍ່ຈຳເປັນ
ປົກກະຕິແລ້ວ digestive enzymes ບໍ່ຈຳເປັນ ເມື່ອອາການພຽງແຕ່ທ້ອງອືດ ແລະ ນ້ຳໜັກ, ການກວດເລືອດຄົບຖ້ວນ (CBC), albumin, ລະດັບວິຕາມິນ, ຕົວຊີ້ວັດຕັບ, ແລະ ແບບອາຈົມ ຍັງຄົງທີ່. ໃນສະຖານະນັ້ນ, ອົງປະກອບຂອງອາຫານ, ທ້ອງຜູກ, ບໍ່ທົນ lactose, ຄາບອາຫານທີ່ໝັກໄດ້ (fermentable carbohydrates), ສະພາບຮ່າງກາຍຈາກຄວາມຄຽດ (stress physiology), ແລະຜົນກະທົບຈາກຢາ ແມ່ນຄຳອະທິບາຍທີ່ພົບໄດ້ຫຼາຍກວ່າ.

ຂ້ອຍບໍ່ໄດ້ຕໍ່ຕ້ານການລອງໄລຍະສັ້ນ ແລະເຈາະຈົງ ເມື່ອຄວາມສ່ຽງຕ່ຳ, ແຕ່ການໃຊ້ເອນໄຊແບບບໍ່ມີຂອບເຂດອາດຈະທຳໃຫ້ຂໍ້ມູນສັບສົນ. ຖ້າຄົນໜຶ່ງເລີ່ມ 6 ສ່ວນປະກອບໃນຄັ້ງດຽວ ແລະຮູ້ສຶກດີຂຶ້ນ 20% ພວກເຮົາກໍຍັງບໍ່ຮູ້ວ່າຜົນປະໂຫຍດມາຈາກ lactase, ຜົນຈາກ placebo, ການກິນອາຫານມື້ນ້ອຍລົງ, ຫຼື ການກິນນົມໜ້ອຍລົງ.
ຊ່ວງຄ່າປົກກະຕິສາມາດຊັກຈູງໄດ້ທັງສອງທາງ. ຄ່າທີ່ຢູ່ໃນຂອບເຂດແບບພຽງແຕ່ບໍ່ຫຼາຍ ອາດຍັງເປັນການຫຼຸດລົງສ່ວນຕົວ, ໃນຂະນະທີ່ຄ່າທີ່ຖືກກະທົບເພີ່ມໜ້ອຍໜຶ່ງອາດເປັນສຽງລົບ (noise); ຄູ່ມືຂອງພວກເຮົາ
ເຄື່ອງມືຊ່ວງຄ່າປົກກະຕິຂອງການກວດເລືອດ ແມ່ນເຫດຜົນທີ່ຂ້ອຍໃຊ້ໃນຄລີນິກແທ້ໆ.
ຈົ່ງສົງໄສເປັນພິເສດຕໍ່ການຕະຫຼາດຂາຍທີ່ຜູກກັບການກວດອາຫານ IgG ກັບການໃຊ້ຢາທີ່ເປັນການຄ້າ. ອາຫານ IgG ມັກຈະສະທ້ອນການໄດ້ຮັບສຳຜັດ ຫຼາຍກວ່າການບໍ່ທົນຕໍ່, ແລະຂອງພວກເຮົາ ການກວດເລືອດຄວາມບໍ່ທົນອາຫານ (food intolerance blood test) ການທົບທວນອະທິບາຍວ່າ ການຕັດອາຫານ 20 ຢ່າງອອກໂດຍອີງແຕ່ IgG ຢ່າງດຽວ ສາມາດກັບກັນທາງດ້ານໂພຊະນາການໄດ້.
ຄວາມສ່ຽງ, ການປະຕິສຳພັນ, ແລະສັນຍານເຕືອນ ກ່ອນກິນເອນໄຊ
ຜະລິດຕະພັນຢາຍ່ອຍອາຫານ (digestive enzyme) ສາມາດເຮັດໃຫ້ເກີດການລະຄາຍເຄືອງທີ່ປາກ, ປວດບິດທ້ອງ, ຖອກທ້ອງ, ທ້ອງຜູກ, ອາການແພ້, ແລະການປ່ຽນແປງອາການທີ່ສັບສົນ. ການໃຊ້ຢາເອນໄຊມ໌ຕັບອ່ອນຂະໜາດສູງທີ່ເປັນຢາຕາມໃບສັ່ງແພດ ມີຂອບຄວາມປອດໄພ (safety ceiling) ທີ່ມັກຈະຖືກຮັກສາໄວ້ຕ່ຳກວ່າ 10,000 ໜ່ວຍ lipase/kg/ວັນ, ໂດຍສະເພາະໃນການດູແລພະຍາດ cystic fibrosis ເນື່ອງຈາກຄວາມກັງວົນກ່ຽວກັບ fibrosing colonopathy.

ຢ່າໃຊ້ເອນໄຊມ໌ເພື່ອຮັກສາອາການປວດຮຸນແຮງບໍລິເວນທ້ອງເທິງ, ອາຈຽນບໍ່ຢຸດ, ມີໄຂ້, ອາຈຽນສີດຳ, ຕາເຫຼືອງ, ຫຼື ນ້ຳໜັກຫຼຸດໄວ. ສິ່ງເຫຼົ່ານີ້ແມ່ນຂໍ້ບົ່ງຊີ້ທາງການວິນິດໄສ, ບໍ່ແມ່ນບັນຫາດ້ານສຸຂະພາບດີ (wellness), ແລະການຊັກຊ້າການກວດປະເມີນ 4-8 ອາທິດ ອາດມີຄ່າໃຊ້ຈ່າຍທາງການແພດສູງ.
ຜະລິດຕະພັນທີ່ມີ proteases ອາດລະຄາຍເຄືອງປາກ ຖ້າເປີດແຄບຊູນ ຫຼື ກັດກິນ, ແລະບາງສູດກໍ່ມາຈາກສັດ ເຊິ່ງອາດສຳຄັນສຳລັບອາການແພ້ ແລະຄວາມມັກສ່ວນຕົວ. ຜູ້ທີ່ກິນຢາຕ້ານການແຂງຕົວຂອງເລືອດ (anticoagulants) ຄວນລະວັງກັບທຸກລະບົບການເສີມທີ່ປ່ຽນການກິນວິຕາມິນ K ຫຼື ສົ່ງຜົນຕໍ່ການຕິດຕາມ INR.
ຖ້າທ່ານກິນ warfarin, ຢາຕ້ານການແຂງຕົວຂອງເລືອດຊະນິດກິນໂດຍກົງ (direct oral anticoagulants), ຢາສຳລັບຊັກ, ຢາສຳລັບໂລກເບົາຫວານ, ຫຼື ຢາສຳລັບການປູກຖ່າຍ (transplant medicines), ຂໍຄຳແນະນຳທີ່ສະເພາະກັບຢາກ່ອນເພີ່ມອາຫານເສີມ. ຂອງພວກເຮົາ ຄູ່ມືຄວາມປອດໄພຂອງ INR ແລະ ເສັ້ນຕາຍການຕິດຕາມຢາ ສະແດງວ່າ ການປ່ຽນເວລາສາມາດປ່ຽນການອ່ານຜົນກວດໃນຫ້ອງທົດລອງໄດ້.
Probiotics ແລະ prebiotics ບໍ່ແມ່ນການທົດແທນເອນໄຊ
ໂປຣໄບໂອຕິກສຳລັບສຸຂະພາບລຳໄສ້ ອາດຊ່ວຍຄົນບາງກຸ່ມທີ່ມີອາການແບບ IBS, ຖອກທ້ອງຈາກການໃຊ້ຢາຕ້ານເຊື້ອ, ຫຼື ຮູບແບບຄວາມບໍ່ສົມດຸນຂອງຈຸລິນຊີບາງຢ່າງ, ແຕ່ບໍ່ໄດ້ທົດແທນ pancreatic lipase, amylase, ຫຼື protease. A ອາຫານເສີມພຣີໂອບາຍອອດ (prebiotics) ລ້ຽງຈຸລິນຊີ; ມັນບໍ່ໄດ້ຍ່ອຍໄຂມັນໃຫ້ທ່ານ.

ຄວາມແຕກຕ່າງນີ້ເປັນເລື່ອງປະຕິບັດ. ຖ້າ fecal elastase ແມ່ນ 54 µg/g ແລະວິຕາມິນ A ຕ່ຳ, ບໍ່ແມ່ນເອນໄຊມ໌ທີ່ຂາດ ທີ່ຈະແກ້ດ້ວຍ probiotic; ຖ້າ fecal elastase ແມ່ນ 310 µg/g ແລະອາການທ້ອງອືດຕາມຫຼັງກິນຫົວຜັກບົ່ວ, prebiotic ອາດຈະເຮັດໃຫ້ອາການແຍ່ລົງໃນຕອນທຳອິດ ເພາະການໝັກເພີ່ມກາສ.
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ທົນຕໍ່ prebiotics ໄດ້ດີກວ່າ ເມື່ອເລີ່ມຕ່ຳ, ມັກ 2-3 g/ວັນຂອງ guar gum ຫຼື inulin ທີ່ຖືກຍ່ອຍບາງສ່ວນ (partially hydrolyzed) ແທນທີ່ຈະເອົາ 10 g ຕາມທີ່ຂຽນໃນປ້າຍ. ຖ້າອາການກຳເລີບຂຶ້ນໃນ 24-48 ຊົ່ວໂມງ, ຂະໜາດຢາ ແລະປະເພດເສັ້ນໃຍ ສຳຄັນກວ່າຄວາມຮັກແບຣນ.
ການກວດເລືອດບໍ່ສາມາດກຳນົດ microbiome ໄດ້ຢ່າງລະອຽດ, ແຕ່ສາມາດຊີ້ບອກໄດ້ວ່າມີໂລກເລືອດຈາງ, ການອັກເສບ, ການສູນເສຍ albumin, ຫຼື ໂລກໄທລອຍທີ່ຖືກຕິດປ້າຍຜິດວ່າເປັນ dysbiosis. ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດການອັກເສບ ຊ່ວຍໃນການຕັດສິນວ່າ ອາການທ້ອງລຳໄສ້ຈຳເປັນຕ້ອງການກວດທາງການແພດທີ່ກວ້າງກວ່າບໍ?.
Kantesti ອ່ານຮູບແບບຜົນກວດແນວໃດ ກ່ອນແນະນຳເສີມ
Kantesti AI ຕີຄວາມຈຳເປັນຂອງເອນໄຊມ໌ທີ່ອາດຈະຕ້ອງໃຊ້ ໂດຍການລວມຂໍ້ມູນທີ່ກ່ຽວກັບອາຈົມ, ຕົວຊີ້ວັດດ້ານໂພຊະນາການ, ຮູບແບບຂອງການກວດເລືອດຄົບຖ້ວນ (CBC), ຕົວຊີ້ວັດການກວດການເຮັດວຽກຂອງຕັບ ແລະຕັບອ່ອນ, ປະຫວັດການໃຊ້ຢາ, ແລະແນວໂນ້ມຜົນກວດ. ແພລດຟອມຂອງພວກເຮົາບໍ່ໄດ້ຮັກສາການຂາດວິຕາມິນຕ່ຳພຽງຢ່າງ ຫຼື ອາການທ້ອງອືດພຽງຢ່າງ ເປັນຫຼັກຖານວ່າຈຳເປັນຕ້ອງໃຊ້ອາຫານເສີມເອນໄຊມ໌ຍ່ອຍອາຫານ.

ໃນການວິເຄາະຂອງການອັບໂຫລດຂອງຜູ້ໃຊ້ 2M+ ທົ່ວ 127+ ປະເທດ, ທຸງທີ່ເປັນປະໂຫຍດຫຼາຍສຸດແມ່ນຄວາມຜິດປົກກະຕິຄູ່ກັນ: fecal elastase ຕ່ຳພ້ອມກັບວິຕາມິນ E ຕ່ຳ, albumin ຕ່ຳພ້ອມກັບ CRP ສູງ, ຫຼື ferritin ຕ່ຳພ້ອມກັບ serology ຂອງ celiac ທີ່ເປັນບວກ. Kantesti's neural network ທົບທວນຫຼາຍກວ່າ 15,000 ຕົວຊີ້ວັດ (biomarkers), ແຕ່ຄຳຖາມທາງການແພດຍັງຄົງເປັນຂອງມະນຸດ: ເລື່ອງນີ້ເຂົ້າກັນບໍ?
ທີມການແພດຂອງພວກເຮົາ, ຖືກທົບທວນຜ່ານ ຄະນະທີ່ປຶກສາທາງການແພດ, ໄດ້ສ້າງກົດການອ່ານທີ່ແຍກຄວາມຈຳເປັນດ່ວນທາງການວິນິດໄສອອກຈາກການປັບປຸງໂພຊະນາການ. ຂອງ ຄູ່ມືການກວດເລືອດ biomarkers ເປັນປະໂຫຍດ ຖ້າທ່ານຢາກເຫັນວ່າ ຕົວຊີ້ວັດທົ່ວໄປ ເຊັ່ນ albumin, MCV, ferritin, ALP, ແລະ bilirubin ເຊື່ອມຕໍ່ກັນແນວໃດ.
ທ່ານສາມາດອັບໂຫລດ PDF ຫຼືຮູບພາບ ເພື່ອການວິເຄາະດ້ວຍ AI ໃນປະມານ 60 ວິນາທີ ຜ່ານ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ແລ້ວໃຊ້ ການສາທິດກວດເລືອດຟຣີ ຖ້າທ່ານຕ້ອງການການອ່ານຄັ້ງທຳອິດຢ່າງໄວ. ມັນບໍ່ແມ່ນການທົດແທນຄລີນິກຊຽນ ເມື່ອມີສັນຍານເຕືອນ (red flags), ແຕ່ມັນມັກຈະຊ່ວຍໃຫ້ຜູ້ປ່ວຍຖາມຄຳຖາມໄດ້ດີຂຶ້ນ.
ມາດຕະຖານວິຈັຍທີ່ຢູ່ຫຼັງຄຳແນະນຳເສີມ Kantesti
ຄຳແນະນຳຜະລິດຕະພັນເສີມ Kantesti ຖືກສ້າງຂຶ້ນໂດຍອີງໃສ່ການຢັ້ງຢືນທາງຄລີນິກ, ຕົວຈຳແນກຊີວະພາບທີ່ສາມາດຕິດຕາມໄດ້, ແລະຄວາມບໍ່ແນ່ນອນທີ່ຊັດເຈນ ແທນທີ່ຈະເປັນການແນະນຳຜະລິດຕະພັນອັດຕະໂນມັດ. ທ່ານ Thomas Klein, MD ທົບທວນເນື້ອຫາທາງການແພດທີ່ມີຄວາມສ່ຽງສູງກັບທີມຄລີນິກຂອງພວກເຮົາ ເພື່ອບໍ່ໃຫ້ອາການທາງລະບົບຍ່ອຍ, ການຂາດສານອາຫານ, ແລະຕົວຊີ້ວັດຂອງຕັບອ່ອນ (pancreatic markers) ຖືກຫຼຸດລົງເປັນຄຳຕອບຜະລິດຕະພັນເສີມພຽງແຄລິກດຽວ.

ຂອງພວກເຮົາ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ ອະທິບາຍວ່າພວກເຮົາທົດສອບຄຸນນະພາບການຕີຄວາມແປພາຍໃນຂົງເຂດຕ່າງໆແນວໃດ, ລວມທັງກໍລະນີກັບດັກ (trap cases) ທີ່ການເສີມອາດຈະເປັນຄຳຕອບທີ່ຜິດ. ພວກເຮົາຍັງເຜີຍແຜ່ບັນຍາຍທາງວິຊາການຜ່ານການປຽບທຽບ (benchmark) ຂອງ Kantesti AI Engine, ລວມທັງ ການສຶກສາຢັ້ງຢືນ 2.78T, ເພາະວ່າ AI ທາງການແພດຕ້ອງການບັນທຶກການກວດສອບ (audit trails).
Kantesti LTD. (2026). Clinical Validation Framework v2.0. Zenodo. https://doi.org/10.5281/zenodo.17993721. ຂໍ້ມູນສ່ວນປະກອບທີ່ກ່ຽວຂ້ອງ: ປະຕູຄົ້ນຄວ້າ ແລະ Academia.edu.
Kantesti LTD. (2026). ເຄື່ອງວິເຄາະການກວດເລືອດດ້ວຍ AI: ການວິເຄາະ 2.5M ການກວດ | ລາຍງານສຸຂະພາບໂລກ 2026. Zenodo. https://doi.org/10.5281/zenodo.18175532. ທ່ານສາມາດອ່ານເພີ່ມເຕີມກ່ຽວກັບ Kantesti ໃນຖານະເປັນອົງກອນ ແລະຕິດຕໍ່ທີມຂອງພວກເຮົາຜ່ານ ຕິດຕໍ່ພວກເຮົາ ຖ້າທ່ານເປັນແພດ, ນັກຄົ້ນຄວ້າ, ຫຼືອົງການດ້ານສຸຂະພາບ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ຢາເສີມທາດເອນໄຊຍ່ອຍອາຫານຊ່ວຍຫຼຸດອາການທ້ອງອືດໄດ້ບໍ?
ອາຫານເສີມທາດເອນໄຊຍ່ອຍອາຫານອາດຊ່ວຍຫຼຸດອາການທ້ອງອືດໄດ້ ເມື່ອສາເຫດແມ່ນຂາດເອນໄຊສະເພາະ ເຊັ່ນ ການບໍ່ທົນຕໍ່ນ້ຳນົມ (lactose intolerance) ທີ່ຕອບສະໜອງຕໍ່ lactase 3,000-9,000 FCC ກ່ອນກິນນົມ. ມັນມີໂອກາດຊ່ວຍໜ້ອຍລົງ ເມື່ອທ້ອງອືດມາຈາກທ້ອງຜູກ, IBS, ສະພາບທາງຮ່າງກາຍຈາກຄວາມຄຽດ, ການໝັກໃນລຳໄສ້ນ້ອຍ, ຫຼື ອາຫານທີ່ມີ FODMAP ສູງ. ຖ້າທ້ອງອືດເກີດພ້ອມກັບອາຈົມມັນ, ການຫຼຸດນ້ຳໜັກເກີນ 5% ໃນ 6-12 ເດືອນ, ອັລບູມິນຕ່ຳ, ໂລຫິດຈາງ (anemia), ຫຼື fecal elastase ຕ່ຳກວ່າ 200 µg/g, ການກວດທາງການແພດແມ່ນເໝາະສົມກວ່າການຄາດເອງ.
ການກວດທາງຫ້ອງທົດລອງອັນໃດທີ່ບອກວ່າທ່ານຈຳເປັນຢາເສີມທາດເອນໄຊຕ໌ຕັບອ່ອນ (pancreatic enzymes)?
Fecal elastase ແມ່ນການກວດທີ່ບໍ່ເຂົ້າຮ່າງທີ່ພົບຫຼາຍທີ່ສຸດ ໃຊ້ເພື່ອຄັດກອງຫາພາວະການຂາດການເຮັດວຽກຂອງຕັບອັກເສບຂອງຕັບອະວະຍະວະ (pancreatic exocrine insufficiency). ຜົນທີ່ສູງກວ່າ 200 µg/g ມັກຈະເປັນປົກກະຕິ, 100-200 µg/g ແມ່ນຂອບເຂດສົງໄສ, ແລະຕ່ຳກວ່າ 100 µg/g ຊີ້ຢ່າງແຮງວ່າມີການຂາດສານເອນໄຊຂອງຕັບອ່ອນຢ່າງມີນັຍະສຳຄັນ ເມື່ອອາການສອດຄ່ອງ. ຜົນ fecal fat ແບບ 72 ຊົ່ວໂມງ ທີ່ສູງກວ່າ 7 g/day ໃນອາຫານໄຂມັນ 100 g ກໍຊ່ວຍຢືນຢັນການດູດຊຶມໄຂມັນບໍ່ດີ (fat malabsorption) ເຊັ່ນກັນ, ແຕ່ມັນບໍ່ສາມາດບອກສາເຫດໄດ້ດ້ວຍຕົວມັນເອງ.
ວິຕາມິນດີຕໍ່າ ອາດໝາຍຄວາມວ່າຂ້ອຍຈຳເປັນຕ້ອງໃຊ້ເອນໄຊຍ່ອຍອາຫານບໍ?
ການຂາດວິຕາມິນດີຕໍ່າຢ່າງດຽວມັກບໍ່ໄດ້ໝາຍຄວາມວ່າທ່ານຈຳເປັນຕ້ອງໃຊ້ຢາເສີມທາດເອນໄຊຍ່ອຍ ເພາະວ່າ 25-OH ວິຕາມິນດີຕໍ່າກວ່າ 20 ng/mL ເປັນເລື່ອງທົ່ວໄປຈາກການໄດ້ຮັບແສງຕາເວັນໜ້ອຍ, ການກິນຕໍ່າ, ນ້ຳໜັກຕົວສູງ, ບັນຫາຕັບ ຫຼື ໝາກໄຂ່ຫຼັງ, ແລະຜົນກະທົບຈາກຢາ. ຄວາມຈຳເປັນຂອງເອນໄຊຈະເປັນໄປໄດ້ຫຼາຍຂຶ້ນ ເມື່ອການຂາດວິຕາມິນດີປາກົດພ້ອມກັບວິຕາມິນ A ຫຼື E ຕໍ່າ, INR ຍາວນານ, ອາຈົມມັນ, ນ້ຳໜັກຫຼຸດ, ແລະ ຄ່າ fecal elastase ຕໍ່າ. ຮູບແບບນີ້ແຂງແຮງກວ່າຜົນວິຕາມິນຢ່າງດຽວໃດໆ.
ເອນໄຊຍ່ອຍອາຫານທີ່ຊື້ໄດ້ທົ່ວໄປ (ບໍ່ຕ້ອງໃບສັ່ງຢາ) ເໝືອນກັນກັບເອນໄຊຕັບອ່ອນ/ຕັບອ່ອນ (pancreatic) ທີ່ຕ້ອງໃບສັ່ງຢາບໍ?
ຢາເສີມຍ່ອຍອາຫານທີ່ຊື້ໄດ້ທົ່ວໄປ (OTC) ບໍ່ແມ່ນຄືກັນກັບການປົວແທນທີ່ໃຊ້ຢາທາດເອນໄຊຕັບອ່ອນຂອງຕັບອ່ອນ (pancreatic enzyme replacement therapy) ທີ່ໄດ້ຮັບການສັ່ງຈາກແພດ. ຜະລິດຕະພັນທີ່ໄດ້ຮັບການສັ່ງຈາກແພດຈະຖືກມາດຕະຖານໃນໜ່ວຍລິເປສ (lipase units) ແລະມັກຈະໃຫ້ຂະໜາດປະມານ 25,000-50,000 ໜ່ວຍລິເປສ ພ້ອມອາຫານ ພາຍໃຕ້ການແນະນຳຂອງແພດ. ສ່ວນປະສົມທີ່ຊື້ໄດ້ທົ່ວໄປຫຼາຍຢ່າງໃຊ້ໜ່ວຍປະສົມຫຼາຍຊະນິດ, ແຫຼ່ງເອນໄຊທີ່ບໍ່ຄົງທີ່, ແລະມີກິດຈະກຳຕໍ່າ ຫຼື ບໍ່ຊັດເຈນ, ດັ່ງນັ້ນບໍ່ຄວນນຳໄປໃຊ້ແທນການປົວສຳລັບພາວະຕັບອ່ອນບໍ່ສາມາດຍ່ອຍອາຫານໄດ້ (pancreatic exocrine insufficiency) ທີ່ຢືນຢັນແລ້ວ.
ຂ້ອຍຄວນກິນໂປຣໄບໂອຕິກສ໌ເພື່ອສຸຂະພາບລຳໄສ້ ແທນທີ່ຈະກິນເອນໄຊມ໌ບໍ?
ໂປຣໄບໂອຕິກສ໌ສຳລັບສຸຂະພາບລຳໄສ້ ແລະເອນໄຊຍ໌ຍ່ອຍອາຫານ ແກ້ບັນຫາທີ່ແຕກຕ່າງກັນ. ໂປຣໄບໂອຕິກສ໌ອາດຊ່ວຍອາການບາງຢ່າງຂອງ IBS ຫຼືທ້ອງບິດຈາກຢາຕ້ານເຊື້ອ, ໃນຂະນະທີ່ເອນໄຊຍ໌ຊ່ວຍຍ່ອຍລາກໂຕສ, ຄາບໂບໄຮເດຣດສ໌ບາງຊະນິດ, ໂປຣຕີນ, ຫຼືໄຂມັນ ຂຶ້ນກັບຊະນິດຂອງເອນໄຊຍ໌. ຖ້າ fecal elastase ຕ່ຳກວ່າ 100 µg/g ພ້ອມກັບອາຈົມມັນເງົາ ແລະວິຕາມິນທີ່ລະລາຍໃນໄຂມັນຕ່ຳ, ໂປຣໄບໂອຕິກສ໌ບໍ່ແທນເອນໄຊຍ໌ຂອງຕັບອ່ອນ (pancreatic enzymes).
ເອນໄຊຍ່ອຍອາຫານສາມາດມີຄວາມສ່ຽງໄດ້ບໍ?
ບັນດາເອນໄຊຍ່ອຍອາຫານອາດມີຄວາມສ່ຽງ ເມື່ອມັນຊັກຊ້າການວິນິດໄຊໂລກຕັບອ່ອນອັກເສບ (pancreatitis), ໂຣກ celiac, ໂລກລຳໄສ້ໃຫຍ່ອັກເສບ (inflammatory bowel disease), ການອຸດຕັນທໍ່ນ້ຳບີ (bile duct obstruction), ຫຼື ອາການເຕືອນຂອງມະເຮັງ. ພວກມັນຍັງອາດເຮັດໃຫ້ເກີດອາການທ້ອງອືດ, ລະຄາຍເຄືອງໃນປາກຖ້າເປີດແຄບຊູນ, ອາການແພ້, ແລະ ຄວາມສັບສົນໃນການຕິດຕາມຢາ. ອາການປວດທ້ອງຮຸນແຮງ, ຕາເຫຼືອງ (jaundice), ອາຈົມສີດຳ, ໄຂ້, ອາເມັດຊ້ຳຢ່າງຕໍ່ເນື່ອງ, ຫຼື ນ້ຳໜັກຫຼຸດຢ່າງໄວ ຄວນໄດ້ຮັບການປະເມີນຢ່າງດ່ວນ ບໍ່ແມ່ນໃຫ້ຮັກສາດ້ວຍອາຫານເສີມ.
Kantesti ສາມາດໃຫ້ຄຳແນະນຳການເສີມອາຫານໂດຍອີງຕາມຜົນກວດເລືອດໄດ້ບໍ?
Kantesti ສາມາດໃຫ້ຄຳແນະນຳການເສີມອາຫານຕາມແບບແຜນການກວດເລືອດ, ແຕ່ AI ຂອງພວກເຮົາຈະຊັ່ງນ້ຳໜັກອາການ, ແນວໂນ້ມ, ຢາທີ່ໃຊ້, ແລະ ສັນຍານເຕືອນ (red flags) ແທນທີ່ຈະແນະນຳຜະລິດຕະພັນຈາກຄ່າຜິດປົກກະຕິພຽງຄ່າດຽວ. ສຳລັບຄຳຖາມກ່ຽວກັບເອນໄຊ, Kantesti ຈະພິຈາລະນາການກວດເລືອດຄົບຖ້ວນ (CBC), ferritin, B12, folate, albumin, ຕົວຊີ້ວັດການເຮັດວຽກຂອງຕັບ, ຕົວຊີ້ວັດການເຮັດວຽກຂອງຕັບອື່ນໆທີ່ກ່ຽວກັບຕັບອ່ອນ/ຕັບອ່ອນ (pancreatic markers), ວິຕາມິນທີ່ລະລາຍໃນໄຂມັນ (fat-soluble vitamins), ແລະ ຜົນການກວດອາຈົມທີ່ມີ. ຜົນທີ່ຊີ້ວ່າ fecal elastase ຕ່ຳກວ່າ 200 µg/g, ພາວະເລືອດຈາງທີ່ບໍ່ມີສາເຫດອະທິບາຍ, ຫຼື ການຫຼຸດນ້ຳໜັກ ຈະຖືກຈັດເປັນສັນຍານເພື່ອຕິດຕາມທາງການແພດ, ບໍ່ແມ່ນການຊັກຊວນເສີມອາຫານແບບທົ່ວໄປ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ກອບການຢືນຢັນທາງຄລີນິກ v2.0 (ໜ້າການຢືນຢັນທາງການແພດ). ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ເຄື່ອງວິເຄາະການກວດເລືອດດ້ວຍ AI: ກວດວິເຄາະ 2.5M ກໍລະນີ | ລາຍງານສຸຂະພາບທົ່ວໂລກ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ຜົນປະໂຫຍດຂອງອາຫານເສີມ Creatine ສຳລັບກ້າມເນື້ອ, ສະໝອງ ແລະ ການກວດເລືອດ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງ Sports Nutrition Kidney Lab ອັບເດດ 2026 ສຳລັບຄົນເຈັບ Creatine ທີ່ເປັນໜຶ່ງໃນບັນດາອາຫານເສີມທີ່ຖືກສຶກສາດີກວ່າໃນດ້ານການກິລາ,...
ອ່ານບົດຄວາມ →
ເສີມອາຫານສຳລັບຄວາມດັນເລືອດສູງ: ຄູ່ມືກວດເຊັກທາງຫ້ອງທົດລອງ
ການຕີຄວາມໝາຍຜົນການກວດແຮງດັນເລືອດ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍໆ ບາງອາຫານເສີມສາມາດຊ່ວຍຫຼຸດແຮງດັນເລືອດໄດ້ແບບພໍດີ. ຄຳຖາມທີ່ປອດໄພກວ່າແມ່ນ...
ອ່ານບົດຄວາມ →
ຂະໜາດຢາເສີມວິຕາມິນດີຕາມລະດັບໃນເລືອດ: ຊ່ວງທີ່ປອດໄພ
ການອ່ານຜົນກວດວິຕາມິນດີ ປີ 2026 (ອັບເດດ) ສຳລັບຄົນເຈັບ ຂະໜາດຢາວິຕາມິນດີສຳລັບຜູ້ໃຫຍ່ສ່ວນຫຼາຍແມ່ນໃຫ້ຈາກການກວດເລືອດວິຕາມິນດີ 25-OH...
ອ່ານບົດຄວາມ →
ການກວດເລືອດເພື່ອການຫຼຸດນ້ຳໜັກ: ຊຸດກວດກ່ອນອາຫານ (ກ່ອນເລີ່ມຄາບອາຫານ)
ການກວດກ່ຽວກັບການຫຼຸດນ້ຳໜັກ Metabolic Health 2026 Update ສຳລັບຄົນເຈັບທີ່ເຂົ້າໃຈງ່າຍ ກ່ອນທີ່ຈະຕັດແຄລໍຣີໃຫ້ໜັກຂຶ້ນ, ກວດເບິ່ງວ່າ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດເພື່ອປ້ອງກັນທີ່ຊອກພົບຄວາມສ່ຽງໄດ້ແຕ່ເຊົ້າ
ການຕີຄວາມຜົນກວດຫ້ອງທົດແທນການດູແລເຊີງປ້ອງກັນ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ການກວດເລືອດເພື່ອການດູແລເຊີງປ້ອງກັນບໍ່ແມ່ນລູກບານຄຳນວນ. ນຳໃຊ້ໃຫ້ເໝາະສົມ,...
ອ່ານບົດຄວາມ →
ຜົນກວດເລືອດມື້ດຽວກັນ: ການກວດໄວ vs ການສົ່ງໄປກວດພາຍນອກ
ການຕັ້ງເວລາການກວດຫ້ອງທົດລອງ ການອ່ານຜົນກວດເລືອດ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ບາງຜົນອອກໄວ ເພາະວ່າມັນຖືກປະມວນຜົນໃນເຄື່ອງວິເຄາະອັດຕະໂນມັດພາຍໃນ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.