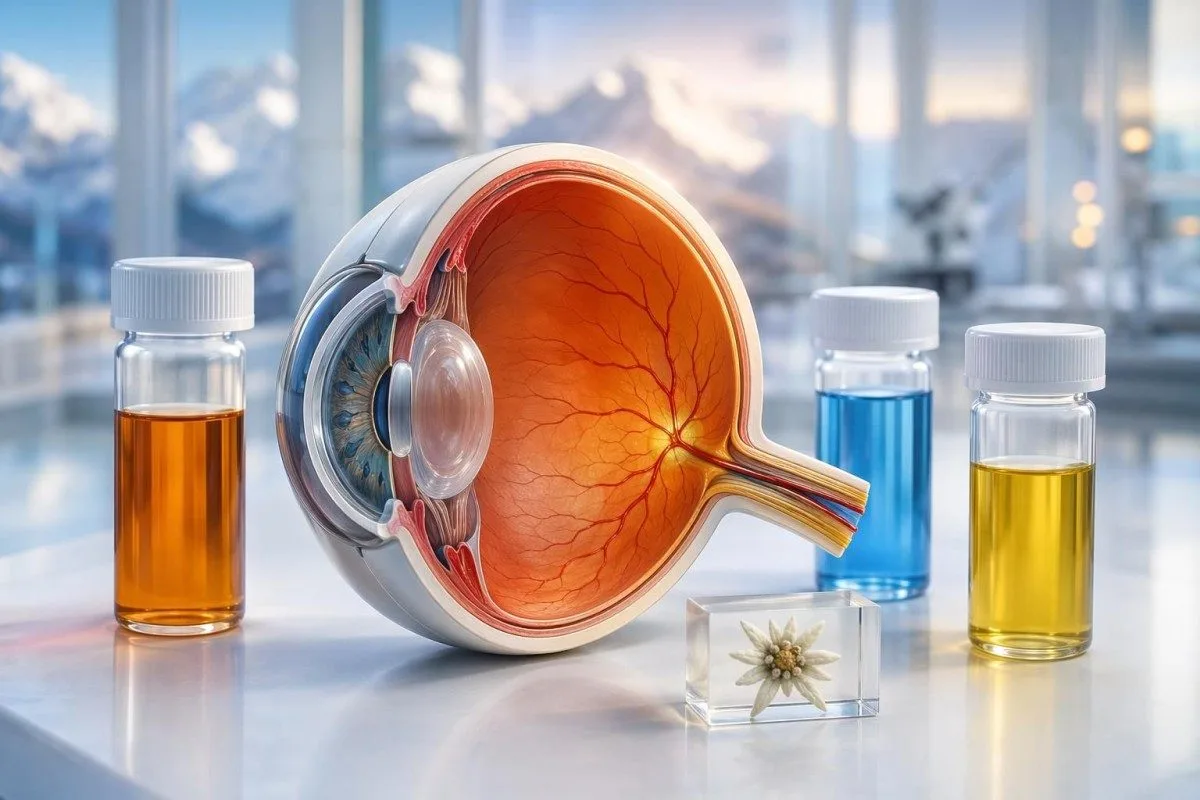
ການເບິ່ງບໍ່ຊັດມັກເປັນບັນຫາຂອງຕາ, ແຕ່ຕົວຊີ້ວັດສະພາບໃນເລືອດທົ່ວລະບົບສາມາດເປີດເຜີຍສາເຫດທີ່ຊ່ອນຢູ່ໄດ້. ການພຸ້ງຂຶ້ນຂອງນ້ຳຕານ, ຂາດວິຕາມິນ B12, ການປ່ຽນແປງຂອງຕ່ອມໄທລອຍ, ແລະ ການອັກເສບ ແຕ່ລະຢ່າງຈະປະທັບຮອຍລາຍງານໃນຫ້ອງທົດລອງທີ່ບໍ່ຄືກັນ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ນ້ຳຕານ (Glucose) ແລະ HbA1c ແມ່ນຕົວຊີ້ວັດທຳອິດທີ່ຂ້ອຍກວດເມື່ອການເບິ່ງບໍ່ຊັດມາແລະໄປ; HbA1c ≥6.5% ຫຼື ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ ≥126 mg/dL ຕົກເກນໂລກເບົາຫວານ ເມື່ອຢືນຢັນແລ້ວ.
- ນ້ຳຕານຫຼັງກິນອາຫານ ສູງກວ່າ 200 mg/dL ໃນ 2 ຊົ່ວໂມງ ສາມາດເຮັດໃຫ້ເລນບວມ ແລະ ເຮັດໃຫ້ເບິ່ງບໍ່ຊັດ ກ່ອນທີ່ຈະຖືກວິນິດໄຊໂລກເບົາຫວານຢ່າງເປັນທາງການ.
- ວິຕາມິນ B12 ຕ່ຳກວ່າ 200 pg/mL ຊີ້ບອກການຂາດແບບແຮງ, ແຕ່ອາການທາງປະສາດສາມາດປາກົດໄດ້ກັບຜົນທີ່ຢູ່ໃນຂອບເຂດ 200-300 pg/mL.
- ກົດ methylmalonic (Methylmalonic acid) ສູງກວ່າປະມານ 0.40 µmol/L ສະໜັບສະໜູນການຂາດວິຕາມິນ B12 ແບບມີຜົນຕໍ່ໜ້າທີ່ (functional), ໂດຍສະເພາະຖ້າມີອາການຊາ ຫຼື ມີອາການຊາບຊຶ້ນຢູ່ນິ້ວມື.
- TSH ແລະ free T4 ຊ່ວຍອະທິບາຍການເບິ່ງບໍ່ຊັດກັບຄວາມບໍ່ທົນຄວາມເຢັນ, ຕາແຫ້ງ, ອາການບວມຂອງຂອບຕາ (eyelid puffiness), ອາການໃຈສັ່ນ (palpitations) ຫຼື ອາການຕາຈາກຕ່ອມໄທລອຍ.
- ESR ແລະ CRP ເປັນສັນຍານດ່ວນ ເມື່ອມີອາການຕາມົວພ້ອມກັບອາການປວດຫົວໃໝ່, ປວດກົກກະດູກກົກກະດູກ (jaw pain) ຫຼື ກົດເຈັບບໍລິເວນຫນັງຫົວ (scalp tenderness) ຫຼັງອາຍຸ 50 ປີ.
- ການກວດເລືອດຄົບຖ້ວນ (CBC) ແລະ ferritin ສາມາດພົບພາວະເລືອດຈາງ ຫຼື ຂາດທາດເຫຼັກ ທີ່ເຮັດໃຫ້ອາການຕາມົວ/ຕາເມື່ອຍ, ວິນຫົວ ແລະ ການສົ່ງອົກຊີເຈນໃຫ້ຈໍຕາ (retinal oxygen delivery) ແຍ່ລົງ.
- ສັນຍານເຕືອນອັນຮ້າຍ ເຊັ່ນ ສູນເສຍການເຫັນຢ່າງທັນທີ, ມີຜ້າມ່ານບັງຄວາມເຫັນ (curtain over vision), ປວດຕາຮ້າຍແຮງ, ອ່ອນແອຂ້າງດຽວ (one-sided weakness) ຫຼື glucose >300 mg/dL ຈຳເປັນຕ້ອງໄປຮັບການດູແລດ່ວນ ບໍ່ແມ່ນພຽງແຕ່ການອ່ານຜົນກວດເລືອດ.
ຕົວຊີ້ວັດເລືອດອັນໃດສາມາດອະທິບາຍການເບິ່ງບໍ່ຊັດໄດ້ກ່ອນ?
A ການກວດເລືອດສຳລັບອາການຕາມົວ ສາມາດພົບສາເຫດທົ່ວລະບົບ (systemic) ເຊັ່ນ ນ້ຳຕານຂຶ້ນສູງແບບສະພາບສັ້ນ (glucose spikes), ຄວາມສ່ຽງເປັນເບົາຫວານ, ຂາດວິຕາມິນ B12, ຄວາມບໍ່ສົມດຸນຂອງຕ່ອມໄທລອຍ, ເລືອດຈາງ, ຄວາມເຄັ່ງຕຶງຂອງໝາກໄຂ່ຫຼັງ (kidney stress) ແລະ ການອັກເສບ. ມັນບໍ່ສາມາດທົດແທນການກວດຕາ (eye exam) ໄດ້. ຖ້າການເສຍການເຫັນເກີດຂຶ້ນທັນທີ, ມີອາການປວດ ຫຼື ເປັນຂ້າງດຽວ, ການດູແລຕາດ່ວນຄວນມາກ່ອນ; ການກວດທາງຫ້ອງທົດລອງຊ່ວຍອະທິບາຍຮູບແບບທົ່ວຮ່າງກາຍທີ່ຢູ່ຫຼັງອາການຕາມົວທີ່ເກີດຊ້ຳ ຫຼື ບໍ່ສາມາດອະທິບາຍໄດ້.

ໃນຄລີນິກ, ຊຸດກວດທຳອິດທີ່ເປັນປະໂຫຍດສຸດມັກຈະແມ່ນ ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນ (fasting glucose), HbA1c, CBC, B12, TSH, free T4, ESR, CRP, creatinine ແລະ electrolytes. Kantesti ການວິເຄາະເລືອດດ້ວຍ AI ອ່ານສິ່ງເຫຼົ່ານີ້ຮ່ວມກັນ ເພາະວ່າ glucose 118 mg/dL ໝາຍຄວາມຫຼາຍຢ່າງອື່ນໃນຄົນອາຍຸ 29 ປີ ທີ່ມີ HbA1c ປົກກະຕິ ກັບໃນຄົນອາຍຸ 62 ປີ ທີ່ triglycerides ກຳລັງສູງຂຶ້ນ.
ຂ້ອຍເຫັນຮູບແບບນີ້ເລື້ອຍໆ: ຄົນໄຂ້ປ່ຽນແວ່ນຕາ 2 ຄັ້ງໃນ 6 ເດືອນ, ຫຼັງຈາກນັ້ນ HbA1c ກັບມາຢູ່ທີ່ 7.8%. ເລນຂອງຕາສາມາດບວມເມື່ອນ້ຳຕານສູງຂຶ້ນ, ແລະຄ່າສັ່ງແວ່ນອາດຈະຄ່ອຍໆປ່ຽນໄປ ຈົນກວ່ານ້ຳຕານຈະສະຖຽນຢູ່ໄດ້ປະມານ 4-6 ອາທິດ.
ສິ່ງທີ່ເປັນກົນລະຍຸດທີ່ໃຊ້ໄດ້ຈິງ ຄືການຈັບຄູ່ເວລາທີ່ຕາມົວ ກັບຕົວຊີ້ບອກ (marker). ຕາມົວຫຼັງອາຫານ ຊີ້ໄປຫາ glucose; ຕາມົວພ້ອມກັບອາການຊາ (numbness) ຊີ້ໄປຫາ B12 ຫຼື ເລືອດຈາງ; ຕາມົວພ້ອມກັບຄວາມບໍ່ທົນຄວາມເຢັນ (cold intolerance) ຊີ້ໄປຫາຕ່ອມໄທລອຍ; ຕາມົວພ້ອມກັບອາການປວດຫົວຫຼັງອາຍຸ 50 ປີ ເພີ່ມຄວາມສຳຄັນຂອງ ESR ແລະ CRP. ສຳລັບການບໍ່ສອດຄ່ອງກັນຂອງ glucose, ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ HbA1c ທຽບກັບນ້ຳຕານໃນເວລາທ້ອງວ່າງ ເປັນເຄື່ອງຊ່ວຍທີ່ເໝາະສົມ.
ການພຸ້ງຂຶ້ນຂອງນ້ຳຕານທຳໃຫ້ເບິ່ງບໍ່ຊັດກ່ອນທີ່ເບິ່ງວ່າເປັນໂລກເບົາຫວານຈະຊັດເຈນເມື່ອໃດ?
ນ້ຳຕານຂຶ້ນສູງແບບສະພາບສັ້ນ (glucose spikes) ສາມາດທຳໃຫ້ຕາມົວໄດ້ ໂດຍການປ່ຽນສົມດຸນຂອງນ້ຳໃນເລນຕາ ແລະຮູບຮ່າງຂອງເລນຕາ. fasting glucose ຕ່ຳກວ່າ 100 mg/dL ອາດເບິ່ງຄືປົກກະຕິ, ແຕ່ glucose ຫຼັງອາຫານ 1-2 ຊົ່ວໂມງ ທີ່ສູງກວ່າ 180-200 mg/dL ຍັງສາມາດທຳໃຫ້ຕາມົວເປັນໄລຍະ, ກະຫາຍນ້ຳ (thirst), ເມື່ອຍລ້າ (fatigue) ແລະ ຍ່ຽວບໍ່ຢຸດຢັ້ງ (frequent urination) ໄດ້.

ມາດຕະຖານການແບບແຜນການດູແລຂອງ ADA ສຳລັບໂລກເບົາຫວານ—2026 ກຳນົດໂລກເບົາຫວານເປັນ HbA1c ≥6.5%, ນ້ຳຕານໃນເລືອດຂະໜະອົດ (fasting plasma glucose) ≥126 mg/dL, ການກວດຄວາມທົນທານຕໍ່ນ້ຳຕານທາງປາກ 2 ຊົ່ວໂມງ ≥200 mg/dL, ຫຼື ນ້ຳຕານສຸ່ມ ≥200 mg/dL ພ້ອມອາການຄລາສສິກ (American Diabetes Association Professional Practice Committee, 2026). ຈຸດຕັດເຫຼົ່ານີ້ສຳຄັນ ເພາະອາການທາງຕາບາງຄັ້ງປາກົດໃນຊ່ວງກຳ້ກຶ່ງ.
A ນ້ຳຕານຫຼັງອາຫານ 2 ຊົ່ວໂມງ ຕ່ຳກວ່າ 140 mg/dL ໂດຍທົ່ວໄປແມ່ນປົກກະຕິ; 140-199 mg/dL ຊີ້ວ່າມີຄວາມທົນທານຕໍ່ນ້ຳຕານບົກຜ່ອງ; ≥200 mg/dL ຊີ້ວ່າເປັນໂລກເບົາຫວານ ຖ້າຢືນຢັນແລ້ວ. ຂ້ອຍມັກຖາມຄົນເຈັບທີ່ຕາມົວໃນຕອນບ່າຍໃຫ້ປຽບທຽບອາການກັບການອ່ານຕາມເວລາ ເພາະເລື່ອງລາວມີປະໂຫຍດຫຼາຍກວ່າຕົວເລກສຸ່ມພຽງອັນ.
HbA1c ແມ່ນຄ່າສະເລ່ຍ 2-3 ເດືອນ, ບໍ່ແມ່ນເຄື່ອງຈັບການພຸ່ງຂຶ້ນ. ຖ້າອາການຕາມົວເກີດຂຶ້ນຫຼັງກິນເຂົ້າ, ເສັ້ນພາສຕາ, ນ້ຳໝາກໄມ້ ຫຼືກາເຟຫວານ, HbA1c ປົກກະຕິ 5.5% ບໍ່ໄດ້ຕັດອອກການຂຶ້ນລົງຂອງນ້ຳຕານໄດ້ຢ່າງສົມບູນ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ນ້ຳຕານໃນເລືອດຫຼັງອາຫານ ອະທິບາຍເວລາໄດ້ຊັດເຈນກວ່າ, ແລະ ຄູ່ມືການກວດເລືອດສຳລັບໂລກເບົາຫວານ ກໍຄຸ້ມຄອງການກວດຢືນຢັນ.
ເມື່ອໃດນ້ຳຕານສູງພ້ອມກັບການເບິ່ງບໍ່ຊັດຈຶ່ງຈຳເປັນດ່ວນ?
ນ້ຳຕານສູງພ້ອມຕາມົວຈະກາຍເປັນສິ່ງດ່ວນ ເມື່ອນ້ຳຕານສູງຫຼາຍ, ອາການຮຸນແຮງ, ຫຼືການປ່ຽນແປງການເຫັນເກີດຂຶ້ນທັນທີ. ນ້ຳຕານສຸ່ມສູງກວ່າ 300 mg/dL ພ້ອມຂາດນ້ຳ, ອາເມັດ, ເຈັບທ້ອງ, ຫາຍໃຈໄວ ຫຼືສັບສົນ ຕ້ອງໄດ້ຮັບການດູແລທາງການແພດໃນມື້ດຽວກັນ ເພາະ ketoacidosis ຫຼືສະພາບ hyperosmolar ສາມາດເກີດຂຶ້ນໄດ້.

ຈຳນວນຢ່າງດຽວບໍ່ແມ່ນເລື່ອງທັງໝົດ. ນ້ຳຕານ 260 mg/dL ໃນຄົນທີ່ເບິ່ງດີຢູ່ ຍັງຕ້ອງຕິດຕາມຢ່າງທັນດ່ວນ, ແຕ່ 260 mg/dL ພ້ອມ ketones, bicarbonate ຕ່ຳກວ່າ 18 mmol/L ຫຼື anion gap ສູງກວ່າ 12 ແມ່ນຄົນລະເລື່ອງກັນໄປໝົດ.
ສຳລັບຕົວຕາເອງ, ການເຫັນຈຸດລອຍທັນທີ, ກະພິບແສງ, ເງົາຄ້າຍຜ້າມ່ານ, ເຈັບຕາຮຸນແຮງ, ຕາແດງ ຫຼືຈຸດບອດໃໝ່ ບໍ່ຄວນລໍຖ້າໃຫ້ HbA1c. ຂ້ອຍເຄີຍເຫັນຄົນເຈັບເສຍເວລາອັນມີຄ່າ ເພາະຄິດວ່າຕາມົວທຸກຄັ້ງແມ່ນໂລກເບົາຫວານ ໃນຂະນະທີ່ບັນຫາຈິງແມ່ນ retinal detachment ຫຼື acute glaucoma.
Kantesti ສາມາດຊ່ວຍຕີຄວາມແບບຂອງການປ່ຽນແປງທາງເມຕາໂບລິຊຶມ ຫຼັງຈາກຈັດການສິ່ງດ່ວນແລ້ວ. ຖ້າລາຍງານຂອງທ່ານສະແດງນ້ຳຕານສູງໂດຍບໍ່ມີການວິນິດໄວ້ກ່ອນ, ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ນ້ຳຕານສູງແຕ່ບໍ່ເປັນເບົາຫວານ ອະທິບາຍກ່ຽວກັບຄວາມເຄັ່ງຕຶງ, steroids, ອາຫານ, ການຕິດເຊື້ອ ແລະການຕ້ານອິນຊູລິນໃນໄລຍະເລີ່ມຕົ້ນ.
ຂາດວິຕາມິນ B12 ສາມາດເຮັດໃຫ້ເບິ່ງບໍ່ຊັດ, ຊາມື ຫຼື ມີອາການຊາບຊຶ້ນຢູ່ນິ້ວມືໄດ້ບໍ?
ການຂາດວິຕາມິນ B12 ສາມາດເຮັດໃຫ້ຕາມົວຜ່ານຄວາມຜິດປົກກະຕິຂອງ optic nerve, ແລະມັນຍັງສາມາດເຮັດໃຫ້ມີອາການຊາ, ເຈັບແສບເຜົາທີ່ຕີນ, ບົກຄວາມສົມດຸນ ຫຼືນິ້ວມືຊາ/ຊາມື. A ການກວດເລືອດສຳລັບອາການຊາ ຫຼື a ການກວດເລືອດສຳລັບອາການນິ້ວມືຊາ/ຊາມື ຄວນປະກອບມີ serum B12, ການກວດເລືອດຄົບຖ້ວນ, MCV, methylmalonic acid ແລະ homocysteine ເມື່ອອາການຍັງຢູ່.

Serum B12 ຕ່ຳກວ່າ 200 pg/mL ໂດຍທົ່ວໄປຖືກຮັກສາວ່າຂາດ, ໃນຂະນະທີ່ 200-300 pg/mL ແມ່ນຂອບເຂດກຳ້ກຶ່ງ ແລະຕ້ອງພິຈາລະນາບໍລິບົດ. Devalia et al. (2014) ໄດ້ເນັ້ນໂດຍສະເພາະວ່າ ອາການທາງລະບົບປະສາດສາມາດເກີດຂຶ້ນໄດ້ໂດຍບໍ່ມີອານີເມຍ, ເຊິ່ງກົງກັບສິ່ງທີ່ຫຼາຍຄົນໃນພວກເຮົາເຫັນໃນການປະຕິບັດ.
ນັກແລ່ນຜູ້ຊາຍອາຍຸ 44 ປີ ທີ່ເປັນອາຫານແບບບໍ່ກິນຊີ້ນ (vegan) ທີ່ຂ້ອຍໄດ້ທົບທວນ ມີ B12 236 pg/mL, ຮະດັບເຮໂມໂກບິນປົກກະຕິ ແລະ MCV 91 fL, ແຕ່ມີອາການຊາ/ຊາມືຊາມຕີນຢ່າງຊັດເຈນ ແລະການຮັບຮູ້ສີຈືດລົງ. ຕໍ່ມາ MMA ອອກມາທີ່ 0.62 µmol/L, ແລະການຮັກສາຊ່ວຍໃຫ້ອາການທາງເສັ້ນປະສາດດີຂຶ້ນໃນໄລຍະເດືອນ ຫຼາຍກວ່າໃນບາງມື້.
ຄວາມເຂົ້າໃຈຜິດທີ່ພົບເລື້ອຍ ແມ່ນວ່າ CBC ປົກກະຕິ ສາມາດຕັດອອກການຂາດ B12 ໄດ້. ບໍ່ແມ່ນ. ຖ້າທ່ານເປັນຜູ້ກິນຜັກ (vegetarian), vegan, ໃຊ້ metformin, ກິນຢາຫຼຸດກົດແບບຍາວນານ, ຫຼືມີປະຫວັດການຜ່າຕັດລຳໄສ້, ຂໍ້ມູນຂອງພວກເຮົາ ການກວດວິຕາມິນ B12 ຈະບອກລຳດັບການກວດລາຍການຕໍ່ໄປ.
ເປັນຫຍັງ MMA, homocysteine ແລະ CBC ຈຶ່ງສຳຄັນເມື່ອ B12 ຢູ່ໃນຂອບເຂດ?
MMA ແລະ homocysteine ຊ່ວຍຢືນຢັນການຂາດ B12 ແບບ functional ເມື່ອ B12 ໃນເລືອດຢູ່ໃນຊ່ວງກຳກື່ງ. MMA ສູງກວ່າປະມານ 0.40 µmol/L ຈະຈຳເພາະກວ່າສຳລັບການຂາດ B12, ໃນຂະນະທີ່ homocysteine ສູງກວ່າ 15 µmol/L ສາມາດເພີ່ມຂຶ້ນໄດ້ໃນການຂາດ B12, ຂາດ folate, ຄວາມບົກພ່ອງຂອງໄຕ (kidney impairment) ຫຼື hypothyroidism.

ສັນຍານຈາກ CBC ແມ່ນຊ່ວຍໄດ້ ແຕ່ມາຊ້າ. MCV ສູງກວ່າ 100 fL ຊີ້ໄປທາງ macrocytosis, ແຕ່ອາການ B12 ທາງປະສາດອາດປາກົດໄດ້ດ້ວຍ MCV ໃນຊ່ວງ 80-96 fL, ໂດຍສະເພາະຖ້າການຂາດເຫຼັກ (iron deficiency) ດຶງຂະໜາດເຊວລົງໃນເວລາດຽວກັນ.
Folate ສາມາດປິດບັງໂລກເລືອດຈາງຈາກການຂາດ B12 ໃນຂະນະທີ່ບັນຫາທາງເສັ້ນປະສາດຍັງດຳລົງ. ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍບໍ່ມັກໃຫ້ຄົນເຈັບກິນ folic acid ຂະໜາດສູງ ເຊັ່ນ 5 mg ຕໍ່ມື້ ໂດຍບໍ່ກວດ B12 ກ່ອນ ເມື່ອມີອາການຊາ, ຊາມືຊາມຕີນ ຫຼືການມົວຈືດຂອງການເຫັນ.
Kantesti AI ອ່ານດັດຊະນີຂອງ CBC, B12 ແລະ metabolites ເປັນຮູບແບບ ແທນທີ່ຈະເປັນສັນຍານດຽວ. ຖ້າ MCV ຂອງທ່ານສູງ ຫຼືຄ່ອຍໆເພີ່ມຂຶ້ນ, ໃຫ້ປຽບທຽບກັບ ການກວດເລືອດ MCV ແລະ ຊ່ວງ B12 ປົກກະຕິຂອງພວກເຮົາ ບົດຄວາມ.
ການກວດຕ່ອມໄທລອຍອັນໃດຊ່ວຍໃນການເບິ່ງບໍ່ຊັດ ແລະ ຄວາມບໍ່ທົນຄວາມເຢັນ?
TSH ແລະ free T4 ແມ່ນການກວດໄທລອຍຂັ້ນຕົ້ນສຳລັບການເຫັນມົວຈືດກັບຄວາມບໍ່ທົນຄວາມໜາວ, ເມື່ອຍລ້າ, ຜິວແຫ້ງ, ທ້ອງຕາບວມ, ຫຼືນ້ຳໜັກເພີ່ມ. A ການກວດເລືອດສຳລັບຄວາມບໍ່ທົນຄວາມໜາວ ມັກເລີ່ມດ້ວຍ TSH ເພາະມັນມີຄວາມໄວຕໍ່ການກວດພົບການເຮັດວຽກໄທລອຍຕ່ຳ ໃນຜູ້ໃຫຍ່ທີ່ບໍ່ຖືພາສ່ວນໃຫຍ່.

ຊ່ວງອ້າງອີງ TSH ຂອງຜູ້ໃຫຍ່ທົ່ວໄປ ແມ່ນປະມານ 0.4-4.0 mIU/L, ເຖິງແມ່ນວ່າບາງຫ້ອງທົດລອງໃນເອີຣົບ ໃຊ້ຂອບເທິງທີ່ແຄບກວ່າເລັກນ້ອຍ ໃກ້ 3.5 mIU/L. Free T4 ມັກຢູ່ປະມານ 0.8-1.8 ng/dL, ແຕ່ຊ່ວງທີ່ແນ່ນອນຂຶ້ນກັບວິທີການທົດສອບ (assay).
Hypothyroidism ສາມາດທຳໃຫ້ການເຫັນມົວຈືດໄດ້ທາງອ້ອມ ຜ່ານຕາແຫ້ງ, ການບວມຂອງຫົວຕາ, ການຜະລິດນ້ຳຕາຊ້າລົງ ແລະບາງຄັ້ງອາດມີໄຂມັນໃນເລືອດສູງ ຫຼື ໂລກເລືອດຈາງ. Hyperthyroidism ມີໂອກາດທີ່ຈະເຮັດໃຫ້ຕາໂປ່ງອອກ, ຮູ້ສຶກຄືບມີຂີ້ຊາຍ, ເຫັນສອງພາບ ຫຼືການດຶງຂອບຕາລົງ (lid retraction) ຫຼາຍກວ່າ ໂດຍສະເພາະໃນໂລກ Graves.
ເວລາມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຄົນເຈັບຫຼາຍຄົນຮູ້. ອາຫານເສີມ biotin ສາມາດບິດເບືອນການທົດສອບພູມຄຸ້ມກັນຂອງໄທລອຍ, ແລະ levothyroxine ທີ່ກິນກ່ອນການເກັບເລືອດສາມາດປ່ຽນ free T4. ສຳລັບຂອບຕັດທີ່ເຂັ້ມກວ່າ, ຄູ່ມືຂອງພວກເຮົາ ຊ່ວງ TSH ປົກກະຕິ ອະທິບາຍຜົນກະທົບຕາມອາຍຸ, ການຖືພາ ແລະຢາທີ່ໃຊ້.
ເມື່ອໃດພູມຕ້ານທານຕ່ອມໄທລອຍຈຶ່ງມີຄວາມສຳຄັນສຳລັບອາການທາງຕາ?
ພູມຕ້ານທານຂອງໄທຣອຍມີຄວາມສຳຄັນເມື່ອມີການເບິ່ງມົວເກີດຂຶ້ນພ້ອມກັບຕາມີຄວາມຮູ້ສຶກຂຸຍໆ, ຂອບຕາບວມ, ຄວາມດັນໃນຕາ, ເບິ່ງສອງພາບ ຫຼືມີປະຫວັດໂຣກ Graves. ການມີຜົນເປັນບວກຂອງ TRAb ຫຼື TSI ຊ່ວຍສະໜັບສະໜູນໂຣກຕາຂອງໄທຣອຍທີ່ກ່ຽວຂ້ອງກັບ Graves, ໃນຂະນະທີ່ພູມຕ້ານທານ TPO ຊ່ວຍສະໜັບສະໜູນ autoimmune thyroiditis ແຕ່ບໍ່ໄດ້ວິນິດໄສໂຣກຕາໂດຍຕົວມັນເອງ.

Ross et al. (2016) ອະທິບາຍວ່າການກວດ TRAb ເປັນສິ່ງທີ່ມີປະໂຫຍດໃນການວິນິດໄສ Graves hyperthyroidism ໂດຍສະເພາະເມື່ອພາບທາງຄລີນິກບໍ່ຊັດເຈນ. ໃນການປະຕິບັດ, ຂ້ອຍຈະລະວັງຫຼາຍຂຶ້ນເມື່ອ TSH ຕ່ຳກວ່າ 0.1 mIU/L ແລະຄົນເຈັບລາຍງານວ່າເກີດການເບິ່ງສອງພາບໃໝ່ ຫຼືມີຄວາມດັນຢູ່ຫຼັງຕາ.
ໂຣກຕາຂອງໄທຣອຍບາງຄັ້ງອາດປາກົດເມື່ອລະດັບຮໍໂມນໄທຣອຍຢູ່ໃນລະດັບປົກກະຕິ ຫຼືຫຼັງຈາກເລີ່ມການຮັກສາແລ້ວ. ນີ້ເຮັດໃຫ້ຄົນສ່ວນຫຼາຍປະຫຼາດໃຈ. ຂະບວນການພູມຄຸ້ມກັນຮອບບໍລິເວນອ້ອມຕາບໍ່ໄດ້ເຄື່ອນໄຫວໄປພ້ອມກັນກັບ TSH ສະເໝີ.
ການກວດໄທຣອຍຄົບຊຸດ (complete thyroid panel) ອາດປະກອບມີ TSH, free T4, free T3, ພູມຕ້ານທານ TPO, ພູມຕ້ານທານ thyroglobulin ແລະ TRAb ຫຼື TSI ຂຶ້ນກັບຮູບແບບຂອງອາການ. ຂອງພວກເຮົາ ການກວດໄທລອຍ ອະທິບາຍວ່າເມື່ອໃດຕົວຊີ້ວັດເພີ່ມເຕີມຈຶ່ງເພີ່ມຄຸນຄ່າແທ້.
ຕົວຊີ້ວັດການອັກເສບອັນໃດທີ່ອັນຕະລາຍກັບການເບິ່ງບໍ່ຊັດ?
ESR, CRP ແລະ CBC ກາຍເປັນຂໍ້ບົ່ງຊີ້ທີ່ອັນຕະລາຍ ເມື່ອມີການເບິ່ງມົວພ້ອມກັບອາການປວດຫົວໃໝ່, ກົດແລ້ວເຈັບທີ່ຫນັງຫົວ (scalp tenderness), ເຈັບຄາງກະໄຕ (jaw pain), ໄຂ້, ເຈັບບ່າ ຫຼືການຫຼຸດນ້ຳໜັກທີ່ບໍ່ມີສາເຫດຫຼັງອາຍຸ 50. ຮູບແບບນີ້ອາດສື່ອອອກເຖິງ giant cell arteritis, ເຊິ່ງຖ້າຮັກສາຊ້າ ອາດນຳໄປສູ່ການເສຍການເບິ່ງຢ່າງຖາວອນ.

ESR ສູງກວ່າ 50 mm/hr ເປັນເລື່ອງພົບໄດ້ໃນ giant cell arteritis, ແຕ່ ESR ທີ່ຕ່ຳກວ່າບໍ່ໄດ້ຕັດອອກມັນຢ່າງສົມບູນ. CRP ສູງກວ່າ 10 mg/L ເພີ່ມຄວາມເປັນຫ່ວງ, ແລະ platelets ສູງກວ່າ 400 x 10^9/L ສາມາດຊ່ວຍສະໜັບສະໜູນຮູບແບບການອັກເສບ ເມື່ອເລື່ອງລາວສອດຄ່ອງ.
ແຕ່ວ່າ ສິ່ງທີ່ເປັນຈິງຄື ການສູງຂອງ CRP ທົ່ວໄປເກີດໄດ້ຫຼັງການຕິດເຊື້ອ, ການອັກເສບໃນທາງແຂ້ວ, ການຝຶກຊ້ອມທີ່ໜັກ ຫຼື ການກຳເລີດຂອງໂຣກ autoimmune. ຂ້ອຍກັງວົນຫຼາຍກວ່າກໍລະນີ CRP 28 mg/L ພ້ອມ jaw claudication ຫຼາຍກວ່າ CRP 12 mg/L ຫຼັງຈາກການຕິດເຊື້ອທີ່ເອິກ ໂດຍບໍ່ມີອາການທາງຕາ ຫຼືຫົວ.
AI Kantesti ສາມາດຊີ້ທຸກຄູ່ກັນຂອງການອັກເສບໄດ້ ແຕ່ການປະເມີນທາງຄລີນິກໃນມື້ດຽວກັນແມ່ນຂັ້ນຕອນດ້ານຄວາມປອດໄພ. ສຳລັບການປຽບທຽບທີ່ກວ້າງຂຶ້ນຂອງຮູບແບບ ESR, CRP ແລະ CBC, ເບິ່ງຄູ່ມືຂອງພວກເຮົາ ການກວດເລືອດສຳລັບການອັກເສບ ຫຼືໃຊ້ຂອງພວກເຮົາ ການຕີຄວາມໝາຍຂອງການກວດເລືອດດ້ວຍ AI ເມື່ອທ່ານມີລາຍງານແລ້ວ.
ໂລກເລືອດຈາງ ຫຼື ຂາດທາດເຫຼັກ ສາມາດເຮັດໃຫ້ຮູ້ສຶກວ່າການເບິ່ງບໍ່ຊັດໄດ້ບໍ?
ໂລຫິດ (anemia) ແລະການຂາດເຫຼັກ (iron deficiency) ສາມາດເຮັດໃຫ້ການເບິ່ງຮູ້ສຶກມົວໄດ້ ໂດຍການຫຼຸດການສົ່ງອົກຊີເຈນ, ເຮັດໃຫ້ວິນຫົວແຍ່ລົງ, ເຮັດໃຫ້ເກີດອາການປວດຫົວ ແລະເພີ່ມຄວາມເມື່ອຍລ້າທາງສາຍຕາ. ຮີໂມໂກບິນຕ່ຳກວ່າ 12 g/dL ໃນແມ່ຍິງຜູ້ໃຫຍ່ ຫຼືຕ່ຳກວ່າ 13 g/dL ໃນຜູ້ຊາຍຜູ້ໃຫຍ່ ຕອບຕາມນິຍາມໂລຫິດທົ່ວໄປ, ແຕ່ການຖືພາ ແລະຄວາມສູງຈາກລະດັບນ້ຳທະເລ ປ່ຽນແປງການຕີຄວາມ.

ການຂາດເຫຼັກອາດເລີ່ມກ່ອນທີ່ຮີໂມໂກບິນຈະຕົກ. Ferritin ຕ່ຳກວ່າ 30 ng/mL ມັກຈະຊີ້ວ່າສາງເຫຼັກຖືກລົດລົງໃນຜູ້ໃຫຍ່ທີ່ມີອາການ, ໃນຂະນະທີ່ ferritin ອາດຈະເບິ່ງປົກກະຕິ ຫຼືສູງໃນໄລຍະອັກເສບ ເພາະ ferritin ເປັນຕົວຕອບສະໜອງໄລຍະສັ້ນ (acute-phase reactant).
ຮູບແບບນ້ອຍແຕ່ຈື່ງໄດ້: ຄົນເຈັບທີ່ມີປະຈຳເດືອນຫຼາຍ, ferritin 8-15 ng/mL ແລະຮີໂມໂກບິນປົກກະຕິ ມັກຈະບັນຍາຍວ່າມີອາການຕາເມື່ອຍຈາກການໃຊ້ສາຍຕາ, ຂາບໍ່ຢຸດຢັ້ງ (restless legs) ແລະສະມາທິບໍ່ດີ ກ່ອນທີ່ຈະເອີ້ນມັນວ່າໂລຫິດ. ການເບິ່ງບໍ່ໄດ້ມີບັນຫາອະໄວຍະວະຫຼັກສະເໝີ; ຕາແມ່ນບ່ອນທີ່ຄວາມເມື່ອຍລ້າກາຍເປັນອາການຊັດເຈນ.
ດັດຊະນີຂອງ CBC ເພີ່ມລາຍລະອຽດ. MCH ຕ່ຳ, MCHC ຕ່ຳ ແລະ RDW ທີ່ສູງຂຶ້ນ ອາດປາກົດກ່ອນໂລຫິດຮ້າຍແຮງ, ນັ້ນເປັນເຫດທີ່ຂ້ອຍປຽບທຽບເສັ້ນແນວໂນ້ມ ຫຼາຍກວ່າລາຍງານອັນດຽວ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ສາເຫດທີ່ hemoglobin ຕໍ່າຈຶ່ງ ເປັນປະໂຫຍດ ຖ້າ CBC ຂອງທ່ານຖືກຊີ້ທຸກ.
ຕົວຊີ້ວັດຂອງໝາກໄຂ່ຫຼັງ ແລະ ເກືອແຮ່ທາດ (electrolytes) ກ່ຽວຂ້ອງກັບການເບິ່ງບໍ່ຊັດແນວໃດ?
ຕົວຊີ້ວັດຂອງໄຕແລະເກືອແຮ່ (electrolytes) ກ່ຽວຂ້ອງກັບການເບິ່ງມົວຜ່ານການດື່ມນ້ຳ (hydration), ການປ່ຽນແປງ osmotic, ຄວາມດັນເລືອດ ແລະການຂັບຢາອອກທາງໄຕ. ນ້ຳຕານໂຊດຽມຕ່ຳກວ່າ 130 mmol/L, ນ້ຳຕານໂຊດຽມສູງກວ່າ 150 mmol/L, ນ້ຳຕານສູງຫຼາຍ, ຫຼືການເສຍຫາຍຂອງໄຕຢ່າງມີນັຍສຳຄັນ ລ້ວນແຕ່ສາມາດກະທົບຕໍ່ຄວາມຊັດເຈນຂອງຈິດໃຈ ແລະບາງຄັ້ງກະທົບຕໍ່ຄວາມສະເໝີພາບຂອງການເບິ່ງ.

ການກວດກາພື້ນຖານຂອງການແປງສານ (basic metabolic panel) ກວດເບິ່ງໂຊດຽມ, ໂພແທດຊຽມ, ຄລໍໄຣດ, CO2, ຄຣີອາຕີນິນ, BUN, ຄາລຊຽມ ແລະ ນ້ຳຕານ (glucose). ໃນສະຖານະສຸກເສີນ ມັກຈະສັ່ງກວດໄວ ເພາະສາມາດຊີ້ໃຫ້ເຫັນການຂາດນ້ຳ, ອາຊິໂດຊິສ (acidosis), ຄວາມເຄັ່ງຕຶງຂອງໄຕ (kidney stress) ຫຼື ໂພແທດຊຽມທີ່ຜິດປົກກະຕິຢ່າງອັນຕະລາຍ ໃນພາບການກວດຄັ້ງດຽວທາງຄລີນິກ.
ອັດຕາ BUN/creatinine ສູງກວ່າ 20:1 ມັກຈະຊີ້ໄປທາງການຂາດນ້ຳ ຫຼື ການໄຫຼວຽນຂອງໄຕທີ່ຫຼຸດລົງ (reduced kidney perfusion) ແຕ່ການກິນໂປຣຕີນສູງ ແລະ ການສູນເສຍນ້ຳທາງລຳໄສ້ (gastrointestinal fluid loss) ກໍສາມາດຍູ້ໃຫ້ອັດຕານີ້ສູງຂຶ້ນໄດ້. ການຂາດນ້ຳສາມາດເຮັດໃຫ້ຕາແຫ້ງແຍ່ລົງ ແລະ ເຮັດໃຫ້ນ້ຳຕານເຂັ້ມຂຶ້ນ (concentrate glucose) ທຳໃຫ້ອາການຕາມົວແບບມາເປັນໄລຍະເຮັດໃຫ້ຮູ້ສຶກຮ້າຍຂຶ້ນ.
ຢ່າອ່ານຄຣີອາຕີນິນທີ່ສູງເລັກນ້ອຍເກີນໄປ ໂດຍບໍ່ມີ eGFR, ອາຍຸ, ມວນກ້າມ (muscle mass) ແລະ ຜົນກວດກ່ອນໜ້າ. ຄົນອາຍຸ 31 ປີ ທີ່ມີກ້າມແຂງ ທີ່ມີ creatinine 1.25 mg/dL ບໍ່ແມ່ນຄົນອາຍຸ 81 ປີ ທີ່ອ່ອນແອ ທີ່ມີເລກດຽວກັນ. ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບການ ກວດເລືອດ BMP ອະທິບາຍວ່າເປັນເຫດໃດແພດສຸກເສີນຈຶ່ງເລີ່ມກວດຈາກຈຸດນັ້ນ.
ຢາ ແລະ ອາຫານເສີມອັນໃດສາມາດເຮັດໃຫ້ເບິ່ງບໍ່ຊັດ ຫຼື ທຳໃຫ້ຜົນການກວດບິດເບືອນ?
ຢາສະເຕີຣອຍ (Steroids), ຢາ anticholinergic, isotretinoin, ຢາຕ້ານພູມແພ້ບາງຊະນິດ (antihistamines), ຢາສຳລັບໂລກເບົາຫວານ (diabetes medicines) ແລະ ຢາເສີມກ່ຽວກັບໄທລອຍ (thyroid supplements) ສາມາດກະທົບຕໍ່ການເບິ່ງຫຼືຕົວຊີ້ວັດໃນເລືອດທີ່ໃຊ້ສືບສວນ. ຂະໜາດສູງຂອງ biotin, ມັກ 5-10 mg ຕໍ່ມື້, ກໍສາມາດທຳໃຫ້ການກວດໄທລອຍ ແລະ ການກວດພູມວິເຄາະຮໍໂມນ (hormone immunoassays) ບິດເບືອນໄດ້.

Steroids ແມ່ນຕົວຢ່າງຄລາສສິກ. Prednisolone ສາມາດເພີ່ມນ້ຳຕານໃນເລືອດພາຍໃນບໍ່ກີ່ມື້, ແລະ ການໃຊ້ຍາວນານສາມາດເພີ່ມຄວາມສ່ຽງຕໍ່ຕາມົວຈາກຕົວເລນ (cataract) ຫຼື glaucoma; ການກວດເລືອດອາດຈະສະແດງ hyperglycemia ໃນຂະນະທີ່ການກວດຕາສະແດງຄວາມດັນ ຫຼື ການປ່ຽນແປງຂອງເລນ.
Biotin ຄວນໃຫ້ຄວາມສົນໃຈເປັນພິເສດ ເພາະມັນສາມາດເຮັດໃຫ້ຜົນ TSH, free T4 ຫຼື ການກວດພູມຕ້ານທານໄທລອຍ (thyroid antibody) ເບິ່ງຄືວ່າປອດໄພຜິດໆ ຫຼື ຕົກໃຈຜິດໆ ຂຶ້ນກັບການອອກແບບຂອງການທົດສອບ (assay). ຫຼາຍໂຮງງານກວດຈະແນະນຳໃຫ້ຢຸດ biotin ກ່ອນການກວດໄທລອຍ 48-72 ຊົ່ວໂມງ ແຕ່ຜູ້ປ່ວຍທີ່ກິນຂະໜາດສູງຫຼາຍ ອາດຈະຕ້ອງໄດ້ຮັບຄຳແນະນຳດົນກວ່າຈາກແພດຜູ້ດູແລ.
ເສັ້ນເວລາການກິນຢາ (medication timelines) ສຳຄັນກວ່າຊ່ວງຄ່າອ້າງອີງທີ່ຈັດເປັນລະບຽບ. ຂ້ອຍຂໍໃຫ້ຄົນເຈັບລາຍຊື່ຂະໜາດຢາ, ວັນເລີ່ມກິນ ແລະ ວັນທີ່ເລີ່ມມີອາການ ກ່ອນຈະຕີຄ່າຜົນກວດ. ຂອງພວກເຮົາ ເສັ້ນເວລາການກວດເລືອດດ້ານຢາ ຊ່ວຍເຊື່ອມຕໍ່ຢາ, ການປ່ຽນກະທັນຫ້ອງກວດ (lab shifts) ແລະ ອາການ ໂດຍບໍ່ຕ້ອງຄາດເດົາ.
ທ່ານຄວນກຽມຕົວແນວໃດສຳລັບການກວດເລືອດເມື່ອການເບິ່ງບໍ່ຊັດ?
ການກຽມຕົວຂຶ້ນກັບສາເຫດທີ່ສົງໄສ: ການງົດອາຫານ (fasting) ຊ່ວຍໃນການຕີຄ່າ glucose ແລະ triglycerides, ເວລາເຊົ້າຊ່ວຍໃນບໍລິບົດຂອງການກວດໄທລອຍ ແລະ cortisol, ແລະ ເວລາຂອງອາການຊ່ວຍໃນການຕີຄ່າ glucose ຫຼັງກິນອາຫານ. ສຳລັບອາການຕາມົວທີ່ເປັນຊ້ຳໆ, ຈົດບັນທຶກເວລາທີ່ຕາມົວແທ້, ມື້ອາຫານ, ຢາ ແລະ ອາການຝ່າຍດຽວ (one-sided) ທີ່ມີ.

ສຳລັບ fasting glucose, ມາດຕະຖານແມ່ນ 8-12 ຊົ່ວໂມງໂດຍບໍ່ກິນຄາລໍຣີ (calories) ແຕ່ອະນຸຍາດໃຫ້ດື່ມນ້ຳໄດ້. ກາເຟສາມາດເພີ່ມ glucose ຫຼື cortisol ໃນບາງຄົນ ແລະ ການອອກກຳລັງຢ່າງໜັກໃນຕອນແລງກ່ອນໜ້າ ອາດປ່ຽນ glucose, CK ແລະ ຕົວຊີ້ວັດການອັກເສບ (inflammatory markers).
ຖ້າຕາມົວເກີດຂຶ້ນຫຼັງກິນອາຫານ, ຂໍໃຫ້ຖາມວ່າການກວດງົດອາຫານຢ່າງດຽວພໍບໍ. ການກວດຄວາມທົນທານ glucose ທາງປາກ 2 ຊົ່ວໂມງ (2-hour oral glucose tolerance test) ຫຼື ການອ່ານ glucose ຢູ່ເຮືອນແບບເປັນລະບຽບ (structured home glucose readings) ອາດຈັບແບບຮູບແບບທີ່ການກວດງົດອາຫານບໍ່ເຫັນ, ເມື່ອ HbA1c ຢູ່ທີ່ 5.6-6.0%.
ນຳເອົາ PDF ຕົວຈິງ ຫຼື ຮູບຖ່າຍຂອງໃບລາຍງານການກວດ, ບໍ່ແມ່ນພຽງ screenshot ຂອງຈຸດເຕືອນສີແດງ. ໜ່ວຍ (units) ແຕກຕ່າງຕາມປະເທດ ແລະ ຊ່ວງຄ່າອ້າງອີງ (reference ranges) ແຕກຕ່າງຕາມວິທີການກວດ (assay). ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ກົດການກວດເລືອດໃນຂະນະອົດອາຫານ ແມ່ນ checklist ການກຽມກ່ອນກວດທີ່ເປັນປະໂຫຍດ.
Kantesti AI ຕີຄວາມໝາຍແນວແບບຜົນການກວດທີ່ເບິ່ງບໍ່ຊັດແນວໃດ?
Kantesti AI ຕີຄ່າຮູບແບບການກວດທີ່ຕາມົວ ໂດຍການປຽບທຽບ glucose, HbA1c, CBC, B12, thyroid, inflammation, kidney ແລະ ຕົວຊີ້ວັດ electrolyte ກັບອາຍຸ, ເພດ, ໜ່ວຍ, ເວລາ ແລະ ແນວໂນ້ມກ່ອນໜ້າ. ແພລດຟອມຂອງພວກເຮົາວິເຄາະຫຼາຍກວ່າ 15,000 biomarkers ທົ່ວລາຍງານທີ່ອັບເຂົ້າເປັນ PDF ຫຼື ຮູບພາບ ໃນປະມານ 60 ວິນາທີ.

ຂໍ້ໄດ້ປຽບບໍ່ແມ່ນເວດມົນ; ມັນແມ່ນວິໄນການຈັບຮູບແບບ. B12 248 pg/mL ກັບ MCV 99 fL, homocysteine 18 µmol/L ແລະ ອາການຊາ (tingling) ຖືກປິ່ນປົວແຕກຕ່າງຈາກ B12 248 pg/mL ທີ່ມີ metabolites ປົກກະຕິ ແລະ ບໍ່ມີອາການ.
ໃນການວິເຄາະຂອງພວກເຮົາກ່ຽວກັບ 2M+ ການກວດເລືອດ ໃນ 127+ ປະເທດ, ສິ່ງທີ່ພາດຫຼາຍທີ່ສຸດບໍ່ແມ່ນໂລກທີ່ຫາຍາກ. ມັນແມ່ນການຕີຄ່າແບບຕົວຊີ້ວັດດຽວ: glucose ສູງ ຖືກໂທດວ່າມາຈາກອາຫານເຊົ້າ, B12 ຂອບເຂດຊາຍ (borderline) ຖືກບໍ່ເອົາໃຈ, ຫຼື TSH ຖືກອ່ານໂດຍບໍ່ມີ free T4 ແລະ ບໍ່ຄຳນຶງເວລາການກິນຢາ.
ເຄືອຂ່າຍປະສາດ (neural network) ຂອງ Kantesti ຖືກທົດສອບມາດຕະຖານທາງຄລີນິກ ແລະ ວິທີການຂອງພວກເຮົາຖືກອະທິບາຍໃນ ການກວດສອບທາງການແພດ ເອກະສານ. ຜູ້ອ່ານທີ່ຕ້ອງການຂອບເຂດຕົວຊີ້ວັດທາງວິຊາການ ສາມາດໃຊ້ຂອງພວກເຮົາ ຄູ່ມື biomarker, ແລະ ວຽກການຢືນຢັນ (validation) ທີ່ລົງທະບຽນໄວ້ກ່ອນແລ້ວ ມີໃຫ້ເບິ່ງໄດ້ເປັນ ເຄື່ອງມືປຽບທຽບ (benchmark) ຂອງ Kantesti AI Engine.
ອາການທາງຕາອັນໃດທີ່ຕ້ອງໄປຮັບການດູແລດ່ວນ ເຖິງແມ່ນວ່າຜົນການກວດຍັງບໍ່ທັນອອກ?
ການສູນເສຍການເບິ່ງຢ່າງທັນທີ, ມີຜ້າມ່ານບັງການເບິ່ງ, ມີແສງວິບວັບໃໝ່ ຫຼື ຈຸດລອຍ (floaters) ໃໝ່, ປວດຕາຮ້າຍແຮງ, ຕາແດງທີ່ປວດ, ເບິ່ງສອງພາບ (double vision), ການບາດເຈັບ (trauma), ອ່ອນແອຝ່າຍດຽວ, ເວົ້າບໍ່ຊັດ (slurred speech) ຫຼື ປວດຫົວທີ່ຮ້າຍທີ່ສຸດໃນຊີວິດ ຕ້ອງໄດ້ຮັບການດູແລດ່ວນ. ການກວດເລືອດບໍ່ຄວນຊັກຊ້າການກວດຕາພາຍໃນມື້ດຽວ ຫຼື ການປະເມີນສຸກເສີນໃນສະຖານະເຫຼົ່ານີ້.

ການລອກຂອງຈໍຕາ (retinal detachment), ກະຕຸກຕາມຸມແຄບສຸກເສີນ (acute angle-closure glaucoma), ອຳມະພາດ (stroke), ການອັກເສບຂອງເສັ້ນປະສາດຕາ (optic neuritis) ແລະ ໂຣກກະທົບເສັ້ນເລືອດໃຫຍ່ (giant cell arteritis) ສາມາດເລີ່ມດ້ວຍການປ່ຽນແປງການເຫັນໄດ້ທັງໝົດ. ບາງຢ່າງອາດຕ້ອງການຈັດການໃນເວລາພາຍໃນຊົ່ວໂມງ, ບໍ່ແມ່ນຫຼາຍມື້, ແລະ ການກວດເລືອດຄົບຖ້ວນ (CBC) ຫຼື ນ້ຳຕານປົກກະຕິກໍບໍ່ໄດ້ຮັບປະກັນວ່າປອດໄພ.
ຖ້າທ່ານອາຍຸເກີນ 50 ປີ ແລະ ການເຫັນມົວມີອາການປວດກົກຂອງກົກເວລາກັດກິນ (jaw pain) ພ້ອມກັບຄວາມເຈັບປວດທີ່ຫນັງຫົວ (scalp tenderness) ຫຼື ປວດຫົວບໍລິເວນຂົມຂອງໃໝ່ (new temple headache), ທົ່ວໄປແພດຈະເລີ່ມໃຫ້ຢາສະເຕີຣອຍ (steroids) ກ່ອນ ໃນຂະນະທີ່ຈັດການກວດຢືນຢັນ ເພາະຄວາມສ່ຽງຂອງການເສຍການເຫັນຖາວອນສູງ. ESR ແລະ CRP ຊ່ວຍໄດ້, ແຕ່ການຕັດສິນໃຈການຮັກສາອາດບໍ່ລໍຖ້າຂໍ້ມູນທີ່ສົມບູນແບບ.
ຂ້ອຍບອກຄົນເຈັບໃຫ້ໃຊ້ກົດງ່າຍໆ: ການເຫັນທີ່ມາທັນທີ, ຮຸນແຮງ, ຂ້າງດຽວ, ປວດ ຫຼື ມີອາການທາງປະສາດ (neurologic) ແມ່ນສຸກເສີນ. ຕໍ່ມາ ການກວດເລືອດສາມາດຊ່ວຍອະທິບາຍຄວາມສ່ຽງ ແລະ ການປ້ອງກັນ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ຄ່າກວດເລືອດທີ່ສຳຄັນ ອະທິບາຍວ່າ ຕົວເລກໃດຄວນກະຕຸ້ນໃຫ້ຕິດຕໍ່ໄວຂຶ້ນ.
ຕໍ່ໄປຄວນເຮັດຫຍັງກັບຜົນກວດເລືອດກ່ຽວກັບການເບິ່ງບໍ່ຊັດ?
ຂັ້ນຕໍ່ໄປແມ່ນຈັບຄູ່ຜົນກວດເລືອດກັບການກວດຕາ ແລະ ເວລາລຳດັບຂອງອາການ. ຖ້າຄ່ານ້ຳຕານ, B12, ກວດໄທລອຍ (thyroid), ການກວດເລືອດຄົບຖ້ວນ (CBC), ESR ຫຼື CRP ຜິດປົກກະຕິ, ໃຫ້ປຶກສາແພດຜູ້ຊຳນານ; ແລະ ຖ້າການປ່ຽນແປງການເຫັນມາທັນທີ ຫຼື ມີອາການປວດ, ໃຫ້ໄປຮັບການດູແລສຸກເສີນກ່ອນລໍຖ້າການອ່ານຜົນ.

ນັບແຕ່ວັນທີ 30 ເມສາ 2026, ຄຳແນະນຳປົກກະຕິຂອງຂ້ອຍງ່າຍໆຄື: ຢ່າຊື້ແວ່ນໃໝ່ ໃນຂະນະທີ່ນ້ຳຕານຍັງບໍ່ສະໝ່ຳສະເໝີ, ຢ່າມອງຂ້າມອາການຂາດວິຕາມິນ B12 ເພາະວ່າຄ່າ hemoglobin ປົກກະຕິ, ແລະ ຢ່າເຊື່ອໃຈຕົນເອງດ້ວຍ TSH ປົກກະຕິ ຖ້າອາການທາງຕາຊີ້ໄປຫາໂຣກ Graves. ບໍລິບົດການສຳຄັນກວ່າເຄື່ອງໝາຍສີຂຽວໃນໜ້າປະຕິບັດການກວດທາງເວັບ.
ທ່ານສາມາດອັບໂຫຼດຜົນຂອງທ່ານໄດ້ທີ່ ຕົວຢ່າງຟຣີ Kantesti ສຳລັບການວິເຄາະໂດຍ AI, ແລ້ວນຳຜົນອອກໄປໃຫ້ທ່ານໝໍຕາ (optometrist), ແພດທົ່ວໄປ (GP), ນັກຕໍ່ມະນຸດສາດ (endocrinologist) ຫຼື ທ່ານໝໍດ້ານຕາ (ophthalmologist). ທ່ານໝໍ ແລະ ຜູ້ທົບທວນຂອງພວກເຮົາລາຍຊື່ຢູ່ໃນ ຄະນະທີ່ປຶກສາທາງການແພດ, ແລະ ລາຍລະອຽດ Kantesti LTD ມີຢູ່ໃນ ກ່ຽວກັບພວກເຮົາ.
ສຳລັບສ່ວນ kt-research-section ດ້ານລຸ່ມ, ຂ້ອຍລວມເອົາສິ່ງພິມ DOI ຂອງ Kantesti ຈຳນວນ 2 ຊິ້ນທີ່ກ່ຽວຂ້ອງກັບການອ່ານຜົນການກວດເລືອດຄົບຖ້ວນ (CBC) ແລະ ຮູບແບບຂອງໝາກໄຂ່ຫຼັງ. ພວກມັນບໍ່ໄດ້ທົດແທນຄຳແນະນຳຈາກພາຍນອກ, ແຕ່ມັນສະແດງວ່າ ພວກເຮົາບັນທຶກເຫດຜົນທີ່ສະເພາະຕໍ່ຕົວຊີ້ວັດແນວໃດ ໃນບັນທຶກການຄົ້ນຄວ້າຢ່າງເປັນທາງການ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ຂ້ອຍຄວນຂໍການກວດເລືອດອັນໃດ ຖ້າຂ້ອຍມີອາການເບິ່ງບໍ່ຊັດ?
ຊຸດກວດເລືອດລະດັບທຳອິດສຳລັບອາການຕາມົວຊ້ຳໆ ມັກຈະປະກອບມີ ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting glucose), HbA1c, ການກວດເລືອດຄົບຖ້ວນ, ວິຕາມິນ B12, ກວດໄທລອຍ, free T4, ESR, CRP, creatinine ແລະ electrolytes. HbA1c ≥6.5% ຫຼື fasting glucose ≥126 mg/dL ຊີ້ບອກເບົາຫວານ (diabetes) ເມື່ອຢືນຢັນແລ້ວ, ໃນຂະນະທີ່ B12 ຕ່ຳກວ່າ 200 pg/mL ຊີ້ບອກການຂາດແຄນ. ການປ່ຽນແປງຂອງການເຫັນຢ່າງທັນທີ, ເຈັບປວດ ຫຼື ປ່ຽນແປງຝ່າຍດຽວ ຈຳເປັນຕ້ອງໄປຮັບການດູແລຕາຢ່າງດ່ວນ ເຖິງແມ່ນວ່າການກວດເລືອດເຫຼົ່ານີ້ຍັງຢູ່ໃນຂັ້ນຕອນລໍຖ້າກໍຕາມ.
ນ້ຳຕານໃນເລືອດສູງສາມາດເຮັດໃຫ້ຕາມົວຊົ່ວຄາວໄດ້ບໍ?
ນ້ຳຕານໃນເລືອດສູງສາມາດເຮັດໃຫ້ມົວຊົ່ວຄາວໄດ້ ໂດຍການປ່ຽນແປງການແຈກຈ່າຍຂອງນ້ຳເຂົ້າໄປໃນເລນຂອງຕາ ແລະປ່ຽນຄວາມສາມາດໃນການໂຟກັສ. ຄ່ານ້ຳຕານຫຼັງອາຫານ 2 ຊົ່ວໂມງ ທີ່ສູງກວ່າ 200 mg/dL ຖືວ່າຢູ່ໃນຊ່ວງຂອງໂລກເບົາຫວານ ຖ້າຢືນຢັນແລ້ວ ແລະແມ່ນແຕ່ 140-199 mg/dL ກໍສາມາດສະແດງວ່າມີການທົດລອງການນຳໃຊ້ນ້ຳຕານບົກຜ່ອງ (impaired glucose tolerance). ຜູ້ປ່ວຍຫຼາຍຄົນພົບວ່າການເບິ່ງມົວຈະຄົງຕົວຂຶ້ນກໍຕໍ່ເມື່ອຄວບຄຸມນ້ຳຕານໄດ້ປະມານ 4-6 ອາທິດ.
ຂາດ B12 ສາມາດເຮັດໃຫ້ເຫັນມົວ ແລະ ມີອາການຊາປາຍນິ້ວມືໄດ້ບໍ?
ການຂາດ B12 ຕໍ່າສາມາດເຮັດໃຫ້ເບິ່ງມົວໄດ້ ເນື່ອງຈາກການກະທົບຂອງເສັ້ນປະສາດຕາ (optic nerve) ແລະຍັງສາມາດເຮັດໃຫ້ມີອາການຊາມື, ຊາຕີນ, ຮູ້ສຶກເຜົາໄໝ້ ຫຼືບັນຫາການຊົງຕົວ/ການປັບສົມດຸນ. B12 ໃນເລືອດ (serum B12) ຕໍ່າກວ່າ 200 pg/mL ມັກຈະເປັນການຂາດແທ້, ແຕ່ອາການທາງປະສາດສາມາດເກີດຂຶ້ນໄດ້ທີ່ 200-300 pg/mL, ໂດຍສະເພາະຖ້າ MMA ສູງກວ່າປະມານ 0.40 µmol/L. ຄ່າ hemoglobin ຫຼື MCV ປົກກະຕິ ບໍ່ໄດ້ຕັດອອກວ່າຈະບໍ່ມີອາການທາງເສັ້ນປະສາດທີ່ກ່ຽວຂ້ອງກັບ B12.
ການກວດເລືອດອັນໃດທີ່ກວດກາໂຣກຂອງຕ່ອມໄທລອຍກັບອາການໜາວສະບາຍບໍ່ໄດ້?
ການກວດເລືອດຫຼັກສຳລັບອາການໜາວສະບາຍບໍ່ໄດ້ແມ່ນ TSH, ເຊິ່ງມັກຈະຄູ່ກັບ free T4. ຊ່ວງປົກກະຕິຂອງ TSH ສຳລັບຜູ້ໃຫຍ່ໂດຍທົ່ວໄປປະມານ 0.4-4.0 mIU/L, ໃນຂະນະທີ່ TSH ສູງພ້ອມກັບ free T4 ຕ່ຳ ຊີ້ບອກພາວະ hypothyroidism ແບບຊັດເຈນ. ຖ້າມີອາການຕາມົວພ້ອມກັບຄວາມດັນຕາ, ເຫັນສອງພາບ, ຫຼືຂອບຕາບວມ, ອາດຈະຈຳເປັນການກວດພູມຕ້ານທານຂອງຕ່ອມໄທລອຍເຊັ່ນ TRAb ຫຼື TSI ເພື່ອປະເມີນພະຍາດຕາທີ່ກ່ຽວຂ້ອງກັບ Graves.
ຕົວຊີ້ວັດການອັກເສບສາມາດອະທິບາຍອາການເບິ່ງບໍ່ຊັດໄດ້ບໍ?
ຕົວຊີ້ວັດການອັກເສບສາມາດອະທິບາຍອາການຕາມົວໄດ້ ເມື່ອອາການຊີ້ວ່າມີການອັກເສບທາງເສັ້ນເລືອດ ຫຼືການອັກເສບຈາກພູມຕ້ານທານຕໍ່ຕົນເອງ. ESR ສູງກວ່າ 50 mm/hr ຫຼື CRP ສູງກວ່າ 10 mg/L ພ້ອມກັບອາການປວດຫົວໃໝ່, ປວດກົກຫຼືຄວາມເຈັບປວດເວລາກົດທີ່ຫນັງຫົວຫຼັງອາຍຸ 50 ປີ ຈະເພີ່ມຄວາມເປັນຫ່ວງສຳລັບ giant cell arteritis. ສະພາບນີ້ຕ້ອງໄດ້ຮັບການປະເມີນທາງການແພດໃນມື້ດຽວກັນ ເພາະການເສຍສາຍຕາອາດກາຍເປັນຖາວອນໄດ້.
ຕາມົວເປັນສະພາວະສຸກເສີນເມື່ອໃດ ແທນທີ່ຈະເປັນບັນຫາດ້ານການກວດເລືອດ?
ການເບິ່ງບົດເບືອນແມ່ນເປັນສະພາບສຸກເສີນ ຖ້າມັນເກີດຂຶ້ນຢ່າງທັນທີ, ຮຸນແຮງ, ເຈັບປວດ, ຂ້າງດຽວ, ມີກະພິບແສງ (flashes) ຫຼື ຈຸດລອຍ (floaters), ຫຼື ມີອາການອ່ອນແອ, ເວົ້າບໍ່ຊັດ (slurred speech), ສັບສົນ, ຫຼື ເຈັບຫົວຮ້າຍແຮງທີ່ສຸດໃນຊີວິດ. ລະດັບນ້ຳຕານ (glucose) ສູງກວ່າ 300 mg/dL ພ້ອມກັບອາເມັດ, ຂາດນ້ຳ (dehydration), ຄີໂຕນ (ketones) ຫຼື ສັບສົນ ກໍຕ້ອງໄດ້ຮັບການດູແລທາງການແພດຢ່າງດ່ວນ. ການກວດເລືອດສາມາດອະທິບາຍແບບແຜນໄດ້, ແຕ່ບໍ່ຄວນໃຫ້ມັນຊັກຊ້າການປະເມີນຕາສຸກເສີນ ຫຼື ການປະເມີນໂຣກສະໝອງຂາດເລືອດ (stroke).
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ການກວດເລືອດ RDW: ຄູ່ມືຄົບຖ້ວນສຳລັບ RDW-CV, MCV ແລະ MCHC. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
ຄະນະກຳມະການວິຊາຊີບຂອງ American Diabetes Association (2026). ມາດຕະຖານການເບິ່ງແຍງໃນໂລກເບົາຫວານ—2026. Diabetes Care.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ການກວດເລືອດສຳລັບຂາບໍ່ຢຸດຢັ້ງ: ຂໍ້ມູນ Ferritin ແລະ ທາດເຫຼັກ
ການອ່ານຜົນກວດເລືອດສຳລັບຂາບໍ່ຢຸດຢັ້ງ ອັບເດດ 2026 ແບບເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ: ເມື່ອຂາບໍ່ຢຸດຢັ້ງທຳລາຍການນອນ, ຮູບແບບການກວດໃນຫ້ອງທົດລອງມັກຈະສຳຄັນກວ່າ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບອາການສະໝອງມົວ: ຮູບແບບທີ່ເຊື່ອງຢູ່ໃນຫ້ອງທົດລອງທີ່ຄວນກວດເບິ່ງ
ການອ່ານຜົນກວດເລືອດສຳລັບອາການສະໝອງອື່ນໆ ອັບເດດ 2026 ແບບເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ: ອາການສະໝອງອື່ນໆທີ່ຍັງຄົງຢູ່ມັກຈະຖືກຊ່ອນໄວ້ໃນຮູບແບບການກວດໃນຫ້ອງທົດລອງ, ບໍ່ແມ່ນ...
ອ່ານບົດຄວາມ →
ແອັບບັນທຶກປະຫວັດສຸຂະພາບຄອບຄົວສຳລັບຕິດຕາມການກວດເລືອດ
ການຕີຄວາມໝາຍຜົນກວດຫ້ອງທົດລອງຄອບຄົວ 2026: ການອະທິບາຍແບບເຂົ້າໃຈງ່າຍ ຄົນໜຶ່ງໃນໜຶ່ງຄອບຄົວອາດມີຄູ່ມືການແພດສາມຢ່າງທີ່ແຕກຕ່າງກັນ: ເດັກນ້ອຍ….
ອ່ານບົດຄວາມ →
ຕິດຕາມການກວດເລືອດສຳລັບຢາ: ໄລຍະເວລາຂອງຢາ
ການຕີຄວາມປອດໄພຂອງຢາ: ການອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດເລືອດຂອງຢາສ່ວນໃຫຍ່ບໍ່ແມ່ນການຄາດເດົາທຸກປີ: ການກວດໄຕແລະໂພແທດຊຽມ...
ອ່ານບົດຄວາມ →
ຄວາມແປປ່ຽນຂອງການກວດເລືອດ: ເມື່ອການປ່ຽນແປງຂອງຫ້ອງທົດລອງມີຄວາມໝາຍແທ້ໆ
ຄວາມແປປ່ຽນຂອງການກວດເລືອດ: ການຕີຄວາມໃນຫ້ອງທົດລອງ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ການປ່ຽນແປງນ້ອຍໆຂອງຫ້ອງທົດລອງມັກເປັນຜົນຈາກຊີວະວິທະຍາ, ເວລາ, ການດື່ມນ້ຳ, ຫຼືການທົດສອບ...
ອ່ານບົດຄວາມ →
ອາຫານທີ່ມີທາດເຊເລນສູງສຳລັບການກວດໄທລອຍ ແລະອາການ
ການອ່ານຜົນການກວດສະພາບທາດອາຫານສຳລັບຕ່ອມໄທລອຍ ອັບເດດ 2026: ຄຳແນະນຳທີ່ເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ ທາດເຊເລນຽມ (Selenium) ສາມາດຊ່ວຍຕ່ອມໄທລອຍໄດ້ ແຕ່ຂະໜາດທີ່ເປັນປະໂຫຍດມີຈຳນວນນ້ອຍ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.