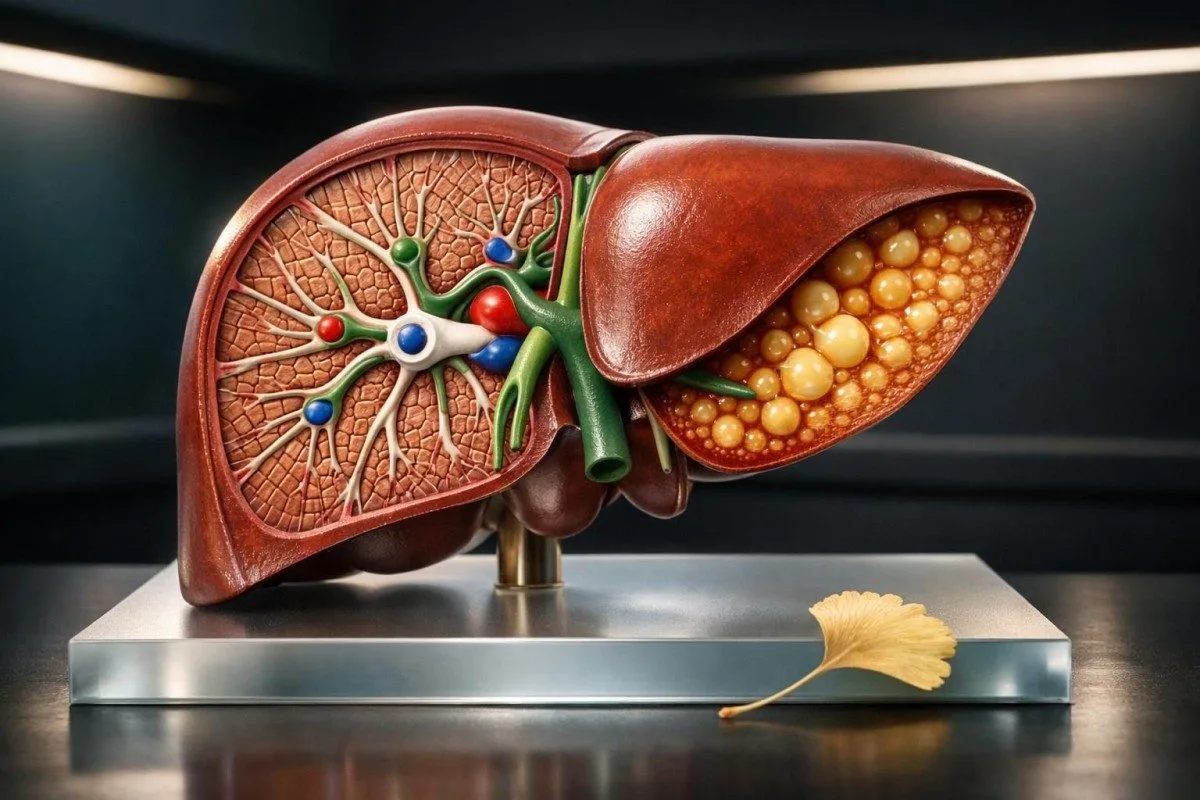
La plupart des enzymes hépatiques anormales proviennent d’un foie gras, de l’alcool, de médicaments ou d’un exercice intense récent—pas d’une insuffisance hépatique. La combinaison de l’ALT, de l’AST, de l’ALP, de la GGT, de la bilirubine et de l’INR permet de savoir si un test de contrôle peut attendre quelques semaines ou s’il doit être réalisé dans les jours qui suivent.
Ce guide a été rédigé sous la direction de Dr Thomas Klein, MD en collaboration avec Conseil consultatif médical de Kantesti AI, avec notamment la contribution du professeur Dr Hans Weber et la relecture médicale du Dr Sarah Mitchell, MD, PhD.

Thomas Klein, MD
Médecin-chef, Kantesti AI
Le Dr Thomas Klein est un hématologue clinicien et interniste certifié, avec plus de 15 ans d’expérience en médecine de laboratoire et en analyse clinique assistée par IA. En tant que directeur médical (Chief Medical Officer) chez Kantesti AI, il dirige les processus de validation clinique et supervise l’exactitude médicale de notre réseau neuronal à 2.78 milliards de paramètres. Le Dr Klein a publié de nombreux travaux sur l’interprétation des biomarqueurs et le diagnostic de laboratoire dans des revues médicales évaluées par des pairs.

Sarah Mitchell, MD, PhD
Conseiller médical en chef - Pathologie clinique et médecine interne
La Dre Sarah Mitchell est une pathologiste clinicienne certifiée, avec plus de 18 ans d’expérience en médecine de laboratoire et en analyse diagnostique. Elle détient des certifications spécialisées en chimie clinique et a publié de nombreux travaux sur des panels de biomarqueurs et l’analyse de laboratoire en pratique clinique.

Professeur Hans Weber, docteur en philosophie
Professeur de médecine de laboratoire et de biochimie clinique
Le Prof. Dr Hans Weber apporte 30+ ans d’expertise en biochimie clinique, médecine de laboratoire et recherche sur les biomarqueurs. Ancien président de la Société allemande de chimie clinique, il se spécialise dans l’analyse des panels diagnostiques, la standardisation des biomarqueurs et la médecine de laboratoire assistée par IA.
- ALT est souvent de 7 à 56 U/L chez l’adulte ; des valeurs autour de 57 à 120 U/L sont généralement légères et métaboliques, tandis que des taux au-delà de 250 U/L nécessitent une évaluation plus rapide.
- rapport AST:ALT au-dessus de 2 augmente la suspicion de lésion liée à l’alcool, mais un CK le test compte si vous avez fait un effort intense au cours des 7 derniers jours.
- PAL + GGT une élévation indique généralement un cholestase lié à l’écoulement de la bile ou à un médicament plutôt qu’uniquement un problème osseux.
- La bilirubine au-dessus de 2 mg/dL avec des enzymes en hausse, c’est une discussion le jour même, surtout après une nouvelle prescription ou un nouveau complément.
- INR au-dessus de 1,5 chez une personne ne prenant pas de warfarine est un marqueur d’alerte d’une synthèse hépatique altérée.
- Albumine en dessous de 3,5 g/dL suggère généralement une chronicité ou un autre problème systémique plutôt qu’une atteinte hépatique aiguë précoce.
- Répéter le calendrier est souvent de 48 à 72 heures pour des valeurs supérieures à 5 fois la limite supérieure ou pour tout symptôme d’alerte, et de 1 à 4 semaines pour des anomalies légères et stables.
- plaquettes en dessous de 150 × 10^9/L avec un schéma compatible avec un foie gras peut évoquer une fibrose même lorsque l’ALT est proche de la normale.
Comment interpréter un bilan hépatique par schéma
La plupart des enzymes hépatiques élevées proviennent d’un foie gras, de l’alcool, de médicaments, d’un exercice intense ou d’une courte maladie virale ; le schéma nous indique à quel point il faut s’inquiéter. Je m’appelle Thomas Klein, MD, et lorsque j’examine un bilan, je m’inquiète bien plus de bilirubine au-dessus de 2 mg/dL, INR au-dessus de 1,5, ou d’enzymes supérieures à 5 fois la limite supérieure, que de ALT de 62 U/L.

ALT et AST établir un schéma hépatocellulaire lorsqu’il augmente de façon disproportionnée par rapport à ALP. ALP avec GGT établit un schéma cholestatique, et vous pouvez voir ces branches décrites dans notre guide des schémas de bilan hépatique. Dans IA Kanséti, notre plateforme utilise la même logique clinique avec un Facteur R: ALT divisée par sa limite supérieure, puis divisée par ALP divisée par sa limite supérieure ; une valeur supérieure à 5 suggère une atteinte hépatocellulaire, inférieure à 2 suggère une maladie cholestatique, et de 2 à 5 correspond à un tableau mixte.
Beaucoup de patients supposent que les enzymes et la fonction sont la même chose. Ce n’est pas le cas. Un bilan hépatique fait souvent partie d’un bilan CMP, mais une vraie fonction hépatique est mieux reflétée par bilirubine, albumine, et INR, tandis que ALT et AST nous renseignent principalement sur le stress cellulaire ou la fuite.
AST est moins spécifique du foie que ALT car le muscle squelettaire contient aussi de l’AST. Si l’AST est élevée après une course, un effort intense ou une chute, j’ajoute généralement CK avant de supposer une hépatite ; d’après mon expérience, cette étape simple évite un nombre surprenant de scanners inutiles. Un piège rare est macro-AST, où l’AST reste élevée pendant des mois tandis que l’ALT, la GGT, la bilirubine et l’imagerie restent normales.
Le schéma compte plus que le mot « élevé »
Un taux d’ALT à 88 U/L peut être moins urgent qu’une ALP à 190 U/L avec des urines foncées, ou qu’une AST à 70 U/L avec un INR à 1,7. Kantesti AI signale ces combinaisons, car la sévérité dépend de la répartition, des symptômes et des marqueurs de synthèse — pas seulement du plus grand chiffre.
Ce que signifient généralement des taux légèrement élevés d’ALT
Des taux d’ALT élevés reflètent le plus souvent le MASLD—le terme adopté après le changement de nomenclature de 2023 pour la maladie du foie gras associée à un dysfonctionnement métabolique — en particulier lorsque l’ALT est 1 à 3 fois la limite supérieure et que l’AST est plus basse. Chez les adultes, l’ALT est généralement rapportée entre 7 et 56 U/L, bien que certains laboratoires et les données plus anciennes des Annals of Internal Medicine de Prati soutiennent des limites supérieures plus basses, proches de 30 U/L chez les hommes et d’environ 19 à 25 U/L chez les femmes.

Un ALT l’élévation, environ 57 à 120 U/L dans de nombreux laboratoires, est fréquemment liée à une résistance à l’insuline, à une prise de poids abdominale, à l’apnée du sommeil et à des triglycérides au-dessus de 150 mg/dL. Pour les patients qui cherchent à déchiffrer un seul compte rendu, notre article d’interprétation de l’ALT montre comment les intervalles de référence varient selon le laboratoire et le sexe.
Dans l’analyse de Kantesti AI portant sur plus de 2 millions de bilans téléversés, une ALT entre 45 et 120 U/L s’accompagne souvent de marqueurs de résistance à l’insuline à jeun plutôt que de symptômes hépatiques classiques. Une augmentation de le score HOMA-IR ou un profil lipidique plus athérogène lipid pattern me renseigne souvent davantage sur la cause probable que l’enzyme seule.
Le point, c’est que l’ALT peut s’améliorer avant que la graisse du foie ne s’améliore complètement, et une ALT normale n’exclut pas une fibrose. L’échographie devient moins sensible lorsque la stéatose est légère, souvent en dessous d’environ 20% à 30% de contenu en graisse ; je n’utilise donc pas un examen normal comme certificat de bonne santé si la taille de la ceinture, la glycémie ou les plaquettes évoluent dans la mauvaise direction. Les recommandations de l’EASL ont été assez constantes sur ce point : des enzymes normales n’excluent pas une maladie du foie stéatosique.
Quand une ALT modérément élevée n’est pas seulement un foie gras
Un homme mince de 28 ans avec une ALT à 132 U/L et aucun facteur de risque métabolique mérite un bilan différent. L’hépatite virale, la maladie cœliaque, l’hépatite auto-immune, la maladie de Wilson et une atteinte médicamenteuse passent rapidement en haut de la liste lorsque les indices métaboliques habituels manquent.
Quand l’AST est plus élevée que l’ALT
AST plus élevée que l’ALT suggère une atteinte hépatique liée à l’alcool, une libération musculaire ou une maladie hépatique chronique plus avancée, mais le ratio n’est qu’un indice. Une rapport AST:ALT Un ratio supérieur à 2 évoque une suspicion d’alcool, tandis qu’un ratio supérieur à 1 avec des plaquettes en baisse peut aussi apparaître en cas de fibrose ou de cirrhose.

Une fourchette de référence AST la valeur de référence est d’environ 10 à 40 U/L. Si l’AST est à 89 U/L et l’ALT à 41 U/L, je demande d’abord s’il y a eu des entraînements récents, des courbatures, une prise de créatine et de l’alcool avant de passer à l’imagerie ; notre analyse plus approfondie guide des profils d’AST est utile pour ce choix précis.
L’hépatite liée à l’alcool produit souvent des valeurs d’AST inférieures à 300 U/L, et une AST au-dessus de 500 U/L est inhabituelle avec l’alcool seul. La raison est autant biochimique que clinique : l’alcool endommage les voies mitochondriales de l’AST et peut diminuer l’activité de l’ALT par épuisement du phosphate de pyridoxal, de sorte que le ratio augmente même lorsque les chiffres absolus ne sont pas très élevés.
Je vois cela très souvent après des épreuves d’endurance. Un coureur de marathon de 52 ans avec une AST à 146 U/L, une ALT à 72 U/L, une bilirubine normale, et CK de 1 800 U/L a généralement plutôt une fuite d’origine musculaire qu’une maladie hépatique primaire, et les analyses se stabilisent souvent en 5 à 7 jours de repos et d’hydratation. Si une AST isolée persiste pendant des mois avec une CK et une GGT normales, je commence à envisager une macro-AST plutôt que de chercher à tout prix une cause hépatique.
Ce que peuvent indiquer ensemble l’ALP et la GGT
ALP et GGT élevées ensemble indiquent le plus souvent un problème de flux biliaire, un effet médicamenteux ou un processus hépatique infiltratif. Chez l’adulte, ALP est couramment de 44 à 147 U/L et GGT est souvent de 9 à 48 U/L chez les femmes et de 8 à 61 U/L chez les hommes, bien que les valeurs varient selon le laboratoire.

Si ALP est élevé et GGT est normal, je pense d’abord aux os plutôt qu’au foie : fractures en cours de consolidation, carence en vitamine D, croissance et grossesse sont des raisons classiques. Notre revue des valeurs de l’ALP aide ici, car l’âge et le trimestre modifient la limite supérieure plus que beaucoup de patients ne le réalisent.
Si GGT augmente avec l’ALP, la source est généralement hépatobiliaire. Les causes les plus fréquentes sont les calculs biliaires, la bile « sludge » (boue biliaire), la cholangite biliaire primitive, la cholangite sclérosante primitive, l’obstruction pancréatique et des médicaments comme l’amoxicilline-acide clavulanique ou des agents anabolisants ; notre article sur la GGT explique pourquoi l’alcool n’est qu’une des plusieurs explications.
La combinaison que je prends le plus au sérieux est ALP plus GGT plus bilirubine. Quand des urines foncées, des selles pâles ou un prurit généralisé apparaissent avec ce trio, je veux une évaluation rapide d’une obstruction, car une cholestase prolongée peut endommager les cellules du foie même lorsque l’ALT n’est que légèrement élevée. Pour le contexte des symptômes, comparez votre résultat avec notre guide de la bilirubine.
Un profil cholestatique peut apparaître tardivement
L’atteinte médicamenteuse cholestatique atteint souvent un pic 1 à 3 semaines après l’arrêt du médicament. Les patients font naturellement le lien difficilement, car la cure antibiotique est terminée au moment où les démangeaisons commencent.
Pourquoi la bilirubine, l’albumine et l’INR modifient l’urgence
Bilirubine, albumine et INR dites-moi quand des enzymes anormales deviennent un véritable problème de fonction hépatique. La bilirubine au-dessus de 2 mg/dL ou INR au-dessus de 1,5 avec une nouvelle élévation des enzymes mérite une revue clinique le jour même, tandis que albumine en dessous de 3,5 g/dL évoque le plus souvent une chronicité plutôt qu’un danger aigu.

INR changent rapidement lorsque le foie ne peut plus fabriquer les facteurs de coagulation ; c’est donc l’un des marqueurs d’urgence les plus utiles dans l’hépatite aiguë. Si vous voulez les chiffres dans leur contexte, notre explicateur PT/INR montre pourquoi un INR légèrement élevé sous warfarine signifie quelque chose de très différent d’un INR élevé chez un patient ne prenant pas d’anticoagulants.
Une règle plus ancienne vaut encore le coup : la loi de Hy. Quand ALT ou AST dépasse 3 fois la limite supérieure et la bilirubine totale augmente au-delà de 2 fois la limite supérieure sans obstruction évidente : le risque de grave atteinte hépatique médicamenteuse augmente suffisamment pour que j’arrête de surveiller et que je passe à l’action ; Hyman Zimmerman a décrit ce schéma il y a des décennies, et il reste valable en médecine au quotidien.
Albumine a une demi-vie d’environ 20 jours, donc elle reste souvent normale au début d’une atteinte hépatique aiguë. Une faible albumine peut aussi refléter une inflammation, une perte protéique rénale, une malnutrition ou une dilution ; c’est pourquoi je la lis souvent avec la protéines sériques et le rapport A/G plutôt que de la traiter comme un chiffre propre au foie.
Les symptômes qui changent les calculs
La confusion, les bleus faciles, les vomissements, une douleur intense du quadrant supérieur droit, ou un nouvel œdème abdominal comptent autant que la valeur du laboratoire. J’ai vu des patients avec une ALT inférieure à 200 U/L être bien plus malades que des patients avec une ALT supérieure à 600 U/L, parce que leur INR et leur état mental se dégradaient.
Quels médicaments et compléments augmentent couramment les enzymes hépatiques
Médicaments et suppléments sont une cause fréquente de enzymes hépatiques élevées, et le timing donne souvent la réponse. Une nouvelle hausse apparaissant 5 à 90 jours après le début d’un médicament est typique d’une atteinte hépatique médicamenteuse, tandis que le paracétamol peut faire grimper les enzymes en 24 à 72 heures si la dose est excessive.

Les déclencheurs fréquents sur ordonnance incluent le paracétamol au-delà de 4 000 mg par jour, l’amoxicilline-acide clavulanique, la terbinafine, le valproate, le méthotrexate, l’isoniazide, la nitrofurantoïne, et parfois les statines. Notre Conseil consultatif médical Nous examinons ces profils parce que la forme de la lésion compte : les statines provoquent généralement une légère augmentation d’origine hépatocellulaire, tandis que l’amoxicilline-acide clavulanique donne plus souvent un tableau cholestatique.
La plupart des patients n’ont pas besoin d’arrêter une statine pour une élévation isolée de l’ALT inférieure à 3 fois la limite supérieure si la bilirubine est normale et s’ils se sentent bien. Ce point se perd en ligne. En consultation, je me concentre davantage sur une tendance à la hausse, une nouvelle fatigue ou des nausées, et sur le fait que le médicament a été instauré ou que la dose a été modifiée au cours des 8 dernières semaines.
Les compléments sont la variable imprévisible. L’extrait de thé vert, les produits de musculation, le kava, le millepertuis noir (black cohosh), la niacine à forte dose de 1 à 3 g par jour, et même des plantes apparemment douces comme l’ashwagandha ont tous fait leur apparition dans mes historiques de médicaments. Si votre compte rendu est sur papier, conservez le fichier original avant la visite ; notre lecteur de rapport de laboratoire PDF conserve les dates et les unités, que les patients retapent souvent de façon incorrecte.
À quelle vitesse faut-il répéter des enzymes hépatiques anormales
Des examens de contrôle sont urgents lorsque les enzymes dépassent 5 fois la limite supérieure, ou lorsque toute augmentation s’accompagne d’un ictère, d’urines foncées, de vomissements, d’une grossesse, d’une confusion, de fièvre, ou de douleurs dans le quadrant supérieur droit. Au 8 avril 2026, ma règle habituelle est de 48 à 72 heures pour les profils à haut risque, de 1 à 4 semaines pour les anomalies légères et stables, et jusqu’à 3 mois seulement lorsque le profil correspond clairement à une stéatose hépatique métabolique et que le reste du bilan est rassurant.

Une ALT ou une AST au-dessus de 10 fois la limite supérieure fait grimper beaucoup plus haut dans ma liste les causes comme l’hépatite virale, l’exposition à des toxiques, la lésion ischémique ou une atteinte musculaire sévère. Dans ces cas, je n’attends pas un créneau de suivi de routine ; j’organise des bilans de contrôle rapidement, et j’ajoute la bilirubine, l’INR, la phosphatase alcaline, la GGT, et souvent la CK, pour ne pas manquer la vraie source.
Pour les anomalies légères—par exemple une ALT à 68 U/L avec une bilirubine et une INR normales—refaire le test dans 1 à 4 semaines est raisonnable, surtout s’il y a eu un rhume récent, une nouvelle routine à la salle de sport, ou une exposition brève à un médicament. Les patients qui se demandent à quelle vitesse les résultats de contrôle reviennent peuvent consulter notre guide des délais de rendu des analyses avant de planifier.
La préparation modifie le résultat de contrôle plus que ce que les gens pensent. Évitez les exercices intenses pendant 5 à 7 jours, abstenez-vous d’alcool pendant au moins 72 heures, et suivez la même routine du matin ; si le bilan inclut la glycémie ou les triglycérides, examinez notre instructions de jeûne.
Signes d’alerte le jour même
Une grossesse avec élévation des enzymes plus maux de tête, gonflement ou plaquettes basses peut signaler un syndrome HELLP. Une suspicion de surdosage au paracétamol, une exposition à des champignons, ou une nouvelle confusion doit relever des soins urgents ou du service des urgences, pas d’une file de messages.
Des schémas qui orientent vers un foie gras, l’alcool, une hépatite virale ou une maladie auto-immune
Combinaisons de motifs peuvent indiquer une stéatose hépatique, l’alcool, une hépatite virale ou une maladie auto-immune avant que l’imagerie ne soit réalisée. Les indices les plus utiles sont le rapport entre l’AST et l’ALT, le comportement de GGT, la présence de bilirubine ou INR changements, et de petits marqueurs de soutien tels que la ferritine, les plaquettes et les globulines.

Stéatose hépatique montre généralement ALT supérieure à AST, avec une légère élévation de la GGT et des marqueurs métaboliques qui l’accompagnent. La ferritine est souvent modérément élevée—couramment de 300 à 1 000 ng/mL—car à la fois le foie stéatosique et l’inflammation systémique l’augmentent, et notre guide de la ferritine explique pourquoi cela ne signifie pas automatiquement une surcharge en fer.
Lié à l’alcool les profils montrent plus souvent AST:ALT au-dessus de 2, GGT élévation, et parfois une macrocytose même avant que la bilirubine n’augmente. Hépatite virale aiguë ou hépatite toxique, en revanche, peut faire monter l’ALT ou l’AST au-dessus de 1 000 U/L, tandis que l’hépatite auto-immune s’accompagne souvent de globulines ou d’IgG disproportionnellement élevées, ainsi que d’autres indices immunitaires ; si cette possibilité est envisagée, notre guide de bilan auto-immun apporte un contexte utile.
plaquettes ajoute des informations que la plupart des pages destinées aux patients ignorent. Un taux de plaquettes inférieur à 150 × 10^9/L chez une personne présentant un profil de stéatose hépatique m’inquiète pour une fibrose ou une hypertension portale, même lorsque l’ALT n’est que de 48 U/L, et notre explicateur du taux de plaquettes montre comment lire ce résultat sans s’alarmer outre mesure. Kantesti analyse de sang par IA pèse ces indices transversaux, car un seul enzyme anormal est souvent la partie la moins informative de l’histoire.
Les profils sont des indices, pas des verdicts
Les preuves sont honnêtement mitigées quant à la précision avec laquelle les enzymes seules permettent de stadifier la fibrose. C’est pourquoi j’utilise des profils pour prioriser le prochain test, et non pour déclarer un diagnostic final à partir d’un tableur.
Cas particuliers souvent oubliés : l’exercice, la grossesse, le bilan thyroïdien et la maladie cœliaque
Exercice, grossesse, maladie thyroïdienne, maladie cœliaque et perte de poids rapide sont des explications souvent manquées pour des résultats anormaux au bilan hépatique. CK un test, le contexte de grossesse, un bilan thyroïdien et une chronologie soigneuse peuvent éviter qu’un patient soit à tort étiqueté comme atteint d’une maladie du foie.

Après un exercice intense, AST peut dépasser ALT pendant 3 à 7 jours, et CK peut augmenter au-dessus de 1 000 U/L. Un coureur de 52 ans que j’ai vu avait une AST à 132 U/L et une ALT à 58 U/L le lendemain d’un semi-marathon, mais son GGT et sa bilirubine étaient totalement normales, et le profil s’est normalisé après le repos.
La grossesse modifie la valeur de base. ALP peut augmenter physiologiquement en raison de la production placentaire, mais des démangeaisons avec des acides biliaires élevés au-dessus de 10 µmol/L ou une élévation des enzymes avec de faibles plaquettes, des maux de tête et des douleurs dans la partie haute de l’abdomen nécessitent un avis obstétrical urgent ; notre guide hormones et symptômes pour les femmes aide les patientes à replacer ces symptômes dans leur contexte.
Une légère élévation des enzymes apparaît aussi dans l’hypothyroïdie non traitée et la maladie cœliaque, et elle peut se normaliser une fois le vrai problème traité. Si la fatigue, la constipation, l’intolérance au froid ou un changement de poids font partie du tableau, je m’éloigne du foie et je passe souvent en revue un profil de T4 libre avant de demander d’autres examens d’imagerie. Une note pratique de Thomas Klein, MD : une perte de poids rapide—environ plus de 1 à 1,5 kg par semaine—peut déclencher des calculs biliaires et un profil cholestatique même si la balance évolue dans la bonne direction.
Qu’apporter à votre médecin et comment l’IA Kantesti peut aider
Pour rendre les enzymes anormales utiles, apportez le rapport complet, les bilans plus anciens, chaque médicament et complément avec les doses, une estimation de la consommation d’alcool, le moment de l’exercice, le changement de poids récent et les symptômes. Le téléversement de l’ensemble du panel sur IA Kanséti fonctionne mieux que de taper un seul chiffre, car la reconnaissance des schémas dépend de la relation entre les marqueurs, et pas seulement de la valeur la plus élevée.

Nos cliniciens et ingénieurs ont construit Kantesti pour résoudre exactement ce type de problème. Une seule valeur d’ALT peut induire en erreur, mais les courbes de tendance sur l’AST, l’ALT, l’ALP, la GGT, la bilirubine, les plaquettes, la glycémie, les triglycérides et les marqueurs thyroïdiens sont là où se trouve le signal ; si vous découvrez l’entreprise, lisez à propos de nous pour voir comment l’équipe aborde la revue médicale.
Le réseau neuronal de Kantesti analyse plus de 15 000 biomarqueurs, prend en charge des langages 75+ et a été utilisé dans 127+ pays, mais nous conservons des garde-fous. Notre logique hépatique à haut risque est revue par des médecins en regard de normes de validation médicale, et nous opérons dans le cadre des processus CE Mark, HIPAA, GDPR et ISO 27001. D’après mon expérience, cela compte surtout lorsque le profil est mixte, que les unités diffèrent entre les laboratoires, ou que le même patient a plusieurs PDF provenant de différentes années.
Si vous voulez un premier aperçu rapide, commencez par le fichier original plutôt que par la mémoire. La voie pratique est simple : enregistrez le rapport, puis utilisez notre outil de téléversement de PDF de laboratoire ou le démo gratuite d’analyse de sang avant votre rendez-vous afin que la tendance, les unités et les valeurs de référence restent inchangées.
Publications de recherche et références de validation
La logique d’interprétation des enzymes hépatiques de Kantesti repose sur une validation par des médecins et sur l’analyse de modèles de laboratoire à grande échelle, et non sur une simple correspondance de mots-clés. Le document de référence le plus pertinent pour cet article est le nôtre rapport mondial de santé 2026, avec les citations formelles listées ci-dessous.

Kantesti LTD. (2026). Clinical Validation Framework v2.0. Zenodo. https://doi.org/10.5281/zenodo.17993721. Recherche sur ResearchGate. Recherche sur Academia.edu.
Kantesti LTD. (2026). Analyseur d’analyse de sang par IA : 2,5 M de tests analysés | Rapport mondial de santé 2026. Zenodo. https://doi.org/10.5281/zenodo.18175532. Recherche sur ResearchGate. Recherche sur Academia.edu.
Si vous vous intéressez à la méthodologie, ces deux enregistrements décrivent une revue par des médecins, l’escalade des cas limites, et la manière dont notre plateforme gère la normalisation des unités entre les systèmes de laboratoire. Ce type de « plomberie » n’est pas glamour, mais c’est précisément là que l’interprétation des profils hépatiques se trompe le plus souvent.
Questions fréquemment posées
La déshydratation peut-elle entraîner une augmentation des enzymes hépatiques ?
La déshydratation seule provoque rarement une hausse majeure de ALT ou AST. Elle peut concentrer un peu l’échantillon et faire légèrement bouger les valeurs, mais des résultats supérieurs à environ 2 fois la limite supérieure ne sont généralement pas expliqués par la déshydratation à elle seule. Si vous étiez malade, si vous aviez des vomissements ou si vous jeûniez fortement, une réhydratation et un test de contrôle dans les jours à quelques semaines peuvent aider à clarifier. En pratique, je cherche une autre cause si l’ALT est au-dessus d’environ 100 U/L, ou si la bilirubine, l’ALP ou l’INR sont aussi anormaux.
À partir de quel niveau l’ALT est-il trop élevé ?
ALT devient plus préoccupant lorsqu’il dépasse la limite supérieure du laboratoire, mais l’urgence dépend de l’ensemble du profil. Dans de nombreux laboratoires chez l’adulte, une ALT au-dessus d’environ 100 à 120 U/L mérite un suivi, une ALT au-dessus de 250 U/L nécessite généralement une revue rapide, et une ALT au-dessus de 5 fois la limite supérieure doit souvent être recontrôlée dans les 48 à 72 heures. Des valeurs au-dessus de 10 fois la limite supérieure suscitent des inquiétudes pour une hépatite virale aiguë, une exposition à une toxine, une atteinte ischémique ou des réactions médicamenteuses sévères. Une bilirubine et une INR normales ou seulement légèrement anormales peuvent rendre la situation moins urgente, mais elles ne la rendent pas sans danger.
Dois-je arrêter ma statine si les enzymes hépatiques sont élevées ?
La plupart des patients ne devraient pas arrêter un traitement par statine de leur propre initiative pour une légère augmentation isolée d’une enzyme hépatique. Si ALT est inférieure à 3 fois la limite supérieure, la bilirubine est normale et vous vous sentez bien, de nombreux cliniciens recontrôlent le test et examinent le moment du prélèvement avant d’apporter un changement. Vous devez contacter rapidement le prescripteur si la tendance augmente, si bilirubine dépasse 2 mg/dL, ou si vous développez un ictère, des nausées, des urines foncées ou une fatigue sévère. Une vraie atteinte hépatique grave liée aux statines est rare, mais c’est le profil, pas la peur, qui compte.
L’exercice peut-il faire augmenter les taux d’AST et d’ALT ?
Oui—un exercice intense peut augmenter AST et parfois ALT, surtout après un entraînement en musculation, une course de longue distance ou des intervalles à haute intensité. AST augmente souvent de plus de ALT, et CK peut dépasser 1 000 U/L pendant plusieurs jours si la source est musculaire. Une GGT, normale, une bilirubine normale et des antécédents d’effort récent rendent une fuite musculaire plus probable qu’une maladie hépatique primaire. Je demande généralement aux patients d’éviter un exercice intense pendant 5 à 7 jours avant un nouveau test.
Des enzymes hépatiques élevées signifient-elles une stéatose hépatique ?
Non, mais le MASLD est l’une des causes les plus fréquentes de taux élevés d’ALT, légère, surtout lorsque l’ALT est autour de 45 à 120 U/L et que l’AST est plus basse. Ce profil devient plus probable lorsque les triglycérides sont au-dessus de 150 mg/dL, que la glycémie à jeun ou l’HbA1c dérive à la hausse, et que le tour de taille a augmenté. Le point clé est que des enzymes hépatiques normales n’excluent pas une stéatose hépatique ni une fibrose, et l’échographie peut manquer une stéatose légère. Le foie gras est fréquent, mais il ne faut jamais le supposer sans lire l’ensemble du bilan.
Quand faut-il répéter en urgence un bilan hépatique en cas d’enzymes hépatiques élevées ?
Un recontrôle est généralement urgent lorsque ALT ou AST est au-dessus de 5 fois la limite supérieure, lorsque bilirubine est au-dessus de 2 mg/dL, ou lorsque INR est au-dessus de 1,5 chez une personne ne prenant pas de la warfarine. Un nouvel ictère, des urines foncées, des vomissements, une confusion, une douleur de l’hypochondre droit, une grossesse, une fièvre ou une surdose suspectée de paracétamol font aussi avancer le calendrier vers une revue le jour même ou le lendemain. Des anomalies légères et stables avec une bilirubine et une INR normales peuvent souvent être recontrôlées en 1 à 4 semaines. Dans mon cabinet, le profil des symptômes compte autant que le chiffre.
Les enzymes hépatiques peuvent-elles être élevées même si l’échographie est normale ?
Oui. Une échographie normale n’exclut pas une atteinte précoce stéatose hépatique, une lésion hépatique induite par un médicament, une hépatite virale, une hépatite auto-immune ou une fibrose. L’échographie devient moins sensible lorsque la stéatose est légère—souvent en dessous d’environ 20% à 30% de contenu en graisse—et les enzymes peuvent évoluer avant que l’imagerie ne le fasse. C’est pourquoi des anomalies persistantes ALT, AST, ALP, ou GGT méritent encore un suivi même après un examen rassurant. Une image normale et un bilan de chimie anormal peuvent tout à fait coexister.
Obtenez dès aujourd’hui une analyse de sang par IA
Rejoignez plus de 2 millions d’utilisateurs dans le monde qui font confiance à Kantesti pour une analyse instantanée et précise des analyses de laboratoire. Téléversez vos résultats prise de sang et recevez une interprétation complète des biomarqueurs de 15,000+ en quelques secondes.
📚 Publications de recherche citées
Klein, T., Mitchell, S., & Weber, H. (2026). Cadre de validation clinique v2.0 (page de validation médicale). Recherche médicale par IA Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). Analyseur de bilan sanguin par IA : 2,5 M de tests analysés | Rapport mondial sur la santé 2026. Recherche médicale par IA Kantesti.
📖 Continuer la lecture
Découvrez davantage de guides médicaux examinés par des experts de la part de Kantesti l’équipe médicale :

Quand faire un test de cholestérol : âge, sexe et risques
Dépistage des lipides en cardiologie préventive Mise à jour 2026 Version patient La plupart des gens ont besoin d’un dépistage des lipides plus tôt qu’ils ne le pensent. Le bon...
Lire l'article →
Niveaux de T4 libre : fourchette normale et pourquoi la TSH la recontextualise
Interprétation du bilan des hormones thyroïdiennes – Mise à jour 2026, adaptée aux patients. La plupart des personnes à qui l’on dit seulement si la T4 libre est dans la norme….
Lire l'article →
Test sanguin à domicile : précision, limites et utilisations intelligentes
Interprétation des analyses à domicile 2026 Mise à jour Les kits conviviaux à prélèvement par piqûre au doigt peuvent être très efficaces pour certains marqueurs et réellement...
Lire l'article →
Scan photo de prise de sang : précision, sécurité et limites
Analyse de laboratoire par scan photo de prise de sang – mise à jour 2026 – interprétation adaptée aux patients. Une photo prise avec votre téléphone de votre compte rendu de laboratoire peut être….
Lire l'article →
Test sanguin BNP : niveaux normaux, NT-proBNP, indices cardiaques
Interprétation de laboratoire de cardiologie – mise à jour 2026, destinée aux patients. Si votre médecin a mentionné une insuffisance cardiaque ou une surcharge en liquide, il s’agit souvent de….
Lire l'article →
Plage normale de testostérone selon l’âge et le moment de la journée (le matin)
Interprétation des analyses d’hormones – mise à jour 2026. Le taux de testostérone chez le patient n’est pas un chiffre unique. La plage de référence varie avec l’âge,….
Lire l'article →Découvrez tous nos guides santé et les outils d’analyse de sang par IA sur kantesti.net
⚕️ Avertissement médical
Cet article est fourni à des fins éducatives uniquement et ne constitue pas un avis médical. Consultez toujours un professionnel de santé qualifié pour les décisions de diagnostic et de traitement.
Signaux de confiance E-E-A-T
Expérience
Revue clinique guidée par un médecin des flux d’interprétation des analyses.
Compétence
Orientation en médecine de laboratoire sur la façon dont les biomarqueurs se comportent dans un contexte clinique.
autorité
Rédigé par le Dr Thomas Klein, avec relecture par le Dr Sarah Mitchell et le Prof. Dr Hans Weber.
Fiabilité
Interprétation fondée sur des preuves, avec des parcours de suivi clairs pour réduire l’alarme.