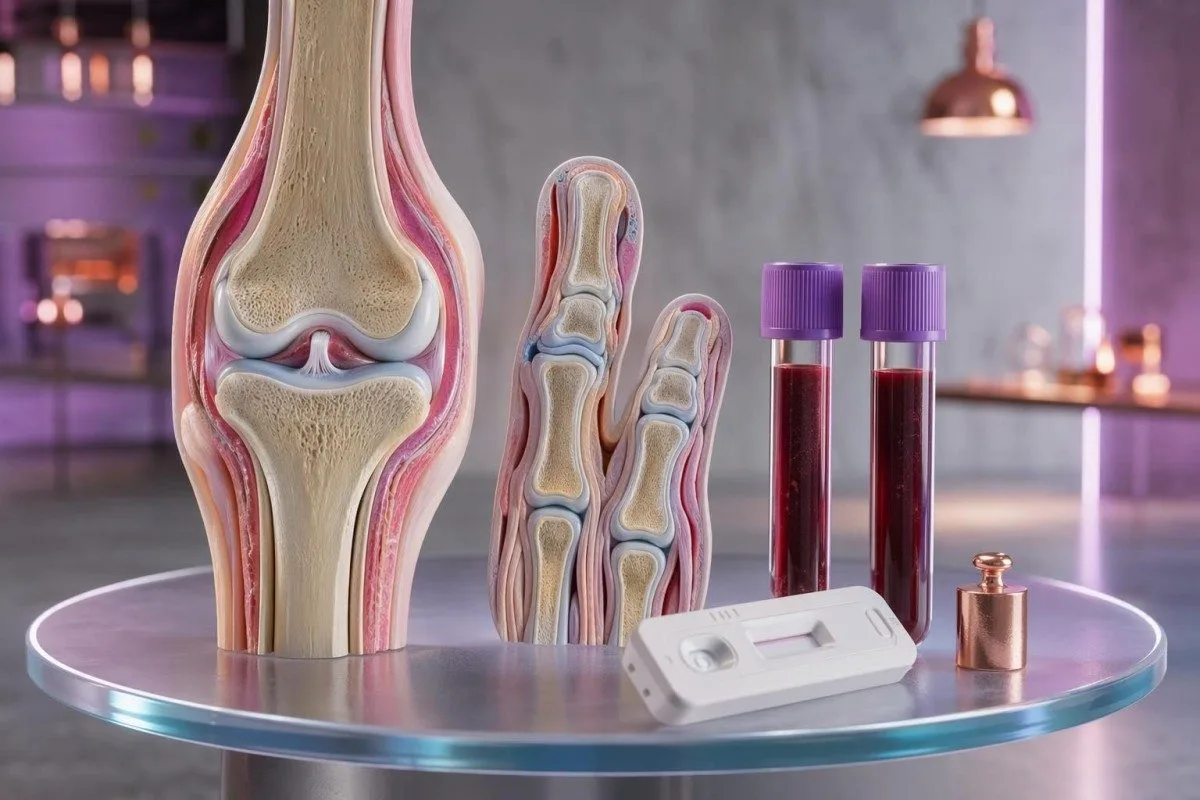
อาการปวดข้อจะเข้าใจได้ง่ายขึ้นเมื่ออ่านอาการร่วม การตรวจร่างกาย และผลตรวจเลือดเป็น “รูปแบบ” การตรวจเลือดสามารถชี้ไปที่ภาวะอักเสบ ภาวะภูมิคุ้มกันทำร้ายตนเอง การติดเชื้อ หรือโรคเกาต์ได้ แต่โดยลำพังมักไม่ให้คำตอบทั้งหมด.
คู่มือนี้เขียนภายใต้การนำของ นายแพทย์โทมัส ไคลน์ โดยความร่วมมือกับ คณะกรรมการที่ปรึกษาทางการแพทย์ของ Kantesti AI, รวมถึงบทความจากศาสตราจารย์ ดร. ฮันส์ เวเบอร์ และการตรวจสอบทางการแพทย์โดย ดร. ซาราห์ มิตเชลล์ แพทย์หญิงและด็อกเตอร์.

โทมัส ไคลน์, แพทย์
หัวหน้าเจ้าหน้าที่ทางการแพทย์ บริษัท Kantesti AI
ดร. โธมัส ไคลน์ เป็นแพทย์ผู้เชี่ยวชาญด้านโลหิตวิทยาและอายุรศาสตร์ที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 15 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์ทางคลินิกที่ช่วยด้วย AI ในฐานะ Chief Medical Officer ของ Kantesti AI เขาเป็นผู้นำกระบวนการตรวจสอบความถูกต้องทางคลินิก และดูแลความแม่นยำทางการแพทย์ของเครือข่ายประสาทเทียม 2.78 พารามิเตอร์ของเรา ดร. ไคลน์ได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับการผลตรวจอ่านไบโอมาร์กเกอร์และการวินิจฉัยทางห้องปฏิบัติการในวารสารการแพทย์ที่ผ่านการตรวจสอบโดยผู้ทรงคุณวุฒิ.

ซาราห์ มิทเชล, แพทย์, ปริญญาเอก
หัวหน้าฝ่ายที่ปรึกษาทางการแพทย์ - พยาธิวิทยาคลินิกและอายุรศาสตร์
ดร. ซาราห์ มิตเชลล์ เป็นแพทย์ผู้เชี่ยวชาญด้านพยาธิวิทยาคลินิกที่ได้รับการรับรองจากคณะกรรมการ มีประสบการณ์มากกว่า 18 ปีในด้านเวชศาสตร์ห้องปฏิบัติการและการวิเคราะห์การวินิจฉัย เธอมีวุฒิบัตรเฉพาะทางด้านเคมีคลินิก และได้ตีพิมพ์อย่างกว้างขวางเกี่ยวกับชุดตรวจไบโอมาร์กเกอร์และการวิเคราะห์ในทางปฏิบัติทางคลินิก.

ศาสตราจารย์ ดร. ฮันส์ เวเบอร์, ปริญญาเอก
ศาสตราจารย์ด้านเวชศาสตร์ห้องปฏิบัติการและชีวเคมีคลินิก
ศ.ดร. ฮันส์ เวเบอร์ มีความเชี่ยวชาญมากกว่า 30 ปีด้านชีวเคมีคลินิก เวชศาสตร์ห้องปฏิบัติการ และงานวิจัยไบโอมาร์กเกอร์ อดีตประธานของสมาคมเคมีคลินิกแห่งเยอรมนี เขาเชี่ยวชาญด้านการวิเคราะห์ชุดตรวจเพื่อการวินิจฉัย การมาตรฐานของไบโอมาร์กเกอร์ และเวชศาสตร์ห้องปฏิบัติการที่ช่วยด้วย AI.
- ตรวจเลือดสำหรับอาการปวดข้อ มักเริ่มจากตรวจความสมบูรณ์ของเม็ดเลือด (CBC), ESR, CRP, เคมีไต/ตับ และการตรวจแบบเจาะจง เช่น RF, anti-CCP, ANA หรือกรดยูริก ทั้งนี้ขึ้นอยู่กับอาการ.
- ซีอาร์พี มักรายงานว่าเป็นปกติเมื่อค่าต่ำกว่า 5 mg/L หรือ 10 mg/L และค่าที่สูงกว่า 100 mg/L ทำให้เกิดความกังวลเรื่องการติดเชื้อรุนแรง ภาวะหลอดเลือดอักเสบ (vasculitis) หรือการอักเสบของเนื้อเยื่ออย่างมาก.
- เอสอาร์ ค่าจะเพิ่มขึ้นอย่างช้า ๆ และได้รับอิทธิพลอย่างมากจากอายุ เพศ ภาวะโลหิตจาง และการตั้งครรภ์; ค่า ESR ที่สูงกว่า 100 มม./ชั่วโมง ควรได้รับการทบทวนทางคลินิกอย่างรวดเร็ว.
- แอนติบอดีต่อ anti-CCP มีความจำเพาะสูงสำหรับโรคข้ออักเสบรูมาตอยด์ โดยมักอยู่ราว 95% ในการศึกษาทางคลินิก แต่ผลลบไม่ได้ตัดทิ้งโรคระยะเริ่มต้น.
- การตรวจ ANA มีประโยชน์เมื่ออาการปวดข้อมาพร้อมผื่น แผลในปาก พบความผิดปกติที่ไต อาการ Raynaud หรือเม็ดเลือดต่ำ ไม่ใช่การตรวจคัดกรองแบบกว้างสำหรับอาการปวดทุกแบบ.
- กรดยูริก ค่าสูงกว่า 6.8 มก./ดล. ชี้ว่ามีแนวโน้มเกิดการก่อตัวของผลึกยูเรต แต่กรดยูริกอาจยังปกติได้ในช่วงที่กำเริบเฉียบพลันของโรคเกาต์.
- เบาะแสของการติดเชื้อ ได้แก่ มีไข้ ข้อเดียวที่ร้อน บวม แดงมาก จำนวนเม็ดเลือดขาวชนิดนิวโทรฟิลสูง CRP สูงมาก และบางครั้งอาจมีโปรแคลซิโทนินสูงกว่า 0.5 นก./มล. แต่การตรวจน้ำในข้ออาจต้องทำอย่างเร่งด่วน.
- ผลตรวจเลือดปกติ ไม่สามารถตัดออกได้ทั้งโรคข้อเสื่อม ความปวดจากเอ็น ความเคลื่อนไหวเกินปกติ หรือไฟโบรไมอัลเจีย รูปแบบความปวดและการตรวจร่างกายมักสำคัญกว่าป้ายเตือนจากแล็บ.
การตรวจเลือดแบบใดช่วยให้แพทย์แยกสาเหตุของอาการปวดข้อได้?
A ผลตรวจเลือดสำหรับอาการปวดข้อ โดยปกติมักประกอบด้วย ตรวจความสมบูรณ์ของเม็ดเลือด, ESR, CRP, เคมีไตและเคมีตับ จากนั้นจึงเลือกตรวจภูมิต้านทานหรือการตรวจเกาต์ตามรูปแบบของอาการปวด งานตรวจเลือดช่วยแยกความเป็นไปได้ของข้ออักเสบจากการอักเสบ โรคภูมิต้านทานผิดปกติ การติดเชื้อ และเบาะแสด้านเมตาบอลิซึมได้ แต่ไม่สามารถยืนยันการวินิจฉัยส่วนใหญ่ได้หากไม่มีประวัติ การตรวจร่างกาย การตรวจภาพ หรือบางครั้งต้องใช้น้ำในข้อ ในวันที่ 7 พฤษภาคม 2026 นี่คือคำตอบที่ตรงไปตรงมาที่ผมให้กับผู้ป่วย ผมคือ Thomas Klein, MD และเมื่อเราทบทวนผลผ่าน คันเตสตี เอไอ, งานแรกของเราไม่ใช่การตั้งชื่อโรค แต่คือการตัดสินว่ารูปแบบไหนควรได้รับการดูแลทางการแพทย์อย่างเร่งด่วน.

การแยกทางคลินิกที่เร็วที่สุดคือ อาการปวดจากการอักเสบ vs อาการปวดที่ไม่ใช่การอักเสบ. อาการตึงตอนเช้านานเกิน 45-60 นาที ข้อเล็กๆ ของมือบวม ปวดตอนกลางคืน หรือดีขึ้นเมื่อขยับ จะทำให้ผมเอนเอียงไปทางการอักเสบ ส่วนอาการปวดที่แย่ลงหลังใช้งานและดีขึ้นเมื่อพักมักมีลักษณะเชิงกล.
การประเมินเบื้องต้นมักรวมถึง การตรวจความสมบูรณ์ของเม็ดเลือดพร้อมการจำแนกชนิด (CBC with differential), ซีอาร์พี, เอสอาร์, ครีเอตินิน/eGFR, อัลท์/แอสท์, อัลบูมิน และบางครั้ง การตรวจปัสสาวะ. หากคุณต้องการภาพรวมที่กว้างขึ้นว่าแล็บที่เกี่ยวกับการอักเสบเปรียบเทียบกันอย่างไร คู่มือของเราเกี่ยวกับ การตรวจเลือดเกี่ยวกับการอักเสบ อธิบายว่าทำไม CRP และ ESR จึงตอบคำถามคนละแบบ.
กับดักอย่างหนึ่งคือ CRP ปกติไม่ได้ทำให้ข้อที่บวมกลายเป็นเรื่องที่ “คิดไปเอง” ในระยะเริ่มต้นของโรคข้ออักเสบรูมาตอยด์แบบแรกเริ่ม โรคข้ออักเสบเป็นๆหายๆ (palindromic rheumatism) โรคข้ออักเสบสะเก็ดเงิน หรือโรคภูมิต้านทานผิดปกติที่ได้รับการรักษา ตัวชี้วัดการอักเสบอาจอยู่ในช่วงอ้างอิงได้ทั้งที่การตรวจข้อพบความผิดปกติชัดเจน.
คำถามทางคลินิกข้อแรกไม่ใช่ชื่อการตรวจ
ผมถามผู้ป่วยว่าเริ่มปวดตรงไหน เป็นปวดข้อเดียวหรือหลายข้อ และข้อมีอาการบวมให้เห็นชัดเจนหรือไม่ หัวเข่าที่ร้อนข้างเดียวในผู้ป่วยอายุ 70 ปีที่มีไข้ เป็นปัญหาคนละเรื่องกับอาการตึงนิ้วมือแบบสมมาตรในผู้ป่วยอายุ 34 ปีที่เพิ่งเป็นพ่อแม่คนใหม่.
เริ่มจากรูปแบบของอาการปวดก่อนสั่งตรวจเป็นชุดขนาดใหญ่
รูปแบบอาการเป็นตัวกำหนดว่าควรใช้ผลตรวจเลือดเกี่ยวกับอาการปวดข้อแบบใด ออกตรวจแอนติบอดีทุกตัวพร้อมกันจะเพิ่มผลบวกลวง โดยเฉพาะเมื่อรูปแบบอาการปวดดูเหมือนการบาดเจ็บของเอ็น โรคข้อเสื่อม หรือการใช้งานเกิน.

ข้ออักเสบจากการอักเสบมักทำให้เกิด ความร้อน บวม และอาการตึงตอนเช้านาน. อาการปวดข้อแบบเชิงกลมักจะพีคหลังทำกิจกรรม มักมีอาการตึงน้อยกว่า 30 นาที และอาจกระทบข้อที่รับน้ำหนัก เช่น เข่า สะโพก หรือโคนหัวแม่มือ.
นักวิ่งมาราธอนอายุ 52 ปีที่ปวดเข่าหลังฝึกวิ่งขึ้นเขา อาจต้องได้รับการตรวจร่างกายและอาจต้องตรวจภาพก่อนการตรวจแอนติบอดี ส่วนผู้ป่วยอายุ 29 ปีที่มีอาการข้อบวมที่นิ้วมือ 3 เดือนและอาการตึงตอนเช้านาน 90 นาที ควรได้รับการตรวจ ESR, CRP, RF และ anti-CCP เร็วกว่านั้นมาก; การตรวจแบบปกติ การตรวจเลือดมาตรฐาน จะพลาดส่วนหนึ่งของเรื่องนั้น.
เกณฑ์ปฏิบัติที่ฉันใช้คือความต่อเนื่อง อาการข้อบวมที่คงอยู่นานกว่า 6 สัปดาห์ โดยเฉพาะถ้ามีมากกว่าหนึ่งข้อ จะทำให้ต้องตรวจคัดกรองโรคข้ออักเสบแบบอักเสบเป็นเป้าหมาย แม้ว่า CBC และแผงเคมีชุดแรกจะดูน่าเบื่อก็ตาม.
CRP และ ESR ทำหน้าที่เป็นตัวชี้วัดการอักเสบสำหรับอาการปวดข้ออย่างไร
CRP และ ESR คือแหล่งบ่งชี้การอักเสบหลักสำหรับอาการปวดข้อ แต่พวกมันสะท้อนชีววิทยาคนละแบบ CRP จะเปลี่ยนแปลงภายในไม่กี่ชั่วโมง ขณะที่ ESR จะเคลื่อนช้ากว่าและได้รับอิทธิพลอย่างมากจากอายุ ภาวะโลหิตจาง การตั้งครรภ์ และโรคไต.

ช่วงค่าปกติของ CRP มาตรฐานมักจะเป็น ต่ำกว่า 5 mg/L หรือ ต่ำกว่า 10 mg/L, แล้วแต่วิธีการตรวจของห้องปฏิบัติการ CRP ที่สูงกว่า 10 mg/L มักหมายถึงมีการอักเสบที่กำลังเกิดขึ้นที่ใดที่หนึ่ง และ CRP ที่สูงกว่า 100 mg/L จะยิ่งทำให้กังวลถึงการติดเชื้อรุนแรง โรคหลอดเลือดอักเสบจากภูมิคุ้มกัน การอักเสบจากผลึก หรือการบาดเจ็บของเนื้อเยื่ออย่างมาก.
โดยทั่วไป ESR มักถูกมองว่าค่อนข้างปกติเมื่ออยู่ต่ำกว่า 15 มม./ชั่วโมงในผู้ชายที่อายุน้อยกว่า และต่ำกว่า 20 มม./ชั่วโมงในผู้หญิงที่อายุน้อยกว่า, แต่แพทย์จำนวนมากใช้ค่าประมาณที่ปรับตามอายุในผู้สูงอายุ จาก แนวทางช่วงค่า CRP และ แนวทางช่วงค่า ESR แสดงให้เห็นว่าทำไมผลที่ถูกเตือนเพียงค่าเดียวอาจไม่เป็นอันตราย ขณะที่แนวโน้มอาจบอกอะไรได้มาก.
ประเด็นคือ CRP อาจต่ำในโรคลูปัสได้ แม้มีอาการกำลังเป็นอยู่ เว้นแต่จะมีการติดเชื้อหรือเยื่อหุ้มอวัยวะอักเสบ (serositis) ฉันเคยพบผู้ป่วยที่มีข้อบวมปวดและ CRP ต่ำกว่า 3 mg/L แต่การอัลตราซาวด์ยังแสดง synovitis ดังนั้นฉันจึงไม่ยอมให้ตัวบ่งชี้ที่ดูเงียบๆ ตัวเดียวมาลบล้างการตรวจข้อ.
CBC เกล็ดเลือด และภาวะโลหิตจางช่วยเพิ่มข้อมูลอะไรให้การตรวจเลือดเกี่ยวกับอาการปวดข้อ
A การตรวจความสมบูรณ์ของเม็ดเลือดพร้อมการจำแนกชนิด (CBC with differential) ช่วยระบุรูปแบบการติดเชื้อ ภาระการอักเสบ ภาวะโลหิตจาง และการเปลี่ยนแปลงของผลตรวจเลือดที่เกี่ยวกับโรคภูมิต้านตนเองในผู้ที่มีอาการปวดข้อ มันไม่ใช่การตรวจโรคข้ออักเสบโดยตรง แต่บ่อยครั้งมันบอกได้ว่าควรกังวลแค่ไหน.

จำนวนเม็ดเลือดขาวสูงกว่า 11 x 10^9/ล. โดยทั่วไปเรียกว่าเม็ดเลือดขาวสูง (leukocytosis) ในผู้ใหญ่ และการเพิ่มขึ้นที่เด่นของนิวโทรฟิลมักสอดคล้องกับการติดเชื้อแบคทีเรีย การใช้สเตียรอยด์ หรือความเครียดที่รุนแรง เม็ดเลือดขาวต่ำ เกล็ดเลือดต่ำ หรือภาวะลิมโฟไซต์ต่ำ (lymphopenia) อาจชี้ไปที่ลูปัส อาการป่วยจากไวรัส ผลจากยา หรือความเครียดของไขกระดูก.
เกล็ดเลือดที่สูงกว่า 450 x 10^9/ล. อาจเพิ่มขึ้นแบบปฏิกิริยาตามการอักเสบหรือภาวะขาดธาตุเหล็ก เมื่อฉันเห็นเกล็ดเลือดสูงร่วมกับฮีโมโกลบินต่ำ และ RDW สูง ฉันจะนึกถึงโรคข้ออักเสบเรื้อรังที่มีการสร้างเม็ดเลือดแดงแบบจำกัดธาตุเหล็ก ไม่ใช่แค่สัญญาณ CBC แบบสุ่ม; ของเรา แสดงให้เห็นว่าทำไมจำนวนเม็ดเลือดขาวรวมและผลการแยกชนิดต้องอ่านร่วมกัน เป็นตัวช่วยประกอบที่มีประโยชน์ตรงนี้.
อัลบูมินสำคัญกว่าที่ผู้ป่วยส่วนใหญ่มักคาดคิด อัลบูมินต่ำกว่า 3.5 g/dL ร่วมกับ CRP สูง อาจสะท้อนการอักเสบที่คงอยู่อย่างต่อเนื่อง การสูญเสียโปรตีนทางไต หรือโภชนาการที่ไม่ดี ซึ่งส่งผลต่อทั้งการวินิจฉัยและความปลอดภัยของยา.
เฟอร์ริตินอาจทำให้ภาพดูสับสน
เฟอร์ริตินต่ำกว่า 30 นาโนกรัม/มิลลิลิตร สนับสนุนภาวะขาดธาตุเหล็ก แต่เฟอร์ริตินก็เป็นสารบ่งชี้ระยะเฉียบพลัน (acute-phase reactant) และอาจสูงขึ้นระหว่างการอักเสบ เฟอร์ริติน 180 นก./มล. ไม่ได้แปลเสมอไปว่าคลังธาตุเหล็กมีมาก เมื่อ CRP เท่ากับ 60 มก./ล.
RF และ anti-CCP: เบาะแสของโรคข้ออักเสบรูมาตอยด์ ไม่ใช่คำตัดสิน
RF และ anti-CCP เป็นการตรวจเลือดหลักสำหรับอาการปวดข้อเมื่อสงสัยโรคข้ออักเสบรูมาตอยด์ (rheumatoid arthritis) anti-CCP มีความจำเพาะมากกว่า ขณะที่รูมาตอยด์แฟกเตอร์ (rheumatoid factor) มักมีโอกาสให้ผลบวกลวงมากกว่า.

แอนติบอดี anti-CCP มักอยู่ที่ประมาณ 95% จำเพาะ สำหรับโรคข้ออักเสบรูมาตอยด์ในหลายสถานการณ์ทางคลินิก แม้ความไวจะต่ำกว่า มักอยู่ราว 60-70% ในระยะเริ่มต้นของโรค เกณฑ์ 2010 ACR/EULAR ให้ค่าน้ำหนักกับระดับแอนติบอดี จำนวนข้อที่เกี่ยวข้อง ระยะเวลาของอาการ และตัวบ่งชี้การอักเสบระยะเฉียบพลัน มากกว่าการดูแค่ผลบวกของแอนติบอดีเพียงอย่างเดียว (Aletaha et al., 2010).
ปัจจัยรูมาตอยด์ (Rheumatoid factor) อาจให้ผลบวกได้ในโรคข้ออักเสบรูมาตอยด์ แต่ก็พบได้ในไวรัสตับอักเสบซี โรคซิออเกรน โรคปอดเรื้อรัง และในผู้สูงอายุบางรายที่ไม่มีข้ออักเสบแบบอักเสบเป็นหลัก หากคุณกำลังดูผล RF ที่อยู่แค่ระดับก้ำกึ่ง เรา แนวทางตรวจรูมาตอยด์แฟกเตอร์ อธิบายว่าทำไมค่าที่สูงกว่าจุดตัดเพียงเล็กน้อยจึงไม่เหมือนกับการวินิจฉัย.
เมื่อไร ผลตรวจแอนติบอดีต่อ CCP (anti-CCP) หากผลออกมาเป็นบวกอย่างชัดเจน และมือหรือเท้าบวมแบบสมมาตร ฉันจะประเมินได้เร็วขึ้น เครือข่ายประสาทของ Kantesti จะตรวจพบรูปแบบนี้แตกต่างจาก RF อ่อน ๆ ที่พบเพียงอย่างเดียวในคนที่มีข้อเข่าเสื่อม เพราะความน่าจะเป็นก่อนตรวจ (pre-test probability) ไม่ได้ใกล้เคียงกันเลย.
เมื่อไหร่การตรวจ ANA และผลเลือดของโรคลูปัสถึงจะเข้ากับเรื่องราวของอาการปวดข้อ
การตรวจ ANA เข้ากับอาการปวดข้อเมื่อมีสัญญาณบ่งชี้โรคภูมิคุ้มกันทำงานผิดปกติทั่วร่าง เช่น ผื่น แผลในปาก อาการของเรย์โนด์ ความผิดปกติของไต เจ็บหน้าอกเวลาหายใจ จำนวนเม็ดเลือดต่ำ หรือความเหนื่อยล้าที่ผิดปกติ ANA เป็นการตรวจคัดกรองที่ไม่ดีสำหรับอาการปวดทั่วไป.

ค่าภูมิคุ้มกัน ANA titer ที่ 1:80 หรือสูงกว่า เป็นเกณฑ์การเข้าในระบบการจำแนกโรคลูปัส EULAR/ACR ปี 2019 แต่เกณฑ์การจำแนกไม่เหมือนกับการวินิจฉัย ณ เตียงผู้ป่วย (Aringer et al., 2019) ผล ANA บวกต่ำพบได้บ่อย โดยเฉพาะในผู้หญิง ผู้สูงอายุ และผู้ที่มีภูมิคุ้มกันต่อต้านไทรอยด์.
หาก ANA เป็นบวกและเรื่องราวอาการเข้ากัน แพทย์อาจเพิ่ม anti-dsDNA, anti-Sm, C3, C4, การตรวจปัสสาวะ และอัตราส่วนโปรตีนต่อครีเอตินีนในปัสสาวะ ค่า C3 หรือ C4 ต่ำร่วมกับปวดข้อและผลตรวจปัสสาวะผิดปกติ น่ากังวลมากกว่า ANA อย่างเดียว เรา แนวทางค่า ANA titer และ คู่มือผลเลือดโรคลูปัสของเรา ลงลึกไปในชุดค่าผสมเหล่านั้น.
นี่คือรูปแบบที่ฉันไม่มองข้าม: ปวดข้อ เกล็ดเลือดต่ำกว่า 150 x 10^9/L, โปรตีนในปัสสาวะ และคอมพลีเมนต์ต่ำ กลุ่มอาการนี้อาจสะท้อนโรคจากการเกิดเชิงซ้อนของภูมิคุ้มกัน และควรได้รับการทบทวนโดยแพทย์ แม้ว่า CRP จะสูงขึ้นเพียงเล็กน้อยก็ตาม.
ANA ลบเปลี่ยนความน่าจะเป็น
ผลตรวจ ANA ที่เป็นลบทำให้โรคลูปัสแบบคลาสสิกมีโอกาสเป็นน้อยลง แต่ไม่ได้อธิบายอาการทุกอย่าง แพทย์ยังคงพิจารณาโรคไทรอยด์ โรคข้ออักเสบจากไวรัส โรคลำไส้อักเสบเรื้อรัง โรคข้ออักเสบที่เกี่ยวข้องกับสะเก็ดเงิน หลอดเลือดอักเสบ และปฏิกิริยาจากยาหากภาพทางคลินิกชี้ไปทางสาเหตุอื่น.
ตรวจเลือดเพื่อหาการติดเชื้อเมื่อข้อเดียวร้อนหรือบวม
ข้อเดียวที่บวมร้อนร่วมกับมีไข้จะได้รับการรักษาในฐานะการติดเชื้อที่อาจเป็นไปได้จนกว่าจะพิสูจน์เป็นอย่างอื่น การตรวจเลือดช่วยสนับสนุนข้อสงสัยได้ แต่ การตรวจน้ำในข้อ มักเป็นตัวตัดสินการวินิจฉัย.

การตรวจความสมบูรณ์ของเม็ดเลือด (CBC) อาจพบจำนวนนิวโทรฟิลสูงกว่า 7.5 x 10^9/L, ค่า CRP อาจสูงเกิน 100 มก./ล., และโปรแคลซิโทนินสูงเกิน หรือต่ำกว่า และมีอาเจียน ภาวะขาดน้ำ หรือการลดน้ำหนักอย่างรวดเร็ว นี่อาจชี้ไปในทางที่ไม่ใช่ภาวะดื้อตั้งแต่ระยะแรก แต่เป็นภาวะขาดอินซูลิน สามารถช่วยสนับสนุนการติดเชื้อแบคทีเรียในบริบทที่เหมาะสม อย่างไรก็ตาม การตรวจเลือดเหล่านี้ไม่สามารถตัดออกโรคข้ออักเสบติดเชื้อได้อย่างปลอดภัยด้วยตัวเอง.
แพทย์มักสั่งเพาะเชื้อจากเลือดหากมีไข้ หนาวสั่น หรือมีอาการเจ็บป่วยทั่วร่างกาย คู่มือของเราเกี่ยวกับ ตัวชี้วัดการติดเชื้อ อธิบายว่าทำไม CRP โปรแคลซิโทนิน และ CBC อาจให้ผลไม่สอดคล้องกันในช่วง 24 ชั่วโมงแรกของการเจ็บป่วย.
ภูมิศาสตร์และช่วงเวลาเป็นเรื่องสำคัญ การตรวจไลม์มีประโยชน์ที่สุดเมื่อความเสี่ยงจากการสัมผัสและอาการเข้ากัน หากตรวจเร็วเกินไปอาจได้ผลลบลวง ซึ่งเป็นเหตุผลที่ คู่มือช่วงเวลาการตรวจไลม์ จึงเน้นว่าเมื่อใดแอนติบอดีจึงเริ่มตรวจพบได้ แทนที่จะเป็นเพียงการระบุรายการการตรวจ.
กรดยูริก โรคเกาต์ และเหตุผลที่ผลปกติอาจทำให้เข้าใจผิด
กรดยูริก ช่วยประเมินความเสี่ยงโรคเกาต์ แต่ไม่ได้ยืนยันหรือปฏิเสธโรคเกาต์ในช่วงกำเริบ การทดสอบที่ชัดเจนที่สุดคือการพบผลึกในน้ำไขข้อด้วยกล้องจุลทรรศน์แบบใช้แสงโพลาไรซ์.

ผลึกโมโนโซเดียมยูเรตจะก่อตัวได้ง่ายขึ้นเมื่อระดับยูเรตในซีรัมสูงกว่าประมาณ 6.8 มก./ดล., จุดอิ่มตัวทางสรีรวิทยา ในช่วงกำเริบเฉียบพลันของเกาต์ กรดยูริกอาจลดลงอยู่ในช่วงปกติ ดังนั้นผลปกติที่คลินิกฉุกเฉินจึงไม่ควรยุติการสนทนา.
แนวทางเกาต์ของ American College of Rheumatology ปี 2020 แนะนำกลยุทธ์ “รักษาเพื่อให้ถึงเป้าหมาย” ระดับยูเรตต่ำกว่า 6 มก./ดล. สำหรับผู้ป่วยที่ได้รับการรักษาลดระดับยูเรต (FitzGerald et al., 2020) ของเรา มีแนวทางช่วงกรดยูริก อธิบายว่าทำไมความเสี่ยงจึงเพิ่มขึ้นอย่างค่อยเป็นค่อยไป ไม่ใช่เพิ่มขึ้นทันทีที่จุดตัดมหัศจรรย์จุดเดียว.
การทำงานของไตเปลี่ยนแผน การมี eGFR ต่ำกว่า ต่ำกว่า 60 mL/min/1.73 m² ส่งผลต่อการเลือกยาการรักษาในช่วงกำเริบ และการปรับขนาดอัลโลพูรินอล ดังนั้นฉันจึงอยากให้มีค่า creatinine และ eGFR อยู่ข้างผลกรดยูริก ไม่ใช่แยกไว้ในโฟลเดอร์ความคิดต่างหาก.
พิวโดเกาต์ดูคล้ายกัน
แคลเซียมไพโรฟอสเฟตคริสตัลอาร์ไทรไทส์ (pseudogout) อาจเลียนแบบทั้งเกาต์และการติดเชื้อ โดยเฉพาะในผู้สูงอายุที่มีอาการบวมฉับพลันที่เข่าหรือข้อมือ ระดับกรดยูริกในซีรัมไม่สามารถวินิจฉัย pseudogout ได้ และอาจพิจารณาตรวจแคลเซียม แมกนีเซียม ฟอสเฟต อัลคาไลน์ฟอสฟาเตส (alkaline phosphatase) เฟอร์ริติน และการตรวจไทรอยด์เมื่อการกำเริบเกิดซ้ำ.
เบาะแสจากการตรวจไทรอยด์ วิตามิน และธาตุเหล็กที่อาจเลียนแบบอาการปวดข้อ
โรคไทรอยด์ ขาดวิตามินดี ขาดวิตามินบี12 และปัญหาเรื่องธาตุเหล็กอาจทำให้ปวดเมื่อยกล้ามเนื้อ ปวดกระดูก ตึง หรืออาการทางเส้นประสาทที่รู้สึกเหมือนปวดข้อ การตรวจเหล่านี้ไม่สามารถแทนการตรวจข้ออักเสบได้ แต่ช่วยกันไม่ให้มองแคบเกินไป.

ช่วงอ้างอิง TSH ของผู้ใหญ่โดยทั่วไปอยู่ราวๆ 0.4-4.0 มิลลิลิตร/ลิตร, แม้ว่า การตั้งครรภ์ อายุ และวิธีการของห้องปฏิบัติการในพื้นที่จะทำให้การแปลผลเปลี่ยนไป ภาวะไทรอยด์ทำงานต่ำ (hypothyroidism) อาจทำให้ปวดทั่วๆ ไป อาการอุโมงค์ข้อมือ และความตึงที่ผู้ป่วยมักบรรยายว่าเป็นอาการปวดข้อ ดู การตรวจทางห้องปฏิบัติการของโรคไทรอยด์ สำหรับรูปแบบ TSH-free T4.
วิตามินดีชนิด 25-hydroxyvitamin D ต่ำกว่า 20 นาโนกรัม/มิลลิลิตร โดยทั่วไปถือว่าขาด และภาวะขาดอาจทำให้ปวดกระดูกหรือกล้ามเนื้ออ่อนแรงบริเวณใกล้โคนแขนขา สิ่งที่ การตรวจเลือดวิตามินดี สำคัญกว่ารูปแบบที่ออกฤทธิ์ 1,25-OH สำหรับการคัดกรองภาวะขาดในงานประจำ.
ภาวะขาดวิตามินบี12อาจทำให้เกิดอาการแสบร้อนที่เท้า ปัญหาเรื่องการทรงตัว และอาการชาหรือรู้สึกเสียวซ่าที่มือ ซึ่งอาจดูเหมือนปวดข้อที่มือ หากเรื่องราวทางระบบประสาทชัดเจน บี12ที่ 250-350 pg/mL อาจยังต้องติดตามเพิ่มเติมด้วยการตรวจกรดเมทิลมาโลนิกหรือโฮโมซิสเทอีน ทั้งนี้ขึ้นอยู่กับผลตรวจของห้องแล็บและภาพทางคลินิก.
ภาวะขาดธาตุเหล็กมีเสียงทางกล้ามเนื้อและกระดูก
เฟอร์ริตินที่ต่ำอาจทำให้ขาอยู่ไม่สุข อ่อนล้า และทนต่อการออกกำลังกายได้น้อยลง ซึ่งอาจทำให้การรับรู้ความเจ็บปวดแย่ลง ผมเคยเห็นเฟอร์ริตินต่ำกว่า 20 นาโนกรัม/มิลลิลิตร ทำให้ผู้ป่วยรู้สึกปวดเมื่อยทั่วร่างกาย แม้ว่าตรวจร่างกายแล้วข้อจะไม่อักเสบ.
การตรวจการทำงานของไตและตับช่วยให้การรักษาโรคข้ออักเสบปลอดภัยขึ้น
การตรวจเลือดการทำงานของไตและตับไม่ได้วินิจฉัยอาการปวดข้อโดยตรง แต่มีผลอย่างมากต่อการรักษาที่ปลอดภัย ครีเอตินีน, eGFR, ALT, AST, อัลบูมิน และบางครั้งการตรวจไวรัสตับอักเสบ สามารถเปลี่ยนได้ว่าควรใช้ยาต้านการอักเสบหรือยาปรับเปลี่ยนการดำเนินโรคชนิดใดจึงจะเหมาะสม.

eGFR ต่ำกว่า ต่ำกว่า 60 mL/min/1.73 m² สำหรับ 3 เดือน บ่งชี้โรคไตเรื้อรังและทำให้การใช้ NSAID มีความเสี่ยงมากขึ้น ของเรา ชุดตรวจการทำงานของไต (renal function panel) อธิบายว่าทำไมครีเอตินีนอาจดูปกติได้ในผู้ที่ตัวเล็กกว่า หรือผู้สูงอายุ แม้เมื่ออัตราการกรองลดลง.
การเพิ่มขึ้นของ ALT และ AST ที่สูงกว่า 2-3 เท่า ค่าขีดจำกัดอ้างอิงด้านบน โดยปกติมักควรทบทวนก่อนเริ่มเมโทเทรกเซต เลฟลูโนไมด์ หรือการใช้พาราเซตามอลบ่อยครั้ง หากเอนไซม์ตับผิดปกติ ของเรา คู่มือการติดตามการใช้ยา ให้ช่วงเวลาที่ใช้ได้จริงสำหรับการตรวจซ้ำ.
AI วิเคราะห์ผลเลือด Kantesti จะอ่านผลตรวจเลือดอาการปวดข้อโดยตรวจรูปแบบความปลอดภัยควบคู่กับเบาะแสจากการวินิจฉัย CRP สูงร่วมกับครีเอตินีนที่เพิ่มขึ้น อัลบูมินต่ำ และภาวะโลหิตจาง เป็นโปรไฟล์ความเสี่ยงที่ต่างจากอาการตึงข้อเฉพาะมือร่วมกับผลเคมีที่ปกติ.
ผลตรวจพื้นฐานไม่ใช่เรื่องระบบราชการ
ก่อนการใช้สเตียรอยด์ NSAIDs หรือการรักษาที่ปรับเปลี่ยนภูมิคุ้มกัน ผลตรวจ CBC ครีเอตินีน และเอนไซม์ตับพื้นฐานจะช่วยเป็น “หลักประกันความปลอดภัย” หากไม่มีหลักประกันนั้น ต่อให้ ALT ที่ผิดปกติในภายหลังของ 89 IU/L ก็ยากต่อการตีความ: ผลจากยาตัวใหม่, ตับไขมันเก่า, รูปแบบการดื่มแอลกอฮอล์ หรือการมีส่วนร่วมจากกล้ามเนื้อ.
โรคข้ออักเสบแบบไม่พบซีโรโลยี (seronegative) และ HLA-B27: มีประโยชน์เมื่ออยู่ในบริบทเท่านั้น
ข้ออักเสบแบบอักเสบที่ไม่พบสารบ่งชี้ (seronegative) อาจทำให้ปวดข้อได้ แม้ RF และ anti-CCP จะเป็นลบ HLA-B27 ช่วยสนับสนุนการวินิจฉัยได้เมื่อรูปแบบอาการเข้ากัน แต่ไม่ใช่การตรวจข้ออักเสบแบบเดี่ยวที่ใช้ยืนยันได้.

HLA-B27 พบได้ประมาณ 6-8% ในประชากรยุโรปเหนือจำนวนมาก โดยมีความแตกต่างอย่างมากทั่วโลก ดังนั้นผลบวกอาจพบได้ในคนที่สุขภาพดี ในโรคกระดูกสันหลังอักเสบยึดติดและภาวะที่เกี่ยวข้อง การพบผลบวกจะพบได้บ่อยกว่ามาก แต่เชื้อชาติและฟีโนไทป์จะเปลี่ยนความน่าจะเป็น.
เบาะแสจากอาการคืออาการปวดหลังแบบอักเสบ: เริ่มก่อนอายุ 45, ดีขึ้นเมื่อออกกำลังกาย ปวดตอนกลางคืน และตึงที่ดีขึ้นหลังจากลุกขึ้นเดิน หากมีอาการทางทางเดินอาหาร โรคสะเก็ดเงิน ยูเวียอักเสบ หรือปวดบริเวณจุดเกาะของเอ็น แพทย์อาจพิจารณามากกว่าการวินิจฉัยแบบแคบไปสู่กลุ่มโรคสปอนดิลอาร์ไทรทิส ชุดตรวจภูมิคุ้มกันทำลายตนเอง (autoimmune panel) toward spondyloarthritis.
โรค celiac อาจพบได้น้อยมากที่แสดงอาการเป็นปวดข้อหรือมีตัวชี้วัดสารอาหารต่ำ และจะถูกมองข้ามเมื่อแพทย์ไล่ตรวจเฉพาะ RF และ ANA ของเรา คู่มือการตรวจเลือดโรคซีลิแอค อธิบายว่าทำไม IgA ทั้งหมดควรอยู่คู่กับ tTG-IgA เพื่อความแม่นยำในการคัดกรอง.
Seronegative ไม่ได้แปลว่าไม่อักเสบ
ผู้ป่วยอาจมีข้อบวม ค่าความอักเสบสูงอย่าง CRP และผล RF, anti-CCP และ ANA เป็นลบ นี่ไม่ใช่การตรวจหาสาเหตุที่ล้มเหลว มันช่วยจำกัดขั้นตอนถัดไปให้แคบลงไปสู่การตรวจภาพ การจดจำรูปแบบ และบางครั้งคือการตรวจโดยแพทย์โรคข้อและรูมาติสซั่ม.
ผลตรวจเลือดปกติหมายความว่าอย่างไรเมื่อยังปวดข้ออยู่
การตรวจเลือดที่ปกติสำหรับอาการปวดข้อทำให้โอกาสของการอักเสบทั่วร่างกายน้อยลง แต่ไม่ได้ตัดทิ้งความเจ็บปวดที่เกิดขึ้นจริง โรคข้อเสื่อม ความผิดปกติของเอ็น เบอร์ซาอักเสบ ภาวะข้อต่อเคลื่อนไหวได้เกิน การปวดจากเส้นประสาท และไฟโบรไมอัลเจียม มักมีตรวจ CBC, ESR และ CRP ปกติ.

โดยทั่วไปโรคข้อเสื่อมจะมี CRP และ ESR ปกติ เว้นแต่จะมีภาวะอักเสบอื่นร่วมด้วย อาการปวดบริเวณโคนหัวแม่มือ เข่า หรือสะโพกที่แย่ลงเมื่อใช้งานและดีขึ้นเมื่อพัก มักต้องประเมินเชิงกลมากกว่าการตรวจแอนติบอดี.
ไฟโบรไมอัลเจียมไม่ได้ทำให้ RF, ANA, ESR หรือ CRP สูงตามนิยาม แม้ผู้ป่วยอาจมีผลผิดปกติที่ไม่เกี่ยวข้องกันก็ตาม ตรงนี้คือ เครื่องมือช่วงค่าปกติของผลตรวจเลือด สิ่งที่ต้องคิด: สัญญาณเตือนเล็กน้อยหนึ่งอย่างอาจทำให้หลงไปจากกลไกความปวดที่แท้จริง.
ภาวะข้อต่อเคลื่อนไหวได้เกินเป็นอีกสาเหตุที่มักถูกพูดถึงน้อย ผู้หญิงอายุ 24 ปีที่ยืดหยุ่นได้และมีอาการปวดไหล่ ข้อมือ และเข่าหลังทำกิจกรรม อาจมีผลตรวจเลือดที่สมบูรณ์แบบ แต่ก็ยังอาจต้องใช้กายภาพบำบัด การฝึกความแข็งแรง และกลยุทธ์การปกป้องข้อต่อ.
อย่าให้ผลตรวจที่ปกติทำให้ชะลอการดูแลรักษา
หากข้อบวมอย่างเห็นได้ชัด สูญเสียช่วงการเคลื่อนไหว ทำให้คุณตื่นตอนกลางคืน หรืออาการแย่ลงเรื่อย ๆ 4-6 สัปดาห์, ผลตรวจเลือดที่ปกติไม่ควรเป็นข้อสรุปสุดท้าย การตรวจร่างกายและการตรวจภาพอาจบอกสิ่งที่เคมีในเลือดไม่สามารถบอกได้.
เวลา การงดอาหาร และการตรวจซ้ำเปลี่ยนการแปลผล
การตรวจเลือดส่วนใหญ่สำหรับอาการปวดจากโรคข้อไม่จำเป็นต้องงดอาหาร แต่ช่วงเวลาสามารถเปลี่ยนการแปลผลได้ CRP อาจเปลี่ยนแปลงได้ภายใน 6-12 ชั่วโมง ESR อาจตามหลังเป็นเวลาหลายวัน และแอนติบอดีมักเปลี่ยนช้าในช่วงหลายเดือนหรือหลายปี.

หากอาการกำเริบแล้วสงบอย่างรวดเร็ว การตรวจระหว่างกำเริบสามารถจับรูปแบบของ CRP, ESR, CBC หรือกรดยูริกที่ไม่เห็นชัดสองสัปดาห์ต่อมาได้ อย่างไรก็ตาม กรดยูริกอาจลดลงระหว่างการกำเริบเฉียบพลันของโรคเกาต์ ซึ่งเป็นเหตุผลหนึ่งที่การตรวจซ้ำหลังหายดีมักมีประโยชน์.
การเปลี่ยนแปลงเล็กน้อยไม่เสมอไปว่าจะมีความหมาย การเปลี่ยนของ CRP จาก 4 เป็น 7 mg/L อาจสะท้อนความแปรปรวนของห้องแล็บ การติดเชื้อเล็กน้อย หรือการออกกำลังกาย ขณะที่การพุ่งจาก 4 เป็น 64 mg/L ระหว่างกำเริบที่ข้อบวม นั้นยากกว่ามากที่จะมองข้าม เรา คู่มือความแปรผันของผลตรวจ อธิบายในภาษาที่เข้าใจง่าย.
Kantesti เปรียบเทียบผลที่อัปโหลดกับค่าก่อนหน้า หน่วย และช่วงอ้างอิง ซึ่งช่วยได้เมื่อแล็บหนึ่งรายงาน CRP เป็น mg/L และอีกแล็บรายงาน hs-CRP สำหรับความเสี่ยงโรคหัวใจและหลอดเลือด หากผลดูไม่สอดคล้องกับลักษณะเดิม our สำหรับผลตรวจที่ผิดปกติซ้ำ คู่มืออธิบายว่าเมื่อใดการตรวจซ้ำจึงปลอดภัยกว่าการรีแอค.
ไบโอตินและอาหารเสริมสามารถรบกวนได้
ไบโอตินขนาดสูง มัก 5-10 มก. ต่อวัน อยู่ในผลิตภัณฑ์บำรุงผมและเล็บ สามารถรบกวนการตรวจด้วยวิธีอิมมูโนแอสเสย์บางชนิดได้ หากผลตรวจไทรอยด์หรือผลแอนติบอดีไม่ตรงกับภาพทางคลินิก ให้แจ้งแพทย์และห้องปฏิบัติการเกี่ยวกับอาหารเสริมก่อนทำการตรวจซ้ำ.
เมื่อใดที่ผลตรวจเลือดเกี่ยวกับอาการปวดข้อควรส่งต่อเพื่อรับการดูแลฉุกเฉิน
จำเป็นต้องไปดูแลฉุกเฉินสำหรับอาการปวดข้อร่วมกับมีไข้ ปวดข้อข้างเดียวที่ร้อนและบวม ไม่สามารถลงน้ำหนักได้ อ่อนแรงใหม่ เจ็บหน้าอก ผื่นรุนแรง หรืออาการบวมที่แย่ลงอย่างรวดเร็ว ควรไม่ให้การตรวจเลือดทำให้การประเมินฉุกเฉินในสถานการณ์เหล่านี้ล่าช้า.

หากมีการติดเชื้อ ข้อที่ร้อนบวมเพียงข้อเดียวอาจทำให้กระดูกอ่อนเสื่อมได้อย่างรวดเร็ว และการรอหลายวันเพื่อให้ได้ผลตรวจจากผู้ป่วยนอกอาจไม่ปลอดภัย หากมีไข้สูงกว่า 38°C, CRP สูงมาก หรือผู้ป่วยขยับข้อไม่ได้ แพทย์มักให้ความสำคัญกับการประเมินภายในวันเดียวกันและการตรวจน้ำในข้อ.
โดยทั่วไปควรส่งต่อไปพบแพทย์เฉพาะทางโรคข้อ (rheumatology) เมื่ออาการบวมของข้อกินเวลามากกว่า 6 สัปดาห์, ตรวจพบ anti-CCP ให้ผลบวกพร้อมอาการที่สอดคล้อง สงสัยโรคลูปัสร่วมกับผลการตรวจที่พบความผิดปกติของไต หรือมีอาการกำเริบจากการอักเสบที่ไม่ทราบสาเหตุซ้ำๆ หากคุณกำลังเตรียมตัวสำหรับการมาพบครั้งแรก คู่มือของเราสำหรับ ผลตรวจของแพทย์คนใหม่ ช่วยจัดระเบียบพื้นฐานโดยไม่ทำให้การนัดหมายล้นเกิน.
การดูแลแบบออนไลน์สามารถทบทวนแนวโน้ม ตรวจความปลอดภัยของยาที่ใช้ และช่วยเลือกการตรวจครั้งถัดไปได้ แต่ไม่สามารถรับรู้ความร้อน ตรวจพบมีน้ำในข้อ หรือเจาะดูดน้ำในข้อได้ Our การทบทวนผลเลือดทางโทรเวช อธิบายว่าการอ่านผลแบบทางไกลช่วยตรงไหน และการตรวจด้วยมือช่วยได้ตรงไหน.
Kantesti ช่วยอ่านผลตรวจเลือดเกี่ยวกับอาการปวดข้อได้อย่างปลอดภัยอย่างไร
Kantesti ช่วยอ่านผลตรวจเลือดจากอาการปวดข้อโดยเชื่อมโยงไบโอมาร์กเกอร์กับรูปแบบอาการ แนวโน้ม และสัญญาณเตือนด้านความปลอดภัย ไม่ใช่การแกล้งทำเหมือนแผงตรวจเลือดจะวินิจฉัยทุกอย่างได้ AI ของเราสามารถอ่านไฟล์ PDF หรือรูปถ่ายผลตรวจเลือดได้ภายในประมาณ 60 วินาที แต่การตัดสินใจทางการแพทย์ยังคงเป็นของผู้ป่วยและแพทย์.

ของเรา การตีความผลการตรวจเลือดด้วยพลัง AI แพลตฟอร์มรองรับมากกว่า 75 ภาษา และวิเคราะห์คลังไบโอมาร์กเกอร์ที่หลากหลาย ซึ่งมีความสำคัญเพราะการประเมินอาการปวดข้อมักผสม CRP, ESR, ตรวจความสมบูรณ์ของเม็ดเลือด, แอนติบอดี, ตรวจการทำงานของไต และการติดตามการใช้ยา Kantesti LTD อธิบายการกำกับดูแลและข้อมูลพื้นฐานของบริษัทบน เกี่ยวกับเรา, และการดูแลทางการแพทย์ของเราระบุไว้ผ่านทาง คณะกรรมการที่ปรึกษาทางการแพทย์.
สำหรับมาตรฐานทางคลินิก เราเผยแพร่แนวทางการตรวจสอบยืนยันของเราไว้ผ่านทาง การตรวจสอบทางการแพทย์ และส่วนที่กว้างขึ้นของ เวิร์กโฟลว์ของห้องปฏิบัติการด้วย AI. มีเกณฑ์มาตรฐานที่ลงทะเบียนไว้ล่วงหน้า (pre-registered) ที่เกี่ยวข้องให้ใช้งานได้ในชื่อ Clinical Validation of the Kantesti AI Engine บนเคสที่ไม่ระบุตัวตน 100,000 ราย ใน 127 ประเทศ ที่ https://doi.org/10.6084/m9.figshare.32095435.
บันทึกการวิจัยอย่างเป็นทางการของ Kantesti ได้แก่: Kantesti LTD. (2026). Clinical Validation Framework v2.0. Zenodo. https://doi.org/10.5281/zenodo.17993721. Kantesti LTD. (2026). AI Blood Test Analyzer: 2.5M Tests Analyzed | Global Health Report 2026. Zenodo. https://doi.org/10.5281/zenodo.18175532.
หากคุณมีผลตรวจอยู่แล้ว ให้อัปโหลดไว้ที่ และนำผลการวิเคราะห์ผลตรวจเลือดฟรีของเราไปให้แพทย์ของคุณ และนำการแปลผลไปให้แพทย์ของคุณ Thomas Klein, MD ตรวจสอบเครื่องมือเหล่านี้โดยยึดหลักข้อเดียวในใจ: คำตอบที่ปลอดภัยที่สุดมักเป็นการจัดอันดับความเป็นไปได้ (differential) และแผนขั้นต่อไป ไม่ใช่การติดป้ายที่น่าตื่นตะลึง.
AI ของเราควรทำและไม่ควรทำอะไร
Kantesti AI สามารถตรวจพบ CRP ที่สูง, anti-CCP ที่เป็นบวก, คอมพลีเมนต์ที่ต่ำ หรือครีเอตินินที่เพิ่มขึ้นในบริบทนั้นได้ แต่ไม่ควรบอกให้คนที่มีอาการเข่าร้อนจากไข้ให้อยู่บ้าน เพราะรายงานออนไลน์ดูน่าเชื่อถือ.
คำถามที่พบบ่อย
ถ้ามีอาการปวดข้อ ควรขอผลตรวจเลือดอะไรบ้าง?
การตรวจเลือดเบื้องต้นที่พบบ่อยสำหรับอาการปวดข้อ ได้แก่ ตรวจความสมบูรณ์ของเม็ดเลือด (CBC) พร้อมส่วนประกอบ (differential), ESR, CRP, ครีเอตินิน/eGFR, เอนไซม์ตับ และบางครั้งตรวจปัสสาวะ หากอาการบ่งชี้ว่าเป็นข้ออักเสบแบบอักเสบ (inflammatory arthritis) แพทย์อาจเพิ่ม RF, anti-CCP, ANA และแอนติบอดีติดตามผลบางชนิด หากเป็นไปได้ว่าเป็นโรคเกาต์ มักมีการตรวจกรดยูริกในเลือด (serum uric acid) แม้ว่าระดับต่ำกว่า 6.8 mg/dL ระหว่างกำเริบจะไม่สามารถตัดทิ้งโรคเกาต์ได้ รายการที่แน่นอนควรขึ้นอยู่กับรูปแบบของอาการ โดยเฉพาะว่ามีอาการบวม ไข้ หรืออาการตึงตอนเช้านานเกิน 45-60 นาทีหรือไม่.
การตรวจเลือดสามารถวินิจฉัยโรคข้ออักเสบได้ไหม?
โดยทั่วไป การตรวจเลือดเพียงอย่างเดียวไม่สามารถวินิจฉัยโรคข้ออักเสบได้ เพราะการวินิจฉัยโรคข้ออักเสบจำนวนมากต้องอาศัยรูปแบบอาการ การตรวจร่างกาย การตรวจภาพ หรือการวิเคราะห์น้ำในข้อ anti-CCP มีความจำเพาะสูงสำหรับโรคข้ออักเสบรูมาตอยด์ มักอยู่ราว 95% แต่ก็ยังต้องมีอาการที่สอดคล้องกัน เช่น อาการบวมของข้อเล็กอย่างต่อเนื่อง CRP และ ESR แสดงว่ามีการอักเสบ แต่ไม่ได้บอกสาเหตุ แผงผลเลือดที่ปกติก็ไม่ได้ตัดทิ้งโรคข้อเสื่อม ปวดเอ็น ความเคลื่อนไหวเกินปกติ (hypermobility) หรือไฟโบรมัยอัลเจีย.
ใช้ตัวชี้วัดการอักเสบตัวใดสำหรับอาการปวดข้อ?
ตัวชี้วัดการอักเสบหลักสำหรับอาการปวดข้อคือ CRP และ ESR CRP มักปกติเมื่ออยู่ต่ำกว่า 5-10 mg/L และสามารถเพิ่มขึ้นภายในไม่กี่ชั่วโมง ขณะที่ ESR เปลี่ยนแปลงช้ากว่าและได้รับอิทธิพลจากอายุ ภาวะโลหิตจาง การตั้งครรภ์ และโรคไต CRP ที่สูงกว่า 100 mg/L ถือเป็นสัญญาณอันตราย (red flag) เมื่อจับคู่กับไข้ อาการปวดรุนแรง หรือข้อที่ร้อนและบวม แพทย์มักตีความตัวชี้วัดทั้งสองร่วมกันมากกว่าการเลือกตัวใดตัวหนึ่งเป็นผู้ชนะ.
กรดยูริกสูงเสมอไปหรือไม่ที่หมายถึงโรคเกาต์?
กรดยูริกที่สูงไม่ได้แปลว่าเป็นโรคเกาต์เสมอไป เพราะหลายคนที่มีกรดยูริกสูงกว่า 6.8 mg/dL ไม่เคยพัฒนาไปเป็นข้ออักเสบจากผลึก (crystal arthritis) โรคเกาต์มีแนวโน้มมากขึ้นเมื่อมีอาการปวดรุนแรงฉับพลัน รอยแดง และบวมที่นิ้วหัวแม่เท้า ตรงกลางเท้า ข้อเท้า เข่า หรือข้อมือ ระหว่างกำเริบเฉียบพลัน กรดยูริกอาจปกติได้ ดังนั้นช่วงเวลาของการตรวจจึงมีความสำคัญ การตรวจที่ชี้ขาดที่สุดคือการระบุผลึกยูเรตในน้ำในข้อ.
ถ้า ANA เป็นบวกพร้อมกับอาการปวดข้อ หมายความว่าอย่างไร?
ANA ที่เป็นบวกพร้อมอาการปวดข้ออาจมีความหมายเมื่อมีลักษณะของโรคภูมิคุ้มกันทำลายตนเองแบบเป็นระบบ เช่น ผื่น แผลในปาก อาการของ Raynaud จำนวนเม็ดเลือดต่ำ หรือโปรตีนในปัสสาวะผิดปกติ ค่า ANA titer 1:80 หรือสูงกว่า ใช้เป็นเกณฑ์การคัดเข้าในระบบการจำแนกโรคลูปัสปี 2019 (EULAR/ACR) แต่ผล ANA ที่เป็นบวกต่ำพบได้บ่อยในคนที่ไม่ได้เป็นลูปัส แพทย์มักเพิ่มการตรวจ anti-dsDNA, anti-Sm, C3, C4 และตรวจปัสสาวะเมื่อรูปแบบอาการเข้ากัน การใช้ ANA เพียงอย่างเดียวไม่ควรนำไปติดป้ายว่าอาการปวดข้อทั่วไปเป็นโรคภูมิคุ้มกันทำลายตนเอง.
ถ้าผลตรวจเลือดปวดข้อทั้งหมดของฉันปกติล่ะ?
ผลตรวจเลือดปวดข้อที่ปกติช่วยลดโอกาสของการอักเสบแบบเป็นระบบที่สำคัญ แต่ไม่ได้ทำให้อาการปวดนั้น “ไม่จริง” โรคข้อเสื่อม การบาดเจ็บของเอ็น เบอร์ซาอักเสบ (bursitis) อาการปวดจากเส้นประสาท ความเคลื่อนไหวเกินปกติ และไฟโบรมัยอัลเจีย มักมี CBC, ESR และ CRP ปกติ หากอาการบวม การเคลื่อนไหวลดลง หรืออาการปวดตอนกลางคืนยังคงอยู่เกิน 4-6 สัปดาห์ การตรวจร่างกายและการตรวจภาพอาจมีประโยชน์มากกว่าการตรวจซ้ำด้วยแผงเดิม ผลตรวจทางห้องปฏิบัติการที่ปกติควรตีความร่วมกับตำแหน่งของร่างกาย ช่วงเวลา และผลการตรวจร่างกาย.
เมื่อไหร่ที่อาการปวดข้อถือเป็นภาวะฉุกเฉิน แม้ก่อนผลตรวจเลือดจะกลับมา?
อาการปวดข้อถือว่าเร่งด่วนเมื่อข้อใดข้อหนึ่งร้อนและบวม มีไข้สูงกว่า 38°C น้ำหนักลงไม่ได้ แดงรุนแรงลามออกไป หรือผู้ป่วยรู้สึกไม่สบายแบบทั้งระบบ (systemically unwell) ลักษณะเหล่านี้อาจบ่งชี้ข้ออักเสบติดเชื้อ (septic arthritis) ข้ออักเสบจากผลึก หรือกระบวนการอักเสบเฉียบพลันอื่นที่อาจต้องได้รับการประเมินภายในวันเดียวกัน CRP, ESR และ CBC ช่วยประเมินความเสี่ยง แต่ไม่ควรทำให้การตรวจน้ำในข้อช้าลงเมื่อสงสัยว่ามีการติดเชื้อ อาการอ่อนแรงทางระบบประสาทใหม่ หรืออาการเจ็บหน้าอกที่มาพร้อมอาการข้อ ก็ต้องได้รับการดูแลทางการแพทย์อย่างเร่งด่วนเช่นกัน.
รับการวิเคราะห์ผลตรวจเลือดด้วย AI วันนี้
เข้าร่วมผู้ใช้งานมากกว่า 2 ล้านคนทั่วโลกที่ไว้วางใจ Kantesti สำหรับการวิเคราะห์ผลตรวจทางห้องแล็บแบบทันทีและแม่นยำ อัปโหลดผลตรวจเลือดของคุณ แล้วรับการอ่านผลตรวจเลือดอย่างครอบคลุมของไบโอมาร์กเกอร์ 15,000+ ภายในไม่กี่วินาที.
📚 งานวิจัยที่อ้างอิง
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). Clinical Validation Framework v2.0 (Medical Validation Page). Zenodo. https://doi.org/10.5281/zenodo.17993721. ResearchGate: https://www.researchgate.net/. Academia.edu: https://www.academia.edu/..
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). AI Blood Test Analyzer: 2.5M Tests Analyzed | Global Health Report 2026. Zenodo. https://doi.org/10.5281/zenodo.18175532. ResearchGate: https://www.researchgate.net/. Academia.edu: https://www.academia.edu/..
📖 อ้างอิงทางการแพทย์ภายนอก
📖 อ่านต่อ
สำรวจคู่มือทางการแพทย์ที่ผ่านการตรวจสอบโดยผู้เชี่ยวชาญเพิ่มเติมจาก คันเตสตี ทีมแพทย์:

ติดตามผลตรวจเลือดสำหรับผู้ปกครองสูงอายุอย่างปลอดภัย
คู่มือผู้ดูแล: การแปลผลการตรวจทางห้องปฏิบัติการ อัปเดตปี 2026 สำหรับผู้ป่วย เข้าใจง่าย คู่มือเชิงปฏิบัติที่เขียนโดยแพทย์เพื่อให้ผู้ดูแลมีคำสั่ง บริบท และ...
อ่านบทความ →
ตรวจเลือดประจำปี: การตรวจที่อาจช่วยบ่งชี้ความเสี่ยงภาวะหยุดหายใจขณะหลับ
การอัปเดต 2026 การตีความผลแล็บความเสี่ยงภาวะหยุดหายใจขณะหลับ (Sleep Apnea) สำหรับผู้ป่วยที่เข้าใจง่าย ผลแล็บประจำปีทั่วไปสามารถเปิดเผยรูปแบบด้านเมตาบอลิซึมและความเครียดจากออกซิเจนที่...
อ่านบทความ →
อะไมเลส ไลเปสต่ำ: การตรวจเลือดเกี่ยวกับตับอ่อนบอกอะไรบ้าง
การตีความผลการตรวจเอนไซม์ตับอ่อน อัปเดตปี 2026 ผู้ป่วยเข้าใจง่าย: อะไมเลสต่ำและไลเปสต่ำไม่ใช่รูปแบบปกติของตับอ่อนอักเสบ....
อ่านบทความ →
ช่วงค่าปกติของ GFR: อธิบายการกวาดล้างครีเอตินิน
การแปลผลการตรวจการทำงานของไต อัปเดตปี 2026 สำหรับผู้ป่วยที่เข้าใจง่าย การตรวจการกวาดล้างครีเอตินินแบบ 24 ชั่วโมงอาจมีประโยชน์ แต่ไม่ใช่...
อ่านบทความ →
ค่า D-Dimer สูงหลังโควิดหรือการติดเชื้อ: หมายความว่าอย่างไร
การแปลผล D-Dimer ในห้องแล็บ อัปเดตปี 2026 สำหรับผู้ป่วย D-dimer เป็นสัญญาณการสลายลิ่มเลือด แต่หลังการติดเชื้อมักสะท้อนถึงระบบภูมิคุ้มกัน...
อ่านบทความ →
ESR สูงและฮีโมโกลบินต่ำ: รูปแบบนี้หมายถึงอะไร
การตีความผลตรวจ ESR และ CBC อัปเดตปี 2026 สำหรับผู้ป่วย เข้าใจง่าย อัตราการตกตะกอนสูงร่วมกับภาวะโลหิตจางไม่ใช่การวินิจฉัยเพียงอย่างเดียว....
อ่านบทความ →ค้นพบคู่มือสุขภาพทั้งหมดของเราและ เครื่องมือวิเคราะห์ผลตรวจเลือดที่ขับเคลื่อนด้วย AI ที่ kantesti.net
⚕️ ข้อสงวนสิทธิ์ทางการแพทย์
บทความนี้จัดทำเพื่อวัตถุประสงค์ด้านการศึกษาเท่านั้น และไม่ถือเป็นคำแนะนำทางการแพทย์ โปรดปรึกษาผู้ให้บริการด้านสุขภาพที่มีคุณสมบัติเหมาะสมเสมอสำหรับการตัดสินใจด้านการวินิจฉัยและการรักษา.
สัญญาณความน่าเชื่อถือ E-E-A-T
ประสบการณ์
การทบทวนเชิงคลินิกโดยแพทย์ที่นำโดยกระบวนการตีความผลตรวจในห้องแล็บ.
ความเชี่ยวชาญ
โฟกัสด้านเวชศาสตร์ห้องปฏิบัติการเกี่ยวกับพฤติกรรมของไบโอมาร์กเกอร์ในบริบททางคลินิก.
อำนาจ
เขียนโดย ดร. โธมัส ไคลน์ (Dr. Thomas Klein) พร้อมทบทวนโดย ดร. ซาราห์ มิตเชลล์ (Dr. Sarah Mitchell) และ ศ.ดร. ฮันส์ เวเบอร์ (Prof. Dr. Hans Weber).
ความน่าเชื่อถือ
การตีความที่อิงหลักฐาน พร้อมเส้นทางการติดตามที่ชัดเจนเพื่อลดความตื่นตระหนก.