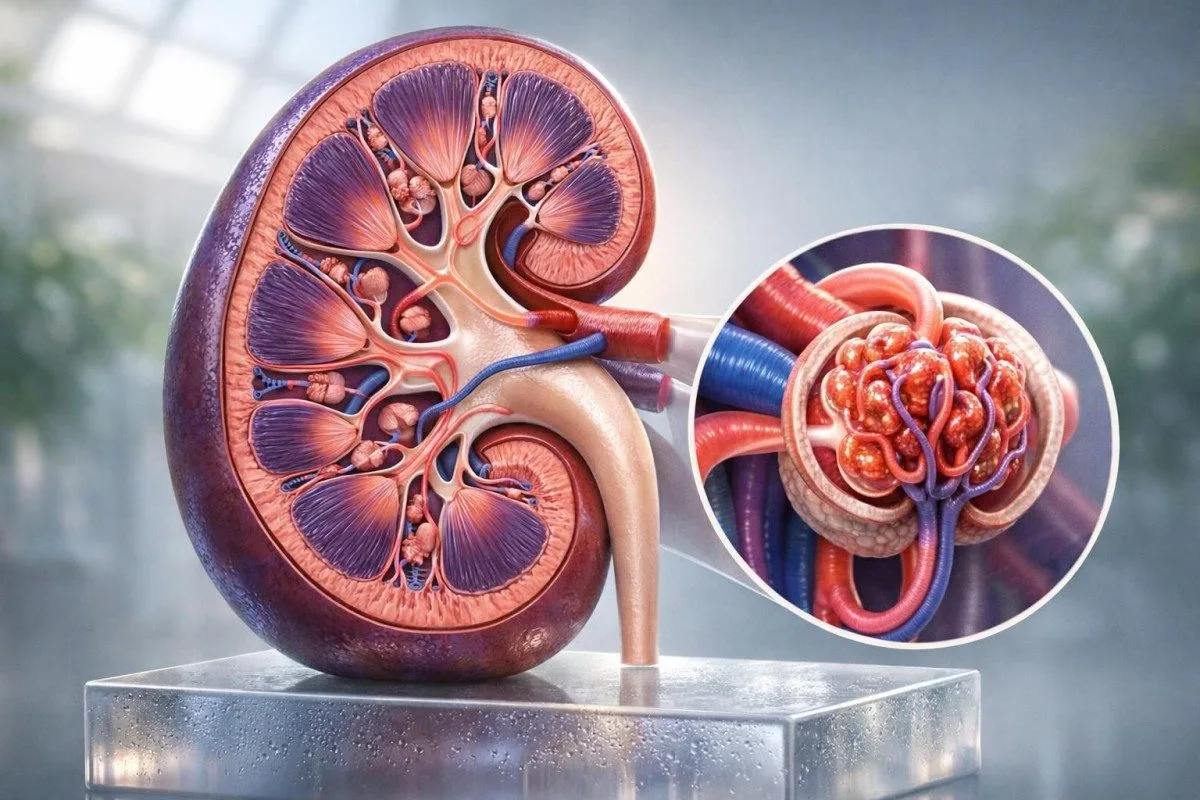
कमी असलेला मूत्रपिंडाचा आकडा नेहमीच मूत्रपिंडाचा आजार दर्शवत नाही. खरा प्रश्न असा आहे की तुमचा निकाल तुमच्या शरीराला अनुरूप असा अंदाज आहे का, की तो असा आकडा आहे ज्याची मोजलेल्या चाचणीने पुष्टी करणे आवश्यक आहे.
हे मार्गदर्शन यांच्या नेतृत्वाखाली लिहिले गेले आहे: डॉ. थॉमस क्लेन, एमडी च्या सहकार्याने कांटेस्टी एआय वैद्यकीय सल्लागार मंडळ, ज्यामध्ये प्रो. डॉ. हान्स वेबर यांचे योगदान आणि डॉ. सारा मिशेल, एमडी, पीएचडी यांचे वैद्यकीय पुनरावलोकन समाविष्ट आहे.

थॉमस क्लेन, एमडी
मुख्य वैद्यकीय अधिकारी, कांटेस्टी एआय
डॉ. थॉमस क्लाइन हे 15+ वर्षांच्या प्रयोगशाळा वैद्यक आणि AI-सहाय्यित क्लिनिकल विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल हेमॅटोलॉजिस्ट आणि इंटर्निस्ट आहेत. Kantesti AI येथे मुख्य वैद्यकीय अधिकारी (Chief Medical Officer) म्हणून ते क्लिनिकल व्हॅलिडेशन प्रक्रिया नेतृत्व करतात आणि आमच्या 2.78 ट्रिलियन पॅरामीटर न्यूरल नेटवर्कची वैद्यकीय अचूकता देखरेख करतात. डॉ. क्लाइन यांनी बायोमार्कर समजून घेणे आणि प्रयोगशाळा निदान यावर सह-समीक्षित वैद्यकीय जर्नल्समध्ये मोठ्या प्रमाणावर प्रकाशने केली आहेत.

सारा मिशेल, एमडी, पीएचडी
मुख्य वैद्यकीय सल्लागार - क्लिनिकल पॅथॉलॉजी आणि अंतर्गत औषध
डॉ. सारा मिशेल या 18+ वर्षांच्या प्रयोगशाळा वैद्यक आणि निदान विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल पॅथॉलॉजिस्ट आहेत. त्यांच्याकडे क्लिनिकल केमिस्ट्रीमध्ये विशेष प्रमाणपत्रे आहेत आणि क्लिनिकल प्रॅक्टिसमध्ये बायोमार्कर पॅनेल्स व प्रयोगशाळा विश्लेषणावर त्यांनी मोठ्या प्रमाणावर प्रकाशने केली आहेत.

प्रो. डॉ. हान्स वेबर, पीएचडी
प्रयोगशाळा औषध आणि क्लिनिकल बायोकेमिस्ट्रीचे प्राध्यापक
प्रो. डॉ. हान्स वेबर यांना क्लिनिकल बायोकेमिस्ट्री, प्रयोगशाळा वैद्यक, आणि बायोमार्कर संशोधनात 30+ वर्षांचे कौशल्य आहे. जर्मन सोसायटी फॉर क्लिनिकल केमिस्ट्रीचे माजी अध्यक्ष म्हणून, ते निदान पॅनेल विश्लेषण, बायोमार्कर मानकीकरण, आणि AI-सहाय्यित प्रयोगशाळा वैद्यक यात विशेष तज्ज्ञ आहेत.
- ईजीएफआर हे क्रिएटिनिन किंवा सिस्टॅटिन C यावरून गणना केलेला अंदाज असतो आणि तो mL/min/1.73 m² मध्ये नोंदवला जातो.
- मोजलेला GFR साधारणपणे iohexol किंवा iothalamate clearance वापरतो आणि औषधांचे डोस देणे किंवा दाता मूल्यमापन यासाठी अधिक अचूकता लागते तेव्हा निवडला जातो.
- eGFR सामान्य श्रेणी साधारणपणे ≥90 mL/min/1.73 m² असते, पण मूत्र ACR जर <30 mg/g असेल आणि मूत्रपिंडाच्या इतर कोणत्याही नुकसानाचे चिन्ह नसतील तर 60-89 स्वीकारार्ह ठरू शकते.
- कमी eGFR किमान 3 महिने <60 mL/min/1.73 m² असल्यासच CKD ला आधार मिळतो, जर ते टिकून राहिले किंवा त्यास albuminuria, hematuria, किंवा संरचनात्मक आजार सोबत असेल तर.
- AKI चे संकेत 48 तासांत क्रिएटिनिनमध्ये ≥0.3 mg/dL वाढ, किंवा 7 दिवसांत baseline पेक्षा 1.5× वाढ.
- Creatinine trap हे बॉडीबिल्डर्स, अशक्त/कमकुवत वयस्कर, अंगच्छेद झालेले लोक, सिरोसिस असलेले रुग्ण, गर्भधारणा, आणि ट्रायमेथोप्रिम, सिमेटिडीन, कोबिसिस्टॅट, किंवा क्रिएटिनीन घेणाऱ्या लोकांमध्ये घडते.
- तातडीचा नमुना यात पोटॅशियम >5.5 mmol/L, बायकार्बोनेट किंवा एकूण CO2 <20 mmol/L, मूत्राचे प्रमाण झपाट्याने कमी होणे, किंवा श्वास लागणे यांचा समावेश होतो.
- सर्वोत्तम फॉलो-अप एका असामान्य मूत्रपिंड रक्त तपासणीनंतर पुन्हा तपासणी करणे, मूत्र अल्ब्युमिन-क्रिएटिनिन गुणोत्तर, रक्तदाब पुनरावलोकन, आणि औषधांची तपासणी.
GFR चाचणी विरुद्ध eGFR: रुग्णांना प्रत्यक्षात काय गरजेचे आहे—थोडक्यात उत्तर
ईजीएफआर हे मूत्रपिंडातील गाळण्याचे (फिल्ट्रेशन) गणिती अंदाजित मूल्य आहे, तर मोजलेली GFR चाचणी तुमची मूत्रपिंडे रक्तातून सारखा मार्कर किती वेगाने साफ करतात हे ट्रॅक करते. डॉक्टर सहसा नियमित काळजीसाठी eGFR वर अवलंबून असतात, पण ते खऱ्या क्रिएटिनिनवर आधारित GFR चाचणी व्यावहारिक आणि स्वस्त आहे, पण उच्च मूल्यांवर ती कमी अचूक होते; काही प्रयोगशाळा फक्त कडे वळतात जेव्हा क्रिएटिनिन दिशाभूल करणारे असण्याची शक्यता असते, जेव्हा औषधांचे डोस अचूक असणे आवश्यक असते, किंवा जेव्हा एखाद्याचे मूत्रपिंड दाता म्हणून मूल्यमापन केले जात असते. 13 एप्रिल 2026 पर्यंत, हा अजूनही तोच व्यावहारिक फरक आहे जो आम्ही सर्वाधिक वेळा कांटेस्टी एआय आणि आमच्या eGFR सामान्य श्रेणी.

ईजीएफआर मध्ये नोंदवले जाते mL/min/1.73 m². बहुतेक प्रयोगशाळा आता Inker आणि सहकाऱ्यांनी वर्णन केलेले 2021 CKD-EPI क्रिएटिनिन समीकरण वापरतात, पण काही अजूनही निकाल >90 किंवा >60 असे कापतात, ज्यामुळे क्लिनिकमध्ये महत्त्वाची सूक्ष्मता लपते; थॉमस क्लाइन, MD, म्हणून मी अनेकदा रुग्णांना सांगतो की प्रयोगशाळेचा फ्लॅग हा निदान नसून संभाषणाची सुरुवात आहे. सामान्य दिसणारे क्रिएटिनिनसुद्धा तुम्हाला कसे फसवू शकते हे पाहायचे असेल, तर आमचे क्रिएटिनिन श्रेणी मार्गदर्शक पुढे वाचणे योग्य आहे.
A मोजलेली GFR चाचणी हे बाह्य गाळणी मार्कर वापरते आणि कालांतराने वारंवार नमुने घेते म्हणून ते अधिक धीमे आणि महाग आहे. हे नियमित रेनल पॅनेल विरुद्ध CMP, चा भाग नाही, आणि अनेक रुग्णालयांत ते प्रत्यारोपणाच्या तपासण्या, ऑन्कोलॉजी डोसिंग, किंवा त्या अवघड प्रकरणांसाठी राखून ठेवले जाते जिथे अंदाज तुमच्यासमोर बसलेल्या रुग्णाशी जुळत नाही.
127+ देशांमध्ये अपलोड केलेल्या 2 दशलक्षाहून अधिक अहवालांच्या आमच्या विश्लेषणात, मूत्रपिंडाशी संबंधित सर्वात सामान्य घाबरवणारा मुद्दा म्हणजे रूटीन वेलनेस पॅनेलमध्ये उच्च 50s मधील एकटाच eGFR आढळणे. बहुतेक रुग्णांना होय-नाही असा एकच उत्तर अपेक्षित असतो; प्रत्यक्ष नेफ्रोलॉजीमध्ये, मूत्र अल्ब्युमिन, रक्तदाब, पोटॅशियम, बायकार्बोनेट, आणि महिन्यांतील ट्रेंड—यांचा एकाच संख्येपेक्षा अधिक अर्थ असतो.
प्रयोगशाळा आत्मविश्वासाने दिसत असतानाही क्रिएटिनिन कसे दिशाभूल करू शकते
क्रिएटिनिन फक्त गाळणीपेक्षा अधिक प्रतिबिंबित करते. ते स्नायूंचे प्रमाण, मांसाचे सेवन, सप्लिमेंट्स, आणि त्या रेणूचे मूत्रातील नलिकांमध्ये किती प्रमाणात स्रावित (secreted) होते—हेही दर्शवते; त्यामुळे क्रिएटिनिन-आधारित मूत्रपिंड रक्त चाचणी मूत्रपिंडाच्या समस्येचे कमी किंवा जास्त मूल्यमापन करू शकते. ही जोडी परिचित वाटत असेल, तर आमचे BUN/creatinine गुणोत्तर मार्गदर्शक संदर्भ (context) कथा किती वेळा बदलतो हे दाखवते.

खऱ्या मूत्रपिंडाच्या नुकसानाशिवाय क्रिएटिनिन वाढू शकते. कठीण जिमचा आठवडा, दररोज 5 ग्रॅम क्रिएटिन, चाचणीच्या आदल्या रात्री स्टेक डिनर, किंवा ट्रायमेथोप्रिम, सिमेटिडीन, कोबिसिस्टॅट, आणि फेनोफायब्रेट यांसारखी औषधे—यामुळे क्रिएटिनिन अंदाजे 0.1 ते 0.4 mg/dL अशा प्रकारे बदलू शकते की कागदावर eGFR बदलतो, पण रुग्णांना भीती वाटते त्या पद्धतीने मूत्रपिंडातील गाळणी बदलत नाही.
निर्जलीकरण (dehydration) हे सर्वात सामान्य खोटे इशारे देणाऱ्या कारणांपैकी एक आहे. जेव्हा मी क्रिएटिनिन असलेला पॅनेल पाहतो 1.3 mg/dL, 146 mmol/L 147 mmol/L, अल्ब्युमिन थोडेसे जास्त आहे, आणि हिमोग्लोबिन थोडे वर गेले आहे; मला प्रथम अंतर्गत मूत्रपिंडाचा आजार यापेक्षा हिमोकन्सन्ट्रेशन (रक्त घट्ट होणे) याची चिंता वाटते; आमच्या निर्जलीकरणाशी संबंधित खोटे उच्च (false highs) यंत्रणांमध्ये (mechanics) जातो.
मी हे पॅटर्न आठवड्याला सक्रिय रुग्णांमध्ये पाहतो: 32 वर्षांचा वजन उचलणारा (लिफ्टर) ज्याचा क्रिएटिनिन 1.4 mg/dL आणि eGFR 58 असतो, त्याच्या मूत्रपिंडाच्या आरोग्यात 82 वर्षांच्या व्यक्तीपेक्षा खूप वेगळेपणा असू शकतो, ज्याचा क्रिएटिनिन 0.7 mg/dL आणि eGFR 85. पहिल्याचा निष्कर्ष स्नायूंच्या (मसल) प्रमाणामुळे जास्त ठरू शकतो, आणि दुसऱ्याला कमी स्नायूंचे प्रमाण असल्यामुळे क्रिएटिनिन “खूप सौम्य” दिसते म्हणून चुकीचा दिलासा मिळू शकतो; आमचे athlete blood test guide त्या समस्येला क्रीडा (स्पोर्ट्स) बाजूने स्पर्श करते.
सिस्टॅटिन सी मदत करते, पण ते जादू नाही
सिस्टाटिन सी क्रिएटिनिन संशयास्पद असल्यास अनेकदा अचूकता वाढते, आणि KDIGO 2024 अजूनही निवडक प्रकरणांमध्ये पुष्टीसाठी ते शिफारस करते. पण सिस्टॅटिन सी देखील दाह (इन्फ्लॅमेशन), धूम्रपान, कॉर्टिकोस्टेरॉइड्स, आणि काही थायरॉइड स्थितींमध्ये बदलते; त्यामुळे हा मार्करही संदर्भासहच फायदेशीर ठरतो; हेच एक कारण आहे की मानक रक्त तपासणी अनेकदा सर्वात महत्त्वाचे काय आहे ते चुकते.
डॉक्टर eGFR ऐवजी मोजलेली GFR चाचणी कधी वापरतात
डॉक्टर जेव्हा मोजलेली GFR चाचणी सोयीपेक्षा अचूकता अधिक महत्त्वाची असते तेव्हा वैद्यकीय सल्लागार मंडळ.

प्रत्यारोपण (ट्रान्सप्लांट) कार्यक्रम अनेकदा मोजलेला GFR वापरतात कारण 5 ते 10 mL/min इतका फरक ठरवू शकतो की जिवंत दात्याला (लिव्हिंग डोनर) स्वीकारायचे की नाही. माझ्या अनुभवात, दाता उमेदवारांना बहुतेकदा आश्चर्य वाटते की अगदी साधारण eGFR 82 असला तरीही, शरीराचा आकार अत्यंत असल्यास त्याची पुन्हा तपासणी केली जाऊ शकते; कारण दानाचा निर्णय “पुरेसा” स्क्रीनिंगपेक्षा दीर्घकालीन सुरक्षिततेवर अवलंबून असतो; आमचे बायोमार्कर्स मार्गदर्शक या मार्कर्स मोठ्या पॅनेलमध्ये कसे बसतात हे स्पष्ट करते.
ऑन्कोलॉजी (कर्करोग उपचार) हे आणखी एक मोठे कारण आहे. कार्बोप्लॅटिनचे डोस अनेकदा Calvert सूत्रावर आधारित असतात, आणि GFR जास्त असल्याचा अंदाज डोस जास्त होऊन टाळता येण्याजोग्या अस्थिमज्जा विषाक्ततेत (marrow toxicity) रूपांतरित होऊ शकतो, विशेषतः थ्रोम्बोसाइटोपेनिया; जेव्हा डोस मोठा असतो, तेव्हा 15 mL/min इतकी फिल्ट्रेशन त्रुटीही क्षुल्लक नसते.
बरेच रुग्ण विचारतात की 24-तास क्रिएटिनिन क्लिअरन्स हे तेच आहे का. तितकेसे नाही. संकलनातील चुका सामान्य असतात, आणि अनेक लॅब्सना अपूर्ण मूत्र संकलन दिसते, ज्यामुळे कार्यक्षमता 10% ते 30% इतके कमी होऊ शकते., म्हणूनच उच्च जोखमीच्या परिस्थितीत औपचारिक ट्रेसर-आधारित चाचणीला प्राधान्य दिले जाते.
अंदाज आणि रुग्ण यांच्यात तफावत असल्यास मोजलेले eGFR (GFR) देखील वापरले जाते.
तफावतीचा हा प्रकारच आपल्याला लक्षात राहतो. खूप अशक्त वृद्ध व्यक्ती, अंगच्छेद झालेला रुग्ण, किंवा सिरोसिस असलेली व्यक्ती यांच्यात क्रिएटिनिनचे उत्पादन फसव्या पद्धतीने कमी असू शकते, त्यामुळे eGFR वास्तवापेक्षा चांगले दिसते; दुसरीकडे, स्नायुमय रुग्ण वास्तवापेक्षा वाईट दिसू शकतो. ज्या प्रकरणांत मोजलेले GFR उपयोगी ठरते ती हीच प्रकरणे आहेत.
मोजलेली GFR चाचणी रुग्णासाठी प्रत्यक्षात कशी असते
A मोजलेली GFR चाचणी साधारणपणे यामध्ये iohexol किंवा iothalamate सारख्या फिल्ट्रेशन मार्करचा कमी डोस असतो आणि मग 2 ते 4 वेळेवर घेतलेले रक्ताचे नमुने साधारणपणे 2 ते 5 तास. काही केंद्रांमध्ये मूत्र संकलन जोडले जाते, काही ठिकाणी फक्त प्लाझ्मा क्लिअरन्स घेतला जातो, आणि बहुतेक रुग्णांना वॉक-इन लॅबपेक्षा विशेष युनिटची गरज असते; म्हणूनच विश्वासार्ह स्थानिक प्रयोगशाळा निवडणे महत्त्वाचे ठरते.

तयारी साधारणपणे सोपी असते. अनेक केंद्रे तुम्हाला त्या सकाळी योग्य प्रमाणात हायड्रेटेड राहण्यास सांगतात, कष्टदायक व्यायाम टाळण्यास सांगतात, आणि औषधांची यादी आणण्यास सांगतात; उपवास अनेकदा आवश्यक नसतो, तरी काही युनिट्स अजूनही 4 ते 8 तास अन्नाशिवाय ठेवण्याची विनंती करतात, त्यामुळे नेमके उपवास नियमांबाबत.
रुग्णांना अनेकदा काळजी वाटते की iohexol म्हणजे CT कॉन्ट्रास्ट अभ्यासासारखाच धोका आहे. मोजमापासाठी वापरलेले डोस खूपच कमी असतात, आणि माझ्या अनुभवात बहुतेक रुग्ण ते चांगले सहन करतात; पण गर्भधारणा, पूर्वी कॉन्ट्रास्टमुळे झालेल्या प्रतिक्रिया, आणि गंभीर मूत्रपिंड कार्यक्षमता बिघडलेली असल्यास हे नेहमी ऑर्डर देणाऱ्या टीमसोबत चर्चा करणे आवश्यक आहे. क्रिएटिनिनवर आधारित GFR चाचणी व्यावहारिक आणि स्वस्त आहे, पण उच्च मूल्यांवर ती कमी अचूक होते; काही प्रयोगशाळा फक्त measurement are much smaller, and in my experience most patients tolerate them well, but pregnancy, prior contrast reactions, and severe kidney impairment should always be discussed with the ordering team.
खर्च देशानुसार आणि विमा कंपनीनुसार खूप बदलतो. स्वतः पैसे देण्याच्या (self-pay) परिस्थितीत, नियमित क्रिएटिनिन चाचणी आणि मोजलेले GFR यातील फरक लक्षणीय असू शकतो, म्हणूनच मी रुग्णांना सुरुवातीला केंद्राकडून पॅकेज्ड अंदाज मागण्यास सांगतो; आमचे रक्त तपासणी खर्च मार्गदर्शक त्या चर्चेला चौकट देण्यास मदत करते.
वय, मूत्रातील निष्कर्ष, आणि प्रयोगशाळेची पद्धत यानुसार eGFR ची “सामान्य” श्रेणीचा खरा अर्थ काय
द eGFR सामान्य श्रेणी बहुतेक प्रौढांमध्ये 90 mL/min/1.73 m² किंवा त्याहून अधिक, पण 60 ते 89 हे आपोआपच दीर्घकालीन मूत्रपिंडाचा आजार (CKD) नसते. इथे काय महत्त्वाचे आहे: मूत्रातील अल्ब्युमिन सामान्य असेल, रक्तदाब नियंत्रणात असेल, आणि हा आकडा वेळोवेळी स्थिर असेल, तर हा सीमारेषेचा (borderline) पट अनेक रुग्ण जेवढी चिंता करतात त्यापेक्षा खूप कमी चिंताजनक ठरू शकतो; आमचे BUN मार्गदर्शन दाखवते की मूत्रपिंडाच्या चाचण्या क्वचितच एकट्याच वाचल्या पाहिजेत.

मूत्र अल्ब्युमिन-क्रिएटिनिन गुणोत्तर, किंवा ACR, रक्त तपासणी अहवाल समजून घ्या जलद बदलते. eGFR चे मूल्य 68 आणि ACR 8 mg/g हे eGFR चे मूल्य 68 आणि ACR 240 mg/g किंवा सतत हेमॅचुरिया यापेक्षा वेगळे वैद्यकीय संभाषण असते; म्हणूनच मी जवळजवळ नेहमीच कमी मूत्रपिंड कार्य चाचणी eGFR सोबत CKD म्हणून लेबल लावण्यापूर्वी मूत्रपरीक्षण मार्गदर्शक (urinalysis guide) चर्चा जोडतो.
प्रत्येक प्रयोगशाळा मूत्रपिंड कार्य एकसारख्या पद्धतीने नोंदवत नाही. काही यूके आणि युरोपियन प्रयोगशाळा अजूनही निकालाला >90 अशी मर्यादा लावतात, काही गर्भधारणेदरम्यान अहवाल देणे दडपतात, आणि काही स्थानिक युनिट रूपांतरे वापरतात ज्यामुळे जुने व नवे अहवाल तुलना करणाऱ्या रुग्णांना गोंधळ होतो; आमच्या AI रक्त तपासणी विश्लेषण प्लॅटफॉर्म, येथे, युनिट विसंगती इतक्या वेळा दिसतात की आमचा पार्सर अर्थ लावण्यापूर्वी त्यांची तपासणी करतो.
वय ही कथा गुंतागुंतीची करते. eGFR 72 असलेल्या निरोगी 25-वर्षांच्या व्यक्तीला, त्याच संख्येसह असलेल्या निरोगी 78-वर्षांच्या व्यक्तीपेक्षा अधिक बारकाईने तपासणीची गरज असते; तरीही वय-समायोजित CKD कटऑफ्सवरील पुरावा प्रामाणिकपणे मिश्र आहे, आणि रुग्णांसाठीच्या बहुतेक वेबसाइट्स मान्य करतात त्यापेक्षा चिकित्सक अधिक मतभेद करतात.
कमी GFR म्हणजे काय, आणि हा नमुना कधी अधिक गंभीर असू शकतो
कमी eGFR म्हणजे गाळण्याची क्षमता कमी होणे, पण त्याभोवतीचा नमुना कसा आहे यावर तातडी अवलंबून असते. सतत eGFR <60 mL/min/1.73 m² किमान 3 महिने किंवा मूत्र ACR ≥30 mg/g CKD ला पाठिंबा देते, तर 48 तासांत क्रिएटिनिन वाढ ≥0.3 mg/dL किंवा 7 दिवसांत 1.5× बेसलाइन AKI ला पाठिंबा देते; म्हणूनच मी प्रत्येक कमी मूत्रपिंड कार्य चाचणी निकालाची इलेक्ट्रोलाइट पॅनेल.

मला काळजी वाटणारा संयोजन म्हणजे कमी eGFR सोबत उच्च पोटॅशियम, कमी बायकार्बोनेट, सूज (एडिमा), किंवा लघवीचे प्रमाण कमी होणे. eGFR 42 ही एक गोष्ट आहे; eGFR 42 सोबत पोटॅशियम 5.8 mmol/L आणि CO2 18 mmol/L पेक्षा कमी ही तातडीची पातळी खूप वेगळी असते, आणि तिथे CMP विरुद्ध BMP शैक्षणिक (अकॅडेमिक) राहण्याऐवजी क्लिनिकलदृष्ट्या उपयुक्त ठरते.
ट्रेंड्स (कल) हे स्थिर चित्रांपेक्षा (स्नॅपशॉट्स) अधिक महत्त्वाचे. क्रिएटिनिनमध्ये 0.9 ते 1.2 mg/dL झालेला बदल प्रयोगशाळेच्या सामान्य श्रेणीतच राहू शकतो, तरीही तो 33% वाढ, दर्शवतो—आणि नेमका हाच लपलेला ऱ्हास रुग्णांना लक्षात येत नाही, जोपर्यंत कोणी मागील अहवालांची तुलना बाजूने बाजूने करत नाही; आमचे ट्रेंड तुलना मार्गदर्शक हे त्या समस्येसाठी तयार केले आहे.
डॉ. थॉमस क्लाइन म्हणून, मला एकट्या संख्येपेक्षा एकत्रित (क्लस्टर्ड) नमुन्याबद्दल अधिक चिंता वाटते. फेसाळ लघवी, दीर्घकाळची उच्च रक्तदाबाची समस्या, मधुमेह, अॅनिमिया, फॉस्फेटमधील बदल, आणि वाढलेले पॅराथायरॉइड हार्मोन दीर्घकालीन मूत्रपिंड ताणाकडे निर्देश करतात; तर उलट्या, जुलाब, NSAID वापर, किंवा सेप्सिस मला अधिक तीव्र (अक्यूट) परिस्थितीकडे घेऊन जातात.
कमी मूत्रपिंड रक्त तपासणीनंतर रुग्णांनी काय विचारावे
कमी eGFR आढळल्यानंतर मूत्रपिंड रक्त चाचणी, आधी तीन गोष्टी विचारा: हे नवीन आहे का, ते पुन्हा तपासण्याची गरज आहे का, आणि पुढे कोणती मूत्र चाचणी येते? एकटाच कमी eGFR अनेकदा 1 ते 2 आठवड्यांच्या आत मध्ये पुन्हा तपासला जातो, जर निर्जलीकरण किंवा तीव्र आजाराचा संशय असेल, किंवा 3 महिन्यांपेक्षा जास्त मध्ये, जर उद्दिष्ट CKD ची पुष्टी करणे किंवा ती नाकारणे असेल; तुमच्या भेटीपूर्वी स्वच्छ सारांश हवा असेल तर आमचे मोफत रक्त तपासणी पुनरावलोकन (review) तुमच्यासाठी आकडे व्यवस्थित करू शकते.

सर्वात उपयुक्त प्रश्न म्हणजे तुमच्याकडे बेसलाइन. आहे का. रुग्णांना भीतीदायक सध्याचा निकाल आठवतो, पण मला अनेकदा गेल्या वर्षीचे क्रिएटिनिन 0.8, 1.0, किंवा 1.3 mg/dL; होते का याची जास्त काळजी असते; जर संक्षेप अस्पष्ट वाटत असतील, तर आमचे रक्त तपासणी संक्षेप मार्गदर्शक तुलना करण्यासाठी काय पाहायचे ते समजावून सांगण्यास मदत करते.
तुम्हाला मूत्र ACR, साधी युरिनॅलिसिस, रक्तदाब मोजमाप, आणि कदाचित मूत्रपिंडाचा अल्ट्रासाऊंड लागेल का ते विचारा. निकाल तुमच्या वयाशी, शरीरबांधणीशी, किंवा औषधांच्या यादीशी जुळत नसेल तर भेटीदरम्यान ते स्पष्टपणे सांगा; रुग्णांना हे प्रश्न मांडण्यासाठी मदत हवी असेल तेव्हा ते आमच्या टीमशी संपर्क साधा करू शकतात आणि आम्ही त्यांना गोळा करण्यासाठी योग्य माहिती/डेटाकडे मार्गदर्शन करू.
औषधांचा आढावा लोकांना वाटते त्यापेक्षा जास्त महत्त्वाचा आहे. NSAIDs मूत्रपिंडातील रक्तप्रवाह बिघडवू शकतात, पण लघवीचे औषध (डाययुरेटिक्स) यांमुळे होणारी द्रवपातळी कमी होणे (व्हॉल्यूम डिप्लिशन) देखील तसेच करू शकते; आणि ACE इनहिबिटर, ARB, किंवा SGLT2 इनहिबिटर सुरू केल्यानंतर सुमारे 30% पर्यंत क्रिएटिनिन वाढ स्वीकार्य असू शकते, जर ती स्थिर होत असेल—म्हणूनच त्या औषधांचा प्लॅन न तपासता तुम्ही स्वतःहून कधीही थांबवू नये.
भेटीपूर्वी लिहून ठेवण्यासारखे प्रश्न
हे अगदी तसेच लिहा: मला मूत्रात अल्ब्युमिन आहे का किंवा रक्त आहे का, माझे क्रिएटिनिन पटकन बदलले आहे का, निर्जलीकरण किंवा सप्लिमेंट्स हे समजावू शकतात का, आणि मला सिस्टॅटिन C किंवा मोजलेला GFR चाचणीची गरज आहे का? हे चार प्रश्न घेऊन येणाऱ्या बहुतेक रुग्णांना फक्त “संख्या वाईट आहे का” एवढेच विचारणाऱ्या रुग्णांपेक्षा 10 मिनिटांत अधिक स्पष्ट उत्तर मिळते.
ज्या रुग्णांमध्ये eGFR बहुतेक वेबसाइट्स सांगतात त्यापेक्षा जास्त वेळा अपयशी ठरते
ईजीएफआर बॉडीबिल्डर्स, अशक्त/नाजूक वयस्कर व्यक्ती, अंगच्छेद (अमप्युटीज), सिरोसिस, गर्भधारणा, तीव्र सूज (सेव्हिअर एडेमा), आणि तीव्र मूत्रपिंड दुखापत (acute kidney injury) यांच्यात कमी विश्वासार्ह असते. क्रिएटिनिन समीकरणे स्थिर क्रिएटिनिन निर्मिती गृहीत धरतात, आणि हे गृहीतक प्रत्यक्ष आयुष्यात लवकरच मोडते—म्हणूनच आमच्या वैद्यकीय प्रमाणीकरण (validation) कामात आम्ही अचूकता मानकांवर बारकाईने लक्ष ठेवतो..

खेळाडू रुग्ण आणि अशक्त रुग्ण हे आरशासारखे सापळे आहेत. क्रिएटिनचे 3 ते 5 ग्रॅम/दिवस घेणारा 40 वर्षांचा स्नायुमय व्यक्ती मूत्रपिंड कार्य प्रत्यक्षापेक्षा वाईट आहे असे दिसू शकतो, तर सार्कोपेनिक (स्नायू कमी झालेले) 85 वर्षांचे वयस्कर व्यक्ती क्रिएटिनिन निर्मिती कमी असल्यामुळे, जरी खरे फिल्ट्रेशन कमी होत असले तरी, आश्वासक दिसू शकते.
गर्भधारणा हा एक पारंपरिक “ब्लाइंड स्पॉट” आहे. सामान्य गर्भधारणेमुळे अंदाजे GFR मध्ये 40% ते 50% सुरुवातीला वाढ होते, त्यामुळे गर्भधारणेबाहेर सामान्य वाटणारा क्रिएटिनिन गर्भधारणेदरम्यान अनपेक्षितपणे जास्त असू शकतो, आणि अनेक प्रयोगशाळा eGFR अजिबात नोंदवत नाहीत कारण तिथे त्या समीकरणांची पडताळणी (validation) झालेली नव्हती. 1.0 mg/dL that might look ordinary outside pregnancy can be unexpectedly high in pregnancy, and many labs avoid reporting eGFR at all because the equations were not validated there.
सिरोसिस आणि अंगच्छेदन (amputation) हे बॉडीबिल्डिंगच्या उलट समस्या निर्माण करतात. प्रगत यकृतविकारात क्रिएटिनिनचे उत्पादन कमी होते आणि द्रव साचल्यामुळे (fluid overload) मूल्य विरळ (dilute) होते, त्यामुळे eGFR अनेकदा वास्तवापेक्षा चांगले दिसते; Thomas Klein, MD आमच्या क्लिनिकल रिव्ह्यूअर्सना विशेषतः सावध राहण्यास शिकवतात, जेव्हा क्रिएटिनिन पॅनेलच्या उर्वरित भागाशी जुळण्यासाठी “खूपच चांगले” दिसते.
तीव्र मूत्रपिंड इजा (acute kidney injury) ही ती जागा आहे जिथे सूत्रे सर्वात वेगाने अपयशी ठरतात
eGFRची सूत्रे झपाट्याने बदलणाऱ्या क्रिएटिनिनसाठी डिझाइन केलेली नाहीत. रुग्णाला सेप्सिस असेल, नव्याने अडथळा (obstruction) निर्माण झाला असेल, किंवा मोठी शस्त्रक्रिया नुकतीच झाली असेल, तर हे समीकरण मूत्रपिंड तासागणिक काय करत आहेत याच्या मागे खूपच राहू शकते; म्हणूनच नेफ्रोलॉजिस्ट्स तीव्र परिस्थितीत छापील eGFRकडे अनेकदा दुर्लक्ष करतात आणि अनुक्रमिक क्रिएटिनिन, मूत्रनिर्मिती (urine output), आणि कारण यांवर लक्ष केंद्रित करतात.
Kantesti एकाच प्रयोगशाळेच्या फ्लॅगपेक्षा मूत्रपिंडाच्या रक्त तपासणीचा निकाल वेगळ्या पद्धतीने कसा वाचतो
Kantesti AI एकाच ईजीएफआर ओळीवर स्वतंत्रपणे उपचार करत नाही. आमचा प्लॅटफॉर्म क्रिएटिनिन, BUN, इलेक्ट्रोलाइट्स, पूर्वीचे ट्रेंड, वय, लिंग, युनिट्स, आणि हरवलेला संदर्भ (missing context) यांची क्रॉस-चेकिंग करतो, आणि आमची पद्धतशास्त्र (methodology) आमच्या AI तंत्रज्ञान मार्गदर्शक.

युनिट्समधील चुका अजूनही होतात. आमच्या 2M+ रिपोर्ट आर्काइव्हमध्ये आयात केलेल्या PDF कधी कधी मिग्रॅ/डेसीएल सह µmol/L, मिसळतात, किंवा पूर्वीचे बेसलाइन नसताना क्रिएटिनिन सूचीबद्ध करतात; त्यामुळे Kantesti त्या विसंगती (inconsistencies) अर्थ लावण्याआधीच (before interpretation) ध्वजांकित (flag) करते; तुम्हाला स्वतः त्या वर्कफ्लोची चाचणी करायची असेल, तर आमचे रक्त तपासणी PDF अपलोड देतो पार्सिंग स्टेप कशी काम करते ते दाखवते.
Kantesti हेही तपासते की हा अंदाज त्याच्या “कम्फर्ट झोन”च्या बाहेर वापरला जात आहे का. जर क्रिएटिनिन खूप वेगाने बदलत असेल, जर रिपोर्ट तीव्र आजारासारखा दिसत असेल, किंवा शरीररचना (body composition) गणनेला विकृत करण्याची शक्यता असेल, तर आमचे इंजिन आत्मविश्वास (confidence) कमी करते आणि समीकरणाला “सत्य” (gospel) असल्यासारखे भासवण्याऐवजी कोणते पुष्टीकरणात्मक (confirmatory) डेटा हरवत आहेत ते सुचवते; तुम्ही आमच्याबद्दल अधिक वाचू शकता आमच्याबद्दल.
प्रत्यक्ष फायदा म्हणजे पॅटर्न ओळख (pattern recognition). Thomas Klein, MD आमच्या रिव्ह्यूअर्सना सांगतात की कोणताही कमी GFR हा पोटॅशियम, बायकार्बोनेट, हिमोग्लोबिन, कॅल्शियम-फॉस्फेट संतुलन, मूत्र प्रोटीन, आणि औषधांचा इतिहास यांच्यासोबत जोडावा, कारण हा क्लस्टर फक्त मूत्रपिंडाच्या आकड्यापेक्षा जोखीम अधिक चांगल्या प्रकारे भाकीत करतो; ही पद्धत Kantesti च्या CE Mark, HIPAA, GDPR, आणि ISO 27001-शी संरेखित क्लिनिकल मानके.
निष्कर्ष: पुढे काय करायचे, आणि कधी थांबू नये
मध्ये बसते. जर तुमचा निकाल कमी असेल, तर पुढची पायरी साधारणपणे पुन्हा तपासणी, मूत्रातील अल्ब्युमिन मोजमाप, रक्तदाबाचा आढावा, आणि औषधांची तपासणी ही असते. त्याच दिवशी वैद्यकीय काळजी घेणे शहाणपणाचे आहे—खूप कमी मूत्रनिर्मिती, श्वास लागणे, गोंधळ, झपाट्याने वाढणारी सूज, किंवा पोटॅशियम पातळी 6.0 mmol/L पेक्षा जास्त; पेक्षा जास्त असल्यास; सतत अद्यतने आणि अधिक सखोल स्पष्टीकरणांसाठी, आमचे ब्लॉग वाचत राहण्यासाठी सर्वोत्तम ठिकाण आहे.

रक्त काढण्याच्या अगदी आधी प्रचंड पाणी पिऊन पुढच्या चाचणीला “फसवण्याचा” प्रयत्न करू नका. त्यामुळे मूळ समस्येचे निराकरण न होता अर्थ लावणे (interpretation) गोंधळात टाकू शकते, आणि हृदयविकार अपयश (heart failure) किंवा गंभीर मूत्रपिंड आजार असलेल्या रुग्णांमध्ये तर ते आणखी वाईटही करू शकते.
कमी eGFR म्हणजे डायलिसिसच असा समज करू नका. स्थिर CKD स्टेज G3 असलेले अनेक रुग्ण eGFR 30s ते 50s मध्ये 30s to 50s वर्षानुवर्षे राहतात आणि कधीही मूत्रपिंड बदल उपचार (kidney replacement therapy) जवळ जात नाहीत—विशेषतः जेव्हा रक्तदाब, मधुमेह नियंत्रण, आणि अल्ब्युमिनुरिया काळजीपूर्वक व्यवस्थापित केले जातात.
बहुतेक रुग्णांना लेबल्सपेक्षा “टाइमलाइन”मध्ये विचार केल्यावर जास्त फायदा होतो. मी सहसा सुचवतो: लवकरच पुन्हा तपासणी आणि मूत्र तपासणी, मूल्य कमीच राहिले किंवा कमी झाले तर तज्ज्ञांचा सल्ला, आणि लक्षणे वाढत गेल्यास तातडीची (urgent) समीक्षा; आमचे रुग्ण यशकथा ट्रेंड्समुळे घबराट (panic) बदलून किती स्पष्टता येते ते दाखवतात.
संशोधन प्रकाशने आणि स्रोत पारदर्शकता
ही संदर्भे किडनी-विशिष्ट GFR पडताळणी पेपर्सऐवजी Kantesti संशोधन ग्रंथालयातील सहाय्यक प्रकाशने आहेत. 13 एप्रिल 2026 पर्यंत, आमची संपादकीय कार्यप्रवाह प्रक्रिया डॉक्टरांच्या पुनरावलोकनास DOI-ट्रेस करण्यायोग्य सामग्री आणि पारदर्शक संदर्भ पद्धतीसोबत जोडते, तसेच आमच्या लोह अभ्यास मार्गदर्शक आणि रक्त गोठणे मार्गदर्शक त्याच मानकाचे पालन करते.

Kantesti LTD. (2026). लोह अभ्यास मार्गदर्शक: TIBC, लोह संपृक्तता आणि बंधन क्षमता. Zenodo. https://doi.org/10.5281/zenodo.18248745. ResearchGate: नोंद. Academia.edu: नोंद.
Kantesti LTD. (2026). aPTT सामान्य श्रेणी: D-Dimer, प्रथिने C रक्त गोठणे मार्गदर्शक. Zenodo. https://doi.org/10.5281/zenodo.18262555. ResearchGate: नोंद. Academia.edu: नोंद.
किडनी-विशिष्ट मानकांसाठी, दैनंदिन व्यवहारात मार्गदर्शक चौकट 2024 KDIGO CKD मार्गदर्शक तत्त्वे आणि 2021 CKD-EPI समीकरण पेपर्सच राहते, जरी बेडसाइडवरील वास्तव कोणत्याही समीकरणाने सुचवलेल्या पेक्षा अधिक गुंतागुंतीचे असते. ही अनिश्चितता हाच नेमका कारण आहे की मोजलेले क्रिएटिनिनवर आधारित GFR चाचणी व्यावहारिक आणि स्वस्त आहे, पण उच्च मूल्यांवर ती कमी अचूक होते; काही प्रयोगशाळा फक्त याची 2026 मध्येही भूमिका आहे.
सतत विचारले जाणारे प्रश्न
GFR चाचणी आणि eGFR यामध्ये काय फरक आहे?
A क्रिएटिनिनवर आधारित GFR चाचणी व्यावहारिक आणि स्वस्त आहे, पण उच्च मूल्यांवर ती कमी अचूक होते; काही प्रयोगशाळा फक्त तुमच्या किडन्या iohexol किंवा iothalamate सारख्या फिल्ट्रेशन मार्करला किती वेगाने क्लिअर करतात हे थेट मोजते, तर ईजीएफआर रक्तातील मार्करवरून किडनीचे कार्य अंदाजित करते—बहुतेक वेळा क्रिएटिनिन आणि कधी कधी सिस्टॅटिन C. eGFR हे mL/min/1.73 m² मध्ये नोंदवले जाते आणि बहुतेक केमिस्ट्री पॅनेल्समध्ये वापरले जाणारे नियमित साधन आहे कारण ते जलद आणि स्वस्त आहे. अंदाज चुकीचा ठरू शकतो अशा परिस्थितीत डॉक्टर सहसा मोजलेले GFR निवडतात, जसे की किडनी डोनर मूल्यांकन, कार्बोप्लॅटिन डोसिंग, प्रगत यकृत रोग, किंवा फारच असामान्य शरीररचना.
प्रौढांमध्ये eGFR ची सामान्य श्रेणी किती असते?
नेहमीचा eGFR सामान्य श्रेणी प्रौढांमध्ये 90 mL/min/1.73 m² किंवा त्याहून अधिक, पण त्या संख्येला संदर्भ आवश्यक असतो. मूत्र अल्ब्युमिन-क्रिएटिनिन गुणोत्तर 60 ते 89 असल्यास <30 mg/g, मूल्य स्थिर आहे, आणि किडनीच्या नुकसानाची इतर कोणतीही चिन्हे नाहीत तर ते स्वीकार्य असू शकते. eGFR किमान 3 महिन्यांपर्यंत 60 च्या खाली राहिल्यास किंवा अल्ब्युमिनुरिया सारखे किडनी नुकसान मार्कर्स टिकून राहिल्यास सामान्यतः दीर्घकालीन किडनी रोगाचे निदान केले जाते.
निर्जलीकरणामुळे eGFR कमी होऊ शकतो का?
होय, निर्जलीकरणामुळे तात्पुरते ईजीएफआर क्रिएटिनिन एकाग्र करून आणि किडनीला होणारा रक्तपुरवठा कमी करून ते कमी होऊ शकते. प्रत्यक्षात, मी अनेकदा पाहतो की उलट्या, जुलाब, तीव्र व्यायाम, किंवा अपुरा द्रव सेवन यानंतर 0.1 ते 0.3 mg/dL इतकी क्रिएटिनिन वाढू शकते, ज्यामुळे eGFR खऱ्या दीर्घकालीन बेसलाइनपेक्षा वाईट दिसू शकतो. उपाय म्हणजे अंदाज लावणे नाही; साधारणपणे बरे झाल्यानंतर चाचणी पुन्हा करणे आणि मूल्य बेसलाइनकडे परत येते का ते तपासणे हेच असते.
डॉक्टर मोजलेली eGFR चाचणी कधी मागवतात?
डॉक्टर मोजलेले क्रिएटिनिनवर आधारित GFR चाचणी व्यावहारिक आणि स्वस्त आहे, पण उच्च मूल्यांवर ती कमी अचूक होते; काही प्रयोगशाळा फक्त तेव्हा मागवतात जेव्हा सोयीपेक्षा अचूकता अधिक महत्त्वाची असते. सामान्य कारणांमध्ये जिवंत किडनी डोनरचे मूल्यांकन, कार्बोप्लॅटिन केमोथेरपी डोसिंग, क्रिएटिनिन आणि सिस्टॅटिन C यांच्यात मतभेद, गर्भधारणा, सिरोसिस, अंगच्छेद, तसेच बॉडीबिल्डर्स किंवा अशक्त/कमकुवत प्रौढ ज्यांच्या स्नायूंच्या वस्तुमानामुळे क्रिएटिनिन अविश्वसनीय ठरते, यांचा समावेश होतो. मोजलेली चाचणी साधारणपणे 2 ते 5 तास लागते आणि 2 ते 4 वेळेवर घेतलेले रक्ताचे नमुने, वापरते, त्यामुळे ती नियमित स्क्रीनिंगऐवजी विशिष्ट प्रश्नांसाठी राखून ठेवली जाते.
मूत्रपिंडाचा आजार निदान करण्यासाठी कमी eGFR हे एकच परिणाम पुरेसे आहे का?
नाही, एकच कमी ईजीएफआर साधारणपणे दीर्घकालीन किडनी रोगाचे निदान करण्यासाठी पुरेसे नसते. CKD साठी सामान्यतः eGFR <60 mL/min/1.73 m² किमान 3 महिने किंवा मूत्र ACR सारखा मूत्रपिंडाच्या नुकसानाचा आणखी एक सततचा निर्देशक ≥30 mg/g, संरचनात्मक विकृती, किंवा वारंवार होणारे हेमॅचुरिया. एखादा तीव्र आजार, निर्जलीकरणाचा प्रसंग, नवीन औषध, किंवा प्रयोगशाळेतील बदल यामुळे एकच असामान्य निकाल येऊ शकतो आणि नंतर तो सामान्य होऊ शकतो.
क्रिएटिन सप्लिमेंट्समुळे मूत्रपिंडाच्या आकड्यांमध्ये बिघाड झाल्यासारखा दिसू शकतो का?
होय, क्रिएटिन सप्लिमेंट्स क्रिएटिनिन वाढवू शकतात आणि खऱ्या फिल्ट्रेशनमध्ये फारसा बदल न झालेल्या स्थितीतही eGFR कमी दिसू शकतो. क्रिएटिन घेणारी दिवसाला 3 ते 5 ग्रॅम क्रिएटिन घेतल्यास क्रिएटिनिनचा असा निकाल दिसू शकतो जो प्रयोगशाळेच्या सॉफ्टवेअरला घाबरवतो, पण नेहमीच्या अर्थाने तो मूत्रपिंडाच्या इजेस प्रतिबिंबित करत नाही. इतिहास जुळत असल्यास, उपचारासाठी उत्तर महत्त्वाचे असल्यास चिकित्सक सप्लिमेंट्सशिवाय पुन्हा चाचणी करू शकतात, सिस्टॅटिन C जोडू शकतात, किंवा मोजलेली GFR चाचणी वापरू शकतात.
कमी मूत्रपिंड रक्त तपासणी झाल्यानंतर मी माझ्या डॉक्टरांना काय विचारावे?
निकाल नवीन आहे का, तो 1 ते 2 आठवड्यांच्या आत मध्ये पुन्हा करावा का, आणि 3 महिन्यांपेक्षा जास्त, कडून करावा का, हे विचारा. तुमची औषधे, सप्लिमेंट्स, निर्जलीकरण, अलीकडचा आजार, किंवा जड व्यायाम यामुळे क्रिएटिनिन बदलले असू शकते का, हे विचारा. आणि निकाल गंभीर आहे का—हे फक्त त्या संख्येमुळे आहे की पोटॅशियम >5.5 mmol/L, CO2 <20 mmol/L, किंवा मूत्राचे प्रमाण कमी होत जाणे अशा उच्च-जोखमीच्या निष्कर्षांसोबत तो जोडलेला आहे म्हणून—हे विचारा.
आजच AI-संचालित रक्त तपासणी विश्लेषण मिळवा
जगभरातील 2 दशलक्षांहून अधिक वापरकर्त्यांमध्ये सामील व्हा, जे तात्काळ आणि अचूक प्रयोगशाळा चाचणी विश्लेषणासाठी Kantesti वर विश्वास ठेवतात. तुमचे रक्त तपासणी अहवाल अपलोड करा आणि काही सेकंदांत 15,000+ बायोमार्कर्सचे सर्वसमावेशक अर्थ लावणे मिळवा.
📚 संदर्भित संशोधन प्रकाशने
Klein, T., Mitchell, S., & Weber, H. (2026). लोह अभ्यास मार्गदर्शक: TIBC, लोह संपृक्तता आणि बंधन क्षमता. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). aPTT सामान्य श्रेणी: D-Dimer, प्रथिने C रक्त गोठणे मार्गदर्शक. Kantesti AI Medical Research.
📖 पुढे वाचा
वैद्यकीय पथकाकडून तज्ज्ञांनी पडताळलेले आणखी वैद्यकीय मार्गदर्शक शोधा: कांटेस्टी वैद्यकीय पथकाकडून:

AST/ALT गुणोत्तर: यकृत एन्झाइम नमुने काय सूचित करू शकतात
यकृत आरोग्य प्रयोगशाळा अहवाल समजून घ्या 2026 अद्यतन: रुग्णांसाठी सोपे मार्गदर्शन. 1 पेक्षा कमी असलेले AST/ALT गुणोत्तर अनेकदा चरबीयुक्त यकृताशी जुळते, तर...
लेख वाचा →
बायोटिन आणि थायरॉइड रक्त तपासणी: TSH चुकीचा का दिसू शकतो
एंडोक्रिनोलॉजी लॅब इंटरप्रिटेशन 2026 अपडेट: रुग्णांसाठी सोपी माहिती—केस आणि नखांमधील बायोटिन थायरॉइड पॅनेलला चुकीच्या दिशेने ढकलू शकते...
लेख वाचा →
शाकाहारी (व्हेगन) लोकांसाठी नियमित रक्त तपासणी: वर्षातून एकदा तपासण्यासाठी 7 प्रयोगशाळा
वनस्पती-आधारित पोषण प्रयोगशाळा अहवाल समजून घ्या 2026 अद्यतन रुग्णांसाठी सोप्या भाषेत एक सामान्य CBC किंवा केमिस्ट्री पॅनेल कधी कधी शांतपणे होणाऱ्या कमतरता चुकवू शकते...
लेख वाचा →
अॅनिऑन गॅप रक्त तपासणी: जास्त, कमी आणि तातडीचे संकेत
इलेक्ट्रोलाइट्स लॅब इंटरप्रिटेशन 2026 अपडेट रुग्णांसाठी सोप्या भाषेत अॅनायन गॅप रक्त तपासणी क्लोराइड वजा करून लपलेले आम्ले अंदाजित करते आणि...
लेख वाचा →
पुनर्प्राप्ती आणि कार्यक्षमता यासाठी खेळाडूंनी करावयाच्या रक्त तपासण्या
क्रीडा वैद्यक लॅब इंटरप्रिटेशन 2026 अपडेट रुग्णांसाठी सोप्या भाषेत कामगिरी थांबली किंवा घसरली तर खेळाडूंनी कोणत्या रक्त तपासण्या कराव्यात ते...
लेख वाचा →
रक्त तपासण्या दाह (इन्फ्लॅमेशन) कसे दर्शवतात? प्रमुख प्रयोगशाळा चाचण्या तुलना
Inflammation Lab Interpretation 2026 Update Patient-Friendly CRP आणि ESR याकडे सर्वाधिक लक्ष जाते, पण उपयुक्त उत्तर...
लेख वाचा →आमची सर्व आरोग्य मार्गदर्शिका आणि AI-आधारित रक्त तपासणी विश्लेषण साधने येथे काँटेस्टी.नेट
⚕️ वैद्यकीय अस्वीकरण
हा लेख केवळ शैक्षणिक उद्देशांसाठी आहे आणि वैद्यकीय सल्ला ठरत नाही. निदान आणि उपचार निर्णयांसाठी नेहमी पात्र आरोग्यसेवा प्रदात्याशी सल्लामसलत करा.
E-E-A-T विश्वास संकेत
अनुभव
प्रयोगशाळेतील अहवाल समजून घेण्याच्या कार्यप्रवाहांचे डॉक्टरांच्या नेतृत्वाखालील क्लिनिकल पुनरावलोकन.
कौशल्य
बायोमार्कर्स क्लिनिकल संदर्भात कसे वागतात यावर प्रयोगशाळा वैद्यकाचा भर.
अधिकृतता
डॉ. थॉमस क्लाइन यांनी लिहिलेले, आणि डॉ. सारा मिशेल व प्रा. डॉ. हान्स वेबर यांनी पुनरावलोकन केलेले.
विश्वासार्हता
पुराव्यावर आधारित अर्थ लावणे, घाबरवणाऱ्या सूचना कमी करण्यासाठी स्पष्ट पुढील मार्गांसह.