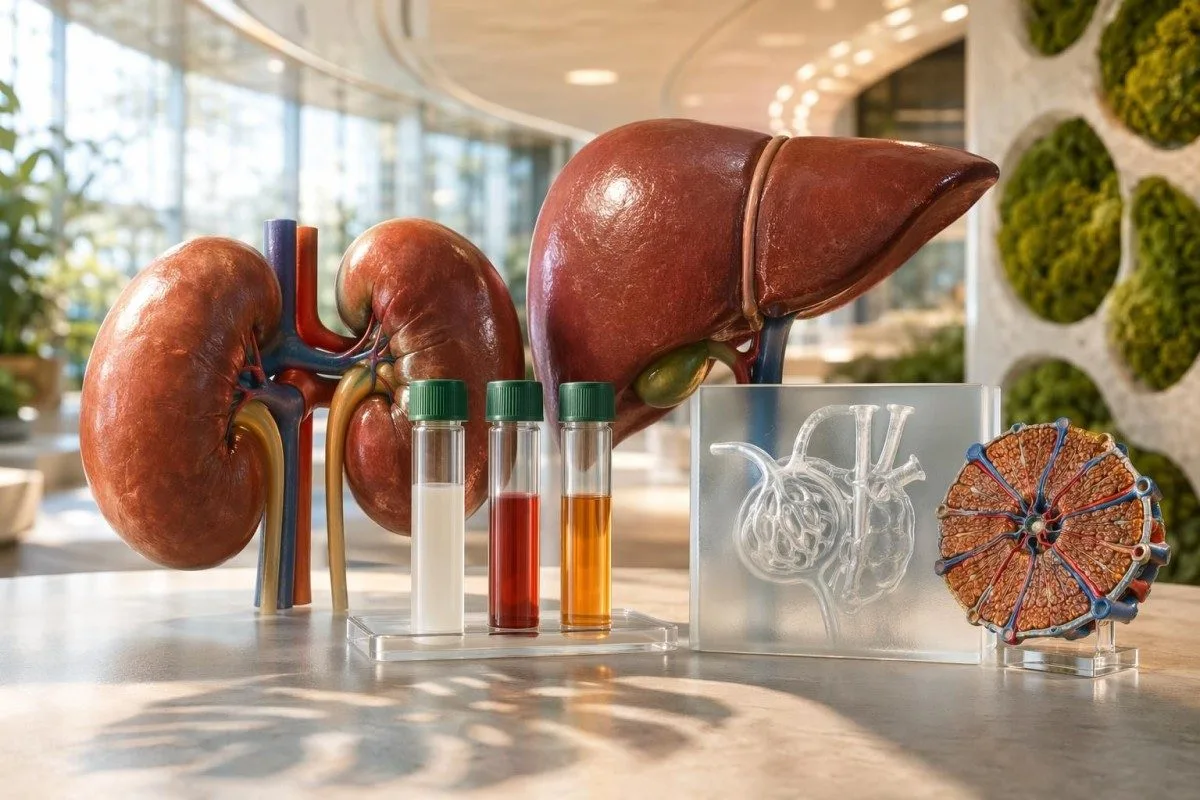
जास्त प्रथिने काही परिणाम वेगळे दिसू शकतात, पण त्याचा अर्थ नेहमीच अवयवांचे नुकसान असा होत नाही. युक्ती म्हणजे युरिया, क्रिएटिनिन, eGFR, यकृत एन्झाईम्स, मूत्र अल्ब्युमिन आणि तुमचा स्वतःचा बेसलाइन—हे सर्व एकत्र तुलना करणे.
हे मार्गदर्शन यांच्या नेतृत्वाखाली लिहिले गेले आहे: डॉ. थॉमस क्लेन, एमडी च्या सहकार्याने कांटेस्टी एआय वैद्यकीय सल्लागार मंडळ, ज्यामध्ये प्रो. डॉ. हान्स वेबर यांचे योगदान आणि डॉ. सारा मिशेल, एमडी, पीएचडी यांचे वैद्यकीय पुनरावलोकन समाविष्ट आहे.

थॉमस क्लेन, एमडी
मुख्य वैद्यकीय अधिकारी, कांटेस्टी एआय
डॉ. थॉमस क्लाइन हे 15+ वर्षांच्या प्रयोगशाळा वैद्यक आणि AI-सहाय्यित क्लिनिकल विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल हेमॅटोलॉजिस्ट आणि इंटर्निस्ट आहेत. Kantesti AI येथे मुख्य वैद्यकीय अधिकारी (Chief Medical Officer) म्हणून ते क्लिनिकल व्हॅलिडेशन प्रक्रिया नेतृत्व करतात आणि आमच्या 2.78 ट्रिलियन पॅरामीटर न्यूरल नेटवर्कची वैद्यकीय अचूकता देखरेख करतात. डॉ. क्लाइन यांनी बायोमार्कर समजून घेणे आणि प्रयोगशाळा निदान यावर सह-समीक्षित वैद्यकीय जर्नल्समध्ये मोठ्या प्रमाणावर प्रकाशने केली आहेत.

सारा मिशेल, एमडी, पीएचडी
मुख्य वैद्यकीय सल्लागार - क्लिनिकल पॅथॉलॉजी आणि अंतर्गत औषध
डॉ. सारा मिशेल या 18+ वर्षांच्या प्रयोगशाळा वैद्यक आणि निदान विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल पॅथॉलॉजिस्ट आहेत. त्यांच्याकडे क्लिनिकल केमिस्ट्रीमध्ये विशेष प्रमाणपत्रे आहेत आणि क्लिनिकल प्रॅक्टिसमध्ये बायोमार्कर पॅनेल्स व प्रयोगशाळा विश्लेषणावर त्यांनी मोठ्या प्रमाणावर प्रकाशने केली आहेत.

प्रो. डॉ. हान्स वेबर, पीएचडी
प्रयोगशाळा औषध आणि क्लिनिकल बायोकेमिस्ट्रीचे प्राध्यापक
प्रो. डॉ. हान्स वेबर यांना क्लिनिकल बायोकेमिस्ट्री, प्रयोगशाळा वैद्यक, आणि बायोमार्कर संशोधनात 30+ वर्षांचे कौशल्य आहे. जर्मन सोसायटी फॉर क्लिनिकल केमिस्ट्रीचे माजी अध्यक्ष म्हणून, ते निदान पॅनेल विश्लेषण, बायोमार्कर मानकीकरण, आणि AI-सहाय्यित प्रयोगशाळा वैद्यक यात विशेष तज्ज्ञ आहेत.
- BUN किंवा युरिया अनेकदा उच्च प्रथिनांच्या सेवनानंतर वाढते; क्रिएटिनिन आणि eGFR स्थिर असतील तर 21-30 mg/dL चा BUN हा आहार किंवा निर्जलीकरणामुळे असू शकतो.
- क्रिएटिनिन BUN पेक्षा आहाराचा प्रभाव कमी असतो, पण स्नायूंचे प्रमाण, कठोर प्रशिक्षण आणि क्रिएटिन सप्लिमेंट्स यामुळे खऱ्या मूत्रपिंड इजा नसतानाही ते वाढू शकते.
- ईजीएफआर 3 महिन्यांसाठी 60 mL/min/1.73 m² पेक्षा खाली असल्यास दीर्घकालीन मूत्रपिंड रोग सूचित होतो, विशेषतः जेव्हा मूत्र अल्ब्युमिनही जास्त असते.
- मूत्रातील अल्ब्युमिन-ते-क्रिएटिनिन गुणोत्तर ते 30 mg/g पेक्षा खाली असायला हवे; 30 mg/g किंवा त्याहून जास्त सतत येणारे निकाल वैद्यकीय फॉलो-अपची गरज दर्शवतात.
- ALT आणि AST फक्त प्रथिनांचे सेवन वाढले म्हणून ते वाढायला नको; ALT 40-50 IU/L पेक्षा जास्त सतत राहिल्यास यकृत आणि औषधांचे पुनरावलोकन करणे योग्य ठरते.
- अल्ब्युमिन साधारणपणे 3.5-5.0 g/dL दरम्यानच राहते; निर्जलीकरण नसल्यास उच्च प्रथिनांचे सेवन क्वचितच अल्ब्युमिन वाढवते.
- यूरिक आम्ल अवयवांचे मांस, लाल मांस, निर्जलीकरण किंवा झटपट वजन कमी होणे यामुळे ते वाढू शकते; यूरिक आम्ल 6.8 mg/dL च्या जवळ आल्यास गाऊटचा धोका वाढतो.
- आधी आणि नंतरची रक्त तपासणी तुलना सर्वाधिक उपयुक्त ठरते जेव्हा वेळ, पाणी पिण्याची स्थिती (हायड्रेशन), उपवासाची स्थिती, प्रशिक्षणाचा भार आणि प्रयोगशाळेतील युनिट्स सातत्याने ठेवले जातात.
उच्च प्रथिने सुरू केल्यानंतर लॅबमध्ये साधारणपणे काय बदलते?
A उच्च प्रथिन आहार रक्त तपासणी बहुतेक वेळा BUN किंवा युरिया जास्त दिसतो; कधी कधी BUN-to-creatinine गुणोत्तर जास्त असते, आणि कधी कधी अन्न निवडींवर अवलंबून यूरिक आम्ल, लिपिड्स किंवा यकृत एन्झाइम्समध्ये थोडे बदल होतात. क्रिएटिनिन, eGFR आणि मूत्रातील अल्ब्युमिन स्थिर राहिल्यास, मूत्रपिंडाचे नुकसान होण्यापेक्षा युरियामध्ये सौम्य वाढ अपेक्षित असते. तुम्ही निकाल अपलोड करू शकता उच्च प्रथिन आहार रक्त तपासणी Kantesti AI द्वारे विश्लेषणासाठी, पण सतत राहणाऱ्या किंवा लक्षणांसह असलेल्या असामान्यतेचे परीक्षण डॉक्टरांनी करावे.

मी थॉमस क्लाइन, MD आहे, आणि 2M+ अपलोड केलेल्या अहवालांच्या आमच्या पुनरावलोकनात क्लासिक नमुना कंटाळवाणा पण उपयुक्त आहे: BUN आधी बदलतो, क्रिएटिनिन अनेकदा फारच कमी बदलते, आणि मूत्रातील अल्ब्युमिन किंवा eGFR बिघडल्यावरच कथा बदलते. स्टेक-भरपूर आठवड्यानंतर 24 mg/dL चा एकच BUN हा BUN 24 mg/dL सोबत eGFR 52 mL/min/1.73 m² आणि वाढत असलेले मूत्रातील अल्ब्युमिन यासारखा क्लिनिकल प्रश्न नाही.
मी आधी विचारतो तो आकडा हा नवीनतम निकाल नसतो. तो जुना असतो. एक वैयक्तिक बेसलाइनशी करण्यास सांगतो. आहार बदलण्याच्या 3-12 महिन्यांपूर्वीचा कालावधी अनेकदा प्रयोगशाळेच्या “फ्लॅग”पेक्षा जास्त स्पष्ट करतो.
प्रथिन सेवनामुळे प्री-टेस्ट वातावरणही बदलते: लोक अधिक जोरात व्यायाम करतात, त्यांना वाटते त्यापेक्षा कमी पाणी पितात, ग्लायकोजेनचे पाणी कमी होते, आणि कधी कधी क्रिएटिन जोडतात. या तपशीलांमुळे BUN, क्रिएटिनिन, सोडियम, हेमॅटोक्रिट आणि यूरिक आम्ल नवीन आजाराच्या प्रक्रियेविना बदलू शकतात.
फक्त प्रथिनांमुळे BUN किंवा युरिया किती वाढू शकतो?
बन उच्च प्रथिन सेवनामुळे ते अनेकदा वाढते, कारण यकृत प्रथिनातील नायट्रोजनचे युरियामध्ये रूपांतर करते; नंतर मूत्रपिंड ते युरिया बाहेर टाकतात. प्रौढांमध्ये BUN साधारणपणे अमेरिकेत 7-20 mg/dL असे नोंदवले जाते, तर युरिया अनेकदा युनायटेड किंगडम आणि युरोपमध्ये सुमारे 2.5-7.8 mmol/L असे नोंदवले जाते.

21-30 mg/dL पर्यंतचा सौम्य BUN वाढ उच्च प्रथिन सेवनाशी जुळू शकतो, विशेषतः BUN-to-creatinine गुणोत्तर 20:1 पेक्षा जास्त वाढले आणि क्रिएटिनिन बदलले नसेल तर. BUN उलटी, काळी शौच (ब्लॅक स्टूल्स), कमी रक्तदाब, गोंधळ किंवा eGFR कमी होण्यासोबत वाढत असेल तेव्हा मला अधिक चिंता वाटते.
गुणोत्तर महत्त्वाचे आहे कारण शरीर पाणी वाचवत असताना युरिया पुन्हा शोषला जातो. आमचा सविस्तर BUN अर्थ मार्गदर्शक निर्जलीकरण आणि प्रथिन एकसारखे दिसू शकतात याचे कारण स्पष्ट करतो—जोपर्यंत तुम्ही क्रिएटिनिन, सोडियम, मूत्राची एकाग्रता आणि लक्षणे एकत्र तपासत नाही.
एक व्यावहारिक युक्ती: आधीच्या संध्याकाळी सामान्य हायड्रेशन आणि असामान्यरीत्या मोठे प्रथिनांचे जेवण न घेता 48-72 तासांनी पुन्हा चाचणी करा. क्रिएटिनिन स्थिर असताना BUN 31 वरून 21 mg/dL वर आला, तर उत्तर बहुधा शरीरक्रिया (फिजिओलॉजी) होती, मूत्रपिंड निकामी होणे नव्हे.
क्रिएटिनिन आणि eGFR आहारातील बदल आणि मूत्रपिंडावरील ताण वेगळे कसे दाखवतात
क्रिएटिनिन आणि ईजीएफआर अपेक्षित युरिया निर्मिती आणि मूत्रपिंडातील गाळण्यातील बिघाड यामध्ये फरक करण्यात मदत होते. क्रिएटिनिन स्थिर राहून BUN जास्त असेल तर साधारणपणे तीव्र मूत्रपिंड इजा (acute kidney injury) याकडे कमी संकेत असतात; तर क्रिएटिनिन वाढणे किंवा eGFR कमी होणे संभाषण पटकन बदलते.

क्रिएटिनिन हे स्नायूंतील क्रिएटिनपासून तयार होते, त्यामुळे ते मूत्रपिंडासाठी “शुद्ध” विषमापक (toxin meter) नाही. दररोज 5 ग्रॅम क्रिएटिन घेणाऱ्या स्नायुमय 32 वर्षांच्या व्यक्तीत सिस्टॅटिन C सामान्य आणि मूत्रातील अल्ब्युमिन सामान्य असताना क्रिएटिनिन 1.25 mg/dL दिसू शकते; त्याच क्रिएटिनिनसह कमी स्नायू असलेल्या वयस्कर व्यक्तीत गाळणी (filtration) कमी असू शकते.
KDIGO च्या 2024 CKD मार्गदर्शक तत्त्वांमध्ये दीर्घकालीन मूत्रपिंड रोग (CKD) दोन्हींचा वापर करून पुष्टी करण्यावर भर आहे eGFR आणि अल्ब्युमिनुरिया केवळ एका क्रिएटिनिन निकालावर अवलंबून न राहता (KDIGO, 2024). क्रिएटिनिन व्यक्तीशी जुळत नसल्यास, सिस्टॅटिन C eGFR पुन्हा तपासणी हा अनेकदा पुढचा अधिक स्वच्छ टप्पा असतो.
किमान 3 महिने eGFR 60 mL/min/1.73 m² पेक्षा कमी असेल तर ते केवळ प्रथिनांच्या सेवनामुळे समजावता येत नाही. आहार बदलल्यानंतर eGFR 20-25% पेक्षा जास्त कमी झाला तर, स्टेकला दोष देण्याआधी मी NSAID चा वापर, निर्जलीकरण, रक्तदाबाची औषधे, सप्लिमेंट्स आणि मूत्रातील निष्कर्ष तपासेन.
BUN-to-creatinine गुणोत्तर जास्त दिसू शकते ते का?
उच्च BUN-ते-क्रिएटिनिन गुणोत्तर सहसा युरिया क्रिएटिनिनपेक्षा जास्त वाढल्याचे दर्शवते, आणि सामान्य कारणांमध्ये उच्च प्रथिन सेवन, निर्जलीकरण, जठरांत्रीय रक्तस्राव आणि मूत्रपिंडातील रक्तपुरवठा कमी होणे यांचा समावेश होतो. 20:1 पेक्षा जास्त गुणोत्तर हे संकेत आहे, निदान नाही.

आमच्या प्लॅटफॉर्मवर, सोडियम 147 mmol/L असताना, मूत्राचे विशिष्ट गुरुत्व (urine specific gravity) जास्त असताना आणि हेमोकन्सन्ट्रेशनमुळे अल्ब्युमिन थोडे जास्त असताना गुणोत्तर वेगळ्या पद्धतीने वजन दिले जाते. हा नमुना 28:1 च्या गुणोत्तरापेक्षा वेगळे वागतो—ज्यात हिमोग्लोबिन कमी होते आणि काळे शौच (dark stools) दिसतात.
द BUN क्रिएटिनिन गुणोत्तर मार्गदर्शक उपयुक्त आहे कारण तेच गुणोत्तर तीन वेगवेगळ्या गोष्टींचा अर्थ देऊ शकते. मी पाहिले आहे की उष्ण हवामानातील प्रशिक्षणानंतर सहनशक्ती खेळाडूंमध्ये BUN 34 mg/dL, क्रिएटिनिन 1.1 mg/dL आणि सोडियम 146 mmol/L दिसू शकते, आणि मग दोन विश्रांतीच्या दिवसांनंतर व योग्य द्रवपदार्थांनंतर ते सामान्य होते.
कमी गुणोत्तरही महत्त्वाचे ठरू शकते. उच्च प्रथिन सेवन असूनही BUN कमीच राहणे हे कमी प्रथिन शोषण, लक्षणीय यकृतातील संश्लेषणाशी संबंधित समस्या, अतिद्रवपदार्थ सेवन (overhydration) किंवा दुर्मिळ युरिया-चक्र (urea-cycle) समस्या यामुळे होऊ शकते; हे कमी सामान्य आहे, पण मी हा नमुना दुर्लक्षित करत नाही.
उच्च प्रथिनांचे सेवन केल्यावर कोणते इलेक्ट्रोलाइट्स बदलू शकतात?
इलेक्ट्रोलाइट्स सहसा उच्च-प्रथिन आहारात सामान्यच राहतात, पण आहारामुळे निर्जलीकरण, कमी कार्बोहायड्रेट सेवन किंवा जड प्रशिक्षण होत असेल तर सोडियम, क्लोराइड, पोटॅशियम आणि CO2 बदलू शकतात. मेटाबॉलिक पॅनलमध्ये CO2 बहुतेक वेळा रक्तातील बायकार्बोनेट (serum bicarbonate) दर्शवते, फुफ्फुसांतील कार्बन डायऑक्साइड नाही.

प्रौढांमध्ये सीरम CO2 अनेकदा सुमारे 22-29 mmol/L असते. अतिशय कमी कार्बोहायड्रेट सेवन, अतिसार किंवा तीव्र व्यायामानंतर CO2 18 mmol/L असेल तर दुसऱ्यांदा तपासणी करणे योग्य ठरते—विशेषतः अॅनियन गॅप (anion gap) जास्त असेल किंवा पोटॅशियम असामान्य असेल तर.
या गटात पोटॅशियम हा तातडीचा इलेक्ट्रोलाइट आहे. इलेक्ट्रोलाइट पॅनेल मार्गदर्शक पोटॅशियम 5.5 mmol/L पेक्षा जास्त असल्यास अनपेक्षित असेल तर ते पटकन पुन्हा तपासावे लागते, आणि पोटॅशियम 6.0 mmol/L पेक्षा जास्त असल्यास ECG जोखीम आणि लक्षणांवर अवलंबून तातडीची वैद्यकीय काळजी आवश्यक असू शकते, हे.
उच्च-प्रथिन आहार तुम्हाला सामान्य प्रयोगशाळेतील “नॉईज”पासून संरक्षण देत नाही. टर्निकेट वेळ, नमुना प्रक्रिया उशिरा होणे, हेमोलिसिस आणि युनिट बदल—हे सगळे मिळून दिसणारे वेळेनुसार रक्त तपासणीतील बदल ज्यांचा प्रोटीनशी काहीही संबंध नाही.
मूत्र अल्ब्युमिन हा मूत्रपिंडाचा निकाल मी का वगळत नाही
मूत्रातील अल्ब्युमिन-ते-क्रिएटिनिन गुणोत्तर, किंवा ACR, हे मूत्रपिंडावरील ताण लवकर तपासण्यासाठी सर्वोत्तम चाचण्यांपैकी एक आहे कारण क्रिएटिनिन वाढण्याआधीच ते असामान्य होऊ शकते. ACR 30 mg/g पेक्षा कमी साधारणपणे सामान्य असते, 30-300 mg/g हे मध्यम वाढलेले, आणि 300 mg/g पेक्षा जास्त हे गंभीरपणे वाढलेले मानले जाते.

KDIGO 2024 अल्ब्युमिनुरिया श्रेणी वापरते कारण केवळ eGFR ने मूत्रपिंडाचा धोका पूर्णपणे पकडला जात नाही. eGFR 92 mL/min/1.73 m² असलेल्या 45 वर्षांच्या व्यक्तीचा ACR 85 mg/g असल्यास, त्याच eGFR पण ACR 6 mg/g असलेल्या व्यक्तीपेक्षा धोका प्रोफाइल वेगळे असते.
ताप, कडक व्यायाम, मूत्रमार्गातील चिडचिड किंवा नियंत्रणाबाहेरचा रक्तदाब यानंतर मूत्रात तात्पुरते अल्ब्युमिन दिसू शकते. म्हणूनच मी सहसा पहाटेच्या पहिल्या लघवीच्या नमुन्याने ACR पुन्हा तपासतो, आणि मूत्रपरीक्षण मार्गदर्शक (urinalysis guide) हे प्रोटीन, रक्त किंवा केटोन्सही आढळले असतील तर एक चांगले पूरक ठरते.
उच्च प्रोटीन सुरू केल्यानंतर तुमचा ACR वाढला तर फक्त प्रोटीन कमी करून थांबू नका. रक्तदाब, HbA1c, NSAIDs सारखी औषधे, आणि नमुना कडक प्रशिक्षणानंतर 24-48 तासांच्या आत घेतला होता का हे तपासा.
अधिक प्रथिनांनंतर ALT, AST, GGT किंवा बिलीरुबिन वाढायला हवे का?
ALT, AST, GGT आणि बिलिरुबिन फक्त प्रोटीनचे सेवन जास्त असल्यामुळे ते वाढू नयेत. आहार बदलल्यानंतर यकृत एन्झाइम वाढले तर मी प्रोटीनला दोष देण्याआधी दारू, फॅटी लिव्हर, झपाट्याने वजन कमी होणे, सप्लिमेंट्स, औषधे आणि स्नायूंची इजा याकडे पाहतो.

ALT हे AST पेक्षा अधिक यकृत-विशिष्ट आहे, तर AST हे स्नायूंमधूनही येते. शर्यतीनंतर दोन दिवसांनी AST 89 IU/L आणि ALT 38 IU/L असलेला 52 वर्षांचा मॅरेथॉन धावपटू याला स्नायूंचा पॅटर्न असू शकतो, विशेषतः क्रिएटिन किनेज (CK) जास्त असल्यास.
EASL 2021 ची नॉन-इनवेसिव्ह यकृत चाचणी मार्गदर्शक तत्त्वे एका एकमेव एन्झाइमवर अवलंबून न राहता पॅटर्न-आधारित पद्धतीने यकृत रोगाची तीव्रता मूल्यांकन करण्यास समर्थन देतात (EASL, 2021). आमचे यकृत कार्य चाचणी मार्गदर्शक ALT, AST, ALP, GGT आणि बिलिरुबिन यांच्या संयोजनांमधून अधिक तपशीलाने मार्गदर्शन करते.
प्रौढ पुरुषांमध्ये सुमारे 60 IU/L पेक्षा जास्त GGT किंवा अनेक प्रौढ महिलांमध्ये 40 IU/L पेक्षा जास्त GGT अनेकदा यकृत-पित्त प्रणालीचे पुनरावलोकन करण्यास प्रवृत्त करते, पण संदर्भ श्रेणी वेगवेगळ्या असतात. काही युरोपीय प्रयोगशाळा कमी GGT कटऑफ वापरतात, आणि एका प्रयोगशाळेत “उच्च-सामान्य” असलेला निकाल दुसऱ्या प्रयोगशाळेत “असामान्य” म्हणून चिन्हांकित होऊ शकतो.
अल्ब्युमिन आणि एकूण प्रथिने तुम्ही जास्त प्रथिने खाल्ली हे सिद्ध करतात का?
अल्ब्युमिन आणि एकूण प्रथिने तुम्ही जास्त प्रथिने खाल्ल्यामुळे साधारणपणे अल्ब्युमिन खूप वाढत नाही. अल्ब्युमिन बहुतेक वेळा 3.5-5.0 g/dL असते, आणि जास्त मूल्ये उत्कृष्ट पोषणापेक्षा निर्जलीकरण (dehydration) अधिक वेळा दर्शवतात.

अल्ब्युमिनचा अर्धायुष्य (half-life) साधारण 20 दिवसांचा असतो, त्यामुळे ते हळू बदलणारे सूचक आहे. सोमवारी प्रथिनांचे सेवन दुप्पट करणाऱ्या व्यक्तीने शुक्रवारपर्यंत अल्ब्युमिन लगेच उडी मारेल अशी अपेक्षा करू नये, जोपर्यंत द्रव संतुलन बदललेले नसेल.
Kantesti AI अल्ब्युमिनसोबत ग्लोब्युलिन, कॅल्शियम, यकृत एन्झाइम्स आणि मूत्रातील प्रथिने तपासते, कारण तेच कमी अल्ब्युमिन वेगवेगळ्या गोष्टी दर्शवू शकते. अधिक सखोल स्पष्टीकरण आमच्या कमी अल्ब्युमिन मार्गदर्शक, मध्ये आहे, विशेषतः सूज, फेसाळ मूत्र किंवा असामान्य यकृत सूचक (liver markers) असल्यास.
प्रौढांमध्ये एकूण प्रथिने साधारण 6.0-8.3 g/dL असतात. ग्लोब्युलिन जास्त असताना एकूण प्रथिने जास्त असणे हे दाह (inflammation), दीर्घकालीन संसर्ग (chronic infection), यकृत रोग किंवा प्लाझ्मा सेल विकारांकडे निर्देश करू शकते; हा सामान्य “जास्त-प्रथिने आहार” परिणाम नाही.
प्रथिनांचे स्रोत बदलल्यावर यूरिक अॅसिड का वाढू शकते
यूरिक आम्ल उच्च-प्रथिने आहारात, जेव्हा प्रथिने प्युरीन-समृद्ध (purine-rich) अन्नातून येतात, जेव्हा जलस्थिती कमी होते, किंवा जलद वजन कमी झाल्यामुळे केटोन निर्मिती वाढते तेव्हा यूरिक अॅसिड वाढू शकते. यूराटसाठी विद्राव्यता (solubility) मर्यादा सुमारे 6.8 mg/dL आहे, म्हणूनच त्या पातळीच्या जवळ आणि त्यापेक्षा वर गाऊटचा धोका वाढतो.

सर्व प्रथिने एकसारखी वागत नाहीत. अनेक रुग्णांमध्ये मासे, शिंपले (shellfish), अवयवांचे मांस (organ meats) आणि मोठ्या प्रमाणात लाल मांस हे अंडी, दुग्धजन्य पदार्थ (dairy), सोया (soy), डाळी (lentils) किंवा कुक्कुट (poultry) यांच्यापेक्षा यूरिक अॅसिड जास्त वाढवू शकतात, जरी वैयक्तिक प्रतिसाद वेगवेगळे असतात.
लक्षणांशिवाय 7.8 mg/dL यूरिक अॅसिड ही तातडीची (emergency) स्थिती नाही, पण गाऊट, मूत्रपिंडातील खडे (kidney stones) किंवा दीर्घकालीन मूत्रपिंड रोग (chronic kidney disease) असल्यास त्याचा संदर्भ समजून घेणे महत्त्वाचे आहे. आमचे आमचा युरिक अॅसिड रेंज मार्गदर्शक हे स्पष्ट करते की काही लोकांना प्रयोगशाळेच्या (lab) मानक संदर्भ श्रेणीपेक्षा कमी लक्ष्य का ठेवावे लागते.
मी हा नमुना जलद चरबी कमी करण्याच्या टप्प्यांमध्ये पाहतो: BUN वाढते, यूरिक अॅसिड वाढते, CO2 थोडे कमी होऊ शकते, आणि व्यक्तीला अभिमान वाटतो पण तिला कळा/पोटऱ्या (cramps) येतात. आठवड्याला 1.5 kg वरून 0.5-1.0 kg पर्यंत वजन कमी करण्याचा वेग कमी केल्याने अनेकदा हा प्रयोगशाळेचा नमुना सुधारतो.
प्रथिनांच्या निवडींचा कोलेस्टेरॉल, ग्लुकोज आणि इन्सुलिनवर कसा परिणाम होतो
कोलेस्टेरॉल, ट्रायग्लिसराइड्स, ग्लुकोज आणि इन्सुलिन प्रथिनयुक्त आहारामुळे काय प्रथिने बदलली जात आहेत यावर अवलंबून ते सुधारूही शकते किंवा बिघडूही शकते. परिष्कृत कार्बोहायड्रेट्सच्या जागी कमी चरबीयुक्त प्रथिने घेतल्यास अनेकदा ट्रायग्लिसराइड्स सुधारतात, तर तंतुमय पदार्थांच्या जागी जास्त संतृप्त-चरबी असलेले जेवण घेतल्यास LDL कोलेस्टेरॉल वाढू शकते.

150 mg/dL पेक्षा कमी ट्रायग्लिसराइड्स सामान्य मानले जातात आणि साखर व मद्यपान कमी झाल्यावर ते अनेकदा कमी होतात. जर आहारात लोणी, प्रक्रिया केलेले मांस किंवा खूप जास्त संतृप्त चरबी वाढली तर LDL उलट दिशेने जाऊ शकते.
सर्वात उपयुक्त “आधी-नंतर” जोडी म्हणजे उपाशी ट्रायग्लिसराइड्स आणि नॉन-HDL कोलेस्टेरॉल; फक्त एकूण कोलेस्टेरॉल नव्हे. अन्नावर आधारित बदलांमुळे लिपिड्स कसे बदलतात यासाठी आमचे कोलेस्टेरॉल कमी करणाऱ्या अन्नाचे मार्गदर्शक.
BUN वाढला तरी ग्लुकोज सुधारू शकते. उपाशी ग्लुकोज 108 mg/dL आणि ट्रायग्लिसराइड्स 220 mg/dL असलेला रुग्ण जास्त प्रथिनांकडे वळतो आणि 6 किलो वजन कमी करतो, तर तो BUN 26 mg/dL, ग्लुकोज 94 mg/dL आणि ट्रायग्लिसराइड्स 135 mg/dL अशा निकालांसह परत येऊ शकतो; हा असा बदल काळजीपूर्वक समजून घेण्यासारखा व्यापार आहे.
CBC, फेरिटिन आणि हेमॅटोक्रिट काय उघड करू शकतात
संपूर्ण रक्त गणना (CBC) आणि फेरिटिन ते प्रथिनांचे सेवन थेट मोजत नाहीत, पण ते निर्जलीकरण, दाह, लोहाचे सेवन आणि प्रशिक्षण ताण उघड करतात—जे आहाराशी संबंधित बदलांसारखे भासू शकतात. प्लाझ्मा व्हॉल्यूम कमी असल्यास हिमोग्लोबिन आणि हेमॅटोक्रिट जास्त दिसू शकतात.

प्रौढांमध्ये हेमॅटोक्रिट बहुतेकदा पुरुषांमध्ये सुमारे 41-50% आणि महिलांमध्ये 36-44% असतो, जरी प्रयोगशाळेनुसार श्रेणी बदलू शकते. जर हेमॅटोक्रिट 43% वरून 48% पर्यंत वाढला आणि अल्ब्युमिन व सोडियमही वाढले, तर अचानक लाल रक्तपेशींचे जास्त उत्पादन होण्यापेक्षा निर्जलीकरण अधिक शक्य असते.
फेरीटिन दाह, फॅटी लिव्हर, मद्यपान आणि लोहसमृद्ध आहारामुळे वाढू शकते, पण एका जास्त मांसाच्या जेवणाला ते रातोरात प्रतिसाद देत नाही. आमचे उच्च फेरिटिन मार्गदर्शक पुरुषांमध्ये फेरीटिन 300 ng/mL पेक्षा जास्त किंवा महिलांमध्ये 200 ng/mL पेक्षा जास्त असल्यास ते उपयुक्त ठरते.
CBC आहारामुळे वाईट वाटण्यामागची लपलेली कारणेही पकडते. कमी MCV, जास्त RDW किंवा कमी होत जाणारे हिमोग्लोबिन—ट्रॅकिंग अॅपमध्ये प्रथिनांचे ग्रॅम परफेक्ट दिसत असले तरी—आहाराच्या टप्प्यातील थकवा स्पष्ट करू शकते.
कोणते निकाल तुम्ही आधी आणि नंतर तुलना करायला हवेत?
एक उपयुक्त आहारापूर्वी आणि आहारानंतर रक्त तपासणी जास्त-प्रथिन आहारात बेसलाइनवर आणि पुन्हा 4-12 आठवड्यांनंतर त्याच मुख्य मार्कर्सची तुलना केली जाते. मला आवडणारा किमान संच म्हणजे CMP, BUN, क्रिएटिनिन, eGFR, इलेक्ट्रोलाइट्स, यकृत एन्झाईम्स, उपाशी लिपिड्स, HbA1c किंवा ग्लुकोज, यूरिक अॅसिड आणि मूत्र ACR.

चार आठवडे BUN, इलेक्ट्रोलाइट्स आणि काही ट्रायग्लिसराइड्समधील बदल पाहण्यासाठी पुरेसे असतात. HbA1c, LDL कोलेस्टेरॉल आणि शरीररचनेशी संबंधित बदलांसाठी बारा आठवडे अधिक चांगले असतात, कारण HbA1c साधारण 8-12 आठवड्यांच्या ग्लुकोज संपर्काचे प्रतिबिंब देते.
परिस्थिती कंटाळवाणी ठेवा: शक्य असल्यास तेच प्रयोगशाळा, तेच उपाशीपणाचे स्थिती, वर्कआउटची वेळ साधारण सारखी, मागील रात्री अत्यंत जेवण नाही, आणि सामान्य द्रव सेवन. आमचे उपाशी विरुद्ध नॉन-फास्टिंग मार्गदर्शक वेळापत्रकानुसार कोणते निकाल सर्वाधिक संवेदनशील आहेत ते दाखवते.
महिलांसाठी रक्त बायोमार्कर ट्रेंड्स, दिशेचा अर्थ अनेकदा ध्वजापेक्षा जास्त महत्त्वाचा असतो. eGFR 101 ते 99 असताना BUN 18 ते 25 mg/dL हे eGFR 72 ते 55 असताना BUN 18 ते 25 mg/dL आणि नवीन ACR 120 mg/g यासारखे नाही.
वैद्यकीय सल्ल्याशिवाय कोणाला उच्च प्रथिने सुरू करू नयेत?
ज्यांना आधीच CKD माहीत आहे, सतत अल्ब्युमिनुरिया आहे, किडनी स्टोन्स आहेत, प्रगत यकृत रोग आहे, गर्भधारणेतील गुंतागुंत आहे, खाण्याचे विकार आहेत किंवा गुंतागुंतीची मधुमेहाची औषधे घेत आहेत त्यांनी वैद्यकीय सल्ल्याशिवाय जास्त-प्रथिन योजना सुरू करू नये. किडनी कार्य, शरीराचा आकार आणि क्लिनिकल उद्दिष्टांशी जुळवून प्रथिनांचे लक्ष्य ठरवणे सर्वात सुरक्षित असते.

अनेक निरोगी प्रौढांसाठी 1.2-1.6 g/kg/दिवस हे वजन कमी करणे आणि प्रतिकार प्रशिक्षणासाठी वापरले जाणारे सामान्य जास्त-प्रथिन श्रेणी आहे. 2.0 g/kg/दिवसापेक्षा जास्त अतिशय सेवन आपोआप धोकादायक नसते, पण पाणी/हायड्रेशन, किडनीची राखीव क्षमता किंवा अन्नाची गुणवत्ता खराब असेल तर ते कमी सहनशील ठरते.
Devries इत्यादींनी 2018 च्या Journal of Nutrition मधील प्रणालीबद्ध पुनरावलोकनात आढळले की नियंत्रित चाचण्यांमध्ये अभ्यासलेल्या निरोगी प्रौढांमध्ये जास्त-प्रथिन आहारामुळे किडनी कार्यात अर्थपूर्ण घट झाली नाही; पण हे निष्कर्ष CKD असलेल्या लोकांवर सहजपणे लागू करू नयेत. आमचे किडनी रोग आहार मार्गदर्शक CKD (दीर्घकालीन मूत्रपिंड रोग) जोखीम गणनेत कसा बदल घडवतो हे स्पष्ट करते.
यकृताच्या आजारात, प्रथिनांचे प्रमाण सर्वसाधारणपणे मर्यादित ठेवण्याचा जुना सल्ला आता थोडा सौम्य झाला आहे; पण प्रगत सिरोसिस हा वेगळा वैद्यकीय संदर्भ आहे. गोंधळ, पोटात पाणी साचणे (अॅसाइटिस), कमी अल्ब्युमिन किंवा जास्त INR असलेल्या लोकांना इंटरनेटवरील मॅक्रो लक्ष्यांपेक्षा डॉक्टरांच्या मार्गदर्शनाखाली पोषणाची गरज असते.
Kantesti वेळेनुसार रक्त बायोमार्कर ट्रेंड्स कसे वाचते
Kantesti AI interprets वेळेनुसार रक्त तपासणीतील बदल सध्याचा निकाल आधीच्या मूल्यांशी, एककांशी, संदर्भ श्रेणींशी, वय, लिंग, औषधे आणि संबंधित निर्देशकांशी तुलना करून. अनेक सामान्य प्रयोगशाळा चाचण्यांमध्ये सामान्य जैविक बदल 5-20% इतका असू शकतो, म्हणून एकाच लाल ध्वजापेक्षा ट्रेंड लाईन अनेकदा अधिक सुरक्षित असते.

आमचा AI रक्त तपासणी विश्लेषक BUN ला स्वतंत्र मूत्रपिंड निदान म्हणून घेत नाही. तो क्रिएटिनिन, eGFR, सिस्टॅटिन C, ACR, सोडियम, अल्ब्युमिन आणि हेमॅटोक्रिट हे निर्जलीकरण, गाळणी (फिल्ट्रेशन) बदल किंवा अपेक्षित युरिया निर्मितीला पाठिंबा देतात का हे तपासतो.
इथे रक्त तपासणी तुलना क्लिनिकली उपयुक्त ठरते. निकाल प्रयोगशाळेच्या श्रेणीत असला तरी तुमच्यासाठी तो असामान्य असू शकतो, जर तो तुमच्या स्थिर बेसलाइनच्या दुप्पट झाला असेल; आणि अनेक वर्षांच्या वैयक्तिक इतिहासाशी जुळत असेल तर चिन्हांकित (फ्लॅग केलेला) निकाल निरुपद्रवीही असू शकतो.
Kantesti ची क्लिनिकल वर्कफ्लो आमच्या वैद्यकीय प्रमाणीकरण मानके आणि चालू असलेल्या वैधता (व्हॅलिडेशन) कामाच्या संदर्भात पुनरावलोकन केली जाते, ज्यात अनामिक प्रकरणांचा लोकसंख्या-स्तरीय बेंचमार्कही समाविष्ट आहे. तांत्रिक प्रीप्रिंट आमच्या AI engine बेंचमार्क, द्वारे उपलब्ध आहे, ज्यात रुब्रिक-आधारित चाचणी आणि हायपरडायग्नोसिस ट्रॅप प्रकरणांचे वर्णन आहे.
कोणते मूत्रपिंड किंवा यकृत निकाल अधिक जलद फॉलो-अपची गरज असते?
BUN जास्त असेल आणि त्यास क्रिएटिनिन वाढत असेल, eGFR कमी होत असेल, पोटॅशियम जास्त असेल, नवीन मूत्र अल्ब्युमिन दिसत असेल, कावीळ (जॉन्डिस) असेल, यकृत एन्झाईम्स खूप जास्त असतील किंवा गोंधळ, सूज किंवा मूत्राचे प्रमाण कमी होणे यांसारखी लक्षणे असतील, तर त्वरित फॉलो-अप आवश्यक आहे. धोकादायक पॅटर्नसाठी प्रथिनांचे सेवन हे कारण म्हणून वापरू नये.

6.0 mmol/L पेक्षा जास्त पोटॅशियम, क्रिएटिनिन झपाट्याने वाढणे, eGFR 30 mL/min/1.73 m² पेक्षा खाली जाणे, किंवा CO2 18 mmol/L पेक्षा कमी असणे ही लक्षणांवर आणि संपूर्ण पॅनेलवर अवलंबून तातडीची बाब ठरू शकते. त्या निकालांची पुन्हा तपासणी करण्यासाठी आठवडे थांबू नका.
यकृतासाठी, ALT किंवा AST 200 IU/L पेक्षा जास्त, पिवळ्या डोळ्यांसह बिलिरुबिन 2.0 mg/dL पेक्षा जास्त, किंवा ALP आणि GGT एकत्र वाढत असतील तर त्वरित पुनरावलोकन योग्य ठरते. आमचे क्रिटिकल व्हॅल्यू गाईड प्रयोगशाळेतील असामान्यता “काळजीपूर्वक निरीक्षण” अवस्थेतून “त्याच दिवशी उपचार” अवस्थेत कधी जाते हे स्पष्ट करते.
थॉमस क्लाइन, MD म्हणून मी रुग्णांना तेच सांगतो जे मी कुटुंबालाही सांगतो: एक विचित्र संख्या संदर्भासाठी थांबू शकते, पण विचित्र संख्यांचा समूह लक्ष देण्यास पात्र ठरतो. तुम्हाला बेशुद्ध वाटत असेल, गोंधळ होत असेल, खूपच अशक्त वाटत असेल, श्वास घेण्यास त्रास होत असेल किंवा द्रवपदार्थ खाली ठेवता येत नसतील, तर आहार हा आता मुख्य मुद्दा राहिलेला नाही.
Kantesti संशोधन नोंदी आणि तुमची पुढील रक्त तपासणी
व्यावहारिक चेकलिस्ट सोपी आहे: बेसलाइन प्रयोगशाळा चाचण्या घ्या, आहाराच्या अटी सातत्याने ठेवा, 4-12 आठवड्यांनी महत्त्वाचे निर्देशक पुन्हा तपासा, आणि वेगळ्या लाल ध्वजांपेक्षा पॅटर्नची तुलना करा. तुमच्याकडे आधीच निकाल असतील तर ते मोफत एआय रक्त चाचणी विश्लेषण वापरून पहा वर अपलोड करा आणि निकाल सतत बदलत असतील, गंभीर असतील किंवा लक्षणांसह असतील तेव्हा तुमच्या डॉक्टरांसोबत त्या व्याख्येचे पुनरावलोकन करा.
Kantesti AI सुमारे 60 सेकंदांत PDF किंवा फोटो स्वरूपातील प्रयोगशाळा अहवाल वाचू शकते—15,000 पेक्षा जास्त बायोमार्कर्सवर—आणि मग निर्जलीकरण, मूत्रपिंड गाळणीतील बदल, यकृत एन्झाईमचा स्रोत किंवा पोषण-संबंधित बदल यांना जुळणारे पॅटर्न फ्लॅग करते. आमचे वैद्यकीय सल्लागार मंडळ क्लिनिकल मानकांचे पुनरावलोकन करते, त्यामुळे आउटपुट व्यावहारिक राहते, घाबरवणारे (अलार्मिस्ट) नाही.
स्वच्छ री-चेकसाठी, 24-48 तास अतिशय कडक व्यायाम टाळा, द्रवपदार्थांचे सेवन सामान्य ठेवा, आणि एकाच वेळी पाच सप्लिमेंट्स बदलू नका. तुम्ही कुटुंबातील सदस्यांचा मागोवा घेत असाल तर आमचे फॅमिली रेकॉर्ड्स अॅप तुमची वैयक्तिक बेसलाइन आणि तुमच्या जोडीदाराची किंवा पालकांची खूप वेगळी बेसलाइन वेगळी करण्यात मदत करते.
Kantesti LTD. (2026). C3 C4 कॉम्प्लिमेंट रक्त तपासणी आणि ANA टायटर मार्गदर्शक. Zenodo. https://doi.org/10.5281/zenodo.18353989. ResearchGate: https://www.researchgate.net/search/publication?q=C3C4ComplementBloodTestANATiterGuide. Academia.edu: https://www.academia.edu/search?q=C3C4ComplementBloodTestANATiterGuide.
Kantesti LTD. (2026). निपाह व्हायरस रक्त तपासणी: प्रारंभिक शोध आणि निदान मार्गदर्शक 2026. Zenodo. https://doi.org/10.5281/zenodo.18487418. ResearchGate: https://www.researchgate.net/search/publication?q=NipahVirusBloodTestEarlyDetectionDiagnosisGuide2026. Academia.edu: https://www.academia.edu/search?q=NipahVirusBloodTestEarlyDetectionDiagnosisGuide2026.
सतत विचारले जाणारे प्रश्न
उच्च प्रथिनांचा आहार BUN वाढवू शकतो का?
होय, उच्च-प्रथिन आहारामुळे BUN वाढू शकतो कारण यकृत प्रथिनांतील नायट्रोजनचे युरियामध्ये रूपांतर करते आणि मूत्रपिंड ते बाहेर टाकतात. प्रौढांमध्ये BUN साधारणतः 7-20 mg/dL असते, आणि क्रिएटिनिन, eGFR व मूत्रातील अल्ब्युमिन स्थिर राहिल्यास 21-30 mg/dL पर्यंतची सौम्य वाढ आहाराशी संबंधित असू शकते. BUN 30 mg/dL पेक्षा जास्त असल्यास, लक्षणे, निर्जलीकरण, काळी शौच (ब्लॅक स्टूल्स) किंवा क्रिएटिनिन वाढत असल्यास वैद्यकीय सल्ला घ्यावा.
उच्च प्रथिने निरोगी मूत्रपिंडांना नुकसान पोहोचवतात का?
निरोगी प्रौढांमध्ये, नियंत्रित अभ्यासांमध्ये सामान्य अभ्यासकालावधीत जास्त प्रथिनांच्या आहारामुळे मूत्रपिंडाच्या कार्यात लक्षणीय घट झाल्याचे दिसून आलेले नाही; परंतु याचा अर्थ प्रत्येक व्यक्तीच्या प्रत्येक सेवन पातळीवर ती सुरक्षितच आहे असे सिद्ध होत नाही. Devries इत्यादींच्या 2018 च्या *Journal of Nutrition* मधील प्रणालीबद्ध पुनरावलोकनात जास्त प्रथिनांच्या आहारावर असलेल्या निरोगी प्रौढांमध्ये मूत्रपिंडाला मोठा धोका दर्शवणारा कोणताही ठळक संकेत आढळला नाही. CKD, अल्ब्युमिनुरिया, मूत्रपिंडातील खडे किंवा मधुमेहाशी संबंधित मूत्रपिंडाचा धोका असलेल्या व्यक्तींनी प्रथिने वाढवण्यापूर्वी वैयक्तिकृत वैद्यकीय सल्ला घ्यावा.
उच्च प्रथिन आहार सुरू करण्यापूर्वी मला कोणत्या रक्त तपासण्या तपासाव्या?
उच्च-प्रथिन आहार सुरू करण्यापूर्वी, उपयुक्त बेसलाइन पॅनेलमध्ये BUN किंवा युरिया, क्रिएटिनिन, eGFR, इलेक्ट्रोलाइट्स, CO2, ALT, AST, ALP, GGT, बिलीरुबिन, अल्ब्युमिन, उपवासातील लिपिड्स, ग्लुकोज किंवा HbA1c, यूरिक अॅसिड आणि मूत्रातील अल्ब्युमिन-टू-क्रिएटिनिन गुणोत्तर (ACR) यांचा समावेश असतो. मूत्र ACR साधारणतः 30 mg/g पेक्षा कमी असावा, आणि eGFR चे अर्थ वय आणि बेसलाइन इतिहास लक्षात घेऊन लावले पाहिजेत. 4-12 आठवड्यांनंतर तेच मार्कर्स पुन्हा तपासल्यास आधी-नंतरची तुलना अधिक स्पष्ट होते.
उच्च प्रथिने यकृत एन्झाइम्स वाढवू शकतात का?
उच्च प्रथिने स्वतःहून सहसा ALT, AST, GGT किंवा बिलीरुबिन वाढवत नाहीत. आहारात बदल केल्यानंतर यकृत एन्झाइम वाढले तर सामान्य कारणांमध्ये फॅटी लिव्हर, झपाट्याने वजन कमी होणे, मद्यपान, सप्लिमेंट्स, औषधे किंवा कडक प्रशिक्षणामुळे स्नायूंना झालेली इजा यांचा समावेश होतो. 40-50 IU/L पेक्षा सतत जास्त ALT, तीव्र व्यायामानंतर ALT पेक्षा जास्त AST, किंवा पुरुषांमध्ये 60 IU/L पेक्षा जास्त GGT यासाठी अनेकदा नमुन्यावर आधारित (pattern-based) पुनरावलोकन आवश्यक असते.
उच्च प्रोटीन घेतल्यानंतर क्रिएटिनिन वाढलेले असणे नेहमीच मूत्रपिंडाचा आजार दर्शवते का?
नाही, उच्च-प्रथिनांच्या टप्प्यानंतर क्रिएटिनिन वाढलेले असणे नेहमीच मूत्रपिंडाचा आजार दर्शवत नाही, कारण क्रिएटिनिनवर स्नायूंचे प्रमाण, अलीकडील मांस सेवन, क्रिएटिन सप्लिमेंट्स आणि कष्टसाध्य व्यायाम यांचा प्रभाव पडतो. चिंताजनक नमुना म्हणजे eGFR कमी होत असताना क्रिएटिनिन वाढत जाणे, पोटॅशियम जास्त असणे, मूत्रातील अल्ब्युमिन असामान्य असणे किंवा लक्षणे दिसणे. क्रिएटिनिन दिशाभूल करणारे वाटत असल्यास, विशेषतः स्नायुमय व्यक्तींमध्ये किंवा क्रिएटिन वापरणाऱ्यांमध्ये, सिस्टॅटिन C मदत करू शकते.
प्रथिनांचे सेवन बदलल्यानंतर प्रयोगशाळेतील चाचण्या पुन्हा करण्यासाठी किती वेळ थांबावा?
BUN, इलेक्ट्रोलाइट्स, क्रिएटिनिन आणि यकृत एन्झाईम्ससाठी, 4-6 आठवड्यांनंतर पुन्हा चाचण्या घेणे अनेकदा सुरुवातीच्या आहाराशी संबंधित बदल दिसण्यासाठी पुरेसे असते. HbA1c आणि काही लिपिड बदलांसाठी मात्र 8-12 आठवडे अधिक अर्थपूर्ण असतात, कारण HbA1c हे सुमारे 2-3 महिन्यांच्या ग्लुकोज संपर्काचे प्रतिबिंब देते. उपवास स्थिती, पाणी पिणे (हायड्रेशन), व्यायामाची वेळ आणि प्रयोगशाळा शक्य तितकी सातत्यपूर्ण ठेवा.
उच्च प्रथिन आहाराच्या रक्त तपासणीमध्ये सर्वात मोठा लाल ध्वज कोणता आहे?
सर्वात मोठा लाल झेंडा म्हणजे एकच किंचित जास्त BUN चा निकाल नसून, वाढता क्रिएटिनिन, 60 mL/min/1.73 m² पेक्षा कमी eGFR, 5.5 mmol/L पेक्षा जास्त पोटॅशियम, 30 mg/g पेक्षा जास्त मूत्र ACR किंवा वरच्या संदर्भ मर्यादेपेक्षा 3 पटांपेक्षा जास्त यकृत एन्झाईम्स अशा अनेक असामान्य गोष्टींचा समूह असणे. कमी मूत्रनिर्मिती, सूज, गोंधळ, पिवळेपणा किंवा तीव्र अशक्तपणा यांसारखी लक्षणे परिस्थिती अधिक तातडीची करतात. अशा वेळी अंदाज लावणे थांबवा आणि वैद्यकीय तपासणी करून घ्या.
आजच AI-संचालित रक्त तपासणी विश्लेषण मिळवा
जगभरातील 2 दशलक्षांहून अधिक वापरकर्त्यांमध्ये सामील व्हा, जे तात्काळ आणि अचूक प्रयोगशाळा चाचणी विश्लेषणासाठी Kantesti वर विश्वास ठेवतात. तुमचे रक्त तपासणी अहवाल अपलोड करा आणि काही सेकंदांत 15,000+ बायोमार्कर्सचे सर्वसमावेशक अर्थ लावणे मिळवा.
📚 संदर्भित संशोधन प्रकाशने
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). C3 C4 Complement Blood Test & ANA Titer Guide. Zenodo.. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). निपाह व्हायरस रक्त तपासणी: लवकर ओळख आणि निदान मार्गदर्शक 2026. Zenodo.. Kantesti AI Medical Research.
📖 बाह्य वैद्यकीय संदर्भ
KDIGO कार्यसमूह (2024). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International.
📖 पुढे वाचा
वैद्यकीय पथकाकडून तज्ज्ञांनी पडताळलेले आणखी वैद्यकीय मार्गदर्शक शोधा: कांटेस्टी वैद्यकीय पथकाकडून:

कमी ग्लायसेमिक अन्नपदार्थ: A1c, उपाशीपोटी ग्लुकोज आणि इतर चाचण्या
प्रीडायबिटीज आहार: प्रयोगशाळा अहवाल समजून घ्या (2026 अद्यतन) — रुग्णांसाठी सोयीस्कर मार्गदर्शक; डॉक्टरांच्या नेतृत्वाखालील मार्गदर्शक, ज्यामध्ये ग्लायसेमिक इंडेक्स असलेले अन्न निवडताना प्रत्यक्षात फरक पडतो असे अन्न निवडण्याबद्दल….
लेख वाचा →
झिंक जास्त असलेले पदार्थ आणि कमी झिंक दर्शवणाऱ्या रक्त तपासणीतील संकेत
पोषण चाचण्या: प्रयोगशाळा अहवाल समजून घ्या (2026 अद्यतन) — रुग्णांसाठी सोयीस्कर; झिंकची स्थिती क्वचितच स्वतःला एका परिपूर्ण प्रयोगशाळा निकालाने जाहीर करते. ….
लेख वाचा →
कोलेस्टेरॉल कमी करणारे पदार्थ: 2026 मध्ये पुन्हा तपासण्यासाठी लॅब चाचण्या
कोलेस्टेरॉल प्रयोगशाळा अहवाल समजून घ्या 2026 अद्यतन: रुग्णांसाठी अनुकूल आहार कोलेस्टेरॉल चाचण्यांवर परिणाम करू शकतो, पण प्रत्येक निर्देशक बदलत नाही...
लेख वाचा →
पचन एन्झाइम्स सप्लिमेंट: तपासण्यासाठी प्रयोगशाळेतील संकेत
पचन आरोग्य प्रयोगशाळा अर्थ लावणे 2026 अद्यतन: रुग्णांसाठी सोपे एन्झाइम्स हे फुगण्यावर (ब्लोटिंग) सर्वसमावेशक उपाय नाहीत. उपयुक्त प्रश्न असा आहे...
लेख वाचा →
स्नायू, मेंदू आणि प्रयोगशाळा चाचण्यांसाठी क्रिएटिन सप्लिमेंटचे फायदे
क्रीडा पोषण मूत्रपिंड प्रयोगशाळा अहवाल समजून घ्या: 2026 अद्यतन—रुग्णांसाठी सोपे मार्गदर्शन. रुग्णांसाठी अनुकूल क्रिएटिन हे क्रीडा पोषणातील सर्वाधिक अभ्यासलेले सप्लिमेंट्सपैकी एक आहे,...
लेख वाचा →
उच्च रक्तदाबासाठी सप्लिमेंट्स: प्रयोगशाळा तपासणी मार्गदर्शक
रक्तदाब प्रयोगशाळा अहवाल समजून घ्या 2026 अद्यतन: रुग्णांसाठी सोप्या भाषेत काही पूरक आहार रक्तदाब थोड्याफार कमी करू शकतात. अधिक सुरक्षित प्रश्न असा आहे...
लेख वाचा →आमची सर्व आरोग्य मार्गदर्शिका आणि AI-आधारित रक्त तपासणी विश्लेषण साधने येथे काँटेस्टी.नेट
⚕️ वैद्यकीय अस्वीकरण
हा लेख केवळ शैक्षणिक उद्देशांसाठी आहे आणि वैद्यकीय सल्ला ठरत नाही. निदान आणि उपचार निर्णयांसाठी नेहमी पात्र आरोग्यसेवा प्रदात्याशी सल्लामसलत करा.
E-E-A-T विश्वास संकेत
अनुभव
प्रयोगशाळेतील अहवाल समजून घेण्याच्या कार्यप्रवाहांचे डॉक्टरांच्या नेतृत्वाखालील क्लिनिकल पुनरावलोकन.
कौशल्य
बायोमार्कर्स क्लिनिकल संदर्भात कसे वागतात यावर प्रयोगशाळा वैद्यकाचा भर.
अधिकृतता
डॉ. थॉमस क्लाइन यांनी लिहिलेले, आणि डॉ. सारा मिशेल व प्रा. डॉ. हान्स वेबर यांनी पुनरावलोकन केलेले.
विश्वासार्हता
पुराव्यावर आधारित अर्थ लावणे, घाबरवणाऱ्या सूचना कमी करण्यासाठी स्पष्ट पुढील मार्गांसह.