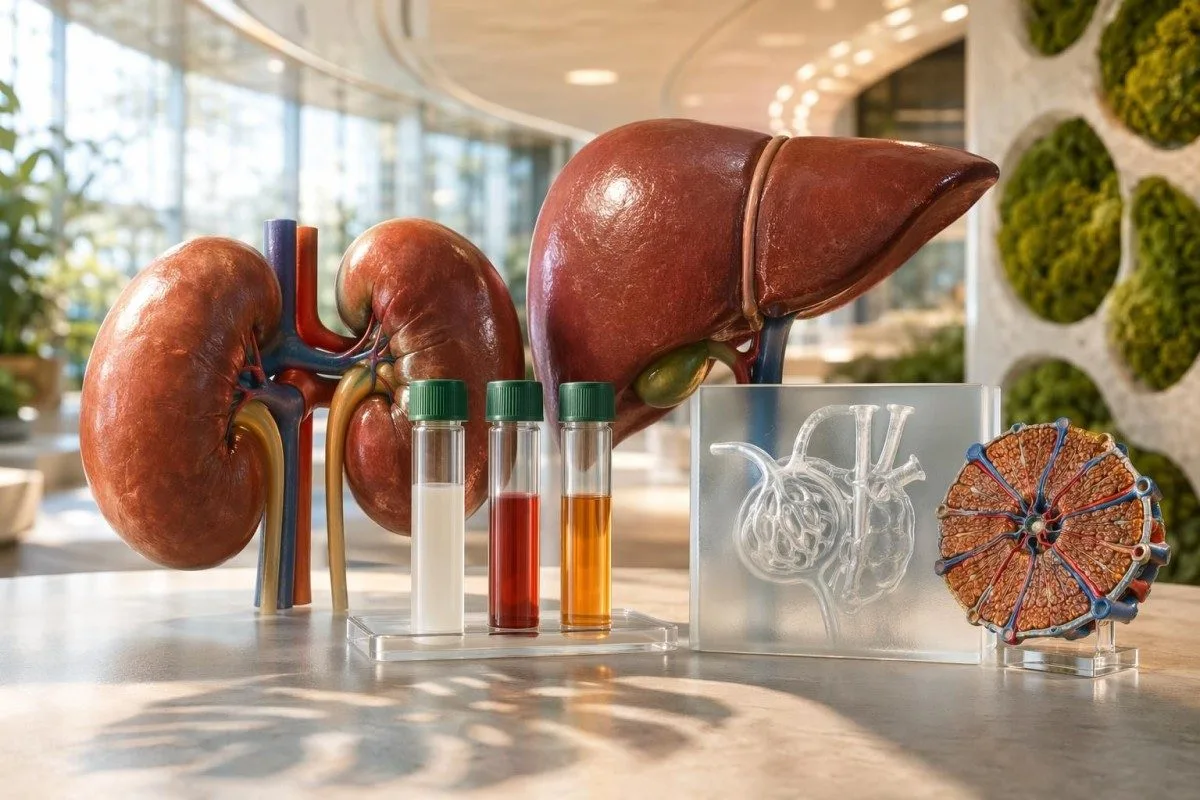
ໂປຣຕີນທີ່ສູງຂຶ້ນອາດເຮັດໃຫ້ບາງຜົນການກວດເບິ່ງແຕກຕ່າງໄປ ໂດຍບໍ່ໝາຍວ່າມີການເສຍຫາຍຂອງອະໄວຍະວະ. ກົນລະອຸບາຍຄືການປຽບທຽບ urea, creatinine, eGFR, ເອນໄຊຕັບ, urine albumin ແລະຄ່າພື້ນຖານຂອງທ່ານເອງໄປພ້ອມກັນ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- BUN ຫຼື urea ມັກຈະສູງຂຶ້ນຫຼັງການກິນໂປຣຕີນສູງ; BUN 21-30 mg/dL ອາດເປັນຜົນຈາກອາຫານ ຫຼື ການຂາດນ້ຳ (dehydration) ຖ້າ creatinine ແລະ eGFR ຍັງຄົງທີ່.
- Creatinine ມັນອ່ອນໄຫວຕໍ່ອາຫານໜ້ອຍກວ່າ BUN, ແຕ່ມວນກ້າມ, ການຝຶກແບບໜັກ ແລະ ອາຫານເສີມ creatine ສາມາດເຮັດໃຫ້ມັນສູງຂຶ້ນໄດ້ ໂດຍບໍ່ແມ່ນການເສຍຫາຍຂອງໝາກໄຂ່ຫຼັງແທ້ຈິງ.
- eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ໃນໄລຍະ 3 ເດືອນ ຊີ້ບອກໂລກຫມາກໄຂ່ຫຼັງຊຳເຮື້ອ (chronic kidney disease), ໂດຍສະເພາະເມື່ອ urine albumin ກໍສູງດ້ວຍ.
- ອັດຕາສ່ວນອັລບູມິນໃນຍ່ຽວຕໍ່ creatinine ຄວນຕ່ຳກວ່າ 30 mg/g; ຜົນທີ່ຍັງສູງ 30 mg/g ຫຼືສູງກວ່າຢ່າງຕໍ່ເນື່ອງ ຕ້ອງການຕິດຕາມທາງການແພດ.
- ALT ແລະ AST ບໍ່ຄວນສູງຂຶ້ນພຽງແຕ່ຍ້ອນການກິນໂປຣຕີນເພີ່ມ; ALT ທີ່ສູງຕໍ່ເນື່ອງເກີນ 40-50 IU/L ຄວນໄດ້ຮັບການກວດຕັບ ແລະທົບທວນຢາ.
- ອັນລະບັ້ມ ມັກຈະຢູ່ລະຫວ່າງ 3.5-5.0 g/dL; ການກິນໂປຣຕີນສູງບໍ່ຄ່ອຍເຮັດໃຫ້ albumin ສູງ ຍົກເວັ້ນມີການຂາດນ້ຳ.
- ອາຊິດຢູຣິກ ອາດຈະສູງຂຶ້ນກັບອາຫານຈາກອະໄວຍະວະພາຍໃນ, ຊີ້ນແດງ, ຂາດນ້ຳ, ຫຼື ການຫຼຸດນ້ຳໜັກໄວ; ຄວາມສ່ຽງຂອງໂຣກກັດກອງ (gout) ຈະເພີ່ມຂຶ້ນເມື່ອອາຊິດຢູຣິກໃກ້ກັບ 6.8 mg/dL.
- ການກວດເລືອດກ່ອນແລະຫຼັງ ການປຽບທຽບຈະມີປະໂຫຍດຫຼາຍສຸດເມື່ອຮອບເວລາ, ການດື່ມນ້ຳ (hydration), ສະຖານະການຖືກອົດອາຫານ (fasting), ພາລະການຝຶກ (training load) ແລະໜ່ວຍວັດແທກຂອງຫ້ອງທົດລອງ (lab units) ຖືກຮັກສາໃຫ້ຄົງທີ່.
ປົກກະຕິແລ້ວອັນໃດຈະປ່ຽນແປງໃນການກວດຫຼັງຈາກເລີ່ມກິນໂປຣຕີນສູງ?
A ການກວດເລືອດສຳລັບອາຫານທີ່ມີໂປຣຕີນສູງ ມັກຈະສະແດງວ່າ BUN ຫຼື urea ສູງຂຶ້ນ, ບາງຄັ້ງອາດຈະເຫັນອັດຕາສ່ວນ BUN-to-creatinine ສູງຂຶ້ນ, ແລະ ບາງເທື່ອອາດມີການປ່ຽນແປງເລັກນ້ອຍຂອງອາຊິດຢູຣິກ, ໄຂມັນ (lipids) ຫຼື ເອນໄຊຂອງຕັບ ຂຶ້ນກັບການເລືອກອາຫານ. ຖ້າ creatinine, eGFR ແລະ urine albumin ຍັງຄົງທີ່, ການສູງຂຶ້ນຂອງ urea ແບບເລັກນ້ອຍມັກຈະຄາດຫວັງໄດ້ຫຼາຍກວ່າການເປັນຄວາມເສຍຫາຍຂອງໄຕ. ທ່ານສາມາດອັບໂຫຼດຜົນໄດ້ທີ່ ການກວດເລືອດສຳລັບອາຫານທີ່ມີໂປຣຕີນສູງ ການວິເຄາະເລືອດດ້ວຍ AI ຜ່ານ Kantesti, ແຕ່ຄວນໃຫ້ແພດຜູ້ຊ່ຽວຊານກວດທົບຄວາມຜິດປົກກະຕິທີ່ຍັງຄົງຢູ່ ຫຼື ມີອາການ.

ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະໃນການທົບທວນລາຍງານທີ່ອັບໂຫຼດ 2M+, ຮູບແບບແບບຄລາສສິກແມ່ນເບື່ອແຕ່ມີປະໂຫຍດ: BUN ຂຍັບກ່ອນ, creatinine ມັກຈະບໍ່ຄ່ອຍຂຍັບ, ແລະເລື່ອງຈະປ່ຽນໄປກໍເມື່ອ urine albumin ຫຼື eGFR ແຍ່ລົງ. BUN ດຽວ 24 mg/dL ຫຼັງຈາກອາທິດທີ່ກິນຊີ້ນສະເຕັກເປັນຫຼັກ ບໍ່ແມ່ນບັນຫາທາງຄລິນິກດຽວກັນກັບ BUN 24 mg/dL ພ້ອມກັບ eGFR 52 mL/min/1.73 m² ແລະ urine albumin ທີ່ກຳລັງເພີ່ມຂຶ້ນ.
ຈຳນວນທີ່ຂ້ອຍຖາມກ່ອນບໍ່ແມ່ນຜົນລ່າສຸດ. ມັນແມ່ນອັນເກົ່າ. A ຄ່າພື້ນຖານສ່ວນຕົວ ຈາກ 3-12 ເດືອນກ່ອນການປ່ຽນອາຫານ ມັກຈະອະທິບາຍໄດ້ຫຼາຍກວ່າປ້າຍເຕືອນຂອງຫ້ອງທົດລອງເອງ.
ການກິນໂປຣຕີນຍັງປ່ຽນສະພາບກ່ອນການກວດ: ຄົນທີ່ຍົກນ້ຳໜັກຈະຍົກໜັກກວ່າ, ດື່ມນ້ຳໜ້ອຍກວ່າທີ່ຄິດ, ເສຍນ້ຳ glycogen, ແລະ ບາງເທື່ອກໍເພີ່ມ creatine. ລາຍລະອຽດເຫຼົ່ານີ້ສາມາດປ່ຽນ BUN, creatinine, sodium, hematocrit ແລະ ອາຊິດຢູຣິກ ໂດຍບໍ່ມີຂະບວນການເກີດໂລກໃໝ່.
BUN ຫຼື urea ສາມາດສູງໄດ້ເທົ່າໃດຈາກໂປຣຕີນຢ່າງດຽວ?
ບຸນ ມັກຈະສູງຂຶ້ນກັບການກິນໂປຣຕີນສູງ ເພາະຕັບປ່ຽນໂປຣຕີນ nitrogen ເປັນ urea ທີ່ຕໍ່ມາໄຕຈະຂັບອອກ. ໃນຜູ້ໃຫຍ່, BUN ມັກຖືກລາຍງານເປັນ 7-20 mg/dL ໃນສະຫະລັດ, ໃນຂະນະທີ່ urea ມັກຖືກລາຍງານປະມານ 2.5-7.8 mmol/L ໃນອັງກິດ ແລະ ເອີຣົບ.

ການສູງຂຶ້ນຂອງ BUN ແບບເລັກນ້ອຍເຖິງ 21-30 mg/dL ສາມາດເຂົ້າກັບການກິນໂປຣຕີນສູງ, ໂດຍສະເພາະຖ້າອັດຕາສ່ວນ BUN-to-creatinine ສູງຂຶ້ນເກີນ 20:1 ແລະ creatinine ບໍ່ປ່ຽນ. ຂ້ອຍຈະກັງວົນຫຼາຍເມື່ອ BUN ສູງຂຶ້ນພ້ອມກັບການອາເຈັບອາຈຽນ (vomiting), ອາຈົມດຳ (black stools), ຄວາມດັນເລືອດຕ່ຳ, ຄວາມສັບສົນ (confusion) ຫຼື eGFR ທີ່ກຳລັງຫຼຸດລົງ.
ອັດຕາສ່ວນມີຄວາມສຳຄັນ ເພາະ urea ຈະຖືກດູດກັບຄືນເມື່ອຮ່າງກາຍກຳລັງປະຢັດນ້ຳ. ຄູ່ມື ຄວາມໝາຍຂອງ BUN ອະທິບາຍວ່າ ຂາດນ້ຳ ແລະ ໂປຣຕີນ ສາມາດເບິ່ງຄ້າຍກັນໄດ້ ຈົນກວ່າທ່ານຈະກວດ creatinine, sodium, ຄວາມເຂັ້ມຂອງ urine ແລະ ອາການ ພ້ອມກັນ.
ເຄັດລັບທີ່ໃຊ້ໄດ້ງ່າຍ: ກວດຊ້ຳຫຼັງ 48-72 ຊົ່ວໂມງຂອງການດື່ມນ້ຳປົກກະຕິ ແລະ ບໍ່ມີອາຫານມື້ກ່ອນການກວດທີ່ມີໂປຣຕີນຂະໜາດໃຫຍ່ເປັນພິເສດ. ຖ້າ BUN ຫຼຸດຈາກ 31 ເປັນ 21 mg/dL ໂດຍທີ່ creatinine ຄົງທີ່, ຄຳຕອບອາດຈະເປັນພຽງສະຫຼຸບກາຍວິທະຍາ (physiology) ບໍ່ແມ່ນໄຕລົ້ມເຫຼວ (kidney failure).
ເມື່ອ creatinine ແລະ eGFR ແຍກກັນ: ຈັດແຍກອາຫານອອກຈາກຄວາມເຄັ່ງຕຶງຂອງໝາກໄຂ່ຫຼັງ
Creatinine ແລະ eGFR ຊ່ວຍແຍກການຜະລິດ urea ທີ່ຄາດຫວັງອອກຈາກການກັ່ນຕອງໝາກໄຂ່ຫຼັງທີ່ບົກຜ່ອງ. creatinine ທີ່ຄົງທີ່ແຕ່ BUN ສູງມັກຈະຊີ້ໄປທາງທີ່ບໍ່ແມ່ນ acute kidney injury, ໃນຂະນະທີ່ creatinine ທີ່ສູງຂຶ້ນ ຫຼື eGFR ທີ່ຫຼຸດລົງຈະປ່ຽນການຕີຄວາມໄດ້ໄວ.

Creatinine ຖືກຜະລິດຈາກກ້າມເນື້ອ creatine, ດັ່ງນັ້ນມັນບໍ່ແມ່ນຕົວຊີ້ວັດພິດຂອງໝາກໄຂ່ຫຼັງແບບບໍລິສຸດ. ຄົນອາຍຸ 32 ປີ ທີ່ມີກ້າມເນື້ອຫຼາຍ ແລະກິນ creatine 5 g/ມື້ ອາດຈະມີ creatinine 1.25 mg/dL ໂດຍທີ່ cystatin C ປົກກະຕິ ແລະ albumin ໃນປັດສະວະປົກກະຕິ; ແຕ່ຜູ້ໃຫຍ່ອາຍຸຫຼາຍທີ່ນ້ອຍກວ່າ ດ້ວຍ creatinine ຄ່າດຽວກັນ ອາດຈະມີການກັ່ນຕອງຫຼຸດລົງ.
ຄູ່ມື CKD ປີ 2024 ຂອງ KDIGO ເນັ້ນໃຫ້ຢືນຢັນພະຍາດໝາກໄຂ່ຫຼັງຊຳເຮື້ອ (CKD) ໂດຍໃຊ້ທັງ eGFR ແລະ albuminuria ເປັນໝວດໝູ່ ແທນທີ່ຈະໃຊ້ຜົນ creatinine ຢ່າງດຽວໂດດລຳພັງ (KDIGO, 2024). ເມື່ອ creatinine ເໝືອນບໍ່ສອດກັບຄົນ, ການ ກວດຊ້ຳ eGFR ດ້ວຍ cystatin C ມັກຈະເປັນຂັ້ນຕອນຕໍ່ໄປທີ່ຊັດກວ່າ.
eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ບໍ່ສາມາດອະທິບາຍໄດ້ດ້ວຍການກິນໂປຣຕີນຢ່າງດຽວ. ຖ້າ eGFR ຫຼຸດລົງຫຼາຍກວ່າ 20-25% ຫຼັງຈາກປ່ຽນອາຫານ, ຂ້ອຍຈະທົບທວນການໃຊ້ NSAIDs, ການຂາດນ້ຳ, ຢາຄວບຄຸມຄວາມດັນເລືອດ, ອາຫານເສີມ ແລະ ຂໍ້ມູນໃນປັດສະວະ ກ່ອນຈະໂທດສະເຕັກ.
ເປັນຫຍັງອັດຕາສ່ວນ BUN-to-creatinine ຈຶ່ງອາດເບິ່ງສູງ?
ສູງ ອັດຕາ BUN ຕໍ່ creatinine ມັກຈະໝາຍຄວາມວ່າ urea ສູງຂຶ້ນຫຼາຍກວ່າ creatinine, ແລະສາເຫດທີ່ພົບເລື້ອຍລວມມີ ການກິນໂປຣຕີນສູງ, ການຂາດນ້ຳ, ເລືອດອອກທາງລຳໄສ້ ແລະ ການໄຫຼວຽນຂອງໝາກໄຂ່ຫຼັງຫຼຸດລົງ. ອັດຕາສູງກວ່າ 20:1 ແມ່ນຂໍ້ສັນຍານ, ບໍ່ແມ່ນການວິນິດໄສ.

ໃນແພລດຟອມຂອງພວກເຮົາ, ອັດຕາຈະຖືກໃຫ້ນ້ຳໜັກແຕກຕ່າງ ເມື່ອ sodium ແມ່ນ 147 mmol/L, ຄວາມໜາແນ່ຂອງປັດສະວະສູງ, ແລະ albumin ສູງເລັກນ້ອຍຈາກ hemoconcentration. ຮູບແບບນັ້ນຈະປະພຶດແຕກຕ່າງຈາກອັດຕາ 28:1 ທີ່ hemoglobin ຫຼຸດລົງ ແລະອາຈົມມີສີເຂັ້ມ.
ໄດ້ ຄູ່ມືອັດຕາ BUN ຕໍ່ creatinine ເປັນປະໂຫຍດ ເພາະວ່າອັດຕາດຽວກັນສາມາດໝາຍເຖິງ 3 ສິ່ງທີ່ແຕກຕ່າງກັນ. ຂ້ອຍເຄີຍເຫັນນັກກິລາທົນທານຫຼັງຈາກຝຶກໃນອາກາດຮ້ອນ ມີ BUN 34 mg/dL, creatinine 1.1 mg/dL ແລະ sodium 146 mmol/L, ແລ້ວກໍປັບໃຫ້ກັບປົກກະຕິຫຼັງຈາກພັກ 2 ມື້ ແລະໃຫ້ນ້ຳຢ່າງເໝາະສົມ.
ອັດຕາຕ່ຳກໍອາດມີຄວາມສຳຄັນເຊັ່ນກັນ. BUN ທີ່ຍັງຕ່ຳ ເຖິງຈະກິນໂປຣຕີນສູງ ອາດເກີດຈາກການດູດຊຶມໂປຣຕີນຕ່ຳ, ບັນຫາສ້າງສານຂອງຕັບຢ່າງຮ້າຍແຮງ, ການໃຫ້ນ້ຳເກີນ ຫຼື ບັນຫາ urea-cycle ທີ່ພົບໄດ້ຍາກ; ອັນນີ້ບໍ່ຄ່ອຍພົບ, ແຕ່ມັນບໍ່ແມ່ນຮູບແບບທີ່ຂ້ອຍຈະບໍ່ສົນໃຈ.
ເກືອແຮ່ທາດ (electrolytes) ອັນໃດສາມາດປ່ຽນໄດ້ກັບການກິນໂປຣຕີນສູງ?
ທາດໄຟຟ້າ ມັກຈະຍັງປົກກະຕິໃນອາຫານໂປຣຕີນສູງ, ແຕ່ sodium, chloride, potassium ແລະ CO2 ສາມາດປ່ຽນໄດ້ ເມື່ອອາຫານເຮັດໃຫ້ຂາດນ້ຳ, ການກິນຄາບອາຫານຕ່ຳ ຫຼື ການຝຶກໜັກ. CO2 ໃນ metabolic panel ມັກຈະສະທ້ອນ serum bicarbonate, ບໍ່ແມ່ນ carbon dioxide ໃນປອດ.

Serum CO2 ມັກຢູ່ປະມານ 22-29 mmol/L ໃນຜູ້ໃຫຍ່. CO2 18 mmol/L ຫຼັງຈາກການກິນຄາບອາຫານຕ່ຳຫຼາຍ, ຖອກທ້ອງ ຫຼື ອອກກຳລັງກາຍແຮງ ຄວນກວດຄືນອີກຄັ້ງ, ໂດຍສະເພາະຖ້າ anion gap ສູງ ຫຼື potassium ຜິດປົກກະຕິ.
Potassium ແມ່ນ electrolyte ທີ່ດ່ວນໃນກຸ່ມນີ້. ການ ຄູ່ມືການກວດ electrolyte ອະທິບາຍວ່າເປັນຫຍັງ potassium ສູງກວ່າ 5.5 mmol/L ຄວນກວດຊ້ຳຢ່າງໄວ ຖ້າບໍ່ຄາດຄິດ, ແລະ potassium ສູງກວ່າ 6.0 mmol/L ອາດຈະຕ້ອງໄປຮັບການດູແລຢ່າງດ່ວນ ຂຶ້ນກັບຄວາມສ່ຽງຈາກ ECG ແລະອາການ.
ອາຫານໂປຣຕີນສູງບໍ່ໄດ້ປົກປ້ອງທ່ານຈາກສຽງรบกวนທາງຫ້ອງທົດລອງທົ່ວໄປ. ເວລາກັດສາຍ (tourniquet time), ການປະມວນຕົວຢ່າງຊ້າ, hemolysis ແລະການປ່ຽນໜ່ວຍ (unit changes) ສາມາດສ້າງຄ່າທີ່ເຫັນຄ້າຍ ການປ່ຽນແປງຂອງການກວດເລືອດຕາມເວລາ ທີ່ບໍ່ກ່ຽວຂ້ອງກັບໂປຣຕີນ.
ເປັນຫຍັງ urine albumin ແມ່ນຜົນຂອງໝາກໄຂ່ຫຼັງທີ່ຂ້ອຍບໍ່ຂ້າມ
ອັດຕາສ່ວນອັລບູມິນໃນຍ່ຽວຕໍ່ creatinine, ຫຼື ACR, ແມ່ນໜຶ່ງໃນການກວດກ່ອນເລີ່ມທີ່ດີທີ່ສຸດສຳລັບຄວາມຕຶງຄຽດຂອງໄຕ ເພາະມັນສາມາດຜິດປົກກະຕິກ່ອນທີ່ creatinine ຈະສູງຂຶ້ນ. ACR ຕ່ຳກວ່າ 30 mg/g ໂດຍທົ່ວໄປແມ່ນປົກກະຕິ, 30-300 mg/g ແມ່ນເພີ່ມຂຶ້ນປານກາງ, ແລະ ສູງກວ່າ 300 mg/g ແມ່ນເພີ່ມຂຶ້ນຢ່າງຮ້າຍແຮງ.

KDIGO 2024 ໃຊ້ໝວດໝູ່ຂອງ albuminuria ເພາະຄວາມສ່ຽງຂອງໄຕບໍ່ໄດ້ຖືກຈັບໄດ້ດ້ວຍ eGFR ຢ່າງດຽວ. ຄົນອາຍຸ 45 ປີທີ່ມີ eGFR 92 mL/min/1.73 m² ແຕ່ ACR 85 mg/g ມີໂປຣໄຟລຄວາມສ່ຽງທີ່ຕ່າງຈາກຄົນທີ່ມີ eGFR ແລະ ACR ຄ່າດຽວກັນແຕ່ ACR 6 mg/g.
albumin ຊົ່ວຄາວໃນຍ່ຽວອາດປາກົດຫຼັງຈາກໄຂ້, ອອກກຳລັງຫນັກ, ການລະຄາຍເຄືອງຂອງທາງຍ່ຽວ, ຫຼື ຄວາມດັນເລືອດທີ່ຄວບຄຸມບໍ່ໄດ້. ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍມັກຈະຊ້ຳ ACR ໂດຍໃຊ້ຕົວຢ່າງຍ່ຽວຕອນເຊົ້າທຳອິດ, ແລະ ຄູ່ມືການກວດຍ່ຽວ (urinalysis guide) ແມ່ນເປັນຄູ່ຮ່ວມທີ່ດີ ເມື່ອມີການກວດພົບໂປຣຕີນ, ເລືອດ ຫຼື ketones ນຳອີກ.
ຖ້າ ACR ຂຶ້ນຫຼັງເລີ່ມກິນໂປຣຕີນສູງ, ຢ່າພຽງແຕ່ຕັດໂປຣຕີນແລ້ວຢຸດ. ກວດເບິ່ງຄວາມດັນເລືອດ, HbA1c, ຢາເຊັ່ນ NSAIDs, ແລະ ວ່າຕົວຢ່າງໄດ້ຖືກເກັບພາຍໃນ 24-48 ຊົ່ວໂມງຫຼັງຈາກການຝຶກທີ່ໜັກບໍ.
ALT, AST, GGT ຫຼື bilirubin ຄວນຈະສູງຂຶ້ນຫຼັງຈາກໂປຣຕີນຫຼາຍຂຶ້ນບໍ?
ALT, AST, GGT ແລະ bilirubin ບໍ່ຄວນສູງຂຶ້ນພຽງແຕ່ເພາະການກິນໂປຣຕີນສູງຂຶ້ນ. ເມື່ອຄ່າເອນໄຊຕັບສູງຂຶ້ນຫຼັງການປ່ຽນແປງອາຫານ, ຂ້ອຍຈະເບິ່ງເລື່ອງເຫຼົ້າ, ຕັບໄຂມັນ, ການຫຼຸດນ້ຳໜັກໄວ, ອາຫານເສີມ, ຢາ ແລະ ການບາດເຈັບຂອງກ້າມື ກ່ອນຈະໂທດວ່າໂປຣຕີນເອງເປັນສາເຫດ.

ALT ມີຄວາມຈຳເພາະຕໍ່ຕັບຫຼາຍກວ່າ AST ໃນຂະນະທີ່ AST ກໍມາຈາກກ້າມືດ້ວຍ. ນັກແລ່ນມາຣາທອນອາຍຸ 52 ປີ ທີ່ມີ AST 89 IU/L ແລະ ALT 38 IU/L ສອງມື້ຫຼັງຈາກການແຂ່ງ ອາດຈະມີແບບຂອງກ້າມື, ໂດຍສະເພາະຖ້າ creatine kinase ສູງ.
ຄູ່ມືການກວດຕັບທີ່ບໍ່ຮຸກຮານຂອງ EASL 2021 ສະໜັບສະໜູນການປະເມີນຄວາມຮ້າຍແຮງຂອງໂລກຕັບໂດຍອີງໃສ່ແບບຂອງຄ່າ ແທນທີ່ຈະພຶ່ງພາຄ່າເອນໄຊຕົວດຽວ (EASL, 2021). ພວກເຮົາ ການກວດການເຮັດວຽກຂອງຕັບ ອະທິບາຍລະອຽດການປະສົມກັນຂອງ ALT, AST, ALP, GGT ແລະ bilirubin.
GGT ສູງກວ່າປະມານ 60 IU/L ໃນຜູ້ຊາຍຜູ້ໃຫຍ່ ຫຼື ສູງກວ່າ 40 IU/L ໃນຜູ້ຍິງຜູ້ໃຫຍ່ຫຼາຍຄົນ ມັກຈະຊັກນຳໃຫ້ທົບທວນດ້ານຕັບ-ທໍ່ນ້ຳບີ, ແຕ່ຊ່ວງອ້າງອີງແຕກຕ່າງກັນ. ບາງຫ້ອງທົດລອງໃນເອີຣົບໃຊ້ຈຸດຕັດຂອງ GGT ທີ່ຕ່ຳກວ່າ, ແລະ ຜົນທີ່ສູງ-ປົກກະຕິສຳລັບຫ້ອງທົດລອງໜຶ່ງ ອາດຈະຖືກລະບຸວ່າຜິດປົກກະຕິໃນອີກຫ້ອງທົດລອງໜຶ່ງ.
albumin ແລະ total protein ຢືນຢັນບໍວ່າທ່ານກິນໂປຣຕີນຫຼາຍຂຶ້ນ?
Albumin ແລະ ໂປຣຕີນລວມ ບໍ່ຄ່ອຍຈະສູງຫຼາຍພຽງແຕ່ວ່າກິນໂປຣຕີນເພີ່ມຂຶ້ນ. Albumin ມັກຈະຢູ່ປະມານ 3.5-5.0 g/dL, ແລະຄ່າສູງມັກຈະສະທ້ອນການຂາດນ້ຳ (dehydration) ຫຼາຍກວ່າອາຫານທີ່ດີເລີດ.

Albumin ມີຄ່າເຄິ່ງຊີວິດຍາວປະມານ 20 ວັນ, ດັ່ງນັ້ນຈຶ່ງເປັນຕົວຊີ້ຊ້າ. ຄົນທີ່ເພີ່ມການກິນໂປຣຕີນເປັນ 2 ເທົ່າໃນວັນຈັນ ບໍ່ຄວນຄາດຫວັງວ່າ albumin ຈະໂດດຂຶ້ນໃນວັນສຸກ ຖ້າບໍ່ມີການປ່ຽນແປງດຸນຍາດຂອງນ້ຳ.
Kantesti ກວດ albumin ຄຽງຄູ່ກັບ globulin, ແຄວຊຽມ, ເອນໄຊຕັບ ແລະ ໂປຣຕີນໃນຍ່ຽວ ເພາະວ່າ albumin ຕ່ຳອັນດຽວກັນອາດໝາຍເຖິງຄວາມໝາຍທີ່ຕ່າງກັນ. ການອະທິບາຍລຶກກວ່ານັ້ນຢູ່ໃນຂອງພວກເຮົາ ຄູ່ມື albumin ຕ່ຳ, ໂດຍສະເພາະຖ້າມີອາການບວມ, ຍ່ຽວເປັນໂຟມ ຫຼື ຕົວຊີ້ວັດຕັບຜິດປົກກະຕິ.
ໂປຣຕີນລວມມັກຈະປະມານ 6.0-8.3 g/dL ໃນຜູ້ໃຫຍ່. ໂປຣຕີນລວມສູງພ້ອມກັບ globulin ສູງ ອາດຊີ້ໄປທາງອັກເສບ, ການຕິດເຊື້ອຊຳເຮື້ອ, ພະຍາດຕັບ ຫຼື ຄວາມຜິດປົກກະຕິຂອງ plasma cell; ນັ້ນບໍ່ແມ່ນຜົນຂອງອາຫານໂປຣຕີນສູງທີ່ປົກກະຕິ.
ເປັນຫຍັງ uric acid ອາດສູງຂຶ້ນເມື່ອປ່ຽນແຫຼ່ງໂປຣຕີນ
ອາຊິດຢູຣິກ ອາດສູງຂຶ້ນໃນອາຫານໂປຣຕີນສູງ ເມື່ອໂປຣຕີນມາຈາກອາຫານທີ່ມີ purine ສູງ, ເມື່ອການຂາດນ້ຳຫຼຸດລົງ, ຫຼື ເມື່ອການຫຼຸດນ້ຳໜັກໄວ ເພີ່ມການຜະລິດ ketone. ຂີດຄວາມລະລາຍຂອງ urate ປະມານ 6.8 mg/dL, ຈຶ່ງເປັນເຫດໃຫ້ຄວາມສ່ຽງຂອງ gout ສູງຂຶ້ນໃກ້ ແລະ ຢູ່ເໜືອລະດັບນັ້ນ.

ບໍ່ແມ່ນໂປຣຕີນທຸກຊະນິດຈະມີພຶດຕິກຳຄືກັນ. ປາ, ອາຫານທະເລທີ່ເປັນຫອຍ, ອະໄວຍະວະສ່ວນໃນ ແລະ ຊີ້ນແດງປະລິມານຫຼາຍ ສາມາດເພີ່ມອາຊິດ uric ຫຼາຍກວ່າໄຂ່, ນົມ, ຖົ່ວເຫຼືອງ, ເລນທິນ ຫຼື ສັດປີກໃນຫຼາຍຄົນ ເຖິງແມ່ນວ່າການຕອບສະໜອງຂອງແຕ່ລະຄົນຈະບໍ່ຄືກັນ.
ອາຊິດ uric 7.8 mg/dL ໂດຍບໍ່ມີອາການ ບໍ່ແມ່ນສະພາບສຸກເສີນ, ແຕ່ຄວນເອົາໄປພິຈາລະນາຮ່ວມກັບບໍລິບົດຖ້າມີ gout, ນິ່ວໃນໄຕ (kidney stones) ຫຼື ພະຍາດໄຕຊຳເຮື້ອ. ຂອງພວກເຮົາ ຊ່ວງຄ່າອາຊິດ uric ອະທິບາຍວ່າເປັນເຫດໃຫ້ບາງຄົນຈຳເປັນຕ້ອງມີເປົ້າໝາຍຕ່ຳກວ່າຊ່ວງອ້າງອີງມາດຕະຖານຂອງຫ້ອງທົດລອງ.
ຂ້ອຍເຫັນຮູບແບບນີ້ໃນໄລຍະຫຼຸດໄຂມັນໄວ: BUN ສູງ, ອາຊິດ uric ສູງ, CO2 ອາດຄ່ອຍໆຫຼຸດລົງ, ແລະຄົນນັ້ນຮູ້ສຶກພູມໃຈແຕ່ກ້າມເນື້ອບີບຕົວ. ການຊັກຊ້າການຫຼຸດນ້ຳໜັກຈາກ 1.5 ກິໂລ/ອາທິດ ໄປເປັນ 0.5-1.0 ກິໂລ/ອາທິດ ມັກຈະຊ່ວຍໃຫ້ຮູບແບບໃນການກວດດີຂຶ້ນ.
ການເລືອກໂປຣຕີນສົ່ງຜົນຕໍ່ cholesterol, glucose ແລະ insulin ແນວໃດ
ໄຂມັນໃນເລືອດ (Cholesterol), triglycerides, ນ້ຳຕານ (glucose) ແລະ ອິນຊູລິນ (insulin) ອາດຈະດີຂຶ້ນ ຫຼື ແຍ່ລົງຫຼັງຈາກອາຫານທີ່ມີໂປຣຕີນສູງ ຂຶ້ນກັບວ່າໂປຣຕີນໄປທົດແທນສ່ວນໃດ. ການທົດແທນຄາບອາຫານຄາໂບໄຮເດຣດກັ່ນດ້ວຍໂປຣຕີນທີ່ບໍ່ມີໄຂມັນຫຼາຍ ມັກຈະຊ່ວຍໃຫ້ triglycerides ດີຂຶ້ນ ໃນຂະນະທີ່ການທົດແທນອາຫານທີ່ມີເສັ້ນໃຍສູງດ້ວຍອາຫານທີ່ມີໄຂມັນອີ່ມຕົວສູງ ອາດຈະເຮັດໃຫ້ LDL cholesterol ສູງຂຶ້ນ.

Triglycerides ຕ່ຳກວ່າ 150 mg/dL ໂດຍທົ່ວໄປຖືກຖືວ່າເປັນຄ່າປົກກະຕິ ແລະມັກຈະຫຼຸດລົງເມື່ອການກິນນ້ຳຕານ ແລະເຫຼົ້າຫຼຸດລົງ. LDL ອາດຈະເຄື່ອນໄປທາງອື່ນ ຖ້າອາຫານກາຍເປັນອາຫານທີ່ມີເນີຍແຂງ ຊີ້ນແປຮູບຜ່ານການແປຮູບ ຫຼືໄຂມັນອີ່ມຕົວສູງຫຼາຍ.
ຄູ່ກ່ອນ-ຫຼັງທີ່ເປັນປະໂຫຍດສຸດແມ່ນ triglycerides ຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting) ບວກກັບ non-HDL cholesterol, ບໍ່ແມ່ນ total cholesterol ຢ່າງດຽວ. ສຳລັບການປ່ຽນແປງທາງອາຫານທີ່ສົ່ງຜົນຕໍ່ໄຂມັນ, ເບິ່ງຄູ່ມືຂອງພວກເຮົາ ຄູ່ມືອາຫານທີ່ຊ່ວຍຫຼຸດ cholesterol.
ນ້ຳຕານ (glucose) ອາດຈະດີຂຶ້ນ ເຖິງແມ່ນວ່າ BUN ສູງຂຶ້ນ. ຜູ້ປ່ວຍທີ່ມີ fasting glucose 108 mg/dL ແລະ triglycerides 220 mg/dL ທີ່ປ່ຽນໄປກິນໂປຣຕີນສູງຂຶ້ນ ແລະຫຼຸດນ້ຳໜັກ 6 ກິໂລກຣາມ ອາດກັບມາດ້ວຍ BUN 26 mg/dL, glucose 94 mg/dL ແລະ triglycerides 135 mg/dL; ນັ້ນແມ່ນການສະຫຼັບທີ່ຄວນຕີຄວາມແບບລະມັດລະວັງ.
CBC, ferritin ແລະ hematocrit ສາມາດບອກຫຍັງໄດ້
ການກວດເລືອດຄົບຖ້ວນ (CBC) ແລະ ferritin ບໍ່ໄດ້ວັດແທກການກິນໂປຣຕີນໂດຍກົງ, ແຕ່ພວກມັນສະແດງການຂາດນ້ຳ (dehydration), ການອັກເສບ, ການກິນເຫຼັກ ແລະຄວາມຕຶງຄຽດຈາກການຝຶກຊ້ອມ ທີ່ສາມາດລຽນແບບການປ່ຽນແປງທີ່ມີສາເຫດຈາກອາຫານ. ຮີໂມໂກບິນ (hemoglobin) ແລະ hematocrit ອາດຈະເບິ່ງສູງຂຶ້ນ ເມື່ອປະລິມານນ້ຳໃນເລືອດພາຍໃນເລືອດ (plasma volume) ຕ່ຳ.

hematocrit ຂອງຜູ້ໃຫຍ່ ມັກຢູ່ປະມານ 41-50% ໃນຜູ້ຊາຍ ແລະ 36-44% ໃນຜູ້ຍິງ, ແຕ່ຊ່ວງຄ່າຈະແຕກຕ່າງຕາມຫ້ອງທົດລອງ. ຖ້າ hematocrit ເພີ່ມຈາກ 43% ເປັນ 48% ໃນຂະນະທີ່ albumin ແລະ sodium ກໍເພີ່ມຂຶ້ນດ້ວຍ, ການຂາດນ້ຳ (dehydration) ມີໂອກາດເປັນໄປໄດ້ຫຼາຍກວ່າການຜະລິດເມັດເລືອດແດງຢ່າງທັນທີ.
Ferritin ສາມາດສູງຂຶ້ນພ້ອມກັບການອັກເສບ, ຕັບໄຂມັນ, ການໃຊ້ເຫຼົ້າ ແລະອາຫານທີ່ມີເຫຼັກສູງ, ແຕ່ມັນບໍ່ຕອບສະໜອງໃນຄືນດຽວຕໍ່ການກິນຊີ້ນມື້ໜຶ່ງທີ່ມີເຫຼັກສູງ. ຂອງພວກເຮົາ ຄ່າຄວາມສູງຂອງ ferritin ຂອງພວກເຮົາ ເປັນປະໂຫຍດເມື່ອ ferritin ສູງກວ່າ 300 ng/mL ໃນຜູ້ຊາຍ ຫຼືສູງກວ່າ 200 ng/mL ໃນຜູ້ຍິງ.
CBC ຍັງຈັບໄດ້ເຫດທີ່ຊ່ອນຢູ່ວ່າອາຫານເຮັດໃຫ້ຮູ້ສຶກບໍ່ດີ. MCV ຕ່ຳ, RDW ສູງ ຫຼື hemoglobin ທີ່ຫຼຸດລົງ ສາມາດອະທິບາຍຄວາມເມື່ອຍລ້າໃນໄລຍະຂອງການກິນອາຫານ ເຖິງແມ່ນວ່າຈຳນວນໂປຣຕີນ (grams) ເບິ່ງດີເປັນເລີດໃນແອັບຕິດຕາມ.
ຜົນການກວດອັນໃດຄວນປຽບທຽບກ່ອນແລະຫຼັງ?
ຄູ່ມືທີ່ເປັນປະໂຫຍດ ກວດເລືອດກ່ອນ ແລະຫຼັງ ອາຫານໂປຣຕີນສູງ ປຽບທຽບຕົວຊີ້ວັດຫຼັກຊຸດດຽວກັນທີ່ພື້ນຖານ (baseline) ແລະອີກຄັ້ງຫຼັງ 4-12 ອາທິດ. ຊຸດຕ່ຳສຸດທີ່ຂ້ອຍມັກແມ່ນ CMP, BUN, creatinine, eGFR, electrolytes, ເອນໄຊມ໌ຕັບ, fasting lipids, HbA1c ຫຼື glucose, uric acid ແລະ urine ACR.

4 ອາທິດ ພໍທີ່ຈະເຫັນການປ່ຽນແປງຂອງ BUN, electrolytes ແລະ triglyceride ບາງສ່ວນ. 12 ອາທິດ ດີກວ່າສຳລັບ HbA1c, LDL cholesterol ແລະການປ່ຽນແປງທີ່ກ່ຽວກັບອົງປະກອບຂອງຮ່າງກາຍ (body composition) ເພາະວ່າ HbA1c ສະທ້ອນການໄດ້ຮັບ glucose ປະມານ 8-12 ອາທິດ.
ຮັກສາເງື່ອນໄຂໃຫ້ຈືດໆ: ກວດເລືອດຊຸດດຽວກັນຖ້າເປັນໄປໄດ້, ສະຖານະການບໍ່ໄດ້ກິນອາຫານ (fasting status) ຄືເກົ່າ, ເວລາອອກກຳລັງກາຍໃກ້ຄຽງກັນ, ບໍ່ມີອາຫານມື້ກ່ອນທີ່ຮຸນແຮງເກີນໄປ, ແລະ ການກິນນ້ຳປົກກະຕິ. ຂອງພວກເຮົາ ຄູ່ມືການກິນອາຫານກ່ອນ (fasting) ທຽບກັບບໍ່ກິນອາຫານກ່ອນ (non-fasting) ສະແດງວ່າຜົນການກວດອັນໃດທີ່ອ່ອນໄຫວຕໍ່ເວລາຫຼາຍທີ່ສຸດ.
ສຳລັບ ແນວໂນ້ມຕົວຊີ້ວັດທາງເລືອດ (blood biomarker trends), ທິດທາງມັກຈະສຳຄັນກວ່າສັນຍານ (flag). BUN 18 ຫາ 25 mg/dL ກັບ eGFR 101 ຫາ 99 ບໍ່ແມ່ນຢ່າງດຽວກັນກັບ BUN 18 ຫາ 25 mg/dL ກັບ eGFR 72 ຫາ 55 ແລະ ACR ໃໝ່ 120 mg/g.
ໃຜບໍ່ຄວນເລີ່ມໂປຣຕີນສູງໂດຍບໍ່ປຶກສາທາງການແພດ?
ຜູ້ທີ່ມີ CKD ທີ່ຮູ້ຢູ່ແລ້ວ, ມີ albuminuria ຢ່າງຕໍ່ເນື່ອງ, ນິ່ວໃນໄຕ, ໂລກຕັບຂັ້ນຮ້າຍ, ພາວະແຊກຊ້ອນໃນການຖືພາ, ພຶດຕິກຳການກິນອາຫານຜິດປົກກະຕິ (eating disorders) ຫຼືຢາປົວໂລກເບົາຫວານທີ່ຊັບຊ້ອນ ບໍ່ຄວນເລີ່ມແຜນອາຫານໂປຣຕີນສູງ ໂດຍບໍ່ປຶກສາທາງການແພດ. ເປົ້າໝາຍໂປຣຕີນປອດໄພທີ່ສຸດ ແມ່ນຈະຈັບຄູ່ໃຫ້ເໝາະກັບການເຮັດວຽກຂອງໄຕ, ຂະໜາດຮ່າງກາຍ ແລະເປົ້າໝາຍທາງຄລີນິກ.

ສຳລັບຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີຫຼາຍຄົນ, 1.2-1.6 g/kg/ມື້ ແມ່ນຊ່ວງໂປຣຕີນສູງທີ່ພົບເລື້ອຍ ທີ່ໃຊ້ໃນການຫຼຸດນ້ຳໜັກ ແລະການຝຶກຕ້ານທານ. ການກິນສູງຫຼາຍກວ່າ 2.0 g/kg/ມື້ ບໍ່ໄດ້ອັນຕະລາຍໂດຍອັດຕະໂນມັດ, ແຕ່ຈະບໍ່ຍືດຢຸ່ນຖ້າການດື່ມນ້ຳບໍ່ພຽງ, ສະຫຼອງຂອງໄຕບໍ່ດີ ຫຼືຄຸນນະພາບອາຫານບໍ່ດີ.
ການທົບທວນວິທະຍາສາດຢ່າງເປັນລະບົບຂອງ Journal of Nutrition ປີ 2018 ໂດຍ Devries et al. ພົບວ່າ ອາຫານໂປຣຕີນສູງບໍ່ໄດ້ເຮັດໃຫ້ການເສື່ອມລົງຂອງການເຮັດວຽກໄຕຢ່າງມີນັຍສຳຄັນໃນຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີທີ່ຖືກສຶກສາໃນການທົດລອງຄວບຄຸມ, ແຕ່ຜົນເຫຼົ່ານັ້ນບໍ່ຄວນນຳໄປໃຊ້ແບບສຸ່ມໆກັບຄົນທີ່ມີ CKD. ຂອງພວກເຮົາ ຄູ່ມືອາຫານສຳລັບໂລກໄຕ ອະທິບາຍວ່າ CKD ປ່ຽນແປງການຄຳນວນຄວາມສ່ຽງແນວໃດ.
ໃນໂລກຕັບ, ຄຳແນະນຳເກົ່າທີ່ໃຫ້ຈຳກັດໂປຣຕີນຢ່າງກວ້າງໆໄດ້ຖືກຜ່ອນຄວາມເຄັ່ງລົງແລ້ວ, ແຕ່ພະຍາດຕັບແຂງຂັ້ນສຸດ (cirrhosis) ຂັ້ນສູງແມ່ນໂລກຄົນລະໂລກທາງຄລີນິກ. ຜູ້ທີ່ມີອາການສັບສົນ, ນ້ຳໃນທ້ອງ (ascites), ອັນບູມິນຕ່ຳ, ຫຼື INR ສູງ ຈຳເປັນຕ້ອງໄດ້ຮັບຄຳແນະນຳດ້ານໂພຊະນາການຈາກແພດ ຫຼາຍກວ່າການຕັ້ງເປົ້າໂພຊະນາການຜ່ານອິນເຕີເນັດ.
Kantesti ອ່ານແນວໂນ້ມຕົວຊີ້ວັດໃນເລືອດແນວໃດຕາມເວລາ
Kantesti AI ຕີຄວາມ ການປ່ຽນແປງຂອງການກວດເລືອດຕາມເວລາ ໂດຍການປຽບທຽບຜົນປັດຈຸບັນກັບຄ່າເກົ່າ, ໜ່ວຍ, ຊ່ວງອ້າງອີງ, ອາຍຸ, ເພດ, ຢາທີ່ໃຊ້ ແລະ ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງ. ເສັ້ນແນວໂນ້ມ (trend line) ມັກຈະປອດໄພກວ່າການເຕືອນແດງອັນດຽວ ເພາະການປ່ຽນແປງທາງຊີວະພາບປົກກະຕິສາມາດເປັນ 5-20% ສຳລັບຫຼາຍການກວດທົ່ວໄປ.

ການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາບໍ່ໄດ້ປະຕິບັດ BUN ເປັນການວິນິດໄສໝາກໄຂ່ຫຼັງດ້ວຍຕົວມັນເອງ. ມັນກວດວ່າ creatinine, eGFR, cystatin C, ACR, sodium, albumin ແລະ hematocrit ສະໜັບສະໜູນການຂາດນ້ຳ, ການປ່ຽນແປງການກອງ (filtration) ຫຼື ການຜະລິດ urea ທີ່ຄາດໄວ້.
ນີ້ແມ່ນບ່ອນທີ່ ການປຽບຜົນກວດເລືອດ ຈຶ່ງກາຍເປັນປະໂຫຍດທາງຄລີນິກ. ຜົນອາດຢູ່ໃນຊ່ວງຂອງຫ້ອງທົດລອງ ແຕ່ສຳລັບທ່ານອາດຜິດປົກກະຕິ ຖ້າມັນເພີ່ມຂຶ້ນເປັນສອງເທົ່າຈາກຄ່າພື້ນຖານທີ່ຄົງທີ່ຂອງທ່ານ, ແລະຜົນທີ່ຖືກໝາຍເຕືອນອາດບໍ່ເປັນອັນຕະລາຍ ຖ້າມັນກົງກັບປະຫວັດສ່ວນຕົວຫຼາຍປີ.
Kantesti’s ຂັ້ນຕອນການເຮັດວຽກທາງຄລີນິກ ຖືກທົບທວນກັບ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ ແລະວຽກການຢືນຢັນທີ່ດຳເນີນຕໍ່ໄປ, ລວມທັງການທຽບຄຽງລະດັບປະຊາກອນຂອງກໍລະນີທີ່ບໍ່ລະບຸຕົວຕົນ. ເອກະສານ preprint ດ້ານວິຊາການ ມີໃຫ້ອ່ານຜ່ານທາງ ການທົດສອບມາດຕະຖານຂອງ AI engine, ຊຶ່ງອະທິບາຍການທົດສອບຕາມກະດານ (rubric-based testing) ແລະກໍລະນີກັບດັກ hyperdiagnosis.
ຜົນການກວດຂອງໝາກໄຂ່ຫຼັງ ຫຼື ຕັບອັນໃດຕ້ອງຕິດຕາມໄວກວ່າ
ຈຳເປັນຕ້ອງຕິດຕາມຢ່າງໄວ ເມື່ອ BUN ສູງຖືກຄູ່ກັບ creatinine ທີ່ກຳລັງເພີ່ມຂຶ້ນ, eGFR ທີ່ຫຼຸດລົງ, potassium ສູງ, albumin ໃນປັດສະວະໃໝ່, ຕາເຫຼືອງ (jaundice), ຄ່າເອນໄຊຕັບສູງຫຼາຍ ຫຼື ອາການເຊັ່ນ ສັບສົນ, ບວມ, ຫຼື ປັດສະວະອອກໜ້ອຍ. ບໍ່ຄວນໃຊ້ການກິນໂປຣຕີນເປັນເຫດຜົນອ້າງອີງສຳລັບຮູບແບບທີ່ອັນຕະລາຍ.

potassium ສູງກວ່າ 6.0 mmol/L, creatinine ເພີ່ມຂຶ້ນໄວ, eGFR ຫຼຸດລົງຕ່ຳກວ່າ 30 mL/min/1.73 m², ຫຼື CO2 ຕ່ຳກວ່າ 18 mmol/L ອາດຈຳເປັນດ່ວນ ຂຶ້ນກັບອາການ ແລະຊຸດການກວດທັງໝົດ. ຢ່າລໍຖ້າເປັນອາທິດເພື່ອກວດຊ້ຳຄ່າເຫຼົ່ານັ້ນ.
ສຳລັບຕັບ: ALT ຫຼື AST ສູງກວ່າ 200 IU/L, bilirubin ສູງກວ່າ 2.0 mg/dL ພ້ອມຕາເຫຼືອງ, ຫຼື ALP ແລະ GGT ທີ່ເພີ່ມຂຶ້ນພ້ອມກັນ ຄວນໄດ້ຮັບການທົບທວນຢ່າງທັນທີ. ຂອງພວກເຮົາ critical value guide ອະທິບາຍວ່າ ຄ່າຜິດປົກກະຕິໃນການກວດ ຈາກການລໍສັງເກດ ຈົນເຖິງການດູແລໃນມື້ດຽວກັນ ເມື່ອໃດ.
ໃນຖານະ Thomas Klein, MD, ຂ້ອຍບອກຄົນເຈັບໃນສິ່ງດຽວກັນກັບທີ່ຂ້ອຍບອກຄອບຄົວ: ຕົວເລກປະຫຼາດອັນດຽວສາມາດລໍຄອນເທັກສະພາບໄດ້, ແຕ່ກຸ່ມຂອງຕົວເລກປະຫຼາດຕ້ອງໄດ້ຮັບຄວາມສົນໃຈ. ຖ້າທ່ານຮູ້ສຶກວິນຫົວ, ສັບສົນ, ອ່ອນແອຫຼາຍ, ຫາຍໃຈບໍ່ອອກ ຫຼື ບໍ່ສາມາດກິນນ້ຳໄດ້, ອາຫານບໍ່ແມ່ນບັນຫາຫຼັກອີກຕໍ່ໄປ.
ບັນທຶກການຄົ້ນຄວ້າ Kantesti ແລະການກວດເລືອດຄັ້ງຕໍ່ໄປຂອງທ່ານ
ການກວດສອບຕາມຄຳແນະນຳທີ່ເປັນປະໂຫຍດແມ່ນງ່າຍ: ໄດ້ຮັບຄ່າພື້ນຖານຂອງການກວດ, ຮັກສາເງື່ອນໄຂອາຫານໃຫ້ຄົງທີ່, ກວດຄ່າຕົວຊີ້ວັດທີ່ສຳຄັນຊ້ຳຫຼັງ 4-12 ອາທິດ, ແລະປຽບທຽບແນວໂນ້ມ ຫຼາຍກວ່າການເບິ່ງສັນຍານເຕືອນອັນດຽວ. ຖ້າທ່ານມີຜົນກວດຢູ່ແລ້ວ, ອັບໂຫຼດມັນໄປທີ່ ລອງໃຊ້ການວິເຄາະກວດເລືອດ AI ຟຣີ ແລະທົບທວນການຕີຄວາມກັບແພດຂອງທ່ານ ເມື່ອຜົນກວດຍັງຄົງຢູ່, ຮ້າຍແຮງ ຫຼື ມີອາການ.
Kantesti AI ສາມາດອ່ານລາຍງານການກວດ PDF ຫຼືຮູບຖ່າຍ ໃນປະມານ 60 ວິນາທີ ຂ້າມກວດກວ່າ 15,000 ຕົວຊີ້ວັດ (biomarkers) ແລ້ວ ຈະໝາຍແບບແນວໂນ້ມທີ່ເໝາະກັບການຂາດນ້ຳ, ການປ່ຽນແປງການກອງຂອງໝາກໄຂ່ຫຼັງ, ແຫຼ່ງຂອງເອນໄຊຕັບ ຫຼື ການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງດ້ານໂພຊະນາການ. ຂອງພວກເຮົາ ຄະນະທີ່ປຶກສາທາງການແພດ ທົບທວນມາດຕະຖານທາງຄລີນິກ ເພື່ອໃຫ້ຜົນອອກມາປະຕິບັດໄດ້ ບໍ່ແມ່ນການຕົກໃຈເກີນເຫດ.
ສຳລັບການກວດຊ້ຳໃຫ້ສະອາດ: ຫຼີກລ່ຽງການອອກກຳລັງກາຍທີ່ໜັກຫຼາຍ 24-48 ຊົ່ວໂມງ, ຮັກສາການດື່ມນ້ຳໃຫ້ປົກກະຕິ, ແລະຢ່າປ່ຽນອາຫານເສີມ 5 ຢ່າງໃນເວລາດຽວກັນ. ຖ້າທ່ານກຳລັງຕິດຕາມສະມາຊິກໃນຄອບຄົວ, ຂອງພວກເຮົາ ແອັບບັນທຶກຂອງຄອບຄົວ ຊ່ວຍແຍກຄ່າພື້ນຖານຂອງທ່ານເອງ ອອກຈາກຄ່າພື້ນຖານທີ່ຕ່າງຫຼາຍຂອງຄູ່ຮ່ວມງານ ຫຼື ພໍ່ແມ່.
Kantesti ບໍລິສັດຈຳກັດ. (2026). ຄູ່ມືການກວດເລືອດ Complement C3 C4 & ຄ່າທິດສະດີ ANA Titer. Zenodo. https://doi.org/10.5281/zenodo.18353989. ResearchGate: https://www.researchgate.net/search/publication?q=C3C4ComplementBloodTestANATiterGuide. Academia.edu: https://www.academia.edu/search?q=C3C4ComplementBloodTestANATiterGuide.
Kantesti ບໍລິສັດຈຳກັດ. (2026). ການກວດເລືອດໄວຣັດ Nipah: ຄູ່ມືການກວດພົບແຕ່ເນິ່ນໆ & ການວິນິດໄສ 2026. Zenodo. https://doi.org/10.5281/zenodo.18487418. ResearchGate: https://www.researchgate.net/search/publication?q=NipahVirusBloodTestEarlyDetectionDiagnosisGuide2026. Academia.edu: https://www.academia.edu/search?q=NipahVirusBloodTestEarlyDetectionDiagnosisGuide2026.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ອາຫານທີ່ມີໂປຣຕີນສູງ ສາມາດເຮັດໃຫ້ BUN ສູງໄດ້ບໍ?
ແມ່ນແລ້ວ, ອາຫານທີ່ມີໂປຣຕີນສູງສາມາດເພີ່ມ BUN ໄດ້ ເພາະຕັບປ່ຽນໂປຣຕີນເປັນໄນໂຕຣເຈນເພື່ອສ້າງຢູເຣຍ (urea) ແລະ ລະບົບຂັບຖ່າຍຂອງໄຕຈະຂັບອອກ. BUN ຂອງຜູ້ໃຫຍ່ໂດຍທົ່ວໄປມັກຢູ່ປະມານ 7-20 mg/dL, ແລະ ການເພີ່ມຂຶ້ນແບບເບົາໆເຖິງ 21-30 mg/dL ອາດຈະກ່ຽວຂ້ອງກັບອາຫານ ຖ້າ creatinine, eGFR ແລະ urine albumin ຍັງຄົງທີ່. ຖ້າ BUN ສູງກວ່າ 30 mg/dL, ມີອາການ, ຂາດນ້ຳ, ອາຈົມສີດຳ, ຫຼື creatinine ເພີ່ມຂຶ້ນ ຄວນໃຫ້ກວດທາງການແພດ.
ໂປຣຕີນສູງທຳລາຍໝາກໄຂ່ຫຼັງທີ່ມີສຸຂະພາບບໍ?
ໃນຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີ, ການສຶກສາທີ່ຄວບຄຸມແລ້ວບໍ່ໄດ້ສະແດງວ່າມີການຫຼຸດລົງຂອງການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງຢ່າງມີນັຍສຳຄັນຈາກອາຫານທີ່ມີໂປຣຕີນສູງ ໃນໄລຍະເວລາທົດລອງທົ່ວໄປ, ແຕ່ນີ້ບໍ່ໄດ້ຢືນຢັນວ່າທຸກຄົນປອດໄພຢູ່ທຸກລະດັບການກິນ. ການທົບທວນວິທະຍານິພົນຢ່າງເປັນລະບົບຂອງວາລະສານ Journal of Nutrition ປີ 2018 ໂດຍ Devries et al. ພົບວ່າບໍ່ມີສັນຍານອັນສຳຄັນຂອງອັນຕະລາຍຕໍ່ໝາກໄຂ່ຫຼັງໃນຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີທີ່ກິນອາຫານໂປຣຕີນສູງ. ຜູ້ທີ່ມີ CKD, albuminuria, ນິ່ວໃນໝາກໄຂ່ຫຼັງ, ຫຼືຄວາມສ່ຽງຂອງໝາກໄຂ່ຫຼັງທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ ຈຳເປັນຕ້ອງໄດ້ຮັບຄຳແນະນຳທາງການແພດສ່ວນບຸກຄົນກ່ອນຈະເພີ່ມໂປຣຕີນ.
ຂ້ອຍຄວນກວດເລືອດລາຍການໃດກ່ອນການກິນອາຫານທີ່ມີໂປຣຕີນສູງ?
ກ່ອນເລີ່ມອາຫານທີ່ມີໂປຣຕີນສູງ, ຊຸດກວດພື້ນຖານທີ່ເປັນປະໂຫຍດຄວນປະກອບມີ BUN ຫຼື urea, creatinine, eGFR, ເກືອແຮ່ທາດ (electrolytes), CO2, ALT, AST, ALP, GGT, bilirubin, albumin, ໄຂມັນໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting lipids), glucose ຫຼື HbA1c, ກົດ uric (uric acid) ແລະ ອັດຕາສ່ວນ albumin ໃນປັດສະວະຕໍ່ creatinine (urine albumin-to-creatinine ratio). ຄວນໃຫ້ urine ACR ໂດຍທົ່ວໄປຕໍ່າກວ່າ 30 mg/g, ແລະ eGFR ຄວນອ່ານຜົນໂດຍພິຈາລະນາອາຍຸ ແລະປະຫວັດສຸຂະພາບພື້ນຖານ. ການກວດຊ້ຳຕົວຊີ້ວັດດຽວກັນຫຼັງ 4-12 ອາທິດ ຈະໃຫ້ການປຽບທຽບກ່ອນ-ຫຼັງທີ່ຊັດເຈນກວ່າຫຼາຍ.
ໂປຣຕີນສູງສາມາດເພີ່ມຄ່າເອນໄຊຕັບໄດ້ບໍ?
ການກິນໂປຣຕີນດ້ວຍຕົນເອງບໍ່ຄ່ອຍຈະເຮັດໃຫ້ ALT, AST, GGT ຫຼື bilirubin ສູງ. ຖ້າຄ່າເອນໄຊມ໌ຕັບສູງຂຶ້ນຫຼັງປ່ຽນອາຫານ ສາເຫດທີ່ພົບໄດ້ບໍ່ຍາກລວມມີ ຕັບໄຂມັນ, ການຫຼຸດນ້ຳໜັດໄວ, ເຫຼົ້າ, ອາຫານເສີມ, ຢາ ຫຼື ການບາດເຈັບຂອງກ້າມຈາກການຝຶກແຮງ. ALT ທີ່ສູງຢ່າງຕໍ່ເນື່ອງເກີນ 40-50 IU/L, AST ສູງກວ່າ ALT ຫຼັງອອກກຳລັງກາຍແຮງ, ຫຼື GGT ສູງກວ່າ 60 IU/L ໃນຜູ້ຊາຍ ມັກຈະຕ້ອງກວດທົບທວນຕາມຮູບແບບ.
ຄວາມສູງຂອງ creatinine ຫຼັງຈາກກິນໂປຣຕີນສູງ ແມ່ນໂລກຂອງໝາກໄຂ່ຫຼັງສະເໝີບໍ?
ບໍ່, ຄ່າ creatinine ສູງຫຼັງຊ່ວງກິນໂປຣຕີນສູງບໍ່ແມ່ນພະຍາດໝາກໄຂ່ຫຼັງສະເໝີໄປ ເພາະ creatinine ຖືກອິດທິພົນຈາກມວນກ້າມ, ການກິນຊີ້ນໃໝ່ໆ, ອາຫານເສີມ creatine ແລະ ການອອກກໍາລັງຫນັກ. ຮູບແບບທີ່ໜ້າເປັນຫ່ວງແມ່ນ creatinine ເພີ່ມຂຶ້ນພ້ອມກັບ eGFR ທີ່ຫຼຸດລົງ, ໂພແທດຊຽມ (potassium) ສູງ, ອັລບູມິນໃນຍ່ຽວຜິດປົກກະຕິ, ຫຼື ມີອາການ. Cystatin C ສາມາດຊ່ວຍໄດ້ເມື່ອ creatinine ເໝືອນຈະບໍ່ສະທ້ອນຄວາມຈິງ, ໂດຍສະເພາະໃນຄົນທີ່ມີກ້າມຫຼາຍ ຫຼື ຜູ້ທີ່ໃຊ້ creatine.
ຄວນກວດຄືນການກວດເລືອດຫຼັງຈາກປ່ຽນການກິນໂປຣຕີນແລ້ວດົນປານໃດ?
ສຳລັບ BUN, ເກືອແຮ່ທາດ (electrolytes), ຄຣີອາຕິນິນ ແລະ ເອນໄຊຕັບ, ການກວດຊ້ຳຫຼັງ 4-6 ອາທິດ ມັກຈະພຽງພໍທີ່ຈະເຫັນການປ່ຽນແປງໃນຕົ້ນໆທີ່ກ່ຽວຂ້ອງກັບອາຫານ. ສຳລັບ HbA1c ແລະ ການປ່ຽນແປງບາງຢ່າງຂອງໄຂມັນ, 8-12 ອາທິດ ມີຄວາມໝາຍຫຼາຍກວ່າ ເພາະວ່າ HbA1c ສະທ້ອນການໄດ້ຮັບນ້ຳຕານປະມານ 2-3 ເດືອນ. ຮັກສາສະຖານະການງົດອາຫານ, ການດື່ມນ້ຳ (hydration), ເວລາອອກກຳລັງກາຍ ແລະ ການກວດໃນຫ້ອງທົດລອງໃຫ້ສອດຄ່ອງໃຫ້ຫຼາຍທີ່ສຸດ.
ການກວດເລືອດອາຫານທີ່ມີໂປຣຕີນສູງ ສິ່ງເຕືອນແດງທີ່ໃຫຍ່ທີ່ສຸດແມ່ນຫຍັງ?
ທຸກຢ່າງທີ່ເປັນ “ສັນຍານແດງ” ທີ່ໃຫຍ່ທີ່ສຸດບໍ່ແມ່ນຜົນກວດ BUN ທີ່ສູງຂຶ້ນແບບເລັກນ້ອຍພຽງຢ່າງດຽວ; ແຕ່ແມ່ນກຸ່ມຂອງຄວາມຜິດປົກກະຕິ ເຊັ່ນ creatinine ທີ່ສູງຂຶ້ນ, eGFR ຕໍ່າກວ່າ 60 mL/min/1.73 m², ໂພແທດຊຽມ (potassium) ສູງກວ່າ 5.5 mmol/L, urine ACR ສູງກວ່າ 30 mg/g, ຫຼື ຄ່າຕັບ (liver enzymes) ສູງກວ່າຂອບເທິງຂອງຄ່າອ້າງອີງ (upper reference limit) ຫຼາຍກວ່າ 3 ເທົ່າ. ອາການເຊັ່ນ ປັດສະວະໜ້ອຍ, ບວມ, ສັບສົນ, ຕາເຫຼືອງ (jaundice) ຫຼື ອ່ອນແອຢ່າງຮຸນແຮງ ຈະເຮັດໃຫ້ສະພາບຍິ່ງດ່ວນຂຶ້ນ. ໃນສະພາບແບບນັ້ນ, ຢຸດຄາດເດົາ ແລະ ຂໍໃຫ້ກວດທາງຄລີນິກ (clinical review).
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). ການກວດເລືອດ C3 C4 Complement & ຄູ່ມືຄ່າທິດສະດີ ANA Titer. Zenodo.. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). Kantesti LTD. (2026). ຄູ່ມືການກວດເລືອດໄວຣັດ Nipah: ການກວດພົບແຕ່ເນິ່ນແລະການວິນິດໄສ 2026. Zenodo.. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
KDIGO Work Group (2024). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ອາຫານທີ່ມີນ້ຳຕານຕ່ຳ: A1c, ນ້ຳຕານໃນເລືອດຂະນະຖືກອົດອາຫານ ແລະ ການກວດທາງແລັບ
ຄູ່ມືການອ່ານຜົນກວດແລັບອາຫານສຳລັບພາວະກ່ອນເປັນເບົາຫວານ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ຄູ່ມືທີ່ນຳໂດຍແພດ ເພື່ອເລືອກອາຫານທີ່ມີດັດຊະນີນ້ຳຕານ (glycemic index) ທີ່ສາມາດຊ່ວຍໄດ້ຈິງ...
ອ່ານບົດຄວາມ →
ອາຫານທີ່ມີສັງກະສີສູງ ແລະ ສັນຍານຈາກການກວດເລືອດທີ່ຊີ້ບອກວ່າຂາດສັງກະສີ
Nutrition Labs Lab Interpretation 2026 Update ການຕີຄວາມໝາຍຜົນກວດເລືອດດ້ານໂພຊະນາການ ປີ 2026 ສະບັບປັບປຸງ ສະຖານະສັງກະສີ (Zinc) ທີ່ເປັນມິດກັບຄວາມຈິງ ບໍ່ຄ່ອຍປະກາດຕົວມັນເອງດ້ວຍຜົນກວດທີ່ດີເລີດພຽງອັນດຽວ. ຄວາມ...
ອ່ານບົດຄວາມ →
ອາຫານທີ່ຊ່ວຍຫຼຸດໄຂມັນໃນເລືອດ: ການກວດທີ່ຄວນກວດຄືນໃນປີ 2026
ການອ່ານຜົນກວດໄຂມັນໃນເລືອດສູງ 2026: ອັບເດດການອ່ານຜົນກວດທີ່ເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ ອາຫານສາມາດຊ່ວຍປັບຜົນການກວດໄຂມັນໃນເລືອດໄດ້ ແຕ່ບໍ່ແມ່ນຕົວຊີ້ວັດທຸກຢ່າງຈະປ່ຽນແປງ...
ອ່ານບົດຄວາມ →
ອາຫານເສີມທາດເອນໄຊຍ່ອຍ: ຂໍ້ມູນຈາກການກວດເລືອດທີ່ຄວນກວດ
ການຕີຄວາມຂອງຫ້ອງທົດລອງສຸຂະພາບການຍ່ອຍ 2026 ອັບເດດ: ອັນຊີມທີ່ເຂົ້າໃຈງ່າຍບໍ່ແມ່ນຢາຮັກສາທຸກຢ່າງສຳລັບອາການທ້ອງອືດ. ຄຳຖາມທີ່ເປັນປະໂຫຍດແມ່ນ...
ອ່ານບົດຄວາມ →
ຜົນປະໂຫຍດຂອງອາຫານເສີມ Creatine ສຳລັບກ້າມເນື້ອ, ສະໝອງ ແລະ ການກວດເລືອດ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງ Sports Nutrition Kidney Lab ອັບເດດ 2026 ສຳລັບຄົນເຈັບ Creatine ທີ່ເປັນໜຶ່ງໃນບັນດາອາຫານເສີມທີ່ຖືກສຶກສາດີກວ່າໃນດ້ານການກິລາ,...
ອ່ານບົດຄວາມ →
ເສີມອາຫານສຳລັບຄວາມດັນເລືອດສູງ: ຄູ່ມືກວດເຊັກທາງຫ້ອງທົດລອງ
ການຕີຄວາມໝາຍຜົນການກວດແຮງດັນເລືອດ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍໆ ບາງອາຫານເສີມສາມາດຊ່ວຍຫຼຸດແຮງດັນເລືອດໄດ້ແບບພໍດີ. ຄຳຖາມທີ່ປອດໄພກວ່າແມ່ນ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.