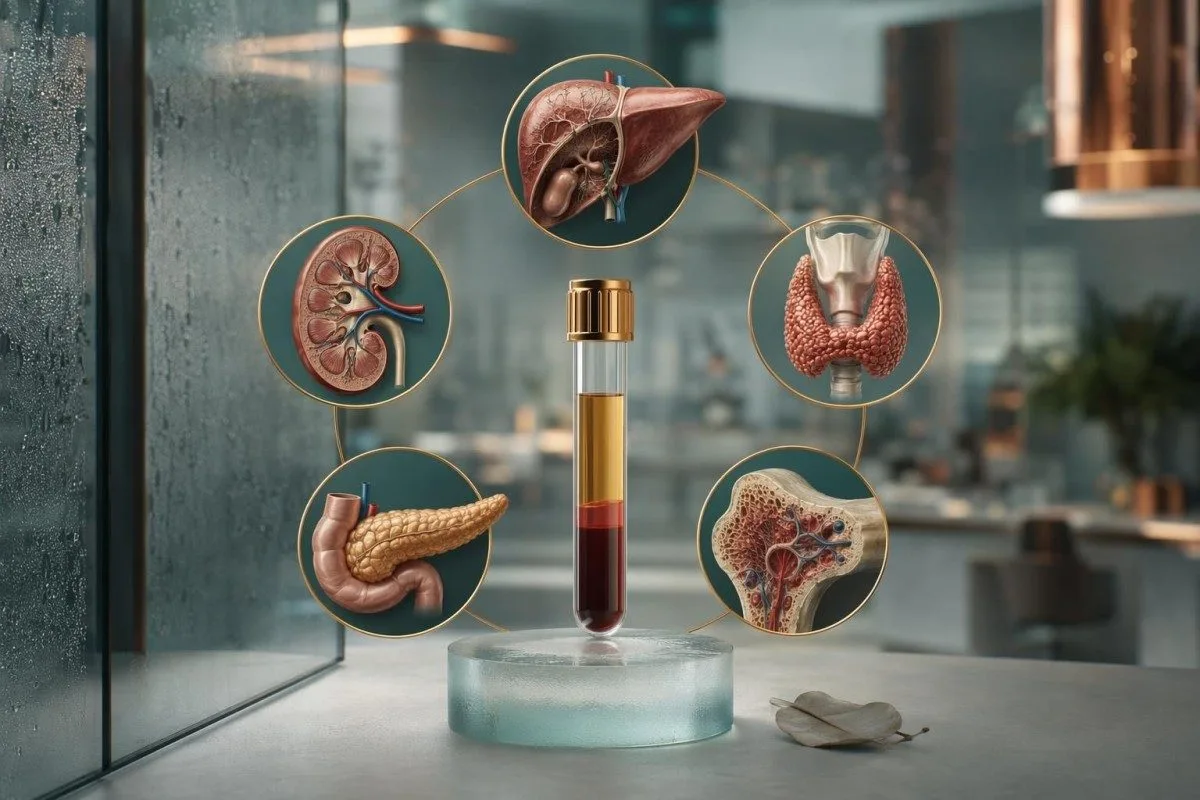
एकच रक्तनमुना (blood draw) बरेच काही सांगू शकतो, पण तो सगळे तपासू शकत नाही. सर्वात हुशार स्क्रीनिंग योजनेत लक्षित (targeted) चाचण्या, मूत्र चाचण्या, इमेजिंग आणि वयावर आधारित प्रतिबंधात्मक काळजी यांचा समावेश असतो.
हे मार्गदर्शन यांच्या नेतृत्वाखाली लिहिले गेले आहे: डॉ. थॉमस क्लेन, एमडी च्या सहकार्याने कांटेस्टी एआय वैद्यकीय सल्लागार मंडळ, ज्यामध्ये प्रो. डॉ. हान्स वेबर यांचे योगदान आणि डॉ. सारा मिशेल, एमडी, पीएचडी यांचे वैद्यकीय पुनरावलोकन समाविष्ट आहे.

थॉमस क्लेन, एमडी
मुख्य वैद्यकीय अधिकारी, कांटेस्टी एआय
डॉ. थॉमस क्लाइन हे 15+ वर्षांच्या प्रयोगशाळा वैद्यक आणि AI-सहाय्यित क्लिनिकल विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल हेमॅटोलॉजिस्ट आणि इंटर्निस्ट आहेत. Kantesti AI येथे मुख्य वैद्यकीय अधिकारी (Chief Medical Officer) म्हणून ते क्लिनिकल व्हॅलिडेशन प्रक्रिया नेतृत्व करतात आणि आमच्या 2.78 ट्रिलियन पॅरामीटर न्यूरल नेटवर्कची वैद्यकीय अचूकता देखरेख करतात. डॉ. क्लाइन यांनी बायोमार्कर समजून घेणे आणि प्रयोगशाळा निदान यावर सह-समीक्षित वैद्यकीय जर्नल्समध्ये मोठ्या प्रमाणावर प्रकाशने केली आहेत.

सारा मिशेल, एमडी, पीएचडी
मुख्य वैद्यकीय सल्लागार - क्लिनिकल पॅथॉलॉजी आणि अंतर्गत औषध
डॉ. सारा मिशेल या 18+ वर्षांच्या प्रयोगशाळा वैद्यक आणि निदान विश्लेषणाच्या अनुभवासह बोर्ड-प्रमाणित क्लिनिकल पॅथॉलॉजिस्ट आहेत. त्यांच्याकडे क्लिनिकल केमिस्ट्रीमध्ये विशेष प्रमाणपत्रे आहेत आणि क्लिनिकल प्रॅक्टिसमध्ये बायोमार्कर पॅनेल्स व प्रयोगशाळा विश्लेषणावर त्यांनी मोठ्या प्रमाणावर प्रकाशने केली आहेत.

प्रो. डॉ. हान्स वेबर, पीएचडी
प्रयोगशाळा औषध आणि क्लिनिकल बायोकेमिस्ट्रीचे प्राध्यापक
प्रो. डॉ. हान्स वेबर यांना क्लिनिकल बायोकेमिस्ट्री, प्रयोगशाळा वैद्यक, आणि बायोमार्कर संशोधनात 30+ वर्षांचे कौशल्य आहे. जर्मन सोसायटी फॉर क्लिनिकल केमिस्ट्रीचे माजी अध्यक्ष म्हणून, ते निदान पॅनेल विश्लेषण, बायोमार्कर मानकीकरण, आणि AI-सहाय्यित प्रयोगशाळा वैद्यक यात विशेष तज्ज्ञ आहेत.
- एचबीए१सी 5.7-6.4% प्रीडायबिटीज (पूर्वमधुमेह) दर्शवते; पुनर्तपासणीत 6.5% किंवा त्याहून अधिक आढळल्यास मधुमेहाला पाठिंबा मिळतो.
- फेरिटिन 30 ng/mL पेक्षा कमी असल्यास अनेकदा हिमोग्लोबिन कमी होण्याआधीच लोहाची कमतरता (iron deficiency) सूचित होते.
- ईजीएफआर 3 महिन्यांपेक्षा जास्त काळ 60 mL/min/1.73 m² पेक्षा कमी असल्यास दीर्घकालीन मूत्रपिंडाचा आजार (chronic kidney disease) सूचित होतो आणि त्यासोबत मूत्र ACR करणे आवश्यक असते.
- टीएसएच 0.4-4.0 mIU/L ही प्रौढांसाठी सामान्य संदर्भ श्रेणी आहे, पण लक्षणे आणि फ्री T4 (free T4) यांना सीमारेषेवरील (borderline) इशाऱ्यापेक्षा अनेकदा अधिक महत्त्व असते.
- एचएस-सीआरपी 10 mg/L पेक्षा जास्त असल्यास साधारणपणे तीव्र दाहक (acute inflammatory) स्थिती दर्शवते आणि बरे झाल्यानंतर पुन्हा तपासणे योग्य असते.
- एलपी(अ) 50 mg/dL पेक्षा जास्त किंवा 125 nmol/L पेक्षा जास्त हे बहुतेक प्रौढांमध्ये वाढलेले (elevated) मानले जाते आणि आयुष्यात एकदा तरी तपासणे अनेकदा फायदेशीर ठरते.
- पीएसए 4 ते 10 ng/mL या श्रेणीत सौम्य वाढ (benign enlargement) मोठ्या प्रमाणात आढळते, त्यामुळे हे सार्वत्रिक कर्करोग स्क्रीनिंग नाही.
- मूत्र ACR 30 mg/g किंवा त्याहून अधिक असल्यास मूत्रपिंडाचे नुकसान (kidney damage) उघड होऊ शकते, जे संपूर्ण शरीराच्या रक्त तपासणीत पूर्णपणे चुकू शकते.
संपूर्ण शरीराच्या रक्त तपासणीने वास्तवात काय तपासता येते
A संपूर्ण शरीराची रक्त तपासणी तपासू शकते मधुमेह, अॅनिमिया, मूत्रपिंड कार्यातील बिघाड, यकृत इजा, कोलेस्टेरॉलसंबंधी विकार, लोहाची कमतरता आणि काही थायरॉइड समस्या, पण स्वतःहून बहुतेक कर्करोग, संरचनात्मक हृदयविकार (structural heart disease), कोलन पॉलिप्स, ग्लॉकोमा, स्लीप एपनिया किंवा अनेक ऑटोइम्यून स्थिती यांना विश्वासार्हपणे नाकारता येत नाही. प्रत्यक्षात, लक्षणांशिवाय सर्वोत्तम योजना म्हणजे लक्षित चाचण्या (targeted labs) तसेच रक्तदाब (blood pressure), मूत्र तपासणी (urine testing) आणि वयावर आधारित स्क्रीनिंग. लोक जेव्हा कांटेस्टी एआय रक्त चाचणी विश्लेषक वापरून मानक रक्त तपासणी.

मी डॉ. थॉमस क्लाइन आहे, आणि मला सर्वाधिक ऐकायला मिळणारा प्रश्न याच प्रकारचा असतो: 'मी एकदाच रक्त तपासणी करून ठीक आहे हे कळू शकते का?' प्रामाणिक उत्तर नाही. नियमित पॅनेलमध्ये हिमोग्लोबिन 9.8 ग्रॅम/डेसिलिटर, क्रिएटिनिन 1.7 मिलीग्रॅम/डेसिलिटर, ALT 88 IU/L, किंवा LDL-C 182 मिलीग्रॅम/डेसिलिटर, पण या कोणत्याही संख्यांमधून ऊती, धमन्या किंवा त्वचा तपासता येत नाही.
A सीबीसी रक्ताल्पता, खूप जास्त पांढऱ्या पेशी, किंवा प्लेटलेटमधील असामान्यता ओळखू शकते. A केमिस्ट्री पॅनेल 126 mmol/L वर सोडियम, 11.2 mg/dL वर कॅल्शियम, किंवा 2.5 mg/dL वर बिलिरुबिन दर्शवू शकते; तरीही, ही संकेतसूचना आहेत—पूर्ण निदान नाही.
आमच्या 127+ देशांतील वापरकर्त्यांमध्ये, Kantesti वारंवार तोच नमुना पाहते: सर्वाधिक उपयुक्त स्क्रीनिंग योजना लहान आणि अधिक हुशार असतात, व्यापक आणि अधिक महाग नसतात. जेव्हा आमची AI एखादा अहवाल पाहते, तेव्हा आम्ही फक्त तपासल्या जाणाऱ्या घटकांच्या (analytes) संख्येपेक्षा, त्या मार्कर्सच्या संयोजनावर आणि बदलाच्या दिशेवर अधिक वेळ घालवतो.
बहुतेक रुग्णांना मदत करणारा हा नियम आहे. एखादी स्थिती मुख्यतः संरचनात्मक, मधूनमधून होणारी, किंवा स्थानिक— 5 मिमी कोलन पॉलिप, मधूनमधून होणारे अॅट्रियल फिब्रिलेशन, सुरुवातीचा ग्लॉकोमा, किडनी स्टोन, किंवा संशयास्पद तीळ—अशा वेळी रक्त तपासणी अनेकदा चुकीचे साधन ठरते.
वेलनेस रक्त तपासणीत नियमित प्रयोगशाळा चाचण्या साधारणपणे काय कव्हर करतात
नियमित वेलनेस रक्त तपासणी सहसा यामध्ये समाविष्ट असते संपूर्ण रक्त गणना (CBC), केमिस्ट्री पॅनेल, लिपिड पॅनेल, आणि ग्लुकोज स्क्रीनिंग, अनेकदा संपूर्ण रक्त पॅनेल. म्हणून पॅक केलेले असते. हे संयोजन सामान्य समस्यांसाठी चांगले असते—रक्ताल्पता, इलेक्ट्रोलाइट विकार, मधुमेहाचे संकेत, किडनीवर ताण, आणि कोलेस्टेरॉलचा धोका—पण त्यामुळे मोठ्या पोकळ्या राहतात.

A सीबीसी लाल पेशी, पांढऱ्या पेशी आणि प्लेटलेट्स मोजते. सामान्य प्रौढ संदर्भ श्रेणी साधारणपणे महिलांमध्ये हिमोग्लोबिन 12.0-15.5 g/dL आणि पुरुषांमध्ये 13.5-17.5 g/dL, WBC 4.0-11.0 ×10⁹/L, आणि प्लेटलेट्स 150-450 ×10⁹/L; असामान्य निकाल लोहाची कमतरता, अस्थिमज्जेवरील ताण, रोगप्रतिकारक सक्रियता, किंवा रक्तस्राव याकडे निर्देश करू शकतात, पण ते कारण स्वतःहून सांगत नाहीत.
केमिस्ट्री पॅनेलमध्ये मूत्रपिंड आणि यकृताशी संबंधित संकेतांचा समावेश असतो. क्रिएटिनिन बहुतेक वेळा याच्या आसपास येते 0.6-1.3 mg/dL, तरीही स्नायूंचे प्रमाण खूप महत्त्वाचे असते, आणि eGFR 60 mL/min/1.73 m² पेक्षा कमी जे 3 महिन्यांपर्यंत टिकते, ते दीर्घकालीन मूत्रपिंड रोग (chronic kidney disease) याच्या एका व्याख्येशी जुळते. ALT वरच्या मर्यादा प्रयोगशाळेनुसार बदलतात; काही जुन्या पॅनेल्समध्ये अजूनही 50 IU/L पेक्षा जास्त मूल्ये स्वीकारली जातात, तर काही युरोपीय प्रयोगशाळांमध्ये वरची मर्यादा 35 IU/L च्या आसपास कमी ठेवली जाते.
चयापचय (मेटाबॉलिक) तपासणीसाठी व्यावहारिकदृष्ट्या मुख्य आधार म्हणजे ग्लुकोज आणि लिपिड्स. US Preventive Services Task Force कडून 2021 मधील मधुमेह स्क्रीनिंग विधान हे समर्थन करते उपाशीपोटी ग्लुकोज, HbA1c, किंवा तोंडी ग्लुकोज सहनशीलता चाचणी 35-70 वयोगटातील, जादा वजन किंवा स्थूलता असलेल्या प्रौढांमध्ये (US Preventive Services Task Force, 2021), आणि आमच्या स्वतंत्र पुनरावलोकनांमध्ये मधुमेह रक्त तपासणी आणि लिपिड पॅनेलचे निकाल स्पष्ट होते की एकच “नॉर्मल” उपाशीपोटी निकाल आजीवन जोखमीचा निर्णय का देत नाही.
लोकांना अनेकदा आश्चर्य वाटते ते म्हणजे काय नाही मानक (स्टँडर्ड) आहे. नियमित पॅनेल्समध्ये सहसा वगळले जाते फेरिटिन, व्हिटॅमिन B12, TSH, ApoB, लिपोप्रोटीन(a), व्हिटॅमिन डी, आणि मूत्र अल्ब्युमिन, त्यामुळे एखाद्याला सांगितले जाऊ शकते की त्यांचे 'पूर्ण शरीर' तपासणी अहवाल सामान्य आहेत, तरीही फेरिटिन 14 ng/mL किंवा TSH 6.8 mIU/L एक महिन्यानंतर असू शकते.
विस्तारित वेलनेस रक्त तपासणी किंवा एक्झिक्युटिव्ह हेल्थ पॅनेलमध्ये काय वाढते
एक विस्तारित वेलनेस रक्त तपासणी किंवा एक्झिक्युटिव्ह हेल्थ पॅनेल सहसा जोडते फेरिटिन, B12, व्हिटॅमिन डी, TSH, hs-CRP, इन्सुलिन, ApoB, आणि लिपोप्रोटीन(a). ही अतिरिक्त तपासणी खरोखर उपयुक्त ठरू शकते, पण फक्त तेव्हा जेव्हा ती व्यक्तीच्या जोखीम प्रोफाइल आणि लक्षणांशी जुळते.

सर्वाधिक उपयुक्त अॅड-ऑन्स तेच असतात जे व्यवस्थापन (मॅनेजमेंट) बदलतात. आमचे रक्त चाचणी बायोमार्कर मार्गदर्शक हजारो मार्कर्स कव्हर करते, पण दैनंदिन प्रतिबंधात्मक काळजीमध्ये मला सर्वाधिक मूल्य मिळते ते ApoB, लिपोप्रोटीन(a), फेरिटिन, TSH, B12, आणि 25-OH व्हिटॅमिन डी.
A लिपोप्रोटीन(a) पातळीपेक्षा 50 mg/dL किंवा 125 nmol/L बहुतेक मार्गदर्शक तत्त्वांनुसार ती वाढलेली (elevated) मानली जाते आणि ती मोठ्या प्रमाणात आनुवंशिक (genetic) असते. 2018 AHA/ACC कोलेस्टेरॉल मार्गदर्शक तत्त्वांनुसार, ApoB विशेषतः उपयुक्त ठरते जेव्हा ट्रायग्लिसराइड्स 200 mg/dL पेक्षा जास्त असतात किंवा मेटाबॉलिक सिंड्रोम उपस्थित असतो (Grundy et al., 2019), कारण अॅथेरोजेनिक कणांची संख्या केवळ LDL-C पेक्षा अधिक महत्त्वाची ठरू शकते.
A फेरिटिन खाली 30 ng/mL अनेकदा अॅनिमिया विकसित होण्याआधीच लोहाची कमतरता दर्शवते, विशेषतः मासिक पाळी असलेल्या महिला, वारंवार रक्तदान करणारे, आणि सहनशक्ती (endurance) खेळाडूंमध्ये. एक बी१२ पातळी खाली 200 pg/mL हे अधिक स्पष्टपणे कमतरतेचे लक्षण आहे, तर 200-350 pg/mL हा राखाडी (grey) विभाग आहे जिथे लक्षणे, मिथाइलमॅलोनीक अॅसिड, होमोसिस्टीन आणि आहाराचा इतिहास यांना प्रयोगशाळेच्या (lab) चिन्हापेक्षा अधिक महत्त्व असते; थायरॉइड चाचणी ही फक्त थायरॉईड पॅनेल, सोबत समजून घेतल्यावरच अधिक उपयुक्त ठरते, फक्त TSH वेगळे पाहून नाही.
महागडा “catch” म्हणजे काही चमकदार (glossy) पॅनेल्स अजूनही काय सोडून देतात ते. ते लक्षणे नसलेल्या लोकांमध्ये टेस्टोस्टेरॉन, DHEA किंवा रँडम कॉर्टिसोल मागवू शकतात, पण मूत्रातील अल्ब्युमिन-क्रिएटिनिन गुणोत्तर (urine albumin-creatinine ratio) वगळतात—जे मधुमेह किंवा उच्च रक्तदाबात सीरम क्रिएटिनिनपेक्षा अनेकदा मूत्रपिंडाचा इजा लवकर ओळखते. हीच त्या अस्वस्थ करणाऱ्या सत्यांपैकी एक गोष्ट आहे जी बहुतेक मार्केटिंग पेजेस झाकतात.
प्रतिबंधात्मक रक्त तपासणी स्वतःहून काय शोधू शकत नाही
A प्रतिबंधात्मक रक्त तपासणी शरीररचना (anatomy) थेट पाहू शकत नाही. ते कोलन पॉलिप, स्तनातील कॅल्सिफिकेशन, बहुतेक सुरुवातीचे त्वचेचे कॅन्सर, कोरोनरी धमनीतील अरुंदता, ग्लॉकोमा, किंवा स्लीप अॅप्निया पाहू शकत नाही—म्हणूनच रक्त तपासणी कधीही तपासण्या (exams), इमेजिंग किंवा वय-आधारित स्क्रीनिंगची जागा घेऊ शकत नाही.

संरचनात्मक (structural) आजार हा क्लासिक “blind spot” आहे. तुमच्याकडे अगदी सामान्य CBC आणि केमिस्ट्री पॅनेल असले तरी 6 मिमीचा कोलन पॉलिप किंवा सुरुवातीचा फुफ्फुसातील नोड्यूल असू शकतो—म्हणूनच कॅन्सर लवकर ओळखण्यासाठी कोणत्या रक्त तपासण्या उपयोगी ठरू शकतात हे बहुतेक रुग्णांना वाटते त्यापेक्षा अधिक सावधपणे सांगितले आहे.
मूत्रपिंडाचा आजार हा आणखी एक सामान्य सापळा आहे. एक क्रिएटिनिन पैकी 0.9 mg/dL आश्वासक वाटू शकतो, पण एक मूत्रातील अल्ब्युमिन-क्रिएटिनिन गुणोत्तर 120 mg/g हे रक्त तपासणीमध्ये फारसा बदल होण्याआधीच महत्त्वपूर्ण मधुमेही किंवा उच्च रक्तदाबामुळे झालेली मूत्रपिंड इजा उघड करू शकते.
हाडांच्या आरोग्याबाबत अनेकदा अतिसुलभीकरण (oversimplified) केले जाते. व्हिटॅमिन डी असू शकते 14 ng/mL, पण ऑस्टिओपोरोसिसचे निदान DEXA, ने केले जाते,.
पचनसंस्थेच्या विकारांमध्येही हेच वर्तन दिसते. लोहाची कमतरता, कमी अल्ब्युमिन, किंवा यकृताच्या एन्झाइम्समध्ये असामान्यता संशय वाढवू शकते, पण दाहक आतड्यांचे आजार (inflammatory bowel disease), अल्सर, सीलिएक (celiac) नुकसान, आणि कोलन कॅन्सर यांची पुष्टी करण्यासाठी तरीही स्टूल टेस्टिंग, इमेजिंग किंवा एंडोस्कोपीची गरज असते.
कर्करोग, ऑटोइम्यून आजार आणि दीर्घकालीन संसर्ग हे अनेकदा एकाच रक्तनमुना तपासणीतून का सुटतात
कॅन्सर, ऑटोइम्यून आजार, आणि दीर्घकालीन संसर्ग हे अनेकदा एकाच रक्त नमुन्यातून लवकर सुटतात, कारण सुरुवातीच्या आजारामुळे तुम्ही मोजलेले मार्कर्स अजून बदललेले नसू शकतात. म्हणूनच आश्वासक (reassuring) रिपोर्ट्स एखादी चिंताजनक कथा आपोआप रद्द करत नाहीत.

बहुतेक सुरुवातीचे घन (solid) कॅन्सर नाही एक विशिष्ट, विश्वासार्ह रक्त नमुना (blood pattern) सोडतात. CEA, CA-125, आणि तत्सम ट्यूमर मार्कर्स धूम्रपान, मासिक पाळी (menstruation), सौम्य सिस्ट्स (benign cysts), यकृताचे आजार, आणि दाह (inflammation) यांमुळे चुकीचे पॉझिटिव्ह (false positives) देऊ शकतात—म्हणून सरासरी जोखमीच्या लोकांमध्ये ते खराब स्क्रीनिंग साधने ठरतात; बहुतेकांना माहीत असलेला अपवाद म्हणजे PSA, आणि तिथेही 2018 च्या USPSTF शिफारशीने 55-69 वयोगटातील पुरुषांसाठी (US Preventive Services Task Force, 2018) “सर्वांवर” (blanket) चाचणी करण्याऐवजी सामायिक निर्णय-प्रक्रिया (shared decision-making) पुढे ढकलली.
अगदी रक्ताचे कॅन्सरही सुरुवातीला सूक्ष्म (subtle) असू शकतात. मी अशा रुग्णांना पाहिले आहे ज्यांच्याकडे लिम्फोमा ज्याचे CBC जवळपास सामान्य होते, प्लेटलेट्स सामान्य होते, आणि LDH फक्त किंचित वाढले होते—म्हणूनच सतत वाढणाऱ्या गाठी, अंगावरून घाम भिजवणारे घाम येणे, किंवा कारण नसलेले वजन कमी होणे हे नीट दिसणाऱ्या लिम्फोमा रक्त तपासणी.
ऑटोइम्यून स्क्रीनिंग तर आणखी गोंधळात टाकणारे असते. कमी टायटर एएनए निरोगी लोकांमध्ये सकारात्मक येऊ शकते, विशेषतः महिला आणि वयस्कांमध्ये; तर सुरुवातीच्या व्हॅस्क्युलायटिस, दाहक आतड्यांचे आजार, किंवा सेरोनिगेटिव्ह आर्थ्रायटिस असलेल्या रुग्णांमध्ये सुरुवातीला ESR आणि CRP सामान्य असू शकतात; आमच्या ऑटोइम्यून पॅनेल रक्त तपासणी अहवाल कसा वाचावा त्या ‘फॉल्स पॉझिटिव्ह’बद्दल अधिक सखोल माहिती देते.
संसर्गजन्य स्क्रीनिंग फक्त तेव्हाच उपयोगी ठरते जेव्हा तुम्ही योग्य विंडोमध्ये योग्य चाचणी (अॅसे) ऑर्डर करता. 4थ्या पिढीची HIV अँटिजेन-ऍन्टिबॉडी चाचणी साधारणपणे एक्सपोजरनंतर सुमारे 18-45 दिवसांत पॉझिटिव्ह होते—म्हणूनच वेळेचे महत्त्व हे संख्येइतकेच असते, आणि आमचा HIV विंडो पिरियड मार्गदर्शक अस्तित्वात आहे कारण दिवस 7 ला नकारात्मक चाचणी अनेकदा खोटेच दिलासा देणारी ठरते.
सामान्य (normal) श्रेणींमुळे एकीकडे खोटे समाधान (false reassurance) आणि दुसरीकडे खोटे इशारे (false alarms) का निर्माण होतात
सामान्य श्रेणी ही आरोग्याची हमी नसून सांख्यिकीय साधने आहेत. एखादा निकाल प्रयोगशाळेच्या अंतरात बसला तरी तुमच्यासाठी तो चुकीचा असू शकतो, किंवा त्या अंतराबाहेर गेला तरी संदर्भात तो निरुपद्रवी ठरू शकतो.

बहुतेक संदर्भ अंतरांमध्ये संदर्भ लोकसंख्येच्या मधला भाग 95% येतो. म्हणजे कोणत्याही एका तपासणी घटकावर सुमारे 1 पैकी 20 निरोगी लोकांमध्ये जणांचा निकाल श्रेणीबाहेर जाईल—आणि म्हणूनच ‘अलग’ किरकोळ असामान्यता रक्त तपासणी सामान्य मूल्ये अहवालात सामान्य असतात.
चाचणीपूर्व (प्रि-अॅनॅलिटिकल) घटक बहुतेक लोकांना वाटते त्यापेक्षा जास्त निकाल बदलतात. कठोर प्रशिक्षणामुळे AST पेक्षा जास्त 80 IU/L, वाढू शकते; निर्जलीकरणामुळे हिमोग्लोबिन आणि अल्ब्युमिन, खोटेपणाने वाढू शकते; आणि बायोटिन सप्लिमेंट्स इतकी कमी असली तरी 5-10 mg/दिवस काही थायरॉइड आणि ट्रोपोनिन अॅसेमध्ये हस्तक्षेप करू शकतात.
डॉ. थॉमस क्लाइन म्हणून, मी क्लिनिकमध्ये आश्चर्यकारक प्रमाणात वेळ ‘फॉल्स रीअॅश्युरन्स’ (खोटा दिलासा) दूर करण्यात घालवतो. सामान्य एचबीए१सी हे हेमोलिसिस, अलीकडील रक्तस्राव, किंवा काही हिमोग्लोबिन प्रकारांमध्ये असामान्य ग्लुकोज हाताळणीला वगळत नाही; आणि आमचा लेख HbA1c अचूकता अस्तित्वात आहे कारण लक्षणे आणि प्रयोगशाळेतील निकाल यांच्यातील विसंगती ही खरी आहे.
महत्त्वाचे म्हणजे पॅटर्न्स. फेरिटिन 22 ng/mL तसेच MCV 82 fL आणि एक केस अजूनही माझ्या लक्षात राहते: तिच्या 40 च्या दशकातील एक शिक्षिकेला हे फक्त फेरिटिन एकट्याने जेवढे दिसत नाही, त्या पद्धतीने सुरुवातीच्या लोह-हानीकडे निर्देश करते; जसे सोडियम 133 mmol/L म्हणजे एका तरुण खेळाडूमध्ये शर्यतीनंतर एक गोष्ट, आणि थायाझाइड घेणाऱ्या वयस्कर व्यक्तीत काहीतरी वेगळे.
अतिरिक्त मार्कर्सचा फायदा कोणाला होतो—आणि सहसा कोणाला होत नाही
प्रीटेस्ट संभाव्यता (pretest probability) वाजवी असेल तेव्हा अतिरिक्त मार्कर्स मदत करतात. अर्थपूर्ण काही सापडण्याची शक्यता कमी असेल, तर मोठा पॅनेल सहसा मूल्यापेक्षा जास्त गोंधळ (noise) वाढवतो.

वैयक्तिकृत मूलभूत (baseline) मोजमाप हे ट्रेंडी मेनूपेक्षा अधिक महत्त्वाचे असते. म्हणूनच आम्ही वाचकांना आमच्या वैयक्तिकृत रक्त तपासणी पद्धतीकडे नेतो, एका-सर्वांसाठी-एकसारखी खरेदी यादी (one-size-fits-all) देण्यापेक्षा.
आयुष्यात एकदाच होणारे लिपोप्रोटीन(a) मोजमाप अनेक प्रौढांसाठी योग्य असते, आणि पहिल्या दर्जाच्या नातेवाईकात अकाली हृदयविकार असल्यास मी त्यासाठी अधिक आग्रह धरतो. ते एलपी(अ) पेक्षा जास्त 125 nmol/L साधारणपणे आयुष्यभर वाढलेलेच राहते कारण ते मोठ्या प्रमाणात आनुवंशिक (genetic) असते; त्यामुळे दरवर्षी पुन्हा करणे क्वचितच व्यवस्थापनात बदल घडवते.
इतिहास (history) तसा सूचित करत असेल तर कमतरता तपासणीचा फायदा जास्त मिळतो. आम्ही फेरिटिन जास्त मासिक पाळी, रक्तदान, किंवा सहनशक्तीचा खेळ (endurance sport) यासाठी वाढवतो; बी१२ शाकाहारी (vegan) आहार, मेटफॉर्मिन, किंवा आम्ल-दमन करणाऱ्या (acid-suppressing) औषधांसाठी; आणि टीएसएच जेव्हा वजनातील बदल, थंडी सहन न होणे, बद्धकोष्ठता, धडधड (पलपिटेशन्स), किंवा प्रजननविषयक समस्या या गोष्टी कथेत येतात.
हार्मोन्समध्येच अनेकदा पैसा वाया जातो. लक्षणांशिवाय प्रौढांमध्ये यादृच्छिक कॉर्टिसोल, विस्तृत लैंगिक-हार्मोन पॅनेल्स, किंवा DHEA यामुळे अनेक अनावश्यक (इन्सिडेंटल) निष्कर्ष निघतात; तर PSA, हृदयवहिन्यासंबंधी जोखीम, आणि वयाला अनुरूप स्क्रीनिंग यांभोवती केंद्रित चर्चा वाचणाऱ्या लोकांसाठी साधारणपणे अधिक उपयुक्त ठरते. 50 वर्षांवरील प्रत्येक पुरुषाने करावयाच्या रक्त तपासण्या चेकलिस्ट.
लक्षणांशिवाय (symptom-free) अधिक हुशार स्क्रीनिंग योजना कशी तयार करावी
अधिक शहाणे लक्षणांशिवायचे नियोजन हे वय-, जोखीम- आणि इतिहासावर आधारित थोड्या मुख्य (कोर) लॅब चाचण्यांसोबत रक्त नसलेल्या (नॉन-ब्लड) स्क्रीनिंगचा समावेश करते. 25 एप्रिल 2026 पर्यंतही, तुम्हाला मिळेल असा सर्वात विस्तृत पॅनेल ऑर्डर करून प्रमाण (क्वांटिटी) निर्णयशक्तीवर मात करेल अशी आशा करण्यापेक्षा हे खूपच सुरक्षित आहे.

अनेक प्रौढांसाठी कोरची सुरुवात होते संपूर्ण रक्त गणना (CBC), क्रिएटिनिन/eGFR, ALT किंवा AST, उपाशीपोटी लिपिड्स, आणि उपाशीपोटी ग्लुकोज किंवा HbA1c प्रत्येक 1-3 वर्षे, प्रत्येक तिमाहीत नाही. जर तुम्ही मध्यम वयात सुरुवात करत असाल, तर आमचे तुमच्या 40 व्या वर्षांतील वार्षिक रक्त तपासणी ही चेकलिस्ट एक व्यावहारिक सुरुवात आहे, आणि वयस्कर प्रौढांना अनेकदा थोडी वेगळी गती (कॅडन्स) लागते—जी आम्ही ज्येष्ठांसाठीच्या.
मधुमेहासाठी, 2021 USPSTF शिफारस सांगते की वयस्करांनी (प्रौढांनी) ज्यांचे वजन जास्त आहे किंवा स्थूलता आहे त्यांनी उपाशीपोटी ग्लुकोज, HbA1c, किंवा तोंडी ग्लुकोज टॉलरन्स टेस्टिंगद्वारे स्क्रीनिंग करावे (US Preventive Services Task Force, 2021). 35-70 with overweight or obesity using fasting glucose, HbA1c, or oral glucose tolerance testing (US Preventive Services Task Force, 2021). HbA1c 5.7-6.4% प्रीडायबिटीज सूचित करते, आणि 6.5% किंवा त्याहून अधिक पुनर्तपासणीमध्ये मधुमेहाला पाठिंबा मिळतो.
रक्त तपासण्या या रक्त नसलेल्या स्क्रीनिंगच्या शेजारीच बसल्या पाहिजेत. सरासरी जोखीम असलेल्या कोलोरेक्टल स्क्रीनिंगची सुरुवात 45 अनेक मार्गदर्शक तत्त्वांमध्ये होते; गर्भाशयमुख (सर्व्हायकल) स्क्रीनिंग HPV-आधारित राष्ट्रीय प्रोटोकॉलनुसार होते; मॅमोग्राफी साधारणपणे 40-50 देशानुसार; आणि रक्तदाब तपासणे तरीही किमान वर्षातून एकदा करणे योग्यच—जरी ट्यूबमधील सर्व काही शांत दिसत असले तरी.
बहुतेक रुग्णांना भीतीपेक्षा जीवनाच्या टप्प्यानुसार एक वार्षिक योजना तयार केल्यावर स्क्रीनिंग सोपे वाटते. तुमच्याकडे आधीच लॅब PDF किंवा फोटो असतील, तर तुम्ही वापरू शकता मोफत AI रक्त तपासणी विश्लेषण रक्तकामाचा भाग सुमारे 60 सेकंदांत व्यवस्थित करण्यासाठी, आणि मग पुढच्या टप्प्यावर लक्ष द्या—जे रक्त तपासणी कव्हर करू शकत नाही त्यावर.
बहुतेक प्रौढांसाठी कोर लॅब्स
व्यावहारिक कोर सेट म्हणजे CBC, मूत्रपिंड कार्य चाचणी, यकृत एन्झाईम्स, लिपिड्स, आणि ग्लुकोजचा एक निर्देशक. आणखी विश्लेषक (अॅनालायट्स) जोडण्यापूर्वी रक्तदाब, वजनातील ट्रेंड, औषधांचा आढावा, आणि कौटुंबिक आरोग्य इतिहास जोडा.
जोखीम प्रोफाइलनुसार अॅड-ऑन्स
इतिहासातून फायदा (यिल्ड) सूचित होत असेल तर फेरिटिन, B12, थायरॉइड चाचणी, ApoB, लिपोप्रोटीन(a), किंवा मूत्र ACR जोडा. माझ्या अनुभवात, एक संबंधित अॅड-ऑन दहा यादृच्छिक अॅड-ऑन्सपेक्षा जास्त मौल्यवान असतो.
एकदाच केलेल्या एक्झिक्युटिव्ह हेल्थ पॅनेलपेक्षा पॅटर्न्स आणि ट्रेंड्स का अधिक महत्त्वाचे असतात
एकदाच केलेल्या (वन-ऑफ) झलकांपेक्षा ट्रेंड्स अधिक चांगले ठरतात, कारण अनेक बायोमार्कर्स प्रत्यक्षात लॅब मर्यादा ओलांडण्याआधीच बदलत असतात. एक उतार (स्लोप) अनेकदा एकाच “नॉर्मल” शिक्क्यापेक्षा लवकर सत्य सांगतो.

A फेरिटिन कमी होणे 80 ते 28 ng/mL 18 महिन्यांमध्ये महत्त्वाचे ठरते—जरी 28 अजूनही परवानगी देणाऱ्या (परमिसिव्ह) लॅबद्वारे सामान्य म्हणून नोंदवले जात असले तरी. A क्रिएटिनिन 12 वरून 32 ng/mL 0.8 वरून 1.1 mg/dL लहान वयाच्या, अधिक वयस्कर स्त्रीमध्येही हे क्लिनिकली महत्त्वपूर्ण ठरू शकते; म्हणूनच मला ट्रॅजेक्टरीज (कालानुसार बदल) याबद्दल खूप काळजी आहे.
इथेच अनेकदा चमकदार पॅनेल कमी पडते. दीर्घकालीन (लाँगिट्युडिनल) पुनरावलोकनाशिवाय तुम्हाला हे दिसत नाही की ApoB हळूहळू वाढत आहे का, ALT ट्रायग्लिसराइड्ससोबत जुळत आहे का, किंवा टीएसएच आजारानंतरही सतत डगमगत आहे का; आमचे रक्त तपासणी तुलना काम या वास्तवावर आधारित आहे.
कांटेस्टीचे वैद्यकीय प्रमाणीकरण आणि क्लिनिकल मानके ही पेज आमचे 2.78T इंजिन रेंज कॉन्टेक्स्ट, पॅटर्न रिकग्निशन आणि क्रॉस-मार्कर इंटरप्रिटेशन कसे हाताळते ते स्पष्ट करते, आणि आम्ही सात विशेषतांमध्ये एक समर्पित बेंचमार्क प्रकाशित केला आहे तसेच प्री-रजिस्टर केलेला डेटासेटही उपलब्ध आहे फिगशेअर.
मी थॉमस क्लाइन, MD आहे, आणि मला ट्रेंड्सवर विश्वास आहे कारण जीवशास्त्रात गोंधळ (noise) असतो. आमच्या प्लॅटफॉर्मवर, वापरकर्ते सुमारे 60 सेकंदांत 75+ भाषांमध्ये रक्त तपासणीचा PDF किंवा फोटो अपलोड करू शकतात; पण खरे क्लिनिकल मूल्य अधिक सोपे आहे: आजचे पॅनेलच तेव्हाच अर्थपूर्ण ठरते जेव्हा ते मागील वर्षे, लक्षणे, औषधे आणि कौटुंबिक जोखीम यांच्याशी तुलना करून पाहिले जाते.
लक्षणे किंवा धोक्याची चिन्हे (red flags) स्क्रीनिंग लॅब्सपेक्षा कधी अधिक महत्त्वाची ठरतात
लक्षणे स्क्रीनिंग लॅब्सपेक्षा वरचढ ठरतात. नवीन छातीत दुखणे, एक बाजूची कमजोरी, तीव्र श्वास लागणे, काळे शौच, कावीळ, बेशुद्ध पडणे, किंवा गोंधळ—तुमच्या शेवटच्या प्रतिबंधात्मक पॅनेलचा अहवाल परिपूर्ण दिसत असला तरी—वैद्यकीय मूल्यमापन आवश्यक आहे.

काही संख्यांना स्वतःहून त्वरित फॉलो-अपची गरज असते. पोटॅशियम 6.0 mmol/L किंवा त्याहून अधिक, सोडियम 125 mmol/L किंवा त्यापेक्षा कमी, 8 g/dL पेक्षा कमी हिमोग्लोबिन, ग्लुकोज 300 mg/dL लक्षणांसह, किंवा 3 mg/dL गडद लघवीसह असणे हे 'फक्त पाहा आणि थांबा' (watch and wait) असे निकाल नाहीत.
सतत टिकणाऱ्या लक्षणांच्या गटांनाही महत्त्व आहे. अनपेक्षित वजन घटणे 5% मध्ये 6-12 महिन्यांत, रात्री घाम येणे (ड्रेंचिंग), शौच किंवा लघवीमध्ये दिसणारे रक्त, नवीन गाठ, किंवा पेक्षा जास्त काळ टिकणाऱ्या वाढलेल्या लिम्फ नोड्स— २-४ आठवडे तुम्हाला नियमित स्क्रीनिंगच्या पलीकडे नेऊन योग्य तपासणीकडे (proper exam) घेऊन जायला हवे.
इथेच ऑनलाइन लॅब इंटरप्रिटेशन मदत करू शकते, पण ते काळजीची जागा घेऊ शकत नाही. आमचे वैद्यकीय सल्लागार मंडळ त्या तत्त्वाचा विचार करून कंटेंट रिव्ह्यू करतो: सामान्य पॅनेल शक्यता कमी करते, पण तुमच्यासमोर बसलेल्या रुग्णाला कधीही “ओव्हररूल” करत नाही.
निष्कर्ष: संपूर्ण शरीराची रक्त तपासणी हे एक साधन म्हणून वापरा, निकाल (verdict) म्हणून नाही. कथा आणि संख्या जुळत नसतील, तर पुढचे पाऊल साधारणपणे डॉक्टर/क्लिनिशियन, योग्य शारीरिक तपासणी, आणि योग्य रक्तेतर तपासणी असते.
सतत विचारले जाणारे प्रश्न
संपूर्ण शरीराची रक्त तपासणी कर्करोग ओळखू शकते का?
नाही, संपूर्ण शरीराची रक्त तपासणी एकट्याने बहुतेक कर्करोगांचे विश्वसनीयपणे अचूक निदान करू शकत नाही. रक्त तपासणीमध्ये अशक्तपणा, कॅल्शियम वाढलेले, यकृत एन्झाइम्समध्ये असामान्यता किंवा LDH वाढलेले अशी काही संकेतक माहिती दिसू शकते; पण अनेक सुरुवातीच्या घन (solid) कर्करोगांमध्ये अजिबात वेगळा असा रक्ताचा ठराविक नमुना दिसत नाही. PSA, CEA आणि CA-125 सारखे ट्यूमर मार्कर्समध्ये खोटे सकारात्मक (false positives) आणि खोटे नकारात्मक (false negatives) दोन्ही होऊ शकतात; उदाहरणार्थ, 4 ते 10 ng/mL दरम्यानचा PSA हा सौम्य वाढ (benign enlargement) यासोबत मोठ्या प्रमाणात ओव्हरलॅप होतो. कर्करोग तपासणीसाठी योग्य ऊती (tissue) साठी योग्य चाचणी—जसे की स्टूल टेस्ट, कोलोनोस्कोपी, मॅमोग्राफी, HPV चाचणी, इमेजिंग किंवा बायोप्सी—यावरच अवलंबून असते.
वेलनेस रक्त तपासणीमध्ये साधारणपणे काय समाविष्ट असते?
एक सामान्य वेलनेस रक्त तपासणीमध्ये सहसा CBC, केमिस्ट्री पॅनेल, लिपिड पॅनेल आणि उपवासातील ग्लुकोज किंवा HbA1c यापैकी एक समाविष्ट असतो. या चाचण्या अशक्तपणा, संसर्गाची चिन्हे, इलेक्ट्रोलाइट विकार, मूत्रपिंड कार्यातील बदल, यकृत एन्झाइममधील असामान्यता, कोलेस्टेरॉलशी संबंधित समस्या आणि मधुमेहाचा धोका यासाठी स्क्रीनिंग करू शकतात. अनेक नियमित पॅनेलमध्ये फेरिटिन, व्हिटॅमिन B12, TSH, ApoB, लिपोप्रोटीन(a), किंवा व्हिटॅमिन डी यांचा समावेश नसतो, जोपर्यंत ते विशेषतः जोडले जात नाहीत. म्हणूनच एक सामान्य नियमित पॅनेल आपोआप लोहाची कमतरता, थायरॉइड रोग किंवा सुरुवातीचा कार्डिओमेटाबॉलिक धोका वगळत नाही.
कार्यकारी आरोग्य पॅनेल हे सामान्य रक्त तपासणीपेक्षा चांगले आहे का?
कार्यकारी आरोग्य पॅनेल तेव्हाच अधिक चांगले असते जेव्हा त्यात जोडलेले अतिरिक्त मार्कर तुमच्या वास्तविक जोखमीशी जुळतात. उपयुक्त अॅड-ऑन्समध्ये अनेकदा फेरिटिन, B12, TSH, ApoB, लिपोप्रोटीन(a) आणि कधी कधी hs-CRP यांचा समावेश असतो—विशेषतः जेव्हा कौटुंबिक आरोग्य इतिहास, आहार, औषधे किंवा लक्षणांमुळे त्या चाचण्या महत्त्वाच्या ठरण्याची शक्यता असते. 50 mg/dL किंवा 125 nmol/L पेक्षा जास्त Lp(a) पातळी हे अशा मार्करचे चांगले उदाहरण आहे जे LDL-C स्वीकारार्ह दिसत असतानाही हृदयविकार जोखीम समजून घेण्याचा अर्थ बदलू शकते. याउलट, यादृच्छिक कॉर्टिसोल, विस्तृत हार्मोन पॅनेल्स किंवा लक्षणे नसलेल्या प्रौढांमध्ये ट्यूमर मार्कर्स अनेकदा फायद्यापेक्षा अधिक गोंधळ निर्माण करतात.
निरोगी प्रौढांनी प्रतिबंधात्मक रक्त तपासण्या किती वेळा पुन्हा कराव्यात?
बहुतेक निरोगी प्रौढांना काही महिन्यांनी खूप विस्तृत पॅनेलची गरज नसते. एक योग्य “कोर” लॅब सेट अनेकदा प्रत्येक 1-3 वर्षांनी पुन्हा केला जातो; मात्र मधुमेह, उच्च रक्तदाब, मूत्रपिंडाचा आजार, लिपिड विकार, औषधांचे निरीक्षण, किंवा लक्षणांमध्ये बदल असलेल्या लोकांना अधिक कमी अंतराने तपासण्या कराव्या लागू शकतात. मधुमेह तपासणी विशेषतः 35-70 वयोगटातील, जादा वजन किंवा स्थूलता असलेल्या प्रौढांसाठी शिफारस केली जाते, आणि लिपिड चाचण्यांचे अंतर हे सुरुवातीच्या जोखमीवर व उपचारांच्या निर्णयांवर अवलंबून असते. चांगला नियम म्हणजे कॅलेंडर अॅप सांगते म्हणून नव्हे, तर तुम्ही नेमके काय ट्रॅक करत आहात त्यानुसार चाचण्या पुन्हा करणे.
रक्त तपासणी सामान्य मूल्ये कोणत्या स्थिती चुकवू शकतात?
सामान्य रक्त तपासणी काही संरचनात्मक, स्थानिक किंवा मधूनमधून होणारे आजार चुकवू शकते. सामान्य उदाहरणांमध्ये कोलन पॉलिप्स, स्तनाचा सुरुवातीचा कर्करोग, अनेक त्वचेचे कर्करोग, ग्लॉकोमा, स्लीप एपनिया, अतालता (arrhythmias), ऑस्टिओपोरोसिस आणि मूत्रपिंडाचा आजार यांचा समावेश होतो—जो प्रथम क्रिएटिनिन वाढण्याऐवजी मूत्रातील अल्ब्युमिनमध्ये दिसतो. 0.9 mg/dL क्रिएटिनिन हे सामान्य दिसू शकते, तर 120 mg/g मूत्र अल्ब्युमिन-क्रिएटिनिन गुणोत्तर (ratio) हे आधीच मूत्रपिंडाला झालेली इजा दर्शवते. रक्त तपासण्या प्रभावी असतात, पण त्या मूत्र तपासणी, इमेजिंग, एंडोस्कोपी, शारीरिक तपासणी किंवा लक्षणांचे पुनरावलोकन यांची जागा घेऊ शकत नाहीत.
संपूर्ण शरीराच्या रक्त तपासणीपूर्वी मला उपवास करणे आवश्यक आहे का?
उपवास कोणते मार्कर मोजले जात आहेत यावर अवलंबून असतो. उपवासातील ग्लुकोज, इन्सुलिन आणि ट्रायग्लिसराइड्ससाठी साधारणपणे 8-12 तासांचा उपवास प्राधान्याने घेतला जातो, कारण अलीकडील अन्नसेवनामुळे निकाल इतका बदलू शकतो की त्याचा अर्थ लावणे बदलू शकते. अनेक लिपिड पॅनेल्स उपवासाशिवायही समजून घेता येतात—विशेषतः एकूण कोलेस्टेरॉल, HDL-C आणि अनेकदा LDL-C—तथापि ट्रायग्लिसराइड्स खूप जास्त असल्यास उपवास अधिक विश्वासार्ह ठरतो. तुमच्या प्रयोगशाळेने वेगळ्या सूचना दिल्या नसतील तर पाणी सामान्यतः ठीक असते, आणि त्याच सकाळी जोरदार व्यायाम टाळणे चांगले, कारण त्यामुळे AST आणि CK सारखी एन्झाईम्स वाढू शकतात.
आजच AI-संचालित रक्त तपासणी विश्लेषण मिळवा
जगभरातील 2 दशलक्षांहून अधिक वापरकर्त्यांमध्ये सामील व्हा, जे तात्काळ आणि अचूक प्रयोगशाळा चाचणी विश्लेषणासाठी Kantesti वर विश्वास ठेवतात. तुमचे रक्त तपासणी अहवाल अपलोड करा आणि काही सेकंदांत 15,000+ बायोमार्कर्सचे सर्वसमावेशक अर्थ लावणे मिळवा.
📚 संदर्भित संशोधन प्रकाशने
Kantesti AI Research Team (2026). 15 अनामिकृत रक्त तपासणी प्रकरणांवर Kantesti AI Engine चे क्लिनिकल व्हॅलिडेशन (2.78T): सात वैद्यकीय विशेषतांमधील प्रकरणांसह हायपरडायग्नोसिस ट्रॅप समाविष्ट असलेला प्री-रजिस्टर्ड रुब्रिक-आधारित बेंचमार्क. Figshare.
Kantesti AI Clinical Content Team (2026). सीरम प्रथिने मार्गदर्शक: ग्लोब्युलिन, अल्ब्युमिन आणि ए/जी गुणोत्तर रक्त चाचणी. Zenodo.
📖 बाह्य वैद्यकीय संदर्भ
📖 पुढे वाचा
वैद्यकीय पथकाकडून तज्ज्ञांनी पडताळलेले आणखी वैद्यकीय मार्गदर्शक शोधा: कांटेस्टी वैद्यकीय पथकाकडून:

संसर्ग रक्त तपासणी: प्रोकेल्सिटोनिन विरुद्ध CRP आणि CBC
संसर्ग चिन्हक प्रयोगशाळा अहवाल समजून घ्या (2026 अद्यतन) रुग्णांसाठी अनुकूल डॉक्टर क्वचितच एका एकमेव असामान्य चिन्हकावर अवलंबून असतात. उपयुक्त संकेत म्हणजे...
लेख वाचा →
ESR साठी सामान्य श्रेणी: वय, लिंग, आणि उच्च निकाल कसा समजून घ्यावा
दाहक निर्देशक प्रयोगशाळा अहवाल समजून घ्या 2026 अद्यतन (रुग्णांसाठी सुलभ) बहुतेक प्रयोगशाळा अजूनही साधे लिंग- आणि वयानुसार ESR चे कटऑफ वापरतात, पण...
लेख वाचा →
प्लेटलेट्ससाठी सामान्य श्रेणी: प्रौढांमधील मोजणी आणि सतर्कतेची चिन्हे
हेमॅटोलॉजी लॅब इंटरप्रिटेशन 2026 अपडेट: रुग्णांसाठी सोपे. CBC मधील सर्वात जास्त प्लेटलेट फ्लॅग हे आपत्कालीन परिस्थिती नसतात. संख्या महत्त्वाची आहे,...
लेख वाचा →
उच्च CRP म्हणजे काय? सौम्य विरुद्ध खूप जास्त—समजून घ्या
दाहकता (Inflammation) मार्कर लॅब अहवाल समजून घ्या 2026 अद्यतन: रुग्णांसाठी सोपे मार्गदर्शन—CRP हा एक संकेत आहे, निदान नाही. सौम्य वाढीचे परिणाम अनेकदा...
लेख वाचा →
इन्सुलिन रक्त तपासणी: सामान्य श्रेणी आणि सुरुवातीच्या प्रतिकाराची लक्षणे
एंडोक्रिनोलॉजी लॅब इंटरप्रिटेशन 2026 अपडेट: रुग्णांसाठी सोपे मार्गदर्शन. उपाशी इन्सुलिनची पातळी अनेक वर्षे वाढू शकते, तर उपाशी ग्लुकोज स्थिर राहते...
लेख वाचा →
न्यूट्रोफिल्स विरुद्ध लिम्फोसाइट्स: गुणोत्तर काय सूचित करते
हेमॅटोलॉजी लॅब अहवाल समजून घ्या 2026 अद्यतन: रुग्णांसाठी सोपे मार्गदर्शन—न्यूट्रोफिल्स वाढतात आणि लिम्फोसाइट्स कमी होतात तेव्हा, संपूर्ण रक्त गणना (CBC) अनेकदा जीवाणूजन्य...
लेख वाचा →आमची सर्व आरोग्य मार्गदर्शिका आणि AI-आधारित रक्त तपासणी विश्लेषण साधने येथे काँटेस्टी.नेट
⚕️ वैद्यकीय अस्वीकरण
हा लेख केवळ शैक्षणिक उद्देशांसाठी आहे आणि वैद्यकीय सल्ला ठरत नाही. निदान आणि उपचार निर्णयांसाठी नेहमी पात्र आरोग्यसेवा प्रदात्याशी सल्लामसलत करा.
E-E-A-T विश्वास संकेत
अनुभव
प्रयोगशाळेतील अहवाल समजून घेण्याच्या कार्यप्रवाहांचे डॉक्टरांच्या नेतृत्वाखालील क्लिनिकल पुनरावलोकन.
कौशल्य
बायोमार्कर्स क्लिनिकल संदर्भात कसे वागतात यावर प्रयोगशाळा वैद्यकाचा भर.
अधिकृतता
डॉ. थॉमस क्लाइन यांनी लिहिलेले, आणि डॉ. सारा मिशेल व प्रा. डॉ. हान्स वेबर यांनी पुनरावलोकन केलेले.
विश्वासार्हता
पुराव्यावर आधारित अर्थ लावणे, घाबरवणाऱ्या सूचना कमी करण्यासाठी स्पष्ट पुढील मार्गांसह.