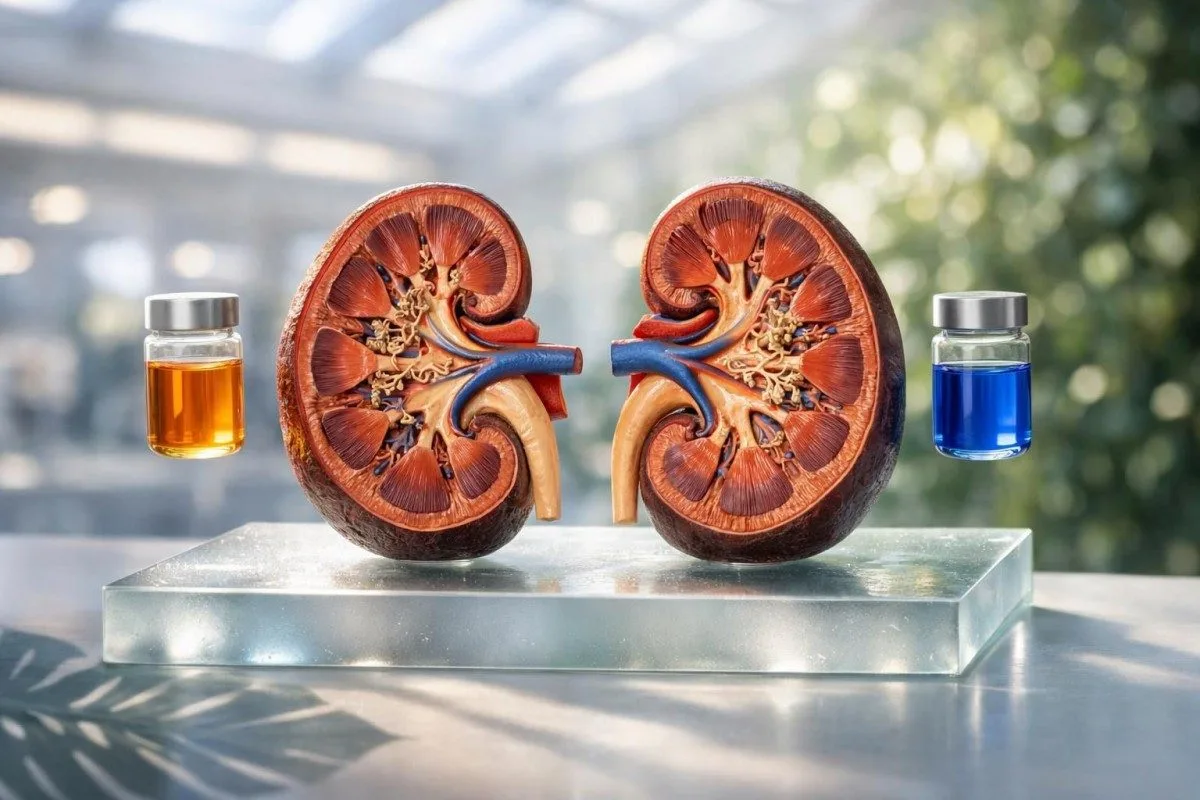
ອັດຕາ BUN ຕໍ່ creatinine ປະມານ 10:1 ຫາ 20:1 ແມ່ນພົບໄດ້ທົ່ວໄປໃນຜູ້ໃຫຍ່. ສູງກວ່າ 20:1 ມັກຈະເຂົ້າກັບການຂາດນ້ຳ, ການໄຫຼເລືອດໄປຫາໄຕຕ່ຳ, ຫຼື ບາງຄັ້ງການເລືອດອອກທາງລຳໄສ້ສ່ວນເທິງ (upper GI bleeding), ໃນຂະນະທີ່ຕ່ຳກວ່າ 10:1 ອາດສະທ້ອນການກິນໂປຣຕີນຕ່ຳ, ການເຮັດວຽກຂອງຕັບຜິດປົກກະຕິ, ການຖືພາ, ຫຼື ການເຈືອຈາງ—ຍົກເວັ້ນເມື່ອ creatinine ເອງກຳລັງສູງຂຶ້ນ, ເຊິ່ງຈະປ່ຽນຄວາມໝາຍ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ອັດຕາທົ່ວໄປ ປະມານ 10:1 ຫາ 20:1 ເມື່ອ BUN ປະມານ 7-20 mg/dL ແລະ creatinine ປະມານ 0.6-1.3 mg/dL ໃນຜູ້ໃຫຍ່.
- ອັດຕາສູງ ເກີນ 20:1 ມັກຈະຊີ້ໄປທາງການຂາດນ້ຳ, ອາເຈຍ, ທ້ອງສຽງ (diarrhea), ຢາຂັບປັດສະວະ (diuretics), ພາວະຫົວໃຈລົ້ມເຫຼວ (heart failure), ຫຼື ການໄຫຼຂອງໄຕຕ່ຳ ຫຼາຍກວ່າຄວາມເສຍຫາຍຂອງໄຕໂດຍກົງ.
- ອັດຕາສູງຫຼາຍ ເກີນ 30:1 ພ້ອມກັບອາຈົມດຳ (black stool), ວິນຫົວ, ຫຼື ຮະດັບ hemoglobin ທີ່ລົດລົງ ສາມາດຊີ້ໄປທາງການເລືອດອອກທາງ GI ສ່ວນເທິງ.
- ອັດຕາຕ່ຳ ຕ່ຳກວ່າ 10:1 ສາມາດເກີດຈາກການກິນໂປຣຕີນຕ່ຳ, ການເຮັດວຽກຂອງຕັບຜິດປົກກະຕິ, ການໃຫ້ນ້ຳເກີນ (overhydration), ການຖືພາ, ຫຼື SIADH.
- ຂໍ້ບອກ AKI ແມ່ນ creatinine ສູງຂຶ້ນ 0.3 mg/dL ພາຍໃນ 48 ຊົ່ວໂມງ ຫຼື 1.5 ເທົ່າຂອງຄ່າພື້ນຖານພາຍໃນ 7 ວັນ—ມີຄວາມໝາຍຫຼາຍກວ່າອັດຕາຢ່າງດຽວ.
- ບັນບັນທຶກຂອງ eGFR ມີຄວາມສຳຄັນ: eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຫຼາຍກວ່າ 3 ເດືອນ ຊະນະສະໜັບສະໜູນ CKD, ແຕ່ eGFR ອາດທຳໃຫ້ຄາດເຄື່ອນໃນເວລາມີການປ່ຽນແປງຢ່າງຉຸດທັນ.
- ຄຳເຕືອນເກືອແຮ່ທາດ ປະກອບມີ potassium 5.5 mmol/L ຫຼືສູງກວ່າ ແລະ bicarbonate ຕ່ຳກວ່າ 20 mmol/L ພ້ອມກັບ creatinine ທີ່ສູງຂຶ້ນ; potassium 6.0 mmol/L ແມ່ນສິ່ງດ່ວນ.
- Kantesti AI ຕີຄວາມໝາຍອັດຕາໂດຍການປຽບທຽບ creatinine, BUN, eGFR, hemoglobin, electrolytes, ຢາ, ແລະ ແນວໂນ້ມໃນອະດີດ ໃນປະມານ 60 ວິນາທີ.
ວິທີອ່ານອັດຕາ BUN ຕໍ່ creatinine ເປັນແບບແຜນ (pattern) ບໍ່ແມ່ນຕັດສິນ (verdict)
ໄດ້ ອັດຕາ BUN/creatinine ຄວນອ່ານເປັນແບບແຜນ: ປະມານ 10:1 ຫາ 20:1 ແມ່ນພົບໄດ້ທົ່ວໄປ, ສູງກວ່າ 20:1 ມັກຈະເຂົ້າກັບການຂາດນ້ຳ ຫຼື ການໄຫຼຂອງເລືອດໄປຫາໄຕຫຼຸດລົງ, ແລະ ຕ່ຳກວ່າ 10:1 ອາດສະທ້ອນການກິນໂປຣຕີນຕ່ຳ, ການເຮັດວຽກຂອງຕັບບົກຜ່ອງ, ຫຼື ການເຈືອຈາງ. ໃນ Kantesti AI, ພວກເຮົາສອນໃຫ້ຄົນອ່ານມັນຄຽງຄູ່ກັບ creatinine, eGFR, hemoglobin, ແລະ ອາການ. ຄູ່ມື ສຳລັບການອ່ານຜົນໂຮງງານ ໃຊ້ວິທີດຽວກັນ.

ບຸນ ແລະ creatinine ມາຈາກຊີວະວິທະຍາທີ່ຕ່າງກັນ. BUN ສະທ້ອນ urea ທີ່ຖືກຜະລິດໃນຕັບຈາກການປະລິຍາຍໂປຣຕີນ, ໃນຂະນະທີ່ creatinine ສະທ້ອນຂີ້ເສດກ້າມຊີ້ນທີ່ໄຕຂັບອອກ; ເນື່ອງຈາກຕົວຊີ້ວັດເຫຼົ່ານີ້ມີພຶດຕິກຳບໍ່ຄືກັນ, ອັດຕາສາມາດດູສູງໄດ້ຈາກການຂາດນ້ຳ, steroids, ຫຼື ເລືອດທີ່ຖືກຍ່ອຍ ເຖິງແມ່ນວ່າໄຕບໍ່ແມ່ນບັນຫາຫຼັກ.
Creatinine ກໍຊ້າກວ່າ. ໃນໄລຍະຕົ້ນຂອງການຂາດປະລິມານນ້ຳ, a ການກວດ BUN ອາດຈະສູງຂຶ້ນໃນພາຍໃນບໍ່ກີ່ຊົ່ວໂມງ ໃນຂະນະທີ່ creatinine ອາດຍັງຢູ່ໃກ້ຄ່າພື້ນຖານໄດ້ 24-48 ຊົ່ວໂມງ, ເຊິ່ງເປັນໜຶ່ງໃນເຫດຜົນທີ່ພວກເຮົາ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ ໃຫ້ຄວາມສຳຄັນກັບການຈັບແບບ (pattern recognition) ຫຼາຍກວ່າການຕອບສະໜອງດ້ວຍຕົວເລກດຽວ.
ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະ ຄວາມຜິດພາດທີ່ຂ້ອຍເຫັນຫຼາຍທີ່ສຸດແມ່ນນີ້: ຄົນເຈັບເຫັນອັດຕາ 24 ແລະຄິດວ່າເປັນໄຕລົ້ມເຫຼວ. ໃນການທົບທວນຂອງການກວດໂຮງງານທີ່ອັບໂຫຼດຫຼາຍກວ່າ 2M ແຜງການກວດໃນ 127+ ປະເທດ, ຄຳຖາມທີ່ປອດໄພກວ່າແມ່ນວ່າ ມີ creatinine ສູງ ບໍ, ການປ່ຽນແປງເປັນສິ່ງໃໝ່ບໍ, ແລະ ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງໄດ້ເຄື່ອນໄປໃນທິດທາງດຽວກັນບໍ.
ອີກໜຶ່ງລະອຽດ: ອັດຕາທີ່ປົກກະຕິທາງຄະນິດສາມາດຊ່ອນຕົວເລກຜິດປົກກະຕິສອງຕົວໄວ້ໄດ້. BUN 40 mg/dL ກັບ creatinine 2.0 mg/dL ໃຫ້ອັດຕາ 20:1 ທີ່ດູງາມ, ແຕ່ແຜງນັ້ນຍັງຜິດປົກກະຕິຢ່າງຊັດເຈນ ແລະ ຕ້ອງມີບໍລິບົດ.
ຊ່ວງປົກກະຕິຂອງ BUN, creatinine, ແລະອັດຕາ—ສິ່ງທີ່ຫ້ອງກວດລາຍງານຈິງ
ສ່ວນໃຫຍ່ຫ້ອງທົດລອງຂອງຜູ້ໃຫຍ່ລາຍງານ ບຸນ ປະມານ 7-20 mg/dL ແລະ ລະດັບ creatinine ປະມານ 0.6-1.3 mg/dL, ແຕ່ອັດຕາຈະມີຄວາມໝາຍກໍເມື່ອທັງສອງຢູ່ໃນໜ່ວຍທີ່ເໝາະສົມ. ສຳລັບການເບິ່ງເລິກກວ່າກ່ຽວກັບການປ່ຽນແປງຂອງ BUN ແບບດຽວ, ເບິ່ງຂອງພວກເຮົາ ຄູ່ມືອ້າງອີງ BUN.

ຊ່ວງອ້າງອີງຂອງ ການກວດ BUN ຊ່ວງອ້າງອີງແມ່ນ 7-20 mg/dL, ແລະ ຫຼາຍໂຮງງານໃຊ້ 0.6-1.3 mg/dL ສຳລັບ creatinine. ກົດທີ່ສອນກັນທົ່ວໄປ ອັດຕາ BUN/creatinine ຂອງ 10:1 ຫາ 20:1 ແມ່ນພຽງຄຳແນະນຳໂດຍທົ່ວໄປ, ບໍ່ແມ່ນກົດທົ່ວໄປ; ບາງຫ້ອງທົດລອງຍອມຮັບສິ່ງທີ່ໃກ້ກັບ 8:1 ຫາ 23:1 ແທ້ໆ.
ການຕິດກັບກັບກັບດ້ານໜ່ວຍ (unit traps) ແມ່ນພົບໄດ້ທົ່ວໄປ, ໂດຍສະເພາະນອກສະຫະລັດ. ຫຼາຍໂຮງງານລາຍງານ urea ເປັນ mmol/L ແທນ BUN ເປັນ mg/dL, ແລະ ບາງເວັບໄຊບໍ່ໄດ້ຄຳນວນອັດຕາເລີຍ; ສຳລັບຄຳຖາມກ່ຽວກັບ ມີ creatinine ສູງ ແບບດຽວ, ຂອງພວກເຮົາ ຄູ່ມືອ້າງອີງ creatinine ໂດຍປົກກະຕິແລ້ວ ຂໍ້ [0] ແມ່ນຈຸດເລີ່ມຕົ້ນທີ່ດີກວ່າ.
ຊ່ວງອ້າງອີງຍັງປ່ຽນໄປຕາມອາຍຸ, ມວນກ້າມ, ເພດທີ່ກຳນົດເມື່ອເກີດ, ແລະການຖືພາ. ຄ່າ creatinine 1.0 mg/dL ອາດເປັນປົກກະຕິໃນຜູ້ໃຫຍ່ທີ່ມີກ້າມຫຼາຍ ແຕ່ອາດສູງຢ່າງບໍ່ຄາດຄິດໃນຜູ້ຍິງອາຍຸນ້ອຍກວ່າ ຫຼືໃນການຖືພາ, ຊຶ່ງ creatinine ມັກຈະຫຼຸດລົງໄປປະມານ 0.4-0.8 mg/dL.
ສິ່ງທີ່ເຫັນໄດ້ໃນທາງປະຕິບັດແມ່ນງ່າຍ: ຖາມວ່າຫ້ອງທົດລອງລາຍງານ BUN ຫຼື urea, ຄ່າ creatinine ເໝາະກັບຄົນທີ່ຢູ່ຕໍ່ໜ້າທ່ານບໍ, ແລະຜົນໄດ້ປ່ຽນແປງຈາກຄ່າພື້ນຖານບໍ. ຄຳຖາມທັງ 3 ຂໍ້ນີ້ຊ່ວຍປ້ອງກັນຄວາມຕື່ນຕົກໃຈທີ່ບໍ່ຈຳເປັນຫຼາຍ.
ເມື່ອອັດຕາສູງມັກຈະໝາຍເຖິງການຂາດນ້ຳ ຫຼື ການໄຫຼຂອງໄຕຕ່ຳ
A ອັດຕາສ່ວນ BUN ສູງກວ່າ creatinine ເກີນ 20:1 ມັກຈະສະທ້ອນການຂາດນ້ຳ ຫຼື ການໄຫຼວຽນຂອງໄຕຫຼຸດລົງ ເມື່ອ creatinine ຢູ່ໃນລະດັບປົກກະຕິ ຫຼືສູງພຽງເລັກນ້ອຍ. ຄູ່ມືຂອງພວກເຮົາ ຄ່າສູງເກີນຈິງທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ຳ (dehydration) ອະທິບາຍວ່າເປັນເຫດຜົນທີ່ຫ້ອງທົດລອງຫຼາຍຢ່າງສາມາດປ່ຽນໄປພ້ອມກັນໄດ້.

ຮູບແບບຄລາສສິກແມ່ນ BUN 25-40 mg/dL ໂດຍທີ່ creatinine ຍັງຢູ່ໃກ້ຄ່າພື້ນຖານ, ມັກປະມານ 0.8-1.2 mg/dL. ການໄຫຼຊ້າຂອງທໍ່ (tubular flow) ແລະລະດັບຮໍໂມນ antidiuretic ທີ່ສູງ ຊ່ວຍໃຫ້ໄຕດຶງ urea ກັບຄືນໄດ້ຫຼາຍກວ່າ creatinine, ດັ່ງນັ້ນອັດຕາສ່ວນຈຶ່ງກວ້າງຂຶ້ນ ແມ່ນກ່ອນທີ່ creatinine ຈະປ່ຽນຫຼາຍ.
ຂ້ອຍເຫັນສິ່ງນີ້ຫຼັງຈາກອາເຈັບອາຈຽນ, ຖອກທ້ອງ, ການບິນໄລຍະຍາວ, ການໃຊ້ຊາວນ້ຳແບບແຮງ, ການອົດອາຫານພ້ອມການດື່ມນ້ຳບໍ່ພຽງ, ແລະຢາ loop diuretics. ມັນຍັງເກີດຂຶ້ນໃນພາວະຫົວໃຈລົ້ມເຫຼວ ຫຼື ການຕິດເຊື້ອຮ້າຍແຮງ, ຊຶ່ງການໄຫຼຂອງເລືອດໄປຫາໄຕຫຼຸດລົງ ເຖິງແມ່ນຄົນເຈັບບໍ່ໄດ້ກະຫາຍນ້ຳຫຼາຍເປັນພິເສດ; ຕົວຊີ້ວັດຄູ່ເຊັ່ນ albumin ສາມາດຊ່ວຍໄດ້, ແລະຂອງພວກເຮົາ ຄູ່ມືການດື່ມນ້ຳຂອງ albumin ອະທິບາຍສ່ວນນັ້ນໄດ້ດີ.
ຂໍ້ສັນຍານທີ່ນ້ອຍແຕ່ມີປະໂຫຍດຢູ່ຕຽງຄົນເຈັບແມ່ນເວລາ. ຖ້າເກັບກຳກວດຊີມີຄີມີ (chemistry panel) ຫຼັງຈາກແລ່ນມາຣາທອນ, ທ້ອງເສຍ (stomach bug), ຫຼື ອາທິດຂອງການໃຊ້ diuretics ຂະໜາດສູງ, ອັດຕາສ່ວນສູງມັກຈະດີຂຶ້ນໄວ ເມື່ອການໄຫຼວຽນຂອງເລືອດດີຂຶ້ນ; ພະຍາດໄຕແບບພາຍໃນ (intrinsic kidney disease) ປົກກະຕິບໍ່ໄດ້ປັບໃຫ້ກັບສະພາບໄວແບບນັ້ນ.
ຈຸດລະອຽດທີ່ຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ຮັບການບອກແມ່ນ: sarcopenia ສາມາດເຮັດໃຫ້ອັດຕາສ່ວນເບິ່ງສູງຂຶ້ນ. ຜູ້ຊາຍ/ຜູ້ຍິງອາຍຸ 78 ປີ ທີ່ອ່ອນແອ ມີ creatinine 0.7 mg/dL ແລະ BUN 28 mg/dL ອາດຈະມີຄວາມກົດດັນຕໍ່ໄຕທີ່ແທ້ຈິງຫຼາຍກວ່າຄົນອາຍຸ 30 ປີ ທີ່ມີກ້າມຫຼາຍ ທີ່ມີ creatinine 1.2 mg/dL ແລະ BUN ດຽວກັນ, ນັ້ນແຫຼະເປັນເຫດທີ່ Kantesti AI ປຽບທຽບອາຍຸ, ຮູບຮ່າງຮ່າງກາຍ (body habitus), ແລະຜົນກວດເກົ່າ ແທນທີ່ຈະພິມພຽງ 'high'
ເປັນຫຍັງການເລືອດອອກທາງ GI ສາມາດຍູ້ໃຫ້ອັດຕາສູງຂຶ້ນກ່ອນທີ່ creatinine ຈະປ່ຽນ
ອັດຕາສ່ວນສູງກວ່າ 30:1 ອາດເປັນຂໍ້ບອກເຖິງ ການເລືອດອອກທາງລຳໄສ້ສ່ວນເທິງ (upper GI bleeding), ໂດຍສະເພາະຖ້າ BUN ສູງຂຶ້ນ ແຕ່ creatinine ຍັງຢູ່ໃກ້ຄ່າພື້ນຖານ. ເມື່ອເປັນແບບນັ້ນ ຂ້ອຍຈະທົບທວນ hemoglobin ແລະອາການທ້ອງອືດ/ອາຈົມແທນການສົມມຸດວ່າເປັນພຽງການຂາດນ້ຳງ່າຍໆ.

ເລືອດອອກຈາກທາງເທິງຂອງລຳໄສ້ (Upper GI bleeding) ສາມາດຂັບເຄື່ອນໃຫ້ ບຸນ ສູງຂຶ້ນ ເພາະວ່າ hemoglobin ທີ່ຖືກຍ່ອຍກາຍເປັນພາລະໄນໂຕຣເຈນ ຊຶ່ງຕັບປ່ຽນເປັນ urea; ປົກກະຕິແລ້ວ creatinine ບໍ່ຄ່ອຍສູງຂຶ້ນໃນຂອບເຂດດຽວກັນ. ອັດຕາທີ່ສູງກວ່າ 30:1 ພ້ອມກັບ hemoglobin ຫຼື melena ໃໝ່ ແມ່ນຮູບແບບທີ່ຂ້ອຍໃຫ້ຄວາມສົນໃຈຢ່າງຈິງ, ແລະຄຳແນະນຳການເລືອດອອກຈາກແຜ (ulcer bleeding) ຂອງ Laine ແລະ Jensen (2012) ສະທ້ອນຄວາມດ່ວນນັ້ນ.
ເລືອດອອກຈາກທາງລຸ່ມຂອງລຳໄສ້ (Lower GI bleeding) ມີໂອກາດໜ້ອຍທີ່ຈະເຮັດແນວນີ້ ເພາະມີເວລາໜ້ອຍກວ່າສຳລັບການຍ່ອຍແລະການດູດຊຶມໂປຣຕີນ. ຄົນເຈັບຍັງສັບສົນອາຈົມທີ່ເປັນຂີ້ຕົມໜຽວ (sticky tarry stool) ກັບອາຈົມມືດທີ່ບໍ່ອັນຕະລາຍຈາກທາດເຫຼັກ (iron) ຫຼື bismuth, ສະນັ້ນຂ້ອຍຈຶ່ງມັກສົ່ງພວກເຂົາໄປຫາ ຄູ່ມືອາການທາງເດີນອາຫານ ແລະຈາກນັ້ນຖາມເລື່ອງອາການວິນຫົວ, ຊີພຈັງໄວ (tachycardia), ແລະອາການແບບ orthostatic.
ຂໍ້ສັງເກດທີ່ເປັນປະໂຫຍດອັນໜຶ່ງ: BUN ອາດຈະສູງຂຶ້ນກ່ອນທີ່ hemoglobin ຈະຢືນຢັນວ່າມີເລືອດອອກໝົດແລ້ວ, ໂດຍສະເພາະຖ້າຕົວຢ່າງທຳອິດໄດ້ເກັບໄວ ຫຼືຄົນເຈັບມີ hemoconcentration ຈາກການອາເຈັບ (vomiting). ຖ້າເລື່ອງລາວສອດຄ່ອງ, ການຊ້ຳ ການກວດເລືອດຄົບຖ້ວນ (CBC) ແລະການກວດ chemistry ພາຍໃນ 6-24 ຊົ່ວໂມງ ມັກຈະເປັນປະໂຫຍດຫຼາຍກວ່າການຖຽງວ່າອັດຕາແມ່ນ 28 ຫຼື 32.
ໃນຄລີນິກ, ສິ່ງທີ່ປ່ຽນພຶດຕິກຳຂອງຂ້ອຍບໍ່ແມ່ນພຽງອັດຕາທີ່ສູງຫຼາຍ. ມັນແມ່ນອັດຕາທີ່ສູງຫຼາຍພ້ອມກັບອາຈົມສີດຳ, ອາການວິນຫົວເບົາໆ (lightheadedness), ຫຼື hemoglobin ຫຼຸດລົງແມ່ນແຕ່ 1-2 g/dL ຈາກບັນທຶກກ່ອນໜ້ານັ້ນ.
ຮູບແບບເລືອດອອກຈາກທາງເທິງທຽບກັບທາງລຸ່ມຂອງລຳໄສ້
ອັດຕາທີ່ສູງກວ່າທີ່ຄວນ ຈະເອື້ອອຳນວຍໃຫ້ ແຫຼ່ງທາງເທິງ (upper) ຫຼາຍກວ່າແຫຼ່ງທາງລຸ່ມ ເພາະໂປຣຕີນຈາກເລືອດທີ່ຖືກຍ່ອຍຈະຖືກດູດຊຶມກ່ອນທີ່ຈະໄປຮອດລຳໄສ້ໃຫຍ່ (colon). ນີ້ບໍ່ແມ່ນກົດທີ່ສົມບູນແບບ, ແຕ່ເປັນຂໍ້ບອກທີ່ມີປະໂຫຍດ ເມື່ອຜົນກວດແລະອາການມາກ່ອນການສ່ອງກ້ອງ (endoscopy). source more than a lower one because protein from digested blood is absorbed before it reaches the colon. That is not a perfect rule, but it is a helpful clue when labs and symptoms arrive before endoscopy does.
creatinine ສູງກັບອັດຕາປົກກະຕິ ຫຼື ຕ່ຳ ຊີ້ໄປທາງສາເຫດຂອງໄຕຫຼາຍກວ່າ
ຖ້າ ລະດັບ creatinine ຊັດເຈນວ່າສູງ ແຕ່ອັດຕາແມ່ນປົກກະຕິ ຫຼືຕ່ຳ, ບັນຫາໝາກໄຂ່ຫຼັງພາຍໃນ (intrinsic) ການອຸດຕັນ (obstruction) ຫຼືການສູງຂຶ້ນຂອງ creatinine ທີ່ກ່ຽວກັບກ້າມເນື້ອ ຈະຂຶ້ນໄປຢູ່ໃນລາຍຊື່ສູງກວ່າການຂາດນ້ຳ. ການເພີ່ມຂຶ້ນຂອງ creatinine ຂອງ 0.3 mg/dL ພາຍໃນ 48 ຊົ່ວໂມງ ຕອບສະໜອງເກນການເກີດອັກເສບໝາກໄຂ່ຫຼັງສຸກເສີນຂອງ KDIGO (KDIGO acute kidney injury criteria) ເຖິງແມ່ນວ່າອັດຕາເບິ່ງຄ້າຍປົກກະຕິ.

ເມື່ອ ລະດັບ creatinine ຖ້າມັນສູງຂຶ້ນແທ້ໆ, ຂ້ອຍປ່ຽນໄປໃສ່ຄວາມເຂົ້າໃຈກ່ຽວກັບໜ້າທີ່ຂອງໝາກໄຂ່ຫຼັງໂດຍກົງ. ນັບແຕ່ວັນທີ 15 ເມສາ 2026, ທ່ານໝໍຍັງໃຊ້ເກນຂອງ KDIGO ສຳລັບການເກີດອັກເສບໝາກໄຂ່ຫຼັງສຸກເສີນ ທີ່ ການເພີ່ມຂຶ້ນຂອງ creatinine 0.3 mg/dL ພາຍໃນ 48 ຊົ່ວໂມງ ຫຼື ພື້ນຖານ 1.5 ເທົ່າ ພາຍໃນ 7 ວັນ, ແລະ eGFR ຂອງພວກເຮົາ ຊ່ວຍໃຫ້ເຂົ້າໃຈໃນບໍລິບົດ.
ຄົນເຈັບທີ່ creatinine 1.8 mg/dL ແລະ BUN 18 mg/dL ມີອັດຕາ 10:1, ເຊິ່ງບໍ່ເຮັດໃຫ້ຂ້ອຍສະບາຍໃຈ ຖ້າ creatinine ກ່ອນໜ້ານັ້ນແມ່ນ 0.9 mg/dL. ສາເຫດຈາກໝາກໄຂ່ຫຼັງພາຍໃນ, ການເສຍຫາຍຈາກຢາ, ການອຸດຕັນ, ຫຼືການເສຍຫາຍຈາກສີ (pigment injury) ຈະຂຶ້ນໄປຢູ່ໃນລາຍຊື່ສູງກວ່າ; ເຫດຜົນທີ່ພວກເຮົາປຽບທຽບບໍລິບົດທີ່ຄາດຄະເນ (estimated) ແລະທີ່ວັດແທກ (measured) ແມ່ນວ່າ GFR ແລະ eGFR ບໍ່ແມ່ນເລື່ອງດຽວກັນ.
ນີ້ແມ່ນບ່ອນທີ່ cystatin C ສາມາດຊ່ວຍໄດ້. Inker et al. (2021) ສະແດງວ່າ ສົມຜົນສຳລັບ creatinine-cystatin C ທີ່ລວມກັນ ປະເມີນ GFR ໄດ້ຢ່າງຖືກຕ້ອງກວ່າການໃຊ້ creatinine ຢ່າງດຽວ, ເຊິ່ງມີຄວາມສຳຄັນໃນຜູ້ໃຫຍ່ອາຍຸນ້ອຍກວ່າ, ຜູ້ຖືກຕັດຂາ, ຄົນທີ່ມີກ້າມເນື້ອຫຼາຍ, ແລະຜູ້ໃດກໍຕາມທີ່ມວນກ້າມເນື້ອຂອງຕົນເຮັດໃຫ້ ມີ creatinine ສູງ ຍາກຕໍ່ການຕີຄວາມໝາຍ.
ໃນປະສົບການຂອງຂ້ອຍ, ຜົນການກວດປັດສະວະ (urine findings) ມັກຈະຊ່ວຍຕັດສິນຂໍ້ໂຕ້ແຍ້ງໄດ້. ໂປຣຕີນໃໝ່, ເລືອດ, ຫຼື casts ຈະຊັກຂ້ອຍໄປຫາພະຍາດໝາກໄຂ່ຫຼັງພາຍໃນ, ໃນຂະນະທີ່ອາການເຈັບບໍລິເວນຂ້າງ (flank pain), ການຄັ່ງຄ້າງ (retention), ຫຼືກະເພາະກະເພາະປັດສະວະທີ່ໃຫຍ່ຂຶ້ນຢ່າງທັນທີ ເຮັດໃຫ້ຂ້ອຍຄິດເຖິງການອຸດຕັນ.
ອັດຕາ BUN ຕໍ່ creatinine ຕ່ຳ: ການກິນໂປຣຕີນຕ່ຳ, ພະຍາດຕັບ, ແລະ ການເຈືອຈາງ
A ອັດຕາສ່ວນ BUN ຕໍ່ creatinine ຕໍ່າ ຕໍ່າກວ່າປະມານ 10:1 ມັກຈະໝາຍວ່າ BUN ຖືກກົດລົງ ຫຼາຍກວ່າທີ່ creatinine ຈະປົກກະຕິດີແບບສະບາຍໃຈ. ເຫດຜົນທົ່ວໄປລວມມີ ການກິນໂປຣຕີນຕໍ່າ, ການຜະລິດ urea ບົກພ່ອງໃນໂລກຕັບ, ການໄດ້ຮັບນ້ຳເກີນ, ການຖືພາ, ຫຼື ບາງຄັ້ງ SIADH.

ການກິນໂປຣຕີນຕໍ່າ ແມ່ນຄຳອະທິບາຍທີ່ດີສຸດທີ່ບໍ່ອັນຕະລາຍ. ການກິນອາຫານໂປຣຕີນຕໍ່າແບບເຂັ້ມງວດ, ການກິນໜ້ອຍລະຫວ່າງເຈັບປ່ວຍ, ຫຼື ຄວາມອ່ອນແອລະຍະຍາວ ສາມາດດັນໃຫ້ ບຸນ ເຖິງ 5-8 mg/dL ໃນຂະນະທີ່ creatinine ຢູ່ທີ່ 0.8-1.0 mg/dL; ສຳລັບຜູ້ອ່ານທີ່ກິນອາຫານແບບພືດ, ຂອງພວກເຮົາຄຸ້ມຄ່າທີ່ຈະເກັບໄວ້. ບັນຊີກວດຫ້ອງກວດສຳລັບຜູ້ກິນແບບບໍ່ກິນຊີ້ນ (vegan lab checklist) ຂອງພວກເຮົົາຄຸ້ມຄ່າທີ່ຈະເກັບໄວ້.
ມຸມມອງຈາກຕັບມີຄວາມສຳຄັນ ເພາະວ່າ urea ຖືກຜະລິດໃນຕັບ. ເມື່ອການສັງເຄາະຂອງຕັບຫຼຸດລົງ, ການກວດ BUN ຜົນອາດຈະອອກຕໍ່າແບບບໍ່ຄາດຄິດ ແມ່ນແຕ່ໃນຄົນເຈັບ, ດັ່ງນັ້ນຂ້ອຍຈຶ່ງກວດຄືນ albumin, bilirubin, INR, ແລະ ຮູບແບບໂປຣຕີນທີ່ກວ້າງກວ່າ; ຂອງພວກເຮົາ ຄູ່ມືໂປຣຕີນໃນເລືອດ (serum proteins) ຊ່ວຍໃນສ່ວນນັ້ນຂອງການກວດ.
ການໄດ້ຮັບນ້ຳເກີນ, ການຖືພາ, ແລະ SIADH ກໍສາມາດເຈືອຈາງ BUN ໄດ້. ອັດຕາ 7:1 ມັກຈະບໍ່ຮີບດ່ວນເທົ່າອັດຕາ 30:1, ແຕ່ມັນກໍບໍ່ແມ່ນວ່າບໍ່ມີຄວາມໝາຍ—ຖ້າ sodium ແມ່ນ 128 mmol/L, ຄວາມຢາກອາຫານຕໍ່າ, ຫຼື ມີໂລກຕັບທີ່ຮູ້ຢູ່ແລ້ວ, ອັດຕາຕໍ່ານີ້ກຳລັງບອກບາງຢ່າງທີ່ເປັນຈິງ.
ໜຶ່ງໃນກໍລະນີທີ່ຖືກມອງຂ້າມ ແມ່ນຜູ້ສູງອາຍຸທີ່ກິນໂປຣຕີນໜ້ອຍຫຼາຍຫຼັງຈາກເຈັບປ່ວຍ. ອັດຕາອາດຈະເບິ່ງຕໍ່າ, creatinine ອາດບໍ່ເບິ່ງຜິດປົກກະຕິຊັດ, ແຕ່ຄົນນັ້ນກຳລັງສູນເສຍກ້າມແລະສະຫງວນດ້ານໂພຊະນາການຢ່າງແນ່ນອນ; ນີ້ບໍ່ແມ່ນສຸກເສີນຂອງໄຕ, ແຕ່ມັນສຳຄັນແທ້ໆ.
ຢາ, ມວນກ້າມ, ແລະ ອາຫານ ສາມາດທຳໃຫ້ອັດຕາຄາດເຄື່ອນ
ຢາ, ມວນກ້າມ, ແລະ ອາຫານທີ່ກິນໃໝ່ໆ ສາມາດທຳໃຫ້ ອັດຕາ BUN/creatinine ຄ່າຕົວຊີ້ວັດໜຶ່ງປ່ຽນໄປຫຼາຍກວ່າອີກອັນ. ຄໍອດິໂຄສເຕີຣອຍ, tetracyclines, ແລະ ການກິນໂປຣຕີນສູງ ເຮັດໃຫ້ BUN ສູງ; ອາຫານເສີມ creatine, trimethoprim, cimetidine, ແລະ ການຝຶກໜັກ ສາມາດເຮັດໃຫ້ creatinine ສູງໄດ້ ໂດຍບໍ່ມີໂລກໄຕແບບໂຄງສ້າງ.

ການປ່ຽນແປງຂອງກ້າມ ແມ່ນສาເຫດທົ່ວໄປຢູ່ຝ່າຍ creatinine. ນັກແລ່ນທີ່ຍົກນ້ຳໜັກຫຼາຍ, ໃຊ້ creatine, ຫຼື ມາກວດທັນທີຫຼັງຈາກຊ່ວງຝຶກທີ່ໜັກ ອາດມີ creatinine 1.3-1.5 mg/dL ໂດຍທີ່ການເຮັດວຽກຂອງໄຕປົກກະຕິ, ນັ້ນແມ່ນເຫດຜົນທີ່ ຄູ່ມືການກວດຂອງນັກກິລາຂອງພວກເຮົາ ບອກໃຫ້ຄົນບໍ່ຄວນຕີຄວາມເກີນໄປຈາກຕົວຢ່າງຫຼັງອອກກຳລັງກາຍອັນດຽວ.
ຜົນກະທົບຂອງຢາ ແມ່ນຊ່ອນຢູ່ກວ່າ. Trimethoprim ແລະ cimetidine ສາມາດເພີ່ມ creatinine ໂດຍຫຼຸດການຂັບຖ່າຍທາງທໍ່ (tubular secretion), ມັກປະມານ 10-20%, ໃນຂະນະທີ່ corticosteroids, tetracyclines, ໄຂ້, ແຜໄໝ້, ແລະ ອາຫານທໍ່ໂປຣຕີນສູງ ສາມາດເພີ່ມ BUN; ການກວດແບບທີ່ເອີ້ນວ່າ routine panel ອາດພາດບໍລິບົດທາງຄລີນິກນັ້ນ, ດັ່ງທີ່ພວກເຮົາອະທິບາຍໃນ ສິ່ງທີ່ການກວດເລືອດມາດຕະຖານພາດ.
ອາຫານທີ່ກິນໃໝ່ໆ ກໍມີຄວາມສຳຄັນ. ອາຫານຊີ້ນປຸງສຸກຂະໜາດໃຫຍ່ພາຍໃນ 12 ຊົ່ວໂມງ ສາມາດດັນ creatinine ໃຫ້ສູງຂຶ້ນ, ແລະ ການດື່ມນ້ຳໜ້ອຍລົງ 1 ມື້ຫຼັງຈາກອອກກຳລັງກາຍທີ່ໜັກ ສາມາດຂະຫຍາຍອັດຕາໃນເວລາດຽວກັນ; ເມື່ອເລື່ອງມັນບໍ່ຊັດ, ຂ້ອຍມັກຈະເລືອກຕົວຢ່າງເຊົ້າຊ້ຳອີກຄັ້ງຫຼັງ 24-48 ຊົ່ວໂມງຂອງການດື່ມນ້ຳປົກກະຕິ ແລະ ບໍ່ມີການອອກກຳລັງກາຍທີ່ໜັກ.
ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ບໍລິບົດສຳຄັນກວ່າຈຸດຕັດສິນ. ຂ້ອຍຢາກຮູ້ວ່າໃນ 48 ຊົ່ວໂມງກ່ອນໜ້າເກີດຫຍັງ ດີກວ່າຈະຈ້ອງອັດຕາໂດຍລຳພັງ.
ຕ້ອງກວດຫຍັງຕໍ່ໄປກັບອັດຕາ: eGFR, ເກືອແຮ່ທາດ (electrolytes), ບິຄາບອນເນດ (bicarbonate), ແລະ ປັດສະວະ
ອັດຕາຈະມີປະໂຫຍດທາງຄລີນິກ ກໍເມື່ອທ່ານຈັບຄູ່ມັນກັບ eGFR, potassium, bicarbonate/CO2, sodium, ແລະ a ການກວດປັດສະວະ (urinalysis). ຄ່າ potassium ສູງກວ່າ 5.5 mmol/L, ບິຄາບອນເນດ (bicarbonate) ຕ່ຳກວ່າ 20 mmol/L, ຫຼື ການປ່ຽນແປງໃໝ່ຂອງໂປຣຕີນໃນຍ່ຽວ ຈະປ່ຽນການສົນທະນາຈາກ 'ອາດຈະຂາດນ້ຳ' ໄປເປັນ 'ຕ້ອງກວດທາງການແພດຢ່າງທັນທີ.'

ເກືອແຮ່ທາດ (electrolytes) ປ່ຽນຄວາມຮີບດ່ວນ. ໂພແທດຊຽມສູງກວ່າ 5.5 mmol/L, ນ້ຳຕານເກືອດ (sodium) ຕ່ຳກວ່າ 130 mmol/L, ຫຼື ບິຄາບອນເນດ/CO2 ທັງໝົດຕໍ່າກວ່າ 20 mmol/L ພ້ອມກັບ creatinine ທີ່ເພີ່ມຂຶ້ນ ຊີ້ໄປຫາບັນຫາໄຕທີ່ມີຄວາມໝາຍຫຼາຍກວ່າອັດຕາທີ່ຜິດປົກກະຕິແບບເບົາໆ, ແລະພວກເຮົາ ຄູ່ມືການກວດ electrolyte ພາທ່ານຜ່ານຈຸດຕັດເຫຼົ່ານັ້ນ.
ປັດສະວະມັກຈະບອກຂ້ອຍວ່າເນື້ອໄຕເອງຖືກກະທົບບໍ. ໂປຣຕີນໃໝ່, ເລືອດ, ນ້ຳຕານ, ຫຼື cellular casts ໃນ ການກວດປັດສະວະ (urinalysis) ຊີ້ໄປຫາໂລກໄຕພາຍໃນ (intrinsic kidney disease) ຫຼາຍກວ່າການຂາດນ້ຳແບບງ່າຍໆ, ແລະໃນຄົນເຈັບໃນໂຮງໝໍທີ່ໃຊ້ຢາຂັບປັດສະວະ (diuretics), ການຂັບອອກຂອງ urea ແບບສ່ວນ (fractional excretion of urea) ຕໍ່າກວ່າປະມານ 35% ຍັງຊ່ວຍຢືນຢັນສະພາບກ່ອນໄຕ (pre-renal state).
ການເລືອກແຜງ (panel) ສຳຄັນກວ່າທີ່ເວັບໄຊສ່ວນໃຫຍ່ຍອມຮັບ. ການ renal panel ທຽບກັບ CMP ອາດເພີ່ມ phosphorus ແລະ albumin, ເຊິ່ງຊ່ວຍເວລາທີ່ທ່ານກຳລັງຕັດສິນວ່າຄວາມຜິດປົກກະຕິຂອງອັດຕາແມ່ນດ້ານອາຫານ (nutritional), ຊົ່ວຄາວ, ຫຼືເປັນສ່ວນໜຶ່ງຂອງຄວາມບົກພ່ອງໄຕທີ່ກວ້າງກວ່າ; ການຈັດລະດັບຄວາມສ່ຽງຂອງ KDIGO ໃຫ້ຄວາມສຳຄັນກັບ GFR ພ້ອມກັບ albuminuria, ບໍ່ແມ່ນອັດຕາຢ່າງດຽວ.
Kantesti ການວິເຄາະເລືອດດ້ວຍ AI ນຳໃຊ້ນ້ຳໜັກຂອງຕົວຊີ້ວັດເຫຼົ່ານີ້ມາລວມກັນ ເພາະວ່າອັດຕາທີ່ບໍ່ມີປັດສະວະ ແລະເກືອແຮ່ທາດ ມັກຈະເປັນເຄິ່ງເລື່ອງ. ນີ້ຈະຈິງຫຼາຍເມື່ອ creatinine ພຽງແຕ່ສູງຂຶ້ນແບບເບົາໆ ແຕ່ potassium, bicarbonate, ຫຼື ໂປຣຕີນໃນປັດສະວະ ກຳລັງເຄື່ອນໄປໃນທິດທາງທີ່ຜິດ.
ເມື່ອອັດຕາຜິດປົກກະຕິກາຍເປັນສິ່ງດ່ວນ
ອັດຕາທີ່ຜິດປົກກະຕິຈະຮີບດ່ວນ ເມື່ອມັນມາພ້ອມກັບ creatinine ທີ່ເພີ່ມຂຶ້ນໄວ, ປັດສະວະອອກນ້ອຍ, ອາຈົມສີດຳ, ວິນຫົວເປັນລົມ (fainting), ອາການເຈັບໜ້າເອິກ, ຫຼື ເກືອແຮ່ທາດທີ່ອັນຕະລາຍ. ໃນການປະຕິບັດ, ຂ້ອຍກັງວົນໜ້ອຍກວ່າກ່ຽວກັບອັດຕາດຽວທີ່ 24 ແລະກັງວົນຫຼາຍກວ່າກ່ຽວກັບ creatinine 2.1 mg/dL, potassium 6.0 mmol/L, ຫຼື ບໍ່ມີປັດສະວະເປັນເວລາ 12 ຊົ່ວໂມງ.

ໄປຮັບການປິ່ນປົວດ່ວນ (urgent care) ຫຼືຫ້ອງສຸກເສີນ (emergency department) ຖ້າ creatinine ເພີ່ມຂຶ້ນໄວ, ປັດສະວະອອກຫຼຸດລົງຢ່າງຮຸນແຮງ, ທ່ານບໍ່ສາມາດກິນ/ຮັບນ້ຳໄດ້, ຫຼືມີອາການຂອງການເລືອດອອກຈາກລຳໄສ້ (GI bleeding). ອາຈົມດຳແບບ tarry, ວິນຫົວເປັນລົມ, ອ່ອນແອຫຼາຍ, ຫາຍໃຈສັ້ນ, ມີອາການບວມ, ເຈັບບໍ່ສະບາຍໃນເອິກ, ຫຼື ສັບສົນ ພ້ອມກັບການກວດໄຕທີ່ຜິດປົກກະຕິ ຄວນໄດ້ຮັບການປະເມີນໃນເວລາຈິງ (real-time) ບໍ່ແມ່ນການປອບໃຈຜ່ານກະດານຂໍ້ຄວາມ.
ຕົວເລກຊ່ວຍໄດ້. ໂພແທດຊຽມ 6.0 mmol/L ຫຼືສູງກວ່າ, ບິຄາບອນເນດ ຕໍ່າກວ່າ 18 mmol/L, BUN ສູງກວ່າ 80 mg/dL ພ້ອມກັບ ຄື່ນໄສ້ (nausea) ຫຼື ສັບສົນ, ຫຼື ບໍ່ມີປັດສະວະເກືອບບໍ່ເລີຍເປັນເວລາ 12 ຊົ່ວໂມງ ແມ່ນສັນຍານເຕືອນ (red flags); ທ່ານ Thomas Klein, MD ຂ້ອຍສອນຄົນເຈັບໃຫ້ກັງວົນຫຼາຍກວ່າການປະສົມກັນເຫຼົ່ານັ້ນ ກວ່າການອັດຕາທີ່ຢູ່ນອກຂອບເລັກນ້ອຍພຽງສອງສາມຈຸດ.
ຂອງພວກເຮົາ ຄະນະທີ່ປຶກສາທາງການແພດ ກຳນົດກອບການທົບທວນຂອງແພດທີ່ຢູ່ຫຼັງຈຸດຕັດເຫຼົ່ານີ້. ແລະພວກເຮົາ ຕົວຖອດລະຫັດອາການ ສາມາດຊ່ວຍທ່ານຈັບຄູ່ຄວາມຜິດປົກກະຕິຂອງການກວດກັບອາການ ໃນຂະນະທີ່ທ່ານຕັດສິນວ່າຈະຕ້ອງດຳເນີນການໄວປານໃດ.
ຄົນເຈັບສ່ວນໃຫຍ່ພົບວ່າມັນປອບໃຈ ເມື່ອໄດ້ຍິນມັນຢ່າງຊັດເຈນ: ຄວາມຮີບດ່ວນມາຈາກແບບຮູບພ້ອມກັບອາການ. ອັດຕາສູງຢ່າງດຽວແມ່ນພົບໄດ້ທົ່ວໄປ; ອັດຕາສູງພ້ອມ melena, creatinine ທີ່ເພີ່ມຂຶ້ນ, ຫຼື potassium ທີ່ອັນຕະລາຍ ແມ່ນບໍ່ເໝືອນກັນ.
ຂັ້ນຕອນຕໍ່ໄປທີ່ສະຫຼາດຫຼັງຈາກການກວດໄຕຜິດປົກກະຕິ
ຫຼັງຈາກການກວດໄຕທີ່ຜິດປົກກະຕິ, ຂັ້ນຕອນຕໍ່ໄປທີ່ດີທີ່ສຸດມັກບໍ່ແມ່ນການຄາດເອງ—ແມ່ນການປຽບທຽບຜົນກັບການກວດກ່ອນໜ້າ, ຢາທີ່ໃຊ້, ການດື່ມນ້ຳ, ແລະ ອາການ, ຈາກນັ້ນຈຶ່ງກວດຊ້ຳຊຸດການກວດຖ້າແພດຂອງທ່ານແນະນຳ. ໃນ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ພວກເຮົາວິເຄາະທິດທາງຂອງແນວໂນ້ມ, ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງ, ແລະ ບໍລິບົດຄວາມສ່ຽງ ໃນປະມານ 60 ວິນາທີ ແທນທີ່ຈະປິ່ນປົວອັດຕາດຽວເປັນຄຳຕັດສິນ.

ຂັ້ນຕອນທຳອິດທີ່ເປັນປະໂຫຍດແມ່ນການປຽບທຽບ. ດຶງຊຸດການກວດ chemistry ລ່າສຸດ 1-3 ຄັ້ງ, ລາຍຊື່ຢາທີ່ໃຊ້ຫຼ້າສຸດ, ຈົດວ່າທ່ານໄດ້ຖືກອົດອາຫານ, ເຈັບປ່ວຍ, ຫຼື ຂາດນ້ຳ, ແລະ ທົບທວນທິດທາງຂອງການປ່ຽນແປງກັບ ຄູ່ມືການປຽບທຽບການກວດເລືອດ ແທນທີ່ຈະຈ້ອງມອງສາຍທີ່ຜິດປົກກະຕິເສັ້ນດຽວ.
ຖ້າລາຍງານຂອງທ່ານຢູ່ໃນອີເມວ ຫຼື ພອດທີ່ຜູ້ປ່ວຍ, ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ການອັບໂຫຼດໄຟລ໌ PDF ທີ່ປອດໄພ ອະທິບາຍວ່າຂະບວນການເຮັດແນວໃດ. ພວກເຮົາ ກ່ຽວກັບພວກເຮົາ ໜ້າທີ່ອະທິບາຍທີມງານດ້ານການແພດ ແລະ ດ້ານເຕັກນິກ ທີ່ຢູ່ຫຼັງຂັ້ນຕອນການຕີຄວາມໝາຍຂອງ Kantesti.
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ຕ້ອງການການກວດຄືນໄວໆ ກ່ອນຈະຕັດສິນໃຈວ່າຈະໂທຫາແພດຂອງທ່ານໃນຕອນເຊົ້າ ຫຼື ໄປດ່ວນດຽວນີ້. ທ່ານສາມາດລອງ ການສາທິດການກວດທີ່ເປັນຟຣີຂອງພວກເຮົາ ເພື່ອກວດແບບຮູບແບບໄວໆ, ແຕ່ຖ້າທ່ານມີອາຈົມສີດຳ, ອາການເຈັບໜ້າເອິກ, ສັບສົນ, ຫຼື ອາການທີ່ແຍ່ລົງໄວຂຶ້ນ ມີ creatinine ສູງ, ຂ້າມການອັບໂຫຼດ ແລະ ໄປຮັບການດູແລສຸກເສີນ.
ຈຸດສຸດທ້າຍນັ້ນສຳຄັນ. ເຄື່ອງມືທີ່ສະຫຼາດຊ່ວຍໃນການຕີຄວາມໝາຍ, ແຕ່ອາການຍັງມາກ່ອນໂປຣແກຣມທຸກເທື່ອ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ອັດຕາ BUN ຕໍ່ creatinine ປົກກະຕິແມ່ນເທົ່າໃດ?
A normal ອັດຕາ BUN/creatinine ໃນຜູ້ໃຫຍ່ ມັກຈະປະມານ 10:1 ຫາ 20:1 ເມື່ອ BUN ຢູ່ປະມານ 7-20 mg/dL ແລະ creatinine ຢູ່ປະມານ 0.6-1.3 mg/dL. ບາງຫ້ອງທົດລອງໃຊ້ຈຸດຕັດທີ່ແຕກຕ່າງກັນເລັກນ້ອຍ, ດັ່ງນັ້ນອັດຕາ 8:1 ຫາ 23:1 ອາດຍັງຖືກປະຕິບັດວ່າຍອມຮັບໄດ້ໃນທາງປະຕິບັດ. ອັດຕາແມ່ນພຽງຈຸດເລີ່ມຕົ້ນ, ເພາະວ່າອັດຕາ 'ປົກກະຕິ' ກໍສາມາດເກີດຂຶ້ນໄດ້ ເມື່ອທັງ BUN ແລະ creatinine ມີຄ່າສູງຜິດປົກກະຕິ.
ການຂາດນ້ຳສາມາດເຮັດໃຫ້ອັດຕາສ່ວນ BUN ຕໍ່ creatinine ສູງໄດ້ບໍ?
ແມ່ນ, ການຂາດນ້ຳແມ່ນໜຶ່ງໃນເຫດຜົນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງ ອັດຕາສ່ວນ BUN ສູງກວ່າ creatinine, ໂດຍສະເພາະເມື່ອອັດຕາສູງຂຶ້ນເກີນ 20:1 ແລະ creatinine ຍັງໃກ້ຄ່າພື້ນຖານ. ຕັບໄຂ່ຫຼັງຈະດູດຊຶມ urea ຫຼາຍກວ່າ creatinine ເມື່ອການໄຫຼຂອງເລືອດຫຼຸດລົງ, ດັ່ງນັ້ນ BUN ມັກຈະຂຶ້ນກ່ອນ. ການອາເຈຍ, ທ້ອງສຽງ, ເຫື່ອອອກຫຼາຍ, ຢາຂັບປັດສະວະ (diuretics), ການອົດອາຫານພ້ອມການກິນນ້ຳໜ້ອຍ, ແລະ ໂລກຫົວໃຈລົ້ມເຫຼວ ສາມາດສ້າງຮູບແບບນີ້ໄດ້ທັງໝົດ.
ອັດຕາສ່ວນສູງໝາຍຄວາມວ່າເກີດພາວະໄຕລົ້ມເຫຼວບໍ?
ບໍ່, ອັດຕາສ່ວນທີ່ສູງບໍ່ໄດ້ໝາຍຄວາມວ່າເປັນໄຕລົ້ມເຫລວທັນທີ. ໃນການໃຊ້ງານປະຈຳວັນ, ອັດຕາສ່ວນທີ່ສູງກວ່າ 20:1 ມັກຈະສະທ້ອນເຖິງການຂາດນ້ຳ, ການໄຫຼວຽນຂອງໄຕຕ່ຳ, ຜົນກະທົບຈາກຢາສະເຕີຣອຍ, ຫຼືບາງຄັ້ງອາດຈະເປັນການເລືອດອອກຈາກທາງເທິງຂອງລຳໄສ້ (upper GI bleeding) ຫຼາຍກວ່າການເສຍຫາຍຂອງໄຕໂດຍກົງ. ການເຈັບປ່ວຍຂອງໄຕຈະເປັນຫ່ວງຫຼາຍຂຶ້ນ ເມື່ອ creatinine ເພີ່ມຂຶ້ນ 0.3 mg/dL ໃນ 48 ຊົ່ວໂມງ, ເພີ່ມຂຶ້ນເຖິງ 1.5 ເທົ່າຂອງຄ່າພື້ນຖານໃນ 7 ວັນ, ປະລິມານຍ່ຽວຫຼຸດລົງ, ຫຼື ໂພແຕດຊຽມ (potassium) ແລະ bicarbonate ກາຍເປັນຄ່າຜິດປົກກະຕິ.
ອັນໃດເປັນສາເຫດທີ່ທຳໃຫ້ອັດຕາ BUN ຕໍ່ creatinine ຕໍ່າ?
A ອັດຕາສ່ວນ BUN ຕໍ່ creatinine ຕໍ່າ ປົກກະຕິມັກເກີດຂຶ້ນເມື່ອ BUN ຕໍ່າກວ່າ creatinine ຢ່າງຜິດປົກກະຕິ. ສາເຫດທົ່ວໄປລວມມີ ການກິນໂປຣຕີນຕໍ່າ, ການເຮັດວຽກຂອງຕັບບົກຜ່ອງທີ່ມີການຜະລິດ urea ຫຼຸດລົງ, ການໄດ້ຮັບນ້ຳເກີນ (overhydration), ການຖືພາ, ແລະ SIADH. ເມື່ອ BUN ຕົກຕໍ່າກວ່າ 7 mg/dL, ຂ້ອຍມັກທົບທວນອາຫານ, ຕົວຊີ້ວັດຕັບ, ໂຊດຽມ, ແລະ ພາບລວມທາງຄລີນິກ ກ່ອນຈະສົມມຸດວ່າຜົນບໍ່ເປັນອັນຕະລາຍ.
ເລືອດອອກຈາກລຳໄສ້ (GI) ສາມາດເພີ່ມ BUN ແຕ່ບໍ່ເພີ່ມ creatinine ໄດ້ບໍ?
ແມ່ນແລ້ວ, ການເລືອດອອກທາງລຳໄສ້ສ່ວນເທິງ (upper GI bleeding) ສາມາດເພີ່ມ BUN ໃນຂະນະທີ່ creatinine ຍັງໃກ້ຄ່າພື້ນຖານ ເພາະວ່າ hemoglobin ທີ່ຖືກຍ່ອຍແລ້ວ ມີລັກສະນະເໝືອນກັບການໂຫຼດໂປຣຕີນ ແລະ ຖືກປ່ຽນເປັນ urea. ນັ້ນແມ່ນເຫດທີ່ອັດຕາເກີນ 30:1 ພ້ອມກັບອາຈົມດຳແບບ tarry, ອາການວິນຫົວ, ຫຼື ລະດັບ hemoglobin ທີ່ຫຼຸດລົງ ຄວນໄດ້ຮັບການເອົາໃຈໃສ່ຢ່າງດ່ວນ. ການເລືອດອອກຈາກລຳໄສ້ສ່ວນຕ່ຳ (lower GI bleeding) ມີໂອກາດໜ້ອຍທີ່ຈະສ້າງການເພີ່ມ BUN ທີ່ບໍ່ສົມດຸນແບບດຽວກັນ.
ຂ້ອຍຄວນໄປຫ້ອງສຸກເສີນ (ER) ເມື່ອຜົນກວດໝາກໄຂ່ຫຼັງບໍ່ປົກກະຕິຕອນໃດ?
ທ່ານຄວນໄປຮັບການດູແລຢ່າງດ່ວນ ຫຼື ການປະເມີນສຸກເສີນ ຖ້າຜົນກວດໝາກໄຂ່ຫຼັງຜິດປົກກະຕິມາພ້ອມກັບການບໍ່ມີຍ່ຽວປະມານ 12 ຊົ່ວໂມງ, ອາເຈັບຮາກຊ້ຳໆ, ເປັນລົມສະຫຼົບ, ສັບສົນ, ອ່ອນແອຢ່າງຮຸນແຮງ, ອາຈົມດຳຄ້າຍຢາງມະຫາສານ, ອາການເຈັບໜ້າເອິກ, ຫຼື ຫາຍໃຈສັ້ນ. ສັນຍານເຕືອນຈາກຫ້ອງທົດລອງປະກອບມີ potassium 6.0 mmol/L ຫຼື ສູງກວ່າ, bicarbonate ຕ່ຳກວ່າ 18 mmol/L, ຫຼື ຄ່າ creatinine ເພີ່ມຂຶ້ນໄວຈາກຄ່າພື້ນຖານ. ການປະສົມກັນແບບນັ້ນມີຄວາມສຳຄັນຫຼາຍກວ່າອັດຕາສ່ວນຢ່າງດຽວ.
ອາຫານເສີມ creatine ຫຼືການອອກກຳລັງກາຍໜັກ ສາມາດເຮັດໃຫ້ creatinine ສູງຂຶ້ນໄດ້ບໍ?
ແມ່ນ, ອາຫານເສີມ creatine, ມວນກ້າມໃຫຍ່ຫຼາຍ, ແລະ ການອອກກຳລັງທີ່ໜັກ ສາມາດເຮັດໃຫ້ creatinine ສູງຂຶ້ນໄດ້ ໂດຍບໍ່ມີການບາດເຈັບຂອງໄຕຢ່າງຖາວອນ. ໃນນັກກິລາບາງຄົນ, creatinine ອາດຈະສູງເຖິງຊ່ວງ 1.3-1.5 mg/dL ຫຼັງຈາກການຝຶກ, ໂດຍສະເພາະຖ້າພວກເຂົາມີການຂາດນ້ຳເບົາໆໃນເວລາດຽວກັນ. ຖ້າຜົນບໍ່ກົງກັບຄົນນັ້ນ, ການທົດລອງຊ້ຳຫຼັງ 24-48 ຊົ່ວໂມງຂອງການດື່ມນ້ຳຕາມປົກກະຕິ ແລະ ບໍ່ມີການອອກກຳລັງທີ່ໜັກ ມັກຈະຊ່ວຍໃຫ້ເຫັນພາບຊັດເຈນຂຶ້ນ.
ฉันควรหยุดยาขับปัสสาวะหรือยาความดันโลหิตก่อนทำซ้ำการตรวจ BUN และครีเอตินีนหรือไม่?
อย่าหยุดยาขับปัสสาวะ, ยากลุ่ม ACE inhibitors, ARBs หรือยาความดันโลหิตอื่นๆ ด้วยตนเอง ให้ปรึกษาแพทย์ก่อน เพราะแผนที่ปลอดภัยที่สุดขึ้นอยู่กับความดันโลหิตของคุณ สถานะของของเหลว ระดับโพแทสเซียม และเหตุผลที่มีการสั่งยานั้น.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຖອກທ້ອງຫຼັງຈາກອົດອາຫານ, ມີຈຸດດຳໃນອາຈົມ ແລະ ຄູ່ມືກ່ຽວກັບລະບົບຍ່ອຍອາຫານ ປີ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືສຸຂະພາບຂອງແມ່ຍິງ: ການຕົກໄຂ່, ການໝົດປະຈຳເດືອນ ແລະ ອາການຂອງຮໍໂມນ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
KDIGO Acute Kidney Injury Work Group (2012). KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney International Supplements.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

อาหารที่ช่วยเพิ่มเทสโทสเตอโรน: การตรวจทางห้องแล็บที่แสดงการเปลี่ยนแปลง
การตีความผลการตรวจฮอร์โมนเพศชาย อัปเดตปี 2026 สำหรับผู้ป่วย เข้าใจง่าย ใช่ บางอาหารสามารถช่วยสนับสนุนเทสโทสเตอโรนได้—แต่ผลมักจะเห็นได้ชัด...
ອ່ານບົດຄວາມ →
អត្ថប្រយោជន៍នៃរបបអាហារមេឌីទែរ៉ាណេ៖ សញ្ញាសម្គាល់ឈាមដែលត្រូវតាមដាន
ການຕີຄວາມໝາຍຜົນການກວດຫ້ອງທົດລອງ Nutrition Labs ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ການປ່ຽນແປງຂອງຜົນກວດທີ່ເກີດຂຶ້ນໄວມັກຈະເປັນ triglycerides, ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ກິນອາຫານ (fasting glucose), ແລະ hs-CRP....
ອ່ານບົດຄວາມ →
อาหารเสริมโคลีน: ใครได้รับประโยชน์และสัญญาณความปลอดภัยของห้องแล็บ
การตีความผลแล็บของอาหารเสริมโภชนาการ อัปเดตปี 2026 สำหรับผู้ป่วย โคลีนที่เป็นมิตรต่อผู้ป่วยอาจมีประโยชน์ แต่ไม่ใช่สิ่งที่ปลอดภัยต่อสมองอย่างไร้ผลอันตราย...
ອ່ານບົດຄວາມ →
ອາຫານເສີມເພື່ອຫຼຸດ CRP: ຂະໜາດຢາ, ຫຼັກຖານ, ການທົດສອບຊ້ຳ
ការបកស្រាយមន្ទីរពិសោធន៍នៃការរលាក ការអាប់ដេតឆ្នាំ 2026 សម្រាប់អ្នកជំងឺ មគ្គុទេសក៍សម្រាប់វេជ្ជបណ្ឌិតដែលផ្តោតលើការបន្ថែមអាហារប្រឆាំងនឹងការរលាក ការផ្លាស់ប្តូរ CRP ដែលអាចជាក់ស្តែងបាន សុវត្ថិភាព...
ອ່ານບົດຄວາມ →
ການກວດເລືອດເພື່ອຄວາມຍືນຍາວ: Glycan, IGF-1 ແລະ NAD
การตีความผลแล็บตัวชี้วัดความยืนยาว อัปเดตปี 2026 ผู้ป่วยที่เป็นมิตรต่อผู้ป่วยกำลังมองหาสิ่งที่มากกว่าคอเลสเตอรอลและกลูโคส คำถามที่มีประโยชน์คือ...
ອ່ານບົດຄວາມ →
ការធ្វើតេស្តឈាមអាយុកាលវែង: មន្ទីរពិសោធន៍ភាពតានតឹងអុកស៊ីតកម្ម និងដែនកំណត់
Longevity Labs การตีความผลแล็บ อัปเดตปี 2026 สำหรับผู้ป่วย ความเครียดออกซิเดชันสามารถทิ้งร่องรอยไว้ในเลือดและปัสสาวะได้ แต่ไม่มี...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.