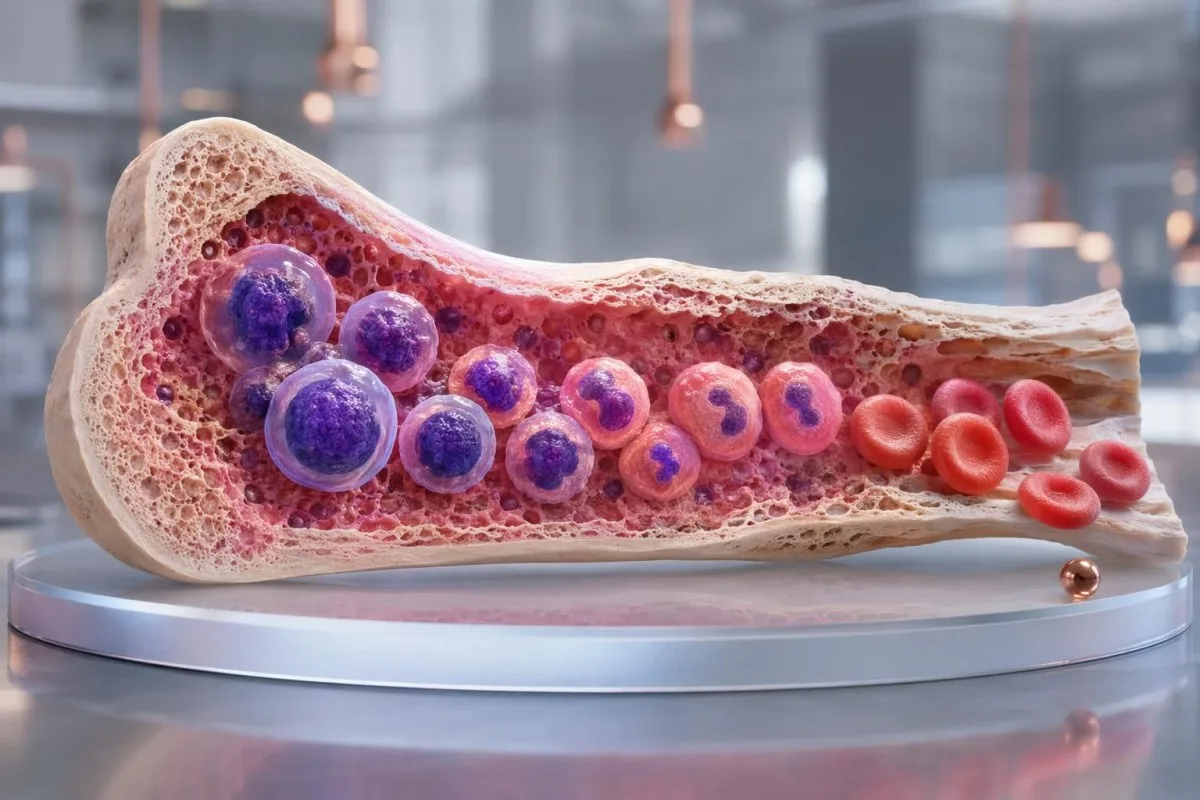
ເມັດເລືອດແດງທີ່ມີນິວເຄລຍ (NRBC) ແມ່ນປົກກະຕິກ່ອນເກີດ, ແຕ່ໃນຜູ້ໃຫຍ່ມັກຈະໝາຍເຖິງວ່າໄຂກະດູກກຳລັງຖືກກົດດັນ. ກະແຈຄືການອ່ານສັນຍານ NRBC ທີ່ຢູ່ຂ້າງຄ່າ hemoglobin, reticulocytes, ສະຖານະອົກຊີເຈນ, ການອັກເສບ, ແລະ smear.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ຊ່ວງຄ່າປົກກະຕິຂອງ NRBC ໃນຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີ ມັກເປັນ 0.00 x10^9/L ຫຼື 0 ຕໍ່ 100 ເມັດເລືອດຂາວ; NRBC ຂອງຜູ້ໃຫຍ່ທີ່ຢືນຢັນແລ້ວຄວນຕ້ອງມີບໍລິບົດການປະກອບ.
- ການກວດເລືອດ NRBC ສັນຍານອາດປາກົດເປັນຊົ່ວຄາວຫຼັງຈາກການຕິດເຊື້ອຮ້າຍແຮງ, ຂາດອົກຊີເຈນ, ການເລືອດອອກຢ່າງຫຼວງຫຼາຍ, hemolysis, ຄວາມກົດດັນຈາກການອອກກຳລັງຫນັກ, ຫຼື ປ່ວຍເຂົ້າໂຮງໝໍບໍ່ດົນມານີ້.
- ການກວດເລືອດ CBC ການຕີຄວາມໝາຍຈະປ່ຽນໄປເມື່ອມີ NRBC ເພາະວ່າເຄື່ອງວິເຄາະລຸ້ນເກົ່າອາດນັບເກີນຈຳນວນເມັດເລືອດຂາວ ຖ້າ WBC ບໍ່ໄດ້ຖືກປັບຄ່າ.
- NRBC ແບບຈຳນວນສົມບູນ ມີປະໂຫຍດຫຼາຍກວ່າຄ່າຮ້ອຍລະຢ່າງດຽວ; ຫ້ອງທົດລອງຫຼາຍແຫ່ງຈະຕັ້ງສັນຍານຄ່າຈາກ 0.01 x10^9/L ຂຶ້ນໄປ.
- ຈຳນວນ Reticulocyte ຊ່ວຍແຍກການຕອບສະໜອງຂອງໄຂກະດູກອອກຈາກການລົ້ມເຫຼວຂອງໄຂກະດູກ; reticulocytes ຂອງຜູ້ໃຫຍ່ປົກກະຕິປະມານ 0.5-2.5 ເປີເຊັນ.
- ການກວດການແຕກຂອງເມັດເລືອດ (Hemolysis) ມັກຈະປະກອບມີ LDH, haptoglobin, bilirubin ທາງອ້ອມ, ແລະ ການກວດທົດສອບຕ້ານກັບໂດຍກົງ (direct antiglobulin test) ເມື່ອເຫັນພາວະເລືອດຈາງ (anemia) ແລະ NRBCs ປາກົດພ້ອມກັນ.
- ການກວດເລືອດຊັ້ນນອກ (Peripheral smear) ແມ່ນການກວດຕິດຕາມທີ່ຂ້ອຍເຊື່ອຫຼາຍທີ່ສຸດເມື່ອ NRBCs ຍັງຄົງຢູ່ ເພາະມັນສາມາດສະແດງ blasts, ເຊວລ໌ຮູບຄ້າຍນ້ຳຕາ (teardrop cells), ຮູບແບບຂອງໂຣກເຊວລ໌ຊິກເກິລ (sickle forms), ຫຼື leukoerythroblastosis.
- ກວດທົບທວນດ່ວນ ເປັນສິ່ງທີ່ເໝາະສົມເມື່ອ NRBCs ປາກົດພ້ອມກັບເຈັບໜ້າເອິກ, ຫາຍໃຈບໍ່ອອກ, ສັບສົນ, ຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຕ່ຳກວ່າ 92 ເປີເຊັນ, ຮະດັບ hemoglobin ລົງໄວ, ຫຼື WBC ສູງຫຼາຍ.
ສັນຍານ NRBC ໝາຍຄວາມວ່າຢ່າງໃດໃນການກວດເລືອດຄົບຖ້ວນ
NRBCs ແມ່ນຕົວຕັ້ງຕົວກ່ອນຂອງເມັດເລືອດແດງທີ່ຍັງບໍ່ທັນສຸກ (immature) ທີ່ມີນິວເຄລຍ (nucleus) ແລະ ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີປົກກະຕິຄວນບໍ່ມີໃນເລືອດທີ່ໄຫຼວຽນ. ຖ້າການກວດການເລືອດຄົບຖ້ວນ (CBC) ຂອງທ່ານພົບ NRBCs, ຜົນບໍ່ໄດ້ວິນິດໄຊມະເຮັງດ້ວຍຕົວມັນເອງ; ມັນໝາຍຄວາມວ່າ ໄຂກະດູກອາດຈະປ່ອຍເຊວລ໌ອອກໄວ ເນື່ອງຈາກຄວາມເຄັ່ງຄຽດ (stress), ອົກຊີເຈນຕ່ຳ, ການເສຍເລືອດ (blood loss), ການແຕກຂອງເມັດເລືອດ (hemolysis), ການອັກເສບ (inflammation), ຫຼື ພະຍາດ/ຄວາມຜິດປົກກະຕິຂອງໄຂກະດູກ (marrow disorder).

ນັບແຕ່ວັນທີ 14 ພຶດສະພາ 2026, ສ່ວນໃຫຍ່ຂອງຫ້ອງທົດລອງຜູ້ໃຫຍ່ລາຍງານຜົນ NRBC ປົກກະຕິເປັນ 0.00 x10^9/L ຫຼື 0 NRBC ຕໍ່ 100 WBC. ເວລາຂ້ອຍທົບທວນການກວດເລືອດ NRBC ໃນຄລີນິກຂອງພວກເຮົາ, ຂ້ອຍຖາມກ່ອນວ່າຜົນເປັນຈຳນວນແບບສົມບູນ (absolute), ແບບອັດຕາສ່ວນ (percent-based), ຫຼື ເປັນພຽງແຟັກຂອງເຄື່ອງວິເຄາະ (analyzer flag); ທັງສາມຮູບແບບນີ້ອາດຟັງດູໜ້າຢ້ານກວ່າທີ່ມັນເປັນຈິງ.
ແຟັກ NRBC ອັນດຽວໃນ ການນັບເລືອດທີ່ສົມບູນ ແມ່ນຂໍ້ບອກ, ບໍ່ແມ່ນຄຳຕັດສິນ. ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະ ເມື່ອຄົນໄຂ້ຖາມຫາ ວິທີອ່ານຜົນກວດເລືອດ ໃນພາສາທີ່ງ່າຍ, ຂ້ອຍບອກເຂົາໃນສິ່ງດຽວກັນກັບທີ່ຂ້ອຍບອກຄອບຄົວຂອງຂ້ອຍເອງ: ມີເຊວລ໌ຜິດປົກກະຕິໜຶ່ງສາຍ (one abnormal cell line) ຕ້ອງອ່ານຮູບແບບ (pattern reading), ບໍ່ແມ່ນຕ້ອງຕົກໃຈ.
ການປຽບທຽບທີ່ເປັນປະໂຫຍດຫຼາຍທີ່ສຸດອັນດັບທຳອິດແມ່ນ CBC ສ່ວນອື່ນໆ: hemoglobin, hematocrit, MCV, RDW, platelets, WBC, ແລະ differential. ຄູ່ມືທີ່ຍາວກວ່າຂອງພວກເຮົາກ່ຽວກັບ ວິທີອ່ານຜົນກວດເລືອດ ອະທິບາຍວ່າ ແຟັກຜິດປົກກະຕິທີ່ຢູ່ຄົນດຽວ ມີນ້ຳໜັກໜ້ອຍກວ່າກຸ່ມຂອງການປ່ຽນແປງທີ່ເຄື່ອນໄປພ້ອມກັນ.
ວິທີທີ່ຫ້ອງທົດລອງລາຍງານຜົນ NRBC ເປັນຄ່າຮ້ອຍລະ ແລະຈຳນວນແບບສົມບູນ
ຜົນ NRBC ຖືກລາຍງານເປັນທັງ NRBC ຕໍ່ 100 ເມັດເລືອດຂາວ, ເປັນສ່ວນຮ້ອຍ, ຫຼື ເປັນຈຳນວນແບບສົມບູນ (absolute count) ໃນ x10^9/L. ຈຳນວນ NRBC ແບບສົມບູນ (absolute NRBC count) ປົກກະຕິແມ່ນຕົວເລກທີ່ຊັດເຈນທີ່ສຸດ ເພາະມັນບໍ່ປ່ຽນພຽງແຕ່ວ່າຈຳນວນເມັດເລືອດຂາວຂອງທ່ານສູງ ຫຼື ຕ່ຳ.

ຊ່ວງອ້າງອີງສຳລັບຜູ້ໃຫຍ່ທົ່ວໄປແມ່ນ 0.00 x10^9/L, ເຖິງແມ່ນວ່າບາງເຄື່ອງວິເຄາະຈະແຟັກທຸກຢ່າງທີ່ຢູ່ທີ່ ຫຼື ສູງກວ່າ 0.01 x10^9/L. ຫ້ອງທົດລອງຢູໂຣບບາງແຫ່ງຍັງພິມ NRBC ເປັນ 0.0 ຕໍ່ 100 WBC, ເຊິ່ງບໍ່ແມ່ນຜິດ; ມັນພຽງແຕ່ເປັນການລາຍງານທີ່ແຕກຕ່າງອອກໄປ.
ນີ້ແມ່ນສ່ວນທີ່ແປກທີ່ຄົນເຈັບບໍ່ຄ່ອຍໄດ້ຍິນ: NRBCs ສາມາດເພີ່ມຈຳນວນ WBC ແບບຜິດພາດໄດ້ ໃນວິທີການ CBC ທີ່ເກົ່າກວ່າ ຫຼື ບໍ່ລະອຽດ. ສູດ WBC ທີ່ຖືກຕ້ອງແມ່ນ WBC ທີ່ວັດໄດ້ x 100 ຫານດ້ວຍ 100 ບວກ NRBC ຕໍ່ 100 WBC, ການປັບແກ້ນ້ອຍໆໃນຈຳນວນ NRBC ຕ່ຳ ແຕ່ເປັນການປັບແກ້ທີ່ໃຫຍ່ເມື່ອ NRBCs ມີຫຼາຍ.
ຖ້າລາຍງານຂອງທ່ານມີຄຳຫຍໍ້ຫຼາຍ, ຂ້ອຍຍັງໃຫ້ຄວາມສົນໃຈກັບ ສາມາດຊ່ວຍໃຫ້ທ່ານຈັບຄູ່ NRBC ກັບ neutrophils, lymphocytes, monocytes, eosinophils, ແລະ basophils. ຄວາມສັບສົນຂອງໜ່ວຍກໍເປັນເລື້ອຍຄືກັນ, ສະນັ້ນຈົ່ງປຽບທຽບຜົນຢ່າງລະມັດລະວັງກັບຄູ່ມືຂອງພວກເຮົາກັບ ໜ່ວຍຂອງຄ່າທົດລອງ.
ເມື່ອໃດ NRBC ໃນຜູ້ໃຫຍ່ອາດເປັນຊົ່ວຄາວ
NRBCs ອາດເປັນຊົ່ວຄາວໃນຜູ້ໃຫຍ່ ເມື່ອໄຂກະດູກກຳລັງຕອບສະໜອງຕໍ່ຄວາມກົດດັນສຸກເສີນ, ໂດຍສະເພາະອົກຊີເຈນຕ່ຳ, ເລືອດອອກຫຼາຍ, hemolysis, ການຕິດເຊື້ອຮ້າຍແຮງ, ຫຼື ປ່ວຍຮ້າຍແຮງຫຼ້າສຸດ. CBC ຊ້ຳສາມາດກັບໄປເປັນສູນໄດ້ ເມື່ອສາເຫດທີ່ກະຕຸ້ນຢຸດລົງ, ມັກຈະໃນພາຍໃນບໍ່ກີ່ມື້ ຫາ ສອງສາມອາທິດ.

ຂ້ອຍເຫັນຮູບແບບນີ້ຫຼັງຈາກ pneumonia, ການກຳເລີບຂອງພະຍາດຫືດຮ້າຍແຮງ, ການຜ່າຕັດໃຫຍ່, ການເລືອດອອກທາງລຳໄສ້, ແລະ ບາງຄັ້ງຫຼັງຈາກເຫດການທົນທານທີ່ໜັກຫຼາຍ. ນັກແລ່ນ marathon ອາຍຸ 52 ປີ ທີ່ຂ້ອຍກວດເບິ່ງ ມີ NRBCs ເບົາໆ ພ້ອມກັບ CK ສູງກວ່າ 900 IU/L ຫຼັງຈາກການແຂ່ງ; CBC ຊ້ຳ 10 ມື້ຕໍ່ມາແມ່ນປົກກະຕິ, ແລະ smear ບໍ່ພົບຈຸລັງທີ່ໜ້າກັງວົນ.
ຊົ່ວຄາວບໍ່ໄດ້ໝາຍວ່າບໍ່ມີຄວາມໝາຍ. ຖ້າ hemoglobin ຫຼຸດຈາກ 14.2 g/dL ເປັນ 10.8 g/dL, ຫຼືຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຖືກຕໍ່າກວ່າ 92 ເປີເຊັນ, ສັນຍານ NRBC ກຳລັງບອກວ່າຮ່າງກາຍກຳລັງຊົດເຊີຍພາຍໃຕ້ຄວາມກົດດັນ.
ຄຳຖາມທີ່ເປັນປະໂຫຍດແມ່ນວ່າຕົວກະຕຸ້ນຊັດເຈນບໍ່ ແລະກຳລັງດີຂຶ້ນບໍ່. ຖ້າວ່າ CBC ຂອງທ່ານເປັນສ່ວນໜຶ່ງຂອງການ ການກວດເລືອດມາດຕະຖານ, ໃຫ້ຊອກຫາສັນຍານທີ່ສອດຄ່ອງກັນ ເຊັ່ນ CRP ສູງ, neutrophils ສູງ, bilirubin ສູງ, creatinine ທີ່ກຳລັງເພີ່ມຂຶ້ນ, ຫຼືການໄປຫ້ອງສຸກເສີນບໍ່ດົນມານີ້.
ສາເຫດຮ້າຍແຮງທີ່ແພດຈະຕັດອອກເມື່ອ NRBC ປາກົດ
NRBC ທີ່ຍັງຄົງຢູ່ໃນຜູ້ໃຫຍ່ສາມາດສະແດງເຖິງຄວາມກົດດັນທາງສະຫຼຸບຮ່າງກາຍຮ້າຍແຮງ ຫຼືການລົບກວນຂອງໄຂກະດູກ, ລວມທັງ sepsis, hypoxia, ໂລຫິດຈາງເມັດເລືອດ (hemolytic anemia), myelofibrosis, leukemia, ການແຜ່ກະຈາຍເຂົ້າໄຂກະດູກ (metastatic marrow involvement), ຫຼືຄວາມຜິດປົກກະຕິຂອງມ້າມ (splenic dysfunction). ຄວາມສ່ຽງຈະເພີ່ມຂຶ້ນເມື່ອ NRBC ປາກົດພ້ອມກັບ ໂລຫິດຈາງ (anemia), ເກັດເລືອດຜິດປົກກະຕິ (abnormal platelets), ເມັດເລືອດຂາວທີ່ຍັງບໍ່ສຸກ (immature white cells), ຫຼືການຫຼຸດນ້ຳໜັກ.

ໃນຫ້ອງດູແລຜູ້ເຈັບຢ່າງໃກ້ຊິດ (intensive care), NRBC ບໍ່ແມ່ນພົບໂດຍບັງເອີນ. Stachon et al. ລາຍງານໃນ Critical Care ວ່າ NRBC ໃນຄົນເຈັບ ICU ທາງການແພດ ມີຄວາມສຳພັນກັບຄວາມສ່ຽງການເສຍຊີວິດທີ່ເພີ່ມຂຶ້ນ, ໂດຍສະເພາະເມື່ອຈຳນວນຍັງຄົງຢູ່ ຫຼາຍກວ່າຈະປາກົດຄັ້ງດຽວໃນໄລຍະຟື້ນຕົວ (Stachon et al., 2007).
ຢູ່ນອກໂຮງໝໍ, ຈຳນວນດຽວກັນອາດໝາຍຄວາມຫຼາຍຢ່າງທີ່ຕ່າງກັນຫຼາຍ. ຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີດີມີ 0.01 x10^9/L ຫຼັງຈາກ influenza ບໍ່ແມ່ນຄົນດຽວກັນກັບຄົນທີ່ມີ 0.35 x10^9/L, hemoglobin 8.6 g/dL, ເກັດເລືອດ (platelets) 70 x10^9/L, ແລະເຫື່ອອອກຕອນກາງຄືນ (night sweats).
ເຫດຜົນທີ່ພວກເຮົາກັງວົນກ່ຽວກັບ NRBC ພ້ອມກັບເມັດເລືອດຂາວທີ່ຜິດປົກກະຕິ ແມ່ນວ່າ ພ້ອມກັນພວກມັນສາມາດສ້າງພາບລັກສະນະຂອງ leukoerythroblastic. ຖ້າລາຍງານຂອງທ່ານຍັງສະແດງ neutrophils ສູງ, bands, ຫຼື WBC ສູງຫຼາຍ, ຄູ່ມືຂອງພວກເຮົາໃນ ຮູບແບບ WBC ສູງ ແລະ ການກວດເລືອດຈາກການຕິດເຊື້ອ ຊ່ວຍອະທິບາຍການຄິດຕໍ່ໄປຂອງສາຍເຫດຜົນຂັ້ນຕໍ່ໄປ.
ເປັນຫຍັງ smear ຈາກເລືອດສ່ວນປາຍມັກສຳຄັນກວ່າສັນຍານ
ການກວດສະແກນຈາກຊາຍເລືອດທາງຂອບເສັ້ນ (peripheral smear) ແມ່ນການຕິດຕາມທີ່ມີປະໂຫຍດທີ່ສຸດ ເມື່ອຢືນຢັນ NRBC ແລ້ວ ເພາະມັນສະແດງຮູບຮ່າງ, ຄວາມສຸກ, ແລະບໍລິເວນຂອງຈຸລັງຜິດປົກກະຕິ. ການສະແກນສາມາດເຜີຍໃຫ້ເຫັນ blasts, ຈຸລັງຮູບນ້ຳຕາ (teardrop cells), ຮູບແບບ sickle, ຈຸລັງ target, schistocytes, ຫຼືການຈັບກຸ່ມຂອງເກັດເລືອດ (platelet clumping) ທີ່ສັນຍານອັດຕະໂນມັດບໍ່ສາມາດຕີຄວາມໄດ້ຢ່າງຄົບຖ້ວນ.

ການທົບທວນຄືນຄລາສສິກຂອງ Bain ໃນ New England Journal of Medicine ກ່ຽວກັບ blood smears ຍັງເປັນໜຶ່ງໃນຄຳເຕືອນທີ່ດີທີ່ສຸດວ່າ ການປ່ຽນແປງດ້ານ morphology ຊີ້ນຳການວິນິດໄສ (Bain, 2005). ໃນຄລີນິກ, ຂ້ອຍເຊື່ອຄຳເຫັນຈາກການສະແກນຢ່າງລະມັດລະວັງ ຫຼາຍກວ່າສັນຍານອັດຕະໂນມັດທີ່ເບິ່ງຕົກໃຈ ເມື່ອສອງຢ່າງນີ້ບໍ່ກົງກັນ.
ການສະແກນທີ່ສະແດງ NRBCs ພ້ອມກັບ teardrop cells ເພີ່ມຄວາມກັງວົນສຳລັບພະຍາດໄຂກະດູກເປັນແຜ່ນແຂງ (marrow fibrosis) ຫຼືການແຊກຊຶມ; NRBCs ພ້ອມກັບ schistocytes ຊຸກຍູ້ໄປສູ່ການແຕກຂອງເມັດເລືອດ (hemolysis) ຫຼື microangiopathy. NRBCs ທີ່ມີ granulocytes ທີ່ຍັງບໍ່ສຸກຫຼາຍ ອາດຊີ້ໄປສູ່ການຕິດເຊື້ອຮ້າຍແຮງ, ການກະຕຸ້ນໄຂກະດູກ (marrow stimulation), ຫຼື ພະຍາດທາງເລືອດວິທະຍາ (hematologic disorder).
ຫ້ອງທົດລອງບໍ່ໄດ້ໃຊ້ smear-review trigger ດຽວກັນທັງໝົດ. ເກນຂອງ International Consensus Group ທີ່ອະທິບາຍໂດຍ Barnes et al. ຊ່ວຍໃຫ້ມາດຕະຖານວ່າ ຄວນໃຫ້ການກວດ CBC ອັດຕະໂນມັດທີ່ຜິດປົກກະຕິ ກະຕຸ້ນໃຫ້ກວດທົບທວນດ້ວຍມື ເມື່ອໃດ, ແຕ່ນະໂຍບາຍຂອງແຕ່ລະທ້ອງຖິ່ນຍັງແຕກຕ່າງ (Barnes et al., 2005); ຂອງພວກເຮົາ ຄູ່ມືການແຍກຈຳແນກດ້ວຍມື (manual differential) ອະທິບາຍວ່າເປັນເຫດໃດ.
ການກວດຕິດຕາມທີ່ແພດພິຈາລະນາຫຼັງຈາກກວດເລືອດ NRBC
ການຕິດຕາມຫຼັງຈາກຜົນ NRBC ມັກເລີ່ມດ້ວຍການກວດ CBC ຊ້ຳອີກ, ການແຍກຊະນິດດ້ວຍມື (manual differential), ການກວດ peripheral smear, ການນັບ reticulocyte, ແລະ ຕົວຊີ້ວັດອານີເມຍ (anemia markers). ຈາກນັ້ນແພດຈະເພີ່ມການກວດ hemolysis, ການອັກເສບ (inflammation), ການຮັບອົກຊີເຈນ (oxygenation), ການເຮັດວຽກຂອງໄຕ (kidney), ການເຮັດວຽກຂອງຕັບ (liver), ເຫຼັກ (iron), B12, folate, ແລະ ບາງຄັ້ງກວດ hemoglobin electrophoresis ຂຶ້ນກັບຮູບແບບຂອງ CBC.

ການນັບ reticulocyte ແມ່ນການກວດທີ່ເປັນຈຸດຫຼັກ (hinge test). reticulocytes ຂອງຜູ້ໃຫຍ່ ໂດຍທົ່ວໄປປະມານ 0.5-2.5 ເປີເຊັນ, , 25-100 x10^9/L ແມ່ນປົກກະຕິ, ແຕ່ຈຳນວນຕ້ອງຖືກປັບເມື່ອມີອານີເມຍ.
ຖ້າ reticulocytes ສູງ ໝາຍຄວາມວ່າໄຂກະດູກພະຍາຍາມທົດແທນຈຸລັງ; ການເລືອດອອກ (bleeding) ຫຼື hemolysis ຈະຢູ່ໃນລາຍການທີ່ຕ້ອງຄິດກ່ອນ. ຖ້າ reticulocytes ຕ່ຳ ເຖິງຈະມີອານີເມຍ ແລະ NRBCs, ຂ້ອຍຈະຄິດໜັກຂຶ້ນກ່ຽວກັບການກົດກັ້ນໄຂກະດູກ (marrow suppression), ການຂາດສານອາຫານ (nutrient deficiency), ໂລກໄຕທີ່ມີ erythropoietin ຕ່ຳ, ຫຼື ການແຊກຊຶມຂອງໄຂກະດູກ (marrow infiltration).
ສຳລັບການອະທິບາຍແບບລະອຽດກວ່າການແຍກສາຂາຂອງອານີເມຍ, ເບິ່ງ ຄູ່ມືຮູບແບບພາວະໂລກຈາງ ແລະ ຄຳອະທິບາຍການນັບ reticulocyte. ຜົນສອງຢ່າງນີ້ ມັກຈະຕັດສິນວ່າ ຂັ້ນຕໍ່ໄປຈະເປັນການໃຫ້ເຫຼັກທົດແທນ, ການກວດ hemolysis, ການສະແກນ (imaging), ຫຼື ການສົ່ງໄປຫາຫມໍດ້ານໂລກເລືອດ (hematology referral).
NRBC ພ້ອມ hemoglobin ຕ່ຳ, MCV ຕ່ຳ, ferritin ຕ່ຳ, ຫຼື RDW ສູງ
NRBCs ພ້ອມກັບພາວະຈຳເລືອດຈາງ ຕ້ອງການການອ່ານໄວກວ່າ NRBCs ຢ່າງດຽວ ເພາະວ່າໄຂກະດູກອາດກຳລັງຕອບສະໜອງຕໍ່ການເສຍເລືອດ, ການທຳລາຍເມັດເລືອດແດງ (hemolysis), ຫຼືການຂາດແຄນສານອາຫານຢ່າງຮ້າຍແຮງ. ໃນຜູ້ໃຫຍ່, ຄ່າ hemoglobin ຕ່ຳກວ່າປະມານ 13.5 g/dL ໃນຜູ້ຊາຍ ຫຼື 12.0 g/dL ໃນຜູ້ຍິງ ໂດຍທົ່ວໄປຖືກພິຈາລະນາວ່າຕ່ຳ, ເຖຶງແມ້ວ່າຊ່ວງຄ່າຈະແຕກຕ່າງຕາມຫ້ອງກວດ ແລະສະຖານະການຖືພາ.

ການຂາດເຫຼັກ ມັກຈະສະແດງຄ່າ ferritin ຕ່ຳກ່ອນທີ່ hemoglobin ຈະລົ້ມລົງ. ferritin ຕ່ຳກວ່າ 30 ng/mL ຊ່ວຍຢືນຢັນວ່າຮ້ານເກັບເຫຼັກຕ່ຳໃນຜູ້ໃຫຍ່ຫຼາຍຄົນ, ແຕ່ການອັກເສບສາມາດປິດບັງການຂາດແຄນໄດ້ ເພາະ ferritin ຈະສູງເປັນຕົວຕອບສະໜອງໄລຍະອັກເສບ (acute-phase reactant).
RDW ອາດເປັນເບາະແສງຕົ້ນທາງ. ເມື່ອ RDW ສູງ ແຕ່ MCV ປົກກະຕິ, ຂ້ອຍມັກຈະກວດການກວດເຫຼັກ (iron studies), B12, folate, ແລະ reticulocytes ກ່ອນຈະສົມມຸດວ່າ CBC ດີ; ນີ້ຈະສຳຄັນຫຼາຍ ຖ້າມີຄວາມເມື່ອຍລ້າ, ຂາບໍ່ຢຸດຢັ້ງ (restless legs), pica, ປະຈຳເດືອນຫຼາຍ, ຫຼືອາການທາງລຳໄສ້.
ຜູ້ປ່ວຍທີ່ມີ NRBCs ແລະ hemoglobin ກຳລັງຫຼຸດລົງ ຄວນທົບທວນ ສາເຫດທີ່ hemoglobin ຕໍ່າຈຶ່ງ ແລະລຳດັບຂອງ ການກວດທາງໂລກຂາດເຫຼັກແລະເລືອດຈາງ (iron deficiency anemia). ຮູບແບບສາມາດຊ່ວຍປະຢັດໄດ້ຫຼາຍອາທິດ ເພາະ ferritin, transferrin saturation, MCV, RDW, ແລະ reticulocytes ມັກຈະປ່ຽນແປງໃນລຳດັບທີ່ຄາດໄດ້.
NRBC ພ້ອມ hemolysis, ອົກຊີເຈນຕ່ຳ, ຫຼື bilirubin ສູງ
NRBCs ພ້ອມ reticulocytes ສູງ, LDH ສູງ, haptoglobin ຕ່ຳ, ແລະ indirect bilirubin ສູງ ຊີ້ບອກ hemolysis ຈົນກວ່າຈະພິສູດເປັນຢ່າງອື່ນ. NRBCs ພ້ອມກັບຄ່າຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຕ່ຳ ຫຼືພະຍາດປອດຮ້າຍແຮງ ຊີ້ບອກການຊົດແທນຈາກໄຂກະດູກຕໍ່ hypoxia ຫຼາຍກວ່າບັນຫາການທຳລາຍເມັດເລືອດແດງຂັ້ນຕົ້ນ.

ການຄັດກອງ hemolysis ແບບປະຕິບັດ ປະກອບມີ LDH, haptoglobin, bilirubin ທັງໝົດ ແລະ indirect bilirubin, ການນັບ reticulocyte, ແລະ a ການກວດ direct antiglobulin test ເມື່ອມີໂອກາດວ່າເປັນ hemolysis ຈາກພູມຄຸ້ມກັນ. haptoglobin ຕ່ຳກວ່າຊ່ວງຂອງຫ້ອງກວດ ແລະ LDH ສູງກວ່າຊ່ວງ ແມ່ນຮູບແບບທີ່ຂ້ອຍບໍ່ມອງຂ້າມ, ໂດຍສະເພາະເມື່ອປັດສະວະມີສີເຂັ້ມຂຶ້ນ ຫຼືເຫຼືອງປາກົດ.
Hypoxia ບອກເລື່ອງອີກແບບໜຶ່ງ. ຄົນທີ່ມີ sleep apnea, COPD, ປອດອັກເສບ (pneumonia), pulmonary embolism, ພາວະຈຳເລືອດຈາງຮ້າຍແຮງ, ຫຼືການສัมຜັດຄວາມສູງຫຼາຍ ອາດປ່ອຍ NRBCs ອອກ ເພາະວ່າສັນຍານ erythropoietin ຈະເພີ່ມຂຶ້ນ ເມື່ອເນື້ອຍຢູ່ຂາດອົກຊີເຈນ.
ຖ້າ bilirubin ສູງ ແຕ່ ALT ແລະ AST ປົກກະຕິ, ການຄິດແຍກຈະອຽງໄປຫາ hemolysis, ໂຣກ Gilbert syndrome, ຫຼືການຈັດການ bilirubin ທີ່ບົກພ່ອງ ຫຼາຍກວ່າ hepatitis ແບບຄລາສສິກ. ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ bilirubin ສູງ ດ້ວຍ enzymes ປົກກະຕິ ແລະ ບົດຄວາມກ່ຽວກັບ ການກວດປະຈຳປີ ແລະ sleep apnea ຄອບຄຸມສອງສາຂາທີ່ຂ້ອຍເຫັນວ່າມັກຖືກພາດ.
NRBC ໃນເວລາຕິດເຊື້ອ, ການອັກເສບ, ແລະພາວະຮ້າຍແຮງ
NRBCs ໃນເວລາຕິດເຊື້ອຮ້າຍແຮງ ມັກສະທ້ອນເຖິງຄວາມກົດດັນທົ່ວລະບົບ, inflammatory cytokines, ການສົ່ງອົກຊີເຈນຕ່ຳ, ຫຼືການກະຕຸ້ນຈາກໄຂກະດູກ. ຜົນຈະໜ້າກັງວົນຫຼາຍຂຶ້ນ ເມື່ອ CRP ສູງຫຼາຍ, lactate ກຳລັງເພີ່ມຂຶ້ນ, ຄວາມດັນເລືອດຕ່ຳ, ຫຼື differential ຂອງເມັດເລືອດຂາວສະແດງ bands ແລະ granulocytes ທີ່ຍັງບໍ່ສຸກ.

CRP ສູງກວ່າ 100 mg/L ມັກຈະຊີ້ໄປຫາການອັກເສບຮ້າຍແຮງຫຼືການຕິດເຊື້ອແບັກທີເລຍທີ່ສຳຄັນ ແມ່ນແຕ່ມັນບໍ່ຈຳເພາະ. Procalcitonin ສາມາດຊ່ວຍໃນບາງກໍລະນີທີ່ເລືອກໄດ້ ແຕ່ຂ້ອຍກໍຍັງປະເມີນມັນຄຽງຄູ່ກັບຮູບແບບໄຂ້, ການກວດເຊື້ອ (cultures), ພົບທາງດ້ານຫາຍໃຈ, ການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ແລະ ການກວດເລືອດຄົບຖ້ວນ (CBC) ສ່ວນແຍກຊະນິດ (differential).
NRBCs ບວກກັບ band neutrophils ຊີ້ວ່າໄຂກະດູກກຳລັງປ່ອຍເຊລອອກໄວ ຈາກຫຼາຍສາຍພັນ (lineage). ການປະສົມນີ້ຕ່າງຈາກການປ່ຽນແປງຂອງອັດຕາ lymphocyte ທີ່ບໍ່ຮ້າຍແຮງ ແລະຢູ່ສ່ວນດຽວຫຼັງຈາກເຈັບໄຂ້ໄວຣັດ, ເຊິ່ງມັກຈະຄ່ອຍໆປັບຕົວໂດຍບໍ່ຕ້ອງການກວດຊັບຊ້ອນ.
ສຳລັບຝ່າຍຂອງຈຳນວນເມັດເລືອດຂາວ (white-cell) ຂອງເລື່ອງນີ້, ພວກເຮົາ ຄູ່ມື band neutrophil ແມ່ນມີປະໂຫຍດ. ຜູ້ປ່ວຍທີ່ຟື້ນຕົວຫຼັງ COVID ຫຼືການຕິດເຊື້ອທີ່ຍາວນານອື່ນ ອາດຈະຢາກເປັນການປຽບທຽບຕົວຊີ້ວັດທີ່ກວ້າງກວ່າໃນ ການກວດເລືອດ long COVID ທີ່ແນະນຳ.
NRBC ທີ່ຍັງຄົງຢູ່ ແລະຄວາມຜິດປົກກະຕິຂອງໄຂກະດູກ
NRBCs ທີ່ຍັງຄົງຢູ່ໃນຜູ້ໃຫຍ່, ໂດຍສະເພາະຖ້າມີເກັດເລືອດ (platelets) ຜິດປົກກະຕິ, WBC ຜິດປົກກະຕິ, blasts, ເຊລຮູບຄ້າຍນ້ຳຕາ (teardrop cells), ຫຼືການຫຼຸດນ້ຳໜັກທີ່ບໍ່ມີສາເຫດອະທິບາຍ ຄວນກະຕຸ້ນໃຫ້ມີການທົບທວນໂດຍພະແນກວິທະຍາເລືອດ (hematology). ທ່ານໝໍພິຈາລະນາ myelofibrosis, leukemia, myelodysplastic syndromes, ການແຊກຊຶມຂອງໄຂກະດູກ, ຄວາມຜິດປົກກະຕິຮ້າຍແຮງຂອງ hemoglobin, ແລະການຟື້ນຕົວຫຼັງການບາດເຈັບຂອງໄຂກະດູກ.

ຂໍ້ຄວາມທີ່ຂ້ອຍໃຊ້ກັບຄົນເຈັບແມ່ນງ່າຍໆ: ສັນຍານຜິດປົກກະຕິທີ່ຊ້ຳໆ ດີກວ່າຜົນອັນດຽວທີ່ມີສຽງລົບກວນ. ຖ້າ NRBCs ຍັງຢູ່ເໜືອ 0.02-0.05 x10^9/L ໃນການກວດຊ້ຳ ແລະ smear ຜິດປົກກະຕິ, ຂ້ອຍບໍ່ໄດ້ກັບໄປກວດ CBC ປົກກະຕິຊ້ຳໆອີກຢ່າງບໍ່ມີທີ່ສິ້ນສຸດ.
ຮູບແບບ leukoerythroblastic ໝາຍເຖິງເຊລເມັດເລືອດຂາວທີ່ຍັງບໍ່ທັນສຸກ (immature white cells) ແລະຕົວກ່ອນຂອງເມັດເລືອດແດງທີ່ມີນິວເຄລຍ (nucleated red precursors) ປາກົດພ້ອມກັນໃນການໄຫຼວຽນຂອງເລືອດສ່ວນປາຍ (peripheral circulation). ຮູບແບບນີ້ສາມາດເກີດຂຶ້ນຈາກ fibrosis ຂອງໄຂກະດູກ, ການແຜ່ກະຈາຍເຂົ້າໄຂກະດູກ (metastatic marrow involvement), ການຕິດເຊື້ອຮ້າຍແຮງ, ຫຼືຄວາມກົດດັນຢ່າງຫນັກຕໍ່ໄຂກະດູກ; ບັນບັນທຶກ (context) ຈະຕັດສິນຄວາມຮີບດ່ວນ.
ຄູ່ມືຜູ້ປ່ວຍຂອງພວກເຮົາກ່ຽວກັບ ຮູບແບບ CBC ຂອງໂລກເລືອດຂາວ (leukemia) ແລະ ການກວດເລືອດສຳລັບ lymphoma ອະທິບາຍວ່າເປັນຫຍັງ CBC ປົກກະຕິຈຶ່ງບໍ່ໄດ້ຕັດອອກທຸກມະເຮັງ, ແຕ່ CBC ຜິດປົກກະຕິຫຼາຍສາຍພັນ (multi-lineage) ຄວນໄດ້ຮັບການໃສ່ໃຈ. ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ຄວນໃຫ້ຄວາມໝັ້ນໃຈຫຼັງຈາກ smear, ບໍ່ແມ່ນກ່ອນມັນ.
NRBC ໃນເດັກເກີດໃໝ່, ເດັກ, ແລະໃນການຖືພາ
NRBCs ເປັນສິ່ງທີ່ຄາດຫວັງໃນເດັກເກີດໃໝ່ (newborns) ແຕ່ບໍ່ຄ່ອຍຄາດຫວັງໃນເດັກໂຕອ່ອນທີ່ສຸຂະພາບດີ (older children) ຫຼືຜູ້ໃຫຍ່ທີ່ບໍ່ແມ່ນເດັກເກີດໃໝ່. ໃນການຖືພາ, ການອ່ານຜົນຂຶ້ນກັບໄລຍະຕັ້ງຄັນ (trimester), ສະຖານະພາວະຂາດເລືອດ (anemia status), ການຮັບອົກຊີເຈນ (oxygenation), ການເລືອດອອກຫຼ້າສຸດ, ແລະວ່າຜົນນັ້ນເປັນຂອງແມ່ ຫຼືຂອງທາລົກ (baby).
ເດັກເກີດໃໝ່ສາມາດມີ NRBCs ພາຍໃນໄລຍະສັ້ນຫຼັງເກີດ ເພາະການສ້າງເມັດເລືອດແດງຂອງທາລົກ (fetal erythropoiesis) ຍັງເຄື່ອນໄຫວ ແລະສະພາບອົກຊີເຈນປ່ຽນແປງໄວ. ຈຳນວນຈະແຕກຕ່າງຫຼາຍຕາມອາຍຸຄັນທີ່ຖືພາ (gestational age) ແລະຄວາມກົດດັນໃນຕອນເກີດ (birth stress) ດັ່ງນັ້ນບໍ່ຄວນນຳຊ່ວງອ້າງອີງຂອງຜູ້ໃຫຍ່ໄປຕິດໃສ່ໃນລາຍງານຂອງເດັກເກີດໃໝ່.
ໃນເດັກໂຕອ່ອນອາຍຸຫຼາຍ (older children) ເຫດຜົນຈະໃກ້ຄຽງກັບການແພດຂອງຜູ້ໃຫຍ່ ແຕ່ຊ່ວງອ້າງອີງຍັງປ່ຽນໄປຕາມອາຍຸ. ເດັກອ່ອນ (toddler) ທີ່ມີຂາດເລືອດ (anemia), RDW ສູງ, ແລະ NRBCs ຕ້ອງການກວດຊອກຫາທີ່ຕ່າງຈາກໄວລຸ້ນ (teenager) ຫຼັງຈາກໂລກປອດບວມ (pneumonia), ແລະທັງສອງກໍຕ່າງຈາກຜູ້ໃຫຍ່ທີ່ມີອາການເຫື່ອອອກກາງຄືນຕໍ່ເນື່ອງ (chronic night sweats).
ພໍ່ແມ່ສາມາດໃຊ້ ຊ່ວງການກວດເລືອດຂອງເດັກ ແລະ ຄູ່ມືການກວດເລືອດຂອງເດັກເກີດໃໝ່ ເພື່ອຫຼີກລ່ຽງການປຽບທຽບ CBC ຂອງເດັກກັບລາຍງານພິມຂອງຜູ້ໃຫຍ່. ການອ່ານຜົນເລື່ອງທາດເຫຼັກສຳລັບການຖືພາກໍຕ່າງກັນດ້ວຍ ໂດຍສະເພາະເມື່ອປະລິມານນ້ຳເຫຼືອງໃນເລືອດ (plasma volume) ເພີ່ມຂຶ້ນ.
ຜົນ NRBC ອາດເປັນຄວາມຜິດພາດຈາກຫ້ອງທົດລອງ ຫຼືສັນຍານທີ່ບໍ່ແທ້ບໍ?
ສັນຍານຂອງ NRBC ອາດຈະຜິດໄດ້, ບໍ່ຄ່ອຍພົບ, ຫຼືເກີນຈິງ ເມື່ອຕົວຢ່າງຖືກກ້ອນເລືອດ (clotted), ຊັກຊ້າ, ປົນບໍ່ດີ, ຫຼືຖືກສັບສົນໂດຍຊິ້ນສ່ວນເຊລທີ່ຜິດປົກກະຕິ. ການກວດ CBC ຊ້ຳອີກພ້ອມກັບ smear ມັກຈະຕົກລົງວ່າເຄື່ອງວິເຄາະເຫັນ nucleated red precursors ທີ່ແທ້ຈິງ ຫຼືເປັນການລົບກວນທາງເຕັກນິກ.

ບັນຫາກ່ອນການກວດ (pre-analytic issues) ມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຄົນເຈັບຖືກບອກ. ຕົວຢ່າງ EDTA ທີ່ປ່ອຍໄວ້ດົນເກີນໄປອາດຈະສະແດງການປ່ຽນແປງຂອງເຊລ, ແລະຕົວຢ່າງທີ່ຖືກກ້ອນເລືອດບາງສ່ວນ (partially clotted) ສາມາດທຳໃຫ້ platelets ແລະສັນຍານອັດໂນມັດ (automated flags) ບິດເບືອນໄດ້.
ຍີ່ຫ້ອງຜູ້ວິເຄາະ (analyzer) ແລະລຸ້ນຊອບແວກໍສາມາດມີຜົນຕໍ່ວິທີທີ່ NRBCs ຖືກກຳນົດສັນຍານ (flag) ໄດ້. ບາງລະບົບນັບ NRBCs ໂດຍກົງໃນຊ່ອງສະເພາະ; ບາງລະບົບອື່ນຄາດຄະເນຜ່ານຮູບແບບ scatter, ດັ່ງນັ້ນການກວດທົບທວນແບບດ້ວຍມືຍັງຈຳເປັນ ເມື່ອເລື່ອງບໍ່ກົງກັບສະພາບຂອງຄົນເຈັບ.
ຖ້າ CBC ຂອງທ່ານມີສັນຍານທີ່ແປກປະຫຼາຍຢ່າງພ້ອມກັນ, ໃຫ້ອ່ານບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ການກວດກາຜິດພາດໃນຫ້ອງທົດລອງດ້ວຍ AI ກ່ອນຈະສົມມຸດວ່າຄວາມຜິດປົກກະຕິທັງໝົດແມ່ນເກີດຈາກຊີວະພາບ. ນັກແພດທີ່ມີສະຕິຈະທົດສອບຊ້ຳ ເມື່ອຕົວເລກບໍ່ກົງກັບຄົນເຈັບທີ່ຢູ່ຕໍ່ໜ້າ.
ເມື່ອໃດຜົນ NRBC ຕ້ອງໄດ້ຮັບການເບິ່ງແຍງທາງການແພດຢ່າງດ່ວນ
ຜົນ NRBC ຈຳເປັນຕ້ອງໄດ້ຮັບການດູແລຢ່າງດ່ວນ ຖ້າມັນມາພ້ອມກັບອາການຮ້າຍແຮງ, ຮີໂມໂກລບິນ (hemoglobin) ຕົກລົງໄວ, WBC ຫຼື platelets ທີ່ຜິດປົກກະຕິຫຼາຍ, ຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຕ່ຳກວ່າ 92 ເປີເຊັນ, ເຈັບໜ້າເອິກ, ສັບສົນ, ເປັນລົມລົງ (fainting), ຫຼື ສັນຍານຂອງ sepsis. ຈຳນວນ NRBC ຢ່າງດຽວບໍ່ຄ່ອຍກຳນົດຄວາມຈຳເປັນດ່ວນ; ພາບທາງຄລີນິກແມ່ນຜູ້ກຳນົດ.
ການກວດທົບທວນໃນມື້ດຽວກັນແມ່ນເໝາະສົມ ຖ້າ hemoglobin ຕ່ຳກວ່າ 8 g/dL, platelets ຕ່ຳກວ່າ 50 x10^9/L, WBC ສູງຫຼາຍຫຼືຕ່ຳຫຼາຍ, ຫຼື smear ກ່າວເຖິງ blasts. ນີ້ບໍ່ແມ່ນສະຖານະການຕິດຕາມຢູ່ເຮືອນ.
ໂທຫາບໍລິການສຸກເສີນ ຖ້າ NRBC ປາກົດພ້ອມກັບຫາຍໃຈຍາກແມ້ໃນຂະນະພັກ, ປາກສີຟ້າ, ຄວາມສັບສົນໃໝ່, ອ່ອນແອຢ່າງຮ້າຍແຮງ, ອາຈົມສີດຳ, ເລືອດອອກຫຼາຍ, ຫຼື ຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຕ່ຳຢ່າງຕໍ່ເນື່ອງຕ່ຳກວ່າ 90-92 ເປີເຊັນ. ຂ້ອຍຢາກໃຫ້ຄົນເຈັບໄດ້ຮັບການກວດແລະສົ່ງກັບບ້ານ ດີກວ່າຈະນັ່ງລໍຖ້າຢູ່ກັບຮູບແບບທີ່ອັນຕະລາຍຕະຫຼອດຄືນ.
ສຳລັບຄົນເຈັບທີ່ບໍ່ແນ່ໃຈວ່າຜົນແມ່ນສິ່ງສຳຄັນຫຼືບໍ່, ຂອງພວກເຮົາ ຄ່າວິກິດຊ່ວຍຊີ້ນຳ ໃຫ້ກອບວຽກທີ່ເປັນປະໂຫຍດ. ມັນເໝາະກັບ ຊ່ວງເກັດເລືອດ ເພາະວ່າ platelets ມັກຈະຕັດສິນຄວາມສ່ຽງການເລືອດອອກ.
ຄວນກວດຊ້ຳ CBC ຫຼັງພົບ NRBC ໄວປານໃດ
ຜູ້ໃຫຍ່ທີ່ມີສະພາບຄົງທີ່ ແລະມີ NRBC ພຽງແຕ່ສັນຍານດຽວທີ່ຈຳກັດ ມັກຈະຖືກກວດຊ້ຳອີກປະມານ 1-2 ອາທິດ, ໃນຂະນະທີ່ຄົນເຈັບທີ່ມີອາການ ຫຼືຜູ້ທີ່ມີ anemia, platelets ຕ່ຳ, WBC ຜິດປົກກະຕິ, ຫຼືມີຂໍ້ກັງວົນກ່ຽວກັບ smear ຈຳເປັນຕ້ອງຕິດຕາມໄວກວ່າ. ເວລາທີ່ເໝາະສົມທີ່ສຸດ ຂຶ້ນກັບສິ່ງກະຕຸ້ນທີ່ຄາດວ່າເປັນສາເຫດ ແລະວ່າຄ່າຕ່າງໆ ກຳລັງປ່ຽນແປງຢູ່ບໍ.

ຖ້າ NRBC ປາກົດຂຶ້ນໃນໄລຍະໂລກປອດບວມ (pneumonia), ການຜ່າຕັດ, ການເລືອດອອກຫຼາຍ, ຫຼື ການເຂົ້ານອນໂຮງໝໍ, ປົກກະຕິແລ້ວຂ້ອຍຢາກໃຫ້ກວດຊ້ຳຫຼັງເຫດການສຸກເສີນດັ່ງກ່າວດີຂຶ້ນຢ່າງຊັດເຈນແລ້ວ. ກວດຊ້ຳໄວເກີນໄປອາດຈະສະແດງສັນຍານຄວາມເຄັ່ງຕຶງອັນເດີມອອກມາ ແລະເພີ່ມຄວາມກັງວົນ ໂດຍບໍ່ໄດ້ປ່ຽນແປງການຈັດການ.
ຖ້າບໍ່ມີສາເຫດທີ່ຊັດເຈນ, ຂ້ອຍບໍ່ມັກລໍຖ້າເປັນເດືອນ. ການກວດ CBC ຊ້ຳ, ການສະເຫຼີຍ (smear), ຈຳນວນ reticulocytes, ferritin, B12, folate, creatinine, ກວດການເຮັດວຽກຂອງຕັບ (liver panel), CRP, ແລະ ການກວດຄັດກອງ hemolysis ສາມາດຈັດການໄດ້ໄວໃນການຮັກສາປະຖົມ ຫຼື ພະແນກອາຍຸວິທະຍາ (hematology).
ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ການກວດຊ້ຳຜົນກວດທີ່ຜິດປົກກະຕິ ຄອບຄຸມເວລາສຳລັບຜົນການກວດທົ່ວໄປ. ການເກັບຂໍ້ມູນແນວໂນ້ມກໍສຳຄັນເຊັ່ນກັນ; ຜູ້ປ່ວຍທີ່ເກັບ CBC ເກົ່າໄວ້ສາມາດເຫັນໄດ້ວ່າຄ່າພື້ນຖານສ່ວນຕົວຂອງຕົນປ່ຽນແປງທັນທີ ຫຼື ຄ່ອຍໆປ່ຽນໄປໃນຫຼາຍປີ.
ວິທີທີ່ Kantesti AI ອ່ານ NRBC ໃນຮູບແບບ CBC ທັງໝົດ
Kantesti AI ຕີຄວາມໝາຍຜົນ NRBC ໂດຍການວິເຄາະຮູບແບບ CBC ທັງໝົດ, ຮູບແບບຫົວໜ່ວຍ (unit format), ຊ່ວງອ້າງອີງ (reference interval), ອາການທີ່ຜູ້ໃຊ້ໃສ່ເຂົ້າ, ແລະ ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງເຊັ່ນ reticulocytes, bilirubin, ferritin, CRP, creatinine, ແລະ ເອນໄຊຂອງຕັບ (liver enzymes). ແພລດຟອມຂອງພວກເຮົາບໍ່ປະຕິບັດການຮັກສາ NRBC ເປັນການວິນິດໄສດ່ຽວ (standalone).

ໃນການວິເຄາະຜົນກວດເລືອດຂອງ 2M+ ທົ່ວ 127+ ປະເທດ, ພວກເຮົາເຫັນຜູ້ປ່ວຍຕົກໃຈກັບສັນຍານ NRBC ທີ່ນ້ອຍໆຊ້ຳໆ ແຕ່ພາດຂໍ້ບອກທີ່ໃຫຍ່ກວ່າ: ຮີໂມໂກບິນ (hemoglobin) ທີ່ຫຼຸດລົງ ຫຼື RDW ທີ່ສູງຂຶ້ນ. ເຄືອຂ່າຍປະສາດ (neural network) ຂອງ Kantesti ຖືກສ້າງຂຶ້ນເພື່ອອ່ານຄວາມສຳພັນເຫຼົ່ານັ້ນ, ບໍ່ແມ່ນພຽງແຕ່ລາຍຊື່ລູກສອນສີແດງ ແລະ ສີຂຽວ.
ທ່ານສາມາດອັບໂຫຼດ PDF ຫຼືຮູບພາບໄປທີ່ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ and get an interpretation in about 60 ວິນາທີ. ສຳລັບຕົວຊີ້ວັດນີ້, AI ຂອງພວກເຮົາຈະຊີ້ວ່າ NRBC ເປັນຄ່າຈຳນວນທີ່ແນ່ນອນ (absolute) ຫຼື ເປັນຄ່າຕາມສ່ວນຮ້ອຍ (percent-based), ການປັບ WBC ອາດຈະມີຄວາມສຳຄັນບໍ, ແລະ ຮູບແບບຊີ້ວ່າເປັນຄວາມເຄັ່ງຕຶງຊົ່ວຄາວ ຫຼື ຈຳເປັນຕ້ອງຕິດຕາມຢ່າງດ່ວນ.
ຖ້າທ່ານຢາກລອງໂດຍບໍ່ຕ້ອງຜູກມັດ, ໃຊ້ ການວິເຄາະເລືອດດ້ວຍ AI ຟຣີຂອງພວກເຮົາ. ສຳລັບຜູ້ອ່ານທີ່ມັກລາຍລະອຽດດ້ານວິຊາການ, ຄູ່ມືຕົວຊີ້ວັດທາງຊີວະພາບ ອະທິບາຍວ່າ Kantesti ແມບຂຶ້ນຫຼາຍກວ່າ 15,000 ຕົວຊີ້ວັດ (biomarkers) ເພື່ອການຕີຄວາມໝາຍທີ່ປອດໄພກວ່າ ແລະ ຮູ້ບໍລິບົດ (context-aware).
ມາດຕະຖານການຄົ້ນຄວ້າ, ການຢືນຢັນ, ແລະການທົບທວນທາງການແພດຂອງ Kantesti
ເນື້ອຫາທາງການແພດຂອງ Kantesti ແລະ ຂັ້ນຕອນການຕີຄວາມໝາຍດ້ວຍ AI ຖືກທົບທວນຕາມມາດຕະຖານທາງຄລີນິກ, ການທົບທວນພາຍໃນໂດຍແພດ, ແລະ ຊຸດຂໍ້ມູນການຢັ້ງຢືນ (validation datasets) ແທນການກົງຄຳສຳຄັນຢ່າງງ່າຍໆ. ສຳລັບຜົນ NRBC, ນັ້ນໝາຍຄວາມວ່າລະບົບຂອງພວກເຮົາພິຈາລະນາ ການກວດເລືອດຄົບຖ້ວນ, ບໍລິບົດທາງຄລີນິກ, ແລະ ຮູບແບບອັນຕະລາຍທີ່ຮູ້ຈັກ ກ່ອນຈະແນະນຳການຕິດຕາມ.
ຂ້ອຍແມ່ນ Thomas Klein, MD, ຫົວໜ້າຝ່າຍການແພດ (Chief Medical Officer) ຂອງ Kantesti AI, ແລະຂ້ອຍທົບທວນຕາມຕົວຈັດຕັ້ງຄວາມປອດໄພດ້ານ hematology ຂອງພວກເຮົາດ້ວຍຄວາມລະມັດລະວັງດຽວກັນກັບທີ່ຂ້ອຍໃຊ້ໃນຄລີນິກ. ພວກເຮົາ ຄະນະທີ່ປຶກສາດ້ານການແພດ ແລະ ມາດຕະຖານການຢັ້ງຢືນທາງຄລີນິກ ຊ່ວຍໃຫ້ຄຳແນະນຳຢູ່ໃນພື້ນຖານ ເມື່ອຜົນອາດຈະເປັນສິ່ງບໍ່ອັນຕະລາຍ, ຈຳເປັນດ່ວນ, ຫຼື ບໍ່ແນ່ນອນແທ້ໆ.
Kantesti LTD. (2026). ການຊ່ວຍຕັດສິນໃຈທາງຄລີນິກດ້ວຍ AI ຫຼາຍພາສາ ສຳລັບການຄັດກອງໄວຣັສ Hantavirus ໃນໄລຍະເລີ່ມ: ການອອກແບບ, ວິສະວະກຳ, ການຢືນຢັນ, ແລະ ການນຳໃຊ້ໃນສະພາບຈິງ ທົ່ວ 50,000 ລາຍງານຜົນກວດເລືອດທີ່ຕີຄວາມແລ້ວ. Figshare. DOI: 10.6084/m9.figshare.32230290. ResearchGate: ໂປຣໄຟລ໌ການຄົ້ນຄວ້າຂອງ Kantesti. Academia.edu: ຫໍຄອຍວິຊາການຂອງ Kantesti.
Kantesti LTD. (2026). ເຄື່ອງວິເຄາະການກວດເລືອດດ້ວຍ AI: ກວດວິເຄາະ 2.5M ຄັ້ງ | ລາຍງານສຸຂະພາບໂລກ 2026. Zenodo. DOI: 10.5281/zenodo.18175532. ResearchGate: ລາຍງານຂອງ Kantesti ທົ່ວໂລກ. Academia.edu: ຄັງລາຍງານຂອງ Kantesti. ການແພດ AI ຄວນສົ່ງຜູ້ປ່ວຍກັບໄປຫາແພດຜູ້ຊ່ຽວຊານ ເມື່ອ NRBC ຍັງຄົງຢູ່, ອາການຮຸນແຮງ, ຫຼື ການສະເຫຼີຍ (smear) ສ້າງຄວາມກັງວົນ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
NRBC ໝາຍຄວາມວ່າຫຍັງໃນການກວດເລືອດຄົບຖ້ວນ (CBC)?
NRBC ໃນການກວດເລືອດຄົບຖ້ວນ (CBC) ໝາຍຄວາມວ່າພົບເຊວເລືອດແດງທີ່ມີນິວເຄຍ (nucleated red blood cells) ໃນເລືອດທີ່ໄຫຼວຽນຢູ່. ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີມັກຈະມີ 0.00 x10^9/L ຫຼື 0 NRBC ຕໍ່ 100 ເມັດເລືອດຂາວ, ດັ່ງນັ້ນຜົນ NRBC ຂອງຜູ້ໃຫຍ່ທີ່ຢືນຢັນແລ້ວຄວນໄດ້ຮັບການອະທິບາຍຕາມບໍລິບົດ. ມັນອາດຈະເກີດຊົ່ວຄາວຫຼັງການຕິດເຊື້ອຮ້າຍແຮງ, ຂາດອົກຊີເຈນ, ມີເລືອດອອກ, ຫຼື hemolysis, ແຕ່ NRBC ທີ່ຍັງຄົງຢູ່ອາດຊີ້ໄປທີ່ຄວາມເຄັ່ງຕຶງຂອງໄຂກະດູກ (marrow stress) ຫຼື ພະຍາດຂອງໄຂກະດູກ.
ຜົນກວດເລືອດ NRBC ແມ່ນມະເລັງສະເໝີບໍ?
ຜົນກວດເລືອດ NRBC ບໍ່ແມ່ນວ່າຈະເປັນມະເຮັງສະເໝີໄປ. ການຕິດທຸງ NRBC ທີ່ພົບໃນຜູ້ໃຫຍ່ຫຼາຍຄັ້ງເກີດຂຶ້ນໃນໄລຍະປ່ວຍຮຸນແຮງ, ຂາດອົກຊີເຈນ (hypoxia), ມີເລືອດອອກຢ່າງຮ້າຍແຮງ, ເມັດເລືອດແດງຖືກທຳລາຍ (hemolysis), ຫຼື ການຟື້ນຕົວຈາກຄວາມກົດດັນລະດັບໂຮງໝໍ. ມະເຮັງຈະເປັນສິ່ງທີ່ນ່າກັງວົນຫຼາຍຂຶ້ນ ເມື່ອ NRBC ຍັງຄົງຢູ່ ແລະ ປາກົດພ້ອມກັບ blasts, ຈຸລັງຮູບນ້ຳຕາ (teardrop cells), ການຫຼຸດນ້ຳໜັກບໍ່ມີສາເຫດ, ເກັດເລືອດຕ່ຳ (low platelets), WBC ຜິດປົກກະຕິ, ຫຼື ອານີເມຍທີ່ແຍ່ລົງ (worsening anemia).
ຊ່ວງ NRBC ປົກກະຕິສຳລັບຜູ້ໃຫຍ່ແມ່ນເທົ່າໃດ?
ຊ່ວງຄ່າ NRBC ປົກກະຕິທົ່ວໄປສຳລັບຜູ້ໃຫຍ່ແມ່ນ 0.00 x10^9/L ຫຼື 0 NRBC ຕໍ່ 100 WBC. ເຄື່ອງວິເຄາະເລືອດທາງຮຸ່ນໃໝ່ບາງລຸ້ນຈະກຳນົດສັນຍານຄ່າທີ່ນ້ອຍຫຼາຍ ເລີ່ມຕັ້ງແຕ່ປະມານ 0.01 x10^9/L. ຜົນແບບມີປະລິມານເລັກນ້ອຍ (trace) ສາມາດທົດຊ້ຳໄດ້, ແຕ່ການເພີ່ມຂຶ້ນ ຫຼືການມີຢູ່ຢ່າງຕໍ່ເນື່ອງຂອງຈຳນວນ NRBC ແບບສົມບູນ (absolute) ທີ່ສູງກວ່າປະມານ 0.05-0.20 x10^9/L ມັກຈະເຮັດໃຫ້ມີການກວດສະເຫຼີຍ (smear) ແລະການທົດສອບເພີ່ມເຕີມ.
ການກວດຕິດຕາມອັນໃດທີ່ຖືກສັ່ງໃຫ້ຫຼັງຈາກພົບ NRBCs?
ການກວດຕິດຕາມທົ່ວໄປຫຼັງຈາກ NRBCs ປະກອບມີການກວດເລືອດຄົບຖ້ວນຊ້ຳ, ການແຍກຈຳແນກແບບຄູ່ມື, ການກວດເລືອດສະເລີຍຈາກຊິ້ນເລືອດ (peripheral smear), ການນັບ reticulocyte, ການກວດການສຶກສາທາດເຫຼັກ (iron studies), ferritin, B12, folate, LDH, haptoglobin, bilirubin, ແລະ ບາງຄັ້ງອາດມີການກວດ direct antiglobulin test. ທ່ານໝໍອາດເພີ່ມ CRP, ESR, procalcitonin, ການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ການກວດການເຮັດວຽກຂອງຕັບ, ຄ່າຄວາມອີ່ມຕົວຂອງອົກຊີເຈນ (oxygen saturation), ການກວດ hemoglobin electrophoresis, ຫຼື flow cytometry ຂຶ້ນກັບຮູບແບບທີ່ພົບ. ການກວດ smear ແລະ ການນັບ reticulocyte ມັກຈະເປັນການກວດຕິດຕາມໃນໄລຍະເບື້ອງຕົ້ນທີ່ມີປະໂຫຍດຫຼາຍສຸດ 2 ຢ່າງ.
ຄວາມຄຽດຫຼືການອອກກຳລັງກາຍສາມາດເຮັດໃຫ້ NRBCs ເກີດຂຶ້ນໄດ້ບໍ?
ຄວາມຄຽດທາງສະຫຼະພາບຮ້າຍແຮງສາມາດເຮັດໃຫ້ NRBC ຊົ່ວຄາວເພີ່ມຂຶ້ນ, ແຕ່ຄວາມຄຽດທາງອາລົມທົ່ວໄປມັກບໍ່ເຮັດໃຫ້ເກີດ. ຂ້ອຍເຄີຍເຫັນການແຈ້ງສັນຍານ NRBC ຂະໜາດນ້ອຍຫຼັງຈາກເຫດການທົນທານຂະໜາດໃຫຍ່, ການກຳເລີບຂອງພະຍາດຫືດຮ້າຍແຮງ, ໂລກປອດບວມ (pneumonia), ການຜ່າຕັດ, ແລະ ເລືອດອອກຫຼາຍ, ໂດຍສະເພາະເມື່ອຮ່າງກາຍຂາດອົກຊີເຈນ ຫຼື ກຳລັງທົດແທນເມັດເລືອດແດງຢ່າງວ່ອງໄວ. ການກວດ CBC ຊ້ຳຫຼັງ 7-14 ມື້ ມັກຈະຊ່ວຍຢືນຢັນວ່າການພົບນັ້ນເປັນຊົ່ວຄາວຫຼືບໍ່.
ຂ້ອຍຄວນກັງວົນກ່ຽວກັບ NRBCs ເມື່ອໃດ?
ທ່ານຄວນກັງວົນຫຼາຍຂຶ້ນກ່ຽວກັບ NRBCs ເມື່ອມັນຍັງຄົງຢູ່ໃນການກວດ CBC ຊ້ຳໆ ຫຼື ພົບພ້ອມກັບອາການເຊັ່ນ ຫາຍໃຈບໍ່ອອກ, ເຈັບໜ້າເອິກ, ເປັນລົມລົ້ມ, ສັບສົນ, ໄຂ້, ເຫື່ອອອກຕອນກາງຄືນ, ອາຈົມສີດຳ, ຫຼື ອ່ອນແອຢ່າງຮຸນແຮງ. ຮູບແບບການກວດໃນຫ້ອງທົດລອງທີ່ຕ້ອງກວດທັນທີລວມມີ ຮີໂມໂກລບິນຕ່ຳກວ່າ 8 g/dL, ເກັດເລືອດຕ່ຳກວ່າ 50 x10^9/L, ພົບ blasts ໃນການກວດສະເລັດ (smear), ຄວາມອີ່ມຕົວຂອງອົກຊີເຈນຕ່ຳກວ່າ 92 ເປີເຊັນ, ຫຼື WBC ທີ່ປ່ຽນແປງໄວ. ການສະແດງສັນຍານ NRBC ພຽງເລັກນ້ອຍແບບດຽວໃນຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີ ໂດຍທົ່ວໄປບໍ່ຮີບດ່ວນຫຼາຍ ແຕ່ກໍຍັງຄວນຢືນຢັນຢູ່.
AI Kantesti ສາມາດອະທິບາຍຜົນ NRBC ຂອງຂ້ອຍໄດ້ບໍ?
Kantesti AI ສາມາດອະທິບາຍຜົນ NRBC ໄດ້ໂດຍການອ່ານມັນຄຽງຄູ່ກັບຜົນອື່ນໆຂອງການກວດເລືອດຄົບຖ້ວນ (CBC), ຊ່ວງອ້າງອີງ, ໜ່ວຍວັດ, ປະຫວັດແນວໂນ້ມ, ແລະ ຕົວຊີ້ວັດທີ່ກ່ຽວຂ້ອງເຊັ່ນ reticulocytes, ferritin, bilirubin, CRP, creatinine, ແລະ ເອນໄຊມ໌ຕັບ. ແພລດຟອມສາມາດອ່ານແປງຜົນລາຍງານ PDF ຫຼືຮູບຖ່າຍໄດ້ໂດຍປົກກະຕິໃນປະມານ 60 ວິນາທີ. ມັນບໍ່ແທນການໄປຮັບການປິ່ນປົວດ່ວນ ຫຼືການທົບທວນໂດຍທ່ານໝໍດ້ານເລືອດ (hematology) ເມື່ອ NRBC ຍັງພົບຢູ່ຕໍ່ເນື່ອງ, ອາການຮຸນແຮງ, ຫຼື ສະເລັດ (smear) ສະແດງຈຸລັງທີ່ໜ້າກັງວົນ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). Multilingual AI Assisted Clinical Decision Support for Early Hantavirus Triage: Design, Engineering Validation, and Real-World Deployment Across 50,000 Interpreted Blood Test Reports. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ເຄື່ອງວິເຄາະການກວດເລືອດດ້ວຍ AI: ກວດວິເຄາະ 2.5M ກໍລະນີ | ລາຍງານສຸຂະພາບທົ່ວໂລກ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
Barnes PW et al. (2005). ກຸ່ມສະຫຉັບສາມັນລະດັບສາກົນສຳລັບການທົບທວນການແພດດ້ານເລືອດ (Hematology Review): ສະເໜີເກນສຳລັບການດຳເນີນການຫຼັງຈາກການວິເຄາະ CBC ແບບອັດຕະໂນມັດ ແລະ WBC differential analysis. Laboratory Hematology.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ການກວດເລືອດ CRP ໃນການຖືພາ: ລະດັບປົກກະຕິ ແລະ ລະດັບສູງ
ການຕີຄວາມໝາຍຜົນກວດແລັບການຖືພາ ອັບເດດ 2026: ການປ່ຽນແປງທີ່ເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ ການຖືພາປ່ຽນແປງຕົວຊີ້ວັດການອັກເສບ (inflammatory markers) ດັ່ງນັ້ນ ຜົນກວດ CRP ບໍ່ຄວນຈະ...
ອ່ານບົດຄວາມ →
ຄວາມໝາຍຂອງຕົວເລກການກວດເລືອດ: ຮູບແບບທີ່ຄົນເຈັບສາມາດອ່ານໄດ້
ການຕີຄວາມໝາຍຜົນກວດແຜງການກວດເລືອດ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ທຸງຜົນກວດທີ່ຜິດປົກກະຕິຫຼາຍສຸດບໍ່ແມ່ນການວິນິດໄຊ. ຄຳຖາມທີ່ປອດໄພກວ່າແມ່ນ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດວິຕາມິນ A: ຜົນປົກກະຕິ ຕໍ່າ ແລະ ສູງ
ການຕີຄວາມໝາຍການກວດວິຕາມິນໂດຍຫ້ອງທົດລອງ: ອັບເດດປີ 2026 ສຳລັບຄົນເຈັບ ການຕີຄວາມໝາຍຂອງ serum retinol ແມ່ນມີປະໂຫຍດໃນບາງສະຖານະການເປັນສະເພາະ, ບໍ່ແມ່ນໃຊ້ແບບທົ່ວໄປ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດກ່ອນຖືພາ: ການກວດທີ່ຄວນຂໍໃນປີ 2026
ການຕີຄວາມຜົນການກວດສຸຂະພາບກ່ອນການຖືພາ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ການກວດທີ່ມີປະໂຫຍດຫຼາຍສຳລັບການກ່ອນການຖືພາບໍ່ແມ່ນສິ່ງທີ່ພິເສດຫຼືແປກປະຫຼາດ. ພວກມັນແມ່ນ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບຜູ້ຊາຍອາຍຸເກີນ 60: ຄ່າທົດລອງ ແລະສັນຍານເຕືອນທີ່ຄວນລະວັງ
ການອ່ານຜົນກວດເລືອດສຳລັບຜູ້ຊາຍອາຍຸເກີນ 60 ອັບເດດ 2026: ຄຳແນະນຳທີ່ເຂົ້າໃຈງ່າຍ ຫຼັງຈາກອາຍຸ 60 ເລກຄ່າການກວດເລືອດອັນດຽວກັນ ອາດໝາຍເຖິງສິ່ງທີ່ຕ່າງກັນ....
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບຄວາມບໍ່ທົນຕໍ່ຄວາມໜາວ: ກວດໄທລອຍ, ທາດເຫຼັກ, B12
ການຕີຄວາມຜົນການກວດແລັບຄວາມບໍ່ທົນຄວາມໜາວ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ການຮູ້ສຶກໜາວກວ່າຄົນອື່ນໆຢູ່ເລື້ອຍໆມັກຖືກອະທິບາຍວ່າເກີດຈາກການໄຫຼວຽນເລືອດບໍ່ດີ,...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.