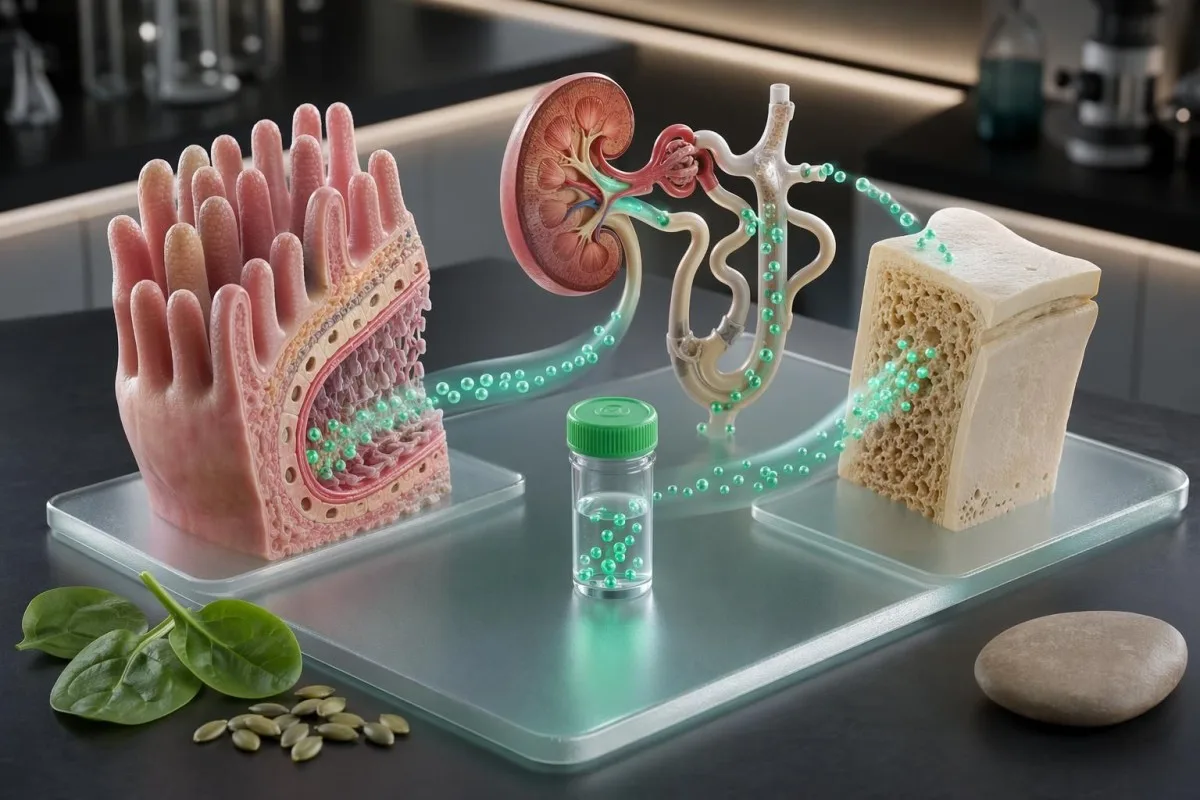
मैग्नीशियम की स्थिति सिर्फ़ खाने की सूची की समस्या नहीं है। उपयोगी सवाल यह है कि क्या आपके लक्षण, दवाएँ, किडनी फंक्शन और इलेक्ट्रोलाइट पैटर्न उस चीज़ से मेल खाते हैं जो मैग्नीशियम ब्लड टेस्ट दिखाता प्रतीत होता है।.
यह मार्गदर्शिका के नेतृत्व में लिखी गई थी डॉ. थॉमस क्लेन, एमडी के सहयोग से कांटेस्टी एआई चिकित्सा सलाहकार बोर्ड, इसमें प्रोफेसर डॉ. हंस वेबर का योगदान और डॉ. सारा मिशेल, एमडी, पीएचडी द्वारा की गई चिकित्सा समीक्षा शामिल है।.

थॉमस क्लेन, एमडी
मुख्य चिकित्सा अधिकारी, कांटेस्टी एआई
डॉ. थॉमस क्लाइन एक बोर्ड-प्रमाणित क्लिनिकल हेमेटोलॉजिस्ट और इंटर्निस्ट हैं, जिनके पास लैबोरेटरी मेडिसिन और एआई-सहायता प्राप्त क्लिनिकल विश्लेषण में 15 से अधिक वर्षों का अनुभव है। Kantesti AI में मुख्य चिकित्सा अधिकारी (Chief Medical Officer) के रूप में, वे क्लिनिकल वैलिडेशन प्रक्रियाओं का नेतृत्व करते हैं और हमारे 2.78 ट्रिलियन पैरामीटर न्यूरल नेटवर्क की चिकित्सा सटीकता की निगरानी करते हैं। डॉ. क्लाइन ने बायोमार्कर व्याख्या और लैबोरेटरी डायग्नोस्टिक्स पर सहकर्मी-समीक्षित चिकित्सा जर्नल्स में व्यापक रूप से प्रकाशन किया है।.

सारा मिशेल, एमडी, पीएचडी
मुख्य चिकित्सा सलाहकार - क्लिनिकल पैथोलॉजी और आंतरिक चिकित्सा
डॉ. सारा मिशेल एक बोर्ड-प्रमाणित क्लिनिकल पैथोलॉजिस्ट हैं, जिनके पास लैबोरेटरी मेडिसिन और डायग्नोस्टिक विश्लेषण में 18 से अधिक वर्षों का अनुभव है। उनके पास क्लिनिकल केमिस्ट्री में विशेष प्रमाणपत्र हैं और उन्होंने क्लिनिकल प्रैक्टिस में बायोमार्कर पैनल तथा लैबोरेटरी विश्लेषण पर व्यापक रूप से प्रकाशन किया है।.

प्रो. डॉ. हंस वेबर, पीएचडी
प्रयोगशाला चिकित्सा और नैदानिक जैव रसायन विज्ञान के प्रोफेसर
प्रो. डॉ. हैंस वेबर के पास क्लिनिकल बायोकेमिस्ट्री, लैबोरेटरी मेडिसिन और बायोमार्कर रिसर्च में 30+ वर्षों की विशेषज्ञता है। वे जर्मन सोसाइटी फॉर क्लिनिकल केमिस्ट्री के पूर्व अध्यक्ष रहे हैं। वे डायग्नोस्टिक पैनल विश्लेषण, बायोमार्कर मानकीकरण और एआई-सहायता प्राप्त लैबोरेटरी मेडिसिन में विशेषज्ञता रखते हैं।.
- मैग्नीशियम से भरपूर खाद्य पदार्थ इनमें कद्दू के बीज, चिया बीज, बादाम, काजू, पका हुआ पालक, काले बीन्स, एडामेमे, ब्राउन राइस, एवोकाडो और डार्क चॉकलेट शामिल हैं।.
- वयस्कों की मैग्नीशियम जरूरतें पुरुषों के लिए लगभग 400–420 mg/दिन और महिलाओं के लिए 310–320 mg/दिन होती हैं; गर्भावस्था में आमतौर पर 350–360 mg/दिन की जरूरत पड़ती है।.
- सीरम मैग्नीशियम आमतौर पर लगभग 0.75–0.95 mmol/L, या लगभग 1.8–2.3 mg/dL के आसपास रिपोर्ट किया जाता है, लेकिन रेंज अलग-अलग लैब के अनुसार बदलती है।.
- सामान्य सीरम मैग्नीशियम कम भंडार छूट सकता है क्योंकि कुल शरीर के मैग्नीशियम का 1% से कम हिस्सा रक्तप्रवाह में होता है।.
- कम मैग्नीशियम के लक्षण इनमें ऐंठन, कंपकंपी, मरोड़, थकान, धड़कन तेज लगना, कब्ज, नींद खराब होना या नई चिंता जैसी अनुभूतियाँ शामिल हो सकती हैं।.
- प्रयोगशाला संकेत पुनःजांच का समर्थन करने वाले कारकों में कम पोटैशियम, कम कैल्शियम, बिना वजह होने वाली अतालता, लंबे समय तक QT, पुरानी दस्त या भारी डाइयूरेटिक/PPI का संपर्क शामिल है।.
- मूत्र मैग्नीशियम आंतों की कमी को किडनी की बर्बादी से अलग करने में मदद कर सकता है; हाइपोमैग्नीसीमिया के दौरान लगभग 4% से अधिक फ्रैक्शनल एक्सक्रिशन कई वयस्कों में रीनल वेस्टिंग (किडनी से नुकसान) का संकेत देता है।.
- सप्लीमेंट सुरक्षा महत्वपूर्ण है: सप्लीमेंटल मैग्नीशियम के लिए वयस्कों का सहनीय अधिकतम सेवन स्तर 350 mg/दिन है, जिसमें भोजन में स्वाभाविक रूप से मौजूद मैग्नीशियम शामिल नहीं है।.
जब लैब रिपोर्ट बॉर्डरलाइन दिखे तो मैग्नीशियम से भरपूर सर्वोत्तम खाद्य पदार्थ
मैग्नीशियम से भरपूर वे खाद्य पदार्थ जो सबसे अधिक मदद करते हैं, उनमें कद्दू के बीज, चिया बीज, बादाम, काजू, पका हुआ पालक, काले बीन्स, एडामेमे, ब्राउन राइस, एवोकाडो और डार्क चॉकलेट शामिल हैं। सामान्य सीरम मैग्नीशियम परिणाम फिर भी शरीर के कम भंडार को छूट सकता है, क्योंकि सीरम में 1% से कम मैग्नीशियम रहता है; कम पोटैशियम, कम कैल्शियम, ऐंठन, धड़कन का तेज/अनियमित होना, कंपकंपी, पुरानी दस्त या PPI/डाइयूरेटिक का उपयोग दोबारा जांच या चिकित्सक की समीक्षा की मांग करता है।.

क्लिनिक में, मैं शायद ही कभी केवल एक मैग्नीशियम संख्या को अकेले इलाज का आधार बनाता हूँ। मैं पैटर्न का इलाज करता हूँ: आहार, दवाएँ, आंत्र की आदतें, किडनी फंक्शन, कैल्शियम, पोटैशियम और मरीज की बताई कहानी।. कांटेस्टी एआई यह उसी पैटर्न-आधारित पढ़ने पर आधारित है, न कि किसी एक हरे या लाल झंडे पर।.
कद्दू के बीज की एक औंस सर्विंग में लगभग 156 mg मैग्नीशियम मिलता है, जो कई लोगों को पूरी कम-पोषण वाली नाश्ते से मिलने वाले मैग्नीशियम से भी अधिक है। जिन मरीजों को अपने परिणाम को संदर्भ अंतराल से तुलना करनी है, हमारे गाइड में सामान्य मैग्नीशियम रेंज बताया गया है कि कम सिरे के पास का मान फिर भी क्यों मायने रख सकता है।.
यहाँ वह छोटा-सा क्लिनिकल ट्रिक है जो मैं इस्तेमाल करता हूँ: अगर किसी को ऐंठन है और पोटैशियम 3.4 mmol/L है तथा कैल्शियम 8.5 mg/dL है, तो मैं मैग्नीशियम पर अधिक ध्यान देता हूँ, भले ही वह तकनीकी रूप से सामान्य हो। संख्याएँ एक-दूसरे से बात करती हैं।.
वयस्कों को भोजन से कितना मैग्नीशियम चाहिए?
वयस्कों को सामान्यतः पुरुषों के लिए 400–420 mg/दिन और महिलाओं के लिए 310–320 mg/दिन मैग्नीशियम की जरूरत होती है, जबकि गर्भावस्था में अक्सर लक्ष्य 350–360 mg/दिन तक बढ़ जाता है। National Academies Dietary Reference Intakes ने इन मानों को 1997 में निर्धारित किया था, और ये 2026 में भी क्लिनिकल न्यूट्रिशन सलाह का मार्गदर्शन करते हैं।.

मैग्नीशियम के लिए FDA Daily Value वयस्कों और 4 वर्ष व उससे अधिक उम्र के बच्चों के लिए 420 mg/दिन है। इसलिए, यदि आपका व्यक्तिगत आवश्यकता इससे कम भी हो, तो 84 mg देने वाला भोजन Daily Value का लगभग 20% माना जाता है।.
हर मरीज में औसत सेवन-गैप उतना नाटकीय नहीं होता; यह आमतौर पर नीरस और संचयी होता है। छोले/दालें कम खाना, पूरे अनाज की जगह परिष्कृत अनाज, कम नट्स, और बहुत कम डार्क ग्रीन सब्जियाँ रोज़ाना आहार से चुपचाप 100–200 mg तक घटा सकती हैं। जो लोग पहले से रक्तचाप को पोटैशियम-समृद्ध खाद्य पदार्थों से बेहतर कर रहे हैं अक्सर तब और बेहतर करते हैं जब मैग्नीशियम का सेवन समानांतर बढ़ता है।.
मैं मरीजों से हर मिलीग्राम याद करने को नहीं कहता। मैं दिन में दो भोजन पर एक मैग्नीशियम एंकर माँगता हूँ: नाश्ते में बीज, लंच में बीन्स, डिनर में साग, या स्नैक के रूप में नट्स।.
बड़े pooled विश्लेषणों में आहार मैग्नीशियम सेवन को टाइप 2 डायबिटीज और हृदय-वाहिकीय रोग के कम जोखिम से जोड़ा गया है, हालांकि भोजन के पैटर्न कारण-परिणाम को जटिल बनाते हैं। Fang et al. ने 2016 में BMC Medicine में रिपोर्ट किया कि अधिक आहार मैग्नीशियम सेवन भविष्यदृष्टि (prospective) कोहोर्ट्स में कम कार्डियोमेटाबोलिक जोखिम से संबंधित था।.
16 मई 2026 तक, मैं अभी भी पहले भोजन को प्राथमिकता देता हूँ, जब तक कि स्पष्ट कमी, दवा-प्रेरित नुकसान, या ऐसा कारण न हो कि मौखिक सेवन काम नहीं करेगा।.
कम भंडार होने पर भी सीरम मैग्नीशियम सामान्य क्यों दिख सकता है
सीरम मैग्नीशियम सामान्य दिख सकता है क्योंकि शरीर रक्त मैग्नीशियम की रक्षा करता है, भले ही हड्डी, मांसपेशी और कोशिकाओं के अंदर के भंडार घट रहे हों। कुल शरीर के मैग्नीशियम का लगभग 50–60% हड्डी में होता है, लगभग 40% नरम ऊतकों में, और 1% से कम सीरम में होता है।.

मैग्नीशियम का ब्लड टेस्ट उपयोगी है, लेकिन यह एक छोटी खिड़की है। Elin ने Clinical Chemistry में लिखा कि सीरम मैग्नीशियम कुल शरीर के मैग्नीशियम की स्थिति को सही तरह से नहीं दिखा सकता—यह वही बात है जो चिकित्सक देखते हैं जब लक्षण और संबंधित इलेक्ट्रोलाइट्स सामान्य मान से मेल नहीं खाते।.
बात यह है कि सीरम वह हिस्सा है जिसे शरीर सुरक्षित रखता है। पैराथायरॉइड हार्मोन, किडनी द्वारा प्रबंधन और हड्डी का आदान-प्रदान कुछ समय तक मैग्नीशियम को बफर कर सकते हैं—जैसे गलियारे को साफ रखना, जबकि अलमारियाँ खाली हों।.
इसलिए मुझे शक होता है जब किसी का मैग्नीशियम 0.76 mmol/L पर कम-सा सामान्य हो, पुरानी दस्त की समस्या हो और पोटैशियम 3.5 mmol/L से ऊपर टिक न रहा हो। अगर आप समझना चाहते हैं कि संदर्भ अंतराल कैसे भटका सकते हैं, तो हमारे गाइड को पढ़ें सामान्य लैब मान सप्लीमेंट का निर्णय लेने से पहले।.
मैग्नीशियम ब्लड टेस्ट की रेंज और कम वैल्यू का मतलब
एक सामान्य वयस्क के लिए सीरम मैग्नीशियम का संदर्भ दायरा लगभग 0.75–0.95 mmol/L होता है, जो लगभग 1.8–2.3 mg/dL के बराबर है। 0.70–0.75 mmol/L से कम परिणाम को आमतौर पर हाइपोमैग्नीसीमिया कहा जाता है, जबकि लगभग 0.50 mmol/L से कम मान चिकित्सकीय रूप से गंभीर हो सकते हैं।.

कुछ यूरोपीय लैब्स 0.70 mmol/L को निचली सीमा मानती हैं; अन्य 0.75 mmol/L का उपयोग करती हैं। यह अंतर छोटा लगता है, लेकिन यह तय करता है कि मरीज को आश्वस्त करने वाला हरा टिक मिलेगा या फॉलो-अप संदेश।.
Kantesti AI मैग्नीशियम को कैल्शियम, पोटैशियम, क्रिएटिनिन, eGFR, एल्ब्यूमिन, ग्लूकोज और दवा के संदर्भ के साथ पढ़ता है, जब ये डेटा उपलब्ध हों। हमारा बायोमार्कर गाइड बताता है कि अलग-अलग देशों में इकाइयाँ और संदर्भ अंतराल कैसे बदलते हैं।.
जब परिणाम mg/dL में रिपोर्ट किया जाता है, तो उसे लगभग 0.411 से गुणा करके mmol/L में बदला जाता है। इकाइयों को लेकर भ्रम काफी आम है, इसलिए हमने मरीजों के लिए एक अलग गाइड लिखा है लैब यूनिट बदलाव जो अंतरराष्ट्रीय रिपोर्ट ट्रैक कर रहे हों।.
मैग्नीशियम की गंभीर कमी अतालता, दौरे या अत्यधिक कमजोरी को ट्रिगर कर सकती है, लेकिन अधिकांश आउटपेशेंट मामलों में लक्षण सूक्ष्म होते हैं। एक स्वस्थ व्यक्ति में 0.68 mmol/L का मैग्नीशियम, QT prolongation वाले लूप डाइयुरेटिक लेने वाले व्यक्ति में 0.68 mmol/L जैसा नहीं होता।.
ऐसे लैब पैटर्न जो चुपचाप मैग्नीशियम की कमी की ओर इशारा करते हैं
मैग्नीशियम की कमी का सबसे अधिक संकेत देने वाला लैब पैटर्न है—कम मैग्नीशियम के साथ कम पोटैशियम, कम कैल्शियम, या दोनों। यदि प्रतिस्थापन के बावजूद पोटैशियम लगभग 3.5 mmol/L से नीचे बना रहे, तो मैग्नीशियम की जांच करानी चाहिए क्योंकि मैग्नीशियम की कमी मूत्र में पोटैशियम के नुकसान को बढ़ाती है।.

हमें कम पोटैशियम के साथ कम मैग्नीशियम की चिंता इसलिए होती है क्योंकि यह गुर्दे की (renal) शारीरिक क्रिया से जुड़ा है, अंधविश्वास से नहीं। पर्याप्त इंट्रासेल्युलर मैग्नीशियम के बिना, किडनी में पोटैशियम चैनल अधिक पोटैशियम को मूत्र में बाहर कर देते हैं।.
कम कैल्शियम एक और संकेत हो सकता है। मैग्नीशियम की कमी पैराथायरॉइड हार्मोन के स्राव और क्रिया को कमजोर कर सकती है, इसलिए मरीज में PTH प्रतिक्रिया के साथ कैल्शियम लगभग 8.0–8.5 mg/dL दिख सकता है, जो असामान्य रूप से शांत (inappropriately quiet) महसूस हो। हमारी इलेक्ट्रोलाइट पैनल गाइड बताता है कि सोडियम, पोटैशियम, क्लोराइड और CO2 इन पैटर्न को कैसे बनाते हैं।.
52 वर्षीय एक धावक की मैंने समीक्षा की थी। हफ्तों की गर्मी में ट्रेनिंग के बाद उसे पिंडली में ऐंठन, पोटैशियम 3.3 mmol/L और मैग्नीशियम 0.74 mmol/L था। दिल या थायराइड को दोष देने से पहले, पैटर्न पसीने के नुकसान, कम सेवन और अत्यधिक हाइड्रेशन की ओर इशारा कर रहा था।.
यदि पोटैशियम कम है, तो सिर्फ केले के पीछे न भागें। अगला अधिक उपयोगी पढ़ना हमारा गाइड है कम पोटैशियम के कारण, क्योंकि मैग्नीशियम उन कारणों में से एक है जिनकी वजह से पोटैशियम सुधार कभी-कभी विफल हो जाता है।.
ऐसे कम मैग्नीशियम के लक्षण जिनके लिए लैब जांच कराना चाहिए
कम मैग्नीशियम के लक्षणों में मांसपेशियों की ऐंठन, झटके (twitching), कंपकंपी (tremor), कमजोरी, धड़कन का तेज/अनियमित लगना (palpitations), कब्ज, नींद खराब होना, सिरदर्द और चिंता जैसी अनुभूतियाँ शामिल हो सकती हैं। केवल लक्षण कमी का निदान नहीं कर सकते, लेकिन लक्षणों के साथ कम पोटैशियम, कम कैल्शियम, दस्त या मैग्नीशियम घटाने वाली दवाएं हों तो दोबारा जांच कराना चाहिए।.

अधिकांश मरीज यह कहकर नहीं आते कि, 'मुझे लगता है कि मेरा इंट्रासेल्युलर मैग्नीशियम कम है।' वे बताते हैं कि उनकी पलक कूदती है, रात में उनकी पिंडलियाँ गाँठ जैसी हो जाती हैं, या व्यायाम के बाद उनका दिल थोड़ी देर के लिए अनियमित महसूस होता है।.
धड़कन का तेज/अनियमित लगना (palpitations) को सावधानी चाहिए, इंटरनेट पर अनुमान नहीं। मैग्नीशियम की कमी QT लंबा होने (QT prolongation) और कुछ अतालताओं (arrhythmias) में योगदान दे सकती है, लेकिन थायराइड रोग, एनीमिया, उत्तेजक (stimulants) और हृदय की संरचनात्मक समस्याएं भी वैसा ही महसूस करा सकती हैं। हमारे गाइड में irregular heartbeat labs दिखाया गया है कि डॉक्टर आमतौर पर पहले कौन-से रक्त परीक्षण जांचते हैं।.
मांसपेशियों की कमजोरी एक और ओवरलैप क्षेत्र है। यदि कमजोरी बढ़ती जा रही हो, एक तरफ हो, छाती के दर्द से जुड़ी हो, या बहुत असामान्य पोटैशियम के साथ हो—तो घर पर आहार बदलने की बजाय उसी दिन चिकित्सकीय मूल्यांकन अधिक सुरक्षित है।.
गैर-तत्काल (non-urgent) मामलों में, मैं एकल अनुभूति की बजाय लक्षणों के समूह (clusters) खोजता हूँ। ऐंठन + झटके + कब्ज + मैग्नीशियम घटाने वाली दवा, अकेले सिरदर्द की तुलना में अधिक प्रभावी संकेत है। हम हमारे मांसपेशियों की कमजोरी टेस्ट गाइड.
अनुमान लगाने की बजाय किसे मैग्नीशियम दोबारा टेस्ट कराना चाहिए?
जब लक्षण बने रहें, पहला परिणाम कम-नॉर्मल हो, पोटैशियम या कैल्शियम असामान्य हो, या कोई मैग्नीशियम-खत्म करने वाली दवा मौजूद हो, तो लोगों को मैग्नीशियम की दोबारा जांच पर विचार करना चाहिए। यदि मूल पैटर्न चिकित्सकीय रूप से संदिग्ध था, तो आहार में बदलाव के 2–4 हफ्ते बाद दोबारा जांच करना भी उचित है।.

मैं परिणाम रेंज से नीचे होने पर या जब पोटैशियम को ठीक करना मुश्किल हो, तो मैग्नीशियम की दोबारा जांच जल्दी कर देता/देती हूँ। हल्के कम-नॉर्मल परिणामों के लिए, आमतौर पर 4–8 हफ्ते पर्याप्त होते हैं यह देखने के लिए कि क्या भोजन में बदलाव और दवा की समीक्षा ने पैटर्न को बदला है।.
अगर संभव हो तो वही लैब इस्तेमाल करें। लैबों के बीच भिन्नता छोटी लेकिन वास्तविक होती है, और जब एनालाइज़र तथा रेफरेंस इंटरवल नहीं बदले हों, तो 0.76 से 0.82 mmol/L के बदलाव को समझना आसान होता है।.
मरीज अक्सर दोबारा परिणाम अपलोड करते हैं क्योंकि लैब पोर्टल फ्लैग तो देता है, लेकिन कोई व्याख्या नहीं करता। हमारी रिपीट एब्नॉर्मल लैब्स गाइड बताता है कि कब जल्दी दोबारा जांच करनी चाहिए और कब ट्रेंड एकल वैल्यू से अधिक महत्वपूर्ण होता है।.
अगर आप अपने वास्तविक रिपोर्ट का तेज़ रीड चाहते हैं, तो उसे अपलोड करें निःशुल्क AI रक्त परीक्षण विश्लेषण का प्रयास करें और यदि लक्षण महत्वपूर्ण हैं तो अपने चिकित्सक के साथ व्याख्या की समीक्षा करें।.
ऐसी दवाएँ और स्थितियाँ जो मैग्नीशियम को कम करती हैं
जिन मैग्नीशियम-खत्म करने वाले कारणों को मैं सबसे अधिक देखता/देखती हूँ, वे हैं पुरानी दस्त, अधिक शराब का सेवन, ठीक से नियंत्रित न होने वाला डायबिटीज, लूप या थायाज़ाइड डाइयूरेटिक्स, लंबे समय तक प्रोटॉन पंप इनहिबिटर, और कुछ कीमोथेरेपी या ट्रांसप्लांट दवाएँ। किडनी द्वारा बर्बादी और आंत से नुकसान के लिए अलग फॉलो-अप चाहिए।.

प्रोटॉन पंप इनहिबिटर एक क्लासिक जाल हैं। कोई मरीज वर्षों तक ओमेप्राज़ोल या पैंटोप्राज़ोल ले सकता है, ठीक महसूस करे, फिर दस्त के एक दौर के बाद कम मैग्नीशियम, कम कैल्शियम और ऐंठन के साथ सामने आए।.
डाइयूरेटिक्स एक और बड़ा कारण हैं। लूप और थायाज़ाइड डाइयूरेटिक्स पेशाब में मैग्नीशियम की हानि बढ़ा सकते हैं, और वही मरीज पोटैशियम भी खो सकता है। इसलिए मॉनिटरिंग प्लान महत्वपूर्ण हैं; हमारी दवा टाइमलाइन गाइड सामान्य लैब इंटरवल्स को स्पष्ट करती है।.
कुछ विशेषज्ञ दवाएँ स्पष्ट रूप से रीनल मैग्नीशियम की बर्बादी करा सकती हैं, जिनमें सिस्प्लैटिन, एमिनोग्लाइकोसाइड्स, एम्फोटेरिसिन बी, टैक्रोलिमस, साइक्लोस्पोरिन और eGFR-टार्गेटेड थेरेपी शामिल हैं। यदि आप इनमें से किसी पर हैं, तो प्रिस्क्राइब करने वाली टीम के बिना खुद से सुधार न करें।.
पुरानी दस्त, सीलिएक रोग, इंफ्लेमेटरी बाउल डिजीज और बैरिएट्रिक सर्जरी समस्या को अवशोषण की ओर शिफ्ट कर देती हैं। उस स्थिति में, यदि आंत की स्थिति का इलाज नहीं होता, तो सबसे अच्छा फूड लिस्ट भी विफल हो सकती है।.
फूड-फर्स्ट योजना: ऐसे हिस्से जो मैग्नीशियम का सेवन बढ़ाएँ
एक व्यावहारिक “पहले भोजन” मैग्नीशियम योजना में एक बीज या नट का एक हिस्सा, एक लेग्यूम का हिस्सा और एक हरी सब्जी या साबुत अनाज का हिस्सा मिलाकर 150–250 mg/दिन जोड़ा जा सकता है। किडनी फंक्शन अज्ञात होने पर हाई-डोज़ सप्लीमेंट शुरू करने की तुलना में यह तरीका अधिक सुरक्षित है।.

एक सरल दिन में नाश्ते में 28 g कद्दू के बीज, दोपहर में आधा कप काले बीन्स और रात के खाने में पका हुआ पालक आधा कप शामिल हो सकता है। इससे बाकी आहार गिनने से पहले लगभग 294 mg मिल सकता है।.
भोजन से मिलने वाला मैग्नीशियम फाइबर, पोटैशियम, फोलेट और फाइटोन्यूट्रिएंट्स के साथ आता है। यह मददगार है, लेकिन इसका मतलब यह भी है कि अचानक बड़े बदलाव से पेट फूलना हो सकता है; यदि आपको IBS या संवेदनशील आंत है तो धीरे-धीरे करें।.
लोग अक्सर मैग्नीशियम की तुलना जिंक से करते हैं क्योंकि दोनों को 'कमी' वाले सप्लीमेंट के रूप में बेचा जाता है। फूड पैटर्न ओवरलैप करते हैं, इसलिए हमारी जिंक-समृद्ध खाद्य पदार्थों की गाइड उपयोगी है यदि आपका आहार सीमित है।.
यदि आपका MCV ऊँचा है या होमोसिस्टीन बढ़ा हुआ है, तो सब कुछ मैग्नीशियम पर न डालें। फोलेट और B12 को भी अलग से देखें; हमारे लेख को देखें— फोलेट वाले खाद्य संकेत.
कब सप्लीमेंट उचित हैं, और कब जोखिम भरे
मैग्नीशियम सप्लीमेंट तब उचित हैं जब आहार से सेवन कम हो और लक्षण या जांच रिपोर्ट कमी का समर्थन करें, लेकिन उन्नत किडनी रोग में या अधिक खुराक लेने पर ये जोखिम भरे हो सकते हैं। सप्लीमेंटल मैग्नीशियम की वयस्क अधिकतम सीमा 350 mg/दिन है, जिसमें भोजन में स्वाभाविक रूप से पाया जाने वाला मैग्नीशियम शामिल नहीं है।.

यहाँ उपलब्ध प्रमाण नींद और तनाव जैसी सामान्य शिकायतों के लिए ईमानदारी से मिश्रित हैं। कुछ मरीज मैग्नीशियम ग्लाइसिनेट पर बेहतर महसूस करते हैं; दूसरों को ढीले दस्तों के अलावा कुछ खास नहीं दिखता।.
मैग्नीशियम साइट्रेट के कारण आंत ढीली होने की संभावना अधिक होती है, जो कब्ज में मदद कर सकता है लेकिन दस्त को बढ़ा सकता है। मैग्नीशियम ऑक्साइड कागज पर बहुत अधिक एलिमेंटल मैग्नीशियम देता है, फिर भी व्यवहार में अवशोषण उतना प्रभावशाली नहीं हो सकता।.
मैं आमतौर पर सावधानी से शुरू करता/करती हूँ—अक्सर रात में 100–200 mg एलिमेंटल मैग्नीशियम—यदि किडनी फंक्शन सामान्य हो और कोई निषेध न हो। हमारी मैग्नीशियम खुराक गाइड रूपों, डोज़ और दोबारा जांच के बारे में और विस्तार से बताती है।.
समय महत्वपूर्ण है। मैग्नीशियम लेवोथायरॉक्सिन, टेट्रासाइक्लिन, क्विनोलोन और बिसफॉस्फोनेट्स के अवशोषण को कम कर सकता है, इसलिए कम-से-कम 4 घंटे का अंतर रखें, जब तक कि आपके प्रिस्क्राइबर अलग निर्देश न दें। हमारी सप्लीमेंट टाइमिंग गाइड टैबलेट्स को साथ में लेने से पहले इसे पढ़ना फायदेमंद है।.
किडनी, डायबिटीज़ और दिल से जुड़े संकेत जो सलाह बदल देते हैं
किडनी रोग, डायबिटीज और हृदय की धड़कन (हार्ट रिद्म) का जोखिम मैग्नीशियम संबंधी सलाह को बदल देता है, क्योंकि ये मैग्नीशियम की कमी/हानि और मैग्नीशियम की सुरक्षा—दोनों—को प्रभावित करते हैं। कम eGFR मैग्नीशियम के जमा होने की संभावना बढ़ाता है, जबकि डायबिटीज और डाइयूरेटिक्स मूत्र में मैग्नीशियम की बर्बादी बढ़ा सकते हैं।.

दीर्घकालिक किडनी रोग में, मैं सप्लीमेंट सुझाने में काफी धीमा/सावधान रहता/रहती हूँ। यदि eGFR 30 mL/min/1.73 m² से कम है, तो मैग्नीशियम युक्त लैक्सेटिव या एंटासिड स्तरों को बहुत अधिक कर सकते हैं।.
डायबिटीज और भी जटिल है। ग्लूकोज़ का मूत्र में रिसाव इलेक्ट्रोलाइट्स को साथ खींच सकता है, और इंसुलिन रेजिस्टेंस अक्सर कम मैग्नीशियम सेवन के साथ चलता है। यह संबंध वास्तविक है, लेकिन मैग्नीशियम अपने आप में डायबिटीज का इलाज नहीं है।.
हृदय की धड़कन का इतिहास दांव बढ़ा देता है। पहले से वेंट्रिकुलर एरिद्मिया, QT-लंबा करने वाली दवाएँ या पोटैशियम 3.5 mmol/L से कम वाले व्यक्ति में बॉर्डरलाइन मैग्नीशियम परिणाम को सामान्य तौर पर सप्लीमेंट देने के बजाय क्लिनिशियन द्वारा समीक्षा मिलनी चाहिए।.
किडनी जोखिम के लिए, मूत्र एल्ब्यूमिन-टू-क्रिएटिनिन अनुपात अक्सर केवल क्रिएटिनिन की तुलना में पहले चेतावनी देता है। हमारी यूरिन ACR गाइड पोषण गाइड के साथ यह अच्छी तरह मेल खाता है ताकि किडनी-रक्षक आहार.
मैग्नीशियम रीटेस्ट की तैयारी कैसे करें और ट्रेंड कैसे देखें
मैग्नीशियम की दोबारा जांच की तैयारी के लिए, सप्लीमेंट, हाइड्रेशन, दवाएँ और तीव्र व्यायाम को वही रखें जब तक कि आपका क्लिनिशियन उन्हें बदलने को न कहे। दोबारा आया परिणाम सबसे उपयोगी तब होता है जब उसकी तुलना पोटैशियम, कैल्शियम, क्रिएटिनिन, एल्ब्यूमिन और समय के साथ ट्रैक किए गए उन्हीं लक्षणों से की जाए।.

परिणाम 'ठीक' करने के लिए दोबारा जांच से ठीक दो दिन पहले हाई-डोज़ सप्लीमेंट शुरू न करें। इससे मूल समस्या छिपते हुए सीरम नंबर ज्यादा “साफ” दिख सकता है।.
यदि हाल ही में आपको उल्टी, दस्त, कोई एंड्योरेंस इवेंट, IV फ्लूइड या दवा में बदलाव हुआ है, तो उसे लिख लें। ये विवरण मरीजों के जितना वे समझते हैं उससे ज्यादा बॉर्डरलाइन इलेक्ट्रोलाइट बदलाव समझा सकते हैं।.
0.74 से 0.79 mmol/L का बदलाव वास्तविक भी हो सकता है, शोर (noise) भी, या दोनों। हमारी रक्त जांच की विविधता बताती है कि छोटे बदलावों को ज्यादा “ओवररीड” क्यों नहीं करना चाहिए।.
तीन डेटा पॉइंट्स के बाद ट्रेंड्स ज्यादा मूल्यवान हो जाते हैं। Kantesti उपयोगकर्ता अक्सर मैग्नीशियम को पोटैशियम, कैल्शियम और किडनी मार्करों के साथ हमारी के साथ ट्रैक करते हैं। प्रगति ट्रैकिंग गाइड, खासकर जब आहार या दवा में बदलाव चल रहा हो।.
Kantesti एआई संदर्भ में मैग्नीशियम को कैसे पढ़ता है
Kantesti AI मैग्नीशियम की व्याख्या उसके मान, इकाइयों, संदर्भ अंतराल, संबंधित इलेक्ट्रोलाइट्स, किडनी मार्कर्स, लिवर मार्कर्स, ग्लूकोज, दर्ज की गई दवाओं और पहले के रुझानों का विश्लेषण करके करता है। यह मैग्नीशियम ब्लड टेस्ट को एक स्वतंत्र हाँ-या-नहीं उत्तर की तरह मानकर इलाज करने से अधिक सुरक्षित है।.

हमारा प्लेटफ़ॉर्म PDF और फोटो अपलोड को सपोर्ट करता है और आमतौर पर लगभग 60 सेकंड में व्याख्या तैयार कर देता है। हमारी चिकित्सा सत्यापन प्रक्रिया, विशेष रूप से गलत आश्वासन और हल्की असामान्यताओं को बढ़ा-चढ़ाकर बताने पर ध्यान देते हुए, क्लिनिकल लॉजिक की समीक्षा चिकित्सा मानकों के अनुसार की जाती है।.
थॉमस क्लाइन, MD, मैग्नीशियम पैटर्न की समीक्षा उसी तरह करते हैं जैसे मुझे बेडसाइड पर प्रशिक्षित किया गया था: पहले सुरक्षा, फिर फिज़ियोलॉजी, फिर व्यावहारिक अगला कदम। 0.77 mmol/L का परिणाम, सामान्य पोटैशियम और बिना लक्षणों के—0.77 mmol/L के उस परिणाम से अलग मामला है जिसमें ऐंठन, दस्त और थायाज़ाइड हो।.
Kantesti का न्यूरल नेटवर्क तत्काल चिकित्सा देखभाल का विकल्प नहीं है, और हम यह स्पष्ट रूप से कहते हैं। इसे आपके डॉक्टर से लैब संदर्भ पर चर्चा करना आसान बनाने के लिए डिज़ाइन किया गया है, खासकर जब आपका पोर्टल बिना व्याख्या के कोई संकेत (फ्लैग) दे देता है। हमारे एआई लैब व्याख्या में लाभों के साथ-साथ छूटे हुए (ब्लाइंड स्पॉट्स) भी देखें।.
जिन पाठकों को हमारे इंजीनियरिंग प्रमाणों में रुचि है, उनके लिए एक बहुभाषी क्लिनिकल निर्णय-सहायता डिप्लॉयमेंट DOI-लिंक्ड रिपोर्ट के रूप में उपलब्ध है, जिसके माध्यम से Kantesti शोध.
एक व्यावहारिक दो-सप्ताह का मैग्नीशियम-समृद्ध भोजन पैटर्न
दो सप्ताह का मैग्नीशियम-समृद्ध भोजन पैटर्न सरल एंकर दोहराना चाहिए: बीज सप्ताह में चार से सात बार, दालें कम से कम सप्ताह में चार बार, पत्तेदार हरी सब्जियाँ अधिकतर दिनों में, और जब सहन हो तो परिष्कृत अनाज की जगह साबुत अनाज। इससे हर भोजन को चिकित्सीय महसूस कराए बिना सेवन बढ़ सकता है।.

नाश्ते में ओट्स के साथ चिया या कद्दू के बीज हो सकते हैं। दोपहर के भोजन में दाल का सूप, काले बीन्स, हुमस या एडामेमे हो सकता है। रात के खाने में पालक, स्विस चार्ड, ब्राउन राइस, क्विनोआ, टोफू, सैल्मन या एवोकाडो को बारी-बारी से शामिल किया जा सकता है।.
लगभग 180 mg/दिन से शुरू करने वाले मरीज के लिए, बीजों के साथ दालें जोड़ने से अक्सर एक हफ्ते के भीतर सेवन 320 mg/दिन से ऊपर चला जाता है। यह बिना एक भी गोली लिए एक सार्थक बदलाव है।.
यदि वजन घटाने, GLP-1 दवाओं या कम भूख की स्थिति शामिल है, तो छोटे हिस्से बेहतर काम कर सकते हैं: 1 टेबलस्पून बीज, बीन्स का आधा हिस्सा, और मैग्नीशियम-समृद्ध स्नैक्स। हमारा एआई अनुपूरक अनुशंसाएँ पेज बताता है कि पोषण योजनाओं को सामान्य वेलनेस सूचियों की बजाय लैब पैटर्न के अनुसार कैसे अनुकूलित किया जा सकता है।.
मैं मरीजों से कहता हूँ कि वे योजना को परिपूर्णता से नहीं, बल्कि दोहराए गए लैब टेस्ट और लक्षणों से आँकें। अगर ऐंठन में सुधार होता है लेकिन दस्त बढ़ जाते हैं, तो भोजन का मिश्रण समायोजित करने की जरूरत है।.
कब खाना पर्याप्त है, और कब किसी चिकित्सक से संपर्क करना चाहिए
जब मैग्नीशियम सामान्य हो, लक्षण हल्के हों, किडनी फंक्शन सामान्य हो और कोई प्रमुख मैग्नीशियम-खर्च करने वाली दवा मौजूद न हो, तब आमतौर पर भोजन पर्याप्त होता है। बहुत कम मैग्नीशियम, बेहोशी, लगातार धड़कन का तेज़ होना, दौरे, गंभीर कमजोरी, कम पोटैशियम, कम कैल्शियम या 30 mL/min/1.73 m² होने पर तुरंत किसी चिकित्सक से संपर्क करें।.

मैं कई स्वस्थ वयस्कों में, खासकर जब मैग्नीशियम कम-से-कम सामान्य (लो-नॉर्मल) हो और कहानी आहार से जुड़ी हो, तो भोजन-प्रथम बदलावों के साथ सहज हूँ। जब रिद्म (ताल) का इतिहास चिंताजनक हो या किडनी फंक्शन खराब हो, तब मैं घर पर इलाज करने में सहज नहीं हूँ।.
थॉमस क्लाइन, MD, और हमारी चिकित्सा सलाहकार बोर्ड एक ही लक्ष्य के साथ मरीजों के लिए बनाई गई मार्गदर्शन सामग्री की समीक्षा करें: हर सीमा-रेखा (बॉर्डरलाइन) परिणाम को डराने वाली बात में बदले बिना गलत आश्वासन को कम करना। यह संतुलन मैग्नीशियम में महत्वपूर्ण है क्योंकि हल्की कमी आम है, लेकिन खतरनाक कमी के साथ खेलना नहीं चाहिए।.
यदि आपकी रिपोर्ट में मैग्नीशियम, पोटैशियम, कैल्शियम या किडनी के संकेत (फ्लैग) दिखते हैं और आपको समझ नहीं आ रहा कि कौन-सी चीज़ें साथ में कैसे फिट होती हैं, तो आप रिपोर्ट को मुफ्त रक्त जांच डेमो. पर अपलोड कर सकते हैं। यदि लक्षण नए, गंभीर या लगातार हैं, तो व्याख्या अपने स्वयं के चिकित्सक के साथ साझा करें।.
हमारे टीम द्वारा संदर्भित Kantesti LTD के शोध प्रकाशनों में शामिल हैं: Kantesti AI. (2026). Early Hantavirus Triage के लिए Multilingual AI Assisted Clinical Decision Support: 50,000 व्याख्यायित रक्त जांच रिपोर्टों में डिज़ाइन, इंजीनियरिंग वैलिडेशन, और रियल-वर्ल्ड डिप्लॉयमेंट। Figshare. https://doi.org/10.6084/m9.figshare.32230290. उपलब्ध होने पर ResearchGate और Academia.edu के रिकॉर्ड भी देखें।.
Kantesti AI. (2026). Nipah Virus Blood Test: Early Detection & Diagnosis Guide 2026. Zenodo. https://doi.org/10.5281/zenodo.18487418. ये प्रकाशन मैग्नीशियम परीक्षण (ट्रायल) नहीं हैं; ये Kantesti की क्लिनिकल निर्णय-सहायता इंजीनियरिंग और बहुभाषी डिप्लॉयमेंट कार्य के कुछ हिस्सों का दस्तावेज़ीकरण करते हैं।.
अक्सर पूछे जाने वाले प्रश्नों
मैग्नीशियम सबसे अधिक किन खाद्य पदार्थों में पाया जाता है?
कद्दू के बीज सबसे आम खाद्य पदार्थों में से हैं, जिनमें 28 ग्राम के परोसने पर लगभग 156 मिलीग्राम मैग्नीशियम होता है। चिया के बीज 28 ग्राम में लगभग 111 मिलीग्राम देते हैं, बादाम लगभग 80 मिलीग्राम, काजू लगभग 74 मिलीग्राम, पका हुआ पालक आधा कप में लगभग 78 मिलीग्राम, और काली बीन्स आधा कप में लगभग 60 मिलीग्राम देती हैं। अधिकांश वयस्क प्रतिदिन एक बीज या नट का एक हिस्सा और एक दाल या पत्तेदार हरी सब्जी का एक हिस्सा जोड़कर अपने सेवन में सुधार कर सकते हैं।.
क्या मैग्नीशियम कम हो सकता है, भले ही मेरी रक्त जांच रिपोर्ट सामान्य हो?
हाँ, मैग्नीशियम के भंडार कम हो सकते हैं, भले ही सीरम मैग्नीशियम सामान्य हो, क्योंकि कुल शरीर के मैग्नीशियम का 1% से कम हिस्सा ही सीरम में पाया जाता है। सामान्य सीरम सीमा लगभग 0.75–0.95 mmol/L, या 1.8–2.3 mg/dL होती है, लेकिन शरीर उस स्तर की रक्षा कर सकता है जबकि ऊतक (टिशू) के भंडार घटते जाते हैं। कम पोटैशियम, कम कैल्शियम, ऐंठन, दस्त या मैग्नीशियम-खर्च कराने वाली दवाएँ सामान्य परिणाम को कम आश्वस्त करने वाला बना देती हैं।.
आमतौर पर मैग्नीशियम की कमी के कौन-कौन से लक्षण होते हैं?
सामान्य कम मैग्नीशियम के लक्षणों में मांसपेशियों में ऐंठन, झटके (ट्विचिंग), कंपकंपी (ट्रेमर), कमजोरी, धड़कन का तेज़ लगना (पैलपिटेशन्स), कब्ज, सिरदर्द, नींद न आना और चिंता जैसी अनुभूतियाँ शामिल हैं। ये लक्षण विशिष्ट नहीं होते, इसलिए इन्हें पोटैशियम, कैल्शियम, किडनी फंक्शन टेस्ट और दवा के इतिहास के साथ मिलाकर समझना चाहिए। बेहोशी, दौरे, लगातार धड़कन का तेज़ लगना या अत्यधिक कमजोरी जैसे गंभीर लक्षणों के लिए तुरंत चिकित्सकीय मूल्यांकन आवश्यक है।.
मैग्नीशियम की रक्त जांच रिपोर्ट में कौन सा परिणाम कम माना जाता है?
कई प्रयोगशालाएँ कम सीरम मैग्नीशियम को लगभग 0.70–0.75 mmol/L से कम के रूप में परिभाषित करती हैं, जो मोटे तौर पर 1.7–1.8 mg/dL से कम के बराबर है। लगभग 0.50 mmol/L से कम के मान चिकित्सकीय रूप से गंभीर हो सकते हैं, खासकर जब पोटैशियम, कैल्शियम या हृदय की धड़कन (हार्ट रिद्म) से संबंधित असामान्य निष्कर्ष हों। संदर्भ अंतराल प्रयोगशाला के अनुसार अलग-अलग होते हैं, इसलिए परिणाम को मुद्रित रेंज और चिकित्सकीय संदर्भ के साथ पढ़ा जाना चाहिए।.
क्या मुझे मैग्नीशियम लेना चाहिए अगर मेरा पोटैशियम कम है?
आसानी से ठीक न होने वाला कम पोटैशियम मैग्नीशियम की जांच के लिए प्रेरित करना चाहिए, क्योंकि मैग्नीशियम की कमी से मूत्र में पोटैशियम का अत्यधिक उत्सर्जन हो सकता है। अपने आप उच्च-खुराक मैग्नीशियम शुरू न करें, खासकर यदि किडनी फंक्शन टेस्ट में कमी हो या eGFR 30 mL/min/1.73 m² से कम हो। सही भोजन, सप्लीमेंट या चिकित्सकीय प्रतिस्थापन चुनने से पहले एक चिकित्सक सीरम मैग्नीशियम, क्रिएटिनिन, कैल्शियम और कभी-कभी मूत्र मैग्नीशियम की जांच कर सकता है।.
मैग्नीशियम-समृद्ध खाद्य पदार्थों को प्रयोगशाला जांचों में बदलाव लाने में कितना समय लगता है?
आहार संबंधी मैग्नीशियम में बदलाव से सेवन तुरंत प्रभावित हो सकता है, लेकिन स्थिर बाह्य-रोगी परिस्थितियों में आमतौर पर सीरम मैग्नीशियम के रुझानों का पुनर्मूल्यांकन लगभग 4–8 सप्ताह बाद किया जाता है। जब मैग्नीशियम स्पष्ट रूप से कम हो, पोटैशियम असामान्य हो, लक्षण महत्वपूर्ण हों या कोई दवा नुकसान (loss) करा रही हो, तब तेज़ी से दोबारा जांच की आवश्यकता हो सकती है। जब संभव हो तो वही प्रयोगशाला (laboratory) उपयोग करें, क्योंकि 0.76 से 0.80 mmol/L जैसे छोटे बदलावों को अलग-अलग लैबों के बीच समझना कठिन हो सकता है।.
क्या मैग्नीशियम सप्लीमेंट, मैग्नीशियम से भरपूर खाद्य पदार्थों की तुलना में अधिक सुरक्षित है?
मैग्नीशियम-समृद्ध खाद्य पदार्थ आमतौर पर सप्लीमेंट्स की तुलना में अधिक सुरक्षित होते हैं, क्योंकि भोजन से मिलने वाला मैग्नीशियम धीरे-धीरे अवशोषित होता है और इसमें फाइबर, पोटैशियम तथा अन्य पोषक तत्व भी शामिल होते हैं। सप्लीमेंट के रूप में मैग्नीशियम की वयस्कों के लिए अधिकतम सीमा 350 mg/दिन है, जिसमें भोजन में स्वाभाविक रूप से मौजूद मैग्नीशियम शामिल नहीं है। सप्लीमेंट्स दस्त (डायरिया) का कारण बन सकते हैं और उन्नत किडनी रोग में जोखिम बढ़ सकता है, इसलिए नियमित उपयोग से पहले किडनी फंक्शन टेस्ट कराना चाहिए।.
आज ही एआई-संचालित ब्लड टेस्ट विश्लेषण प्राप्त करें
दुनिया भर में 2 मिलियन से अधिक उपयोगकर्ता जुड़ें जो त्वरित, सटीक लैब टेस्ट विश्लेषण के लिए Kantesti पर भरोसा करते हैं। अपनी रक्त जांच रिपोर्ट अपलोड करें और कुछ सेकंड में 15,000+ बायोमार्कर की व्यापक व्याख्या प्राप्त करें।.
📚 संदर्भित शोध प्रकाशन
Klein, T., Mitchell, S., & Weber, H. (2026). Multilingual AI Assisted Clinical Decision Support for Early Hantavirus Triage: Design, Engineering Validation, and Real-World Deployment Across 50,000 Interpreted Blood Test Reports. Kantesti एआई मेडिकल रिसर्च।.
Klein, T., Mitchell, S., & Weber, H. (2026). निपाह वायरस रक्त परीक्षण: प्रारंभिक पहचान और निदान मार्गदर्शिका 2026. Kantesti एआई मेडिकल रिसर्च।.
📖 बाहरी चिकित्सा संदर्भ
Institute of Medicine (1997). कैल्शियम, फॉस्फोरस, मैग्नीशियम, विटामिन डी, और फ्लोराइड के लिए डाइटरी रेफरेंस इंटेक्स. National Academies Press.
एलिन RJ (1987). मैग्नीशियम स्थिति का आकलन. Clinical Chemistry.
📖 आगे पढ़ें
से कांटेस्टी मेडिकल टीम:

उच्च यूरिक एसिड लैब्स के लिए गाउट डाइट: किन खाद्य पदार्थों से बचें
गाउट डाइट लैब रिपोर्ट समझें 2026 अपडेट: रोगी के अनुकूल एक प्रयोगशाला-केंद्रित मार्गदर्शिका—जब रक्त में यूरिक एसिड (सीरम यूरेट) का स्तर अधिक हो, तब क्या खाना चाहिए, जिसमें...
लेख पढ़ें →
शाकाहारियों के लिए सप्लीमेंट्स: खरीदने से पहले लैब टेस्ट
शाकाहारी पोषण लैब रिपोर्ट समझें (2026 अपडेट) रोगी के अनुकूल लैक्टो-ओवो और पौध-आधारित आहारों को कॉपी-पेस्ट वेगन सप्लीमेंट की जरूरत नहीं होती...
लेख पढ़ें →
व्हे प्रोटीन के फायदे: मांसपेशियाँ, HbA1c और किडनी लैब संकेत
सप्लीमेंट गाइड: लैब व्याख्या 2026 अपडेट—रोगी के लिए अनुकूल—व्हे प्रोटीन प्रोटीन सेवन और ट्रेनिंग रिकवरी में मदद कर सकता है, लेकिन रक्त जांच रिपोर्ट...
लेख पढ़ें →
सूजन के लिए करक्यूमिन: CRP लैब्स और सुरक्षा संकेत
इन्फ्लेमेशन लैब्स सप्लीमेंट सेफ्टी 2026 अपडेट: चिकित्सक द्वारा समीक्षा की गई। करक्यूमिन कुछ हल्के-स्तर के सूजन पैटर्न के लिए उपयोगी हो सकता है, लेकिन...
लेख पढ़ें →
एनीमिया के लिए आयरन सप्लीमेंट: खुराक, लैब्स और दोबारा जांच का समय
आयरन की कमी की लैब रिपोर्ट समझें: 2026 अपडेट—रोगी के लिए अनुकूल—आयरन के प्रकार का चयन करने, अधिक सप्लीमेंटिंग से बचने और...
लेख पढ़ें →
स्वास्थ्य के लिए सबसे महत्वपूर्ण रक्त जांच: 10 मुख्य मार्कर
निवारक जांच: लैब रिपोर्ट समझें (2026 अपडेट) — रोगी के लिए अनुकूल मार्गदर्शिका; एक चिकित्सक-रैंक्ड गाइड जो नियमित लैब मार्करों में छिपे जोखिम को पकड़ती है...
लेख पढ़ें →हमारे सभी स्वास्थ्य गाइड्स और एआई-संचालित रक्त जांच विश्लेषण टूल्स पर kantesti.net kantesti.net
⚕️ चिकित्सा संबंधी अस्वीकरण
यह लेख केवल शैक्षिक उद्देश्यों के लिए है और चिकित्सा सलाह का गठन नहीं करता। निदान और उपचार संबंधी निर्णयों के लिए हमेशा किसी योग्य स्वास्थ्य सेवा प्रदाता से परामर्श करें।.
E-E-A-T भरोसा संकेत
अनुभव
चिकित्सक-नेतृत्व वाली लैब व्याख्या वर्कफ़्लो की क्लिनिकल समीक्षा।.
विशेषज्ञता
लैबोरेटरी मेडिसिन का फोकस इस पर कि बायोमार्कर क्लिनिकल संदर्भ में कैसे व्यवहार करते हैं।.
अधिकारिता
डॉ. थॉमस क्लाइन द्वारा लिखित, और डॉ. सारा मिशेल तथा प्रो. डॉ. हैंस वेबर द्वारा समीक्षा की गई।.
विश्वसनीयता
साक्ष्य-आधारित व्याख्या, जिसमें अलार्म कम करने के लिए स्पष्ट फॉलो-अप मार्ग शामिल हैं।.