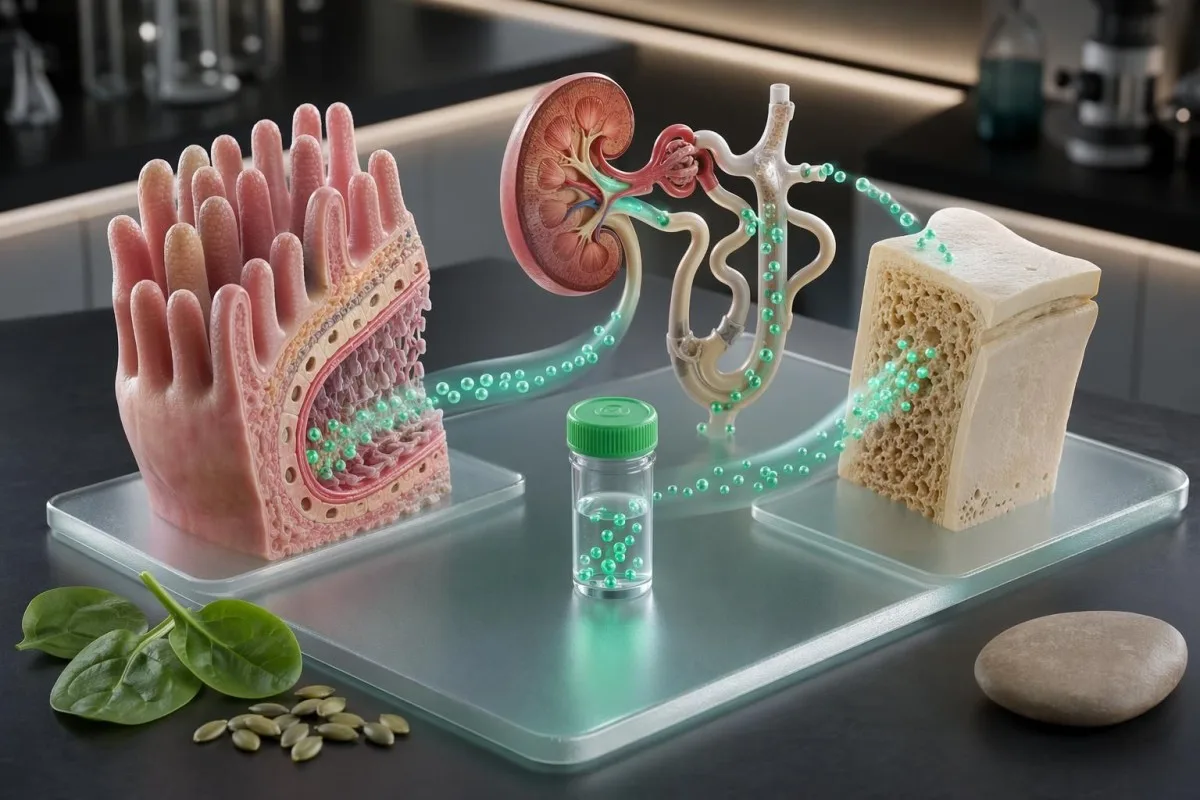
મેગ્નેશિયમની સ્થિતિ માત્ર ખોરાકની યાદીની સમસ્યા નથી. ઉપયોગી પ્રશ્ન એ છે કે તમારા લક્ષણો, દવાઓ, કિડની ફંક્શન અને ઇલેક્ટ્રોલાઇટનું પેટર્ન એ વાત સાથે મેળ ખાય છે કે નહીં કે મેગ્નેશિયમ બ્લડ ટેસ્ટ શું બતાવતું લાગે છે.
આ માર્ગદર્શિકા ની આગેવાની હેઠળ લખવામાં આવી હતી ડૉ. થોમસ ક્લેઈન, એમડી ના સહયોગથી કાન્ટેસ્ટી એઆઈ મેડિકલ એડવાઇઝરી બોર્ડ, જેમાં પ્રો. ડૉ. હંસ વેબરના યોગદાન અને ડૉ. સારાહ મિશેલ, એમડી, પીએચડી દ્વારા તબીબી સમીક્ષાનો સમાવેશ થાય છે.

થોમસ ક્લેઈન, એમડી
મુખ્ય તબીબી અધિકારી, કાન્ટેસ્ટી એઆઈ
ડૉ. થોમસ ક્લાઇન એક બોર્ડ-પ્રમાણિત ક્લિનિકલ હેમેટોલોજિસ્ટ અને ઇન્ટર્નિસ્ટ છે, જેમને લેબોરેટરી મેડિસિન અને AI-સહાયિત ક્લિનિકલ વિશ્લેષણમાં 15 વર્ષથી વધુનો અનુભવ છે. Kantesti AI ખાતે ચીફ મેડિકલ ઓફિસર તરીકે, તેઓ ક્લિનિકલ વેલિડેશન પ્રક્રિયાઓનું નેતૃત્વ કરે છે અને અમારી 2.78 ટ્રિલિયન પેરામીટર ન્યુરલ નેટવર્કની તબીબી ચોકસાઈની દેખરેખ રાખે છે. ડૉ. ક્લાઇન બાયોમાર્કર વ્યાખ્યા અને લેબોરેટરી ડાયગ્નોસ્ટિક્સ પર પીઅર-રિવ્યુડ તબીબી જર્નલોમાં વ્યાપક રીતે પ્રકાશિત કરે છે.

સારાહ મિશેલ, એમડી, પીએચડી
મુખ્ય તબીબી સલાહકાર - ક્લિનિકલ પેથોલોજી અને ઇન્ટરનલ મેડિસિન
ડૉ. સારાહ મિચેલ એક બોર્ડ-પ્રમાણિત ક્લિનિકલ પેથોલોજિસ્ટ છે, જેમને લેબોરેટરી મેડિસિન અને ડાયગ્નોસ્ટિક વિશ્લેષણમાં 18 વર્ષથી વધુનો અનુભવ છે. તેઓ ક્લિનિકલ કેમિસ્ટ્રીમાં વિશેષ પ્રમાણપત્રો ધરાવે છે અને ક્લિનિકલ પ્રેક્ટિસમાં બાયોમાર્કર પેનલ્સ અને લેબોરેટરી વિશ્લેષણ પર વ્યાપક રીતે પ્રકાશિત કરે છે.

પ્રો. ડૉ. હંસ વેબર, પીએચડી
લેબોરેટરી મેડિસિન અને ક્લિનિકલ બાયોકેમિસ્ટ્રીના પ્રોફેસર
પ્રો. ડૉ. હાન્સ વેબર પાસે ક્લિનિકલ બાયોકેમિસ્ટ્રી, લેબોરેટરી મેડિસિન અને બાયોમાર્કર સંશોધનમાં 30+ વર્ષનું નિષ્ણાતત્વ છે. જર્મન સોસાયટી ફોર ક્લિનિકલ કેમિસ્ટ્રીના ભૂતપૂર્વ પ્રમુખ તરીકે, તેઓ ડાયગ્નોસ્ટિક પેનલ વિશ્લેષણ, બાયોમાર્કર સ્ટાન્ડર્ડાઇઝેશન અને AI-સહાયિત લેબોરેટરી મેડિસિનમાં વિશેષતા ધરાવે છે.
- મેગ્નેશિયમથી સમૃદ્ધ ખોરાક તેમાં કડૂના બીજ, ચિયા બીજ, બદામ, કાજુ, રાંધેલું પાલક, કાળા ચણા, એડામામે, બ્રાઉન રાઈસ, એવોકાડો અને ડાર્ક ચોકલેટનો સમાવેશ થાય છે.
- પુખ્ત વયના મેગ્નેશિયમની જરૂરિયાત પુરુષો માટે દરરોજ લગભગ 400–420 mg અને મહિલાઓ માટે 310–320 mg હોય છે; ગર્ભાવસ્થામાં સામાન્ય રીતે 350–360 mg/dayની જરૂર પડે છે.
- સીરમ મેગ્નેશિયમ સામાન્ય રીતે લગભગ 0.75–0.95 mmol/L, અથવા લગભગ 1.8–2.3 mg/dL તરીકે નોંધાય છે, પરંતુ રેન્જ લેબોરેટરી મુજબ બદલાઈ શકે છે.
- સીરમ મેગ્નેશિયમ સામાન્ય હોવા છતાં ભંડાર ઓછું રહી શકે છે, કારણ કે કુલ શરીરના મેગ્નેશિયમમાંથી 1% કરતાં ઓછું લોહીમાં હોય છે.
- ઓછા મેગ્નેશિયમના લક્ષણો તેમાં ખેંચાણ (ક્રેમ્પ્સ), કંપારી, ઝટકા, થાક, ધબકારા વધવા, કબજિયાત, ઊંઘ ન આવવી અથવા નવી ચિંતા જેવી લાગણીઓનો સમાવેશ થઈ શકે છે.
- લેબના સંકેતો પુનઃપરીક્ષણને સમર્થન આપતા કારણોમાં ઓછું પોટેશિયમ, ઓછું કેલ્શિયમ, અસ્પષ્ટ અરીથમિયા, લાંબો QT, લાંબા સમયથી થતી ઝાડા અથવા ભારે ડાય્યુરેટિક/PPI નો સંપર્ક શામેલ છે.
- મૂત્ર મેગ્નેશિયમ આંતરડામાંથી થતી ખોટને કિડની દ્વારા થતી બગાડથી અલગ પાડવામાં મદદ કરી શકે છે; હાઇપોમેગ્નેશેમિયા દરમિયાન લગભગ 4% થી વધુ ફ્રેક્શનલ એક્સક્રિશન ઘણા પુખ્તોમાં કિડનીની બગાડ સૂચવે છે.
- પૂરકની સલામતી મહત્વની છે: પૂરક મેગ્નેશિયમ માટે પુખ્તો માટે સહ્ય મહત્તમ દૈનિક સેવન સ્તર 350 mg/દિવસ છે, જેમાં ખોરાકમાં કુદરતી રીતે હાજર મેગ્નેશિયમનો સમાવેશ નથી.
જ્યારે લેબ રિપોર્ટ્સ બોર્ડરલાઇન લાગે ત્યારે મેગ્નેશિયમથી સમૃદ્ધ શ્રેષ્ઠ ખોરાક
મેગ્નેશિયમથી સમૃદ્ધ ખોરાકોમાંથી જે સૌથી વધુ મદદ કરે છે તે છે કડુના બીજ, ચિયા બીજ, બદામ, કાજુ, રાંધેલું પાલક, કાળા ચણા, એડામામે, બ્રાઉન રાઇસ, એવોકાડો અને ડાર્ક ચોકલેટ. સામાન્ય સીરમ મેગ્નેશિયમનું પરિણામ હોવા છતાં શરીરના ભંડાર ઓછા રહી શકે છે, કારણ કે સીરમમાં 1% કરતાં ઓછું મેગ્નેશિયમ હોય છે; ઓછું પોટેશિયમ, ઓછું કેલ્શિયમ, ખેંચાણ, ધબકારા, કંપારી, લાંબા સમયથી થતી ઝાડા અથવા PPI/ડાય્યુરેટિકનો ઉપયોગ પુનઃપરીક્ષણ અથવા ક્લિનિશિયનની સમીક્ષા માટે પ્રેરણા આપવો જોઈએ.

ક્લિનિકમાં, હું ભાગ્યે જ માત્ર મેગ્નેશિયમના આંકડાને એકલા સારવાર કરું છું. હું પેટર્નને સારવાર કરું છું: આહાર, દવાઓ, આંતરડાની આદતો, કિડની ફંક્શન, કેલ્શિયમ, પોટેશિયમ અને દર્દી જે કહાની કહે છે. કાન્ટેસ્ટી એઆઈ તે જ પેટર્ન આધારિત વાંચન પર આધારિત છે, એક જ લીલો કે લાલ સંકેત પર નહીં.
કડુના બીજની એક ઔંસ સર્વિંગમાં અંદાજે 156 mg મેગ્નેશિયમ મળે છે, જે ઘણી વખત લોકો આખા ઓછા-પોષણવાળા નાસ્તામાંથી જેટલું મેળવે છે તેના કરતાં વધુ છે. જે દર્દીઓ તેમના પરિણામને રેફરન્સ ઇન્ટરવલ સાથે સરખાવે છે, તેમના માટે અમારી માર્ગદર્શિકા magnesium ના સામાન્ય શ્રેણી સમજાવે છે કે નીચલા છેડાની નજીકનું મૂલ્ય પણ કેમ મહત્વનું હોઈ શકે છે.
અહીં હું વાપરતો નાનો ક્લિનિકલ ટ્રિક છે: જો કોઈને ખેંચાણ હોય અને પોટેશિયમ 3.4 mmol/L અને કેલ્શિયમ 8.5 mg/dL હોય, તો તે ટેકનિકલી સામાન્ય હોવા છતાં હું મેગ્નેશિયમ પર વધુ ધ્યાન આપું છું. આંકડા એકબીજા સાથે વાત કરે છે.
પુખ્ત વયના લોકોને ખોરાકમાંથી કેટલું મેગ્નેશિયમ જોઈએ?
પુખ્તોને સામાન્ય રીતે પુરુષો માટે 400–420 mg/દિવસ અને સ્ત્રીઓ માટે 310–320 mg/દિવસ મેગ્નેશિયમની જરૂર પડે છે, જ્યારે ગર્ભાવસ્થા ઘણી વખત લક્ષ્યને 350–360 mg/દિવસ સુધી વધારી દે છે. નેશનલ એકેડેમીઝ ડાયટરી રેફરન્સ ઇન્ટેક્સે 1997માં આ મૂલ્યો નક્કી કર્યા હતા, અને તે 2026માં પણ ક્લિનિકલ પોષણ સલાહને માર્ગદર્શન આપે છે.

મેગ્નેશિયમ માટે FDA ડેઇલી વેલ્યુ પુખ્તો અને 4 વર્ષ તથા તેથી વધુ ઉંમરના બાળકો માટે 420 mg/દિવસ છે. એટલે જ ખોરાકમાં 84 mg આપતું હોય તો તે ડેઇલી વેલ્યુનું લગભગ 20% ગણાય છે, ભલે તમારી વ્યક્તિગત જરૂરિયાત ઓછી હોય.
સરેરાશ સેવનનો ખાડો દરેક દર્દીમાં નાટકીય નથી; તે સામાન્ય રીતે કંટાળાજનક અને ધીમે ધીમે વધતો હોય છે. છોડી દેવાયેલા દાળિયા, આખા અનાજની જગ્યાએ રિફાઇન્ડ અનાજ, થોડા જ બદામ, અને બહુ ઓછું ડાર્ક ગ્રીન શાકભાજી દૈનિક આહારમાંથી શાંતિથી 100–200 mg દૂર કરી શકે છે. જેમણે પહેલેથી જ પોટેશિયમથી સમૃદ્ધ ખોરાકોથી ઘણી વખત મેગ્નેશિયમનું સેવન સમાન રીતે વધે ત્યારે વધુ સારું કરે છે.
હું દર્દીઓને દરેક મિલિગ્રામ યાદ રાખવા નથી કહતો. હું દરરોજ બે ભોજનમાં એક મેગ્નેશિયમ “એન્કર” માંગું છું: નાસ્તામાં બીજ, લંચમાં દાળ/બીન્સ, ડિનરમાં લીલાં શાક, અથવા નાસ્તા તરીકે બદામ.
મોટા સંયુક્ત વિશ્લેષણોમાં આહારજન્ય મેગ્નેશિયમનું સેવન ટાઇપ 2 ડાયાબિટીસ અને હૃદયસંબંધિત રોગોના જોખમમાં ઘટાડા સાથે જોડાયું છે, જોકે ખોરાકના પેટર્ન કારણે-પરિણામને ગૂંચવાડે છે. Fang અને સહકર્મીઓએ 2016માં BMC Medicineમાં જણાવ્યું હતું કે વધુ આહારજન્ય મેગ્નેશિયમ સેવન ભવિષ્યમુખી સમૂહોમાં કાર્ડિયોમેટાબોલિક જોખમમાં ઘટાડા સાથે સંબંધિત હતું.
16 મે, 2026 સુધી પણ, સ્પષ્ટ ઉણપ હોય, દવા દ્વારા થતી ખોટ હોય, અથવા મૌખિક સેવન કામ નહીં કરે એવી કોઈ કારણ હોય તો જ હું ખોરાકની જગ્યાએ અન્ય વિકલ્પને પ્રાથમિકતા આપું છું.
ભંડાર ઓછું હોવા છતાં સીરમ મેગ્નેશિયમ સામાન્ય કેમ દેખાઈ શકે
સીરમ મેગ્નેશિયમ સામાન્ય દેખાઈ શકે છે કારણ કે શરીર હાડકાં, સ્નાયુ અને કોષઆંતરિક ભંડાર ઘટી રહ્યા હોય ત્યારે પણ લોહીના મેગ્નેશિયમને બચાવે છે. કુલ શરીર મેગ્નેશિયમમાંથી લગભગ 50–60% હાડકાંમાં હોય છે, લગભગ 40% નરમ તંતુઓમાં હોય છે, અને સીરમમાં 1% કરતાં ઓછું હોય છે.

મેગ્નેશિયમનો બ્લડ ટેસ્ટ ઉપયોગી છે, પરંતુ તે નાની ઝાંખી છે. Elinએ Clinical Chemistry માં લખ્યું હતું કે સીરમ મેગ્નેશિયમ કુલ શરીર મેગ્નેશિયમની સ્થિતિ દર્શાવતું ન પણ હોય, જે ક્લિનિશિયનોને દેખાતું એ જ છે જ્યારે લક્ષણો અને સંબંધિત ઇલેક્ટ્રોલાઇટ્સ સામાન્ય મૂલ્ય સાથે મેળ ખાતાં નથી.
વાત એ છે કે સીરમ એ એવો વિભાગ છે જેને શરીર સુરક્ષિત રાખે છે. પેરાથાઇરોઇડ હોર્મોન, કિડની દ્વારા સંભાળ અને હાડકાંનું વિનિમય થોડા સમય માટે મેગ્નેશિયમને બફર કરી શકે છે—જેમ કે કપબોર્ડ ખાલી હોય ત્યારે હોલવેને ગોઠવેલું રાખવું.
એટલે જ મને શંકા થાય છે જ્યારે કોઈનું મેગ્નેશિયમ 0.76 mmol/L પર નીચું-સામાન્ય હોય, લાંબા સમયથી ડાયરીયા રહેતો હોય અને પોટેશિયમ 3.5 mmol/L કરતાં ઉપર ટકતું ન હોય. જો તમે સમજવા માંગતા હો કે રેફરન્સ ઇન્ટરવલ્સ કેવી રીતે ભ્રમિત કરી શકે છે, તો અમારી માર્ગદર્શિકા વાંચો બ્લડ ટેસ્ટ સામાન્ય મૂલ્યો પૂરક લેવાનો નિર્ણય લેતા પહેલાં.
મેગ્નેશિયમ બ્લડ ટેસ્ટના રેન્જ અને ઓછા મૂલ્યોનો અર્થ
સામાન્ય પુખ્ત વયના વ્યક્તિ માટે સીરમ મેગ્નેશિયમનો રેફરન્સ રેન્જ લગભગ 0.75–0.95 mmol/L હોય છે, જે અંદાજે 1.8–2.3 mg/dL સમાન છે. 0.70–0.75 mmol/L કરતાં નીચો પરિણામ સામાન્ય રીતે હાઇપોમેગ્નેશેમિયા કહેવાય છે, જ્યારે લગભગ 0.50 mmol/L કરતાં નીચાં મૂલ્યો ક્લિનિકલ રીતે ગંભીર બની શકે છે.

કેટલીક યુરોપિયન લેબોરેટરીઓ 0.70 mmol/L ને નીચી મર્યાદા તરીકે વાપરે છે; અન્ય 0.75 mmol/L વાપરે છે. આ તફાવત નાનો લાગે છે, પરંતુ તે નક્કી કરે છે કે દર્દીને આશ્વાસન આપતો લીલો ટિક મળશે કે ફોલો-અપ સંદેશો.
Kantesti AI ઉપલબ્ધ હોય ત્યારે મેગ્નેશિયમને કેલ્શિયમ, પોટેશિયમ, ક્રિએટિનિન, eGFR, એલ્બ્યુમિન, ગ્લુકોઝ અને દવાઓના સંદર્ભ સાથે વાંચે છે. અમારી બાયોમાર્કર્સ માર્ગદર્શિકા વિવિધ દેશોમાં એકમો અને રેફરન્સ ઇન્ટરવલ્સ કેવી રીતે બદલાય છે તે આવરી લે છે.
જ્યારે પરિણામ mg/dL માં આપવામાં આવે, ત્યારે તેને લગભગ 0.411 થી ગુણાકાર કરીને mmol/L માં રૂપાંતર થાય છે. એકમોની ગૂંચવણ એટલી સામાન્ય છે કે અમે તેના માટે અલગ માર્ગદર્શિકા લખી છે લેબ યુનિટમાં ફેરફારો આંતરરાષ્ટ્રીય રિપોર્ટ્સ ટ્રેક કરતા દર્દીઓ માટે.
ગંભીર મેગ્નેશિયમની ઉણપ અરીથમિયા, ઝટકા અથવા અત્યંત નબળાઈને ટ્રિગર કરી શકે છે, પરંતુ મોટાભાગના આઉટપેશન્ટ કેસ સૂક્ષ્મ હોય છે. સારી તબિયત ધરાવતા વ્યક્તિમાં 0.68 mmol/L નું મેગ્નેશિયમ લૂપ ડાય્યુરેટિક લેતા અને QT લંબાવણ ધરાવતા વ્યક્તિમાં 0.68 mmol/L જેટલું નથી.
એવા લેબ પેટર્ન્સ જે શાંતિથી મેગ્નેશિયમની ઉણપ તરફ ઈશારો કરે છે
મેગ્નીસિયમની ઉણપ દર્શાવતું સૌથી વધુ સંકેત આપતું લેબ પેટર્ન એ છે કે મેગ્નીસિયમ ઓછું હોય અને પોટેશિયમ ઓછું, કેલ્શિયમ ઓછું, અથવા બંને ઓછાં હોય. જો રિપ્લેસમેન્ટ છતાં પોટેશિયમ લગભગ 3.5 mmol/Lથી નીચે જ રહે, તો મેગ્નીસિયમ ચેક કરાવવું જોઈએ, કારણ કે મેગ્નીસિયમની ઉણપ મૂત્ર દ્વારા પોટેશિયમની ખોટ વધારશે.

અમે ઓછું પોટેશિયમ અને ઓછું મેગ્નીસિયમ સાથે કેમ ચિંતિત છીએ તેનું કારણ કિડનીની શારીરિક ક્રિયા (રેનલ ફિઝિયોલોજી) છે, અંધશ્રદ્ધા નહીં. પૂરતું ઇન્ટ્રાસેલ્યુલર મેગ્નીસિયમ ન હોય તો કિડનીમાં પોટેશિયમ ચેનલ્સ વધુ પોટેશિયમ મૂત્રમાં વેડફે છે.
ઓછું કેલ્શિયમ પણ બીજો સંકેત હોઈ શકે. મેગ્નીસિયમની ઉણપ પેરાથાયરોઇડ હોર્મોનના સ્રાવ અને તેની ક્રિયાને નબળી કરી શકે છે, તેથી દર્દીમાં PTH પ્રતિભાવ હોવા છતાં કેલ્શિયમ લગભગ 8.0–8.5 mg/dL જેટલું દેખાઈ શકે છે, અને તે પ્રતિભાવ અયોગ્ય રીતે શાંત લાગશે. અમારી ઇલેક્ટ્રોલાઇટ પેનલ માર્ગદર્શિકા સમજાવે છે કે સોડિયમ, પોટેશિયમ, ક્લોરાઇડ અને CO2 આ પેટર્નને કેવી રીતે ઘડે છે.
મેં સમીક્ષા કરેલા 52 વર્ષના દોડવીરે ગરમીમાં ટ્રેનિંગના કેટલાક અઠવાડિયા પછી પગની પિંડળીમાં ખેંચાણ (ક્રેમ્પ્સ), પોટેશિયમ 3.3 mmol/L અને મેગ્નીસિયમ 0.74 mmol/L હોવાનું જણાયું. હૃદય અથવા થાઇરોઇડને દોષ આપતા પહેલાં, આ પેટર્ન પસીનાની ખોટ, ઓછી માત્રામાં આહાર અને અતિહાઇડ્રેશન તરફ સંકેત આપતું હતું.
જો પોટેશિયમ ઓછું હોય, તો માત્ર કેળા પાછળ દોડશો નહીં. આગળ વાંચવા માટે વધુ ઉપયોગી માર્ગદર્શિકા છે પોટેશિયમ ઓછું થવાના કારણો, કારણ કે મેગ્નીસિયમ એ કારણોમાંનું એક છે જેના કારણે ક્યારેક પોટેશિયમ સુધારવામાં નિષ્ફળતા થાય છે.
એવા ઓછા મેગ્નેશિયમના લક્ષણો જે લેબ ચેક લાયક છે
ઓછા મેગ્નીસિયમના લક્ષણોમાં માંસપેશીઓના ખેંચાણ (ક્રેમ્પ્સ), ઝટકા (ટ્વિચિંગ), કંપારી (ટ્રેમર), નબળાઈ, ધબકારા (પાલ્પિટેશન્સ), કબજિયાત, ઊંઘ ન આવવી, માથાનો દુખાવો અને ચિંતા જેવી લાગણીઓ શામેલ હોઈ શકે. માત્ર લક્ષણોથી ઉણપનું નિદાન થઈ શકતું નથી, પરંતુ લક્ષણો સાથે ઓછું પોટેશિયમ, ઓછું કેલ્શિયમ, ઝાડા અથવા મેગ્નીસિયમ ગુમાવતી દવાઓ હોય તો ફરીથી પરીક્ષણ કરાવવું યોગ્ય છે.

મોટાભાગના દર્દીઓ એવું કહીને આવતા નથી કે, 'મને લાગે છે કે મારું ઇન્ટ્રાસેલ્યુલર મેગ્નીસિયમ ઓછું છે.' તેઓ કહે છે કે તેમની પાંપણ ઝંપે છે, રાત્રે તેમની પિંડળીઓ ગાંઠાઈ જાય છે, અથવા કસરત પછી થોડા સમય માટે તેમનું હૃદય અનિયમિત લાગે છે.
ધબકારા માટે કાળજી જરૂરી છે, ઇન્ટરનેટ પર અંદાજ નહીં. મેગ્નીસિયમની ઉણપ QT લંબાવા (પ્રોલોન્ગેશન) અને કેટલીક અરિધ્મિયામાં યોગદાન આપી શકે છે, પરંતુ થાઇરોઇડ રોગ, એનિમિયા, સ્ટિમ્યુલન્ટ્સ અને હૃદયની રચનાત્મક સમસ્યાઓ પણ સમાન લાગણી આપી શકે છે. અમારી માર્ગદર્શિકા અનિયમિત ધડકન લેબ્સ બતાવે છે કે ડોક્ટરો સામાન્ય રીતે કયા બ્લડ ટેસ્ટ પહેલા ચેક કરે છે.
માંસપેશીની નબળાઈ પણ બીજું ઓવરલેપ ક્ષેત્ર છે. જો નબળાઈ પ્રગતિશીલ હોય, એક બાજુની હોય, છાતીમાં દુખાવા સાથે જોડાયેલી હોય, અથવા ખૂબ જ અસામાન્ય પોટેશિયમ સાથે હોય, તો ઘરે આહાર બદલવા કરતાં એ જ દિવસે તબીબી મૂલ્યાંકન વધુ સલામત છે.
બિન-તાત્કાલિક કેસોમાં, હું એકલાં લક્ષણ કરતાં લક્ષણોના સમૂહો શોધું છું. ખેંચાણ (ક્રેમ્પ્સ) સાથે ઝટકા (ટ્વિચિંગ), કબજિયાત અને મેગ્નીસિયમ ગુમાવતી દવા—માત્ર એકલા માથાના દુખાવા કરતાં વધુ વિશ્વસનીય છે. અમે અમારી સ્નાયુ નબળાઈ ટેસ્ટ માર્ગદર્શિકા.
અંદાજ લગાવવાને બદલે મેગ્નેશિયમ ફરી ક્યારે ટેસ્ટ કરાવવું જોઈએ?
લક્ષણો ચાલુ રહે તો લોકો મેગ્નેશિયમ ફરીથી ટેસ્ટ કરાવવાનું વિચારવું જોઈએ; પ્રથમ પરિણામ ઓછું-સામાન્ય હોય, પોટેશિયમ અથવા કેલ્શિયમ અસામાન્ય હોય, અથવા મેગ્નેશિયમ ઘટાડતી દવા હાજર હોય. જો મૂળ પેટર્ન ક્લિનિકલી શંકાસ્પદ હતો, તો આહાર બદલ્યા પછી 2–4 અઠવાડિયા બાદ ફરી ટેસ્ટ કરાવવું પણ સમજદારીભર્યું છે.

પરિણામ રેન્જની નીચે હોય અથવા પોટેશિયમને સુધારવું મુશ્કેલ હોય ત્યારે હું સામાન્ય રીતે મેગ્નેશિયમ વહેલું ફરી ટેસ્ટ કરાવું છું. હળવા ઓછા-સામાન્ય પરિણામોમાં, ખોરાકમાં ફેરફાર અને દવાઓની સમીક્ષાએ પેટર્ન બદલી દીધું છે કે નહીં તે જોવા માટે 4–8 અઠવાડિયા સામાન્ય રીતે પૂરતા હોય છે.
શક્ય હોય તો એ જ લેબોરેટરીનો ઉપયોગ કરો. લેબ વચ્ચેનો ફેરફાર નાનો પરંતુ વાસ્તવિક છે, અને જ્યારે એનાલાઇઝર તથા રેફરન્સ ઇન્ટરવલ બદલાયા ન હોય ત્યારે 0.76 થી 0.82 mmol/L નો ફેરફાર સમજવો વધુ સરળ બને છે.
દર્દીઓ ઘણીવાર ફરી ટેસ્ટના પરિણામો અપલોડ કરે છે કારણ કે લેબ પોર્ટલ ફ્લેગ આપે છે પરંતુ સમજાવટ આપતું નથી. અમારી રિપિટ અસામાન્ય બ્લડ ટેસ્ટ માર્ગદર્શિકા સમજાવે છે કે ક્યારે ઝડપથી ફરી ટેસ્ટ કરવું અને ક્યારે એક જ મૂલ્ય કરતાં ટ્રેન્ડ વધુ મહત્વનો છે.
જો તમને તમારા વાસ્તવિક રિપોર્ટનો ઝડપી વાંચન જોઈએ, તો તેને અપલોડ કરો મફત AI બ્લડ ટેસ્ટ એનાલિસિસ અજમાવી જુઓ અને જો લક્ષણો મહત્વપૂર્ણ હોય તો તમારા ક્લિનિશિયન સાથે વ્યાખ્યા (interpretation)ની સમીક્ષા કરો.
એવી દવાઓ અને પરિસ્થિતિઓ જે મેગ્નેશિયમ ઘટાડે છે
મેગ્નેશિયમ ઘટાડતા સૌથી સામાન્ય કારણો જે હું જોઉં છું તેમાં ક્રોનિક ડાયરીયા, વધુ માત્રામાં આલ્કોહોલનું સેવન, યોગ્ય રીતે નિયંત્રિત ન થતો ડાયાબિટીસ, લૂપ અથવા થાયાઝાઇડ ડાય્યુરેટિક્સ, લાંબા ગાળાના પ્રોટોન પંપ ઇનહિબિટર્સ, અને કેટલીક કેમોથેરાપી અથવા ટ્રાન્સપ્લાન્ટ દવાઓનો સમાવેશ થાય છે. કિડની દ્વારા બગાડ અને આંતરડામાંથી નુકસાન માટે અલગ અનુસરણ જરૂરી છે.

પ્રોટોન પંપ ઇનહિબિટર્સ એક ક્લાસિક ફાંસો છે. કોઈ દર્દીએ વર્ષોથી ઓમેપ્રાઝોલ અથવા પેન્ટોપ્રાઝોલ લીધું હોઈ શકે, તેને સારું લાગતું હોય, અને પછી ડાયરીયાના એક તબક્કા પછી ઓછું મેગ્નેશિયમ, ઓછું કેલ્શિયમ અને ખેંચાણ (ક્રેમ્પ્સ) સાથે હાજર થાય.
ડાય્યુરેટિક્સ બીજું મોટું કારણ છે. લૂપ અને થાયાઝાઇડ ડાય્યુરેટિક્સ મૂત્ર દ્વારા મેગ્નેશિયમનું નુકસાન વધારી શકે છે, અને એ જ દર્દી પોટેશિયમ પણ ગુમાવી શકે છે. એટલે જ મોનિટરિંગ પ્લાન્સ મહત્વના છે; અમારી દવા સમયરેખા માર્ગદર્શિકા સામાન્ય લેબ ઇન્ટરવલ્સ દર્શાવે છે.
કેટલીક વિશેષ દવાઓ નોંધપાત્ર કિડની સંબંધિત મેગ્નેશિયમ બગાડ કરી શકે છે, જેમાં સિસ્પ્લેટિન, એમિનોગ્લાયકોસાઇડ્સ, એમ્ફોટેરિસિન બી, ટૅક્રોલિમસ, સાયક્લોસ્પોરિન અને eGFR-લક્ષિત થેરાપીઓનો સમાવેશ થાય છે. જો તમે આમાંથી કોઈ પર હો, તો પ્રિસ્ક્રાઇબિંગ ટીમ વિના જાતે સુધારો ન કરો.
ક્રોનિક ડાયરીયા, સિલિયાક રોગ, ઇન્ફ્લેમેટરી બાઉલ ડિસીઝ અને બેરિયાટ્રિક સર્જરી સમસ્યાને શોષણ તરફ ખસેડે છે. એ સ્થિતિમાં, આંતરડાની બીમારીનું સારવાર ન થાય તો શ્રેષ્ઠ ખોરાકની યાદી પણ નિષ્ફળ જઈ શકે છે.
ફૂડ-ફર્સ્ટ યોજના: એવા ભાગો જે મેગ્નેશિયમનું સેવન વધારશે
વ્યવહારુ “ફૂડ-ફર્સ્ટ” મેગ્નેશિયમ યોજના એક બીજ અથવા નટનો એક ભાગ, એક દાળ/લેગ્યુમનો એક ભાગ અને એક લીલી શાકભાજી અથવા આખા અનાજનો એક ભાગ જોડીને દરરોજ 150–250 mg ઉમેરે છે. કિડની ફંક્શન અજાણ હોય ત્યારે હાઈ-ડોઝ સપ્લિમેન્ટ શરૂ કરવાથી આ રીત વધુ સલામત છે.

એક સરળ દિવસમાં નાસ્તામાં 28 ગ્રામ કડૂના બીજ, બપોરે અડધી કપ બ્લેક બીન્સ અને રાત્રે રાંધેલા પાલકનો અડધો કપ ઉમેરાઈ શકે. આ બાકીના આહારની ગણતરી કર્યા પહેલાં અંદાજે 294 mg પૂરું પાડી શકે છે.
ખોરાકમાંથી મળતું મેગ્નેશિયમ ફાઇબર, પોટેશિયમ, ફોલેટ અને ફાઇટોન્યુટ્રિએન્ટ્સ સાથે આવે છે. આ મદદરૂપ છે, પરંતુ તેનો અર્થ એ પણ થાય છે કે અચાનક મોટા ફેરફારો પેટ ફૂલાવાનું કારણ બની શકે; જો તમને IBS અથવા સંવેદનશીલ આંતરડો હોય તો ધીમે ધીમે કરો.
લોકો ઘણીવાર મેગ્નેશિયમની તુલના ઝિંક સાથે કરે છે કારણ કે બંનેને 'ઉણપ' ધરાવતા સપ્લિમેન્ટ તરીકે વેચવામાં આવે છે. ખોરાકના પેટર્ન ઓવરલેપ થાય છે, તેથી જો તમારો આહાર સીમિત હોય તો ઝિંક-સમૃદ્ધ ખોરાક માટે અમારી માર્ગદર્શિકા ઝિંક-સમૃદ્ધ ખોરાક ઉપયોગી છે.
જો તમારું MCV ઊંચું હોય અથવા હોમોસિસ્ટેઇન વધેલું હોય, તો બધું મેગ્નેશિયમ પર ન ઠેલશો. ફોલેટ અને B12ને પણ અલગથી જોવાની જરૂર છે; અમારી આ લેખ જુઓ ફોલેટ ખોરાક સંકેતો.
ક્યારે સપ્લિમેન્ટ્સ યોગ્ય છે, અને ક્યારે તે જોખમી બની શકે
મેગ્નેશિયમ પૂરક યોગ્ય છે જ્યારે આહાર દ્વારા લેવાતું પ્રમાણ ઓછું હોય અને લક્ષણો અથવા પરીક્ષણો ઉણપ દર્શાવે, પરંતુ તે અદ્યતન કિડની રોગમાં અથવા ઊંચી માત્રામાં લેવાય ત્યારે જોખમી બની શકે છે. પૂરક મેગ્નેશિયમ માટે પુખ્ત વયની મહત્તમ મર્યાદા 350 mg/day છે, જેમાં ખોરાકમાં કુદરતી રીતે મળતું મેગ્નેશિયમ સામેલ નથી.

અહીં પુરાવા નિષ્ઠાપૂર્વક ઊંઘ અને તણાવ જેવી સામાન્ય ફરિયાદો માટે મિશ્ર છે. કેટલાક દર્દીઓને મેગ્નેશિયમ ગ્લાયસિનેટથી સારું લાગે છે; અન્ય લોકોને ઢીલા પાયખાના સિવાય કંઈ ખાસ ફેરફાર જણાતો નથી.
મેગ્નેશિયમ સિટ્રેટ વધુ શક્યતા સાથે આંતરડાને ઢીલું કરે છે, જે કબજિયાતમાં મદદ કરી શકે છે પરંતુ ઝાડાને વધારી શકે છે. મેગ્નેશિયમ ઓક્સાઇડ કાગળ પર ઘણું એલિમેન્ટલ મેગ્નેશિયમ ધરાવે છે, છતાં વ્યવહારમાં શોષણ એટલું પ્રભાવશાળી ન પણ હોઈ શકે.
હું સામાન્ય રીતે સાવધાનીપૂર્વક શરૂઆત કરું છું—ઘણીવાર રાત્રે 100–200 mg એલિમેન્ટલ મેગ્નેશિયમ—જો કિડની કાર્ય સામાન્ય હોય અને કોઈ વિરોધાભાસ ન હોય. અમારી મેગ્નેશિયમ ડોઝિંગ માર્ગદર્શિકા સ્વરૂપો, ડોઝિંગ અને ફરીથી પરીક્ષણ વિશે વધુ વિગતે સમજાવે છે.
સમય મહત્વનો છે. મેગ્નેશિયમ લેવોથાયરોક્સિન, ટેટ્રાસાયક્લિન્સ, ક્વિનોલોન્સ અને બિસ્ફોસ્ફોનેટ્સના શોષણને ઘટાડે શકે છે, તેથી ઓછામાં ઓછા 4 કલાકનું અંતર રાખો, જો તમારા પ્રિસ્ક્રાઇબર અલગ સૂચનાઓ ન આપે. અમારી સપ્લિમેન્ટ ટાઇમિંગ માર્ગદર્શિકા ગોળીઓ એકસાથે લેતા પહેલાં વાંચવા જેવી છે.
કિડની, ડાયાબિટીસ અને હૃદયના સંકેતો જે સલાહ બદલે છે
કિડની રોગ, ડાયાબિટીસ અને હૃદયની ધબકારા સંબંધિત જોખમ મેગ્નેશિયમ અંગેની સલાહ બદલે છે, કારણ કે તે મેગ્નેશિયમનું નુકસાન અને મેગ્નેશિયમની સલામતી—બન્નેને અસર કરે છે. ઓછું eGFR મેગ્નેશિયમ એકઠું થવાની શક્યતા વધારશે, જ્યારે ડાયાબિટીસ અને મૂત્રવર્ધક દવાઓ મૂત્ર દ્વારા મેગ્નેશિયમનો વ્યય વધારી શકે છે.

દીર્ઘકાલીન કિડની રોગમાં, હું પૂરક સૂચવવામાં ઘણી ધીમી ગતિ રાખું છું. જો eGFR 30 mL/min/1.73 m² કરતાં ઓછું હોય, તો મેગ્નેશિયમ ધરાવતા લૅક્સેટિવ્સ અથવા એન્ટાસિડ્સ સ્તરોને બહુ ઊંચા ધકેલી શકે છે.
ડાયાબિટીસ વધુ જટિલ છે. ગ્લુકોઝ મૂત્રમાં છલકાઈ શકે છે અને તેની સાથે ઇલેક્ટ્રોલાઇટ્સ પણ ખેંચાઈ શકે છે, અને ઇન્સ્યુલિન રેઝિસ્ટન્સ ઘણીવાર ઓછા મેગ્નેશિયમ સેવન સાથે જોવા મળે છે. સંબંધ સાચો છે, પરંતુ મેગ્નેશિયમ પોતે ડાયાબિટીસનું સારવાર નથી.
હૃદયની ધબકારા ઇતિહાસ જોખમની ગંભીરતા વધારશે. અગાઉ વેન્ટ્રિક્યુલર એરિથમિયા રહેલા વ્યક્તિમાં, QT લંબાવતી દવાઓ લેતા હોય અથવા પોટેશિયમ 3.5 mmol/L કરતાં ઓછું હોય ત્યારે, સરહદી મેગ્નેશિયમ પરિણામને સામાન્ય રીતે પૂરક આપવાને બદલે ક્લિનિશિયન દ્વારા સમીક્ષા કરાવવી જોઈએ.
કિડની જોખમ માટે, મૂત્ર એલ્બ્યુમિન-થી-ક્રિએટિનિન અનુપાત ઘણીવાર માત્ર ક્રિએટિનિન કરતાં વહેલી ચેતવણી આપે છે. અમારી મૂત્ર ACR માર્ગદર્શિકા અમારી પોષણ માર્ગદર્શિકા સાથે સારી રીતે મેળ ખાય છે જેથી કિડની-સુરક્ષિત આહાર.
મેગ્નેશિયમ ફરી ટેસ્ટ માટે કેવી રીતે તૈયારી કરવી અને ટ્રેન્ડ કેવી રીતે જોવો
મેગ્નેશિયમ ફરીથી પરીક્ષણ માટે તૈયારી કરતી વખતે, તમારા ક્લિનિશિયન તેને બદલતા ન હોય ત્યાં સુધી પૂરક, હાઇડ્રેશન, દવાઓ અને તીવ્ર કસરત સમાન રાખો. પુનરાવર્તિત પરિણામ સૌથી વધુ ઉપયોગી ત્યારે બને છે જ્યારે તેની તુલના પોટેશિયમ, કેલ્શિયમ, ક્રિએટિનિન, એલ્બ્યુમિન અને સમય સાથે ટ્રૅક કરાયેલા એ જ લક્ષણો સાથે કરવામાં આવે.

પરિણામ 'ઠીક' કરવા માટે માત્ર ફરીથી પરીક્ષણના બે દિવસ પહેલાં ઊંચી માત્રાનો પૂરક શરૂ ન કરો. આ મૂળ સમસ્યાને છુપાવીને વધુ સ્વચ્છ દેખાતું સીરમ નંબર બનાવે છે.
જો તાજેતરમાં તમને ઉલટી, ઝાડા, સહનશક્તિ સંબંધિત ઇવેન્ટ, IV પ્રવાહી અથવા દવાઓમાં ફેરફાર થયો હોય, તો તેને લખી રાખો. આ વિગતો દર્દીઓ જેટલું સમજતા હોય તેના કરતાં વધુ સરહદી ઇલેક્ટ્રોલાઇટ ફેરફારો સમજાવે છે.
0.74 થી 0.79 mmol/L નો ફેરફાર સાચો હોઈ શકે, અવાજ (noise) હોઈ શકે, અથવા બન્ને હોઈ શકે. અમારી બ્લડ ટેસ્ટ ફેરફારક્ષમતા (variability) સમજાવે છે કે નાના ફેરફારોને અતિશય મહત્વ ન આપવું જોઈએ.
ત્રણ ડેટા પોઈન્ટ પછી ટ્રેન્ડ્સ વધુ મૂલ્યવાન બને છે. Kantesti વપરાશકર્તાઓ ઘણીવાર અમારી કિડની માર્કર્સ સાથે મેગ્નેશિયમને પોટેશિયમ, કેલ્શિયમ અને કિડની સંબંધિત સૂચકાંકોની સાથે ટ્રૅક કરે છે. પ્રગતિ ટ્રેકિંગ માર્ગદર્શિકા, ખાસ કરીને જ્યારે આહાર અથવા દવાઓમાં ફેરફાર ચાલી રહ્યા હોય ત્યારે.
Kantesti AI સંદર્ભમાં મેગ્નેશિયમ કેવી રીતે વાંચે છે
Kantesti AI મેગ્નેશિયમનું અર્થઘટન મૂલ્ય, એકમો, સંદર્ભ અંતરાલ, સંબંધિત ઇલેક્ટ્રોલાઇટ્સ, કિડનીના સૂચકાંકો, લીવરના સૂચકાંકો, ગ્લુકોઝ, દાખલ કરેલી દવાઓ અને અગાઉના ટ્રેન્ડ્સનું વિશ્લેષણ કરીને કરે છે. મેગ્નેશિયમ બ્લડ ટેસ્ટને એકલા હા-ના જવાબ તરીકે સારવાર આપવાને બદલે આ વધુ સલામત છે.

અમારી પ્લેટફોર્મ PDF અને ફોટો અપલોડને સપોર્ટ કરે છે અને સામાન્ય રીતે લગભગ 60 સેકન્ડમાં અર્થઘટન તૈયાર કરે છે. ક્લિનિકલ લોજિકને અમારી મેડિકલ વેલિડેશન પ્રક્રિયા દ્વારા ક્લિનિકલ ધોરણોની સમીક્ષા કરવામાં આવે છે., સાથે તબીબી ધોરણો સામે સમીક્ષવામાં આવે છે—ખાસ કરીને ખોટી ખાતરી (false reassurance) અને હળવી અસામાન્યતાઓને વધારે ગણાવવાની (overcalling) બાબતે ધ્યાન રાખીને.
થોમસ ક્લાઇન, MD, મેગ્નેશિયમના પેટર્ન્સ એ રીતે સમીક્ષે છે જેમ મને બેડસાઇડ પર તાલીમ આપવામાં આવી હતી: પહેલા સલામતી, પછી ફિઝિયોલોજી, પછી વ્યવહારુ આગળના પગલાં. સામાન્ય પોટેશિયમ સાથે 0.77 mmol/L અને કોઈ લક્ષણો ન હોવા એ 0.77 mmol/L સાથે ખેંચાણ (cramps), ઝાડા (diarrhoea) અને થાયાઝાઇડથી અલગ કેસ છે.
Kantestiનું ન્યુરલ નેટવર્ક તાત્કાલિક તબીબી સારવાર (urgent care)નું વિકલ્પ નથી, અને અમે આ સ્પષ્ટ રીતે કહીએ છીએ. તે તમારા ડૉક્ટર સાથે લેબનો સંદર્ભ ચર્ચવો સરળ બનાવવા માટે બનાવાયું છે—ખાસ કરીને જ્યારે તમારું પોર્ટલ સમજાવટ વિના ફ્લેગ આપે. અમારા AI લેબ અર્થઘટન માટેના અંધબિંદુઓ (blind spots) તેમજ ફાયદાઓ જુઓ.
જો તમે અમારી એન્જિનિયરિંગ સંબંધિત પુરાવામાં રસ ધરાવતા હો, તો એક બહુભાષી ક્લિનિકલ નિર્ણય-સહાય (clinical decision-support) ડિપ્લોયમેન્ટ DOI-લિંક્ડ રિપોર્ટ તરીકે ઉપલબ્ધ છે, મારફતે Kantesti સંશોધન.
વ્યવહારુ બે અઠવાડિયાનો મેગ્નેશિયમ-સમૃદ્ધ ભોજન પેટર્ન
બે અઠવાડિયાનો મેગ્નેશિયમથી સમૃદ્ધ ભોજન પેટર્ન સરળ “એન્કર્સ” ફરીથી અપનાવવો જોઈએ: બીજ અઠવાડિયામાં ચારથી સાત વખત, દાળ/લેગ્યુમ્સ ઓછામાં ઓછા અઠવાડિયામાં ચાર વખત, મોટાભાગના દિવસોમાં લીલાં પાનવાળી શાકભાજી, અને સહન થાય ત્યારે રિફાઇન્ડ અનાજની જગ્યાએ આખા અનાજ (whole grains). આ દરેક ભોજનને તબીબી લાગ્યા વિના ઇન્ટેક વધારી શકે છે.

નાસ્તામાં ઓટ્સ સાથે ચિયા અથવા કડૂના બીજ હોઈ શકે. બપોરના ભોજનમાં દાળનું સૂપ, બ્લેક બીન્સ, હમસ અથવા એડામામે હોઈ શકે. રાત્રિભોજનમાં પાલક, સ્વિસ ચાર્ડ, બ્રાઉન રાઇસ, ક્વિનોઆ, ટોફુ, સેલ્મન અથવા એવોકાડો ફેરવી ફેરવીને લઈ શકાય.
લગભગ 180 mg/દિવસથી શરૂઆત કરતા દર્દી માટે, બીજ સાથે દાળ/લેગ્યુમ્સ ઉમેરવાથી ઘણીવાર એક અઠવાડિયામાં ઇન્ટેક 320 mg/દિવસથી ઉપર જઈ શકે છે. આ એક પણ ગોળી વાપર્યા વિના અર્થપૂર્ણ ફેરફાર છે.
જો વજન ઘટાડો, GLP-1 દવાઓ અથવા ઓછી ભૂખ સામેલ હોય, તો નાના ભાગો વધુ સારું કામ કરી શકે: 1 ટેબલસ્પૂન બીજ, બીન્સના અડધા ભાગો, અને મેગ્નેશિયમથી સમૃદ્ધ નાસ્તા. અમારી AI પૂરક ભલામણો પેજ સમજાવે છે કે પોષણ યોજનાઓને સામાન્ય વેલનેસ યાદીઓ કરતાં લેબના પેટર્ન્સ મુજબ કેવી રીતે કસ્ટમાઇઝ કરી શકાય.
હું દર્દીઓને કહેું છું કે તેઓ યોજના “પરફેક્ટ” છે કે નહીં એના બદલે પુનરાવર્તિત લેબ્સ અને લક્ષણો પરથી આંકે. જો ખેંચાણમાં સુધારો થાય પરંતુ ઝાડા વધે, તો ખોરાકનું મિશ્રણ બદલવાની જરૂર છે.
ક્યારે ખોરાક પૂરતો છે, અને ક્યારે ડૉક્ટરને સંપર્ક કરવો
મેગ્નેશિયમ સામાન્ય હોય, લક્ષણો હળવા હોય, કિડની ફંક્શન સામાન્ય હોય અને કોઈ મોટું મેગ્નેશિયમ-ખર્ચ કરાવતી દવા હાજર ન હોય ત્યારે ખોરાક સામાન્ય રીતે પૂરતો હોય છે. ખૂબ ઓછું મેગ્નેશિયમ, બેહોશી, સતત ધબકારા (sustained palpitations), ઝટકા/આંચકા (seizures), ગંભીર નબળાઈ, ઓછું પોટેશિયમ, ઓછું કેલ્શિયમ અથવા eGFR 30 mL/min/1.73 m²થી નીચે હોય તો તાત્કાલિક ક્લિનિશિયનને ફોન કરો.

હું ઘણા સ્વસ્થ પુખ્તોમાં “પહેલા ખોરાક” આધારિત ફેરફારો સાથે આરામદાયક છું, ખાસ કરીને જ્યારે મેગ્નેશિયમ નીચું-સામાન્ય (low-normal) હોય અને વાર્તા આહાર સંબંધિત હોય. જ્યારે રિધમનો ઇતિહાસ ચિંતાજનક હોય અથવા કિડની ફંક્શન નબળું હોય ત્યારે હું ઘરે સારવાર સાથે આરામદાયક નથી.
થોમસ ક્લાઇન, MD, અને અમારી તબીબી સલાહકાર મંડળ એક જ હેતુ સાથે દર્દી-મુખી માર્ગદર્શનની સમીક્ષા કરું છું: દરેક સરહદી (borderline) પરિણામને ડરાવટમાં ફેરવ્યા વિના ખોટી ખાતરી ઘટાડવી. મેગ્નેશિયમમાં આ સંતુલન મહત્વનું છે કારણ કે હળવી ઉણપ સામાન્ય છે, પરંતુ જોખમી ઉણપ સાથે રમવું યોગ્ય નથી.
જો તમારા રિપોર્ટમાં મેગ્નેશિયમ, પોટેશિયમ, કેલ્શિયમ અથવા કિડનીના ફ્લેગ્સ દેખાય અને તમને ખાતરી ન હોય કે શું સાથે શું મેળ ખાતું છે, તો તમે રિપોર્ટને મફત બ્લડ ટેસ્ટ ડેમો. પર અપલોડ કરી શકો છો. લક્ષણો નવા, ગંભીર અથવા સતત હોય તો અર્થઘટન તમારા પોતાના ક્લિનિશિયનને બતાવો.
અમારી ટીમ દ્વારા ઉલ્લેખિત Kantesti LTDના સંશોધન પ્રકાશનોમાં સમાવેશ થાય છે: Kantesti AI. (2026). Early Hantavirus Triage માટે Multilingual AI Assisted Clinical Decision Support: Design, Engineering Validation, and Real-World Deployment Across 50,000 Interpreted Blood Test Reports. Figshare. https://doi.org/10.6084/m9.figshare.32230290. જ્યાં ઉપલબ્ધ હોય ત્યાં ResearchGate અને Academia.eduના રેકોર્ડ્સ પણ જુઓ.
Kantesti AI. (2026). Nipah Virus Blood Test: Early Detection & Diagnosis Guide 2026. Zenodo. https://doi.org/10.5281/zenodo.18487418. આ પ્રકાશનો મેગ્નેશિયમ ટ્રાયલ્સ નથી; તેઓ Kantestiના ક્લિનિકલ નિર્ણય-સહાય એન્જિનિયરિંગ અને બહુભાષી ડિપ્લોયમેન્ટ કાર્યના ભાગોને દસ્તાવેજ કરે છે.
વારંવાર પૂછાતા પ્રશ્નો
કયા ખોરાકમાં સૌથી વધુ મેગ્નેશિયમ હોય છે?
કડુના બીજ સૌથી સામાન્ય ખોરાકમાંના એક છે, જેમાં 28 ગ્રામના સર્વિંગ દીઠ લગભગ 156 મિ.ગ્રા. મેગ્નેશિયમ હોય છે. ચિયા બીજ 28 ગ્રામ દીઠ લગભગ 111 મિ.ગ્રા. આપે છે, બદામ લગભગ 80 મિ.ગ્રા., કાજુ લગભગ 74 મિ.ગ્રા., અડધી કપ રાંધેલા પાલકમાં લગભગ 78 મિ.ગ્રા., અને અડધી કપ કાળા ચણામાં લગભગ 60 મિ.ગ્રા. હોય છે. મોટાભાગના વયસ્કો દરરોજ એક બીજ અથવા નટનો એક ભાગ ઉમેરીને અને સાથે એક દાળ અથવા પાંદડાવાળી શાકભાજીનો એક ભાગ ઉમેરીને તેમનું સેવન સુધારી શકે છે.
જો મારું બ્લડ ટેસ્ટ રિપોર્ટ સામાન્ય હોય તો શું મેગ્નેશિયમ ઓછું હોઈ શકે?
હા, સીરમ મેગ્નેશિયમ સામાન્ય હોવા છતાં મેગ્નેશિયમના ભંડાર ઓછા હોઈ શકે છે, કારણ કે કુલ શરીરના મેગ્નેશિયમમાંથી 1% કરતાં ઓછું જ સીરમમાં મળે છે. સામાન્ય સીરમ શ્રેણી અંદાજે 0.75–0.95 mmol/L, અથવા 1.8–2.3 mg/dL હોય છે, પરંતુ શરીર આ સ્તરનું રક્ષણ કરી શકે છે જ્યારે ટિશ્યૂના ભંડાર ઘટતા જાય. ઓછું પોટેશિયમ, ઓછું કેલ્શિયમ, ખેંચાણ (ક્રેમ્પ્સ), ઝાડા (ડાયરીઆ) અથવા મેગ્નેશિયમ ઘટાડતી દવાઓ સામાન્ય પરિણામને ઓછું આશ્વાસક બનાવે છે.
સામાન્ય રીતે મેગ્નેશિયમની ઉણપના લક્ષણો કયા હોય છે?
સામાન્ય રીતે મેગ્નેશિયમની કમીના લક્ષણોમાં માંસપેશીઓમાં ખેંચાણ (મસલ ક્રેમ્પ્સ), ઝબકારા, કંપારી, નબળાઈ, ધબકારા (પાલ્પિટેશન્સ), કબજિયાત, માથાનો દુખાવો, ઊંઘ ન આવવી અને ચિંતા જેવી લાગણીઓનો સમાવેશ થાય છે. આ લક્ષણો વિશિષ્ટ નથી, તેથી તેમને પોટેશિયમ, કેલ્શિયમ, કિડની ફંક્શન ટેસ્ટ અને દવાઓના ઇતિહાસ સાથે મળીને સમજવા જોઈએ. બેહોશી, ઝટકા (સીઝર્સ), સતત ધબકારા અથવા અત્યંત નબળાઈ જેવા ગંભીર લક્ષણો માટે તાત્કાલિક તબીબી મૂલ્યાંકન જરૂરી છે.
મેગ્નેશિયમ બ્લડ ટેસ્ટ રિપોર્ટમાં કયો પરિણામ ઓછો ગણાય છે?
ઘણા લેબોરેટરીઓ સીરમ મેગ્નેશિયમને ઓછું તરીકે લગભગ 0.70–0.75 mmol/Lથી નીચે વ્યાખ્યાયિત કરે છે, જે અંદાજે 1.7–1.8 mg/dLથી ઓછું થાય છે. લગભગ 0.50 mmol/Lથી નીચેના મૂલ્યો ક્લિનિકલી ગંભીર હોઈ શકે છે, ખાસ કરીને પોટેશિયમ, કેલ્શિયમ અથવા હૃદયની ધબકારા (હાર્ટ રિધમ) સંબંધિત અસામાન્ય શોધો સાથે. રેફરન્સ અંતરાલ લેબોરેટરી પ્રમાણે બદલાય છે, તેથી પરિણામને છપાયેલા રેન્જ અને ક્લિનિકલ સંદર્ભ સાથે વાંચવું જોઈએ.
જો મારું પોટેશિયમ ઓછું હોય તો શું મને મેગ્નેશિયમ લેવું જોઈએ?
સરળતાથી સુધરતું ન હોય એવું ઓછું પોટેશિયમ મેગ્નેશિયમ ચકાસવા માટે પ્રેરિત કરવું જોઈએ, કારણ કે મેગ્નેશિયમની ઉણપથી મૂત્ર દ્વારા પોટેશિયમનું અતિશય નુકસાન થઈ શકે છે. ઊંચી માત્રામાં મેગ્નેશિયમ આપમેળે શરૂ ન કરો, ખાસ કરીને જ્યારે કિડનીનું કાર્ય ઘટેલું હોય અથવા eGFR 30 mL/min/1.73 m² કરતાં ઓછું હોય. આરોગ્યકર્મી ખોરાક, પૂરક અથવા દવાઈ દ્વારા બદલાવ પસંદ કરતા પહેલાં સીરમ મેગ્નેશિયમ, ક્રિએટિનિન, કેલ્શિયમ અને ક્યારેક મૂત્ર મેગ્નેશિયમ ચકાસી શકે છે.
મેગ્નેશિયમથી સમૃદ્ધ ખોરાકને કારણે લેબ રિપોર્ટમાં ફેરફાર થવામાં કેટલો સમય લાગે છે?
આહાર સંબંધિત મેગ્નેશિયમમાં ફેરફારો તરત જ સેવનને અસર કરી શકે છે, પરંતુ સ્થિર આઉટપેશન્ટ પરિસ્થિતિઓમાં સામાન્ય રીતે સીરમ મેગ્નેશિયમના પ્રવાહોનું પુનર્મૂલ્યાંકન લગભગ 4–8 અઠવાડિયા પછી કરવામાં આવે છે. મેગ્નેશિયમ સ્પષ્ટ રીતે ઓછું હોય, પોટેશિયમ અસામાન્ય હોય, લક્ષણો મહત્વપૂર્ણ હોય અથવા કોઈ દવા કારણે નુકસાન થતું હોય ત્યારે વધુ ઝડપી ફરી તપાસ જરૂરી પડી શકે છે. શક્ય હોય ત્યારે એ જ લેબોરેટરીનો ઉપયોગ કરો, કારણ કે 0.76 થી 0.80 mmol/L જેવા નાના ફેરફારો અલગ અલગ લેબ્સ વચ્ચે સમજવા મુશ્કેલ બની શકે છે.
શું મેગ્નેશિયમનું પૂરક મેગ્નેશિયમથી સમૃદ્ધ ખોરાક કરતાં વધુ સલામત છે?
મેગ્નેશિયમથી સમૃદ્ધ ખોરાક સામાન્ય રીતે પૂરક દવાઓ કરતાં વધુ સલામત હોય છે, કારણ કે ખોરાકમાંથી મળતું મેગ્નેશિયમ ધીમે ધીમે શોષાય છે અને તેમાં ફાઇબર, પોટેશિયમ તથા અન્ય પોષક તત્ત્વો પણ હોય છે. પૂરક મેગ્નેશિયમ માટે પુખ્ત વયનો મહત્તમ ઉપરનો મર્યાદા દરરોજ 350 mg છે, જેમાં ખોરાકમાં સ્વાભાવિક રીતે હાજર મેગ્નેશિયમનો સમાવેશ થતો નથી. પૂરક દવાઓથી ઝાડા થઈ શકે છે અને કિડનીની અદ્યતન બીમારીમાં તે જોખમી બની શકે છે, તેથી નિયમિત ઉપયોગ પહેલાં કિડની ફંક્શન ટેસ્ટ કરાવવી જોઈએ.
આજે જ AI-સંચાલિત બ્લડ ટેસ્ટ વિશ્લેષણ મેળવો
વિશ્વભરના 2 મિલિયનથી વધુ વપરાશકર્તાઓ જોડાઓ જેઓ તાત્કાલિક, ચોક્કસ લેબ ટેસ્ટ વિશ્લેષણ માટે Kantesti પર વિશ્વાસ કરે છે. તમારાં બ્લડ ટેસ્ટ રિપોર્ટ અપલોડ કરો અને સેકન્ડોમાં 15,000+ બાયોમાર્કર્સની વ્યાપક સમજૂતી મેળવો.
📚 સંદર્ભિત સંશોધન પ્રકાશનો
Klein, T., Mitchell, S., & Weber, H. (2026). Multilingual AI Assisted Clinical Decision Support for Early Hantavirus Triage: Design, Engineering Validation, and Real-World Deployment Across 50,000 Interpreted Blood Test Reports. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). નિપાહ વાયરસ રક્ત પરીક્ષણ: પ્રારંભિક તપાસ અને નિદાન માર્ગદર્શિકા 2026. Kantesti AI Medical Research.
📖 બાહ્ય તબીબી સંદર્ભો
Institute of Medicine (1997). Calcium, Phosphorus, Magnesium, Vitamin D, અને Fluoride માટે Dietary Reference Intakes. National Academies Press.
એલિન આર જે (1987). મેગ્નેશિયમ સ્થિતિનું મૂલ્યાંકન. Clinical Chemistry.
📖 આગળ વાંચો
માંથી વધુ નિષ્ણાત દ્વારા સમીક્ષિત તબીબી માર્ગદર્શિકાઓ શોધો કાન્ટેસ્ટી તબીબી ટીમ તરફથી:

ઊંચા યુરિક એસિડ બ્લડ ટેસ્ટ રિપોર્ટ માટે ગાઉટ ડાયેટ: કયા ખોરાક ટાળવા
ગાઉટ ડાયેટ લેબ રિપોર્ટ સમજો 2026 અપડેટ: દર્દી માટે અનુકૂળ માર્ગદર્શિકા—જ્યારે સીરમ યુરેટ ઊંચું હોય ત્યારે શું ખાવું તે અંગે લેબ-કેન્દ્રિત માર્ગદર્શન, જેમાં...
લેખ વાંચો →
શાકાહારીઓ માટે પૂરક દવાઓ: ખરીદતા પહેલાંના લેબ ટેસ્ટ
શાકાહારી પોષણ લેબ રિપોર્ટ સમજો (2026 અપડેટ) દર્દી માટે અનુકૂળ લેક્ટો-ઓવો અને છોડ આધારિત આહારને કૉપી-પેસ્ટ વેગન પૂરકની જરૂર નથી...
લેખ વાંચો →
વ્હે પ્રોટીનના ફાયદા: મસલ, A1c અને કિડની લેબના સંકેતો
પૂરક માર્ગદર્શિકા લેબ રિપોર્ટ સમજો 2026 અપડેટ: દર્દી માટે અનુકૂળ વ્હે પ્રોટીન પ્રોટીનનું સેવન અને ટ્રેનિંગ પછીની પુનઃપ્રાપ્તિમાં મદદ કરી શકે છે, પરંતુ બ્લડ ટેસ્ટ...
લેખ વાંચો →
સોજા માટે કર્ક્યુમિન: CRP લેબ્સ અને સલામતીના સંકેતો
ઇન્ફ્લેમેશન લેબ્સ સપ્લિમેન્ટ સેફ્ટી 2026 અપડેટ—ચિકિત્સક દ્વારા સમીક્ષિત: કર્ક્યુમિન કેટલાક હળવા સ્તરના સોજા સંબંધિત નમૂનાઓ માટે ઉપયોગી થઈ શકે છે, પરંતુ...
લેખ વાંચો →
એનિમિયા માટે આયર્ન સપ્લિમેન્ટ: ડોઝ, લેબ્સ અને રીટેસ્ટનો સમય
આયર્નની ઉણપ માટે લેબ રિપોર્ટ સમજો 2026 અપડેટ: દર્દી માટે અનુકૂળ—આયર્નનો પ્રકાર પસંદ કરવા, વધુ પડતું સપ્લિમેન્ટ ન લેવું, અને...
લેખ વાંચો →
આરોગ્ય માટે સૌથી મહત્વપૂર્ણ બ્લડ ટેસ્ટ: 10 મુખ્ય સૂચકાંકો
નિવારક લેબ્સ લેબ રિપોર્ટ સમજો 2026 અપડેટ: દર્દી માટે અનુકૂળ માર્ગદર્શિકા—ડૉક્ટર દ્વારા ક્રમબદ્ધ નિયમિત લેબ માર્કર્સની માર્ગદર્શિકા જે જોખમને પકડી લે છે...
લેખ વાંચો →અમારી બધી આરોગ્ય માર્ગદર્શિકાઓ અને AI દ્વારા સંચાલિત બ્લડ ટેસ્ટ વિશ્લેષણ સાધનો શોધો ખાતે કાન્ટેસ્ટી.નેટ
⚕️ તબીબી અસ્વીકરણ
આ લેખ માત્ર શૈક્ષણિક હેતુઓ માટે છે અને તે તબીબી સલાહનું સ્વરૂપ નથી. નિદાન અને સારવાર સંબંધિત નિર્ણય માટે હંમેશા લાયક આરોગ્યસેવા પ્રદાતા સાથે પરામર્શ કરો.
E-E-A-T વિશ્વાસ સંકેતો
અનુભવ
લેબ રિપોર્ટની વ્યાખ્યાયન વર્કફ્લોઝનું ડૉક્ટર-આધારિત ક્લિનિકલ સમીક્ષણ.
કુશળતા
લેબોરેટરી મેડિસિનનો ફોકસ કે બાયોમાર્કર્સ ક્લિનિકલ સંદર્ભમાં કેવી રીતે વર્તે છે તેના પર.
સત્તાવાદ
ડૉ. થોમસ ક્લાઇન દ્વારા લખાયેલ અને ડૉ. સારાહ મિચેલ તથા પ્રો. ડૉ. હાન્સ વેબર દ્વારા સમીક્ષિત.
વિશ્વસનીયતા
પુરાવા આધારિત વ્યાખ્યાયન સાથે સ્પષ્ટ અનુસરણ માર્ગો, જેથી ચિંતા/અલાર્મ ઓછું થાય.