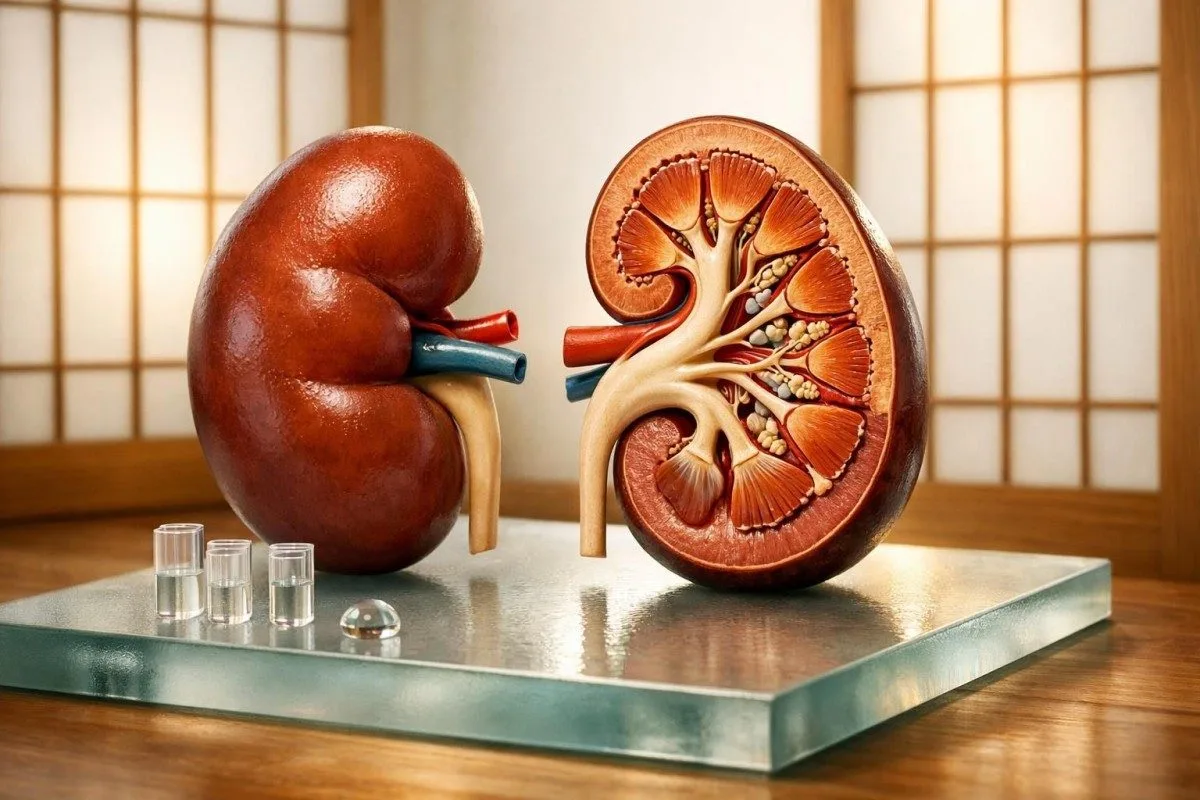
ஒரு சிறுநீரக (renal) பேனல் என்பது ஒன்றுக்கு மேற்பட்ட சிறுநீரக எண்களை கொண்டது. நோயாளி முதன்மை வழிகாட்டி, கிரியேட்டினின், BUN, eGFR, எலக்ட்ரோலைட்கள், ஆல்புமின், கால்சியம், மற்றும் பாஸ்பரஸ் ஆகியவற்றை மருத்துவர்கள் ஒரே கதையாக எப்படி வாசிக்கிறார்கள் என்பதை காட்டுகிறது.
இந்த வழிகாட்டி தலைமையில் எழுதப்பட்டது: டாக்டர். தாமஸ் க்ளீன், எம்.டி. உடன் இணைந்து கான்டெஸ்டி AI மருத்துவ ஆலோசனை வாரியம், பேராசிரியர் டாக்டர் ஹான்ஸ் வெபரின் பங்களிப்புகள் மற்றும் டாக்டர் சாரா மிட்செல், எம்.டி., பி.எச்.டி.யின் மருத்துவ மதிப்பாய்வு உட்பட.

தாமஸ் க்ளீன், எம்.டி.
தலைமை மருத்துவ அதிகாரி, கான்டெஸ்டி AI
டாக்டர் தாமஸ் கிளைன் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ இரத்தவியல் நிபுணரும் உள்நோயியல் மருத்துவரும் ஆவார்; ஆய்வக மருத்துவம் மற்றும் AI உதவியுடன் மருத்துவ பகுப்பாய்வு துறையில் 15 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். Kantesti AI நிறுவனத்தின் தலைமை மருத்துவ அதிகாரியாக, அவர் மருத்துவ சரிபார்ப்பு செயல்முறைகளை வழிநடத்துகிறார் மற்றும் எங்கள் 2.78 டிரில்லியன் அளவுரு நியூரல் நெட்வொர்க்கின் மருத்துவ துல்லியத்தை மேற்பார்வை செய்கிறார். டாக்டர் கிளைன், உயிர்மார்க்கர் விளக்கம் மற்றும் ஆய்வக கண்டறிதல் குறித்து மதிப்பாய்வு செய்யப்பட்ட மருத்துவ இதழ்களில் விரிவாக வெளியிட்டுள்ளார்.

சாரா மிட்செல், எம்.டி., பி.எச்.டி.
தலைமை மருத்துவ ஆலோசகர் - மருத்துவ நோயியல் & உள் மருத்துவம்
டாக்டர் சாரா மிட்செல் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ நோயியல் நிபுணர்; ஆய்வக மருத்துவம் மற்றும் கண்டறிதல் பகுப்பாய்வு துறையில் 18 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். மருத்துவ வேதியியலில் சிறப்பு சான்றிதழ்கள் பெற்றுள்ளார் மற்றும் மருத்துவ நடைமுறையில் உயிர்மார்க்கர் பேனல்கள் மற்றும் ஆய்வக பகுப்பாய்வு குறித்து விரிவாக வெளியிட்டுள்ளார்.

பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர், முனைவர் பட்டம்
ஆய்வக மருத்துவம் & மருத்துவ உயிர்வேதியியல் பேராசிரியர்
பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மருத்துவ உயிர்வேதியியல், ஆய்வக மருத்துவம், மற்றும் உயிர்மார்க்கர் ஆராய்ச்சி ஆகிய துறைகளில் 30+ ஆண்டுகள் நிபுணத்துவம் கொண்டவர். ஜெர்மன் சொசைட்டி ஃபார் கிளினிக்கல் கெமிஸ்ட்ரியின் முன்னாள் தலைவராக இருந்த அவர், கண்டறிதல் பேனல் பகுப்பாய்வு, உயிர்மார்க்கர் தரநிலைப்படுத்தல், மற்றும் AI உதவியுடன் ஆய்வக மருத்துவம் ஆகியவற்றில் சிறப்பு பெற்றவர்.
- கிரியேட்டினின் பொதுவாக பெரியவர்களில் 0.6-1.3 mg/dL அளவாக இருக்கும்; ஆனால் தசை அளவு 'சாதாரண' அர்த்தத்தை அச்சிடப்பட்ட வரம்பை விட அதிகமாக மாற்றக்கூடும்.
- இ.ஜி.எஃப்.ஆர் 90 mL/min/1.73 m²-க்கு மேல் இருப்பது பெரும்பாலும் நம்பிக்கையளிக்கிறது; குறைந்தது 3 மாதங்களுக்கு 60-க்கு கீழே இருப்பது முடிவு தொடர்ந்து இருந்தால் நீடித்த சிறுநீரக நோயை (chronic kidney disease) ஆதரிக்கிறது.
- பன் பொதுவாக 7-20 mg/dL ஆக இருக்கும், மேலும் BUN/கிரியேட்டினின் விகிதம் 20:1-க்கு மேல் இருப்பது பெரும்பாலும் நீரிழப்பு, குறைந்த சிறுநீரக இரத்த ஓட்டம் (perfusion), அல்லது அதிக புரத உடைப்பு ஆகியவற்றைக் குறிக்கிறது.
- பொட்டாசியம் 6.0 mmol/L-க்கு மேல் இருப்பது அவசரநிலையாக மாறலாம்; கடுமையான அறிகுறிகள் தோன்றுவதற்கு முன்பே ஆபத்தான இதய துடிப்பு மாற்றங்கள் ஏற்படலாம்.
- CO2/பைக்கார்பனேட் 22 mmol/L-க்கு கீழே இருப்பது வளர்சிதை மாற்ற அமிலத்தன்மையை (metabolic acidosis) சுட்டிக்காட்டுகிறது; 18 mmol/L-க்கு கீழே இருப்பது, சிறுநீரக குறியீடுகளும் அசாதாரணமாக இருந்தால் உடனடி மருத்துவ மதிப்பாய்வுக்கு உரியது.
- ஆல்புமின் 3.5 g/dL-க்கு கீழே இருப்பது மொத்த கால்சியத்தை தவறாக குறைவாக காட்டச் செய்யலாம்; இது சிறுநீரக புரத இழப்பு, அழற்சி, கல்லீரல் நோய், அல்லது திரவ அதிகம் (fluid overload) ஆகியவற்றை பிரதிபலிக்கக்கூடும்.
- பாஸ்பரஸ் 4.5 mg/dL-க்கு மேல் மற்றும் eGFR குறைந்து வருவது CKD-மினரல் எலும்பு நோய் (CKD-mineral bone disease) குறித்து கவலை எழுப்புகிறது; இருப்பினும் பாஸ்பரஸ் பெரும்பாலும் சிறுநீரக நோய் மேலும் முன்னேறும் வரை சாதாரணமாகவே இருக்கும்.
- காலப்போக்கில் (time) ஏற்படும் மாற்றம் (Trend over time) ஒரு தனி முடிவை விட மொத்த போக்கு முக்கியம்; 48 மணி நேரத்துக்குள் 0.3 mg/dL அளவுக்கு கிரியேட்டினின் உயர்வது நடைமுறையில் பயன்படுத்தப்படும் AKI (acute kidney injury) என்ற ஒரு அளவுகோலை பூர்த்தி செய்கிறது.
- ஒரு renal panel என்பது இரத்தப் பரிசோதனை மட்டும்; கிரியேட்டினின் சாதாரணமாக இருந்தாலும், சிறுநீரில் உள்ள ஆல்புமின்-கிரியேட்டினின் விகிதம் அசாதாரணமாக இருந்தால் ஆரம்ப சிறுநீரக சேதம் இன்னும் தவறவிடப்படலாம்.
ஒரு renal function panel உண்மையில் என்னவற்றைச் சோதிக்கிறது
A சிறுநீரக செயல்பாட்டு பேனல் என்பது சிறுநீரக இரத்த பரிசோதனை பொதுவாக இதில் அடங்குவது கிரியேட்டினின், பன், சோடியம், பொட்டாசியம், குளோரைடு, பைக்கார்பனேட், கால்சியம், பாஸ்பரஸ், ஆல்புமின், குளுக்கோஸ், மற்றும் கணக்கிடப்பட்ட இ.ஜி.எஃப்.ஆர். இது நீரிழப்பு, மருந்துகளின் விளைவுகள், திடீர் சிறுநீரக காயம், நீடித்த சிறுநீரக நோய், மற்றும் அமில-கார பிரச்சினைகள் ஆகியவற்றை筛னிங் செய்கிறது; உண்மையான தவறு என்பது ஒரு எண்ணை மட்டும் படிப்பதுதான். நான் இதை Thomas Klein, MD என்று எழுதியேன்; பல ஆண்டுகளாக நோயாளிகள் 1.3 என்ற கிரியேட்டினின் மதிப்பை பார்த்து பீதியடைவதை பார்த்த பிறகு—ஒருவரில் அது பாதிப்பில்லாததாக இருந்தாலும், இன்னொருவரில் அது தீவிரமாக இருந்தது. On கான்டெஸ்டி AI, நாம் அதை கிரியேட்டினின் உயர்வதற்கு முன் என்ன மாற்றங்கள் நடக்கின்றன என்பதைப் பற்றிய நமது ஆழமான பார்வையுடன் அடிக்கடி ஒப்பிடுகிறோம்.

ஒரு ரீனல் பேனல், அடிப்படை வளர்சிதை மாற்ற பேனலிலிருந்து வேறுபட்டது; ஏனெனில் அது சிறுநீரகத்துடன் தொடர்புடைய வேதியியலை அதிகமாக கவனிக்கிறது. பல ஆய்வகங்கள் பாஸ்பரஸ் மற்றும் ஆல்புமினையும் சேர்க்கின்றன; அதனால் இந்த பரிசோதனை பொதுவான வேதியியல்筛னிங்கை விட அதிக கவனம் செலுத்துவது போல தெரிகிறது; நமது CMP-க்கு எதிராக விரிவான ஒப்பீடு அதில் உள்ள ஒற்றுமைகளையும் இடைவெளிகளையும் ஆராய்கிறது.
ஒரே நேரத்தில் மூன்று கேள்விகளுக்கு பதில் வேண்டும் என்றால் அதை நாம் ஆர்டர் செய்கிறோம்: வடிகட்டல் குறைகிறதா, திரவ சமநிலை தவறுகிறதா, மற்றும் சிறுநீரகங்கள் இன்னும் அமிலங்களையும் கனிமங்களையும் சரியாக கட்டுப்படுத்துகிறதா? கிரியேட்டினின் 1.6 mg/dL, பொட்டாசியம் 5.7 mmol/L, மற்றும் CO2 18 mmol/L ஆகியவற்றின் சேர்க்கை, கிரியேட்டினின் 1.6 mg/dL மட்டும் சொல்வதைவிட மிகவும் ஆபத்தான கதையை கூறுகிறது.
கவனிக்காமல் போகும் பகுதியும் முக்கியம். ஒரு ரீனல் செயல்பாட்டு பேனல் இன்னும் ஒரு இரத்தப் பரிசோதனையே; எனவே சிறுநீர் ஆல்புமின்-கிரியேட்டினின் விகிதம் அசாதாரணமாக இருந்தாலும், இரத்த மதிப்புகள் சாதாரணமாகத் தோன்றினால், ஆரம்பகால நீரிழிவு அல்லது உயர் இரத்த அழுத்தத்தால் ஏற்படும் சிறுநீரக சேதத்தை அது தவறவிடலாம்.
ஒரு renal பேனலில் பொதுவாக எந்த சோதனைகள் சேர்க்கப்படும்
Most ரீனல் பேனல்கள் 10-12 வேதியியல் குறியீடுகளை (markers) கொண்டிருக்கின்றன: குளுக்கோஸை (glucose) மாற்றக்கூடும்,, பன், கிரியேட்டினின், இ.ஜி.எஃப்.ஆர், சோடியம், பொட்டாசியம், குளோரைடு, CO2/பைக்கார்பனேட், கால்சியம் (calcium), பாஸ்பரஸ், மற்றும் ஆல்புமின். சில ஆய்வகங்கள் மேலும் ஒரு BUN/கிரியேட்டினின் விகிதம், மற்றும் எங்கள் இரத்த பரிசோதனை பயோமார்க்ஸ் வழிகாட்டி உங்கள் அறிக்கையில் பழக்கமில்லாத அலகுகள் பயன்படுத்தப்பட்டால் அது பயனுள்ளதாக இருக்கும்.

கிரியேட்டினின் மற்றும் eGFR வடிகட்டலை筛னிங் செய்கின்றன. BUN நைட்ரஜன் கழிவுகளை கையாள்வதை கண்காணிக்கிறது; ஆனால் அது நீரிழப்பு, GI இரத்தக்கசிவு, ஸ்டீராய்டுகள், மற்றும் அதிக புரத மாற்றச்சுழற்சி ஆகியவற்றுடனும் உயர்கிறது; கட்டுப்பாடில்லாத நீரிழிவு உலகளவில் சிறுநீரக சேதத்தின் பொதுவான காரணிகளில் ஒன்றாகவே இருப்பதால், குளுக்கோஸ் முக்கியம்.
எலக்ட்ரோலைட்கள் சிறுநீரகங்கள் வேதியியல் சமநிலையை பராமரிக்கிறதா என்பதை காட்டுகின்றன. பெரும்பாலான வயது வந்தோருக்கான ஆய்வகங்களில் சோடியம் பொதுவாக 135-145 mmol/L, பொட்டாசியம் 3.5-5.0 mmol/L, குளோரைடு 98-106 mmol/L, மற்றும் மொத்த CO2 22-29 mmol/L ஆக இருக்கும்; அந்த வரம்புகளுக்கு வெளியிலுள்ள மதிப்புகள் சிறுநீரக நோயை பிரதிபலிக்கலாம்; அதேபோல் வாந்தி, வயிற்றுப்போக்கு, மருந்துகள், அல்லது மாதிரி கையாளுதல் (sample handling) காரணமாகவும் இருக்கலாம்.
நோயாளிகள் அரிதாக கேட்கும் விஷயம் இதோ: பாஸ்பரஸ் மற்றும் ஆல்புமின் சேர்க்கப்படுகின்றன, ஏனெனில் சிறுநீரக நோய் எலும்பு-கனிம (bone-mineral) மாற்றச்செயலையும் புரத சமநிலையையும் பலர் எதிர்பார்ப்பதைவிட முன்னதாகவே பாதிக்கிறது. சில ஐரோப்பிய ஆய்வகங்கள் இந்த குறியீடுகளை தனித்தனியாக தொகுப்பதால், இரண்டு அறிக்கைகளும் இரண்டும் “சிறுநீரக இரத்தப் பரிசோதனை” என்று அழைக்கப்படலாம்; ஆனால் அவற்றில் சரியாக ஒரே பட்டியல் இருக்காது.
ஒரு சாதாரண ரீனல் பேனல் சேர்க்காதவை
ஒரு சாதாரண ரீனல் பேனலில் பொதுவாக சிஸ்டாட்டின் C, சிறுநீர் ஆல்புமின்-கிரியேட்டினின் விகிதம், பாராதைராய்டு ஹார்மோன், அல்லது சிறுநீரக படமெடுப்பு (imaging) ஆகியவை சேர்க்கப்படாது. உங்கள் eGFR 60 mL/min/1.73 m² க்குக் கீழே இருந்தால், நீரிழிவு இருந்தால், அல்லது இரத்த அழுத்தத்தை கடினமாக கட்டுப்படுத்த வேண்டிய நிலை இருந்தால், அந்த தொடர்ச்சிப் பரிசோதனைகள் பெரும்பாலும் கிரியேட்டினின் மட்டும் மீண்டும் செய்வதைவிட அதிகமாக விளக்கத்தை மாற்றும்.
கிரியேட்டினின் மற்றும் eGFR எப்படி ஒன்றாக வேலை செய்கின்றன
கிரியேட்டினின் பொதுவாக வயது வந்த ஆண்களில் 0.7-1.3 mg/dL ஆகவும், வயது வந்த பெண்களில் 0.6-1.1 mg/dL ஆகவும் இருக்கும்; ஆனால் சில ஆய்வகங்கள் அதற்கு பதிலாக 53-115 µmol/L மற்றும் 44-97 µmol/L என்று தெரிவிக்கின்றன. இ.ஜி.எஃப்.ஆர் 90 mL/min/1.73 m² க்கு மேல் இருப்பது பெரும்பாலும் நம்பிக்கையளிப்பதாக இருக்கும்; ஆனால் 60 க்குக் கீழே தொடர்ந்து இருந்தால் இன்னும் நெருக்கமாக பார்க்க வேண்டும்; உங்கள் கிரியேட்டினின் உயர்ந்திருந்தால், கிரியேட்டினின் மட்டும் மீண்டும் செய்வதற்கு பதிலாக எங்கள் அதிக கிரியேட்டினின் அளவுகள்.

கிரியேட்டினின் தசை மாற்றச்செயலிலிருந்து வருகிறது; அதனால் அது ஒருபோதும் முழுக்க முழுக்க சிறுநீரக எண்ணாக இருக்காது. அதனால்தான் GFR பரிசோதனை மற்றும் eGFR வித்தியாசம் முக்கியம்: eGFR வயது மற்றும் பாலினத்திற்கேற்ப சரிசெய்கிறது; ஆனால் அது இன்னும் தசை அளவு, உணவு, மற்றும் சில மருந்துகள் ஆகியவற்றிலிருந்து கிரியேட்டினின் கொண்டிருக்கும் பாகுபாட்டை (bias) பெறுகிறது.
பெரும்பாலான ஆய்வகங்கள் இப்போது பழைய MDRD முறையை விட CKD-EPI சமன்பாடுகளை பயன்படுத்துகின்றன; ஏனெனில் Levey et al. எழுதிய 2009 Annals of Internal Medicine கட்டுரை துல்லியத்தை மேம்படுத்தியது—உண்மையான வடிகட்டல் 60 mL/min/1.73 m² க்கு மேல் இருக்கும் போது குறிப்பாக. சில அறிக்கைகள் இன்னும் முடிவை துல்லியமான மதிப்பை அச்சிடாமல் '>60' அல்லது '>90' என்று வரம்பாக மட்டுப்படுத்துகின்றன; மேலும் திடீர் சிறுநீரக காயத்தில் (acute kidney injury) eGFR குறைவாக நம்பகமானது, ஏனெனில் கிரியேட்டினின் உண்மையான வடிகட்டல் குறைவு நடந்த 24-48 மணி நேரத்திற்கு பின்னரே (lag) பிரதிபலிக்கலாம்.
எங்கள்முன் இருக்கும் நபருக்கு மதிப்புகள் பொருந்தவில்லை என்றால், எங்கள் AI அதற்கு நேராக பொருந்தும் பதிலை கட்டாயப்படுத்தாமல் மருத்துவ சரிபார்ப்பு & மருத்துவ தரநிலைகள் கிரியேட்டினின்–eGFR பொருந்தாமையை (mismatch) முதலில் சுட்டிக்காட்டுகிறது. Inker et al. வழங்கிய 2021 NEJM சமன்பாடுகள், இதற்காகவே—பலவீனமான முதியவர்கள், கை/கால் துண்டிக்கப்பட்டவர்கள், மற்றும் மிகுந்த தசை வலிமை கொண்ட நோயாளிகள்—கிரியேட்டினின் அதிகமாக தவறாக வழிநடத்தும் இடங்களில்—சிஸ்டாட்டின் C-ஐ மீண்டும் உரையாடலுக்குள் கொண்டு வந்தன.
சிறிய ஆனால் பயனுள்ள மருத்துவ நுணுக்கம்
eGFR என்பது ஒரு மதிப்பீடு; நேரடி அளவீடு அல்ல. பலவீனமான 82 வயது நபரில் கிரியேட்டினின் 1.0 mg/dL என்று பார்த்து, ஆய்வகம் eGFR 58 என்று தெரிவித்தால், கிரியேட்டினின் மட்டும் அடிப்படையில் அவர்களுக்கு நிம்மதி அளிக்க மாட்டேன்; அந்த மதிப்பீடு பொதுவாக, வெறும் கிரியேட்டினின் எண்ணை விட உண்மையான ஆபத்துக்கு நெருக்கமாக இருக்கும்.
BUN மற்றும் BUN-creatinine விகிதம் உங்களுக்கு என்ன சொல்ல முடியும்
பன் பொதுவாக 7–20 mg/dL, மற்றும் BUN/கிரியேட்டினின் விகிதம் பெரும்பாலும் 10:1 முதல் 20:1 வரை இருக்கும். அதிக விகிதம் பெரும்பாலும் உடல் நீரிழப்பு அல்லது குறைந்த சிறுநீரக இரத்த ஓட்டத்தை (kidney perfusion) சுட்டிக்காட்டும்; உட்புற சிறுநீரக சேதத்தை விட. அந்த மாதிரி உங்கள் அறிக்கையில் இருந்தால், எங்கள் BUN/creatinine விகித வழிகாட்டி அடுத்த நல்ல படி.

யூரியா உற்பத்தி அதிகரிக்கும்போது அல்லது சிறுநீரகங்கள் அதிக யூரியாவை மீள்உறிஞ்சும்போது BUN உயர்கிறது. அதனால் கிரியேட்டினின் 1.0 mg/dL உடன் BUN 28 mg/dL என்பது, கிரியேட்டினின் 2.2 mg/dL உடன் BUN 28 mg/dL-இலிருந்து பெரும்பாலும் வேறுபட்ட அர்த்தம் கொண்டதாக இருக்கும்—அதே BUN, ஆனால் மிகவும் வேறுபட்ட உடலியல் (physiology).
இங்கே நான் அடிக்கடி தவறான எச்சரிக்கைகளை பார்க்கிறேன். பிரெட்னிசோன் குறுகிய காலம், அதிக புரத உணவு, கடுமையான பயிற்சி, திசு சிதைவு, அல்லது மேல் GI இரத்தக்கசிவு ஆகியவை முதன்மை சிறுநீரக செயலிழப்பு இல்லாமலேயே BUN-ஐ உயர்த்தலாம்; அதே நேரத்தில் கடுமையான கல்லீரல் நோய், கல்லீரல் சாதாரண அளவு யூரியாவை உருவாக்காததால், BUN-ஐ ஏமாற்றும் விதமாக குறைவாக வைத்திருக்க முடியும்.
மருத்துவ நிலைமை எளிமையாகவும், மாதிரி நிலையான நேரத்தில் எடுக்கப்பட்டதாகவும் இருந்தால் விகிதம் அதிகமாக உதவும். கலந்த வழக்குகளில் இது குறைவாக உதவும்—உதாரணமாக, இதய செயலிழப்பு மற்றும் நீடித்த சிறுநீரக நோயுடன் டையூரெட்டிக்ஸ் எடுத்துக்கொண்டிருக்கும் 82 வயது நபர்—ஏனெனில் இரு எண்களும் ஒரே நேரத்தில் பல காரணிகளால் இழுக்கப்படுகின்றன.
எலக்ட்ரோலைட்கள், பைக்கார்பனேட், மற்றும் அவசரமாக கவனிக்க வேண்டிய முக்கிய குறிப்புகள்
எலக்ட்ரோலைட்கள் பெரும்பாலும் ஒரு சிறுநீரக செயல்பாட்டு பேனல் வழக்கமானதா அல்லது அவசரமானதா என்பதை உங்களுக்குச் சொல்லும். பொட்டாசியம் 6.0 mmol/L-க்கு மேல், சோடியம் 125 mmol/L-க்கு கீழே, அல்லது CO2 18 mmol/L-க்கு கீழே இருந்தால் உடனடி மருத்துவர் மதிப்பாய்வு தேவை, மேலும் எங்கள் எலக்ட்ரோலைட் பேனல் வழிகாட்டி அந்த குறியீடுகள் ஒன்றாக நகர்ந்திருந்தால் அடிப்படைகளை விளக்குகிறது.

பொட்டாசியம் தான் நான் மிக வேகமாக கவனிக்கும் ஒன்று. 5.1-5.5 mmol/L பொட்டாசியம் பொதுவாக மிதமானது; 5.6-5.9 mmol/L என்றால் விரைவான பின்தொடர்பு தேவை; 6.0 mmol/L அல்லது அதற்கு மேல் இதய துடிப்பு ஒழுங்கை பாதிக்கக்கூடும்—குறிப்பாக கிரியேட்டினின் உயர்ந்து கொண்டிருந்தால் அல்லது ECG மாற்றங்கள் இருந்தால்; அதற்கான எங்கள் பக்கத்தைப் பார்க்கவும் அதிக பொட்டாசியம் எச்சரிக்கை அறிகுறிகள் நீங்கள் பார்த்துக் கொண்டிருக்கும் எண் அதுதானா என்றால்.
சிறுநீரக குழு (renal panel) உள்ள மொத்த CO2 என்பது பைக்கார்பனேட்டுக்கான மாற்றீடு; இது சுவாச பரிசோதனை அல்ல. CO2 22 mmol/L-க்கு கீழே சென்றால், வளர்சிதை மாற்ற அமிலத்தன்மை (metabolic acidosis) பற்றி நாம் நினைக்கிறோம்; CO2 18 mmol/L-க்கு கீழே, அதிக குளோரைடு மற்றும் சிறுநீரக செயல்பாடு பாதிக்கப்பட்டிருந்தால், அமில-கார சமநிலையை வைத்திருக்க சிறுநீரகங்கள் தோல்வியடையக்கூடும்.
சோடியம் மக்கள் நினைப்பதைவிட சிக்கலானது. 131 mmol/L சோடியம் இருப்பது தானாகவே சிறுநீரக செயலிழப்பு என்று அர்த்தமில்லை; சோடியம் குறைவின் பொருள் என்ன என்பதைப் பற்றிய எங்கள் what low sodium means பொதுவான காரணங்களில் செல்கிறது; நடைமுறையில் நான் முதலில் அது வைத்திருக்கும் காரணிகளைப் பார்க்கிறேன்—குளுக்கோஸ், திரவ அளவு நிலை (volume status), சிறுநீரகத்தை அதிகமாக்கும் மருந்துகள் (diuretics), மற்றும் நோயாளர் தங்கள் சிறுநீரகங்கள் வெளியேற்றக்கூடியதைவிட மிகவும் அதிக இலவச நீரை குடிக்கிறார்களா என்பதையும்.
ஆல்புமின், கால்சியம், மற்றும் பாஸ்பரஸ்: நோயாளிகளுக்கு அரிதாக சொல்லப்படும் பகுதி
இரத்தத்தில் உள்ள ஆல்புமின் பொதுவாக 3.5-5.0 g/dL ஆகும், கால்சியம் (calcium) 8.6-10.2 mg/dL, மற்றும் பாஸ்பரஸ் பெரியவர்களில் 2.5-4.5 mg/dL ஆகும். இந்த மூன்றும் தான் சிறுநீரக குழு ஒரு வளர்சிதை மாற்றக் கதையாக நடக்கத் தொடங்கும் இடம்; மேலும் வீக்கம் அல்லது கல்லீரல் நோய் படத்தில் இருந்தால் உதவும் எங்கள் தனி வழிகாட்டி குறைந்த ஆல்புமின் (albumin) குறியீடுகள் helps if swelling or liver disease is also in the picture.

குறைந்த ஆல்புமின் என்பது சிறுநீரக புரத இழப்பு, கல்லீரல் நோய், ஊட்டச்சத்து குறைவு, அழற்சி, அல்லது திரவ அதிக ஏற்றம் (fluid overload) காரணமான எளிய நீர்த்தன்மை ஆகியவற்றை சுட்டிக்காட்டலாம். இது காகிதத்தில் மொத்த கால்சியத்தையும் குறைக்கிறது; அதனால் ஆல்புமின் 2.8 g/dL என்றால், அளவிடப்பட்ட கால்சியம் 8.2 mg/dL குறைவாக கவலைக்குரியதாக இருக்கலாம்—ஆனால் திருத்தப்பட்ட கால்சியம் சூத்திரங்கள் நோயுற்று மருத்துவமனையில் உள்ள நோயாளிகளில் உண்மையை அதிகமாக மதிப்பிடக்கூடும்.
பாஸ்பரஸ் என்பது அந்த தாமதமாக வரும் ஆனால் முக்கியமான குறியீடுகளில் ஒன்று. நீண்டகால சிறுநீரக நோயில், பாஸ்பரஸ் தங்குதல் பெரும்பாலும் இரத்த பாஸ்பரஸ் அதிகரிப்பதற்கு முன்பே தொடங்குகிறது; ஏனெனில் fibroblast growth factor 23 மற்றும் பாராதைராய்டு ஹார்மோன் முதலில் ஈடு செய்கின்றன. பாஸ்பரஸ் தெளிவாக அதிகமாகிவிட்டால், சிறுநீரக பாதிப்பு பொதுவாக இனி நுணுக்கமாக மட்டுமே இருக்கும் நிலை அல்ல.
நோயாளிகள் அடிக்கடி இரத்த ஆல்புமினை சிறுநீர் ஆல்புமினுடன் குழப்புகிறார்கள். இரத்த பரிசோதனை இரத்த ஓட்டத்தில் சுற்றும் புரதத்தைப் பற்றி சொல்கிறது; சிறுநீர் ஆல்புமின் சிறுநீரக வடிகட்டியின் வழியாக கசிவு இருக்கிறதா என்பதை சொல்கிறது; ஒன்றில் அசாதாரணம் இருக்கலாம், மற்றொன்று இன்னும் சாதாரணமாக இருக்கலாம்; இந்த வேறுபாடு சிகிச்சையை மாற்றுகிறது.
முழு renal function panel-ஐ ஒரே கதையாக எப்படி வாசிப்பது
ஒரு சிறுநீரக செயல்பாட்டு பேனல் என்பதைப் படிப்பதற்கான பாதுகாப்பான வழி அதை ஒரு மாதிரியாக (pattern) பார்க்க வேண்டும்; மதிப்பெண் பலகையாக (scoreboard) அல்ல. பொட்டாசியம் சாதாரணமாக, CO2 சாதாரணமாக, மற்றும் BUN அதிகமாகத் தோன்றும் (concentrated-looking) நிலையில் மிதமாக கிரியேட்டினின் உயர்ந்திருப்பது, அதே கிரியேட்டினின் ஹைப்பர்கலீமியா (hyperkalemia) மற்றும் அமிலத்தன்மையுடன் (acidosis) இணைந்திருப்பதைவிட பெரும்பாலும் முற்றிலும் வேறுபட்ட விதத்தில் நடக்கிறது; நீரிழப்பு (dehydration) பொதுவாக முதல் மாதிரியை உருவாக்குகிறது; அதை எங்கள் நீரிழப்பு காரணமாக ஏற்படும் தவறான உயர்வுகள் (dehydration false highs).

பாரம்பரிய நீரிழப்பு (dehydration) முறை என்பது BUN 26 mg/dL, கிரியேட்டினின் 1.2 mg/dL, சோடியம் 146 mmol/L, ஆல்புமின் சற்று அதிகமாக இருப்பது, மற்றும் மற்ற எலக்ட்ரோலைட்கள் நிலையாக இருப்பது. அந்த சூழலில், சிறுநீரக நோய் என்று குறிக்காமல், பொதுவாக மீள்நீர்ப்பூச்சு (rehydration) செய்த பிறகு பரிசோதனையை மீண்டும் செய்வேன்; ஏனெனில் பிளாஸ்மா அளவு மீண்டும் வந்ததும் சிறுநீரகங்கள் போதுமான அளவில் வடிகட்டிக் கொண்டிருக்கலாம்.
உட்புற (intrinsic) சிறுநீரக பாதிப்பு வேறுபட்டதாகத் தெரியும். 48 மணி நேரத்துக்குள் கிரியேட்டினின் 0.3 mg/dL அல்லது அதற்கு மேல் உயர்ந்தால், அல்லது 7 நாட்களுக்குள் அடிப்படையிலிருந்து 1.5 மடங்காக உயர்ந்தால், KDIGO 2024 அதை இன்னும் தீவிர சிறுநீரக காயம் (acute kidney injury) எனவே கருதுகிறது; அதே நேரத்தில் பொட்டாசியம் உயர்ந்து CO2 குறைந்தால், கிரியேட்டினின் எண்ணை மட்டும் பார்க்கிறதைவிட நான் மிகவும் அதிகமாக கவலைப்படுவேன்.
எல்லை (borderline) முடிவுகள் முக்கியமான இடம் இதுதான். ஒரு மதிப்பு ஆய்வக வரம்புக்குள் இருந்தாலும், அது உங்களுக்கு தவறாக இருக்கலாம்; அதனால்தான் நான் எங்கள் விளக்கத்தை விரும்புகிறேன் எல்லை நிலை இரத்த பரிசோதனைகளை எப்படி வாசிப்பது; தாமஸ் கிளைன், MD, அடிக்கடி காணும் ஒரு முறை என்னவென்றால், ஒருவரின் கிரியேட்டினின் 1.0 mg/dL-ல் 'சாதாரணம்' போல இருந்தாலும், அவரின் தனிப்பட்ட அடிப்படையான 0.6-இலிருந்து அமைதியாக உயர்ந்திருப்பது.
சாதாரண கிரியேட்டினின் அல்லது குறைந்த GFR தவறாக வழிநடத்தும் போது
ஆம், ஒரு சாதாரண கிரியேட்டினின் சிறுநீரக பாதிப்பை தவறவிடலாம்; மேலும் ஒரு குறைந்த மதிப்பு சில நேரங்களில் அதை மிகைப்படுத்தி (overcall) காட்டலாம். பொதுவான பொருந்தாமை (mismatch) என்பது, கிரியேட்டினின் 0.8 mg/dL கொண்ட வயதான, சிறிய உடல் அமைப்புள்ள பெரியவர்; ஆனால் eGFR 55 mL/min/1.73 m². அல்லது கிரியேட்டினின் 1.4 mg/dL கொண்ட தசைமிக்க விளையாட்டு வீரர்; ஆனால் மற்ற அனைத்தும் சாதாரணமாக இருக்கும்—இந்த முதல் முறையை நாம் விரிவாகப் பார்க்கிறோம் இ.ஜி.எஃப்.ஆர் can sometimes overcall it. The common mismatch is an older, small-framed adult with creatinine 0.8 mg/dL but eGFR 55 mL/min/1.73 m², or a muscular athlete with creatinine 1.4 mg/dL and otherwise normal findings; we unpack the first pattern in சாதாரண கிரியேட்டினினுடன் குறைந்த GFR.

கிரியேட்டினின் பெரும்பாலான நோயாளிகள் உணர்வதைவிட அதிகமாக தசை அளவைக் காட்டுகிறது. அதனால்தான் உங்கள் அடிப்படையைவிட எங்கள் கட்டுரை கிரியேட்டினினுக்கான சாதாரண வரம்பு குறைவாகவே முக்கியம்: பலவீனமான 78 வயது முதியவருக்கு, தோன்றுவதற்கு சாதாரணமாக இருக்கும் கிரியேட்டினினுடன் கூட, குறிப்பிடத்தக்க சிறுநீரக நோய் இருக்கலாம்; அதே நேரத்தில் கிரியேட்டின் எடுத்துக்கொள்ளும் 28 வயது உடற்பயிற்சி செய்பவருக்கு, ஆய்வக வரம்புக்கு மேலாக இருந்தாலும், போதுமான வடிகட்டல் (filtration) இருக்கலாம்.
கர்ப்பம் (pregnancy) மீண்டும் கதையை மாற்றுகிறது. சிறுநீரக பிளாஸ்மா ஓட்டம் (renal plasma flow) மற்றும் GFR உயருவதால், சீரம் கிரியேட்டினின் பெரும்பாலும் 0.4–0.8 mg/dL வரம்புக்குள் குறையலாம்; பொதுவான ஆய்வக தாளில் 1.0 mg/dL 'சாதாரணம்' போலத் தோன்றும் கிரியேட்டினின், கர்ப்பத்தின் இறுதி கட்டத்தில் கவலைக்குரியதாக இருக்கலாம்.
இதுதான் கான்டெஸ்டி AI என் அனுபவத்தில் அதிகம் உதவுவது இதுதான்: அச்சிடப்பட்ட குறிப்பு (reference) வரம்பை நியாயமாக (gospel) எடுத்துக்கொள்ளாமல், முடிவை வயது, பாலினம், அலகு முறை (unit system), முந்தைய போக்குகள் (prior trends), மற்றும் முழு பேனலின் மற்ற பகுதிகளுடன் ஒப்பிடுகிறோம். தாமஸ் கிளைன், MD, என்ற பெயரில் அந்த தர்க்கத்தை (logic) எங்கள் மருத்துவ பணிச்சூழலில் (clinical workflow) நான் சேர்த்தேன்; ஏனெனில் தனியாக கிரியேட்டினின் விளக்கம் (isolated creatinine interpretation) என்பது நான் பார்க்கும் மிக பொதுவான தவிர்க்கக்கூடிய பிழைகளில் ஒன்றாகும்.
சிஸ்டாட்டின் C பதிலை மாற்றும் போது
நீங்கள் மிகவும் தசைமிக்கவராக இருந்தால், மிகவும் பலவீனமாக இருந்தால், கர்ப்பமாக இருந்தால், அல்லது ஒரு உறுப்பை அகற்றிய (amputation) நிலையில் வாழ்ந்தால், கிரியேட்டினின் அடிப்படையிலான மதிப்பீடு குறிப்பிடத்தக்க அளவுக்கு தவறாக இருக்கலாம். அத்தகைய சந்தர்ப்பங்களில், சிஸ்டாட்டின் C அல்லது இணைந்த கிரியேட்டினின்–சிஸ்டாட்டின் சமன்பாடு (combined creatinine-cystatin equation) பெரும்பாலும் கிரியேட்டினினை மட்டும் மீண்டும் செய்வதைவிட தெளிவான பதிலை தரும்.
முடிவு தவறாக வழிநடத்தாத வகையில் ஒரு renal panel-க்கு எப்படி தயாராகுவது
பெரும்பாலான மக்களுக்கு, ஒரு சிறுநீரக செயல்பாட்டு பேனல் நோன்பு (fasting) தேவையில்லை; ஆனால் நீர்ப்பூச்சு (hydration) மற்றும் நேரம் (timing) இன்னும் முக்கியம். சாதாரண தண்ணீர் பொதுவாக போதுமானது; உங்கள் மருத்துவர் கூடுதல் நோன்பு பரிசோதனைகளை உத்தரவிட்டிருந்தால் தவிர. மேலும் எங்கள் கட்டுரை இரத்தப் பரிசோதனைக்கு முன் நோன்பு பொதுவான விதிவிலக்குகளை (exceptions) விளக்குகிறது.

இரத்தம் எடுக்கும் உடனே முன்பாக தண்ணீரை அதிகமாக குடிக்க வேண்டாம்; அது சோடியத்தை சற்று குறைத்து, உங்கள் வழக்கமான நிலையைவிட முடிவு “சுத்தமாக” (cleaner) தெரியும் போல செய்யலாம். திருப்தியான அளவு திரவங்கள் கொண்ட ஒரு சாதாரண காலை (normal morning of fluids) சிறந்தது; மேலும் பரிசோதனைக்கு முந்தைய 24 மணி நேரத்தில் கடுமையான உடற்பயிற்சி, மக்கள் எதிர்பார்ப்பதைவிட அதிகமாக கிரியேட்டினின், பொட்டாசியம், மற்றும் BUN-ஐ உயர்த்தக்கூடும்.
கிரியேட்டின் கூடுதல் ஊட்டச்சத்துகள் (creatine supplements), பெரிய அளவில் சமைத்த இறைச்சி உணவுகள், NSAIDs, ACE inhibitors, ARBs, டையூரெட்டிக்ஸ் (diuretics), டிரைமெத்தோப்ரிம் (trimethoprim), மற்றும் சிமெட்டிடின் (cimetidine) ஆகியவை அனைத்தும் சிறுநீரக குறியீடுகள் (kidney markers) அல்லது அவற்றின் விளக்கத்தை மாற்றக்கூடும். ஆய்வக முடிவுகள் வந்த பிறகு இரண்டாவது வாசிப்பு (second read) வேண்டுமெனில், நீங்கள் அறிக்கையை எங்கள் இலவச இரத்த பரிசோதனை மதிப்பாய்வு க்கு பதிவேற்றலாம்; சுமார் 60 விநாடிகளில் அந்த முறையை (pattern) முந்தைய முடிவுகளுடன் நாங்கள் பொருத்தி (map) காட்டுவோம்.
இன்னொரு நடைமுறை சிரமம் ஹீமோலிசிஸ் (hemolysis)—மாதிரி குழாயில் உடைந்து (breaks down) பொட்டாசியம் தவறாக அதிகமாக (falsely high) வாசிக்கப்படும். ஒரு பொட்டாசியம் மதிப்பு மிகவும் வழக்கத்திற்கு மாறாக (wildly out of character) தெரிந்து, மற்ற பேனல் அமைதியாக (calm) இருந்தால், நோயாளியை பயமுறுத்துவதற்கு முன் நான் பெரும்பாலும் மாதிரியை மீண்டும் எடுப்பேன்.
எந்த renal panel முடிவுகளுக்கு உடனடி பின்தொடர்வு அல்லது அவசர சிகிச்சை தேவை
சில சிறுநீரக பேனல் முடிவுகள் காத்திருந்து பார்க்கும் (wait-and-see) திட்டம் அல்ல; உடனடி நடவடிக்கை தேவை. பொட்டாசியம் 6.0 mmol/L-க்கு சமமாகவோ அதற்கு மேலாகவோ இருந்தால், கிரியேட்டினின் வேகமாக உயர்ந்தால், CO2 15 mmol/L-க்கு கீழாக இருந்தால், சோடியம் 120–125 mmol/L-க்கு கீழாக இருந்தால், அல்லது புதிய eGFR 30 mL/min/1.73 m²-க்கு கீழாக இருந்தால் அதை தீவிரமாக எடுத்துக்கொள்ள வேண்டும்; எங்கள் வழிகாட்டி to முக்கியமான ஆய்வக மதிப்புகள் பொதுவான அணுகுமுறையை விளக்குகிறது.

அறிகுறிகள் அவசரத்தை மாற்றும். சிறுநீர் வெளியீடு குறைதல், திடீர் வீக்கம், மூச்சுத்திணறல், குறிப்பிடத்தக்க பலவீனம், இதயத் துடிப்பு திடித்தல், குழப்பம், அல்லது வாந்தி ஆகியவை சிறுநீரக எண்களில் அசாதாரணத்துடன் சேர்ந்து இருந்தால், ஆய்வகம் இனி வெறும் ஆய்வகமாக இல்லாததால், நான் அதே நாளில் மதிப்பீட்டிற்கு அதிகமாக சாய்கிறேன்.
எல்லா அசாதாரண முடிவுகளுக்கும் அவசர சிகிச்சை பிரிவு தேவையில்லை. ஆனால் 3 மாதங்களுக்கு மேல் தொடர்ந்து eGFR 60-க்கு கீழாக இருப்பது, மீண்டும் மீண்டும் பொட்டாசியம் 5.5 mmol/L-க்கு மேல் வருவது, அல்லது ஆல்புமின்-கால்சியம்-பாஸ்பரஸ் மாற்றங்கள் மீண்டும் மீண்டும் நிகழ்வது ஆகியவை ஒரு மருத்துவருடன் கட்டமைக்கப்பட்ட மதிப்பாய்வைத் தூண்ட வேண்டும், மேலும் எங்கள் மருத்துவ ஆலோசனைக் குழு சிக்கலான பதிவேற்றங்களை மதிப்பாய்வு செய்யும்போது துல்லியமாக அதே போக்கு-அடிப்படையிலான அணுகுமுறையை பயன்படுத்துகிறது.
நீங்கள் ஒரே ஒரு விதியை மட்டும் நினைவில் வைத்துக்கொள்ள வேண்டுமெனில், இதுதான்: அவசரம் எண் + அறிகுறிகள் + மாற்றத்தின் வேகம் ஆகியவற்றிலிருந்து வருகிறது. கடந்த வாரம் 1.0 mg/dL இருந்த கிரியேட்டினின் 1.8 mg/dL ஆக இருப்பது, பல ஆண்டுகளாக அதேபோல நிலைத்திருந்த 1.8-ஐ விட எனக்கு அதிக கவலையளிக்கிறது.
Kantesti renal panels-ஐ எப்படி விளக்குகிறது மற்றும் எங்கள் தரவு என்ன சேர்க்கிறது
2026 ஏப்ரல் 23 நிலவரப்படி, ஒரு சிறுநீரக செயல்பாட்டு பேனல் ஐ புரிந்துகொள்ள சிறந்த வழி தற்போதைய முறை + முந்தைய ஆய்வகங்கள், அலகுகள், வயது, மற்றும் மருத்துவ சூழல் ஆகியவற்றை ஒன்றிணைப்பதே. எங்கள் வழிகாட்டி இரத்த பரிசோதனை வரலாற்றை ஆண்டு தோறும் கண்காணிப்பது வெறும் “நன்றாக இருந்தால் போதும்” அல்ல—இன்றைய கிரியேட்டினின் புதியதா, நிலையானதா, அல்லது மெதுவாக மாறுகிறதா என்பதை நீங்கள் அறிந்தவுடன் சிறுநீரக விளக்கம் கணிசமாக மேம்படும்.

2.5 மில்லியன் பகுப்பாய்வு செய்யப்பட்ட முடிவுகளை உள்ளடக்கிய எங்கள் 2026 உலகளாவிய அறிக்கையில், சிறுநீரக குறியீடுகள் மிகவும் அடிக்கடி பதிவேற்றப்பட்ட வேதியியல் குழுக்களில் ஒன்றாக இருந்தன; ஏனெனில் நோயாளிகள் இந்த மாதிரியான சாம்பல்-மண்டல முறைகளுக்கு உதவி வேண்டும் என்று கேட்டார்கள். அந்த தரவுத்தொகுப்பு Zenodo வெளியீட்டில் சுருக்கப்பட்டுள்ளது AI இரத்த பரிசோதனை பகுப்பாய்வாளர்: 2.5M பரிசோதனைகள் பகுப்பாய்வு | உலக சுகாதார அறிக்கை 2026 (DOI: 10.5281/zenodo.18175532), மேலும் எங்கள் இரத்த பரிசோதனை ஒப்பீட்டு வழிகாட்டி இரு எண்களும் ஆய்வக வரம்புக்குள் இருந்தாலும், 0.2-0.3 mg/dL கிரியேட்டினின் மாற்றம் ஏன் முக்கியமாக இருக்க முடியும் என்பதை காட்டுகிறது.
அந்த தர்க்கத்தை எங்கள் கான்டெஸ்டி AI இல் உருவாக்கினோம்; 127+ நாடுகளில் ஒரே மாதிரியான தவறுகளை பார்த்த பிறகு: mg/dL மற்றும் µmol/L இடையிலான அலகு குழப்பம், நுணுக்கமின்றி eGFR '>60' என்று தெரிவிப்பது, மற்றும் சிறுநீர் புரதமாக இருக்க வேண்டிய இடத்தில் சீரம் ஆல்புமின் தவறாக கருதப்படுவது. உங்கள் அறிக்கை தொலைபேசி புகைப்படமாகவோ அல்லது PDF ஆகவோ வந்தால், AI ஆய்வக அறிக்கைகளை பாதுகாப்பாக எப்படி வாசிக்கிறது என்பதை விளக்குகிறது; விளக்கத்தை திருப்பி வழங்குவதற்கு முன் நாங்கள் பயன்படுத்தும் பணிச்சூழல் அதில் காட்டப்பட்டுள்ளது.
எங்கள் பங்கு வெறும் தனிமையில் நோயறிதல் அல்ல—விளக்கம். மிக வலுவான சிறுநீரக-குழு முடிவுகள் இன்னும் முறை அடையாளம், தேவையானபோது மீண்டும் பரிசோதனை, தேவையானபோது சிறுநீர் தரவு, மற்றும் மருத்துவரின் தீர்மானம் ஆகியவற்றிலிருந்தே வருகிறது; அதே முறை எங்கள் Zenodo முறைகள் கட்டுரையிலும் தோன்றுகிறது RDW இரத்த பரிசோதனை: RDW-CV, MCV & MCHC-க்கான முழுமையான வழிகாட்டி. (DOI: 10.5281/zenodo.18202598), உயிர்குறியீடு வேறாக இருந்தாலும்.
அடிக்கடி கேட்கப்படும் கேள்விகள்
சிறுநீரக செயல்பாடு குழு (renal function panel) என்பது சிறுநீரக இரத்த பரிசோதனைதானா?
சிறுநீரக செயல்பாட்டு பேனல் என்பது ஒரு வகை சிறுநீரக இரத்த பரிசோதனை; பல நோயாளிகள் இந்த சொற்களை ஒரே பொருளாகப் பயன்படுத்துகிறார்கள். பெரும்பாலான ஆய்வகங்களில் இதில் கிரியேட்டினின், BUN, எலக்ட்ரோலைட்டுகள், CO2, கால்சியம், பாஸ்பரஸ், ஆல்புமின், குளுக்கோஸ் மற்றும் கணக்கிடப்பட்ட eGFR ஆகியவை அடங்கும்; இது ஒரே கிரியேட்டினின் பரிசோதனையை விட அதிக விவரங்களைக் கொண்டது. ஆய்வகத்தின்படி சரியான பட்டியல் இன்னும் மாறுபடும்; எனவே 'சிறுநீரக பேனல்' என்று பெயரிடப்பட்ட இரண்டு அறிக்கைகள் வரி வரியாக ஒரே மாதிரி இருக்காது. நடைமுறையில், ஒரு ஆய்வகத்தின் பேனலை மற்றொன்றுடன் ஒப்பிடுவதற்கு முன், நோயாளிகள் அந்த மார்க்கர் பட்டியலைச் சரிபார்க்குமாறு நான் அறிவுறுத்துகிறேன்.
சிறுநீரக குழு (renal panel) eGFR பரிசோதனையை உள்ளடக்குமா?
பெரும்பாலான சிறுநீரக குழுக்கள் கணக்கிடப்பட்ட இ.ஜி.எஃப்.ஆர், ஐ கொண்டிருக்கும்; நேரடியாக அளவிடப்பட்ட GFR பரிசோதனை அல்ல. அந்த கணக்கீடு பொதுவாக சீரம் கிரியேட்டினின் + வயது + பாலினம் ஆகியவற்றிலிருந்து பெறப்படுகிறது; மேலும் பல ஆய்வகங்கள் இப்போது 2021 CKD-EPI அணுகுமுறையை பயன்படுத்துகின்றன. நேரடியாக அளவிடப்பட்ட GFR மிகவும் அரிது, அதிக நேரம் எடுக்கும், மற்றும் வழக்கமான வேதியியல் மட்டும் அல்லாமல் சிறப்பு வடிகட்டல் குறியீடுகளை பயன்படுத்துகிறது. உங்கள் அறிக்கை '>60' அல்லது '>90' என்று மட்டும் சொன்னால், அது இன்னும் eGFR முடிவுதான்—எளிமைப்படுத்தப்பட்ட முறையில் தெரிவிக்கப்பட்டுள்ளது.
கிரியேட்டினின் சாதாரணமாக இருந்தாலும் சிறுநீரக நோய் இருக்க முடியுமா?
கிரியேட்டினின் சாதாரணமாகத் தோன்றினாலும் சிறுநீரக நோய் இருக்கலாம். இது பெரும்பாலும் குறைந்த தசை அளவுடன் இருக்கும் முதியவர்களில், சிறுநீரில் அல்புமின் அதிகரிப்பது கிரியேட்டினினுக்கு முன்பே நிகழும் ஆரம்ப நிலை நீரிழிவு சிறுநீரக நோயில், மற்றும் சில நேரங்களில் உடல் அமைப்பு சிறியவர்களில் ஏற்படலாம்; அவர்களின் அடிப்படை கிரியேட்டினின் மிகவும் குறைவாக இருக்கும். 0.8 mg/dL கிரியேட்டினின், eGFR சுமார் 55 mL/min/1.73 m² உடன் இணைந்து இருக்கலாம்; அதனால் மருத்துவர்கள் கிரியேட்டினினை தனியாக மட்டும் வைத்து வாசிப்பதில்லை. குறையாத (தொடர்ச்சியான) சிறுநீர் அல்புமின் அல்லது குறைந்தது 3 மாதங்களுக்கு eGFR 60-க்கு கீழாக இருப்பது நிலைமையை கணிசமாக மாற்றுகிறது.
சிறுநீரக செயல்பாடு பரிசோதனைக்கு முன் நான் உண்ணாவிரதம் இருக்க வேண்டுமா?
சிறுநீரக செயல்பாடு குழுவுக்காக மட்டும் பெரும்பாலானவர்கள் உண்ணாவிரதம் இருக்கத் தேவையில்லை. பொதுவாக தண்ணீர் குடிக்க ஊக்கப்படுத்தப்படும்; ஆனால் ரத்தம் எடுக்கும் முன்பாக மிக அதிக அளவு குடிப்பது சோடியத்தை சற்றே குறைத்து, முந்தைய முடிவுகளுடன் ஒப்பிடுவதை குழப்பக்கூடும். காலை உணவை விட இந்த குழுவை அடிக்கடி மாற்றக்கூடியவை கடினமான உடற்பயிற்சி, கிரியேட்டின் கூடுதல் மாத்திரைகள், சமைத்த இறைச்சி, NSAIDs, சிறுநீரகத்தை அதிகமாக்கும் மருந்துகள் (diuretics), மற்றும் trimethoprim போன்ற சில குறிப்பிட்ட ஆன்டிபயாட்டிக்கள். சிறுநீரக குழு குளுக்கோஸ், கொழுப்பு (lipid) அல்லது பிற உண்ணாவிரத பரிசோதனைகளுடன் சேர்த்து தொகுப்பாக இருந்தால், முழு ஆர்டருக்குமான கடுமையான வழிமுறைகளைப் பின்பற்றுங்கள்.
சிறுநீரக குழு பரிசோதனை முடிவுகளில் எவை ஆபத்தானதாக கருதப்படுகின்றன?
என்னை மிக வேகமாக செயல்பட வைக்கும் முடிவுகள்: பொட்டாசியம் 6.0 mmol/L அல்லது அதற்கு மேல், சோடியம் சுமார் 120–125 mmol/L க்குக் கீழே, அறிகுறிகளுடன் CO2 15–18 mmol/L க்குக் கீழே, மேலும் 48 மணி நேரத்துக்குள் கிரியேட்டினின் உயர்வு 0.3 mg/dL அல்லது அதற்கு மேல். eGFR 30 mL/min/1.73 m² க்குக் கீழே புதியதாக இருப்பதும் உடனடி மருத்துவர் மதிப்பீட்டை பெற வேண்டும்; குறிப்பாக சிறுநீர் வெளியேற்றம் குறைந்து கொண்டிருந்தால். எண்ணிக்கை மட்டும் எல்லாமில்லை: இதயத் துடிப்பு திடீரென அதிகரித்தல், பலவீனம், மூச்சுத்திணறல், வீக்கம், வாந்தி, குழப்பம், அல்லது சிறுநீர் குறைதல் ஆகியவை அவசரத்தைக் கடுமையாக உயர்த்தும். இந்த சேர்க்கைகள்தான் நோயாளிகள் ஒரு வாரம் காத்திருக்க நான் விரும்பாதவை.
எனது BUN அதிகமாக இருக்கிறது ஆனால் கிரியேட்டினின் சாதாரணமாக இருக்கிறது—ஏன்?
சாதாரண கிரியேட்டினைன் (creatinine) உடன் அதிகமான BUN இருப்பது பெரும்பாலும் முதன்மை சிறுநீரக செயலிழப்பு (primary kidney failure) விட நீரிழப்பு, அதிக புரத உட்கொள்ளல், ஸ்டீராய்டு பயன்பாடு, சமீபத்திய கடின உடற்பயிற்சி, அல்லது மேல் குடலிலிருந்து இரத்தப்போக்கு (upper GI bleed) ஆகியவற்றைக் குறிக்கிறது. BUN/creatinine விகிதம் 20:1-க்கு மேல் இருந்தால் நீரிழப்பு அல்லது குறைந்த சிறுநீரக இரத்த ஓட்டம் (reduced kidney perfusion) அதிக சாத்தியமாகும்; ஆனால் அது தனியாக கண்டறிதலுக்கான (diagnostic) ஆதாரம் அல்ல. கடுமையான கல்லீரல் நோய் மாறாக செயல்பட்டு, யூரியா உற்பத்தி குறைவதால் BUN எதிர்பாராத விதமாக குறைவாக இருக்கச் செய்யலாம். அதனால்தான் மருத்துவர்கள் BUN-ஐ தனியாக ஒரு சிறுநீரக பரிசோதனையாக சிகிச்சை செய்வதற்குப் பதிலாக, அதை கிரியேட்டினைன், அறிகுறிகள், மருந்துகள், மற்றும் திரவ நிலை (fluid status) ஆகியவற்றுடன் சேர்த்து மதிப்பிடுகிறார்கள்.
ஒரு பரிசோதனையிலிருந்து அடுத்த பரிசோதனைக்கு என் eGFR ஏன் மாறியது?
சில புள்ளிகள் அளவிலான சிறிய eGFR மாற்றங்கள் பொதுவானவை; அவை நீர்ப்பரப்பு (hydration), சமீபத்திய உடற்பயிற்சி, இறைச்சி உட்கொள்ளல், அல்லது சாதாரண ஆய்வக மாறுபாடு ஆகியவற்றை பிரதிபலிக்கலாம். உங்கள் மருத்துவர் பொதுவாக ஒரே ஒரு லேசான குறைவை விட, மீண்டும் மீண்டும் கீழ்நோக்கி செல்லும் போக்கை அல்லது கிரியேட்டினின் தெளிவாக உயர்வதை கவனிப்பார்.
இன்று AI இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வைப் பெறுங்கள்
உடனடி, துல்லியமான ஆய்வக பரிசோதனை பகுப்பாய்வுக்காக Kantesti-ஐ நம்பும் உலகம் முழுவதும் 2 மில்லியனுக்கும் மேற்பட்ட பயனர்களுடன் சேருங்கள். உங்கள் இரத்த பரிசோதனை முடிவுகளை பதிவேற்றி, சில வினாடிகளில் 15,000+ பயோமார்க்கர்களின் முழுமையான விளக்கத்தை பெறுங்கள்.
📚 மேற்கோள் காட்டப்பட்ட ஆராய்ச்சி வெளியீடுகள்
Klein, T., Mitchell, S., & Weber, H. (2026). AI இரத்த பரிசோதனை பகுப்பாய்வாளர்: 2.5M பரிசோதனைகள் பகுப்பாய்வு | உலக சுகாதார அறிக்கை 2026. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). RDW இரத்த பரிசோதனை: RDW-CV, MCV & MCHC-க்கான முழு வழிகாட்டி. Kantesti AI Medical Research.
📖 வெளிப்புற மருத்துவ குறிப்புகள்
சிறுநீரக நோய்: உலகளாவிய விளைவுகளை மேம்படுத்துதல் (KDIGO) CKD பணிக்குழு (2024). KDIGO 2024 நீண்டகால சிறுநீரக நோய் (Chronic Kidney Disease) மதிப்பீடு மற்றும் மேலாண்மைக்கான மருத்துவ நடைமுறை வழிகாட்டி. Kidney International.
📖 தொடர்ந்து படிக்கவும்
மருத்துவ குழுவினரால் நிபுணர் மதிப்பாய்வு செய்யப்பட்ட மேலும் பல மருத்துவ வழிகாட்டிகளை ஆராயுங்கள்: கான்டெஸ்டி மருத்துவ குழு:

H Pylori மல பரிசோதனை முடிவுகள்: நேர்மறை மற்றும் மீள்பரிசோதனை நேரம்
H. pylori பரிசோதனை ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு ஒரு நேர்மறை மல ஆன்டிஜன் முடிவு பொதுவாக செயலில் உள்ள ஹெலிகோபாக்டர்...
கட்டுரையைப் படியுங்கள் →
மலம் கல்ப்ரொடெக்டின் சாதாரண வரம்பு: உயர்ந்த முடிவுகள் விளக்கம்
குடல் அழற்சி ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு ஒரு நடைமுறை, நோயாளி முதன்மை வழிகாட்டி—தாவர (மலம்) அழற்சி முடிவுகளைப் படிப்பதற்காக, திடீரென….
கட்டுரையைப் படியுங்கள் →
சிறுநீர் கல்ச்சர் முடிவுகள்: எண்ணிக்கைகள், பெயர்கள் மற்றும் கலப்பு வளர்ச்சி
UTI Workup Lab Interpretation 2026 Update நோயாளி நட்பு நேர்மறை சிறுநீர் கல்ச்சர் பொதுவாக ஒரு சாத்தியமான UTI கிருமி வளர்ந்ததைக் குறிக்கிறது...
கட்டுரையைப் படியுங்கள் →
சிறுநீரின் குறிப்பிட்ட அடர்த்தி: சாதாரணம், அதிகம் மற்றும் குறைவு முடிவுகள்
சிறுநீர்ப் பரிசோதனை ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு சிறுநீர் குறிப்பிட்ட ஈர்ப்பு (urine specific gravity) உங்கள் சிறுநீர் எவ்வளவு செறிவாக அல்லது எவ்வளவு நீர்த்ததாக இருக்கிறது என்பதை காட்டுகிறது. ஒரு...
கட்டுரையைப் படியுங்கள் →
கடல் உணவுக்குப் பிறகு மர்குரி இரத்தப் பரிசோதனை: முடிவுகள் மற்றும் மீள்பரிசோதனைகள்
மெர்க்யூரி பரிசோதனை ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு ஒரு மெர்க்யூரி இரத்தப் பரிசோதனை, மீண்டும் மீண்டும் அதிக மெர்க்யூரி கொண்ட கடல் உணவுகளை உட்கொண்ட பிறகு மிகவும் பயனுள்ளதாக இருக்கும்...
கட்டுரையைப் படியுங்கள் →
ஒமேகா-6 ஒமேகா-3 விகித இரத்தப் பரிசோதனை: இதன் அர்த்தம் என்ன
கொழுப்பு அமில சுயவிவர ஆய்வு விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு உங்கள் விகிதம் உங்கள் ஒமேகா-3 குறியீட்டுடன் ஒன்றாக இல்லை....
கட்டுரையைப் படியுங்கள் →எங்களின் அனைத்து சுகாதார வழிகாட்டிகளையும் கண்டறியுங்கள் மற்றும் AI மூலம் இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வு கருவிகள் இல் kantesti.net தமிழ் in இல்
⚕️ மருத்துவ மறுப்பு
இந்த கட்டுரை கல்வி நோக்கங்களுக்காக மட்டுமே; இது மருத்துவ ஆலோசனையாகாது. நோயறிதல் மற்றும் சிகிச்சை முடிவுகளுக்காக எப்போதும் தகுதியான சுகாதார வழங்குநரை அணுகுங்கள்.
E-E-A-T நம்பிக்கை சிக்னல்கள்
அனுபவம்
ஆய்வக விளக்க (lab interpretation) பணிச்சூழல்களின் மீது மருத்துவர் வழிநடத்தும் மருத்துவ மதிப்பாய்வு.
நிபுணத்துவம்
மருத்துவ சூழலில் உயிர்க்குறிகள் (biomarkers) எவ்வாறு நடக்கின்றன என்பதில் ஆய்வக மருத்துவத்தின் கவனம்.
அதிகாரம்
டாக்டர் தாமஸ் க்ளைன் எழுதியது; டாக்டர் சாரா மிட்செல் மற்றும் பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மதிப்பாய்வு செய்தது.
நம்பகத்தன்மை
எச்சரிக்கையை குறைக்க தெளிவான பின்தொடர்பு பாதைகளுடன் ஆதார அடிப்படையிலான விளக்கம்.