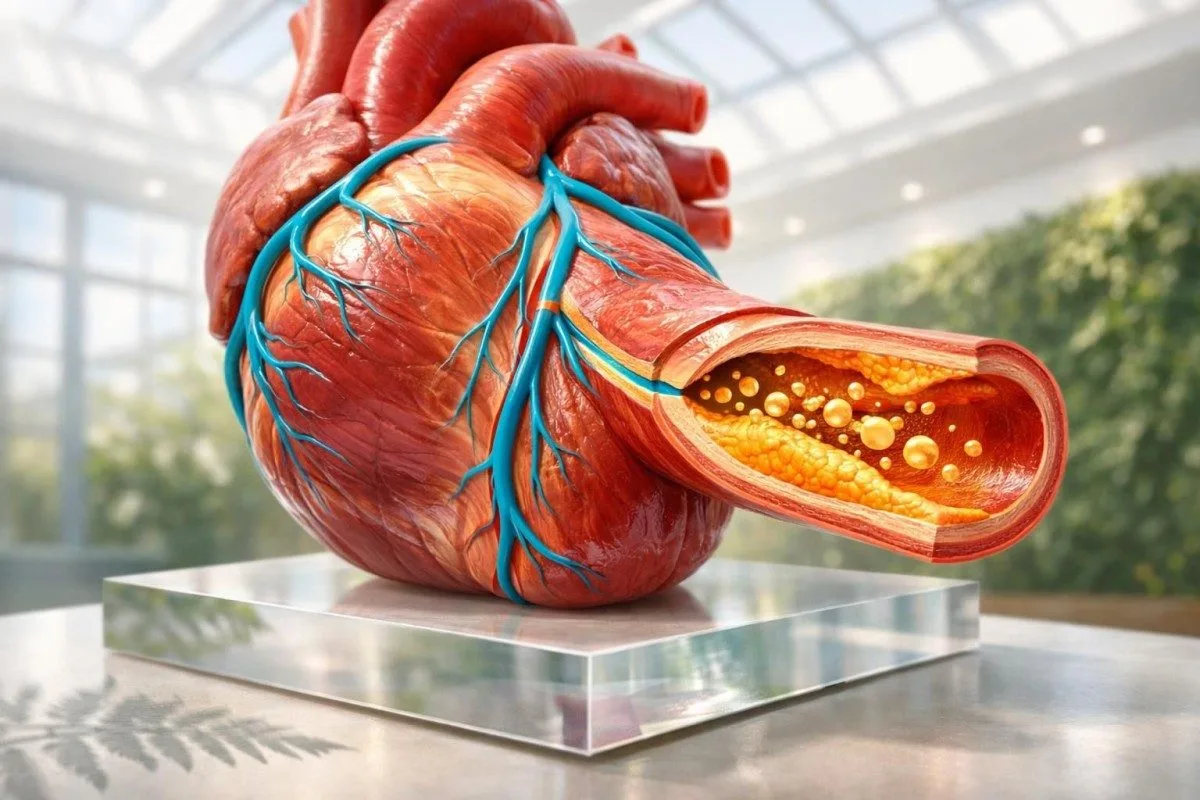
அறிகுறிகள் தோன்றுவதற்கு முன்பே மாரடைப்பு அபாயத்தை சிறப்பாக கணிக்கும் இரத்தப் பரிசோதனைகள் ApoB, லைப்போபுரோட்டீன்(a), hs-CRP, HbA1c, மற்றும் ஒரு நிலையான கொழுப்பு (லிபிட்) பரிசோதனைத் தொகுப்பு. ஏற்கனவே சேதம் நடக்கக்கூடும் என்றால் ட்ரோபோனின் முக்கியம்; அது பொதுவாக பெரும்பாலானோர் நினைப்பது போல “ஸ்கிரீனிங்” பரிசோதனை அல்ல.
இந்த வழிகாட்டி தலைமையில் எழுதப்பட்டது: டாக்டர். தாமஸ் க்ளீன், எம்.டி. உடன் இணைந்து கான்டெஸ்டி AI மருத்துவ ஆலோசனை வாரியம், பேராசிரியர் டாக்டர் ஹான்ஸ் வெபரின் பங்களிப்புகள் மற்றும் டாக்டர் சாரா மிட்செல், எம்.டி., பி.எச்.டி.யின் மருத்துவ மதிப்பாய்வு உட்பட.

தாமஸ் க்ளீன், எம்.டி.
தலைமை மருத்துவ அதிகாரி, கான்டெஸ்டி AI
டாக்டர் தாமஸ் கிளைன் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ இரத்தவியல் நிபுணரும் உள்நோயியல் மருத்துவரும் ஆவார்; ஆய்வக மருத்துவம் மற்றும் AI உதவியுடன் மருத்துவ பகுப்பாய்வு துறையில் 15 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். Kantesti AI நிறுவனத்தின் தலைமை மருத்துவ அதிகாரியாக, அவர் மருத்துவ சரிபார்ப்பு செயல்முறைகளை வழிநடத்துகிறார் மற்றும் எங்கள் 2.78 டிரில்லியன் அளவுரு நியூரல் நெட்வொர்க்கின் மருத்துவ துல்லியத்தை மேற்பார்வை செய்கிறார். டாக்டர் கிளைன், உயிர்மார்க்கர் விளக்கம் மற்றும் ஆய்வக கண்டறிதல் குறித்து மதிப்பாய்வு செய்யப்பட்ட மருத்துவ இதழ்களில் விரிவாக வெளியிட்டுள்ளார்.

சாரா மிட்செல், எம்.டி., பி.எச்.டி.
தலைமை மருத்துவ ஆலோசகர் - மருத்துவ நோயியல் & உள் மருத்துவம்
டாக்டர் சாரா மிட்செல் ஒரு வாரியத்தால் அங்கீகரிக்கப்பட்ட மருத்துவ நோயியல் நிபுணர்; ஆய்வக மருத்துவம் மற்றும் கண்டறிதல் பகுப்பாய்வு துறையில் 18 ஆண்டுகளுக்கும் மேலான அனுபவம் கொண்டவர். மருத்துவ வேதியியலில் சிறப்பு சான்றிதழ்கள் பெற்றுள்ளார் மற்றும் மருத்துவ நடைமுறையில் உயிர்மார்க்கர் பேனல்கள் மற்றும் ஆய்வக பகுப்பாய்வு குறித்து விரிவாக வெளியிட்டுள்ளார்.

பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர், முனைவர் பட்டம்
ஆய்வக மருத்துவம் & மருத்துவ உயிர்வேதியியல் பேராசிரியர்
பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மருத்துவ உயிர்வேதியியல், ஆய்வக மருத்துவம், மற்றும் உயிர்மார்க்கர் ஆராய்ச்சி ஆகிய துறைகளில் 30+ ஆண்டுகள் நிபுணத்துவம் கொண்டவர். ஜெர்மன் சொசைட்டி ஃபார் கிளினிக்கல் கெமிஸ்ட்ரியின் முன்னாள் தலைவராக இருந்த அவர், கண்டறிதல் பேனல் பகுப்பாய்வு, உயிர்மார்க்கர் தரநிலைப்படுத்தல், மற்றும் AI உதவியுடன் ஆய்வக மருத்துவம் ஆகியவற்றில் சிறப்பு பெற்றவர்.
- ApoB பல பெரியவர்களுக்கு 90 mg/dL-க்கு கீழே இருப்பது ஒரு நியாயமான தடுப்பு இலக்கு; 130 mg/dL அல்லது அதற்கு மேல் இருப்பது அபாயத்தை அதிகரிக்கும் நிலை.
- லைப்போபுரோட்டீன்(a) 50 mg/dL அல்லது 125 nmol/L அல்லது அதற்கு மேல் இருந்தால் மரபுரிமை வாழ்நாள் அபாயம் அதிகரிக்கும்; 180 mg/dL அல்லது 430 nmol/L என்பது மிகவும் அதிகம்.
- எச்எஸ்-சிஆர்பி 1.0 mg/L-க்கு கீழே இருந்தால் குறைந்த அழற்சி அபாயத்தைச் சுட்டுகிறது; 10 mg/L-க்கு மேல் இருந்தால் பொதுவாக நோய் அல்லது கடின பயிற்சி முடிந்த பிறகு மீண்டும் பரிசோதிக்க வேண்டும் என்பதைக் குறிக்கும்.
- எச்.பி.ஏ1சி 5.7% முதல் 6.4% வரை இருந்தால் முன்-நீரிழிவு (prediabetes); இரத்தக் குழாய் அபாயம் பெரும்பாலும் 6.5% என்ற நீரிழிவு எல்லைக்கட்டுக்கு முன்பே தொடங்குகிறது.
- LDL-C ApoB அதிகமாக இருந்தாலும் தோற்றத்தில் ஏற்றதாக இருக்கலாம்; டிரைகிளிசரைடுகள் சுமார் 150 முதல் 200 mg/dL-க்கு மேல் உயரும்போது முரண்பாடு (discordance) பொதுவாக காணப்படுகிறது.
- Non-HDL-C பொதுவாக உங்கள் LDL இலக்கை விட சுமார் 30 mg/dL மேலாக இருக்க வேண்டும்; பல நோன்பில்லா மாதிரிகளிலும் இது பயனுள்ளதாகவே இருக்கும்.
- ட்ரோபோனின் இப்போது இதய தசை காயத்தை கண்டறிய உதவுகிறது; நன்றாக இருப்பவர்களுக்கு வழக்கமான எதிர்கால அபாய பரிசோதனை இது அல்ல.
- மீண்டும் செய்யும் நேரம் முக்கியம்: Lp(a) பெரும்பாலும் பெரியவராக ஆன பிறகு ஒருமுறை மட்டுமே இருக்கும்; ஆனால் ApoB மற்றும் நிலையான லிபிட்கள் தான் காலப்போக்கில் கண்காணிக்க அதிக மதிப்புள்ள குறியீடுகள்.
எதிர்கால மாரடைப்பை உண்மையில் கணிக்கும் இரத்தப் பரிசோதனைகள் எவை?
மாரடைப்பை கணிக்கும் இரத்தப் பரிசோதனைகள் அறிகுறிகள் தோன்றுவதற்கு முன்பே ApoB, லைப்போபுரோட்டீன்(a), hs-CRP, HbA1c, மற்றும் ஒரு நிலையான கொழுப்பு (லிபிட்) பரிசோதனைத் தொகுப்பு. இதய தசை செயலில் காயம் ஏற்பட்டிருக்கலாம் என்று சந்தேகிக்கும் போது ட்ரோபோனின் சிறந்ததாகும்; ஆனால் தடுப்புக்காக பொதுவாக இது முதல் சரியான பரிசோதனை அல்ல; எங்கள் கான்டெஸ்டி AI பயனர்கள் இந்த வேறுபாட்டை தினமும் காண்கிறார்கள். வழக்கமான அடிப்படை அளவுடன் முதலில் தொடங்க விரும்பினால், எங்கள் கொழுப்பு வரம்பு வழிகாட்டியைத் தொடங்குங்கள்.

Kantesti-ல் 2 மில்லியனுக்கும் அதிகமான பயனர் பகுப்பாய்வுகளில், நாம் அதிகமாக காணும் தவறு என்னவெனில் ER குறியீட்டை முன்னறிவிப்பு குறியீடாக சிகிச்சை செய்வதாகும். ஒரு தடுப்பு பேனல் மதிப்பிட வேண்டும் துகள்களின் சுமை, மரபணு பாதிப்பு, இரத்தக் குழாய் அழற்சி, மற்றும் குளுக்கோஸ் வெளிப்பாடு மார்பு வலி தொடங்கிய பிறகு சேதத்தை உறுதிப்படுத்துவது மட்டும் அல்ல; அதற்கு முன்பே பல ஆண்டுகளுக்கு.
2018 AHA/ACC கொழுப்பு வழிகாட்டி, Grundy et al. 2019-ல் வெளியிட்டது, டிரைகிளிசரைட்கள் இருக்கும் போது பயனுள்ள அபாயத்தை அதிகரிக்கும் காரணியாக குறிப்பாக ApoB . என்று கூறுகிறது. 200 mg/dL அல்லது அதற்கு மேல். ADA தொழில்முறை நடைமுறை குழு HbA1c 5.7% முதல் 6.4% 6.5% அல்லது அதற்கு மேல் 6.5% அல்லது அதற்கு மேல் வரை 2026 Standards of Care-இல் நீரிழிவு நோயாக வைத்திருக்கிறது; ஏனெனில் இரத்தக் குழாய் அபாயம் பெரும்பாலும் வெளிப்படையான நீரிழிவு தொடங்குவதற்கு முன்பே தொடங்குகிறது.
நான், டாக்டர் தாமஸ் கிளைன், அறிகுறிகள் இல்லாத 45 வயது நபருக்காக ஒரு மெலிந்த தடுப்பு பேனலை உருவாக்க வேண்டுமெனில், பொதுவாக நான் முதலில் லிபிட் பேனல், ApoB, Lp(a) ஒருமுறை, நன்றாக இருக்கும் போது hs-CRP, மற்றும் HbA1c. ஆகியவற்றுடன் தொடங்குவேன்.
வழக்கமான லிபிட் பேனலுடன் தொடங்குங்கள்—ஆனால் சரியான எண்களைப் படியுங்கள்
A வழக்கமான லிபிட் பேனல் இன்னும் இதயத் தாக்க அபாயத்திற்கான இரத்தப் பரிசோதனைகளின் அடித்தளமாகவே உள்ளது; ஏனெனில் அது மொத்த கொழுப்பு, LDL-C, HDL-C, மற்றும் டிரைகிளிசரைடுகளை. என்பதை வழங்குகிறது. லிபிட் பேனல் வழிகாட்டி மற்றும் பின்னர் non-HDL-C மற்றும் டிரைகிளிசரைடு சூழலை கவனத்தில் கொண்டு வாசிப்பேன்.

ஒரு LDL-C 100 mg/dL-க்கு கீழே பல முதன்மைத் தடுப்பு பெரியவர்களுக்கு இது நியாயமானது; அதேசமயம் 70 mg/dL அல்லது அதற்கு குறைவாக நிறுவப்பட்ட இரத்தக் குழாய் (வாஸ்குலர்) நோய் அல்லது மிக அதிக ஆபத்து உள்ள நோயாளிகளில் இது பெரும்பாலும் இலக்காக இருக்கும். டிரைகிளிசரைடுகள் 150 mg/dL அல்லது அதற்கு மேல் பெரும்பாலும் இன்சுலின் எதிர்ப்பு, அதிக மது அருந்துதல், அல்லது ரிம்னன்ட் (remnant) துகள்கள் அதிகம் இருப்பதை சுட்டிக்காட்டும்; ஆனால் விளக்கம் எப்போதும் தெளிவாக இருக்காது.
Non-HDL-C என்பது மொத்த கொழுப்பு (Total cholesterol) இலிருந்து HDL-C ஐ கழித்த மதிப்பு; இது கொழுப்பை அமைதியாகவே அனைத்து அதெரோஜெனிக் (atherogenic) துகள்களிலும் பிடித்து காட்டுகிறது, வெறும் LDL மட்டும் அல்ல. இதன் இலக்கு பொதுவாக சுமார் LDL இலக்கை விட 30 mg/dL அதிகமாக இருக்கும்; LDL இலக்கு 70 mg/dL, என்றால், Non-HDL-C இலக்கு அருகில் 100 mg/dL இருப்பது ஒரு பயனுள்ள சுருக்கமான குறிப்பு; மேலும் சாதாரண கிளினிக் இரத்த மாதிரியில் இது பெரும்பாலும் நிலைத்ததாக இருக்கும்.
கணக்கீட்டு முறை நோயாளிகளுக்கு சொல்லப்படுவதைக் காட்டிலும் அதிக முக்கியத்துவம் பெறுகிறது. டிரைகிளிசரைடுகள் சுமார் 200 mg/dL க்கு மேல் சென்றால் அல்லது LDL மிகவும் குறைவாக இருந்தால் பழைய Friedewald சூத்திரம் LDL-C ஐ குறைவாக மதிப்பிடலாம்; சில ஆய்வகங்கள் அதற்கு பதிலாக Martin-Hopkins அல்லது நேரடி அளவீட்டை பயன்படுத்துகின்றன. கதை (pattern) சரியாக இல்லை போலத் தோன்றினால், எங்கள் LDL வெட்டுப்புள்ளிகளுடன் (cutoffs). அறிக்கையை ஒப்பிடுங்கள். டிரைகிளிசரைடுகள் அந்த pattern-ஐ இயக்கினால், எங்கள் டிரைகிளிசரைடு வரம்புகள்.
மிக உயர்ந்த HDL ஏன் இன்னும் தவறாக வழிநடத்தலாம்
HDL 90 mg/dL க்கு மேல் என்பது தானாகவே அதெரோஸ்க்ளிரோசிஸ் (atherosclerosis) எதிரான பாதுகாப்பு கவசம் அல்ல. என் அனுபவத்தில், நோயாளிகள் பெரும்பாலும் மிகப் பெரிய HDL எண்ணால் தவறாக நிம்மதி அடைகிறார்கள்; ஆனால் ApoB, எல்பி(அ), அல்லது டிரைகிளிசரைடு நிறைந்த மீதப்பகுதிகள் உண்மையான இரத்தக் குழாய் சேதத்தை (vascular damage) செய்து கொண்டிருக்கும் போது.
ApoB இரத்தப் பரிசோதனை ஏன் பெரும்பாலும் LDL-C-ஐ விட மாரடைப்பு அபாயத்தை சிறப்பாக கணிக்கிறது
தி ApoB இரத்த பரிசோதனை பெரும்பாலும் LDL-C-ஐ விட இதயக் குண்டு (heart attack) அபாயத்தை சிறப்பாக கணிக்கிறது, ஏனெனில் ஒவ்வொரு அதெரோஜெனிக் (atherogenic) துகளும் ஒரு ApoB மூலக்கூறு கொண்டுள்ளது. ஒரு நபருக்கு LDL-C 95 mg/dL இருக்கலாம்; ஆனால் துகள்களின் எண்ணிக்கை இன்னும் அதிகமாக இருக்கலாம். அதனால் தான் எங்கள் AI இரத்த பரிசோதனை தளம் ApoB-LDL முரண்பாட்டை (discordance) கண்டறிகிறது; இது ஒரு சாதாரண பேனலில் தவறிவிடலாம்.

பெரும்பாலான முதன்மை-தடுப்பு (primary-prevention) பெரியவர்களுக்கு, ApoB 90 mg/dL க்குக் கீழே ஒரு நியாயமான இலக்கு; பல லிபிட் (lipid) நிபுணர்கள் 80 mg/dL க்குக் கீழே என்று நோக்குகிறார்கள், குடும்ப வரலாறு அல்லது இமேஜிங் (imaging) அதிக அபாயத்தை காட்டினால். ApoB 130 mg/dL அல்லது அதற்கு மேல் AHA/ACC வழிகாட்டுதலில் (Grundy et al., 2019) இது ஒரு அபாயத்தை அதிகரிக்கும் காரணியாக கருதப்படுகிறது.
இங்கே உடலியல் (physiology) எளிய மொழியில்: இரத்தக் குழாய்கள் ஒவ்வொரு துகளிலும் எவ்வளவு கொழுப்பு அடைக்கப்பட்டுள்ளது என்பதைக் காட்டிலும், சுவரைத் தாக்கும் துகள்களின் எண்ணிக்கையைப் பற்றியே கவலைப்படுகின்றன. நான் மதிப்பாய்வு செய்த 46 வயது சைக்கிள் ஓட்டுநருக்கு LDL-C 102 mg/dL, டிரைகிளிசரைட்ஸ் 196 mg/dL, HDL 38 mg/dL, மற்றும் ApoB 118 mg/dL—LDL எண்ணை மட்டும் பார்த்ததைவிட இது எனக்கு அதிகமாக கவலை அளித்தது; ஏனெனில் இது கொழுப்பு குறைவாக உள்ள பல சிறிய துகள்கள் இருப்பதை சுட்டிக்காட்டியது.
ApoB குறிப்பாக மெட்டபாலிக் சிண்ட்ரோம் (metabolic syndrome), முன்-நீரிழிவு (prediabetes), வகை 2 நீரிழிவு (type 2 diabetes), அதிக டிரைகிளிசரைட்ஸ், கொழுப்பு கல்லீரல் (fatty liver), மற்றும் மைய உடல் எடை அதிகரிப்பு. ஆகியவற்றில் மிகவும் பயனுள்ளதாகும். என் கிளினிக்கில், கொலஸ்ட்ரால் 'சரி' என்று சொல்லப்பட்டிருந்தும், அவர்கள் இன்னும் கார்டியோமெட்டபாலிக் (cardiometabolically) அபாயமாகத் தோன்றியவர்களில் மேலாண்மையை (management) அதிகமாக மாற்றும் சோதனை இதுவே.
LDL-C மற்றும் ApoB முரண்படும்போது
டிரைகிளிசரைட்ஸ் 150 முதல் 250 mg/dL வரை இருக்கும் போது முரண்பாடு பொதுவாக ஏற்படும் மற்றும் இடுப்பு அளவு மெதுவாக அதிகரித்து வருகிறது. இதைப் பற்றி நாம் கவலைப்படுவதற்கான காரணம் LDL-C 98 mg/dL மற்றும் ApoB 112 mg/dL இவை இரண்டும் சேர்ந்து பல கொழுப்பு குறைந்த துகள்கள் இருப்பதை சுட்டிக்காட்டுகின்றன; ஆனால் LDL-C 120 mg/dL மற்றும் ApoB 78 mg/dL முதலில் தோன்றுவதைவிட குறைவாக அச்சுறுத்தலாக இருக்கலாம்.
லைப்போபுரோட்டீன்(a) என்பது நீங்கள் பொதுவாக ஒருமுறை மட்டுமே பரிசோதிக்கும் மரபுரிமை குறியீடு
A லைப்போபுரோட்டீன்(a) இரத்த பரிசோதனை, அல்லது எல்பி(அ), பொதுவாக வாழ்நாளில் ஒருமுறை செய்யப்படும் பரிசோதனை; ஏனெனில் இது பெரும்பாலும் மரபாக வரும் அபாயத்தை அளவிடுகிறது; அது வாழ்க்கை முறையால் அதிகமாக மாறாது. உங்களிடம் ஒரு பெற்றோர் அல்லது சகோதரர்/சகோதரி இருந்தால், சுமார் ஆண்களில் 55க்கு முன் அல்லது பெண்களில் 65க்கு முன், இதயக் குத்து ஏற்பட்டிருந்தால், நீங்கள் அடுத்த முறை எப்போது கொழுப்பை பரிசோதிக்க வேண்டும்.

Lp(a) பெரும்பாலும் மரபியல் சார்ந்தது; மேலும், இல்லையெனில் ஏற்றுக்கொள்ளத்தக்க சாதாரண கொழுப்பு அளவுகள் உள்ளவர்களிலும் எதிர்பாராத அபாயத்தை விளக்க முடியும். பெரும்பாலான சமூகங்கள்Lp(a) 50 mg/dL அல்லது அதற்கு மேல் —அல்லது125 nmol/L அல்லது அதற்கு மேல். —என்பதை தெளிவாக உயர்ந்ததாகக் கருதுகின்றன. அல்லது Lp(a) 180 mg/dLக்கு மேல் 430 nmol/L.
என்பது மிகவும் அதிகம்; மேலும், வழக்கமான கொழுப்பு பரிசோதனை பலகை சாதாரணமாகத் தோன்றினாலும் கூட, குடும்பத்தொடர்பான அதிக கொழுப்பு (familial hypercholesterolemia) உள்ளவர்களில் காணப்படும் அளவுக்கு நெருங்கும் வாழ்நாள் அபாயத்தை ஏற்படுத்தக்கூடும். அலகுகள் சிக்கலானவை. Lp(a)க்கு mg/dL மற்றும் nmol/L நேரடியாக நேர்கோட்டாக மாற்றிக்கொள்ள முடியாது.
ஏனெனில் apo(a) கூறின் அளவு மனிதர்களிடையே மாறுபடும்; அதனால் இணையத்தில் உள்ள மாற்று கணக்கிகள் தவறாக வழிநடத்தக்கூடும்; சில ஐரோப்பிய ஆய்வகங்கள் இத்தகைய காரணத்திற்காக இப்போது nmol/L-ஐ விரும்புகின்றன. LDL-C 98 mg/dL, வாரத்திற்கு மூன்று முறை ஓடிய 39 வயது பெண்ணை நினைவில் வைத்திருக்கிறேன்; அவருக்கு, மற்றும் ApoB 78 mg/dL, 49 வயதில் தந்தைக்கு இன்ஃபார்க்ட் ஏற்பட்டிருந்தார். பீதியடைய வேண்டியதில்லை; ஆனால் வாழ்நாள் முழுவதும் LDL வெளிப்பாட்டை குறைப்பதும், பொதுவான ஆய்வக தாளை விட தனிப்பட்ட இலக்கை அமைப்பதும் அவசியம்.
hs-CRP உதவுகிறது; ஆனால் அதை சரியான நேரத்தில் பரிசோதித்தால் மட்டுமே
தி hs-CRP இரத்த பரிசோதனை குறைந்த அளவிலான இரத்தக் குழாய் அழற்சியை மதிப்பிடுகிறது; நீங்கள் நலமாகவும், ஓய்வாகவும், தொற்றை எதிர்கொள்ளாமல் இருக்கும்போது தான் விளக்கத்திற்கான சரியான இடம். நான் பொதுவாக தொடங்குவது 1.0 mg/L-க்கு குறைவாக = குறைந்த அபாயம், 1.0 முதல் 3.0 mg/L = சராசரி அபாயம், மற்றும் 3.0 mg/L-க்கு மேல் = அதிக அபாயம், பின்னர் எங்கள் CRP வரம்பு வழிகாட்டி.

ஒரு ஒற்றை hs-CRP 10 mg/L-க்கு மேல் நீங்கள் இரத்தக் குழாய்களை குறை கூறுவதற்கு முன், திடீர் அழற்சி தூண்டுதல் பற்றி சிந்திக்கச் செய்ய வேண்டும். Ridker et al. அவர்கள் JUPITER ஆய்வில், LDL-C 130 mg/dL-க்கு கீழே உள்ளவர்கள் ஆனால் hs-CRP 2.0 mg/L அல்லது அதற்கு மேல் இருந்தாலும், ஸ்டாட்டின் சிகிச்சையால் இன்னும் பயன் பெற்றார்கள்; அதனால் இந்த குறியீடு மருத்துவ ரீதியாக இன்னும் ஆர்வமூட்டுகிறது.
நோயாளிகள் அரிதாக கேட்கும் பகுதி இதோ: ஈறு அழற்சி (gingivitis), மோசமான தூக்கம், தூக்கத்தில் மூச்சுத்தடை (sleep apnea), உடல் பருமன், சமீபத்திய தடுப்பூசி, சொரியாசிஸ், மற்றும் அதிக அளவிலான நீடித்த சக்தி பயிற்சி இவை அனைத்தும் hs-CRP-ஐ மேலே தள்ளக்கூடும். சனிக்கிழமை ஓட்டப் போட்டி அல்லது பல் அப்சஸ், உங்கள் கொரோனரி (இதய நாள) பிரச்சினைகள் செய்ததைவிட திங்கட்கிழமை ஆய்வக முடிவை அதிகமாக மாற்றக்கூடும்.
hs-CRP-ஐ மட்டும் பயன்படுத்த முயன்றால், இங்கே உள்ள ஆதாரம் நேர்மையாகவே கலந்ததாக உள்ளது. Kantesti-ல், நாங்கள் சிகிச்சை அளிப்பது hs-CRP 3.4 mg/L உடன் ApoB 108 mg/dL மிகவும் வேறுபட்டதாக hs-CRP 3.4 mg/L உடன் ApoB 67 mg/dL மற்றும் சமீபத்திய சளி, அதனால் தான் நான் இதை அழற்சி (inflammation) பரிசோதனைகள் உடன் சேர்த்து பார்க்க பரிந்துரைக்கிறேன்; ஒரு தசம இடத்தை மட்டும் வழிபடுவதற்குப் பதிலாக.
HbA1c இதயம் சார்ந்த பரிசோதனை அல்ல, ஆனால் அது இரத்தக் குழாய் சேதத்தை கணிக்கிறது
ஒரு HbA1c இரத்த பரிசோதனை இதயம் சார்ந்ததல்ல, ஆனால் இதய நோய் அபாயத்திற்கான சிறந்த இரத்த பரிசோதனைகளில் ஒன்றாகும்; ஏனெனில் இது சுமார் 8 முதல் 12 வாரங்கள் வரை சராசரி குளுக்கோஸ் வெளிப்பாட்டை பிரதிபலிக்கிறது. அது 5.7%நோக்கி மாறத் தொடங்கும் போது—அடிக்கடி அதற்கு முன்பே—நான் கவனம் செலுத்துகிறேன்; குறிப்பாக ஒரு நோயாளி எங்கள் முன் நீரிழிவு வழிகாட்டுதலுக்கு ஏற்கனவே பொருந்தினால்.

கண்டறிதல் வெட்டுப்புள்ளிகள் நேரடியானவை: HbA1c 5.7%-க்கு கீழே இருந்தால் சாதாரணம், 5.7% முதல் 6.4% வரை முன் நீரிழிவு, மற்றும் உறுதிப்படுத்தும் பரிசோதனையில் 6.5% அல்லது அதற்கு மேல் நீரிழிவு இருப்பதை ஆதரிக்கிறது. ஆனால் இரத்தக் குழாய் (இதய-நாள) அபாயம் 6.5%-க்கு மரியாதையாக காத்திருக்காது; என் அனுபவத்தில், A1c 5.5% முதல் 5.6% உடன் 150 mg/dL-ஐ விட அதிகமான டிரைகிளிசரைடுகள் குறைந்த HDL பெரும்பாலும் பிரச்சனை உருவாகிக் கொண்டிருக்கிறது என்பதற்கான அறிகுறியாக இருக்கும்.
ADA Professional Practice Committee 2026-இல் அந்த எல்லைகளை வைத்திருந்தாலும், phenotype இன்னும் முக்கியம். தென் ஆசியா, மத்திய கிழக்கு, கருப்பு, மற்றும் ஹிஸ்பானிக் நோயாளிகள் பெரும்பாலும் குறைந்த BMI-யிலேயே இன்சுலின் எதிர்ப்பு சேர்ந்து விடுகிறார்கள்; மேலும் உயர்ந்து வரும் இடுப்பு-உயரம் விகிதம் மற்றும் ALT அல்லது டிரைகிளிசரைடு அதிகரிப்பு, A1c ஒரு பாடநூல் வரம்பைக் கடக்கும் முன்பே உண்மையான குறியாக இருக்கலாம்.
HbA1c கீழ்க்கண்ட காரணங்களால் தவறாக அதிகமாக இருக்கலாம் இரும்புக் குறைபாடு மற்றும் சிவப்பு இரத்த அணுக்கள் வேகமாக மாற்றம் அடையும் போது தவறாக குறைவாகவும் இருக்கும், உதாரணமாக ஹீமோலிசிஸ், சமீபத்திய இரத்த இழப்பு, சில ஹீமோகுளோபின் வகை மாற்றங்கள், அல்லது மேம்பட்ட சிறுநீரக நோய். அந்த மதிப்பு அந்த நபருக்கு பொருந்தவில்லை என்றால், முதலில் எங்கள் A1c cutoff விளக்கத்தை. பின்னர் A1c துல்லியத்தில் உள்ள சிக்கல்கள் பற்றிய வழிகாட்டியைப் படிக்கவும்.
ஒரு நடைமுறை குறிப்புரை: A1c-ஐ மீண்டும் செய்வது 4 weeks பொதுவாக ஏமாற்றமாக இருக்கும், ஏனெனில் உயிரியல் மாற்றம் ஏற்பட நேரம் கிடைக்கவில்லை. பெரும்பாலான மருத்துவர்கள் சுமார் 3 மாதங்களில் மீண்டும் செய்வதன் மூலம் அதிகம் கற்றுக்கொள்கிறார்கள் அதே காலப்பகுதியில் டிரைகிளிசரைடுகள், எடை, மற்றும் இரத்த அழுத்தம் என்ன ஆனது என்பதைச் சரிபார்க்கவும்.
HbA1c இருக்கும் போது
எண் காட்டிலும் சூழல் (context) அதிக முக்கியத்துவம் உள்ள இடங்களில் இதுவும் ஒன்று. எப்போது HbA1c 6.1% ஆனால் உண்ணாவிரத குளுக்கோஸ் சாதாரணமாகவும், CBC இரும்பு குறைபாட்டைச் சுட்டிக்காட்டினாலும், நோயாளியை லேபல் செய்வதற்கு முன் நான் அந்த ஆய்வை மீண்டும் தொடங்குவேன்; HbA1c 5.4% ஆனால் டிரைகிளிசரைடுகள் 260 mg/dL, இரத்த அழுத்தம் உயர்ந்து கொண்டிருக்கிறது, மற்றும் இடுப்பு அளவு வேகமாக மாறியுள்ளது என்றால், அதை நம்பிக்கையளிப்பதாக நான் கருத மாட்டேன்.
ஸ்கிரீனிங்கிற்காக அதிகமாக பயன்படுத்தப்படும் மாரடைப்பு அபாய இரத்தப் பரிசோதனைகள் எவை?
அதிகமாக பயன்படுத்தப்படும் மிக அதிகமான ஸ்கிரீனிங் ஆய்வகங்கள் are ட்ரோபோனின், CK-MB, BNP அல்லது NT-proBNP, மற்றும் D-dimer—பயனுள்ள பரிசோதனைகள்; ஆனால் பெரும்பாலான அறிகுறியில்லா பெரியவர்களுக்கு இது சரியான வேலை அல்ல. நோயாளிகள் தடுப்பு ஸ்கிரீன் கேட்கும்போது, நான் அவர்களை ட்ரோபோனின் போக்குகள் (troponin trends) முதலில் செலுத்துவேன்; ஏனெனில் நோயறிதல் (diagnosis) மற்றும் கணிப்பு (prediction) இடையிலான வேறுபாடு தான் குழப்பம் தொடங்கும் இடம்.

A ட்ரோபோனின் பரிசோதனை இதய தசை காயத்தை கண்டறிகிறது; பெரும்பாலும் ஒரு திடீர் நிகழ்வுக்குப் பிறகு சில மணி நேரங்களுக்குள்ளாகவே. சாதாரண ட்ரோபோனின் இல்லை உங்கள் 10 ஆண்டு பிளாக் (plaque) ஆபத்து குறைவாக உள்ளது என்று அர்த்தமில்லை; மேலும் மிதமாக கண்டறியக்கூடிய உயர்-உணர்திறன் ட்ரோபோனின் சிறுநீரக நோய், மையோகார்டைட்டிஸ் (myocarditis), இதய அமைப்பு சார்ந்த அழுத்தம், அல்லது நீண்டகால இதய செயலிழப்பு ஆகியவற்றை பிரதிபலிக்கலாம் வரவிருக்கும் கொரோனரி அடைப்பு (coronary occlusion) காரணமாக அல்ல.
பி.என்.பி. மற்றும் NT-proBNP முதன்மையாக இதய செயலிழப்பு (heart failure) குறியீடுகள். ஒரு பொதுவான வெளிநோயாளர் விதியாக, NT-proBNP 125 pg/mL க்குக் கீழே இளம் வயதினரிடம் நீண்டகால இதய செயலிழப்புக்கு எதிராக அடிக்கடி வாதிடுகிறது; ஆனால் ApoB இயக்கும் அதெரோஸ்க்ளிரோசிஸ் பற்றி அது எனக்கு அதிகம் சொல்லாது.
D-டைமர் இரத்த உறைதல் கோளாறுகள் மற்றும் நுரையீரல் எம்போலிசம் (pulmonary embolism) ஆகியவற்றை மதிப்பிட உதவுகிறது; எதிர்கால பிளாக் முறிவு (plaque rupture) அல்ல; அதேசமயம் சிகே-எம்பி நவீன நடைமுறையில் பெரும்பாலும் ட்ரோபோனினால் மாற்றப்பட்டுள்ளது. ஒரு செக்-அப் பேனல் முழுமையானது என்று விற்கப்பட்டால், அதை எங்கள் பேனல் வரம்புகளுடன் ஒப்பிட்டு, ஒவ்வொரு பரிசோதனையும் உண்மையில் எந்த தடுப்பு கேள்விக்கு பதில் சொல்கிறது என்று கேளுங்கள்.
இதய அபாயத்தை நுட்பமாக்க மருத்துவர்கள் அமைதியாக பயன்படுத்தும் சூழல் குறியீடுகள்
பல அன்றாட ஆய்வக பரிசோதனைகள் அமைதியாகவே மாரடைப்பு (heart attack) ஆபத்தை நாம் எப்படி விளக்குகிறோம் என்பதை மாற்றுகின்றன: eGFR, கிரியேட்டினின், ALT, GGT, யூரிக் ஆசிட், மற்றும் RDW இவற்றையே நான் அதிகமாக பயன்படுத்துகிறேன். இவை ApoB அல்லது Lp(a)-வை மாற்றாது; ஆனால் நீங்கள் சிறுநீரக குறிப்புகள்.

eGFR 60 mL/min/1.73 m²-க்கு கீழே பல சூழல்களில் நீண்டகால சிறுநீரக நோயை (chronic kidney disease) வரையறுக்கிறது மற்றும் இதய-இரத்தக்குழாய் ஆபத்தை கணிசமாக உயர்த்துகிறது. கிரியேட்டினின் மட்டும் தனியாக, முதியவர்களிலோ அல்லது குறைந்த தசை அளவு உள்ளவர்களிலோ பிரச்சினையை குறைவாக காட்டக்கூடும்; கிரியேட்டினின் 1.0 mg/dL ஒருவருக்கு சாதாரணமாக இருக்கலாம்; மற்றொருவருக்கு வயது, பாலினம், மற்றும் உடல் அளவைப் பொறுத்து கவலைக்குரியதாக இருக்கலாம்.
கல்லீரல் குறியீடுகள் ஆரம்பகால இதய-மாற்றச்சத்து (cardiometabolic) கிசுகிசுக்களாக இருக்கலாம். சாதாரணத்தின் மேல் வரம்பில் உள்ள ALT மற்றும் சுமார் 50 முதல் 60 U/L-க்கு மேல் உள்ள GGT பெரும்பாலும் கொழுப்பு கல்லீரல், அதிக டிரைகிளிசரைடுகள், மற்றும் இன்சுலின் எதிர்ப்பு ஆகியவற்றுடன் பயணிக்கிறது; நீரிழிவு அதிகாரப்பூர்வமாக ஆகும் முன்பே பல ஆண்டுகளுக்கு முன்பாகவே இந்த முறை நோயாளிகளில் நான் காண்கிறேன்.
RDW 14.5%-ஐ விட அதிகமாக உள்ளது கூட்டுக் குழு ஆய்வுகளில் இது மோசமான இருதய-நாளமண்டல விளைவுகளுடன் தொடர்புபடுத்தப்பட்டுள்ளது; ஆனால் தனியாக செயல்படுவதற்கு இது மிகவும் தெளிவற்றது. அதனால்தான் டாக்டர் தாமஸ் கிளைன் மற்றும் எங்கள் குழு இதை ஒரு பின்னணி அமைப்பாக (background texture) பயன்படுத்துகிறோம்; முக்கியமான உயிர்க்குறி (starring biomarker) போல அல்ல; எங்கள் திறந்த அணுகல் (open-access) RDW முறைகள் கட்டுரை சிவப்பு இரத்த அணு மாறுபாடு (red-cell variability) மருத்துவ விளக்கத்தை எப்படி சிதைக்க முடியும் என்பதை விளக்குகிறது. எங்கள் BUN/கிரியாட்டினின் வழிகாட்டி நீர்ப்பரப்பு (hydration) மற்றும் சிறுநீரக (kidney) பக்கத்திலிருந்து அதே பிரச்சினையை கையாள்கிறது.
யூரிக் அமிலம் சுவாரஸ்யமானது; ஆனால் உறுதியானதல்ல
ஆண்களில் 7.0 mg/dL-க்கு மேல் யூரிக் அமிலம் அல்லது பல பெண்களில் 6.0 mg/dL-க்கு மேல் பெரும்பாலும் உயர் இரத்த அழுத்தம், இன்சுலின் எதிர்ப்பு, மற்றும் சிறுநீரக செயலிழப்பு ஆகியவற்றுடன் சேர்ந்து காணப்படுகிறது. யூரிக் அமிலத்தை குறைப்பதே நேரடியாக இதயக் குத்துவாதத்தை (heart attack) தடுக்கும் என்று கூறும் ஆதாரம் இன்னும் உறுதியாக இல்லை; எனவே கௌட் (gout) அல்லது கற்கள் (stones) பற்றிய தகவலும் படத்தில் இருந்தாலன்றி, இதை முதன்மை இலக்காக அல்லாமல் ஒரு முறை-குறியாக (pattern clue) மட்டுமே நான் கருதுகிறேன்.
மாரடைப்பை கணிக்கும் இரத்தப் பரிசோதனைகளை எவ்வளவு அடிக்கடி மீண்டும் செய்ய வேண்டும்?
மீளாய்வு இடைவெளிகள் முக்கியம், ஏனெனில் போக்கு (trend) ஒரு நிலை-படம் (snapshot) விட மேலானது தடுப்பு இருதயவியல் (preventive cardiology) துறையில். பெரும்பாலான பெரியவர்களுக்கு, நான் பார்க்க விரும்புவது 18 மாதங்களில் மூன்று ApoB மதிப்புகள் ஒரு மட்டும் சரியாகத் தோன்றும் முடிவை விட; அதனால்தான் ஒரு போக்கு ஒப்பீடு பார்வை (view) அடிக்கடி மேலாண்மையை மாற்றுகிறது.

நீங்கள் தொடங்கினால் அல்லது லிப்பிட் (lipid) சிகிச்சையை தீவிரப்படுத்தினால், ஒரு லிப்பிட் பேனலை 4 முதல் 12 வாரங்களில் மீண்டும் சரிபார்க்கவும், பின்னர் ஒவ்வொரு 6 முதல் 12 மாதங்களில் ஒருமுறை நிலைபெற்ற பிறகு. சிகிச்சை எதுவும் இல்லாத குறைந்த ஆபத்து உள்ள பெரியவர்களில், ஒவ்வொரு 3 முதல் 5 ஆண்டுகளுக்கு ஒருமுறை போதுமானதாக இருக்கலாம்; ஆனால் குடும்ப சுகாதார வரலாறு, உடல் பருமன், மாதவிடாய் நிறைவு (menopause), அல்லது வேகமான எடை மாற்றம் ஆகியவை பெரும்பாலும் குறுகிய இடைவெளியை நியாயப்படுத்தும்.
எல்பி(அ) பொதுவாக அளவிடப்பட வேண்டும் பெரியவயதில் ஒருமுறை. அசல் பரிசோதனை (assay) நம்பகமற்றதாகத் தோன்றும் போது, நோயாளர் அதை மாற்றக்கூடிய இலக்கு சிகிச்சையை (targeted therapy) தொடங்கும் போது, அல்லது முக்கியமான அழற்சி நோய் அந்த எண்ணை உயிரியல் ரீதியாக பொருந்தாததாக (biologically out of character) காட்டும் போது மட்டுமே நான் அதை மீண்டும் செய்கிறேன்.
எச்எஸ்-சிஆர்பி அது எப்போது இருக்கிறதோ அப்போது மீண்டும் செய்யப்பட வேண்டும் 3 mg/L-க்கு மேல், மேலும் இது நிச்சயமாக 10 mg/L-க்கு மேல் இருந்தால், நீங்கள் அப்போது முழுமையாக நலமாக இருந்தீர்கள் என்று உறுதியாக இல்லையெனில். எச்.பி.ஏ1சி மெதுவாகவே மாறுகிறது; அதனால் பெரும்பாலான நோயாளிகள் ஒவ்வொரு 3 மாதங்களுக்கு ஐச் சரிபார்ப்பதன் மூலம் அதிகம் கற்றுக்கொள்கிறார்கள். 6 முதல் 12 மாதங்களில் ஒருமுறை நிலையாகிவிட்ட பிறகு.
Kantesti AI இந்த நீண்டகால பார்வைக்கு குறிப்பாக பயனுள்ளது; ஏனெனில் இது ApoB, டிரைகிளிசரைடுகள், மற்றும் குளுக்கோஸ் தொடர்பான குறியீடுகளை ஒரே காலவரிசையில் அடுக்குகிறது. இதை ஆய்வக வரலாறு கண்காணிப்பாளருடன் இணைத்தால், தனித்த எச்சரிக்கை சிக்னல்களுக்கு நீங்கள் எதிர்வினை காட்டுவதை நிறுத்திவிடலாம்.
அறிகுறிகள் தொடங்குவதற்கு முன்பே இந்த Kantesti AI இந்தக் குறியீடுகளை எப்படி விளக்குகிறது
Kantesti AI, அதை ஒரு நோயறிதலாக அல்ல; ஒரு குறியீடாக வாசித்து மாரடைப்பை கணிக்கக்கூடிய அறிகுறிகள் தொடங்குவதற்கு முன்பே எது செயல்படுத்தக்கூடியது என்பதை தரவரிசைப்படுத்துவதன் மூலம்: ApoB முரண்பாடு, உயர்ந்த Lp(a), தொடர்ச்சியான hs-CRP, அதிகரிக்கும் HbA1c, சிறுநீரக சூழல், மற்றும் குடும்ப சுகாதார வரலாறு. ஒருமுறை மீண்டும் செய்ய வேண்டும். உங்களிடம் ஏற்கனவே முடிவுகள் இருந்தால், இலவச டெமோவை முயற்சிக்கவும் ஆகியவற்றை பார்த்து, அது ஒரு சரிபார்ப்புப் பட்டியலாக அல்லாமல் ஒரு வடிவமாக வாசிக்கப்படும்போது தடுப்பு குழு எப்படி தெரிகிறது என்பதை காணலாம்.

Kantesti AI பதிவேற்றப்பட்ட PDFக்கள் அல்லது புகைப்படங்களை சுமார் 60 விநாடிகளில் இல் வாசித்து, பயனர்களை 127+ நாடுகள் மற்றும் 75+ மொழிகள். முழுவதும் ஆதரிக்கிறது. மேலும் முக்கியமாக, சாதாரண ஆய்வக போர்டல்கள் பொதுவாக செய்யாத ஒன்றை செய்கிறது: அது LDL-C 96 mg/dL ஐ ApoB 112 mg/dL உடன் ஒப்பிட்டு, LDL-C 126 mg/dL மற்றும் ApoB 82 mg/dL.
விட இது அதிக கவலைக்குரியதா என்பதை சரிபார்க்கிறது. மருத்துவ ஆலோசனைக் குழு. அருகில் உள்ளது. இது எங்கள் மருத்துவ சரிபார்ப்பு தரநிலைகளுக்கும், ஐயும் பின்பற்றுகிறது; மேலும் இது சாதாரண நலவாழ்வு செயலி போல அல்லாமல், CE-முத்திரை பெற்ற, HIPAA- மற்றும் GDPR-க்கு இணங்கிய சூழலில் இயங்குகிறது.
முழு குறியீட்டு உலகத்தை நீங்கள் விரும்பினால், எங்கள் பயோமார்க்கர் வழிகாட்டி (biomarker guide). மூலம் தொடங்குங்கள். அதை யார் உருவாக்கினார்கள் என்பதை தெரிந்துகொள்ள விரும்பினால், கதை எங்கள் எங்களைப் பற்றி பக்கத்தில். இல் உள்ளது. பெரும்பாலான நோயாளிகள், விளக்கம் குறிப்பாகவும், மருத்துவர் மதிப்பாய்வு செய்ததாகவும், பயத்துடன் அல்லாமல் போக்குடன் (trend) இணைக்கப்பட்டதாகவும் இருக்கும்போது சிறப்பாக செய்கிறார்கள்.
தொடர்புடைய Kantesti ஆய்வு
Kantesti AI ஆராய்ச்சி குழு. (2025). RDW இரத்த பரிசோதனை: RDW-CV, MCV & MCHC-க்கான முழுமையான வழிகாட்டி.. Zenodo. டி.ஓ.ஐ..
தேடக்கூடிய பதிப்பு கிடைக்கிறது ஆராய்ச்சி வாயில். ஆசிரியர்-சுயவிவர பட்டியலும் கிடைக்கிறது அகாடமியா.எடு.
Kantesti AI ஆராய்ச்சி குழு. (2025). BUN/கிரியேட்டினின் விகிதம் விளக்கப்பட்டது: சிறுநீரக செயல்பாடு சோதனை வழிகாட்டி. Zenodo. டி.ஓ.ஐ..
தேடக்கூடிய பதிப்பு கிடைக்கிறது ஆராய்ச்சி வாயில். ஆசிரியர்-சுயவிவர பட்டியலும் கிடைக்கிறது அகாடமியா.எடு.
அந்த ஆய்வுகள் தாமாகவே இதயத் தாக்குதல் கணிப்பு ஆய்வுகள் அல்ல; ஆனால் தடுப்பு குழுக்கள் சூழ்நிலையால் தான் வாழ்கின்றன அல்லது வீழ்கின்றன என்பதால் அவை முக்கியம். தவறாக வழிநடத்தும் RDW முறை அல்லது நீரிழப்பு சிக்னல், ApoB, hs-CRP, மற்றும் HbA1c-ஐ எவ்வளவு நம்பிக்கையுடன் நாம் விளக்குகிறோம் என்பதை மாற்றக்கூடும்.
அடிக்கடி கேட்கப்படும் கேள்விகள்
இரத்த பரிசோதனை உண்மையிலேயே அது நடப்பதற்கு முன்பே மாரடைப்பை கணிக்க முடியுமா?
எந்த ஒரு தனிப்பட்ட இரத்த பரிசோதனையும் இதயக் குத்து (heart attack) ஏற்படும் சரியான நாளை கணிக்க முடியாது; ஆனால் அறிகுறிகள் தொடங்குவதற்கு முன்பே எதிர்கால சாத்தியத்தை மதிப்பிடக்கூடிய சில பரிசோதனைகள் உள்ளன. ApoB என்பது அதெரோஜெனிக் துகள்களின் எண்ணிக்கையை அளவிடுகிறது; லைப்போபுரோட்டீன்(a) (lipoprotein(a)) மரபுரீதியான அபாயத்தைப் பதிவு செய்கிறது; hs-CRP குறைந்த அளவிலான அழற்சியை பிரதிபலிக்கிறது; மேலும் HbA1c நீண்டகால குளுக்கோஸ் வெளிப்பாட்டை காட்டுகிறது. நடைமுறையில், ApoB 90 mg/dL-க்கு கீழ், Lp(a) 50 mg/dL அல்லது 125 nmol/L-க்கு கீழ், hs-CRP 1.0 mg/L-க்கு கீழ், மற்றும் HbA1c 5.7%-க்கு கீழ் இருப்பது பொதுவாக நம்பிக்கையளிப்பதாக கருதப்படுகிறது. ட்ரோபோனின் (Troponin) வேறுபட்டது; இது முக்கியமாக தற்போதைய அல்லது சமீபத்திய இதய தசை சேதத்திற்கான பரிசோதனை; நீண்டகால ஸ்கிரீனிங் அல்ல.
இதயத் தாக்கம் ஏற்படும் அபாயத்திற்கான ஒரே சிறந்த இரத்த பரிசோதனை எது?
எதிர்கால கரோனரி (இதயக் குழாய்) ஆபத்துக்காக நான் ஒன்றைத் தேர்ந்தெடுக்க வேண்டுமெனில், பெரும்பாலும் ApoB-ஐத் தான் தேர்வு செய்வேன்; ஏனெனில் அது இரத்தக் குழாய்களில் ஊடுருவும் துகள்களின் எண்ணிக்கையை நேரடியாகக் கணக்கிடுகிறது. பல பெரியவர்களுக்கு ApoB 90 mg/dL-க்கு கீழே இருப்பது ஒரு நியாயமான இலக்காகும்; ஆனால் 130 mg/dL அல்லது அதற்கு மேல் இருப்பது தெளிவாகவே கவலைக்குரியது. இருப்பினும், ApoB என்பது லைப்போபுரோட்டீன்(a)-ஐ மாற்றாது; ApoB நன்றாகத் தெரிந்தாலும் மரபுரீதியான ஆபத்து உயர்ந்தே இருக்கலாம். பொதுவாக சிறந்த பதில் ஒரு சிறிய தொகுப்பு (panel) தான்; ஒரே “வெற்றி பெற்ற” பரிசோதனை அல்ல.
ApoB, LDL கொழுப்பை விட சிறந்ததா?
ApoB பெரும்பாலும் LDL-C-ஐ விட சிறந்ததாக இருக்கும்; குறிப்பாக அந்த இரண்டு மதிப்புகளும் முரண்படும்போது—அதாவது அதிக டிரைகிளிசரைடுகள், முன்-நீரிழிவு (prediabetes), வகை 2 நீரிழிவு (type 2 diabetes), அல்லது மையப் பகுதியில் உடல் எடை அதிகரிப்பு (central weight gain) உள்ளவர்களில். LDL-C என்பது கொழுப்பின் (cholesterol) அளவை அளவிடுகிறது; ஆனால் ApoB என்பது இரத்தக் குழாய்களில் அடைப்பு ஏற்படுத்தக்கூடிய (atherogenic) துகள்களின் எண்ணிக்கையை மதிப்பிடுகிறது. ஒருவருக்கு LDL-C 100 mg/dL இருந்தாலும் ApoB 115 mg/dL இருக்கலாம்; இது, LDL எண்ணிக்கை மட்டும் சொல்வதை விட அதிக துகள்கள் இரத்தக் குழாயின் சுவர் நோக்கி நகர்வதை (particle traffic) குறிக்கிறது. LDL-C மற்றும் ApoB இரண்டும் ஒத்ததாக (concordant) இருந்தால், அவற்றுக்கிடையிலான வேறுபாடு குறைவாகவே முக்கியத்துவம் பெறும்.
அனைவரும் ஒருமுறை லைப்போபுரோட்டீன்(a) பரிசோதனை செய்து கொள்ள வேண்டுமா?
பெரும்பாலான பெரியவர்கள் குறைந்தது ஒருமுறை லைப்போபுரோட்டீன்(a) (Lp(a)) பரிசோதனை செய்ய வேண்டும்; குடும்பத்தில் முன்கூட்டியே இதய நோய் ஏற்பட்டிருந்தால் இந்த தேவையும் இன்னும் அதிகமாகும். 50 mg/dL அல்லது 125 nmol/L அல்லது அதற்கு மேல் என்ற முடிவு பொதுவாக உயர்ந்ததாகக் கருதப்படுகிறது; 180 mg/dL அல்லது 430 nmol/L என்றால் அது மிகவும் அதிகம். Lp(a) பெரும்பாலும் மரபணு சார்ந்ததால், பொதுவாக அடிக்கடி மீண்டும் மீண்டும் பரிசோதிக்க வேண்டிய அவசியம் இல்லை. பெரியவராக இருக்கும் காலத்தில் ஒருமுறை நல்ல பரிசோதனை செய்தாலே பெரும்பாலும் கதை சொல்லிவிடும்.
hs-CRP அளவு எவ்வளவு அதிகமாக இருந்தால் அது அதிகமாகக் கருதப்படும்?
இருதயநாளக் குழாய் தடுப்புக்காக, hs-CRP 1.0 mg/L-க்கு கீழே இருப்பது பொதுவாக குறைந்த ஆபத்து எனக் கருதப்படுகிறது; 1.0 முதல் 3.0 mg/L வரை இருப்பது சராசரி வரம்பு; மேலும் 3.0 mg/L-க்கு மேல் இருப்பது, நீங்கள் வேறு விதமாக நன்றாக இருந்தால், அதிக அழற்சி ஆபத்தை சுட்டிக்காட்டுகிறது. hs-CRP 10 mg/L-க்கு மேல் உயர்ந்தவுடன், தமனிகள் குறித்து முடிவுக்கு வருவதற்கு முன், பொதுவாக தொற்று, பல் சார்ந்த அழற்சி, கடினமான உடற்பயிற்சி, அல்லது மற்றொரு திடீர் தூண்டுதல் இருக்கிறதா என்று நான் பார்க்கிறேன். அதனால், தனியாக ஒரு உயர்ந்த முடிவுக்கு உடனே பதிலளிப்பதைவிட, 2 முதல் 3 வாரங்களுக்குப் பிறகு பரிசோதனையை மீண்டும் செய்வது அதிக தகவலளிக்கக்கூடியதாக இருக்கலாம். நேரம், எண்ணிக்கையைப் போலவே மிக முக்கியமானது.
எனக்கு நீரிழிவு நோய் இல்லையெனில் HbA1c இதய நோயை கணிக்குமா?
ஆம். 5.7% முதல் 6.4% வரை உள்ள முன் நீரிழிவு (prediabetes) வரம்பில் HbA1c இருப்பது அதிக இதய-இரத்தக் குழாய் (cardiovascular) ஆபத்துடன் தொடர்புடையது; மேலும், அந்த ஆபத்து பெரும்பாலும் 6.5% என்ற அதிகாரப்பூர்வ நீரிழிவு (diabetes) எல்லைக்கு முன்பே உயரத் தொடங்குகிறது. மருத்துவமனையில், டிரைகிளிசரைடுகள் 150 mg/dL-க்கு மேல் இருந்தால், HDL குறைவாக இருந்தால், அல்லது இடுப்பு அளவு அதிகரித்துக் கொண்டிருந்தால், 5.5% அல்லது 5.6% என்ற HbA1c மதிப்பு மேலும் கவலைக்குரியதாகிறது. HbA1c என்பது இதயத்துக்கே சிறப்பான பரிசோதனை அல்ல; ஆனால் இது இரத்தக் குழாய்களில் ஏற்படும் சேதத்தை (vascular damage) கண்டறிய மிகவும் பயனுள்ள பரிசோதனை. ApoB மற்றும் டிரைகிளிசரைடுகளுடன் சேர்த்து பார்க்கும்போது இதன் வலிமை இன்னும் அதிகமாகிறது.
என் வருடாந்திர பரிசோதனையில் ட்ரோபோனின் (troponin) கேட்க வேண்டுமா?
பொதுவாக இல்லை. ட்ரோபோனின் என்பது தற்போதைய அல்லது சமீபத்திய இதய தசை சேதத்தை கண்டறிய வடிவமைக்கப்பட்டதால், வழக்கமான தடுப்பு பரிசோதனை வருகைகளைக் காட்டிலும் அவசரநிலை அல்லது தீவிர சிகிச்சை சூழல்களில் இது மிகவும் பயனுள்ளதாக இருக்கும். சாதாரண ட்ரோபோனின் என்பது உங்கள் நீண்டகால இதயஅடைப்பு ஆபத்து குறைவாக உள்ளது என்று அர்த்தமல்ல; மேலும் சற்று கண்டறியக்கூடிய ட்ரோபோனின் என்பது பிளாக் (தகடு) ஆபத்தை விட சிறுநீரக நோய், இதயத்தின் அமைப்பு சார்ந்த அழுத்தம் அல்லது நீண்டகால நோய் போன்றவற்றை பிரதிபலிக்கலாம். திரையிடலுக்காக, ApoB, லிபிட்கள், லைப்போபுரோட்டீன்(a), hs-CRP, மற்றும் HbA1c ஆகியவை மிகவும் பயனுள்ள தடுப்பு தகவல்களை வழங்குகின்றன.
இன்று AI இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வைப் பெறுங்கள்
உடனடி, துல்லியமான ஆய்வக பரிசோதனை பகுப்பாய்வுக்காக Kantesti-ஐ நம்பும் உலகம் முழுவதும் 2 மில்லியனுக்கும் மேற்பட்ட பயனர்களுடன் சேருங்கள். உங்கள் இரத்த பரிசோதனை முடிவுகளை பதிவேற்றி, சில வினாடிகளில் 15,000+ பயோமார்க்கர்களின் முழுமையான விளக்கத்தை பெறுங்கள்.
📚 மேற்கோள் காட்டப்பட்ட ஆராய்ச்சி வெளியீடுகள்
Klein, T., Mitchell, S., & Weber, H. (2026). RDW இரத்த பரிசோதனை: RDW-CV, MCV & MCHC-க்கான முழு வழிகாட்டி. Kantesti AI Medical Research.
Klein, T., Mitchell, S., & Weber, H. (2026). BUN/கிரியேட்டினின் விகிதம் விளக்கப்பட்டது: சிறுநீரக செயல்பாடு சோதனை வழிகாட்டி. Kantesti AI Medical Research.
📖 வெளிப்புற மருத்துவ குறிப்புகள்
அமெரிக்க நீரிழிவு சங்கத்தின் தொழில்முறை நடைமுறை குழு (2026). நீரிழிவு நோய்க்கான பராமரிப்பு தரநிலைகள்—2026. Diabetes Care.
📖 தொடர்ந்து படிக்கவும்
மருத்துவ குழுவினரால் நிபுணர் மதிப்பாய்வு செய்யப்பட்ட மேலும் பல மருத்துவ வழிகாட்டிகளை ஆராயுங்கள்: கான்டெஸ்டி மருத்துவ குழு:

பயோஹாக்கிங் இரத்த பரிசோதனை: காலப்போக்கில் கண்காணிக்க வேண்டிய பயோமார்க்கர்கள்
தடுப்பு மருத்துவ ஆய்வக விளக்கம் 2026 புதுப்பிப்பு — நோயாளி நட்பு. பெரும்பாலான சுய-அளவீட்டு (self-quantification) பேனல்கள் மிகவும் பரந்தவை, மிக அதிக சத்தம் கொண்டவை, அல்லது மிகவும் ஒத்திசையாதவை...
கட்டுரையைப் படியுங்கள் →
AI இரத்த பரிசோதனை விளக்கம்: வேகமான பதில்கள், கவனிக்கப்படாத இடங்கள்
AI சுகாதார ஆய்வக விளக்கம் 2026 புதுப்பிப்பு: நோயாளி நட்பு AI, ஆய்வக மாதிரிகளை விரைவாக விளக்க முடியும்; ஆனால் அது இன்னும் அறிகுறிகளைத் தவறவிடலாம்,...
கட்டுரையைப் படியுங்கள் →
ஹெபடைட்டிஸ் இரத்த பரிசோதனை முடிவுகள்: ஆன்டிபாடிகள் vs தொற்று
வைரல் ஹெபடைட்டிஸ் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு A திரையிடல் முடிவு, நீங்கள் ஒருமுறை அந்த வைரஸை சந்தித்தீர்கள் அல்லது அதற்கு பதிலளித்தீர்கள் என்பதைக் குறிக்கலாம்...
கட்டுரையைப் படியுங்கள் →
முன் நீரிழிவு இரத்த பரிசோதனை: எந்த எல்லைநிலை முடிவுகள் முக்கியம்?
நீரிழிவு முன் நிலை ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு: 101 mg/dL என்ற உண்ணாவிரத குளுக்கோஸ் மற்றும் HbA1c 5.6% உடன் நீங்கள்….
கட்டுரையைப் படியுங்கள் →
கொழுப்புக்கான சாதாரண வரம்பு: மொத்தம், LDL, HDL விளக்கம்
கொலஸ்ட்ரால் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு—நோயாளி நட்பு. பெரும்பாலான பெரியவர்கள் மொத்த கொலஸ்ட்ராலை 200 mg/dL-க்கு கீழே வைத்திருக்க முயல வேண்டும், ஆனால்...
கட்டுரையைப் படியுங்கள் →
இரத்த பரிசோதனையில் குறைந்த சோடியம் என்றால் என்ன? முக்கிய காரணங்கள்
எலக்ட்ரோலைட்ஸ் ஆய்வக விளக்கம் 2026 புதுப்பிப்பு நோயாளி நட்பு: வழக்கமான பரிசோதனைகளில் சோடியம் குறியீடு (flag) பொதுவாக நீர் சமநிலையைச் சுட்டுகிறது; அது அல்ல...
கட்டுரையைப் படியுங்கள் →எங்களின் அனைத்து சுகாதார வழிகாட்டிகளையும் கண்டறியுங்கள் மற்றும் AI மூலம் இயக்கப்படும் இரத்த பரிசோதனை பகுப்பாய்வு கருவிகள் இல் kantesti.net தமிழ் in இல்
⚕️ மருத்துவ மறுப்பு
இந்த கட்டுரை கல்வி நோக்கங்களுக்காக மட்டுமே; இது மருத்துவ ஆலோசனையாகாது. நோயறிதல் மற்றும் சிகிச்சை முடிவுகளுக்காக எப்போதும் தகுதியான சுகாதார வழங்குநரை அணுகுங்கள்.
E-E-A-T நம்பிக்கை சிக்னல்கள்
அனுபவம்
ஆய்வக விளக்க (lab interpretation) பணிச்சூழல்களின் மீது மருத்துவர் வழிநடத்தும் மருத்துவ மதிப்பாய்வு.
நிபுணத்துவம்
மருத்துவ சூழலில் உயிர்க்குறிகள் (biomarkers) எவ்வாறு நடக்கின்றன என்பதில் ஆய்வக மருத்துவத்தின் கவனம்.
அதிகாரம்
டாக்டர் தாமஸ் க்ளைன் எழுதியது; டாக்டர் சாரா மிட்செல் மற்றும் பேராசிரியர் டாக்டர் ஹான்ஸ் வெபர் மதிப்பாய்வு செய்தது.
நம்பகத்தன்மை
எச்சரிக்கையை குறைக்க தெளிவான பின்தொடர்பு பாதைகளுடன் ஆதார அடிப்படையிலான விளக்கம்.