ຄົນສ່ວນໃຫຍ່ມັກຖືກບອກວ່າຄ່າເອນໄຊ໌ໜຶ່ງສູງ. ການຕີຄວາມໝາຍແບບແທ້ຈະເລີ່ມຕົ້ນເມື່ອທ່ານປຽບທຽບທັງໝົດຂອງແຜງ, ຂີດຈຳກັດສູງທີ່ພິມໄວ້, ອາການ, ແລະແນວໂນ້ມຕາມເວລາ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ALT ສູງກວ່າ 33 U/L ໃນຜູ້ຊາຍ ຫຼື 25 U/L ໃນຜູ້ຍິງ ສາມາດຜິດປົກກະຕິທາງຄລີນິກໄດ້ ເຖິງແມ່ນວ່າຫ້ອງທົດລອງຈະໝາຍພຽງຄ່າທີ່ສູງກວ່າ 40-55 U/L.
- ອັດຕາ AST/ALT ສູງກວ່າ 2:1 ເພີ່ມຄວາມກັງວົນກ່ຽວກັບການບາດເຈັບຂອງຕັບທີ່ສຳພັນກັບເຫຼົ້າ, ໃນຂະນະທີ່ AST ສູງກວ່າ ALT ກໍສາມາດເຫັນໄດ້ໃນພາວະຕັບແຂງ (cirrhosis) ຫຼືຫຼັງຈາກການອອກກຳລັງແຮງ.
- ALP + GGT ຂຶ້ນພ້ອມກັນມັກຊີ້ໄປຫາ cholestasis; ALP ສູງກວ່າ 1.5× ULN ພ້ອມກັບ GGT ສູງ ມັກຄວນພິຈາລະນາການກວດພາບການເຄື່ອນໄຫວຂອງຕັບ-ທໍ່ນ້ຳບີ (hepatobiliary imaging).
- R factor ສູງກວ່າ 5 ຊີ້ໄປຫາ hepatocellular injury, ຕ່ຳກວ່າ 2 ຊີ້ໄປຫາ cholestatic disease, ແລະ 2-5 ຊີ້ໄປຫາແບບປົນ (mixed pattern).
- ບິລິຣູບິນ ສູງກວ່າ 3 mg/dL ພ້ອມປັດສະວະມີສີເຂັ້ມ (dark urine) ຫຼື ຕາເຫຼືອງ (jaundice) ປ່ຽນຄວາມຈຳເປັນຫຼາຍກວ່າການຂຶ້ນຂອງ ALT ແບບເບົາໆຢ່າງດຽວ.
- Albumin ແລະ INR ແມ່ນສິ່ງທີ່ໃກ້ຄຽງກັບການກວດການເຮັດວຽກຂອງຕັບແທ້; albumin ຕ່ຳກວ່າ 3.5 g/dL ຫຼື INR ສູງກວ່າ 1.5 ຕ້ອງມີບໍລິບົດ ແລະມັກຕ້ອງທົບທວນໄວກວ່າ.
- ເອນໄຊ໌ສູງຫຼາຍ ສູງກວ່າ 500 U/L ຕ້ອງກວດຊ້ຳຢ່າງທັນທີ, ແລະຄ່າສູງກວ່າ 1000 U/L ເພີ່ມຄວາມກັງວົນກ່ຽວກັບ acute hepatitis, ischemia, ຫຼືພິດຈາກ acetaminophen.
- ຜົນຈາກການອອກກຳລັງ ສາມາດຍູ້ໃຫ້ AST ໄປຢູ່ທີ່ 80-200 U/L ແລະ ALT ໄປຢູ່ທີ່ 40-120 U/L ໄດ້ເຖິງ 7 ມື້, ໂດຍສະເພາະເມື່ອ CK ກໍສູງດ້ວຍ.
- ໂຣກ Gilbert ມັກກໍ່ໃຫ້ເກີດການສູງຂອງບິລິຣູບິນແບບດຽວ 1.5-3.0 mg/dL ໂດຍທີ່ຕັບມີເອນໄຊອື່ນໆປົກກະຕິ ແລະ ການກວດເລືອດຄົບຖ້ວນປົກກະຕິ.
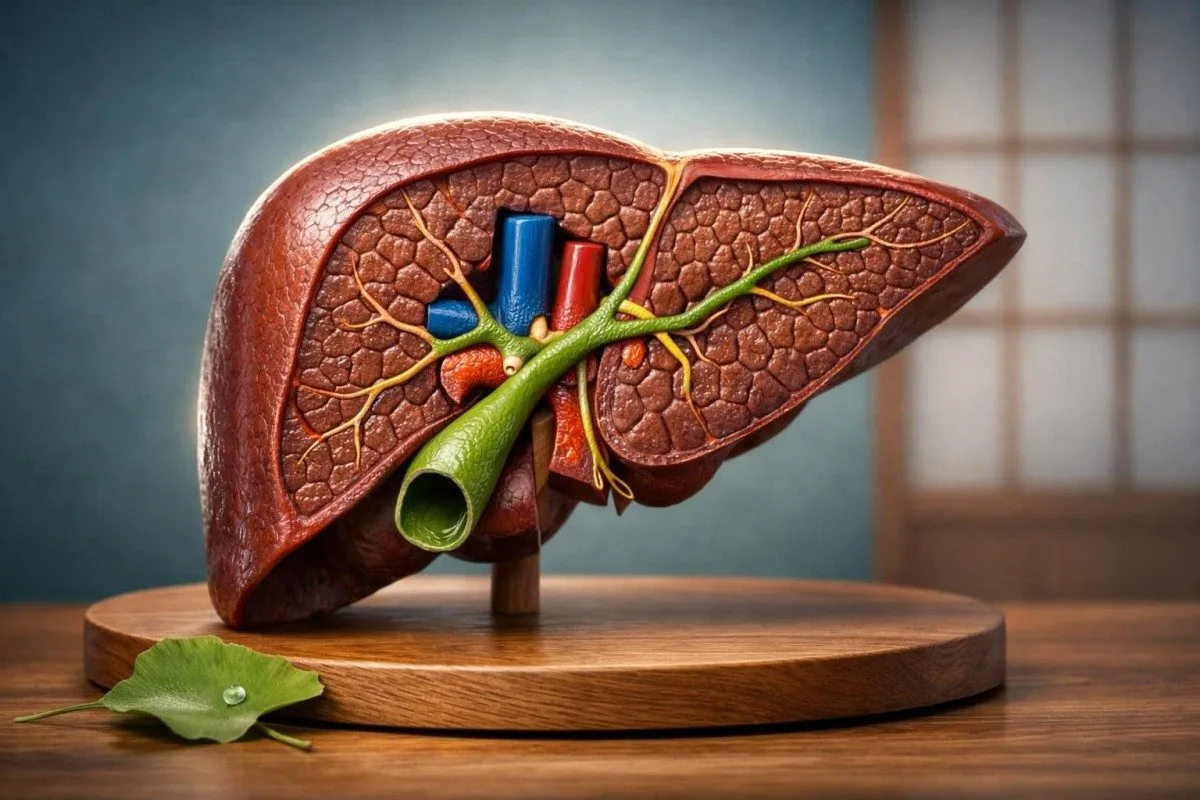
ວິທີອ່ານການກວດການເຮັດວຽກຂອງຕັບເປັນແບບແຜນຮູບແບບໜຶ່ງ
A ກວດການເຮັດວຽກຂອງຕັບ ຈຶ່ງຈະເຂົ້າໃຈໄດ້ກໍ່ຕໍ່ເມື່ອທ່ານອ່ານ ALT, AST, ALP, GGT, ບິລິຣູບິນ, ອັລບູມິນ, ແລະ INR ພ້ອມກັນ. ALT ແລະ AST ສ່ວນໃຫຍ່ສະທ້ອນການບາດເຈັບຂອງເຊວຕັບ, ໃນຂະນະທີ່ ALP ແລະ GGT ທີ່ສະແດງຮ່ວມກັນຊີ້ໄປທາງ cholestasis, ແລະ ບິລິຣູບິນ, ອັລບູມິນ, ແລະ INR ບອກທ່ານວ່າຕັບຍັງເຮັດວຽກໄດ້ຢູ່ບໍ. ໃນ Kantesti AI, ພວກເຮົາເຫັນສິ່ງນີ້ທຸກມື້: ເອນໄຊທີ່ສູງແບບດຽວແລະຂອບເຂດມັກຈະບອກໄດ້ໜ້ອຍ, ແຕ່ຮູບແບບທັງໝົດຈະປ່ຽນເລື່ອງ.

ຄໍາວ່າ ກວດການເຮັດວຽກຂອງຕັບ ເປັນການຊີ້ນໍາທີ່ຄ້າຍຄືຈະເຮັດໃຫ້ເຂົ້າໃຈຜິດເລັກນ້ອຍ. ALT, AST, ALP, ແລະ GGT ແມ່ນຕົວຊີ້ວັດການບາດເຈັບ, ບໍ່ແມ່ນຕົວຊີ້ວັດການເຮັດວຽກແທ້, ນັ້ນແມ່ນເຫດທີ່ແຜງທີ່ຜິດປົກກະຕິຫຼາຍອັນຍັງຢູ່ຄຽງກັບບິລິຣູບິນ, ອັລບູມິນ, ແລະການກໍ່ຕົວຂອງເລືອດທີ່ປົກກະຕິ. ຖ້າທ່ານບໍ່ແນ່ໃຈວ່າລາຍການໃດຖືກລວມໄວ້ໃນລາຍງານການກວດເຄມີຂອງທ່ານ, ຄຳອະທິບາຍຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດມາດຕະຖານ ແມ່ນຈຸດເລີ່ມຕົ້ນທີ່ມີປະໂຫຍດ.
ຕົວເລກດິບມີຄວາມສຳຄັນໜ້ອຍກວ່າ ຄູນຂອງຂີດຈຳກັດສູງສຸດຂອງຄ່າປົກກະຕິ, ຫຼື ULN. ALT 68 U/L ອາດຈະສູງແບບເກືອບບໍ່ຫຼາຍໃນຫ້ອງທົດລອງໜຶ່ງ ແຕ່ອາດຈະຜິດປົກກະຕິແຈ້ງໃນອີກຫ້ອງທົດລອງໜຶ່ງ, ເພາະເຄື່ອງວິເຄາະ ແລະກຸ່ມອ້າງອີງຕ່າງກັນ. ຄຳຕອບທົ່ວໄປມັກຈະພາດຈຸດນີ້ ແລະປະເມີນສູງເກີນ ຫຼືຕ່ຳເກີນຕໍ່ຜົນດຽວກັນ.
ຂ້ອຍມັກເລີ່ມຈາກ 3 ຄຳຖາມ: ກຸ່ມໃດສູງສຸດ, ສູງກວ່າ ULN ແຄ່ໃດ, ແລະຜົນນີ້ເປັນຂໍ້ມູນໃໝ່ບໍ. ALT ທີ່ຄົງທີ່ 52 U/L ເປັນເວລາ 2 ປີ ພ້ອມກັບ ALP, GGT, ບິລິຣູບິນ, ແລະເກັດເລືອດທີ່ປົກກະຕິ ມັກຈະເປັນຄຳອະທິບາຍອີກຢ່າງ ຈາກ ALT 52 U/L ທີ່ 6 ອາທິດກ່ອນມີຄ່າ 18 U/L. ແນວໂນ້ມ (trend) ມັກຈະສຳຄັນກວ່າປ້າຍຫົວຂໍ້.
ຫ້ອງທົດລອງບາງແຫ່ງຍັງໃຊ້ຂີດຈຳກັດທີ່ສືບທອດມາຈາກປະຊາກອນທີ່ມີຄົນທີ່ມີຕັບໄຂມັນແບບບໍ່ມີອາການ (occult fatty liver) ຫຼືໂຣກຕັບອັກເສບໄວຣັສ. Prati ແລະຄະນະໄດ້ໂຕ້ຖຽງມາຫຼາຍປີກ່ອນວ່າ ຂີດຈຳກັດເທິງຂອງ ALT ທີ່ສຸຂະພາບດີກວ່າ ໃກ້ກັບ 30 U/L ໃນຜູ້ຊາຍ ແລະ 19 U/L ໃນຜູ້ຍິງ, ແລະ ແພດຕັບຫຼາຍຄົນຍັງຄິດວ່າຂີດຈຳກັດຕ່ຳກວ່າເຫຼົ່ານັ້ນ ມີຄວາມຊື່ສັດທາງຄລີນິກຫຼາຍກວ່າ.
ALT ແລະ AST: ຄວາມໝາຍເມື່ອອ່ານຮ່ວມກັນ
ALT ແມ່ນຈຳເພາະຕໍ່ຕັບຫຼາຍກວ່າ AST, ແຕ່ ຄວາມສຳພັນ AST/ALT ມັກຈະບອກຫຼາຍກວ່າຕົວເລກໃດໜຶ່ງຢ່າງດຽວ. ເມື່ອ ALT ເປັນເອນໄຊຫຼັກ, ການບາດເຈັບຂອງເຊວຕັບມີໂອກາດເປັນໄປໄດ້ຫຼາຍ; ເມື່ອ AST ນຳ, ທ່ານຕ້ອງຄິດເຖິງກ້າມຊີ້ນ, ເຫຼົ້າ, ພັບພັນໄຟບອດຂັ້ນສູງ (advanced fibrosis), ແລະ ເວລາ.

ຊ່ວງຄ່າປົກກະຕິຂອງ ALT ປະມານ 7-55 U/L ໃນຫຼາຍການກວດຂອງຜູ້ໃຫຍ່, ເຖິງວ່າຜູ້ຊ່ຽວຊານຫຼາຍຄົນມັກຈະໃຊ້ຂອບເທິງທາງຊີວະພາບ (biologic upper limits) ໃກ້ 33 U/L ສຳລັບຜູ້ຊາຍ ແລະ 25 U/L ສຳລັບຜູ້ຍິງ. ຊ່ວງປົກກະຕິຂອງ AST ມັກຈະເປັນ 10-40 U/L. ຖ້າທ່ານຢາກເຈາະເລິກແບບຕົວຊີ້ບອກດຽວ, ເບິ່ງຄູ່ມື ການກວດເລືອດ ALT ແລະຂອງພວກເຮົາ ການອ່ານຜົນກວດ AST.
AST ບໍ່ແມ່ນສະເພາະຕໍ່ຕັບ; ກ້າມຊີ້ນໂຄງກໍ່ມີມັນຢູ່ຫຼາຍ. ນັກແລ່ນມາຣາທອນອາຍຸ 52 ປີ ທີ່ມີ AST 89 U/L, ALT 47 U/L, ແລະ CK 1,200 U/L ຫຼັງຈາກການແຂ່ງຂັນ ມັກຈະເປັນການຮົ່ວຂອງກ້າມຊີ້ນ (muscle spillover) ບໍ່ແມ່ນຕັບອັກເສບທີ່ງຽບໆ (silent hepatitis). ໃນສະພາບນັ້ນ, GGT ປົກກະຕິ ແລະ bilirubin ປົກກະຕິ ເປັນສັນຍານທີ່ດີ.
ອັນ ອັດຕາສ່ວນ AST:ALT ສູງກວ່າ 2:1 ເພີ່ມຄວາມສົງໄສວ່າເປັນການບາດເຈັບຕັບທີ່ກ່ຽວຂ້ອງກັບເຫຼົ້າ, ໂດຍສະເພາະເມື່ອ GGT ກໍສູງດ້ວຍ, ແຕ່ມັນບໍ່ແມ່ນການວິນິດໄສດ້ວຍຕົວມັນເອງ. ພັບພັນໄຟບອດຂັ້ນສູງ (advanced fibrosis) ຫຼື ພະຍາດຕັບແຂງ (cirrhosis) ກໍສາມາດຍູ້ໃຫ້ AST ສູງກວ່າ ALT ໄດ້ ເພາະຕັບຜະລິດ ALT ໜ້ອຍລົງ ເມື່ອມວນເຊວຕັບ (hepatocyte mass) ຫຼຸດລົງ. ສ່ວນໜຶ່ງຂອງຮູບແບບທີ່ກ່ຽວກັບເຫຼົ້າ ອາດມາຈາກການປ່ອຍ AST ຈາກ mitochondria ຫຼາຍຂຶ້ນ.
ທາດ transaminase ທີ່ສູງຫຼາຍ ຈະປ່ຽນການຄາດຄະເນ (differential) ໄດ້ໄວ. ALT ຫຼື AST ສູງກວ່າ 1000 U/L ສ່ວນໃຫຍ່ມັກຊີ້ໄປທີ່ຕັບອັກເສບໄວຣັດສຸກເສີນ (acute viral hepatitis), ຕັບອັກເສບຈາກການຂາດເລືອດ (ischemic hepatitis), ພິດຈາກ acetaminophen, ຫຼື ຕັບອັກເສບທີ່ເກີດຈາກພູມຄຸ້ມກັນຮ້າຍແຮງ (severe autoimmune hepatitis) ຫຼາຍກວ່າຕັບໄຂມັນທົ່ວໄປ. ຜູ້ປ່ວຍເຫຼົ່ານີ້ຕ້ອງກວດທາງການແພດໃນມື້ດຽວກັນ.
ALP ພ້ອມກັບ GGT: ທາງລັດໄປຫາຂໍ້ມູນທໍ່ນ້ຳບີທຽບກັບຂໍ້ມູນຈາກກະດູກ
ALP ຈະມີປະໂຫຍດຫຼາຍຂຶ້ນເມື່ອທ່ານຈັບຄູ່ມັນກັບ GGT. ຄ່າສູງ ALP ພ້ອມກັບ GGT ສູງ ມັກຈະຊີ້ໄປທີ່ຕັບ ຫຼື ທໍ່ນ້ຳບີ, ໃນຂະນະທີ່ ALP ສູງພ້ອມ GGT ປົກກະຕິ ມັກຈະຊີ້ໄປທີ່ບ່ອນອື່ນ, ໂດຍສະເພາະກະດູກ, ການຖືພາ, ຫຼື ການເຕີບໂຕ.

Adult ALP ມັກຈະກ່ຽວກັບ 30-120 U/L ແລະ GGT ປະມານ 9-48 U/L, ເຖິງແມ່ນວ່າບາງຫ້ອງກວດໃຊ້ຂອບເທິງ GGT ທີ່ສູງກວ່າຕາມເພດ, ໂດຍສະເພາະສຳລັບຜູ້ຊາຍ. ALP ສູງກວ່າ 1.5 × ULN ພ້ອມ GGT ສູງ ມັກຈະຕ້ອງການການກວດປະເມີນດ້ານຕັບ-ທໍ່ນ້ຳບີ. ສຳລັບຊ່ວງຄ່າຕາມຕົວຊີ້ວັດແຕ່ລະຢ່າງ ເບິ່ງ ຄູ່ມືອ້າງອີງ ALP ແລະ ຄຳອະທິບາຍ GGT ສູງ.
GGT ຊ່ວຍເພາະວ່າ ALP ເປັນເອນໄຊທີ່ມີຮ່ວມກັນ; ກະດູກ, ລຳໄສ້ (placenta), ແລະ ລຳໄສ້ກໍຜະລິດມັນເຊັ່ນກັນ. ໄວລຸ້ນໃນໄລຍະການເຕີບໂຕຢ່າງໄວ ແລະ ຜູ້ທີ່ຖືພາ ສາມາດມີລະດັບ ALP ໄດ້ 1.5 ຫາ 2 ເທົ່າ ຂອບເທິງຂອງຜູ້ໃຫຍ່ ແມ່ນວ່າຕັບປົກກະຕິດີຢ່າງສົມບູນ. ຈາກປະສົບການຂອງຂ້ອຍ, GGT ປົກກະຕິໃນສະພາບນັ້ນ ຊ່ວຍປ້ອງກັນການກວດສະແກນທີ່ບໍ່ຈຳເປັນຫຼາຍ.
ຮູບແບບທີ່ມີການຂັບນ້ຳບີບົກຜ່ອງ (cholestatic) ມັກຈະມາພ້ອມກັບອາການທີ່ຄົນເຈັບບໍ່ໄດ້ເຊື່ອມຕໍ່ກັບຕັບ. ຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ອາການຄັນ, ແລະ ຄວາມບໍ່ສະບາຍໃນທ້ອງຂວາສ່ວນເທິງ ມີຄວາມສຳຄັນຫຼາຍກວ່າຕົວເລກ GGT ຢ່າງດຽວ. ເມື່ອຂ້ອຍເຫັນ ALP 286 U/L ແລະ GGT 312 U/L ຮ່ວມກັນ, ການອັລດຣາຊາວ (ultrasound) ຈະຂຶ້ນມາເປັນລຳດັບທີ່ສູງໄວ.
ມີກັບດັກໜຶ່ງທີ່ຄວນຈື່ໄວ້. ການສູງຂອງ GGT ແບບດຽວ (isolated GGT elevation) ມັກພົບໃນຕັບໄຂມັນ, ພວກອ້ວນ, ໂລກເບົາຫວານ, ການສຳຜັດເຫຼົ້າ, ແລະຢາທີ່ກະຕຸ້ນເອນໄຊເຊັ່ນ phenytoin ຫຼື phenobarbital, ແຕ່ກໍສາມາດເປັນການເຕືອນຜິດໄດ້ ໂດຍບໍ່ມີພະຍາດຕັບທີ່ເປັນໂຄງສ້າງ. GGT ມີຄວາມໄວຕໍ່ການກວດພົບ; ມັນບໍ່ແມ່ນຈຳເພາະສະເພາະຫຼາຍ.
Bilirubin, albumin ແລະ INR: ການເຮັດວຽກແທ້ທຽບກັບການບາດເຈັບ
Bilirubin, albumin, ແລະ INR ບອກວ່າຕັບກຳລັງເຮັດວຽກບໍ; ALT, AST, ALP, ແລະ GGT ບອກວ່າມັນຖືກລະຄາຍເຄືອງ. ຄວາມແຕກຕ່າງນີ້ ແຍກກຸ່ມການກວດທີ່ຜິດປົກກະຕິເລັກນ້ອຍຈຳນວນຫຼາຍ ອອກຈາກຈຳນວນນ້ອຍທີ່ຈິງໆຈຳເປັນຮີບດ່ວນ.

ລວມ ບິລິຣູບິນ ປົກກະຕິປະມານ 0.1-1.2 mg/dL. ອັນລະບັ້ມ ມັກຈະເປັນ 3.5-5.0 g/dL, ແລະ INR ມັກເປັນ 0.8-1.1 ໃນຄົນທີ່ບໍ່ໄດ້ກິນ warfarin. ຄູ່ມືແຍກຕ່າງຫາກຂອງພວກເຮົາກ່ຽວກັບ ບິລິຣູບິນ, PT/INR, ແລະ serum proteins ຊ່ວຍເມື່ອຄ່າເຫຼົ່ານັ້ນເປັນຄ່າທີ່ສັບສົນ.
Albumin ປ່ຽນຊ້າ ເພາະມີຄ່າເຄິ່ງຊີວິດປະມານ 20 ວັນ, ດັ່ງນັ້ນ albumin ທີ່ປົກກະຕິບໍ່ໄດ້ຕັດອອກຄວາມເປັນ acute hepatitis. INR ສາມາດແຍ່ລົງໄດ້ພາຍໃນ 24 ຫາ 48 ຊົ່ວໂມງ, ນັ້ນແມ່ນເຫດທີ່ແພດຈະຕິດຕາມມັນຢ່າງໃກ້ຊິດໃນການບາດເຈັບຕັບທີ່ເກີດຂຶ້ນແບບທັນທີ. INR ທີ່ສູງບໍ່ແມ່ນຕັດສິນວ່າເປັນຕັບລົ້ມເຫຼວທັນທີ ຖ້າການໃຊ້ warfarin ຫຼືການຂາດວິຕາມິນ K ແມ່ນສ່ວນໜຶ່ງຂອງເລື່ອງ.
Bilirubin ທີ່ສູງແຍກຕ່າງຫາກຂອງ 1.8 ຫາ 3.0 mg/dL ພ້ອມກັບ ALT, AST, ALP, GGT, ແລະ CBC ທີ່ປົກກະຕິ ມັກຈະກາຍເປັນ ໂຣກ Gilbert. ການງົດອາຫານ, ການຂາດນ້ຳ, ພະຍາດ, ແລະ ການອອກກຳລັງແຮງຫນັກ ສາມາດຍູ້ໃຫ້ bilirubin ສູງຂຶ້ນໄດ້ ເພາະການປັບປ່ຽນ (conjugation) ຊັກຊ້າຊົ່ວຄາວ. ຮູບແບບນີ້ເປັນທົ່ວໄປ ແລະ ມັກຈະບໍ່ຮ້າຍແຮງ.
ສິ່ງທີ່ກັງວົນຂອງຂ້ອຍ ແມ່ນຄວາມບໍ່ສອດຄ່ອງລະຫວ່າງ enzyme ທີ່ສູງເລັກນ້ອຍ ແຕ່ການເຮັດວຽກລົ້ມເຫຼວ. ຄົນເຈັບທີ່ມີ ALT 74 U/L, ບິລິຣູບິນ 4.2 mg/dL, ແລະ INR 1.6 ເຈັບຫນັກກວ່າຄົນເຈັບທີ່ມີ ALT 220 U/L ແລະ bilirubin ປົກກະຕິ ແລະ INR. ຄົນເຈັບສ່ວນໃຫຍ່ມັກຈະປະຫລາດໃຈກັບສິ່ງນັ້ນ, ແຕ່ນັ້ນແຫຼະຄືວິທີທີ່ທ່ານຫມໍດ້ານຕັບຄິດ.
3 ແບບຮູບແບບທີ່ແພດໃຊ້: hepatocellular, cholestatic ແລະ mixed
ທ່ານຫມໍມັກຈະຈັດແບ່ງ enzyme ຕັບທີ່ຜິດປົກກະຕິເປັນ ແບບ hepatocellular, cholestatic, ຫຼື ແບບປົນກັນ. ເຄື່ອງມືທາງການທີ່ໄວທີ່ສຸດແມ່ນ R factor, ຄຳນວນໂດຍໃຊ້ ALT ຫານດ້ວຍ ULN ຂອງມັນ, ແລ້ວຫານອີກຄັ້ງໂດຍ ALP ຫານດ້ວຍ ULN ຂອງມັນ.

ອັນ R factor ສູງກວ່າ 5 ສະໜັບສະໜູນແບບ hepatocellular. ສ່ວນ R factor ຕ່ຳກວ່າ 2 ສະໜັບສະໜູນແບບ cholestatic, ແລະ 2 ຫາ 5 ແມ່ນແບບປົນກັນ. ການຄຳນວນນ້ອຍໆນີ້ເປັນປົກກະຕິໃນວິຊາຕັບ ແລະ ແປກທີ່ບໍ່ຄ່ອຍມີໃນຄຳອະທິບາຍທີ່ເປັນທາງການສຳລັບຄົນເຈັບ. ຖ້າທ່ານຕ້ອງການກອບທີ່ກວ້າງກວ່າ, ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ວິທີການອ່ານຜົນການກວດເລືອດ ຈະວາງເຫດຜົນໄວ້ແບບຊັດເຈນ.
ລອງຍົກຕົວຢ່າງຈິງ. ຖ້າ ALT ແມ່ນ 180 U/L ທີ່ມີ ULN ເທົ່າກັບ 40, ແລະ ALP ແມ່ນ 110 U/L ທີ່ມີ ULN ເທົ່າກັບ 120, ຄ່າ R factor ແມ່ນປະມານ 4.9, ເຊິ່ງເກືອບຈະເປັນແບບ hepatocellular. ຖ້າ ALT ແມ່ນ 96 U/L ແລະ ALP ແມ່ນ 360 U/L ໂດຍໃຊ້ ULN ດຽວກັນ, ຄ່າ R ແມ່ນ 0.8, ເຊິ່ງເປັນແບບ cholestatic.
ຮູບແບບປະສົມແມ່ນບ່ອນທີ່ຄໍາຕອບໄວໆມັກຈະບໍ່ສອດຄ່ອງ. Amoxicillin-clavulanate, ໄວຣັດ Epstein-Barr, ກ້ອນນິ້ວຜ່ານທໍ່ຊົ່ວຄາວ, ຕັບອັກເສບຈາກພູມຄຸ້ມກັນ, ແລະ ອາຫານເສີມສໍາລັບການບໍລິຫານກ້າມບາງຊະນິດ ສາມາດສ້າງພາບທີ່ມົວໄດ້ທັງໝົດ. ໃນກໍລະນີເຫຼົ່ານັ້ນ, ການເບິ່ງແນວໂນ້ມໃນຊ່ວງຕໍ່ໄປ 48 ຫາ 72 ຊົ່ວໂມງ ສໍາຄັນພໍໆກັບຈໍານວນເລີ່ມຕົ້ນ.
Kantesti AI ຕີຄວາມໝາຍອັດຕາສ່ວນເຫຼົ່ານີ້ທຽບກັບຊ່ວງອ້າງອີງຂອງຫ້ອງທົດລອງແຕ່ລະແຫ່ງ ແທນທີ່ຈະໃຊ້ຈຸດຕັດທີ່ໃຊ້ໄດ້ກັບທຸກຄົນ, ເຊິ່ງເປັນເຫດຜົນໜຶ່ງທີ່ວ່າປົກກະຕິແລ້ວ ແພລດຟອມການກວດເລືອດດ້ວຍ AI ມັກຈະໃຫ້ການອ່ານທີ່ຄົມຊັດກວ່າການອະທິບາຍຕົວຊີ້ວັດດຽວແບບທົ່ວໄປ. ຄໍາແນະນໍາທີ່ເປັນປະໂຫຍດແມ່ນງ່າຍ: ຢ່າເປັນອັນຂາດທີ່ຈະປຽບທຽບ ALT ຂອງທ່ານກັບຂອງຄົນອື່ນ ໂດຍບໍ່ໄດ້ປຽບທຽບ ULN ທີ່ພິມອອກກ່ອນ.
ຕົວຢ່າງ R-factor ທີ່ຄິດໄລ່ໂດຍໃຊ້ຂອບເຂດຂອງຫ້ອງທົດລອງທ້ອງຖິ່ນ
ຖ້າ ALT ຂອງທ່ານແມ່ນ 120 U/L ທີ່ມີ ULN ເທົ່າກັບ 40 ແລະ ALP ຂອງທ່ານແມ່ນ 150 U/L ທີ່ມີ ULN ເທົ່າກັບ 120, ຄ່າ R factor ແມ່ນ 2.4. ນັ້ນແມ່ນຮູບແບບປະສົມ, ບໍ່ແມ່ນແບບ hepatocellular ຢ່າງດຽວ, ແລະມັກຈະອະທິບາຍວ່າເປັນເຫດໃດທີ່ແພດສັ່ງກວດພະຍາດ hepatitis ແລະການສະແກນທາງບິລິອາຣີ (biliary imaging) ໃນມື້ດຽວກັນ.
ການຈັບຄູ່ທົ່ວໄປທີ່ຄົນເຈັບ ແລະຄຳຕອບຈາກ AI ທົ່ວໄປມັກພາດ
ຮູບແບບທີ່ຖືກອ່ານຜິດບໍ່ຫນ້ອຍທີ່ສຸດແມ່ນ ອອກກໍາລັງກາຍ AST, ALT ຈາກການປ່ຽນແປງການເມຕາໂບລິຊຶມ, ແລະ GGT ທີ່ແຍກອອກ. ເມື່ອສິ່ງເຫຼົ່ານີ້ຖືກສັບສົນ, ຄົນຈະຕົກໃຈໂດຍບໍ່ຈໍາເປັນ ຫຼື ບໍ່ເອົາໃຈໃສ່ກັບຮູບແບບທີ່ຄວນຕິດຕາມຕໍ່.

ການອອກກໍາລັງກາຍທີ່ແຮງຫຼາຍສາມາດເພີ່ມ AST ເຖິງ 80-200 U/L ແລະ ALT ເຖິງ 40-120 U/L ເປັນເວລາຫຼາຍມື້, ໂດຍສະເພາະຫຼັງຈາກວິ່ງລົງພູ (downhill running), ຍົກນ້ໍາໜັກໜັກ, ຫຼື ການຝຶກທີ່ບໍ່ຄຸ້ນເຄີຍ. ຖ້າ triglycerides ກໍ່ສູງດ້ວຍ, ເລື່ອງອາດຈະຕ່າງອອກ; ຂອງພວກເຮົາ ການກວດໄຂມັນໃນເລືອດ (lipid panel) ມັກຈະເຕີມໃສ່ສ່ວນນັ້ນຂອງພາບ. ຂ້ອຍເຄີຍເຫັນຫຼາຍກວ່າໜຶ່ງຄົນທີ່ໄປຟິດອອອກກໍາລັງກາຍ ຖືກກວດ hepatitis ໄປແລ້ວ ເມື່ອຄໍາເບາະແທ້ໆແມ່ນ CK ສູງກວ່າ 2000 U/L.
ການຍົກສູງ ALT ແບບເບົາ ພ້ອມກັບການເພີ່ມນ້ຳໜັກສ່ວນກາງ, ຄວາມຕ້ານທານອິນຊູລິນໃນຂະນະທີ່ບໍ່ກິນອາຫານ, ໄຂມັນໃນເລືອດສູງ (triglycerides), ຫຼື ມີການຍົກສູງຂອງ HOMA-IR ມັກຈະເຂົ້າກັບ ພະຍາດຕັບໄຂມັນທີ່ກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິດ້ານການເຜົາຜານ (metabolic dysfunction-associated steatotic liver disease) ດີກວ່າການຄິດວ່າເປັນການອັກເສບຕັບທີ່ບໍ່ຮູ້ສາເຫດ. ຮູບແບບນັ້ນສາມາດເກີດຂຶ້ນໄດ້ດ້ວຍ ALT ເທົ່ານັ້ນ 35-60 U/L. ຂອງພວກເຮົາ ຄຳອະທິບາຍ HOMA-IR ເປັນປະໂຫຍດເມື່ອການປະມວນຜົນຂອງນ້ຳຕານເບິ່ງຄືວ່າສັບສົນຢູ່ໃນລາຍງານດຽວກັນ.
ນີ້ແມ່ນຄວາມຈິງທີ່ບໍ່ສະບາຍໃຈ: ALT ປົກກະຕິ ບໍ່ໄດ້ຕັດອອກຄວາມເປັນເສັ້ນໃຍ (fibrosis) ຫຼື ພາວະຕັບແຂງ (cirrhosis). ຈຳນວນເກັດເລືອດ (platelet) ທີ່ຫຼຸດລົງ, ອັລບູມິນຕ່ຳ, ມີມ້າມໂຕຂຶ້ນ (splenomegaly) ໃນການກວດອັລຕະຊາວ, ຫຼື AST ທີ່ຄ່ອຍໆ ຂຶ້ນເກີນ ALT ອາດເປັນຂໍ້ບອກທີ່ດີກວ່າການຂູດຄົ້ນຈາກ ALT ເອງ. ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ບໍລິບົດສຳຄັນຫຼາຍກວ່າການຂຽນໝາຍສີຂຽວທີ່ພິມອອກມາ.
ຂ້ອຍເຫັນຮູບແບບນີ້ໃນການປະຕິບັດຢູ່ຕະຫຼອດ. ຄົນເຈັບທີ່ມີ ALT 31 U/L, AST 38 U/L, ເກັດເລືອດ (platelets) 128 ×10^9/L, ແລະ albumin 3.4 g/dL ກັງວົນໜ້ອຍລົງ ເພາະວ່າ ALT ຢູ່ໃນຊ່ວງຂອງຫ້ອງທົດລອງ, ແຕ່ນັ້ນແມ່ນຕົວເລກທີ່ບໍ່ຄວນໄປຈົບຈອງ. ຕົວຊີ້ບອກທີ່ຄຽງກັນແມ່ນເລື່ອງຈິງ.
ສູງແຄ່ໃດຈຶ່ງສູງເກີນ: ຂັ້ນຈຳກັດທີ່ປ່ຽນຄວາມຈຳເປັນ
ຄວາມດ່ວນຂຶ້ນກັບ ຄວາມສູງ, ຄວາມໄວ, ແລະ ອາການ. ໂດຍທົ່ວໄປ ALT ຫຼື AST ທີ່ເກີນ 500 U/L, bilirubin ເກີນ 3 mg/dL, ຫຼື INR ເກີນ 1.5 ເຮັດໃຫ້ຂ້ອຍຂະຍາຍໄປກ່ອນໄວຂຶ້ນ, ໂດຍສະເພາະຖ້າຕົວເລກກຳລັງຂຶ້ນ.

A ລະດັບ transaminase ເກີນ 1000 U/L ຄວນໄດ້ຮັບການປະເມີນແບບດ່ວນພາຍໃນມື້ດຽວກັນ. ສາເຫດທີ່ພົບເລື້ອຍແມ່ນ ischemic hepatitis, acute viral hepatitis, ພິດຈາກ acetaminophen, ແລະ ພົບໜ້ອຍກວ່າແມ່ນ autoimmune hepatitis ຮ້າຍແຮງ ຫຼື ການສัมຜັດສານພິດ. ຕັບໄຂມັນທົ່ວໄປ ປົກກະຕິແທบບໍ່ເຄີຍສ້າງຄ່າທີ່ສູງຂະໜາດນີ້.
ການກວດຄ່າທີ່ສະແດງການອຸດຕັນຂອງນ້ຳບີ (cholestatic) ກໍສາມາດກາຍເປັນສິ່ງດ່ວນໄດ້ເຊັ່ນກັນ. ALP ສູງກວ່າ 3 ເທົ່າຂອງ ULN ພ້ອມມີໄຂ້, ຕາເຫຼືອງ, ຫຼື ເຈັບບໍລິເວນຂວາດ້ານເທິງຂອງທ້ອງ ເຮັດໃຫ້ມີຄວາມກັງວົນຕໍ່ການອຸດຕັນທາງນ້ຳບີ ຫຼື cholangitis. ນັ້ນແມ່ນຜູ້ປ່ວຍທີ່ຂ້ອຍບອກໃຫ້ບໍ່ຕ້ອງລໍຖ້າຊ່ອງນັດກວດປົກກະຕິ.
ອາການປ່ຽນແປງຄວາມສ່ຽງທັນທີ. ຄວາມສັບສົນໃໝ່, ນອນບໍ່ຫຼັບກັບກັນຢ່າງຊັດເຈນ, ຊ້ຳງ່າຍ, ອາເຈັບ, ຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ຫຼື ຄັນທົ່ວຮ່າງ ເຮັດໃຫ້ການກວດທີ່ຜິດປົກກະຕິມີຄວາມໝາຍຫຼາຍຂຶ້ນ. ພວກເຮົາ ຕົວຖອດລະຫັດອາການກວດເລືອດ ເປັນປະໂຫຍດເມື່ອຄົນເຮົາບໍ່ແນ່ໃຈວ່າອາການໃດກົງກັບຄ່າກວດທີ່ຜິດປົກກະຕິແບບໃດ.
ບາງຄັ້ງຂັ້ນຕອນຕໍ່ໄປທີ່ເປັນໄປໄດ້ງ່າຍໆກໍແມ່ນຄວາມໄວ. ຖ້າແພດຂອງທ່ານຂໍໃຫ້ກວດຊ້ຳພາຍໃນ 24 ຫາ 72 ຊົ່ວໂມງ, ການຮູ້ວ່າ ຜົນກວດມັກຈະກັບມາໄວປານໃດ ຈະຊ່ວຍໃຫ້ບໍ່ເສຍເວລາ 1 ອາທິດໄປກັບຂັ້ນຕອນດ້ານການຈັດການ. ຮູບແບບທີ່ປ່ຽນແປງໄວແມ່ນມີຂໍ້ມູນຫຼາຍກວ່າຕົວເລກດຽວທີ່ແຮງແບບນັ້ນ.
ເປັນຫຍັງຊ່ວງຄ່າປົກກະຕິຈຶ່ງແຕກຕ່າງຕາມຫ້ອງທົດລອງ, ເພດ, ອາຍຸ ແລະການອອກກຳລັງກ່ອນໜ້າ
ຊ່ວງອ້າງອີງແຕກຕ່າງກັນ ເພາະວ່າຫ້ອງກວດໃຊ້ເຄື່ອງວິເຄາະທີ່ຕ່າງກັນ, ປະຊາກອນໃນທ້ອງຖິ່ນຕ່າງກັນ, ແລະ ວິທີທາງສະຖິຕິທີ່ຕ່າງກັນ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ ALT ອັນດຽວກັນສາມາດຖືກລະບຸວ່າປົກກະຕິໃນເມືອງໜຶ່ງ ແລະ ສູງໃນອີກເມືອງໜຶ່ງ.

ຫ້ອງກວດຂອງຜູ້ໃຫຍ່ຫຼາຍແຫ່ງຍັງພິມ ຂີດຈຳກັດສູງຂອງ ALT 40-55 U/L, ແຕ່ບາງສູນໃນເອີຣົບໃຊ້ຈຸດຕັດທີ່ເຂັ້ມກວ່າ ໃກ້ກັບ 35 U/L ສຳລັບຜູ້ຊາຍ ແລະ 25 U/L ສຳລັບຜູ້ຍິງ. ຄວາມອ້ວນ ແລະ ຕັບໄຂມັນທີ່ບໍ່ມີອາການໃນປະຊາກອນອ້າງອີງ ຊ່ວຍອະທິບາຍຊ່ອງຫ່າງນີ້ໄດ້ບາງສ່ວນ. ນັບແຕ່ 6 ເມສາ 2026 ແພດຍັງບໍ່ເຫັນດີກັນກ່ຽວກັບເສັ້ນຂອບທີ່ເໝາະສົມ.
ພຶດຕິກ່ອນກວດ (pre-test behavior) ມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຄົນສ່ວນໃຫຍ່ຄາດຫວັງ. ການອອກກຳລັງກາຍໜັກໃນຊ່ວງກ່ອນ 3 ຫາ 7 ວັນ ສາມາດເພີ່ມ AST ແລະ ALT, ແລະ ການອົດອາຫານທີ່ດົນກວ່າ 24 ຊົ່ວໂມງ ສາມາດເພີ່ມບິລິຣູບິນໃນໂຣກ Gilbert. ຖ້າຫ້ອງທົດລອງຂອງທ່ານຂໍໃຫ້ອົດອາຫານ, ກະລຸນາທົບທວນຄຳແນະນຳຂອງພວກເຮົາກ່ຽວກັບ ການອົດອາຫານກ່ອນກວດເລືອດ ແທນການຄາດເດົາ.
ຜົນຂອງຢາບໍ່ເທົ່າກັນ. ຢາ statins ມັກຈະເຮັດໃຫ້ ALT ເພີ່ມຂຶ້ນເລັກນ້ອຍ ພາຍໃຕ້ 3 ເທົ່າຂອງ ULN ແລະສາມາດສືບຕໍ່ໄດ້ຫຼາຍຄັ້ງພ້ອມການຕິດຕາມ, ໃນຂະນະທີ່ amiodarone, methotrexate, nitrofurantoin, valproate, ແລະ ຢາກຸ່ມ anabolic ຄວນມີຂອບເກນຕ່ຳກວ່າສຳລັບຄວາມກັງວົນ. ອາຫານເສີມສະໝຸນໄພຍິ່ງສັບສົນເປັນພິເສດ ເພາະລາຍການສ່ວນປະກອບບໍ່ໄດ້ຊື່ສະເໝີສະເໝີທຸກຄັ້ງ.
ການກວດຊ້ຳຄວນເຮັດໃນຫ້ອງທົດລອງດຽວກັນ ແລະ ປຽບທຽບກັບຊ່ວງເວລາທີ່ພິມດຽວກັນ. ຄວາມແປຜັນທາງວິເຄາະ ແລະ ຄວາມແປຜັນທາງຊີວະພາບຮ່ວມກັນ ສາມາດສ້າງການ ການສວິງ 5-15% ໂດຍບໍ່ມີການປ່ຽນແປງທາງຄລີນິກທີ່ແທ້ຈິງ. ນັ້ນແມ່ນເຫດຜົນໜຶ່ງທີ່ຂ້ອຍມັກໃຊ້ການຕີຄວາມແນວໂນ້ມ (trend interpretation) ຫຼາຍກວ່າການປຸກເຕືອນຄັ້ງດຽວ.
ແພດມັກສັ່ງກວດຫຍັງຕໍ່ຫຼັງຈາກຄ່າເອນໄຊ໌ຕັບສູງ
ການກວດຄັ້ງຕໍ່ໄປຂຶ້ນກັບຮູບແບບ. ຜົນແນວ hepatocellular ມັກນຳໄປສູ່ການກວດ hepatitis, CK, ການກວດທາດເຫຼັກ, ແລະ ultrasound; ຜົນແນວ cholestatic ມັກເລີ່ມດ້ວຍ ultrasound ແລະຕົວຊີ້ວັດ cholestasis ທີ່ເກີດຈາກພູມຕ້ານທານ.

ສຳລັບຊຸດກວດທີ່ເນັ້ນ ALT/AST ເປັນຫຼັກ, ຂ້ອຍມັກເພີ່ມ hepatitis B surface antigen, hepatitis C antibody, CK, ferritin, transferrin saturation, ແລະ ບາງຄັ້ງ ANA, SMA, ແລະ IgG. ໂຣກ hereditary hemochromatosis ຈະເປັນໄປໄດ້ຫຼາຍຂຶ້ນເມື່ອ ຄວາມອີ່ມຕົວຂອງ transferrin ເກີນ 45% ແລະ ferritin ສູງ. ຂໍ້ມູນຂອງພວກເຮົາ ຄູ່ມືການສຶກສາກ່ຽວກັບທາດເຫຼັກ ໃຫ້ຕົວເລກທີ່ຢູ່ຢູ່ຫຼັງສິ່ງນັ້ນ.
ສຳລັບຊຸດກວດທີ່ເນັ້ນ ALP/GGT ເປັນຫຼັກ, ultrasound ທ້ອງມັກເປັນອັນດັບທຳອິດ ເພາະມັນສາມາດກວດພົບການຂະຫຍາຍທໍ່, ກ້ອນຫີນ, ຫຼື ການປ່ຽນແປງເປັນໄຂມັນໄດ້ໄວ. ຖ້າ cholestasis ຍັງຄົງຢູ່ໂດຍບໍ່ມີການອຸດຕັນທີ່ຊັດເຈນ, ທ່ານແພດອາດເພີ່ມ antimitochondrial antibody ສຳລັບ primary biliary cholangitis ຫຼື MRCP ເພື່ອການຈັດແຜນທໍ່. ຍ່ຽວສີເຂັ້ມດຳກໍສາມາດຊີ້ແຈງໄດ້ດ້ວຍ ການກວດ urobilinogen ແລະ ການທົບທວນການກວດຍ່ຽວ.
ຮູບແບບດ້ານການເຜົາຜານ ຄວນໄດ້ຮັບການກວດດ້ານການເຜົາຜານ. HbA1c ຂອງ 5.7-6.4% ສະໜັບສະໜູນ prediabetes ແລະ 6.5% ຫຼືສູງກວ່າ ສະໜັບສະໜູນ diabetes, ທັງສອງຢ່າງນີ້ເພີ່ມໂອກາດຂອງຕັບໄຂມັນ ແລະ fibrosis. ນັ້ນແມ່ນເຫດຜົນທີ່ຂ້ອຍມັກອ່ານຄ່າການເຮັດວຽກຂອງຕັບ ຄຽງຄູ່ກັບ ຊ່ວງ HbA1c ຫຼາຍກວ່າການເບິ່ງແຍກຢ່າງດຽວ.
ທ່ານ Thomas Klein, MD, ເວົ້າແບບສ່ວນຕົວ: ຂ້ອຍບໍ່ຄ່ອຍຈະຕັດສິນການວິນິດໄສທີ່ແນ່ນອນຈາກການກວດຕັບຊຸດດຽວ ຖ້າຕົວເລກບໍ່ຮ້າຍແຮງ. ການກວດຊ້ຳຊຸດນັ້ນໃນ 2 ຫາ 12 ອາທິດ, ຫຼັງຈາກກວດທົບທວນຢາ ແລະຈັດການພຶດຕິກຳທີ່ອາດກະທົບ, ມັກຈະປ່ຽນສຽງລົບກວນໃຫ້ເປັນແບບທີ່ສາມາດຮັບຮູ້ໄດ້.
ເມື່ອການບາດເຈັບຂອງກ້າມເນື້ອເປັນຄຳອະທິບາຍທີ່ເໝາະສົມກວ່າ
A CK ສູງກວ່າປະມານ 500 U/L ພ້ອມກັບການສູງຂອງ AST ເປັນຫຼັກ ແລະ GGT ປົກກະຕິ ຈະເຮັດໃຫ້ແຫຼ່ງທີ່ມາຈາກກ້າມເນື້ອເປັນໄປໄດ້ຫຼາຍກວ່າ. ໃນສະຖານະນັ້ນ, ຂ້ອຍມັກຈະກວດຊ້ຳ AST, ALT, CK, ແລະການກວດປັດສະວະ ຫຼັງຈາກ 3 ຫາ 7 ວັນ ຫ່າງຈາກການອອກກຳລັງກາຍທີ່ໜັກ ກ່ອນຈະໄລ່ຫາພະຍາດຕັບທີ່ພົບໄດ້ຍາກ.
Kantesti AI ຕີຄວາມໝາຍການກວດການເຮັດວຽກຂອງຕັບເປັນທັງແຜງແນວໃດ
Kantesti AI ອ່ານ ການກວດການເຮັດວຽກຂອງຕັບ ດ້ວຍແບບຮູບພາບ, ບໍ່ແມ່ນອີງໃສ່ສັນຍານດຽວ. ລະບົບຂອງພວກເຮົາປຽບທຽບ ALT, AST, ALP, GGT, ບິລິຣູບິນ, ອັລບູມິນ, ແນວໂນ້ມ CBC, ຕົວຊີ້ວັດການເຜົາຜານ, ແລະຊ່ວງອ້າງອີງສະເພາະຂອງຫ້ອງທົດລອງ ເພື່ອຕັດສິນວ່າຮູບພາບເບິ່ງເປັນ hepatocellular, cholestatic, ປົນກັນ, ຫຼືບໍ່ແມ່ນຕັບ.

ໃນ ໜ້າການຢືນຢັນດ້ານການແພດ, ພວກເຮົາສະແດງວ່າໂມເດວການຕີຄວາມຈັດການກັບຄວາມແຕກຕ່າງຂອງຊ່ວງອ້າງອີງ, ການວິເຄາະແນວໂນ້ມ, ແລະການຈັດລຳດັບຄວາມສ່ຽງ. ສິ່ງນີ້ສຳຄັນ ເພາະ ALT ຂອງ 62 U/L ໝາຍຄວາມຫຼາຍຢ່າງ ເມື່ອ ULN ແມ່ນ 55, ເມື່ອມັນເປັນ 18 ສາມເດືອນກ່ອນ, ຫຼືເມື່ອ AST, ເກັດເລືອດ, ແລະ triglycerides ກຳລັງຄ່ອຍໆປ່ຽນແປງໄປພ້ອມກັນກັບມັນ. Kantesti AI ດຽວນີ້ວິເຄາະ 15,000+ ຕົວຊີ້ວັດ ຂ້າມໝວດໝູ່ການກວດຫ້ອງທົດລອງຫຼັກ.
ຊັ້ນການແພດບໍ່ແມ່ນສິ່ງທີ່ເພີ່ມເຂົ້າທ້າຍ. ພວກເຮົາ ຄະນະທີ່ປຶກສາທາງການແພດ ທົບທວນຕົວຈິດຕະກຳທາງການແພດ, ແລະໃນຖານະ Chief Medical Officer ຂ້ອຍຍັງຢືນຢັນວ່າຜົນອອກແຍກອອກຈາກກັນລະຫວ່າງການລົ້ນຂອງກ້າມເນື້ອທີ່ເປັນໄປໄດ້, cholestasis ທີ່ເປັນໄປໄດ້, ແລະສັນຍານເຕືອນໄພສຸກເສີນທີ່ແທ້ຈິງ. ຜູ້ປ່ວຍສ່ວນໃຫຍ່ພົບວ່າມັນມີປະໂຫຍດຫຼາຍກວ່າການເຕືອນທີ່ມີເອນໄຊມຕັບສູງແບບດຽວ.
ຖ້າທ່ານມີ PDF ຫຼືຮູບຖ່າຍຈາກໂທລະສັບຂອງລາຍງານ, ຂະບວນການ ອັບໂຫລດການກວດເລືອດ ຂອງພວກເຮົາ ສາມາດວິເຄາະຊຸດໄດ້ໃນປະມານ 60 ວິນາທີ, ແລະການສາທິດຟຣີຢູ່ນີ້: ລອງໃຊ້ການວິເຄາະກວດເລືອດ AI ຟຣີ. ພວກເຮົາສ້າງ Kantesti ສຳລັບຄົນທີ່ມີຕົວເລກຢູ່ໃນມື ແລະບໍ່ຢາກລໍຖ້າຫຼາຍມື້ເພື່ອຮູ້ວ່າຄວາມຜິດປົກກະຕິໃດເປັນເລື່ອງທີ່ບໍ່ສຳຄັນ ແລະອັນໃດທີ່ຕ້ອງໂທຫາມື້ນີ້.
ຕອນນີ້ Kantesti ໃຫ້ບໍລິການແກ່ຜູ້ໃຊ້ໃນ ຫຼາຍກວ່າ 127 ປະເທດ ແລະ 75+ ພາສາ, ໂດຍ CE Mark, HIPAA, GDPR, ແລະ ISO 27001 ມາດຕະຖານທີ່ຂຽນໄວ້ໃນເອກະສານສາທາລະນະ. ຖ້າທ່ານຢາກຮູ້ພື້ນຫຼັງຂອງບໍລິສັດຫຼາຍກວ່າຢາ, ພວກເຮົາ ໜ້າ About Us ມີເລື່ອງນັ້ນ. ສະບັບສັ້ນແມ່ນງ່າຍ: ພວກເຮົາສ້າງເຄື່ອງມືທີ່ຂ້ອຍຢາກໃຫ້ຄົນເຈັບຂອງຂ້ອຍມີ ລະຫວ່າງພອດທັນລັບຫ້ອງທົດລອງ ແລະການນັດພົບທີ່ຄລີນິກ.
ບັນທຶກການຄົ້ນຄວ້າ, ວິທີທີ່ກ່ຽວຂ້ອງ, ແລະລິ້ງການເຜີຍແຜ່
ເອກະສານສອງສະບັບດ້ານລຸ່ມນີ້ບໍ່ແມ່ນພື້ນຖານສຳລັບການກວດຄ່າທາດເອນໄຊຕັບ; ມັນຄອບຄຸມໂດເມນການກວດທີ່ຢູ່ໃກ້ຄຽງທີ່ມັກຈະຕັດສິນວ່າການກວດຕັບທີ່ຜິດປົກກະຕິນັ້ນໝາຍເຖິງຫຍັງຕໍ່ໄປ — ການສະສົມເຫຼັກເກີນ ແລະການກໍ່ຕົວຂອງເລືອດ (ການກ້າມ/ການລວມຕົວ). ຄຳຖາມເຫຼົ່ານີ້ມັກຈະຖືກຍົກຂຶ້ນເລື້ອຍກວ່າທີ່ຄົນເຈັບສ່ວນໃຫຍ່ຄາດຄິດ ຫຼັງຈາກການກວດຊ້ຳຄັ້ງທຳອິດຍັງຜິດປົກກະຕິ.

ຂ້ອຍມັກເພີ່ມການກວດເຫຼັກຢ່າງແປກໃຈ ເມື່ອ ALT ຫຼື AST ຍັງສູງໂດຍບໍ່ມີຄຳອະທິບາຍທີ່ຊັດເຈນ ເພາະວ່າ hemochromatosis ສາມາດປອມແປງເປັນຕັບໄຂມັນທົ່ວໄປໄດ້ໃນໄລຍະຕົ້ນ. ແລະຂ້ອຍຈັບຕາການກໍ່ຕົວຂອງເລືອດຢ່າງໃກ້ຊິດ ເພາະວ່າການແຍ່ລົງຂອງການກໍ່ຕົວຂອງເລືອດອາດເປັນສັນຍານທຳອິດທີ່ສັງເກດໄດ້ວ່າບັນຫາເອນໄຊຕັບໄດ້ກາຍເປັນບັນຫາການເຮັດວຽກຂອງຕັບ.
ພວກເຮົາຮວບຮວມເອກະສານວິທີການທີ່ກ່ຽວຂ້ອງໄວ້ທີ່ ບລັອກ Kantesti, ແລະທຸກເອກະສານທາງຄລີນິກຖືກທົບທວນກັບຄຳແນະນຳປັດຈຸບັນກ່ອນການອັບເດດ. ໜ້ານີ້ຖືກທົບທວນທາງການແພດລ້າສຸດໃນວັນທີ 6 ເມສາ 2026 ໂດຍ Thomas Klein, MD, ພ້ອມການກຳກັບແນະນຳຈາກ Sarah Mitchell, MD, PhD.
ສຳລັບຜູ້ອ່ານທີ່ຕ້ອງການເສັ້ນທາງການພິມເຜີຍແຜ່, ເບິ່ງການອ້າງອີງທີ່ລິ້ງກັບ DOI ທີ່ລະບຸຢູ່ດ້ານລຸ່ມ. ພວກມັນໃຫ້ຄວາມເລິກເພີ່ມເກີນກ່ຽວກັບ transferrin saturation, TIBC, aPTT, D-dimer, ແລະ Protein C — ທັງໝົດແມ່ນການກວດທີ່ບາງຄັ້ງຈະກາຍເປັນສິ່ງທີ່ກ່ຽວຂ້ອງ ເມື່ອການກວດຕັບເລີ່ມບໍ່ເບິ່ງງ່າຍອີກຕໍ່ໄປ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ມັນໝາຍຄວາມວ່າແນວໃດຖ້າ ALT ສູງແຕ່ AST ປົກກະຕິ?
ALT ສູງພ້ອມກັບ AST ປົກກະຕິ ມັກຈະຊີ້ບອກວ່າມີການລະຄາຍເຄືອງຂອງຕັບແບບເບົາໆ ຫຼາຍກວ່າການເຈັບປວດຈາກກ້າມເນື້ອ. ສາເຫດທີ່ພົບໄດ້ບໍ່ຍາກ ລວມມີ ຕັບໄຂມັນ, ການປ່ຽນຢາໃໝ່ໆ ຫຼ້າສຸດ, ການຕິດເຊື້ອໄວຣັສ, ແລະ ບາງອາຫານເສີມ; ALT ໃນຊ່ວງ 40-80 U/L ແມ່ນພົບໄດ້ຫຼາຍໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດຕັບຈາກການແປປ່ຽນການເຜົາຜານ. ຖ້າ ALP, GGT, bilirubin, albumin, ແລະ INR ປົກກະຕິ, ສະພາບມັກຈະບໍ່ແມ່ນສຸກເສີນ, ແຕ່ກໍຍັງຄວນກວດຊ້ຳພາຍໃນປະມານ 1 ຫາ 3 ເດືອນ ແລະ ທົບທວນຢ່າງລະມັດລະວັງເກືອບການອອກກຳລັງກາຍ, ເຫຼົ້າ, ແລະ ຢາທີ່ໃຊ້.
GGT ສູງສະເໝີບໍ່ ເມື່ອມີການໃຊ້ເຫຼົ້າ?
ບໍ່, GGT ບໍ່ແມ່ນສູງສະເໝີກັບການໃຊ້ເຫຼົ້າ, ແລະ GGT ທີ່ສູງກໍບໍ່ໄດ້ຢືນຢັນວ່າເຫຼົ້າແມ່ນສາເຫດ. ຄົນຈຳນວນຫຼາຍທີ່ດື່ມເປັນປະຈຳມີ GGT ປົກກະຕິ, ໃນຂະນະທີ່ຄົນບໍ່ດື່ມຈຳນວນຫຼາຍມີ GGT ສູງກວ່າ 50-60 U/L ເນື່ອງຈາກຕັບໄຂມັນ, ຄວາມອ້ວນ, ໂລກເບົາຫວານ, ຫຼືຢາທີ່ກະຕຸ້ນການເຮັດວຽກຂອງເອນໄຊ. GGT ຈະຊີ້ໄປທາງທີ່ໜ້າເຊື່ອຫຼາຍ ເມື່ອມັນສູງຂຶ້ນພ້ອມກັບ AST, ໂດຍສະເພາະຖ້າອັດຕາ AST:ALT ສູງກວ່າ 2:1, ແຕ່ກໍຍັງຕ້ອງໃຊ້ການກວດອື່ນໆໃນຊຸດການກວດເພື່ອປະກອບບໍລິບົດ.
ການອອກກຳລັງກາຍສາມາດເຮັດໃຫ້ຄ່າເອນໄຊຕັບສູງຂຶ້ນໄດ້ບໍ?
ແມ່ນ, ການອອກກຳລັງຫນັກສາມາດເຮັດໃຫ້ຄ່າເອນໄຊຕັບສູງຂຶ້ນ, ໂດຍສະເພາະ AST, ເພາະກ້າມຊີ້ນກໍມີ AST ຢູ່ເຊັ່ນກັນ. ຫຼັງຈາກຍົກນ້ຳໜັກຫນັກ, ວິ່ງໄລຍະໄກ, ຫຼື ການຝຶກທີ່ບໍ່ຄຸ້ນເຄີຍ, AST ສາມາດສູງເຖິງ 80-200 U/L ແລະ ALT ສາມາດສູງຂຶ້ນແບບເບົາໆໄດ້ເຖິງ 7 ວັນ, ໂດຍສະເພາະຖ້າ CK ກໍສູງຂຶ້ນດ້ວຍ. ຄ່າ GGT ແລະ bilirubin ທີ່ປົກກະຕິ ຈະເຮັດໃຫ້ເປັນໄປໄດ້ວ່າມາຈາກກ້າມຊີ້ນຫຼາຍກວ່າ, ເຊິ່ງເປັນເຫດວ່າປະຫວັດການຝຶກຊ່ວງບໍ່ດົນມານີ້ຈຶ່ງສຳຄັນຫຼາຍ.
ຄວນກວດຄືນຄ່າເອນໄຊຕັບທີ່ສູງເມື່ອໃດ?
ການເພີ່ມຂຶ້ນເລັກນ້ອຍບໍ່ເກີນ 2 ເທົ່າຂອບເທິງຂອງຄ່າປົກກະຕິ ແຕ່ບໍ່ມີອາການ ມັກຈະຖືກກວດຊ້ຳຫຼັງ 2 ຫາ 12 ອາທິດ ຂຶ້ນກັບແບບແຜນ ແລະສາເຫດທີ່ຄາດວ່າເປັນ. ລະດັບສູງປະມານ 500 U/L, ຕົວເລກທີ່ເພີ່ມຂຶ້ນຢ່າງວ່ອງໄວ, ຫຼືຄ່າ bilirubin ຫຼື INR ທີ່ຜິດປົກກະຕິ ມັກຈະເຫດຜົນໃຫ້ກວດຊ້ຳພາຍໃນ 24 ຫາ 72 ຊົ່ວໂມງ ຫຼືອາດຈະທົບທວນໃນມື້ດຽວກັນ. ໃນການປະຕິບັດ, ເວລາກວດຊ້ຳຖືກກຳນົດຈາກທັງໝົດຂອງຊຸດກວດ (panel) ບໍ່ແມ່ນຈາກການກວດເລືອດ ALT ທີ່ຜິດປົກກະຕິພຽງຢ່າງດຽວ.
ຄ່າກວດການເຮັດວຽກຂອງຕັບມີຄວາມໝາຍວ່າແນວໃດ ເມື່ອຕ້ອງໄປຮັບການດູແລສຸກເສີນ?
ALT ຫຼື AST ສູງກວ່າ 1000 U/L ແມ່ນເປັນບັນຫາທີ່ຄວນຈັດການໃນມື້ດຽວກັນ ເພາະວ່າມັນເພີ່ມຄວາມກັງວົນຕໍ່ການເປັນຕັບອັກເສບຢ່າງຮຸນແຮງ, ການຂາດເລືອດລ້ຽງ (ischemia), ຫຼື ການໄດ້ຮັບສານພິດ. ບິລິຣູບິນສູງກວ່າ 3 mg/dL ພ້ອມກັບຕາເຫຼືອງ, INR ສູງກວ່າ 1.5 ໃນຜູ້ທີ່ບໍ່ໄດ້ກິນ warfarin, ຫຼື ALP ສູງກວ່າ 3 ເທົ່າຂອງຄ່າສູງສຸດປົກກະຕິ ພ້ອມກັບໄຂ້ ແລະ ເຈັບທ້ອງຂວາດ້ານເທິງ ກໍ່ທຳໃຫ້ສະພາບມີຄວາມຮີບດ່ວນຂຶ້ນ. ອາການເຊັ່ນ ສັບສົນ, ຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ຄັນຮຸນແຮງ, ອາເມັດ, ຫຼື ຊ້ຳງ່າຍ ເພີ່ມຄວາມຈຳເປັນຕໍ່ການປະເມີນທາງການແພດຢ່າງທັນທີ.
ທ່ານສາມາດເປັນພະຍາດຕັບໄດ້ ແມ່ນບໍ ທີ່ມີ ALT ແລະ AST ປົກກະຕິ?
ແມ່ນແລ້ວ, ALT ແລະ AST ທີ່ຢູ່ໃນລະດັບປົກກະຕິບໍ່ໄດ້ຕັດອອກພະຍາດຕັບ. ພະຍາດພັດທະນາເປັນເສັ້ນໃຍຂັ້ນສູງ, ຕັບແຂງ (cirrhosis), ພະຍາດກຸ່ມ cholestatic, ແລະ ແມ່ນແຕ່ບາງພະຍາດຕັບທີ່ມີການສະສົມ (infiltrative) ກໍສາມາດມີຢູ່ໄດ້ ໂດຍທີ່ ALT ແລະ AST ຢູ່ໃນຊ່ວງຂອງຫ້ອງທົດລອງ, ເປັນພິເສດຖ້າຈຳນວນເກັດເລືອດ (platelets) ຕໍ່າ, albumin ກຳລັງຫຼຸດລົງ, ຫຼື AST ເລີ່ມສູງກວ່າ ALT. ນັ້ນແມ່ນເຫດທີ່ແພດຈຶ່ງຍັງມອງ bilirubin, INR, ຈຳນວນ platelets, ການກວດພາບ (imaging), ແລະພາບລວມທາງຄລີນິກ ແທນທີ່ຈະອີງໃສ່ຄ່າ enzyme ທີ່ປົກກະຕິພຽງຢ່າງດຽວ.
ທ່ານໝໍຈະຮູ້ໄດ້ແນວໃດວ່າ ALP ສູງນັ້ນມາຈາກຕັບ ຫຼືຈາກກະດູກ?
ທ່ານໝໍມັກຈະຈັບຄູ່ ALP ກັບ GGT ເພື່ອຊ່ວຍຈັດການບັນຫານີ້. ALP ສູງພ້ອມກັບ GGT ສູງ ຊີ້ໄປທາງແຫຼ່ງຕັບ-ທໍ່ນ້ຳບີນ (hepatobiliary) ໃນຂະນະທີ່ ALP ສູງພ້ອມກັບ GGT ປົກກະຕິ ຈະເຮັດໃຫ້ເຫດຈາກການປ່ຽນແປງຂອງກະດູກ, ການຖືພາ, ການເຕີບໂຕ, ການຫາຍຂອງກະດູກຫັກ, ຫຼືບັນຫາກະດູກທີ່ກ່ຽວຂ້ອງກັບຂາດວິຕາມິນດີ ມີໂອກາດເປັນໄປໄດ້ຫຼາຍກວ່າ. ຖ້າພາບຍັງບໍ່ຊັດເຈນ, ທ່ານໝໍອາດຈະສັ່ງ ALP isoenzymes ຫຼື 5-prime-nucleotidase ເພື່ອຊີ້ຕຳແໜ່ງແຫຼ່ງໃຫ້ລະອຽດຂຶ້ນ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືການສຶກສາທາດເຫຼັກ: TIBC, ຄວາມອີ່ມຕົວຂອງທາດເຫຼັກ ແລະ ຄວາມສາມາດໃນການຜູກມັດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ລະດັບປົກກະຕິຂອງ aPTT: D-Dimer, ໂປຣຕີນ C ຄູ່ມືການແຂງຕົວຂອງເລືອດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ຊ່ວງນ້ຳຕານໃນເລືອດຂະນະບໍ່ກິນອາຫານ: ເປັນຫຍັງລະດັບໃນຕອນເຊົ້າຈຶ່ງສູງຂຶ້ນ
ການຕີຄວາມໝາຍການກວດຄວບຄຸມນ້ຳຕານ 2026 ອັບເດດ ສຳລັບຄົນເຈັບ ການກວດນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting glucose) 102-112 mg/dL ພ້ອມກັບ HbA1c 5.4%-5.6%...
ອ່ານບົດຄວາມ →
ຊ່ວງປົກກະຕິຂອງ TSH ໃນເດັກ: ຕາຕະລາງຕາມອາຍຸ ແລະ ສັນຍານເຕືອນ
ການຕີຄວາມຜົນກວດໄທລອຍຂອງເດັກ 2026 ອັບເດດ ແບບເຂົ້າໃຈງ່າຍ ຜົນກວດໄທລອຍທີ່ເບິ່ງວ່າສູງໃນແຜ່ນກວດຂອງຜູ້ໃຫຍ່...
ອ່ານບົດຄວາມ →
ການກວດເລືອດມາດຕະຖານ: ມີຫຍັງລວມຢູ່ ແລະ ມັນຂາດຫຍັງ
ການຕີຄວາມໝາຍການກວດຫ້ອງທົດລອງການແພດປະຖົມ 2026 ອັບເດດ ສຳລັບຄົນເຈັບ ການກວດເລືອດປະຈຳວັນສາມາດເບິ່ງຄົບຖ້ວນ ແຕ່ອາດຂ້າມຕົວຊີ້ວັດ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດຄົບຖ້ວນ (CBC) ສ່ວນແຍກ: ການອ່ານນິວໂທຣຟິລຈົນເຖິງບາໂຊຟິລ
ການກວດເລືອດຄົບຖ້ວນ (CBC) ແລະ ຄວາມແຕກຕ່າງຂອງເມັດເລືອດ (Differential) ການຕີຄວາມ 2026 ອັບເດດ ອ່ານແບບເຂົ້າໃຈງ່າຍສຳລັບຄົນເຈັບ ອ່ານ differential ໂດຍກວດຈຳນວນທີ່ແນ່ນອນ (absolute counts) ກ່ອນຄ່າເປີເຊັນ: neutrophils 1.5-7.5,...
ອ່ານບົດຄວາມ →
ການກວດເລືອດສຳລັບຄວາມກັງວົນ: ກວດໄທລອຍ, ການຂາດສານ, ຂັ້ນຕອນຕໍ່ໄປ
ອານກຊາຍ ອາການ ການຕີຄວາມຜົນການກວດໃນຫ້ອງທົດລອງ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ແມ່ນແທ້—ບໍ່ມີການກວດໃນຫ້ອງທົດລອງຢ່າງດຽວທີ່ວິນິດໄສອານກຊາຍ, ແຕ່ການກວດປົກກະຕິ...
ອ່ານບົດຄວາມ →
ອັບໂຫຼດ PDF ການກວດເລືອດ: ວິທີທີ່ AI ອ່ານລາຍງານຢ່າງປອດໄພ
ລາຍງານດິຈິຕອນ ການຕີຄວາມໝາຍຜົນການກວດຫ້ອງປະລິມານ ອັບເດດ 2026 ການຕີຄວາມໝາຍຜົນການກວດເລືອດແບບເຂົ້າໃຈງ່າຍ ການອັບໂຫລດ PDF ການກວດເລືອດ ແມ່ນປອດໄພທີ່ສຸດ ເມື່ອໄຟລ໌ສະແດງ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.