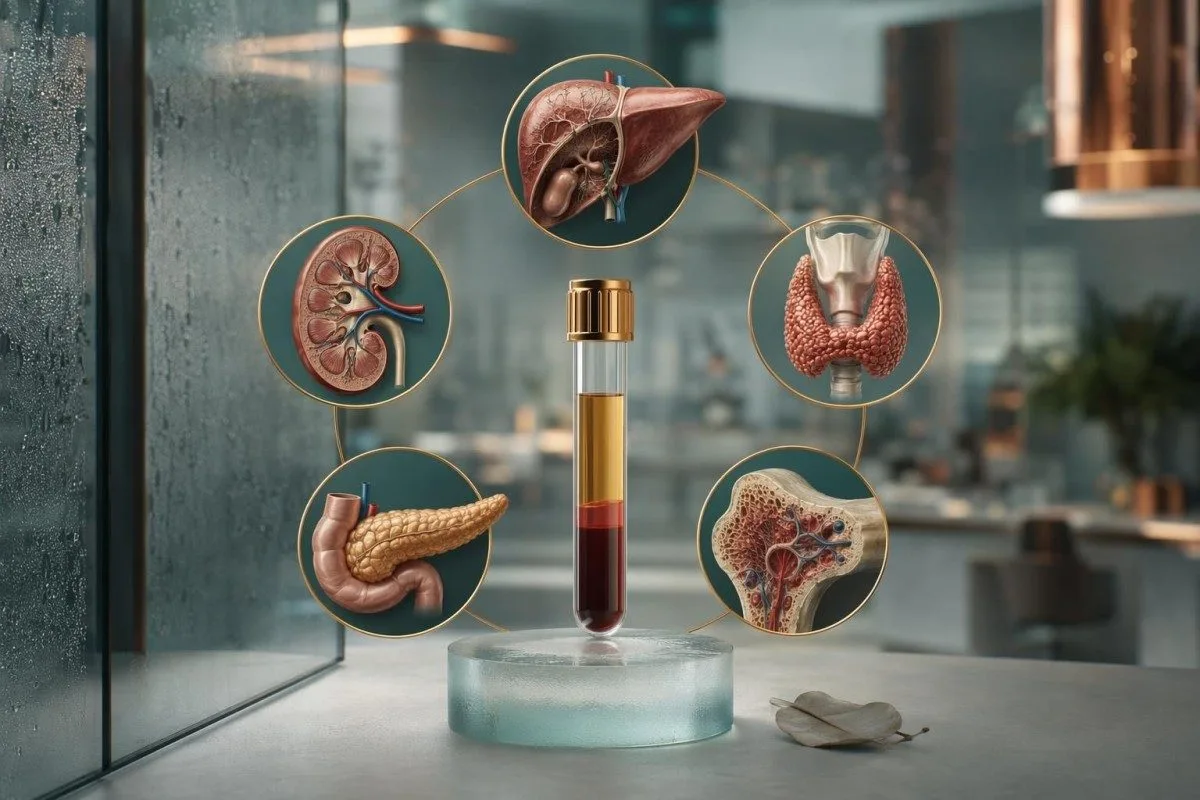
ການເກັບເລືອດຄັ້ງດຽວສາມາດບອກໄດ້ຫຼາຍ, ແຕ່ບໍ່ສາມາດກວດໄດ້ທຸກຢ່າງ. ແຜນການຄັດກອງທີ່ສະຫຼາດທີ່ສຸດໃຊ້ການກວດແບບເຈາະຈົງ (targeted labs) ຄວບຄູ່ກັບການກວດປັດສະວະ, ການສະແກນພາບ (imaging), ແລະການດູແລປ້ອງກັນຕາມອາຍຸ (age-based preventive care).
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- HbA1c 5.7-6.4% ຊີ້ບອກກ່ອນເປັນເບົາຫວານ (prediabetes); 6.5% ຫຼືສູງກວ່າໃນການກວດຊ້ຳ ສະໜັບສະໜູນວ່າເປັນເບົາຫວານ (diabetes).
- ເຟີຣິຕິນ ຕ່ຳກວ່າ 30 ng/mL ມັກຈະຊີ້ບອກການຂາດເຫຼັກ (iron deficiency) ກ່ອນທີ່ hemoglobin ຈະຕົກລົງ.
- eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ຕໍ່ເວລາຫຼາຍກວ່າ 3 ເດືອນ ຊີ້ບອກໂຣກໄຕເສື່ອມຊໍາເຮື້ອ (chronic kidney disease) ແລະຄວນຈັບຄູ່ກັບການກວດ ACR ໃນປັດສະວະ (urine ACR).
- TSH 0.4-4.0 mIU/L ແມ່ນຊ່ວງອ້າງອີງທົ່ວໄປຂອງຜູ້ໃຫຍ່, ແຕ່ອາການ ແລະ free T4 ມັກຈະສຳຄັນກວ່າການສົ່ງສັນຍານເສັ້ນຂອບ (borderline flag).
- hs-CRP ສູງກວ່າ 10 mg/L ມັກສະທ້ອນສະພາບອັກເສບທີ່ເກີດຂຶ້ນແບບທັນທີ (acute inflammatory state) ແລະຄວນກວດຊ້ຳຫຼັງການຟື້ນຕົວ.
- Lp(a) ສູງກວ່າ 50 mg/dL ຫຼື 125 nmol/L ຖືກພິຈາລະນາວ່າສູງໃນຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ ແລະມັກຄຸ້ມຄ່າທີ່ຈະກວດຄັ້ງດຽວໃນຊີວິດ.
- PSA ຢູ່ລະຫວ່າງ 4 ຫາ 10 ng/mL ທັບຊ້ອນກັນຫຼາຍກັບການໂຕໃຫຍ່ທີ່ເປັນພະຍາດບໍ່ແມ່ນມະເຮັງ (benign enlargement) ດັ່ງນັ້ນຈຶ່ງບໍ່ແມ່ນການຄັດກອງມະເຮັງທົ່ວໄປ.
- ACR ໃນຍ່ຽວ 30 mg/g ຫຼືສູງກວ່າ ສາມາດເປີດເຜີຍຄວາມເສຍຫາຍຂອງໄຕ (kidney damage) ທີ່ການກວດເລືອດທັງໂຕ (full body blood test) ອາດຈະພາດໄດ້ໝົດ.
ການກວດເລືອດທັງໂຕ (full body blood test) ສາມາດຄັດກອງໄດ້ຢ່າງເປັນໄປໄດ້ຈິງໃນດ້ານໃດ
A ການກວດເລືອດທັງໂຕ (full body blood test) ສາມາດຄັດກອງໄດ້ ເບົາຫວານ, ໂລກຈາງ (anemia), ຄວາມບົກພ່ອງຂອງໄຕ (kidney dysfunction), ການເຈັບປ່ວຍຂອງຕັບ (liver injury), ຄວາມຜິດປົກກະຕິຂອງໄຂມັນ (cholesterol disorders), ການຂາດເຫຼັກ (iron deficiency), ແລະ ບັນຫາກ່ຽວກັບໄທລອຍ (thyroid) ບາງຢ່າງ, ແຕ່ບໍ່ສາມາດຕັດອອກໄດ້ຢ່າງເຊື່ອຖືໄດ້ວ່າບໍ່ເປັນມະເຮັງສ່ວນໃຫຍ່, ພະຍາດຫົວໃຈທີ່ມີໂຄງສ້າງ (structural heart disease), ຕຸ່ມຂອງລຳໄສ້ໃຫຍ່ (colon polyps), ໂລກຕາຕໍ້ (glaucoma), ພະຍາດຢຸດຫາຍໃຈໃນການນອນ (sleep apnea), ຫຼື ພະຍາດພູມຕ້ານທານຜິດປົກກະຕິ (autoimmune conditions) ອີກຫຼາຍຢ່າງ ດ້ວຍຕົວມັນເອງ. ໃນການປະຕິບັດ, ແຜນທີ່ດີທີ່ສຸດເພື່ອຄົນບໍ່ມີອາການ ແມ່ນການກວດແບບເຈາະຈົງ (targeted labs) ຄວບຄູ່ກັບການວັດຄວາມດັນເລືອດ (blood pressure), ການກວດປັດສະວະ (urine testing), ແລະການຄັດກອງຕາມອາຍຸ (age-based screening). ພວກເຮົາເຫັນຄວາມເຂົ້າໃຈຜິດນີ້ທຸກມື້ ເມື່ອຄົນໃຊ້ ເຄື່ອງວິເຄາະເລືອດ Kantesti AI ເພື່ອອ່ານ ການກວດເລືອດມາດຕະຖານ.

ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະຄຳຖາມທີ່ຂ້ອຍໄດ້ຍິນຫຼາຍທີ່ສຸດແມ່ນຮູບແບບໜຶ່ງຂອງຄຳນີ້: 'ຂ້ອຍສາມາດເກັບເລືອດຄັ້ງດຽວ ແລ້ວຮູ້ວ່າຂ້ອຍປົກກະຕິບໍ?' ຄຳຕອບທີ່ຊື່ສັດແມ່ນບໍ່. ຊຸດກວດປົກກະຕິ (routine panel) ອາດຈະພົບ hemoglobin ຢູ່ທີ່ 9.8 g/dL, creatinine ຢູ່ທີ່ 1.7 mg/dL, ALT ຢູ່ທີ່ 88 IU/L, ຫຼື LDL-C ຢູ່ທີ່ 182 mg/dL, ແຕ່ບໍ່ມີຕົວເລກເຫຼົ່ານັ້ນທີ່ສາມາດກວດເນື້ອເຍື່ອ, ເສັ້ນເລືອດແດງ, ຫຼືຜິວໜັງໄດ້.
A CBC ສາມາດຊີ້ບອກໂລກຈາງ, ຈຳນວນເມັດເລືອດຂາວສູງຫຼາຍ, ຫຼືຄວາມຜິດປົກກຽ່ວຂອງເກັດເລືອດ (platelet). A ການກວດຊີມີຄອນທາງເຄມີ ສາມາດຊີ້ບອກໂຊດຽມຢູ່ທີ່ 126 mmol/L, ແຄວຊຽມຢູ່ທີ່ 11.2 mg/dL, ຫຼື bilirubin ຢູ່ທີ່ 2.5 mg/dL; ແຕ່ຍັງຄົງເປັນພຽງຂໍ້ບອກ, ບໍ່ແມ່ນການວິນິດໄສທີ່ສຳເລັດ.
ໃນບັນດາຜູ້ໃຊ້ຂອງພວກເຮົາໃນປະເທດ 127+, Kantesti ເຫັນຮູບແບບດຽວກັນຊ້ຳໆຢູ່ສະເໝີ: ແຜນການຄັດກອງທີ່ໄດ້ຜົນສູງກວ່າແມ່ນຂະໜາດນ້ອຍ ແລະ ສະຫຼາດກວ່າ, ບໍ່ແມ່ນກວ້າງຂວາງ ແລະ ລາຄາແພງ. ເມື່ອ AI ຂອງພວກເຮົາທົບທວນລາຍງານ, ພວກເຮົາໃຊ້ເວລາຫຼາຍກວ່າໃນການພິຈາລະນາການປະສົມຂອງຕົວຊີ້ວັດ ແລະ ທິດທາງຂອງການປ່ຽນແປງ ກວ່າການເນັ້ນຈຳນວນຕົວກວດທັງໝົດ.
ນີ້ແມ່ນກົດລະບຽບທີ່ຊ່ວຍຜູ້ປ່ວຍສ່ວນໃຫຍ່. ຖ້າພາວະໜຶ່ງເປັນຫຼັກໆ ດ້ານໂຄງສ້າງ, ເປັນໄລຍະ, ຫຼື ພາຍໃນບ່ອນ—ເຊັ່ນ: ຕຳແຫຼ່ງລຳໄສ້ໃຫຍ່ (colon) ຂະໜາດ 5 ມມ, ພາວະ atrial fibrillation ເປັນໄລຍະ, ຕາຕໍ້ເລີ່ມຕົ້ນ (glaucoma) ເບື້ອງຕົ້ນ, ກ້ອນຫີນໃນໄຕ (kidney stone), ຫຼື ປຸ່ມໄກ່ທີ່ນ່າສົງໄສ—ການເກັບເລືອດມັກຈະເປັນເຄື່ອງມືທີ່ບໍ່ຖືກຕ້ອງ.
ການກວດປົກກະຕິ (routine labs) ມັກຈະຄອບຄຸມຫຍັງແດ່ໃນການກວດເລືອດເພື່ອສຸຂະພາບ (wellness blood test)
ການກວດປົກກະຕິ ການກວດເລືອດເພື່ອສຸຂະພາບ (wellness blood test) ມັກຈະປະກອບມີ ການກວດເລືອດຄົບຖ້ວນ (CBC), ການກວດສານເຄມີ (chemistry panel), ການກວດໄຂມັນ (lipid panel), ແລະ ການຄັດກອງນ້ຳຕານ (glucose), ເຊິ່ງມັກຈະຖືກຈັດເປັນ ແຜງການກວດເລືອດຢ່າງລະອຽດ. ຊຸດປະສົມນັ້ນດີສຳລັບບັນຫາທົ່ວໄປ—ໂລກຈາງ, ຄວາມຜິດປົກກະຕິຂອງເກືອແຮ່ທາດ (electrolyte disorders), ຂໍ້ບອກເບົາຫວານ (diabetes), ຄວາມເຄັ່ງຕຶງຂອງໄຕ, ແລະ ຄວາມສ່ຽງຂອງໄຂມັນໃນເລືອດ—ແຕ່ມັນຍັງປ່ອງວ່າງໃຫຍ່.

A CBC ວັດແດງເມັດເລືອດ (red cells), ເມັດເລືອດຂາວ (white cells), ແລະ ເກັດເລືອດ (platelets). ຊ່ວງອ້າງອີງສຳລັບຜູ້ໃຫຍ່ໂດຍປົກກະຕິປະມານ hemoglobin 12.0-15.5 g/dL ໃນແມ່ຍິງ ແລະ 13.5-17.5 g/dL ໃນຜູ້ຊາຍ, WBC 4.0-11.0 ×10⁹/L, ແລະ platelets 150-450 ×10⁹/L; ຜົນກວດທີ່ຜິດປົກກະຕິສາມາດຊີ້ໄປຫາການຂາດທາດເຫຼັກ, ຄວາມຕຶງຄຽດຂອງໄຂກະດູກ (marrow stress), ການເປີດໃຊ້ລະບົບພູມຄຸ້ມກັນ (immune activation), ຫຼື ການເສຍເລືອດ (blood loss), ແຕ່ມັນບໍ່ໄດ້ບອກເຫດຜົນໂດຍຕົວມັນເອງ.
ການກວດສານເຄມີ (chemistry panel) ຄອບຄຸມສັນຍານຂອງໄຕ ແລະ ຕັບ. Creatinine ມັກຈະຢູ່ປະມານ 0.6-1.3 mg/dL, ແຕ່ມວນກ້າມກໍມີຄວາມສຳຄັນຫຼາຍ, ແລະ eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ທີ່ຍືນຍົງເປັນເວລາ 3 ເດືອນ ຕອບໜຶ່ງໃນນິຍາມຂອງໂລກໄຕເຮື້ອຮັງ (chronic kidney disease). ALT ຂີດຈຳກັດສູງສຸດແຕກຕ່າງຕາມໂຮງງານ; ບາງແຜງກ່ອນໜ້າຍັງຍອມຮັບຄ່າທີ່ສູງກວ່າ 50 IU/L, ໃນຂະນະທີ່ບາງໂຮງງານກວດໃນເອີຣົບໃຊ້ຂີດຈຳກັດສູງສຸດຕ່ຳກວ່າ ໃກ້ກັບ 35 IU/L.
ສຳລັບການຄັດກອງພະຍາດເບົາຫວານທາງກາຍ, ສິ່ງທີ່ເປັນຫຼັກແມ່ນ glucose ແລະ ໄຂມັນໃນເລືອດ. ຂໍ້ສະເໜີການຄັດກອງເບົາຫວານປີ 2021 ຈາກ US Preventive Services Task Force ສະໜັບສະໜູນ ການກວດ glucose ແບບຖືກງົດອາຫານ, HbA1c, ຫຼື ການກວດຄວາມທົນທານຂອງ glucose ແບບກິນ ໃນຜູ້ໃຫຍ່ອາຍຸ 35-70 ທີ່ມີນ້ຳໜັກເກີນ ຫຼື ພາວະອ້ວນ (US Preventive Services Task Force, 2021), ແລະ ການທົບທວນແຍກຕ່າງຫາກຂອງພວກເຮົາກ່ຽວກັບ a ຫຼືແຜງຄັດກອງລ່າສຸດ, ລອງ ແລະ ຜົນການກວດໄຂມັນໃນເລືອດ ອະທິບາຍວ່າເປັນຫຍັງຄ່າປົກກະຕິຂອງການຖືກງົດອາຫານພຽງຄັ້ງດຽວ ຈຶ່ງບໍ່ສາມາດຕັ້ງຄວາມສ່ຽງໄລຍະຍາວໄດ້.
ສິ່ງທີ່ມັກເຮັດໃຫ້ຄົນຕົກໃຈ ແມ່ນວ່າສິ່ງທີ່ ບໍ່ ເປັນມາດຕະຖານ. ແຜງກວດປະຈຳມັກຈະຂາດ ferritin, vitamin B12, TSH, ApoB, lipoprotein(a), vitamin D, ແລະ urine albumin, ດັ່ງນັ້ນຄົນໜຶ່ງອາດຖືກບອກວ່າ 'ການກວດທົ່ວຮ່າງ' ຂອງລາວປົກກະຕິ ແຕ່ຍັງມີ ferritin ຢູ່ທີ່ 14 ng/mL ຫຼື TSH ຢູ່ທີ່ 6.8 mIU/L ໃນເດືອນຕໍ່ມາ.
ການກວດເລືອດເພື່ອສຸຂະພາບທີ່ຂະຫຍາຍ (expanded wellness blood test) ຫຼື ຊຸດກວດສຸຂະພາບຜູ້ບໍລິຫານ (executive health panel) ເພີ່ມຫຍັງແດ່
ການຂະຫຍາຍ ການກວດເລືອດເພື່ອສຸຂະພາບ (wellness blood test) ຫຼື executive health panel ມັກຈະເພີ່ມ ferritin, B12, vitamin D, TSH, hs-CRP, insulin, ApoB, ແລະ lipoprotein(a). ສິ່ງເພີ່ມເຫຼົ່ານັ້ນສາມາດເປັນປະໂຫຍດແທ້ໆໄດ້, ແຕ່ກໍ່ເມື່ອມັນເໝາະກັບລະດັບຄວາມສ່ຽງ ແລະ ອາການຂອງຄົນນັ້ນ.

ຕົວຊີ້ວັດເພີ່ມທີ່ໄດ້ຜົນສູງສຸດ ແມ່ນຕົວທີ່ປ່ຽນການຈັດການ. ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດ biomarkers ຄອບຄຸມຫຼາຍພັນຕົວຊີ້ວັດ, ແຕ່ໃນການດູແລປ້ອງກັນປະຈຳວັນ ຂ້ອຍໄດ້ຄຸນຄ່າຫຼາຍສຸດຈາກ ApoB, lipoprotein(a), ferritin, TSH, B12, ແລະ 25-OH vitamin D.
A ໂລປຣີນທີນ(a) ລະດັບທີ່ 50 mg/dL ຫຼື 125 nmol/L ຖືກພິຈາລະນາວ່າສູງ ໃນຄຳແນະນຳສ່ວນໃຫຍ່ ແລະ ສ່ວນໃຫຍ່ເປັນພັນທຸກຳ. ອີງຕາມຄຳແນະນຳ cholesterol ຂອງ 2018 AHA/ACC, ApoB ຈະເປັນປະໂຫຍດຢ່າງພິເສດ ເມື່ອ triglycerides ເກີນ 200 mg/dL ຫຼື ມີ metabolic syndrome (Grundy et al., 2019), ເພາະຈຳນວນຂອງອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດ atherogenic ອາດສຳຄັນກວ່າ LDL-C ຢ່າງດຽວ.
A ເຟີຣິຕິນ ຕໍ່າກວ່າ 30 ng/mL ມັກຈະສະແດງການຂາດເຫຼັກກ່ອນທີ່ຈະເກີດເລືອດຈາງ, ໂດຍສະເພາະໃນແມ່ຍິງທີ່ມີປະຈຳເດືອນ, ຜູ້ໃຫ້ເລືອດເລື້ອຍໆ, ແລະນັກກິລາທົນທານ. A B12 ລະດັບຕໍ່າກວ່າ 200 pg/mL ແມ່ນຂາດແຄນຊັດເຈນກວ່າ ໃນຂະນະທີ່ [1] ແມ່ນເຂດສີເທົາທີ່ອາການ, ອາຊິດ methylmalonic, homocysteine, ແລະປະຫວັດອາຫານ ມີຄວາມສຳຄັນຫຼາຍກວ່າການຕິດທຸງຈາກຫ້ອງທົດລອງ; ການກວດໄທລອຍ ຈະເປັນປະໂຫຍດຫຼາຍຂຶ້ນເມື່ອຖືກຕີຄວາມຄຽງຄູ່ກັບ [2] , ບໍ່ແມ່ນພຽງ TSH ໂດຍລຳພັງ. 200-350 pg/mL ແມ່ນເຂດສີເທົາທີ່ອາການ, ອາຊິດ methylmalonic, homocysteine, ແລະປະຫວັດອາຫານ ມີຄວາມສຳຄັນຫຼາຍກວ່າການຕິດທຸງຈາກຫ້ອງທົດລອງ; ການກວດໄທລອຍ ຈະເປັນປະໂຫຍດຫຼາຍຂຶ້ນເມື່ອຖືກຕີຄວາມຄຽງຄູ່ກັບ [2] , ບໍ່ແມ່ນພຽງ TSH ໂດຍລຳພັງ. ແຜງກວດໄທຣອຍ, ບໍ່ແມ່ນພຽງ TSH ໂດຍລຳພັງ.
ສິ່ງທີ່ແພງແພງແມ່ນສິ່ງທີ່ແຜງສີສັນສວຍງາມບາງອັນຍັງປະຖິ້ມໄວ້. ພວກເຂົາອາດສັ່ງ testosterone, DHEA, ຫຼື cortisol ແບບສຸ່ມໃນຄົນທີ່ບໍ່ມີອາການ, ແຕ່ຂ້າມອັດຕາສ່ວນ albumin ຕໍ່ creatinine ໃນຍ່ຽວ, ເຊິ່ງມັກຈະກວດພົບການບາດເຈັບຂອງໄຕໄດ້ໄວກວ່າ serum creatinine ໃນຄົນເປັນເບົາຫວານ ຫຼື ຄວາມດັນເລືອດສູງ. ນີ້ແມ່ນໜຶ່ງໃນຄວາມຈິງທີ່ບໍ່ສະດວກທີ່ໜ້າການຕະຫຼາດສ່ວນຫຼາຍມັກປົກປິດໄວ້.
ການກວດເລືອດເພື່ອການປ້ອງກັນ (preventive blood test) ບໍ່ສາມາດກວດໄດ້ດ້ວຍຕົວມັນເອງ
A ການກວດເລືອດເພື່ອປ້ອງກັນ ບໍ່ສາມາດກວດເບິ່ງກາຍວະພາບໂດຍກົງໄດ້. ມັນບໍ່ເຫັນ polyp ໃນລຳໄສ້ໃຫຍ່, ການກໍ່ຕົວຂອງແຄວຊຽມໃນເຕົ້ານົມ, ມະເຮັງຜິວໜັງໄລຍະເລີ່ມຫຼາຍຊະນິດ, ການແຄບຂອງເສັ້ນເລືອດຫົວໃຈ, glaucoma, ຫຼື sleep apnea, ນັ້ນແມ່ນເຫດຜົນທີ່ການກວດເລືອດບໍ່ເຄີຍທົດແທນການກວດຮ່າງກາຍ, ການສະແກນພາບ, ຫຼືການຄັດກອງຕາມອາຍຸ.

ພະຍາດໂຄງສ້າງແມ່ນຈຸດບອດຄລາສສິກ. ທ່ານອາດມີ CBC ແລະການກວດເຄມີທີ່ປົກກະຕິດີທຸກຢ່າງ ແຕ່ຍັງມີ polyp ໃນລຳໄສ້ໃຫຍ່ຂະໜາດ 6 ມມ ຫຼື ກ້ອນເນື້ອປອດໄລຍະເລີ່ມ, ນັ້ນແມ່ນເຫດຜົນທີ່ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ [7] ການກວດເລືອດສາມາດກວດພົບມະເຮັງໄດ້ໄວແນວໃດ [8] ຈຶ່ງລະມັດລະວັງກວ່າທີ່ຜູ້ປ່ວຍສ່ວນຫຼາຍຄາດຫວັງ. ການກວດເລືອດສາມາດກວດພົບມະເຮັງໄດ້ໄວແນວໃດ ຈຶ່ງລະມັດລະວັງກວ່າທີ່ຜູ້ປ່ວຍສ່ວນຫຼາຍຄາດຫວັງ.
ພະຍາດໄຕແມ່ນກັບດັກອີກຢ່າງໜຶ່ງທີ່ພົບໄດ້ບໍ່ຍາກ. A creatinine ຂອງ 0.9 mg/dL ອາດຈະເບິ່ງດູຄືວ່າປອດໄພ, ແຕ່ a ອັດຕາສ່ວນ albumin ຕໍ່ creatinine ໃນຍ່ຽວ ຂອງ 120 mg/g ສາມາດເປີດເຜີຍການບາດເຈັບຂອງໄຕຈາກເບົາຫວານ ຫຼື ຄວາມດັນເລືອດສູງ ທີ່ມີຄວາມໝາຍໄດ້ ກ່ອນທີ່ການກວດເລືອດຈະປ່ຽນແປງຫຼາຍ.
ສຸຂະພາບກະດູກມັກຖືກອະທິບາຍແບບງ່າຍເກີນໄປ. ວິຕາມິນ D ສາມາດເປັນ 14 ng/mL, ແຕ່ osteoporosis ຖືກວິນິດໄສດ້ວຍ DEXA, ບໍ່ແມ່ນດ້ວຍລະດັບໃນເລືອດ, ແລະຄົນຫຼາຍຄົນທີ່ມີກະດູກຫັກງ່າຍກໍມີ calcium ປົກກະຕິ ແລະ alkaline phosphatase ທີ່ຄ່ອນຂ້າງທຳມະດາ.
ພະຍາດທາງລະບົບຍ່ອຍອາຫານກໍມີພຶດຕິກຳແບບດຽວກັນ. ການຂາດເຫຼັກ, albumin ຕ່ຳ, ຫຼື ເອນໄຊຕັບທີ່ຜິດປົກກະຕິ ອາດຈະເຮັດໃຫ້ສົງໄສ, ແຕ່ ພະຍາດລຳໄສ້ໃຫຍ່ອັກເສບ (IBD), ແຜ, ຄວາມເສຍຫາຍຈາກ celiac, ແລະ ມະເຮັງລຳໄສ້ໃຫຍ່ ຍັງຕ້ອງການກວດອາຈົມ, ການສະແກນພາບ, ຫຼື endoscopy ເພື່ອຢືນຢັນ.
ເປັນຫຍັງມະເຮັງ, ພະຍາດພູມຕ້ານທານຜິດປົກກະຕິ (autoimmune disease), ແລະ ການຕິດເຊື້ອຊໍາເຮື້ອ ມັກຈະຫຼົບໜີການເກັບເລືອດຄັ້ງດຽວ
ມະເຮັງ, ພະຍາດພູມຄຸ້ມກັນເປັນພິດ (autoimmune), ແລະ ການຕິດເຊື້ອຊຳເຮື້ອ ມັກຈະຫຼົບໜີການກວດເລືອດຄັ້ງດຽວ ເພາະວ່າ ພະຍາດໄລຍະເລີ່ມອາດຍັງບໍ່ໄດ້ປ່ຽນແປງຕົວຊີ້ວັດທີ່ທ່ານວັດໄດ້. ນັ້ນແມ່ນເຫດຜົນທີ່ຜົນການກວດທີ່ເບິ່ງດີບໍ່ໄດ້ຍົກເລີກເລື່ອງທີ່ນ່າກັງວົນອັດຕະໂນມັດ.

ມະເຮັງແຂງໄລຍະເລີ່ມສ່ວນຫຼາຍ ບໍ່ ບໍ່ ປ່ອຍຮູບແບບເລືອດທີ່ເປັນເອກະລັກ ແລະ ເຊື່ອຖືໄດ້. CEA, CA-125, ແລະຕົວຊີ້ວັດມະເຮັງອື່ນໆ ມີຜົນບວກປອມ (false positives) ຈາກການສູບຢາ, ການມີປະຈຳເດືອນ, ຖົງນ້ຳທີ່ເປັນພະຍາດບໍ່ຮ້າຍ, ພະຍາດຕັບ, ແລະ ການອັກເສບ, ດັ່ງນັ້ນຈຶ່ງເປັນເຄື່ອງມືຄັດກອງທີ່ບໍ່ດີສຳລັບຄົນທົ່ວໄປທີ່ມີຄວາມສ່ຽງປານກາງ; ຂໍ້ຍົກເວັ້ນທີ່ຄົນສ່ວນຫຼາຍຮູ້ກັນດີແມ່ນ PSA, ແລະ ແມ່ນແຕ່ຄຳແນະນຳຂອງ USPSTF ປີ 2018 ກໍຍັງຍູ້ໃຫ້ມີການຕັດສິນໃຈຮ່ວມກັນ (shared decision-making) ຫຼາຍກວ່າການກວດແບບທົ່ວໄປສຳລັບຜູ້ຊາຍອາຍຸ 55-69 (US Preventive Services Task Force, 2018). ແມ່ນແຕ່ມະເຮັງເລືອດກໍຍັງອາດບໍ່ຊັດເຈນໃນໄລຍະເລີ່ມ. ຂ້ອຍໄດ້ເຫັນຄົນເຈັບທີ່ມີ.
ຂ້ອຍໄດ້ເຫັນຄົນເຈັບທີ່ມີ ໂລມມະມະນີມ (lymphoma) ຊຶ່ງການກວດເລືອດຄົບຖ້ວນ (CBC) ຂອງລາວເກືອບປົກກະຕິ, ເກັດເລືອດ (platelets) ປົກກະຕິ, ແລະ LDH ຖືກຍົກຂຶ້ນພຽງແຕ່ເລັກນ້ອຍ, ນັ້ນແຫຼະຈຶ່ງຄວນໃຫ້ຄວາມໃສ່ໃຈຫຼາຍກວ່າການມີຮູບລັກສະນະດີໆຂອງ ການກວດເລືອດ lymphoma.
ການກວດຄັດກອງພະຍາດອັດຕະພາບ (Autoimmune screening) ຍັງວຸ່ນວາຍກວ່ານັ້ນອີກ. ຄ່າຕໍ່າຂອງ ອານາ ສາມາດເປັນບວກໄດ້ໃນຄົນສຸຂະພາບ, ໂດຍສະເພາະແມ່ຍິງ ແລະ ຜູ້ໃຫຍ່, ໃນຂະນະທີ່ຄົນເຈັບທີ່ມີ vasculitis ໃນໄລຍະເລີ່ມຕົ້ນ, ພະຍາດລຳໄສ້ໃຫຍ່ອັກເສບ (inflammatory bowel disease), ຫຼື ຂໍ້ອັກເສບທີ່ບໍ່ມີ seronegative ອາດຈະມີ ESR ແລະ CRP ປົກກະຕິໃນຕອນຕົ້ນ; ການທົບທວນຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດຄັດກອງພະຍາດອັດຕະພາບ (autoimmune panel) ເຈາະລຶກໃນລາຍລະອຽດຫຼາຍຂຶ້ນເຖິງ false positives ພວກນັ້ນ.
ການກວດຄັດກອງການຕິດເຊື້ອ ຈະໄດ້ຜົນກໍຕໍ່ເມື່ອທ່ານສັ່ງການກວດ (assay) ທີ່ຖືກຕ້ອງໃນຊ່ວງເວລາທີ່ຖືກຕ້ອງ. ການກວດ antigen-antibody ລຸ້ນທີ 4 HIV ມັກຈະເປັນບວກປະມານ 18-45 ວັນ ຫຼັງຈາກການສัมຜັດ, ນັ້ນແຫຼະຈຶ່ງເວລາສຳຄັນພໍໆກັບຈຳນວນຕົວເລກເອງ, ແລະ ຄູ່ມື ຊ່ວງເວລາ HIV (HIV window period) ຂອງພວກເຮົາ ມີຢູ່ ເພາະວ່າການກວດທີ່ອອກລົບໃນວັນທີ 7 ມັກຈະເຮັດໃຫ້ຮູ້ສຶກສະບາຍໃຈແບບຜິດໆ.
ເປັນຫຍັງຊ່ວງຄ່າປົກກະຕິ (normal ranges) ຈຶ່ງສ້າງທັງຄວາມສະບາຍໃຈຜິດ (false reassurance) ແລະ ການເຕືອນໄພຜິດ (false alarms)
ຊ່ວງຄ່າປົກກະຕິແມ່ນເຄື່ອງມືທາງສະຖິຕິ, ບໍ່ແມ່ນການຢັນຄວາມປອດໄພຂອງສຸຂະພາບ. ຜົນອາດຢູ່ໃນຊ່ວງຂອງຫ້ອງທົດລອງ ແຕ່ຍັງຜິດສຳລັບທ່ານ, ຫຼື ຢູ່ນອກຊ່ວງແຕ່ຍັງບໍ່ເປັນອັນຕະລາຍໃນບໍລິບົບນັ້ນ.

ຊ່ວງອ້າງອີງສ່ວນໃຫຍ່ຈັບໄດ້ກາງຂອງ 95% ປະຊາກອນອ້າງອີງ. ນັ້ນໝາຍຄວາມວ່າປະມານ 1 ໃນ 20 ຄົນສຸຂະພາບດີ ຈະຕົກຢູ່ນອກຊ່ວງໃນຕົວວິເຄາະແຕ່ລະຕົວ, ເຊິ່ງແມ່ນເຫດຜົນທີ່ຄ່າຜິດປົກກະຕິເລັກນ້ອຍທີ່ແຍກອອກມາ ຈຶ່ງເປັນເລື່ອງທົ່ວໄປໃນ ເຄື່ອງມືຊ່ວງຄ່າປົກກະຕິຂອງການກວດເລືອດ ໃບລາຍງານ.
ປັດໃຈກ່ອນການວິເຄາະ (pre-analytical factors) ປ່ຽນຜົນໄດ້ຫຼາຍກວ່າທີ່ຄົນສ່ວນໃຫຍ່ຮູ້. ການຝຶກຫນັກອາດດັນໃຫ້ AST ສູງກວ່າ 80 IU/L, ການຂາດນ້ຳ (dehydration) ສາມາດເຮັດໃຫ້ hemoglobin ແລະ albumin, ສູງຂຶ້ນແບບຜິດໆ, ແລະ ອາຫານເສີມ biotin ທີ່ຕໍ່າພຽງ 5-10 mg/ວັນ ກໍສາມາດແຊກແຊງການກວດບາງຢ່າງຂອງ thyroid ແລະ troponin assays.
ດັ່ງທີ່ Thomas Klein, MD, ຂ້ອຍໃຊ້ເວລາໃນຄລີນິກຫຼາຍກວ່າທີ່ຄາດຄິດ ເພື່ອລົບລ້າງຄວາມສະບາຍໃຈແບບຜິດໆ. ຄ່າປົກກະຕິ HbA1c ບໍ່ໄດ້ຕັດອອກຄວາມຜິດປົກກະຕິໃນການຈັດການນ້ຳຕານ (glucose handling) ໃນຄົນເຈັບທີ່ມີ hemolysis, ມີເລືອດອອກໃໝ່ໆ, ຫຼື ພັນທຸກຳຂອງ hemoglobin ບາງຊະນິດ, ແລະ ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ຄວາມຖືກຕ້ອງຂອງ HbA1c ມີຢູ່ ເພາະວ່າຄວາມບໍ່ສອດຄ່ອງລະຫວ່າງອາການ ແລະ ການກວດໃນຫ້ອງທົດລອງ ແມ່ນເປັນຄວາມຈິງ.
ສິ່ງທີ່ສຳຄັນແມ່ນຮູບແບບ. Ferritin 22 ng/mL ພ້ອມກັນ MCV 82 fL ແລະ RDW 14.9% ຊີ້ໄປທາງການສູນເສຍເຫຼັກໃນໄລຍະເລີ່ມຕົ້ນ ໃນລັກສະນະທີ່ ferritin ຢ່າງດຽວບໍ່ໄດ້ຊີ້ ຄືກັບ sodium 133 mmol/L ໝາຍເຖິງສິ່ງໜຶ່ງໃນນັກກິລາໜຸ່ມຫຼັງຈາກການແຂ່ງຂັນ ແລະ ເປັນອີກຢ່າງໜຶ່ງທີ່ແຕກຕ່າງຫຼາຍໃນຜູ້ໃຫຍ່ທີ່ກິນ thiazide.
ໃຜທີ່ໄດ້ປະໂຫຍດຈາກຕົວຊີ້ວັດເພີ່ມ (extra markers)—ແລະໃຜທີ່ມັກບໍ່ໄດ້
ຕົວຊີ້ວັດເພີ່ມເຕີມຊ່ວຍໄດ້ ເມື່ອຄວາມເປັນໄປໄດ້ກ່ອນກວດ (pretest probability) ມີເຫດຜົນ. ຖ້າໂອກາດທີ່ຈະພົບສິ່ງທີ່ມີຄວາມໝາຍຕ່ຳ, ການເຮັດແຜງກວດທີ່ໃຫຍ່ຂຶ້ນມັກຈະໄດ້ສຽງລົບກວນຫຼາຍກວ່າຄຸນຄ່າ.

ພື້ນຖານທີ່ປັບໃຫ້ເຂົ້າກັບບຸກຄົນ ສຳຄັນກວ່າເມນູທີ່ກຳລັງເປັນທີ່ນິຍົມ. ນັ້ນແມ່ນເຫດທີ່ພວກເຮົາມັກຊີ້ນຳຜູ້ອ່ານໄປສູ່ ການກວດເລືອດແບບສ່ວນຕົວ ວິທີການຂອງພວກເຮົາ ແທນທີ່ຈະເປັນລາຍການຊື້ທີ່ໃຊ້ໄດ້ກັບທຸກຄົນ.
ການວັດແບບຄັ້ງໜຶ່ງໃນຊີວິດ ໂລປຣີນທີນ(a) ເໝາະສົມສຳລັບຜູ້ໃຫຍ່ຫຼາຍຄົນ ແລະ ຂ້ອຍກົດໜັກໃຫ້ເຮັດມັນຫຼາຍຂຶ້ນ ເມື່ອມີໂລກຫົວໃຈແຕ່ເກີດກ່ອນໄວໃນຄອບຄົວລະດັບທີ່ 1. ການ Lp(a) ສູງກວ່າ 125 nmol/L ມັກຈະສູງຢູ່ຕະຫຼອດຊີວິດ ເພາະມັນສ່ວນໃຫຍ່ເປັນພັນທຸກຳ ດັ່ງນັ້ນການກວດຊ້ຳທຸກປີບໍ່ຄ່ອຍປ່ຽນແປງການຈັດການ.
ການກວດຫາການຂາດເຫຼັກໄດ້ຜົນດີກວ່າ ເມື່ອປະຫວັດຊີ້ໄປທາງນັ້ນ. ພວກເຮົາເພີ່ມ ເຟີຣິຕິນ ສຳລັບປະຈຳເດືອນທີ່ອອກຫຼາຍ, ການໃຫ້ເລືອດ, ຫຼື ກິລາຄວາມທົນທານ; B12 ສຳລັບອາຫານແບບວິທີກິນຈາກພືດ (vegan), metformin, ຫຼື ຢາທີ່ກົດການຍ່ອຍກົດ (acid-suppressing drugs); ແລະ TSH ເມື່ອການປ່ຽນແປງນ້ຳໜັກ, ຄວາມບໍ່ທົນຄວາມໜາວ, ທ້ອງຜູກ, ອາການໃຈສັ່ນ, ຫຼືບັນຫາດ້ານຄວາມເປັນລູກເຂົ້າມາໃນເລື່ອງ.
ຮໍໂມນແມ່ນບ່ອນທີ່ເງິນມັກຈະຖືກໃຊ້ໄປໂດຍບໍ່ຈຳເປັນ. ການກວດ cortisol ແບບສຸ່ມ, ການກວດກຸ່ມຮໍໂມນເພດຢ່າງກວ້າງ, ຫຼື DHEA ໃນຜູ້ໃຫຍ່ທີ່ບໍ່ມີອາການ ສ້າງຜົນພົບໂດຍບັງເອີນຈຳນວນຫຼາຍ, ແຕ່ການສົນທະນາແບບເຈາະຈົງກ່ຽວກັບ PSA, ຄວາມສ່ຽງດ້ານຫົວໃຈ ແລະເລືອດ, ແລະການກວດຄັດກອງຕາມອາຍຸ ມັກຈະເປັນປະໂຫຍດຫຼາຍກວ່າສຳລັບຄົນທີ່ອ່ານຂໍ້ມູນຂອງພວກເຮົາ ການກວດເລືອດທຸກຄັ້ງທີ່ຜູ້ຊາຍທຸກຄົນອາຍຸເກີນ 50 ປີຄວນໄດ້ຮັບ ກວດສອບ.
ວິທີສ້າງແຜນການຄັດກອງທີ່ສະຫຼາດກວ່າ ໂດຍບໍ່ມີອາການ
ແຜນການກວດຄັດກອງທີ່ສະຫຼາດກວມເອົາການກວດຫຼັກຈຳນວນນ້ອຍພ້ອມກັບການກວດບໍ່ໃຊ້ເລືອດຕາມອາຍຸ, ຄວາມສ່ຽງ, ແລະປະຫວັດ. ນັບຕັ້ງແຕ່ວັນທີ 25 ເມສາ 2026, ນີ້ຍັງປອດໄພກວ່າຫຼາຍການສັ່ງກວດຊຸດກວ້າງທີ່ທ່ານຫາໄດ້ ແລະຫວັງວ່າຈຳນວນຈະຊະນະຄວາມຄິດ.

ສຳລັບຜູ້ໃຫຍ່ຫຼາຍຄົນ, ຊຸດຫຼັກເລີ່ມຕົ້ນດ້ວຍ ການກວດເລືອດຄົບຖ້ວນ, creatinine/eGFR, ALT ຫຼື AST, ໄຂມັນໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting lipids), ແລະ glucose ໃນເວລາບໍ່ໄດ້ກິນອາຫານ ຫຼື HbA1c ແຕ່ລະ 1-3 ປີ, ບໍ່ແມ່ນທຸກໆໄຕມາດ. ຖ້າທ່ານເລີ່ມຕົ້ນໃນໄວກາງຄົນ, ຂອງພວກເຮົາ ການກວດເລືອດປະຈຳປີໃນຊ່ວງອາຍຸ 40 ປີຂອງທ່ານ ແມ່ນຈຸດເລີ່ມທີ່ເປັນໄປໄດ້, ແລະຜູ້ໃຫຍ່ອາຍຸຫຼາຍມັກຈະຕ້ອງການກຳນົດຄວາມถີ່ທີ່ແຕກຕ່າງອອກໄປເລັກນ້ອຍ ຊຶ່ງພວກເຮົາລະບຸໄວ້ໃນ ການກວດປະຈຳຂອງຫ້ອງທົດລອງສຳລັບຜູ້ສູງອາຍຸ.
ສຳລັບໂລກເບົາຫວານ, ຄຳແນະນຳຂອງ USPSTF ປີ 2021 ແນະນຳໃຫ້ກວດຄັດກອງຜູ້ໃຫຍ່ທີ່ມີອາຍຸ 35-70 ທີ່ມີນ້ຳໜັກເກີນ ຫຼື ພາວະອ້ວນ ໂດຍໃຊ້ການກວດ glucose ໃນເວລາບໍ່ໄດ້ກິນອາຫານ, HbA1c, ຫຼືການກວດຄວາມທົນທານຕໍ່ glucose ທາງປາກ (US Preventive Services Task Force, 2021). HbA1c 5.7-6.4% ຊີ້ບອກເບົາຫວານກ່ອນເກີດ (prediabetes), ແລະ 6.5% ຫຼືສູງກວ່າ ໃນການກວດຄືນ ຊະໜັບສະໜູນວ່າເປັນໂລກເບົາຫວານ.
ການກວດເລືອດຕ້ອງຢູ່ຄຽງຄູ່ກັບການກວດຄັດກອງທີ່ບໍ່ໃຊ້ເລືອດ. ການກວດຄັດກອງມະເຮັງລຳໄສ້ໃຫຍ່ສຳລັບຄົນທີ່ມີຄວາມສ່ຽງສະເລ່ຍ ເລີ່ມຕົ້ນທີ່ 45 ໃນຫຼາຍຄຳແນະນຳ, ການກວດຄັດກອງປາກມົດລູກຕາມຫຼັກໂປຣໂຕຄອນລະດັບຊາດທີ່ອີງໃສ່ HPV, ການກວດເອກຊັງ (mammography) ເລີ່ມປະມານ 40-50 ຂຶ້ນກັບປະເທດ, ແລະຄວນກວດຄວາມດັນເລືອດຢ່າງນ້ອຍປີລະເທື່ອ ເຖິງແມ່ນວ່າທຸກຢ່າງໃນຫຼອດເບິ່ງຄືວ່າສະຫງົບດີ.
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ພົບວ່າການກວດຄັດກອງງ່າຍຂຶ້ນ ເມື່ອພວກເຂົາສ້າງແຜນປະຈຳປີໜຶ່ງອີງຕາມໄລຍະຊີວິດ ຫຼາຍກວ່າການຢ້ານ. ຖ້າທ່ານມີ PDF ຜົນກວດເລືອດ ຫຼືຮູບພາບຢູ່ແລ້ວ, ທ່ານສາມາດໃຊ້ ລອງຟຣີ ການວິເຄາະເລືອດດ້ວຍ AI ເພື່ອຈັດລະບົບສ່ວນການກວດເລືອດໃນປະມານ 60 ວິນາທີ, ຈາກນັ້ນເອົາຂັ້ນຕໍ່ໄປໂຟກັສວ່າສິ່ງໃດທີ່ເລືອດບໍ່ສາມາດກວມເອົາໄດ້.
ການກວດຫຼັກສຳລັບຜູ້ໃຫຍ່ສ່ວນໃຫຍ່
ຊຸດຫຼັກທີ່ເປັນໄປໄດ້ ແມ່ນ CBC, ການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ເອນໄຊມ໌ຂອງຕັບ, ໄຂມັນ, ແລະຕົວຊີ້ວັດຂອງນ້ຳຕານ. ເພີ່ມຄວາມດັນເລືອດ, ແນວໂນ້ມນ້ຳໜັກ, ການທົບທວນຢາ, ແລະປະຫວັດສຸຂະພາບຄອບຄົວ ກ່ອນຈະເພີ່ມຕົວກວດອື່ນໆ.
ການເພີ່ມການກວດຕາມຮູບແບບຄວາມສ່ຽງ
ເພີ່ມ ferritin, B12, ການກວດໄທລອຍ, ApoB, lipoprotein(a), ຫຼື urine ACR ເມື່ອປະຫວັດຊີ້ວ່າຈະໄດ້ຜົນ. ໃນປະສົບການຂອງຂ້ອຍ, ການເພີ່ມການກວດທີ່ກ່ຽວຂ້ອງໜຶ່ງຢ່າງ ມີຄ່າຫຼາຍກວ່າສິບຢ່າງທີ່ສຸ່ມ.
ເປັນຫຍັງຮູບແບບ (patterns) ແລະ ແນວໂນ້ມ (trends) ຈຶ່ງດີກວ່າການກວດຊຸດຄັ້ງດຽວ (one-time executive health panel)
ແນວໂນ້ມດີກວ່າການຖ່າຍພາບຄັ້ງດຽວ ເພາະວ່າຫຼາຍຕົວຊີ້ວັດທາງຊີວະພາບຈະຄ່ອຍໆປ່ຽນກ່ອນທີ່ຈະຂ້າມຂອບເຂດຂອງຫ້ອງທົດລອງຈິງໆ. ເສັ້ນໂນ້ມມັກຈະບອກຄວາມຈິງໄດ້ໄວກວ່າການປະທັບຄ່າປົກກະຕິຄັ້ງດຽວ.

A ເຟີຣິຕິນ ລົດລົງຈາກ 80 ຫາ 28 ng/mL ໃນໄລຍະ 18 ເດືອນ ມີຄວາມສຳຄັນ ເຖິງແມ່ນວ່າ 28 ຍັງຖືກລາຍງານວ່າປົກກະຕິໂດຍຫ້ອງທົດລອງທີ່ອະນຸຍາດ. A creatinine ເພີ່ມຂຶ້ນຈາກ 0.8 ເປັນ 1.1 mg/dL ອາດຈະມີຄວາມໝາຍທາງການແພດໃນຜູ້ຍິງອາຍຸທີ່ນ້ອຍກວ່ານຳອີກ ນັ້ນເລີຍ ຈຶ່ງເປັນເຫດທີ່ຂ້ອຍໃສ່ໃຈກັບເສັ້ນແນວໂນ້ມຢ່າງຫຼວງຫຼາຍ.
ນີ້ແມ່ນບ່ອນທີ່ຊຸດກວດທີ່ມີຮູບລັກສະນະສວຍງາມມັກຈະບໍ່ສະໜອງຜົນໄດ້ຕາມທີ່ຄາດໄວ້. ຖ້າບໍ່ມີການທົບທວນຕາມເວລາ (longitudinal review) ທ່ານຈະບໍ່ສາມາດເຫັນວ່າ ApoB ກຳລັງຄ່ອຍໆສູງຂຶ້ນ, ວ່າ ALT ກຳລັງສອດຄ່ອງກັບ triglycerides, ຫຼືວ່າ TSH ຍັງສັ່ນໄຫວຢູ່ຫຼັງຈາກເຈັບປ່ວຍ; ວຽກຂອງພວກເຮົາຖືກສ້າງຂຶ້ນມາຕາມຄວາມເປັນຈິງນັ້ນ. ການປຽບຜົນກວດເລືອດ work is built around that reality.
Kantesti ຂອງ ການຢັ້ງຢືນທາງການແພດ ແລະ ມາດຕະຖານທາງດ້ານຄລີນິກ ໜ້ານີ້ອະທິບາຍວ່າເຄື່ອງຈັກ 2.78T ຂອງພວກເຮົາຈັດການກັບບັນທຶກຊ່ວງ (range context), ການຮູ້ຮູບແບບ (pattern recognition), ແລະການຕີຄວາມໝາຍຂ້າມຕົວຊີ້ວັດ (cross-marker interpretation) ແນວໃດ, ແລະພວກເຮົາໄດ້ເຜີຍແຜ່ ການທົດສອບມາດຕະຖານ (benchmark) ສະເພາະສຳລັບທັງໝົດເຈັດສາຂາ ໂດຍຊຸດຂໍ້ມູນ (dataset) ທີ່ລົງທະບຽນໄວ້ລ່ວງໜ້າ (pre-registered) ກໍມີໃຫ້ພ້ອມຢູ່ທີ່ ຟີກແຊຣ໌.
ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະຂ້ອຍເຊື່ອໃນແນວໂນ້ມ (trends) ເພາະຊີວະວິທະຍາມີສຽງລົບກວນ. ຢູ່ ແພລດຟອມຂອງພວກເຮົາ, ຜູ້ໃຊ້ສາມາດອັບໂຫລດ PDF ຫຼືຮູບຖ່າຍການກວດເລືອດໄດ້ໃນປະມານ 60 ວິນາທີ ຂ້າມ 75+ ພາສາ, ແຕ່ຄຸນຄ່າທາງການແພດແທ້ໆງ່າຍກວ່າ: ຊຸດກວດຂອງມື້ນີ້ຈະເຂົ້າໃຈໄດ້ກໍເມື່ອນຳໄປປຽບທຽບກັບປີກ່ອນໜ້າ, ອາການ, ຢາທີ່ໃຊ້, ແລະຄວາມສ່ຽງຂອງຄອບຄົວ.
ເມື່ອໃດອາການ ຫຼື ສັນຍານເຕືອນ (red flags) ສຳຄັນກວ່າການກວດຄັດກອງ (screening labs)
ອາການມີຄວາມສຳຄັນກວ່າການກວດຄັດກອງ. ອາການເຈັບໜ້າເອິກໃໝ່, ອ່ອນແອຂ້າງດຽວ, ຫາຍໃຈຫອບຫຼາຍຮຸນແຮງ, ອາຈົມດຳ, ຕາເຫຼືອງ, ສະຫຼົບລົ້ມ, ຫຼື ສັບສົນ ຕ້ອງໄດ້ຮັບການປະເມີນທາງການແພດ ເຖິງແມ່ນວ່າຊຸດກວດຄັດກອງປ້ອງກັນຄັ້ງກ່ອນໜ້າຂອງທ່ານຈະດູດີກໍຕາມ.

ຈຳນວນໜ້ອຍໆບາງຕົວ ຄວນຕິດຕາມຢ່າງໄວດ້ວຍຕົນເອງ. potassium 6.0 mmol/L ຫຼືສູງກວ່າ, ໂຊດຽມ 125 mmol/L ຫຼືຕ່ຳກວ່າ, ເຮໂມໂກບິນຕ່ຳກວ່າ 8 g/dL, ນ້ຳຕານ (glucose) ສູງກວ່າ 300 mg/dL ພ້ອມກັບອາການ, ຫຼື bilirubin ສູງກວ່າ 3 mg/dL ກັບຍ່ຽວມີສີເຂັ້ມດຳ ບໍ່ແມ່ນຜົນ 'ເບິ່ງໄປກ່ອນ ແລະລໍຖ້າ' (watch and wait).
ກຸ່ມອາການທີ່ຍັງຄົງຢູ່ກໍສຳຄັນເຊັ່ນກັນ. ການຫຼຸດນ້ຳໜັກໂດຍບໍ່ໄດ້ຕັ້ງໃຈ ໃນໄລຍະ 5% ພາຍໃນ 6-12 ເດືອນ, ອາການເຫື່ອອອກກະທັນກາງຄືນຢ່າງໜັກ, ເຫັນເລືອດໃນອາຈົມ ຫຼື ຍ່ຽວ, ກ້ອນໃໝ່, ຫຼື ຕ່ອມນ້ຳເຫຼືອງໂຕຂຶ້ນທີ່ຍັງຢູ່ເກີນກວ່າ 2-4 ອາທິດ ຄວນພາທ່ານໄປຫຼາຍກວ່າການກວດຄັດກອງປົກກະຕິ ແລະໄປສູ່ການກວດຢ່າງເໝາະສົມ.
ນີ້ແມ່ນໜຶ່ງໃນບ່ອນທີ່ການຕີຄວາມໝາຍຜົນກວດອອນໄລນ໌ສາມາດຊ່ວຍໄດ້ ແຕ່ບໍ່ສາມາດທົດແທນການດູແລໄດ້. ການ ຄະນະທີ່ປຶກສາທາງການແພດ ທົບທວນເນື້ອຫາດ້ວຍຫຼັກການນັ້ນໃນໃຈ: ຊຸດກວດທີ່ປົກກະຕິຫຼຸດຄວາມເປັນໄປໄດ້, ແຕ່ມັນບໍ່ເຄີຍລົບລ້າງການຕັດສິນຂອງຄົນເຈັບທີ່ຢູ່ຕໍ່ໜ້າທ່ານ.
ສະຫຼຸບທ້າຍ: ໃຊ້ການກວດເລືອດທັງໂຕເປັນໜຶ່ງໃນເຄື່ອງມື, ບໍ່ແມ່ນເປັນຄຳຕັດສິນ. ຖ້າເລື່ອງການ (ອາການ) ແລະຕົວເລກບໍ່ກົງກັນ, ຂັ້ນຕໍ່ໄປມັກຈະເປັນທ່ານແພດ, ການກວດຮ່າງກາຍທີ່ຖືກຕ້ອງ, ແລະການກວດທີ່ບໍ່ໃຊ້ເລືອດທີ່ຖືກຕ້ອງ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ການກວດເລືອດທັງໝົດຮ່າງກາຍສາມາດກວດພົບມະເຮັງໄດ້ບໍ?
ບໍ່, ການກວດເລືອດທັງໂຕບໍ່ສາມາດກວດພົບມະເຮັງສ່ວນໃຫຍ່ໄດ້ຢ່າງແນ່ນອນດ້ວຍຕົນເອງ. ການກວດເລືອດສາມາດສະແດງເບາະແສຂໍ້ສັນຍານເຊັ່ນ ພາວະເລືອດຈາງ, ຄ່າແຄວຊຽມໃນເລືອດສູງ, ຄ່າເອນໄຊຕັບຜິດປົກກະຕິ, ຫຼື LDH ສູງ, ແຕ່ມະເຮັງແຂງໄລຍະເລີ່ມຈຳນວນຫຼາຍບໍ່ສ້າງຮູບແບບໃນເລືອດທີ່ຈຳເພາະແຕ່ຢ່າງໃດໆເລີຍ. ຕົວຊີ້ວັດມະເຮັງ (tumor markers) ເຊັ່ນ PSA, CEA, ແລະ CA-125 ມີຜົນບວກຜິດ (false positives) ແລະຜົນລົບຜິດ (false negatives); ຕົວຢ່າງ, PSA ລະຫວ່າງ 4 ຫາ 10 ng/mL ທັບຊ້ອນກັນຢ່າງຫຼວງຫຼາຍກັບການໂຕຂະຫຍາຍທີ່ບໍ່ແມ່ນມະເຮັງ (benign enlargement). ການຄັດກອງມະເຮັງຍັງຕ້ອງອາໄສການກວດທີ່ຖືກຕ້ອງສຳລັບເນື້ອທີ່ຖືກຕ້ອງ, ເຊັ່ນ ການກວດອາຈົມ, colonoscopy, mammography, ການກວດ HPV, ການສະແກນພາບ (imaging), ຫຼື biopsy.
ການກວດເລືອດເພື່ອສຸຂະພາບທົ່ວໄປ ປົກກະຕິມີຫຍັງລວມແດ່?
ການກວດເລືອດສຸຂະພາບທົ່ວໄປ ມັກຈະປະກອບມີ ການກວດເລືອດຄົບຖ້ວນ (CBC), ແຜງກວດສານເຄມີ (chemistry panel), ແຜງກວດໄຂມັນ (lipid panel), ແລະ ຫຼືການກວດນ້ຳຕານໃນເລືອດແບບງົດອາຫານ (fasting glucose) ຫຼື HbA1c. ການກວດເຫຼົ່ານີ້ສາມາດຊ່ວຍຄັດກອງພາວະເລືອດຈາງ, ສັນຍານການຕິດເຊື້ອ, ຄວາມຜິດປົກກະຕິຂອງທາດເກືອແຮ່ (electrolyte disorders), ການປ່ຽນແປງການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ, ຄວາມຜິດປົກກະຕິຂອງຕັບຜ່ານຄ່າເອນໄຊມ໌ຕັບ (liver enzyme abnormalities), ບັນຫາໄຂມັນໃນເລືອດ (cholesterol problems), ແລະ ຄວາມສ່ຽງຂອງໂລກເບົາຫວານ. ແຜງກວດປະຈຳວັນຫຼາຍຢ່າງບໍ່ລວມ ferritin, ວິຕາມິນ B12, TSH, ApoB, lipoprotein(a), ຫຼື ວິຕາມິນດີ (vitamin D) ນອກຈາກວ່າຈະໄດ້ຖືກເພີ່ມເຂົ້າໄປໂດຍສະເພາະ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ ແຜງກວດປະຈຳວັນທົ່ວໄປທີ່ມີຄ່າປົກກະຕິ ບໍ່ໄດ້ຕັດອອກຄວາມຂາດເຫຼັກ, ພະຍາດຂອງຕ່ອມໄທລອຍ, ຫຼື ຄວາມສ່ຽງເບື້ອງຕົ້ນດ້ານ cardiometabolic ຢ່າງອັດຕະໂນມັດ.
ແຜງກວດສຸຂະພາບສຳລັບຜູ້ບໍລິຫານ ດີກວ່າການກວດເລືອດມາດຕະຖານບໍ?
ການກວດສຸຂະພາບສໍາລັບຜູ້ບໍລິຫານ (executive health panel) ຈະດີຂຶ້ນກໍ່ເມື່ອຕົວຊີ້ວັດທີ່ເພີ່ມເຂົ້າກົງກັບຄວາມສ່ຽງທີ່ແທ້ຈິງຂອງທ່ານ. ອົງປະກອບເພີ່ມທີ່ມັກຈະເປັນປະໂຫຍດ ມັກປະກອບມີ ferritin, B12, TSH, ApoB, lipoprotein(a) ແລະ ບາງຄັ້ງ hs-CRP, ໂດຍສະເພາະເມື່ອມີປະຫວັດສຸຂະພາບຄອບຄົວ, ອາຫານ, ຢາ, ຫຼື ອາການ ທີ່ເຮັດໃຫ້ການກວດເຫຼົ່ານັ້ນມີແນວໂນ້ມວ່າຈະສໍາຄັນ. ລະດັບ Lp(a) ທີ່ສູງກວ່າ 50 mg/dL ຫຼື 125 nmol/L ແມ່ນຕົວຢ່າງຂອງຕົວຊີ້ວັດທີ່ສາມາດປ່ຽນການອ່ານຄວາມສ່ຽງດ້ານຫົວໃຈແລະຫຼອດເລືອດໄດ້ ເຖິງແມ່ນວ່າ LDL-C ເບິ່ງດີຢູ່. ໃນຂະນະທີ່ກົງກັນຂ້າມ, ການກວດ cortisol ແບບສຸ່ມ, ການກວດກຸ່ມຮໍໂມນກວ້າງໆ, ຫຼື ຕົວຊີ້ວັດມະເຮັງໃນຜູ້ໃຫຍ່ທີ່ບໍ່ມີອາການ ມັກຈະສ້າງຄວາມສັບສົນຫຼາຍກວ່າຜົນປະໂຫຍດ.
ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີຄວນກວດເລືອດເພື່ອປ້ອງກັນພະຍາດຊ້ຳເລື້ອຍປານໃດ?
ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີສ່ວນຫຼາຍບໍ່ຈຳເປັນຕ້ອງກວດຊຸດກວ້າງຫຼາຍທຸກໆສອງສາມເດືອນ. ຊຸດກວດພື້ນຖານທີ່ເໝາະສົມມັກຈະກວດຊ້ຳທຸກ 1-3 ປີ, ແຕ່ຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຄວາມດັນເລືອດສູງ, ພະຍາດໝາກໄຂ່ຫຼັງ, ຄວາມຜິດປົກກະຕິຂອງໄຂມັນ, ການຕິດຕາມຢາ, ຫຼື ອາການທີ່ກຳລັງປ່ຽນແປງ ອາດຈະຕ້ອງກວດຖີ່ຂຶ້ນໄລຍະສັ້ນລົງ. ການກວດຄັດກອງໂລກເບົາຫວານ ແນະນຳໂດຍສະເພາະສຳລັບຜູ້ໃຫຍ່ອາຍຸ 35-70 ທີ່ມີນ້ຳໜັກເກີນ ຫຼື ໂລກອ້ວນ, ແລະ ໄລຍະການກວດໄຂມັນໃນເລືອດຂຶ້ນກັບຄວາມສ່ຽງເບື້ອງຕົ້ນ ແລະ ການຕັດສິນໃຈການຮັກສາ. ກົດເກນທີ່ດີກວ່າແມ່ນການກວດຊ້ຳຕາມສິ່ງທີ່ທ່ານກຳລັງຕິດຕາມ, ບໍ່ແມ່ນເພາະວ່າແອັບປະຕິທິນບອກວ່າຂໍ້ມູນຫຼາຍກວ່າຈະດີກວ່າສະເໝີ.
ການກວດກາທົດສອບທີ່ມີຄ່າປົກກະຕິ ສາມາດພາດເງື່ອນໄຂອັນໃດແດ່?
ການກວດກາທາງເລືອດທີ່ປົກກະຕິອາດຈະພາດໂລກທີ່ເປັນຮູບຮ່າງ, ຢູ່ໃນບ່ອນດຽວ, ຫຼືເປັນໄລຍະ. ຕົວຢ່າງທີ່ພົບເລື້ອຍລວມມີ ຕຸ່ມຂະໜາດໃນລຳໄສ້ໃຫຍ່ (colon polyps), ມະເຮັງເຕົ້ານົມໄລຍະເລີ່ມ, ມະເຮັງຜິວໜັງຫຼາຍຊະນິດ, ຕາຕໍ້ (glaucoma), ພະຍາດຢຸດຫາຍໃຈໃນເວລານອນ (sleep apnea), ຄວາມຜິດປົກກະຕິຂອງຈັງຫວະຫົວໃຈ (arrhythmias), ພະຍາດກະດູກພອຍ (osteoporosis), ແລະ ພະຍາດຂອງໝາກໄຂ່ຫຼັງທີ່ເລີ່ມປາກົດຂຶ້ນເປັນອັລບູມິນໃນຍ່ຽວ ແທນທີ່ຈະເພີ່ມຂຶ້ນຂອງ creatinine. Creatinine 0.9 mg/dL ອາດເບິ່ງຄືວ່າປົກກະຕິ ໃນຂະນະທີ່ອັດຕາສ່ວນອັລບູມິນ- creatinine ໃນຍ່ຽວ 120 mg/g ກໍ່ສະແດງການບາດເຈັບຂອງໝາກໄຂ່ຫຼັງແລ້ວ. ການກວດເລືອດມີຄວາມສາມາດສູງ ແຕ່ບໍ່ໄດ້ທົດແທນການກວດຍ່ຽວ, ການກວດພາບ (imaging), ການສອດກ້ອງ (endoscopy), ການກວດຮ່າງກາຍ, ຫຼືການທົບທວນອາການ.
ຂ້ອຍຈຳເປັນຕ້ອງງົດອາຫານກ່ອນການກວດເລືອດທັງໝົດບໍ?
ການງົດອາຫານຂຶ້ນກັບວ່າກຳລັງວັດແທກຕົວຊີ້ວັດໃດ. ສຳລັບນ້ຳຕານໃນເລືອດຂະນະງົດອາຫານ, ອິນຊູລິນ, ແລະ triglycerides, ປົກກະຕິແມ່ນມັກຈະແນະນຳໃຫ້ງົດອາຫານ 8-12 ຊົ່ວໂມງ ເພາະການກິນອາຫານທີ່ຜ່ານມາສາມາດປ່ຽນຜົນໄດ້ພໍທີ່ຈະປ່ຽນການຕີຄວາມໝາຍ. ແຜງໄຂມັນໃນເລືອດຫຼາຍຢ່າງຍັງສາມາດຕີຄວາມໝາຍໄດ້ໂດຍບໍ່ຕ້ອງງົດອາຫານ, ໂດຍສະເພາະ cholesterol ທັງໝົດ, HDL-C, ແລະ ເລື້ອຍໆ LDL-C, ແມ່ນແຕ່ triglycerides ທີ່ສູງຫຼາຍຈະເຊື່ອຖືໄດ້ກວ່າເມື່ອງົດອາຫານ. ນ້ຳໂດຍທົ່ວໄປດີສຳລັບການດື່ມ ຍົກເວັ້ນຖ້າຫ້ອງທົດລອງຂອງທ່ານໃຫ້ຄຳແນະນຳອື່ນ, ແລະຄວນຫຼີກລ້ຽງການອອກກຳລັງຫນັກໃນເຊົ້າມື້ດຽວກັນ ເພາະມັນສາມາດເພີ່ມຄ່າເອນໄຊຢ່າງ AST ແລະ CK.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Kantesti ທີມຄົ້ນຄວ້າ AI (2026). ການຢັ້ງຢືນທາງຄລີນິກຂອງ Kantesti AI Engine (2.78T) ສຳລັບ 15 ກໍລະນີກວດເລືອດທີ່ບໍ່ລະບຸຕົວຕົນ: Benchmark ອີງຕາມ Rubric ທີ່ລົງທະບຽນໄວ້ລ່ວງໜ້າ ລວມເຖິງກໍລະນີກັບດັກ Hyperdiagnosis ຂ້າມທຸກສາຂາທາງການແພດເຈັດດ້ານ. Figshare.
ທີມງານເນື້ອຫາທາງການແພດຂອງ Kantesti AI (2026). ຄູ່ມືໂປຣຕີນໃນເລືອດ: ການກວດເລືອດກ່ຽວກັບໂກລບູລິນ, ອາລະບູມິນ ແລະ ອັດຕາສ່ວນ A/G. Zenodo.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ການກວດເລືອດການຕິດເຊື້ອ: Procalcitonin ທຽບກັບ CRP ແລະ ການກວດເລືອດຄົບຖ້ວນ (CBC)
ການຕີຄວາມຜົນການກວດຫາຕົວຊີ້ບອກການຕິດເຊື້ອ ອັບເດດປີ 2026 ສຳລັບຜູ້ເຈັບ ທ່ານໝໍມັກບໍ່ໄດ້ອາໄສຕົວຊີ້ບອກທີ່ຜິດປົກກະຕິພຽງຢ່າງດຽວ. ຂໍ້ມູນທີ່ເປັນປະໂຫຍດແມ່ນ...
ອ່ານບົດຄວາມ →
ຊ່ວງປົກກະຕິສຳລັບ ESR: ອາຍຸ, ເພດ, ຜົນສູງ ແລະ ວິທີອ່ານຜົນອະທິບາຍ
ການຕີຄວາມໝາຍຕົວຊີ້ບອກການອັກເສບໃນຫ້ອງທົດລອງ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ສ່ວນໃຫຍ່ຫ້ອງທົດລອງຍັງໃຊ້ຄ່າຕັດສິນ ESR ທີ່ງ່າຍຕາມເພດ ແລະອາຍຸ ແຕ່...
ອ່ານບົດຄວາມ →
ຊ່ວງປົກກະຕິສຳລັບເກັດເລືອດ (Platelets): ຈຳນວນຂອງຜູ້ໃຫຍ່ ແລະ ສັນຍານເຕືອນ
ການຕີຄວາມໝາຍການກວດຫ້ອງທົດລອງດ້ານເລືອດ (Hematology) ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ສັນຍານເກັບເກັບເກັບເກັບຂອງເກັດເລືອດ (platelet) ທີ່ພົບເລື້ອຍໃນການກວດເລືອດຄົບຖ້ວນ (CBC) ບໍ່ແມ່ນສະພາບສຸກເສີນ. ຈຳນວນມີຄວາມສຳຄັນ,...
ອ່ານບົດຄວາມ →
ຄວາມໝາຍຂອງ CRP ສູງແມ່ນຫຍັງ? ອະທິບາຍຄວາມແຕກຕ່າງລະຫວ່າງສູງເລັກນ້ອຍ ແລະ ສູງຫຼາຍຫຼາຍ
ການຕີຄວາມຜົນການກວດຫາຕົວຊີ້ບອກການອັກເສບ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ CRP ແມ່ນຂໍ້ບອກ, ບໍ່ແມ່ນການວິນິດໄສ. ການສູງເລັກນ້ອຍມັກຈະມີພຶດຕິກຳ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດອິນຊູລິນ: ຊ່ວງຄ່າປົກກະຕິ ແລະ ອາການເລີ່ມຕົ້ນຂອງຄວາມຕ້ານທານ
ການຕີຄວາມໝາຍຜົນການກວດຫ້ອງທົດລອງດ້ານຕ່ອມເອນໂດຄຣາຍ 2026 ອັບເດດ ສຳລັບຜູ້ເຈັບ ການກວດອິນຊູລິນໃນເວລາທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting) ສາມາດເພີ່ມຂຶ້ນໄດ້ເປັນເວລາຫຼາຍປີ ໃນຂະນະທີ່ການກວດນ້ຳຕານໃນເລືອດໃນເວລາບໍ່ໄດ້ກິນອາຫານ (fasting glucose) ຍັງຄົງຢູ່...
ອ່ານບົດຄວາມ →
ນິວໂທຣຟິລທຽບກັບ ເລັມໂຟຊາຍ: ອັດຕາສະແດງຫຍັງ
ການຕີຄວາມໝາຍການກວດທາງເລືອດ (Hematology Lab Interpretation) ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ເມື່ອນິວໂທຣຟິລ (neutrophils) ເພີ່ມຂຶ້ນ ໃນຂະນະທີ່ລິມໂຟຊາຍ (lymphocytes) ຫຼຸດລົງ, ການກວດເລືອດຄົບຖ້ວນ (CBC) ມັກຈະຊີ້ໄປທາງ….
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.