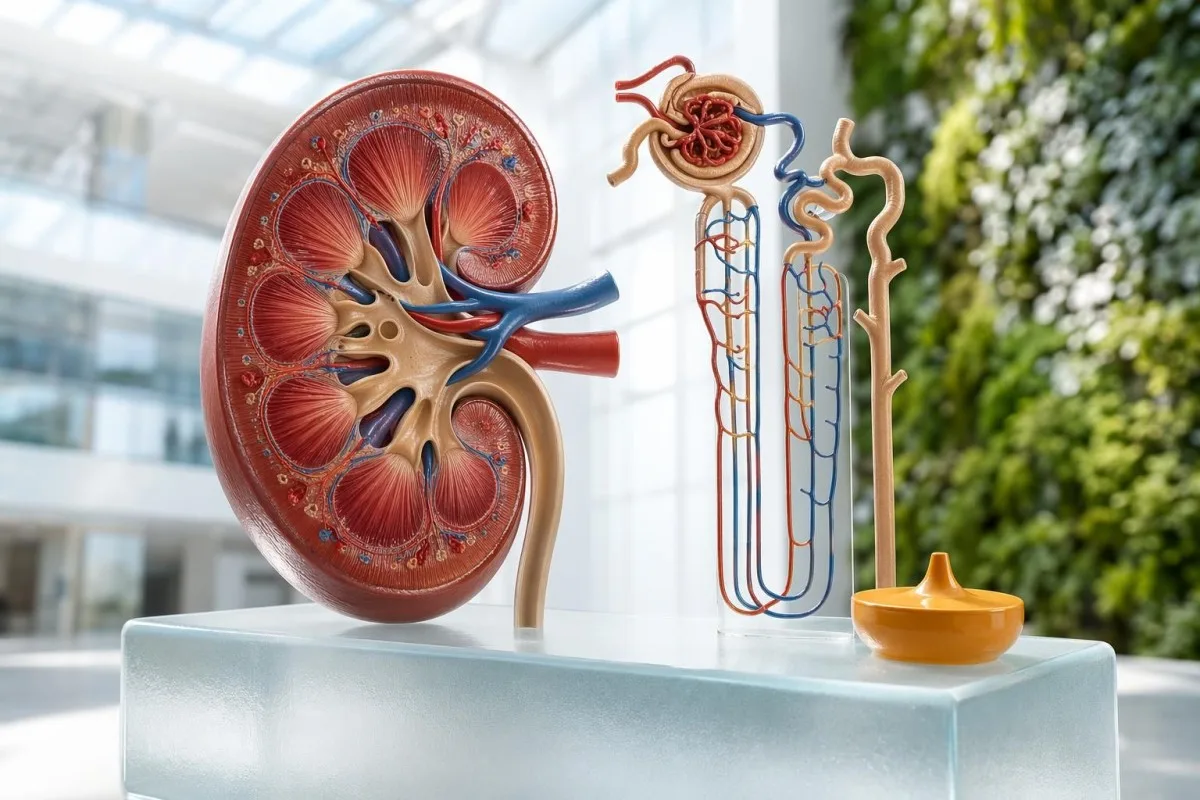
ການກວດການຂັບຄຣະຄຣີນນິນອອກທາງໄຕ 24 ຊົ່ວໂມງ ອາດຈະເປັນປະໂຫຍດ, ແຕ່ບໍ່ແມ່ນສິ່ງດຽວກັນກັບ eGFR ອັດຕະໂນມັດທີ່ພິມອອກໃນລາຍງານກວດເລືອດສ່ວນໃຫຍ່. ວິທີການເກັບກຳມັກຈະມີຄວາມສຳຄັນພໍໆກັບຜົນຂອງໄຕ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ຊ່ວງປົກກະຕິຂອງ GFR ມັກຈະປະມານ 90-120 mL/min/1.73 m² ໃນຜູ້ໃຫຍ່ທີ່ອາຍຸນ້ອຍທີ່ມີສຸຂະພາບດີ, ໂດຍຫຼຸດລົງຢ່າງຄ່ອຍໆຫຼັງກາງອາຍຸ.
- ຊ່ວງປົກກະຕິຂອງການກວດການຂັບຄຣະຄຣີນນິນອອກ ມັກຈະເປັນ 97-137 mL/min ໃນຜູ້ຊາຍຜູ້ໃຫຍ່ ແລະ 88-128 mL/min ໃນຜູ້ຍິງຜູ້ໃຫຍ່ ກ່ອນການປັບຕາມພື້ນຜິວກາຍ.
- ການກວດ GFR ດ້ວຍປັດສະວະ 24 ຊົ່ວໂມງ ແມ່ນການຂັບຄຣະຄຣີນນິນອອກຕາມເວລາ, ບໍ່ແມ່ນ GFR ທີ່ວັດແທ້ຢ່າງສົມບູນ; ມັກຈະປະເມີນ GFR ທີ່ແທ້ສູງເກີນໄປປະມານ 10-20%.
- eGFR ອັດຕະໂນມັດ ຖືກຄຳນວນຈາກ creatinine ໃນເລືອດ, ອາຍຸ, ເພດ ແລະ ບາງຄັ້ງແມ່ນ cystatin C; ບໍ່ໃຊ້ການເກັບປັດສະວະ.
- ປັດສະວະທີ່ເກັບບໍ່ຄົບ ໃນລະຫວ່າງການເກັບກຳ 24 ຊົ່ວໂມງ ການກວດຈະຫຼຸດລົງຄ່າ creatinine clearance ແບບຜິດພາດ ເນື່ອງຈາກປະລິມານ creatinine ໃນຍ່ຽວຖືກນັບໜ້ອຍເກີນໄປ.
- ເກັບດົນເກີນໄປ ຫຼືການລວມເອົາຍ່ຽວຕອນເຊົ້າຄັ້ງທຳອິດ ສາມາດເຮັດໃຫ້ creatinine clearance ສູງຂຶ້ນແບບຜິດພາດ ໂດຍການເພີ່ມ creatinine ເພີ່ມໃສ່ພາຊະນະ.
- ເກນ CKD ມັກຈະເປັນ eGFR ຫຼື GFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ຫຼືມີຕົວຊີ້ວັດຄວາມເສຍຫາຍຂອງໄຕ ເຊັ່ນ albuminuria.
- ຜົນກວດບໍ່ສອດຄ່ອງ ພົບໄດ້ບໍ່ຍາກໃນນັກກິລາທີ່ມີກ້າມຫຼາຍ, ຜູ້ໃຫຍ່ທີ່ອ່ອນແອ, ການຖືພາ, ຜູ້ຖືກຕັດຂາ, ແລະຜູ້ທີ່ກິນ creatine ຫຼືອາຫານທີ່ມີໂປຣຕີນສູງ.
ຊ່ວງປົກກະຕິຂອງ GFR ໃນລາຍງານການຂັບອອກຕາມເວລາ
ໄດ້ ຊ່ວງປົກກະຕິຂອງ GFR ມັກຈະປະມານ 90-120 mL/min/1.73 m² ໃນຜູ້ໃຫຍ່ທີ່ໜຸ່ມທີ່ມີສຸຂະພາບດີ. ການກວດ creatinine clearance ຈາກຍ່ຽວ 24 ຊົ່ວໂມງ ປະເມີນການກອງຜ່ານປະລິມານຍ່ຽວ, creatinine ໃນຍ່ຽວ, ແລະ creatinine ໃນເລືອດ ໃນຂະນະທີ່ eGFR ທີ່ຄຳນວນແບບອັດຕະໂນມັດ ຖືກຄຳນວນຈາກຜົນເລືອດ ໂດຍບໍ່ໃຊ້ຍ່ຽວ. ຕັ້ງແຕ່ວັນທີ 12 ພຶດສະພາ 2026 ຂ້ອຍປະຕິບັດ creatinine clearance ເປັນການກວດສອບຂ້າມທີ່ມີປະໂຫຍດ ບໍ່ແມ່ນຄວາມຈິງທີ່ສົມບູນ. ຖ້າທ່ານອັບໂຫລດທັງສອງຜົນເຂົ້າໄປທີ່ Kantesti AI, ແພລດຟອມຂອງພວກເຮົາອ່ານແບບຮູບແບບ ແທນທີ່ຈະເບິ່ງສັນຍານດຽວ.

GFR ຂອງ 90 mL/min/1.73 m² ຫຼືສູງກວ່າ ໂດຍທົ່ວໄປຖືວ່າປົກກະຕິ ເມື່ອບໍ່ມີ albuminuria, ການກວດພາບຜິດປົກກະຕິ, ຫຼືການເສຍຫາຍຂອງໄຕອື່ນໆ. KDIGO 2024 ກຳນົດໂລກໄຕຊຳເຮື້ອໂດຍອີງຕາມຢ່າງໃດຢ່າງໜຶ່ງ: GFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ຫຼືມີຕົວຊີ້ວັດການເສຍຫາຍຂອງໄຕ ນັ້ນແມ່ນເຫດທີ່ຜົນຕ່ຳພຽງຄັ້ງດຽວ ມັກຈະບໍ່ພໍສຳລັບການຢືນຢັນການວິນິດໄສ.
ຂ້ອຍແມ່ນ Thomas Klein, MD, ແລະໃນການທົບທວນທາງຄລີນິກ ຂ້ອຍຈະລະມັດລະວັງຫຼາຍຂຶ້ນ ເມື່ອ GFR ຫຼຸດລົງໂດຍ ຫຼາຍກວ່າ 5 mL/min/1.73 m² ຕໍ່ປີ ຫຼືເມື່ອ eGFR ແລະ albumin ໃນຍ່ຽວ ເຄື່ອນໄປໃນທິດທາງທີ່ຜິດດຽວກັນ. eGFR ທີ່ຄົງທີ່ 68 ໃນຜູ້ອາຍຸ 78 ປີ ທີ່ມີ ACR ຍ່ຽວປົກກະຕິ ຮູ້ສຶກຕ່າງຈາກຜູ້ອາຍຸ 42 ປີ ທີ່ຫຼຸດຈາກ 105 ເປັນ 72 ໃນ 18 ເດືອນ; ຂອງພວກເຮົາ ຄູ່ມືອາຍຸຂອງ eGFR ອະທິບາຍຄວາມແຕກຕ່າງນັ້ນ.
ປົກກະຕິແລ້ວ creatinine clearance ຖືກລາຍງານເປັນ mL/min, ບາງຄັ້ງຖືກປັບແກ້ເປັນ mL/min/1.73 m². ການປັບແກ້ນີ້ສຳຄັນ: ຜູ້ໃຫຍ່ທີ່ຕົວນ້ອຍຫຼາຍ ແລະຜູ້ໃຫຍ່ທີ່ຕົວໃຫຍ່ຫຼາຍ ອາດຈະມີ clearance ດິບຄ່າດຽວກັນ ແຕ່ມີຄວາມສາມາດຂອງໄຕທີ່ປັບຕາມພື້ນຜິວກາຍບໍ່ຄືກັນ.
ຊ່ວງປົກກະຕິຂອງການກວດການຂັບຄຣະຄຣີນນິນອອກ ແຍກຕາມເພດ ແລະ ອາຍຸ
ໄດ້ ຊ່ວງຄ່າປົກກະຕິຂອງການກວດ creatinine clearance ໂດຍທົ່ວໄປປະມານ 97-137 mL/min ສຳລັບຜູ້ຊາຍຜູ້ໃຫຍ່ ແລະ 88-128 mL/min ສຳລັບຜູ້ຍິງຜູ້ໃຫຍ່ ແມ່ນວ່າຫ້ອງທົດລອງຈະມີຄວາມແຕກຕ່າງ. ປັບໃຫ້ເຂົ້າກັບພື້ນຜິວກາຍ (body surface area) ແລ້ວ, ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີຫຼາຍຄົນຢູ່ປະມານ 90-120 mL/min/1.73 m².

ຜູ້ຊາຍຜູ້ໃຫຍ່ມັກຈະມີ creatinine clearance ດິບສູງກວ່າ ເພາະມີມວນກ້າມໂດຍສະເລ່ຍສູງກວ່າ ແລະ ການຜະລິດ creatinine ສູງກວ່າ. ຄ່າ clearance 90 mL/min ອາດເປັນສິ່ງທີ່ເຮັດໃຫ້ສະບາຍໃຈໄດ້ໃນຜູ້ຍິງອາຍຸ 62 ປີທີ່ມີຂະໜາດນ້ອຍ ແຕ່ກັບຕ່ຳຢ່າງບໍ່ຄາດຄິດໃນຜູ້ຊາຍອາຍຸ 28 ປີ ນັກກິລາແຖວແຖວ (rower) ທີ່ມີການຜະລິດ creatinine ສູງ.
ການກວດການຂັບ creatinine ໃນຍ່ຽວ ແມ່ນຂັ້ນຕອນກວດຄຸນນະພາບທີ່ງຽບໆ ທີ່ຜູ້ປ່ວຍຫຼາຍຄົນບໍ່ເຄີຍໄດ້ເຫັນ. ຜົນຜະລິດ creatinine ໃນຍ່ຽວ 24 ຊົ່ວໂມງທົ່ວໄປແມ່ນປະມານ 14-26 mg/kg/ວັນ ໃນຜູ້ຊາຍ ແລະ 11-20 mg/kg/ວັນ ໃນຜູ້ຍິງ; ຄ່າທີ່ຫ່າງໄກຈາກຊ່ວງນັ້ນ ເຮັດໃຫ້ຂ້ອຍສົງໄສການເກັບກຳກ່ອນ ກ່ອນຈະສົງໄສເລື່ອງໄຕ.
creatinine ໃນເລືອດຢ່າງດຽວບໍ່ເຫັນລະອຽດນີ້. creatinine 1.1 mg/dL ອາດເປັນຄ່າປົກກະຕິໃນຜູ້ໃຫຍ່ທີ່ມີກ້າມຫຼາຍ ແຕ່ອາດເປັນສິ່ງທີ່ນ່າກັງວົນໃນຜູ້ໃຫຍ່ທີ່ອ່ອນແອ (frail) ນັ້ນແຫຼະ ເຫດທີ່ຂ້ອຍມັກປຽບທຽບ clearance ກັບ ຄູ່ມືຊ່ວງ creatinine ກ່ອນຈະຮຽກວ່າຜົນເປັນປົກກະຕິ.
ການຂັບອອກປັດສະວະ 24 ຊົ່ວໂມງ ບໍ່ແມ່ນສິ່ງດຽວກັນກັບ eGFR ອັດຕະໂນມັດ
GFR ທີ່ວັດໄດ້ ທຽບກັບ eGFR ເປັນແຫຼ່ງຂອງຄວາມສັບສົນທີ່ພົບເລື້ອຍ: eGFR ແມ່ນການຄາດຄະເນຈາກຂໍ້ມູນໃນເລືອດ ໃນຂະນະທີ່ 24 ຊົ່ວໂມງ creatinine clearance ແມ່ນການກວດ clearance ຈາກຍ່ຽວທີ່ກຳນົດເວລາ. ບໍ່ມີອັນໃດເທົ່າກັບ GFR ທີ່ວັດແທ້ດ້ວຍ iohexol, iothalamate, inulin ຫຼື ຕົວຊີ້ວັດການກອງກັນທີ່ຄ້າຍຄືກັນ.

ສູດຂອງ creatinine clearance ແມ່ນ creatinine ໃນຍ່ຽວ × ອັດຕາການໄຫຼຂອງຍ່ຽວ ÷ creatinine ໃນເລືອດ. ໃນທາງປະຕິບັດ ຫ້ອງທົດລອງຈະວັດວ່າມີ creatinine ປະກົດຢູ່ໃນພາຊະນະເທົ່າໃດໃນໄລຍະ 24 ຊົ່ວໂມງ ແລ້ວແບ່ງດ້ວຍຄວາມເຂັ້ມຂອງ creatinine ໃນເລືອດທີ່ເກັບໄດ້ໃນເວລາໃກ້ຄຽງກັນນັ້ນ.
eGFR ອັດຕະໂນມັດໃຊ້ສົມຜົນ ບໍ່ແມ່ນຈອກ. ສົມຜົນ CKD-EPI ປອດການແບ່ງເຊື້ອຊາດປີ 2021 ທີ່ Inker et al. ອະທິບາຍໄວ້ໃນ New England Journal of Medicine ປະເມີນ GFR ຈາກ serum creatinine ແລະ cystatin C ໂດຍບໍ່ຕ້ອງເກັບຍ່ຽວ ແລະ ຫ້ອງທົດລອງທັນສະໄໝສ່ວນໃຫຍ່ປະຈຸບັນລາຍງານຄ່າໜຶ່ງໃນຈໍານວນນັ້ນອັດຕະໂນມັດ.
Levey et al. ອະທິບາຍໃນ NEJM ປີ 2006 ວ່າ creatinine clearance ມັກຈະເຮັດໃຫ້ປະເມີນ GFR ທີ່ແທ້ຈິງສູງເກີນໄປ ເພາະວ່າທໍ່ໄຂ່ຫຼັງມີການຫຼັ່ງ creatinine ບາງສ່ວນເຂົ້າໄປໃນຍ່ຽວ. ນັ້ນແມ່ນເຫດທີ່ຜູ້ປ່ວຍສາມາດມີ eGFR 78 ແລະ creatinine clearance 96 ໂດຍບໍ່ມີໃຜຜິດພາດ; ຂອງພວກເຮົາ GFR ທຽບກັບ eGFR ຄູ່ມື ຈະຜ່ານຄວາມບໍ່ສອດຄ່ອງນັ້ນ.
ເມື່ອແພດສັ່ງກວດ GFR ດ້ວຍປັດສະວະ 24 ຊົ່ວໂມງ
ແພດສັ່ງ ການກວດ GFR ດ້ວຍປັດສະວະ 24 ຊົ່ວໂມງ ເມື່ອ eGFR ປົກກະຕິອາດບໍ່ໝັ້ນໃຈ ຫຼື ເມື່ອຕ້ອງການຢືນຢັນທີ່ສໍາຄັນສູງກວ່າ. ເຫດທົ່ວໄປລວມມີ ມວນກ້າມທີ່ບໍ່ປົກກະຕິ, ການຖືພາ, ການບໍລິຈາກໄຂ່ຫຼັງທີ່ອາດເປັນໄປໄດ້, ຄໍາຖາມການກໍານົດຂະໜາດຢາ, ແລະ ຕົວຊີ້ວັດໄຂ່ຫຼັງທີ່ຂັດແຍ້ງກັນ.

ຂ້ອຍສັ່ງ ຫຼື ສະໜັບສະໜູນການກວດ clearance ຕາມເວລາ ເລື້ອຍທີ່ສຸດ ເມື່ອ eGFR ອີງໃສ່ creatinine ບໍ່ກົງກັບຄົນທີ່ຢູ່ຕໍ່ໜ້າຂ້ອຍ. ນັກກິລາບໍດີ້ບິວໄວ 35 ປີ, ຜູ້ຊາຍອາຍຸ 79 ປີທີ່ມີ sarcopenia, ແລະ ຜູ້ໃຫຍ່ຫຼັງການຕັດຂາ ສາມາດມີ serum creatinine ທີ່ຊີ້ນໍາໄດ້ຜິດ ເພາະເຫດທີ່ກົງກັນຂ້າມ.
ການຖືພາ ແມ່ນອີກກໍລະນີຄລາສສິກ. ປົກກະຕິ GFR ຈະເພີ່ມຂຶ້ນປະມານ 40-50% ໃນໄລຍະຕົ້ນຂອງການຖືພາ ດັ່ງນັ້ນ serum creatinine 1.0 mg/dL ອາດຈະເປັນຫ່ວງຫຼາຍກວ່າໃນການຖືພາ ກວ່າຢູ່ນອກການຖືພາ.
Cystatin C ມັກເປັນຂັ້ນຕໍ່ໄປທີ່ສະອາດກວ່າ ເມື່ອຄຸນນະພາບການເກັບບໍ່ແນ່ນອນ. ໃນການທົບທວນ Kantesti, ພວກເຮົາມັກແນະນໍາໃຫ້ປຽບທຽບ creatinine eGFR ກັບ ການກວດ GFR ດ້ວຍ cystatin C ກ່ອນຈະຂໍໃຫ້ຄົນໜຶ່ງເຮັດການເກັບຍ່ຽວ 24 ຊົ່ວໂມງທີ່ເປັນວຽກຍາກອີກຄັ້ງ.
ວິທີເກັບປັດສະວະ 24 ຊົ່ວໂມງ ໂດຍບໍ່ໃຫ້ຜົນຖືກບິດເບືອນ
ການເກັບຍ່ຽວ 24 ຊົ່ວໂມງທີ່ຖືກຕ້ອງ ເລີ່ມຈາກການຖ່າຍຍ່ຽວເອົາອອກຈາກກະເພາະປັດສະວະ ແລະຖິ້ມຍ່ຽວຄັ້ງທໍາອິດ ຈາກນັ້ນເກັບທຸກໆຢອດໃນ 24 ຊົ່ວໂມງຕໍ່ໄປ ລວມທັງຍ່ຽວຄັ້ງສຸດທ້າຍໃນເວລາຢຸດ. ຄວາມຜິດພາດໃນການຈັບເວລາສາມາດປ່ຽນ creatinine clearance ໄດ້ 10-30% ໃນການນໍາໃຊ້ຈິງ.

ວິທີທີ່ງ່າຍທີ່ສຸດ ແມ່ນເລີ່ມແຕ່ 7 ໂມງເຊົ້າ, ຖ່າຍລົງໃນຫ້ອງນ້ໍາ, ຂຽນເວລາເລີ່ມ, ແລ້ວເກັບຍ່ຽວທັງໝົດຈົນຮອດ 7 ໂມງເຊົ້າຂອງມື້ຖັດໄປ. ຍ່ຽວຄັ້ງສຸດທ້າຍເວລາ 7 ໂມງເຊົ້າ ຕ້ອງໃສ່ໃນພາຊະນະ ເພາະວ່າມັນຖືກຜະລິດຂຶ້ນໃນຊ່ວງເວລາການເກັບ.
ເກັບພາຊະນະໃຫ້ເຢັນ ຖ້າຫ້ອງທົດລອງຂໍໃຫ້, ແລະຢ່າຖອກອອກຖ້າຈອກເບິ່ງເຕັມເກີນໄປ. ໂທຫາຫ້ອງທົດລອງເພື່ອຂໍພາຊະນະອີກໃບ; ການເສຍເຖິງ 200-300 mL ສາມາດທໍາໃຫ້ຜົນຕໍ່າລົງໄດ້ ຖ້າສ່ວນທີ່ພາດນັ້ນມີ creatinine.
ການກວດຍ່ຽວຕາມເວລາ ມັກຈະຄູ່ກັບການວັດຄ່າໂປຣຕີນໃນຍ່ຽວ ຫຼື albumin. ສໍາລັບການເສຍຫາຍໄຂ່ຫຼັງໃນໄລຍະເລີ່ມ, ການກວດແບບ ອັດຕາສ່ວນອັນບັນອັລບູມິນ-ຄຣີອາຕິນໃນຍ່ຽວ ມັກຈະສະດວກກວ່າ ແລະ ມັກຈະເປັນຂໍ້ມູນທີ່ສະແດງທາງຄລີນິກໄດ້ຫຼາຍກວ່າຕົວເລກ clearance ຢ່າງດຽວ.
ຄວາມຜິດພາດໃນການເກັບທີ່ເຮັດໃຫ້ການຂັບຄຣະຄຣີນນິນອອກຕ່ຳລົງຢ່າງຜິດພາດ
Creatinine clearance ຈະຕໍ່າຜິດ ເມື່ອຍ່ຽວຖືກພາດ, ຖອກຫົຼ່ນ, ເກັບໄດ້ໜ້ອຍກວ່າ 24 ຊົ່ວໂມງ, ຫຼື ປົນບໍ່ຖືກກ່ອນທີ່ຫ້ອງທົດລອງຈະເອົາຕົວຢ່າງສ່ວນຍ່ອຍ (aliquot). ການພາດການຖ່າຍຍ່ຽວໃນຕອນກາງມື້ພຽງຄັ້ງດຽວ ສາມາດຫຼຸດຄ່า clearance ທີ່ລາຍງານລົງພໍທີ່ຈະຄ້າຍຄືພະຍາດໄຂ່ຫຼັງຂັ້ນທີ 2 ຫຼືຂັ້ນທີ 3.

ຮູບແບບທີ່ພາດຕໍ່າທີ່ພົບເລື້ອຍສຸດທີ່ຂ້ອຍເຫັນ ແມ່ນ serum creatinine ປົກກະຕິ ຄູ່ກັບປະລິມານຍ່ຽວ 24 ຊົ່ວໂມງທີ່ນ້ອຍແປກໆ ມັກຈະຕໍ່າກວ່າ 700 mL ໃນຄົນທີ່ບອກວ່າຕົນດື່ມປົກກະຕິ. ປົກກະຕິແລ້ວນີ້ໝາຍຄວາມວ່າການເກັບກຳບໍ່ຄົບຖ້ວນ, ບໍ່ແມ່ນວ່າໝາກໄຂ່ຫຼັງຢຸດກອງກັນທັນທີ.
ອີກຂໍ້ສັນຍານໜຶ່ງແມ່ນການຂັບຄຣີອາຕິນໃນຍ່ຽວຕໍ່ນ້ຳໜັກຕ່ຳ. ຖ້າຊາຍອາຍຸ 90 ກິໂລກຣາມ ສົ່ງຄືນໄດ້ພຽງແຕ່ 600 mg/ມື້ ຂອງຄຣີອາຕິນໃນຍ່ຽວ, ການເກັບກຳເກືອບແນ່ນອນວ່າບໍ່ຄົບຖ້ວນ ຍົກເວັ້ນຖ້າລາວມີມວນກ້າມຕ່ຳຫຼາຍ.
ເຄືອຂ່າຍປະສາດຂອງ Kantesti ຈະຊີ້ທຸກຄວາມບໍ່ສອດຄ່ອງພາຍໃນເຫຼົ່ານີ້ ເມື່ອປະລິມານຍ່ຽວ, ຄຣີອາຕິນໃນຍ່ຽວ, ຄຣີອາຕິນໃນເລືອດ, ແລະຂໍ້ມູນປະຊາກອນບໍ່ສອດຄ່ອງກັນ. ນີ້ແມ່ນຮູບແບບຕົກລົງດຽວກັນກັບທີ່ພວກເຮົາອະທິບາຍໃນຄູ່ມືຂອງພວກເຮົາ ຄວາມແປປ່ຽນຂອງການກວດເລືອດ, ບ່ອນທີ່ແນວໂນ້ມແລະບໍລິບົດຂອງຕົວຢ່າງມີຄວາມສຳຄັນຫຼາຍກວ່າຈຸດແດງອັນດຽວ.
ຄວາມຜິດພາດໃນການເກັບທີ່ເຮັດໃຫ້ການຂັບຄຣະຄຣີນນິນອອກສູງຂຶ້ນຢ່າງຜິດພາດ
ການກວດການກຳຈັດຄຣີອາຕິນ (creatinine clearance) ຈະສູງເກີນຄວາມເປັນຈິງ ເມື່ອການເກັບກຳຍືດຍາວກວ່າ 24 ຊົ່ວໂມງ, ຍ່ຽວຕອນເຊົ້າຄັ້ງທຳອິດຖືກລວມເຂົ້າໂດຍຜິດພາດ, ມີການເພີ່ມຍ່ຽວພິເສດຈາກນອກຊ່ວງເວລາ, ຫຼືກວດຄຣີອາຕິນໃນເລືອດໃນເວລາທີ່ບໍ່ຖືກຕ້ອງ. ການກິນຊີ້ນຫຼາຍ ຫຼື creatine ສາມາດເພີ່ມການຂຶ້ນອີກໄດ້.

ຄັ້ງໜຶ່ງມີຄົນເຈັບນຳຈອກທີ່ເຕີມຢ່າງລະມັດລະວັງມາ ແລະບອກຢ່າງພາກພູມວ່າລາວເລີ່ມຈາກຍ່ຽວຕອນເຊົ້າຄັ້ງທຳອິດ ຈາກນັ້ນກໍເກັບຕໍ່ໃນມື້ຖັດໄປອີກ. ນັ້ນໃກ້ກັບ ການເກັບກຳ 30 ຊົ່ວໂມງ ດັ່ງນັ້ນ clearance ເບິ່ງດີຫຼາຍໃນເຈ້ຍ ແຕ່ກໍເຮັດໃຫ້ຊວນເຂົ້າໃຈຜິດໃນຄວາມເປັນຈິງ.
ອາຫານຊີ້ນປຸງສຸກຂະໜາດໃຫຍ່ ສາມາດເພີ່ມ serum creatinine ແລະ urinary creatinine ແບບຊົ່ວຄາວ, ໂດຍສະເພາະຖ້າກິນໃນຕອນແລງກ່ອນໜ້າ ຫຼືໃນໄລຍະທີ່ເກັບກຳ. ອາຫານເສີມ creatine ກໍເຮັດໄດ້ແນວດຽວກັນ, ນັ້ນແມ່ນເຫດທີ່ວ່າ ຄູ່ມື creatine ແລະ creatinine ແນະນຳໃຫ້ບັນທຶກຂະໜາດຢາ ແລະເວລາກ່ອນການກວດໝາກໄຂ່ຫຼັງ.
ຄວນກວດ serum creatinine ໃກ້ກັບໄລຍະການເກັບກຳ, ເປັນອັນດີທີ່ສຸດໃນມື້ທີ່ສົ່ງຄອນເທນເນີກັບຄືນ. ຖ້າເອົາຕົວຢ່າງເລືອດຫ່າງຈາກການເກັບຍ່ຽວຫຼາຍມື້, ການຂາດນ້ຳ, ເຈັບປ່ວຍ, ຫຼືການປ່ຽນແປງຢາ ສາມາດເຮັດໃຫ້ການຄຳນວນບໍ່ໜ້າເຊື່ອຖືໄດ້ຫຼາຍ.
ເປັນຫຍັງການຂັບຄຣະຄຣີນນິນອອກຈຶ່ງອາດຈະປະເມີນ GFR ທີ່ແທ້ສູງເກີນໄປ
ການກວດການກຳຈັດຄຣີອາຕິນ ມັກຈະປະເມີນຄ່າ GFR ທີ່ແທ້ຈິງສູງເກີນໄປປະມານ 10-20% ເພາະວ່າ creatinine ຖືກກອງ ແລະຍັງຖືກລັບອອກ (secreted) ໂດຍທໍ່ຂອງໝາກໄຂ່ຫຼັງ. ການປະເມີນສູງເກີນຈະໃຫຍ່ຂຶ້ນເມື່ອໜ້າທີ່ໝາກໄຂ່ຫຼັງຫຼຸດລົງ, ເຊິ່ງອາດເຮັດໃຫ້ CKD ຂັ້ນສູງເບິ່ງບໍ່ຮ້າຍແຮງຫຼາຍກວ່າທີ່ເປັນຈິງເລັກນ້ອຍ.

GFR ທີ່ແທ້ຈິງວັດແທກການກອງຢ່າງດຽວ. Creatinine clearance ວັດແທກການກອງບວກກັບສ່ວນການລັບອອກຂອງທໍ່ທີ່ນ້ອຍກວ່າ, ດັ່ງນັ້ນມັນມີຄວາມລຳອຽງຂຶ້ນທາງຊີວະວິທະຍາ ເຖິງແມ່ນການເກັບຍ່ຽວຈະສົມບູນແບບກໍຕາມ.
ເລື່ອງນີ້ສຳຄັນທີ່ສຸດເມື່ອການກຳນົດຂະໜາດຢາຂຶ້ນກັບໜ້າທີ່ໝາກໄຂ່ຫຼັງ. clearance 32 mL/min ອາດບໍ່ໝາຍຄວາມວ່າ GFR ທີ່ແທ້ຈິງແມ່ນ 32; ໃນຜູ້ສູງອາຍຸທີ່ອ່ອນແອ, ຂ້ອຍອາດຈະປິ່ນປົວໂດຍຖືວ່າຕ່ຳລົງຢ່າງມີນັຍສຳຄັນ ຖ້າມີຄວາມສ່ຽງຂອງໂພແທດຊຽມ, ບິຄາບອນເນດ, ຫຼືພິດຈາກຢາ.
Levey ແລະຄະນະໄດ້ເນັ້ນຂໍ້ຈຳກັດນີ້ເກືອບສອງທົດສະວັດກ່ອນ, ແລະມັນຍັງຄົງຈິງໃນປີ 2026. ເວລາຂ້ອຍທົບທວນ ຄ່າ creatinine ສູງ, ຂ້ອຍຖາມວ່າຕົວເລກນັ້ນສະທ້ອນການກອງຂອງໝາກໄຂ່ຫຼັງ, ການຜະລິດກ້າມ, ຢາ, ອາຫານ, ຫຼືເປັນສ່ວນປະສົມຂອງທັງໝົດສີ່ຢ່າງ.
eGFR ອັດຕະໂນມັດ: ສິ່ງທີ່ຫ້ອງທົດລອງຂອງທ່ານຄຳນວນໃນວິນາທີ
eGFR ອັດຕະໂນມັດ ຖືກຄຳນວນຈາກ serum creatinine, ອາຍຸ, ເພດ, ແລະສົມຜົນທີ່ເລືອກໂດຍຫ້ອງທົດລອງ; ມັນບໍ່ໄດ້ວັດແທກປະລິມານຍ່ຽວ. ຫ້ອງທົດລອງຫຼາຍແຫ່ງໃນປັດຈຸບັນໃຊ້ສົມຜົນ creatinine ທີ່ບໍ່ອີງກັບເຊື້ອຊາດຂອງ CKD-EPI ປີ 2021, ແລະບາງແຫ່ງເພີ່ມ cystatin C ເພື່ອຄວາມຖືກຕ້ອງດີຂຶ້ນ.

Inker ແລະຄະນະໄດ້ສະແດງໃນປີ 2021 ວ່າ ສົມຜົນທີ່ໃຊ້ທັງ creatinine ແລະ cystatin C ໂດຍທົ່ວໄປຈະປະເມີນ GFR ທີ່ວັດໄດ້ແມ່ນຢ່າງຖືກຕ້ອງກວ່າ creatinine ຢ່າງດຽວ. ນີ້ກົງກັບສິ່ງທີ່ຂ້ອຍເຫັນໃນທາງຄລີນິກ: cystatin C ຊ່ວຍເມື່ອມວນກ້າມແມ່ນຈຸດອ່ອນໃນເລື່ອງຂອງ creatinine.
eGFR ຖືກປັບດັດເປັນຄ່າຕາມ 1.73 ມ² ພື້ນທີ່ຜິວກາຍ (body surface area) ເຊິ່ງເປັນປະໂຫຍດສຳລັບການຈັດລະດັບ CKD ແຕ່ບໍ່ແມ່ນສະເໝີໄປທີ່ເໝາະສົມສຳລັບການກຳນົດຂະໜາດຢາໃນຜູ້ໃຫຍ່ທີ່ຕົວນ້ອຍຫຼາຍ ຫຼື ໃຫຍ່ຫຼາຍ. ນັກຈັດຢາອາດຈະຕ້ອງໃຊ້ການຄາດຄະເນທີ່ບໍ່ແບ່ງຕາມດັດຊະນີ (non-indexed) ໂດຍສະເພາະໃກ້ຈຸດຕັດການກຳນົດຂະໜາດຢາ ເຊັ່ນ 30 ຫຼື 50 mL/min.
Kantesti ການວິເຄາະເລືອດດ້ວຍ AI ຕີຄວາມໝາຍ eGFR ໂດຍກວດ creatinine, ອາຍຸ, ເພດ, ແນວໂນ້ມໃນອະດີດ, BUN, ເກືອແຮ່ທາດ (electrolytes), albumin, ແລະຕົວຊີ້ວັດໃນປັດສະວະ (urine markers) ຕາມທີ່ມີ. ຖ້າລາຍງານຂອງທ່ານບອກແຕ່ eGFR, ຂອງພວກເຮົາ ຄູ່ມື eGFR ແບບອະທິບາຍເປັນພາສາງ່າຍໆ ເປັນເຄື່ອງຊ່ວຍທີ່ດີຄູ່ກັບ ແພລດຟອມການກວດເລືອດດ້ວຍ AI.
ຂະໜາດຮ່າງກາຍ, ມວນກ້າມ ແລະ ອາຍຸ ປ່ຽນແປງການຕີຄວາມ
ການປ່ຽນແປງຂອງມວນກ້າມເນື້ອສົ່ງຜົນຕໍ່ການຜະລິດ creatinine, ດັ່ງນັ້ນ eGFR ແລະ creatinine clearance ອາດຈະຊີ້ນຳໄດ້ຜິດໃນຜູ້ທີ່ມີກ້າມເນື້ອຫຼາຍ, ອ່ອນແອ, ນ້ຳໜັກຕ່ຳ, ຫຼື ຜູ້ຖືກຕັດຂາ. ອາຍຸກໍມີຄວາມສຳຄັນເຊັ່ນກັນ ເພາະວ່າ GFR ສະເລ່ຍຈະຫຼຸດລົງປະມານ 0.75-1 mL/min/1.73 m² ຕໍ່ປີ ຫຼັງຈາກໄວກາງໃນຫຼາຍປະຊາກອນ.

creatinine ໃນເລືອດຕ່ຳບໍ່ແມ່ນຂ່າວດີສະເໝີໄປ. ຜູ້ໃຫຍ່ທີ່ອ່ອນແອ ທີ່ມີ creatinine 0.55 mg/dL ອາດຈະມີຄວາມສຳຮອງຂອງໄຕໜ້ອຍກວ່າທີ່ eGFR ຊີ້ບອກ ເພາະສົມຜົນຖືວ່າຮ່າງກາຍຜະລິດ creatinine ຫຼາຍກວ່າທີ່ຈິງ.
ນັກກິລາສ້າງບັນຫາກົງກັນຂ້າມ. ນັກແລ່ນທີ່ມີກ້າມເນື້ອອາດຈະມີ creatinine 1.3 mg/dL ຫຼັງຈາກຝຶກຊ້ອມ, ໂດຍທີ່ eGFR ຖືກກຳນົດວ່າຕ່ຳ, ໃນຂະນະທີ່ cystatin C ແລະ albumin ໃນປັດສະວະ ເບິ່ງດູສະບາຍໃຈແທ້ໆ.
ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍມັກຈັບຄູ່ຜົນການກວດໄຕ ກັບບໍລິບົດຈາກ ແນວໂນ້ມ creatinine ຕ່ຳ ແລະປະຫວັດການຝຶກຊ້ອມ. ສຳລັບຜູ້ປ່ວຍທີ່ເນັ້ນດ້ານການປະຕິບັດ, ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດຂອງນັກກິລາ ຍັງຄອບຄຸມ CK, AST, ການຂາດ/ພ້ອມນ້ຳ (hydration), ແລະຕົວຊີ້ວັດການຟື້ນຕົວ ທີ່ອາດຈະທຳໃຫ້ການຕີຄວາມໝາຍກ່ຽວກັບໄຕສັບສົນ.
ການຖືພາ, ເດັກນ້ອຍ ແລະ ຜູ້ສູງອາຍຸ ຕ້ອງຄິດແຍກຕ່າງຫາກ
ການຖືພາ, ໄວເດັກ, ແລະອາຍຸສູງ ຕ້ອງການການຕີຄວາມໝາຍ GFR ແຍກຕ່າງຫາກ ເພາະວ່າສະພາບກາຍປົກກະຕິປ່ຽນແປງການຜະລິດ creatinine ແລະການກອງຕອງ (filtration). ໃນການຖືພາ, creatinine ໃນເລືອດມັກຈະຫຼຸດລົງເຖິງປະມານ 0.4-0.8 mg/dL, ໃນຂະນະທີ່ creatinine clearance ອາດຈະເພີ່ມຂຶ້ນໄດ້ຫຼາຍກວ່າຊ່ວງຂອງຄົນບໍ່ຖືພາ.

creatinine 1.0 mg/dL ສາມາດເປັນຄ່າປົກກະຕິໃນຜູ້ໃຫຍ່ຫຼາຍຄົນ ແຕ່ຄ່ອນຂ້າງສູງໃນການຖືພາ. ຖ້າຄວາມດັນເລືອດສູງຂຶ້ນ, ມີໂປຣຕີນໃນປັດສະວະ, ຫຼື ອາການບວມມີຄວາມສຳຄັນ, ທ່ານແພດຈະໃຫ້ຄວາມສຳຄັນກັບການປ່ຽນແປງນັ້ນ ເຖິງແມ່ນວ່າຫ້ອງທົດລອງບໍ່ໄດ້ພິມສັນຍານເຕືອນສີແດງກໍຕາມ.
ເດັກມັກຈະຖືກປະເມີນດ້ວຍສົມຜົນສຳລັບເດັກ (pediatric) ເຊັ່ນ bedside Schwartz, ເຊິ່ງໃຊ້ຄວາມສູງ ແລະ creatinine ໃນເລືອດ. ສົມຜົນ eGFR ສຳລັບຜູ້ໃຫຍ່ບໍ່ຄວນນຳໄປໃຊ້ຢ່າງສະບາຍໆກັບເດັກອາຍຸ 9 ປີ ເພາະການເຕີບໂຕປ່ຽນແປງທັງພື້ນທີ່ຜິວກາຍ ແລະການຜະລິດ creatinine.
ຜູ້ສູງອາຍຸຢູ່ໃນເຂດສີເທົາ. eGFR ທີ່ຄົງທີ່ 58 ພ້ອມ albumin ໃນປັດສະວະປົກກະຕິ ອາດຈະມີຄວາມສ່ຽງປານກາງ, ແຕ່ຕົວເລກດຽວກັນນັ້ນທີ່ມີອັດຕາສ່ວນ albumin-creatinine ສູງກວ່າ 30 mg/g ປ່ຽນແປງການຄາດຄະເນ; ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດກ່ອນຄອດ ໃຫ້ບໍລິບົດການກວດທີ່ສະເພາະກັບການຖືພາຫຼາຍຂຶ້ນ.
ການໃຊ້ອັນບູມິນໃນປັດສະວະ, BUN ແລະ ເກືອແຮ່ທາດກັບ GFR
ຄວນຕີຄວາມໝາຍ GFR ພ້ອມກັບ albumin ໃນປັດສະວະ, BUN, potassium, bicarbonate, sodium, ແລະຄວາມດັນເລືອດ ເພາະການກອງຕອງຢ່າງດຽວບໍ່ເຫັນຄວາມເສຍຫາຍໄຕໃນໄລຍະເລີ່ມ ແລະພະຍາດແຊກຊ້ອນດ້ານການແປປ່ຽນທາດ (metabolic). GFR ປົກກະຕິພ້ອມ albuminuria ຍັງສາມາດສັນຍານຄວາມສ່ຽງຂອງໄຕໄດ້.

ອັດຕາສ່ວນອັນບັນດີ-ຄຣີອາຕີນິນໃນປັດສະວະຕໍ່າກວ່າ 30 mg/g ໂດຍທົ່ວໄປຖືກພິຈາລະນາວ່າປົກກະຕິ, 30-300 mg/g ເພີ່ມຂຶ້ນປານກາງ, ແລະ ເກີນ 300 mg/g ເພີ່ມຂຶ້ນຮ້າຍແຮງ. KDIGO 2024 ໃຊ້ທັງໝວດໝູ່ GFR ແລະ ໝວດໝູ່ albuminuria ເພາະວ່າຄວາມສ່ຽງຈະເພີ່ມຂຶ້ນຢ່າງຮຸນແຮງເມື່ອທັງສອງຜິດປົກກະຕິ.
BUN ສາມາດເພີ່ມຂຶ້ນຈາກການຂາດນ້ຳ, ການກິນໂປຣຕີນສູງ, ການສູນເສຍນ້ຳໃນລຳໄສ້, ຫຼື ການຂັບອອກຂອງໄຕທີ່ຫຼຸດລົງ. ອັດຕາສ່ວນ BUN/creatinine ເກີນ 20:1 ມັກຈະທຳໃຫ້ຂ້ອຍຖາມເຖິງສະຖານະປະລິມານນ້ຳກ່ອນຈະສົມມຸດວ່າເປັນໂລກໄຕທີ່ເກີດຈາກພາຍໃນ.
ເກືອແຮ່ທາດ (electrolytes) ບອກວ່າຜົນການກວດຂອງໄຕມີຄວາມກົດດັນທາງສະຫຼຸບທາງກາຍພາບໃນມື້ນີ້ບໍ. ຂອງພວກເຮົາ ກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ ຂອງພວກເຮົາ ແມ່ນມີປະໂຫຍດ ເມື່ອ chloride ປ່ຽນໄປພ້ອມກັບຄວາມກັງວົນກ່ຽວກັບໄຕ. ໃນການປະຕິບັດ, ນີ້ແມ່ນໜຶ່ງໃນການກວດລາຄາຖືກທີ່ຖືກນຳໃຊ້ໜ້ອຍທີ່ສຸດໃນ metabolic alkalosis. ແລະ ຄູ່ມືອັດຕາ BUN ຕໍ່ creatinine ເປັນປະໂຫຍດເມື່ອການຂັບອອກ (clearance), eGFR, ແລະ ອາການບໍ່ສອດຄ່ອງກັນຢ່າງຊັດເຈນ.
ການກຽມຕົວກ່ອນການກວດ: ອາຫານ, ການອອກກຳລັງກາຍ, ການດື່ມນ້ຳ ແລະ ຢາ
ສຳລັບການກວດ creatinine clearance, ໃຫ້ຮັກສາການດື່ມນ້ຳໃຫ້ເປັນປົກກະຕິ, ຫຼີກລ່ຽງການອອກກຳລັງກາຍຫນັກເກີນປົກກະຕິສຳລັບ 24-48 ຊົ່ວໂມງ, ແລະ ຖາມແພດຂອງທ່ານວ່າຄວນຢຸດ creatine ຫຼື ອາຫານຄ່ຳຈານຊີ້ນຂະໜາດໃຫຍ່ກ່ອນເກັບຕົວຢ່າງບໍ. ຢ່າຢຸດຢາຕາມໃບສັ່ງຈ່າຍ ນອກຈາກວ່າແພດຂອງທ່ານບອກໃຫ້ຢຸດ.

ເປົ້າໝາຍບໍ່ແມ່ນການສ້າງມື້ທີ່ສົມບູນແບບ. ເປົ້າໝາຍແມ່ນເກັບຕົວຢ່າງມື້ທີ່ເປັນຕົວແທນ, ເພາະວ່າການທົດລອງດື່ມນ້ຳ 2 ລິດຢ່າງບັງຄັບ ຫຼື ມື້ເດີນທາງທີ່ຂາດນ້ຳ ສາມາດເຮັດໃຫ້ປະລິມານປັດສະວະ ແລະ serum creatinine ບໍ່ເປັນຄ່າທີ່ປົກກະຕິ.
ການຝຶກຕ້ານທານແບບໜັກສາມາດເພີ່ມ creatinine ແລະ CK, ບາງຄັ້ງເປັນເວລາ 2-5 ວັນ ຫຼັງຈາກການຝຶກທີ່ທຳລາຍກ້າມເນື້ອ. ຖ້າເຫດຜົນຂອງການກວດແມ່ນການກຳນົດຂະໜາດຢາ ຫຼື ການວິນິດໄສໂລກໄຕ, ຂ້ອຍມັກບໍ່ໃຫ້ມີການແລ່ນມາຣາທອນ, ບໍ່ໃຫ້ມີມື້ຝຶກຂາທີ່ໜັກ, ແລະ ບໍ່ໃຫ້ມີການຂາດນ້ຳຈາກການອົບຊາວ (sauna) ກ່ອນເກັບຕົວຢ່າງ.
ນ້ຳແມ່ນດີ ຍົກເວັ້ນຖ້າແພດຂອງທ່ານກຳນົດຂໍ້ຈຳກັດການດື່ມນ້ຳ. ຖ້າຄຳແນະນຳການຖືກອົດອາຫານສັບສົນທ່ານ, ຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ ນ້ຳກ່ອນການກວດເລືອດ ແລະບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ການຂາດນ້ຳທີ່ເຮັດໃຫ້ຄ່າສູງຜິດ ອະທິບາຍວ່າ ເລືອດທີ່ເຂັ້ມຂຸ້ນສາມາດເຮັດໃຫ້ຕົວຊີ້ວັດຂອງໄຕເບິ່ງແຍ່ລົງໄດ້ແນວໃດ.
ຄວນເຮັດຢ່າງໃດ ເມື່ອການຂັບຄຣະຄຣີນນິນອອກ ແລະ eGFR ບໍ່ຕົງກັນ
ເມື່ອ creatinine clearance ແລະ eGFR ບໍ່ສອດຄ່ອງກັນໂດຍຫຼາຍກວ່າປະມານ 20-30%, ກ່ອນອື່ນໃຫ້ກວດຄຸນນະພາບການເກັບ, ການປັບຕາມຂະໜາດຮ່າງກາຍ, ອາຫານທີ່ຜ່ານມາ, ຢາ, ແລະ ວ່າ serum creatinine ໄດ້ຖືກເກັບໃນໄລຍະຂອງການເກັບປັດສະວະບໍ. ຈາກນັ້ນຈຶ່ງພິຈາລະນາ cystatin C ຫຼື GFR ທີ່ວັດແທກແບບເປັນທາງການ ຖ້າການຕັດສິນໃຈມີຄວາມສຳຄັນສູງ.

ຮູບແບບທີ່ພົບເລື້ອຍແມ່ນ eGFR 62 ກັບ creatinine clearance 95. ນັ້ນສາມາດເກີດຈາກ tubular secretion, ການຜະລິດ creatinine ໃນປັດສະວະສູງ, ຄວາມແຕກຕ່າງຂອງ body surface area, ຫຼື ພຽງແຕ່ການເກັບປັດສະວະເກີນໄປ.
ຮູບແບບກົງກັນຂ້າມ, eGFR 92 ກັບ clearance 55, ເຮັດໃຫ້ຂ້ອຍຖາມເຖິງການພາດປັດສະວະ, ປັດສະວະມີປະລິມານຕໍ່າ, ແລະ ການຂັບ creatinine ຕໍ່ມື້ຕໍ່າ. ຖ້າການເກັບມີຂໍ້ຜິດພາດ, ການເຮັດຊ້ຳມັກຈະຖືກກວ່າ ແລະ ປອດໄພກວ່າການຕິດປ້າຍວ່າຄົນໜຶ່ງເປັນໂລກໄຕ.
Kantesti AI ກວດຫາຄວາມບໍ່ສອດຄ່ອງທາງຄະນິດສາດຂອງຫ້ອງທົດລອງ, ບັນຫາໜ່ວຍ, ແລະ ຄວາມສົມບູນທີ່ເປັນໄປບໍ່ໄດ້ ກ່ອນຈະໃຫ້ການຕີຄວາມ. ທ່ານສາມາດອ່ານວ່າພວກເຮົາເຂົ້າໃກ້ແນວໃດ ປ້າຍເຕືອນຂໍ້ຜິດພາດຂອງຫ້ອງທົດລອງ ແລະຂອງພວກເຮົາ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ ກ່ອນຈະລອງ ອັບໂຫຼດການກວດເລືອດຟຣີ.
ວາລະສານວິຈັຍ Kantesti ແລະ ມາດຕະຖານການທົບທວນທາງຄລີນິກ
Kantesti AI ຕີຄວາມຕົວຊີ້ວັດຂອງໄຕ ໂດຍການລວມຊ່ວງຕົວເລກ, ການວິເຄາະແນວໂນ້ມ, ການຮັບຮູ້ໜ່ວຍ, ແລະ ບັນບົດທາງການແພດ; ມັນບໍ່ໄດ້ວິນິດໄສ CKD ຈາກຄ່າດຽວທີ່ແຍກອອກ. ທີມການແພດຂອງພວກເຮົາທົບທວນຮູບແບບທີ່ມີຄວາມສ່ຽງສູງ ເຊັ່ນ eGFR ທີ່ລົດລົງ, albuminuria, ໂພແທດຊຽມສູງ, ແລະ creatinine clearance ທີ່ບໍ່ສອດຄ່ອງ ກ່ອນຈະແນະນຳຂັ້ນຕໍ່ໄປ.

ຄວາມລໍາອຽງຂອງຂ້ອຍໃນນາມ Thomas Klein, MD ແມ່ນງ່າຍດາຍ: ທົບທວນການກວດໝາກໄຂ່ຫຼັງທີ່ຍັງບໍ່ແນ່ນອນອີກຄັ້ງ ກ່ອນຈະສະຫຼຸບຜົນທີ່ອາດປ່ຽນແປງຊີວິດ. ໃນການວິເຄາະຂອງບົດລາຍງານຈາກຜູ້ໃຊ້ 2M+ ໃນ 127+ ປະເທດ, ຄວາມຜິດພາດການອ່ານຜົນກວດໝາກໄຂ່ຫຼັງທີ່ສາມາດປ້ອງກັນໄດ້ຫຼາຍທີ່ສຸດ ຍັງເປັນການເກັບປັດສະວະບໍ່ຖືກຕ້ອງ ແຕ່ຖືກນໍາໄປປະຕິບັດຄືກັບເປັນການວິນິດໄສໝາກໄຂ່ຫຼັງ.
ທ່ານໝໍ ແລະນັກວິທະຍາສາດຂອງພວກເຮົາ ຖືກລະບຸໄວ້ຜ່ານ ຄະນະທີ່ປຶກສາທາງການແພດ, ແລະພື້ນຖານຂອງ Kantesti LTD ມີໃຫ້ອ່ານຢູ່ ກ່ຽວກັບພວກເຮົາ. ຄັງຄວາມຮູ້ຂອງຕົວຊີ້ວັດຊີວະພາບທີ່ກວ້າງກວ່າ ລວມທັງ creatinine, cystatin C, BUN, ເກືອແຮ່ທາດ (electrolytes), ແລະຕົວຊີ້ວັດໃນປັດສະວະ ຕັ້ງຢູ່ໃນ ຄູ່ມືຕົວຊີ້ວັດທາງຊີວະພາບ.
. ເພື່ອຄວາມໂປ່ງໃສດ້ານການຄົ້ນຄວ້າ ພວກເຮົາຮັກສາການພິມເຜີຍແຜ່ ແລະບັນທຶກການຢືນຢັນ ລວມທັງການກໍານົດໄວ້ລ່ວງໜ້າ Kantesti AI Engine benchmark ທີ່ ຟີກແຊຣ໌. ບົດຄວາມ DOI ທີ່ກ່ຽວຂ້ອງຂອງ Kantesti ລວມມີ Kantesti AI. (2026). ລະດັບປົກກະຕິຂອງ aPTT: D-Dimer, ໂປຣຕີນ C ຄູ່ມືການແຂງຕົວຂອງເລືອດ. Zenodo. https://doi.org/10.5281/zenodo.18262555 ແລະ Kantesti AI. (2026). ຄູ່ມືໂປຣຕີນໃນເລືອດ: ການກວດເລືອດກ່ຽວກັບໂກລບູລິນ, ອາລະບູມິນ ແລະ ອັດຕາສ່ວນ A/G. Zenodo. https://doi.org/10.5281/zenodo.18316300; ບໍ່ແມ່ນການທົດລອງຂອງ GFR ແຕ່ພວກມັນສະແດງວິທີການທີ່ເປັນລະບົບຄ້າຍຄືກັນ ສໍາລັບການອ່ານຜົນກວດໃນຫ້ອງທົດລອງ ທີ່ໃຊ້ໂດຍ Kantesti AI.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ຊ່ວງຄ່າປົກກະຕິຂອງ GFR ໃນການກວດການຂັບຄືນຂອງ creatinine ແມ່ນເທົ່າໃດ?
ຊ່ວງຄ່າປົກກະຕິຂອງ GFR ໃນການກວດການຂັບຄຣະຄຣີນ (creatinine clearance) ໂດຍປົກກະຕິມັກຢູ່ປະມານ 90-120 mL/min/1.73 m² ຫຼັງຈາກປັບຕາມພື້ນຜິວກາຍ. ການຂັບຄຣະຄຣີນແບບບໍ່ໄດ້ປັບ (uncorrected creatinine clearance) ມັກຖືກລາຍງານປະມານ 97-137 mL/min ໃນຜູ້ຊາຍຜູ້ໃຫຍ່ ແລະ 88-128 mL/min ໃນຜູ້ຍິງຜູ້ໃຫຍ່. ຄ່າຕໍ່າກວ່າ 60 mL/min/1.73 m² ອາດຊີ້ບອກເຖິງໂລກໄຕເຮື້ອຮັງ (chronic kidney disease) ກໍ່ຕໍ່ເມື່ອມັນຍັງຢູ່ຕໍ່ເນື່ອງຢ່າງນ້ອຍ 3 ເດືອນ ຫຼື ປາກົດພ້ອມກັບຕົວຊີ້ວັດຄວາມເສຍຫາຍຂອງໄຕ ເຊັ່ນ albuminuria.
ການກວດການກຳຈັດຄຣີອາຕິນິນໃນ 24 ຊົ່ວໂມງ ແມ່ນຄືກັນກັບ eGFR ບໍ?
ບໍ່, ການກວດການຂັບຄຣີອາຕິນິນໃນ 24 ຊົ່ວໂມງບໍ່ແມ່ນຢ່າງດຽວກັນກັບ eGFR. ການຂັບຄຣີອາຕິນິນໃຊ້ຄຣີອາຕິນິນໃນຍ່ຽວ, ປະລິມານຍ່ຽວ, ເວລາເກັບກຳ, ແລະຄຣີອາຕິນິນໃນເລືອດ, ໃນຂະນະທີ່ eGFR ຖືກຄຳນວນຈາກຜົນຄຣີອາຕິນິນໃນເລືອດ ພ້ອມດ້ວຍອາຍຸ ແລະເພດ. ການຂັບຄຣີອາຕິນິນມັກຈະສູງກວ່າ GFR ທີ່ແທ້ປະມານ 10-20% ເນື່ອງຈາກທໍ່ໄຂ່ຫຼັງມີການຂັບຄຣີອາຕິນິນອອກ (secrete creatinine).
ການຂາດປັດສະວະໃນເວລາເກັບກຳ 24 ຊົ່ວໂມງ ຈະສາມາດຫຼຸດຜົນການກວດຂອງຂ້ອຍໄດ້ບໍ?
ແມ່ນ, ການຂາດປັດສະວະໃນລະຫວ່າງການເກັບຮວບຮວມ 24 ຊົ່ວໂມງ ສາມາດທຳໃຫ້ຄ່າການກຳຈັດຄຣີອາຕິນ (creatinine clearance) ຕ່ຳລົງຢ່າງຜິດພາດ. ຫ້ອງທົດລອງຄຳນວນຄ່າການກຳຈັດຈາກຄຣີອາຕິນທັງໝົດໃນພາຊະນະ, ດັ່ງນັ້ນ ການພາດການຖ່າຍ, ການຫົດຫຼົ່ນ, ຫຼື ການເກັບຮວບຮວມສັ້ນກວ່າ 24 ຊົ່ວໂມງ ຈະທຳໃຫ້ການຂັບຄຣີອາຕິນຖືກນັບຕ່ຳ. ຖ້າຜົນຜະລິດຄຣີອາຕິນໃນປັດສະວະຕ່ຳກວ່າຊ່ວງທີ່ຄາດໄວ້ຫຼາຍ (11–26 mg/kg/day), ທ່ານແພດມັກຈະສົງໄສວ່າເກັບຮວບຮວມຜິດພາດ.
ຄວາມຜິດພາດໃນການເກັບກຳອາດທຳໃຫ້ການກວດການຂັບຄຣີອາຕິນິນ (creatinine clearance) ເບິ່ງສູງເກີນໄປໄດ້ບໍ?
ແມ່ນ, ການກວດການຂັບຄຣີອາຕິນ (creatinine clearance) ອາດຈະອອກມາສູງເກີນຄວາມເປັນຈິງ ຖ້າທ່ານເກັບຕົວຢ່າງດົນກວ່າ 24 ຊົ່ວໂມງ, ລວມເອົາປັດສະວະອັນທຳອິດທີ່ຄວນຖິ້ມ, ຫຼືເພີ່ມປັດສະວະຈາກນອກຊ່ວງເວລາທີ່ກຳນົດ. ການເກັບ 30 ຊົ່ວໂມງສາມາດເຮັດໃຫ້ການຂັບຂອງໝາກໄຂ່ຫຼັງເບິ່ງດີກວ່າທີ່ເປັນຈິງ. ອາຫານມື້ໃຫຍ່ທີ່ເປັນຊີ້ນ, ອາຫານເສີມ creatine, ແລະການກຳນົດເວລາເກັບເລືອດສຳລັບ creatinine ໃຫ້ຫ່າງຈາກການເກັບປັດສະວະ ກໍສາມາດທຳໃຫ້ຜົນບິດເບືອນໄດ້ເຊັ່ນກັນ.
ເປັນຫຍັງ eGFR ຂອງຂ້ອຍຕໍ່າ ແຕ່ການກວດການຂັບຂອງ creatinine ຢູ່ໃນລະດັບປົກກະຕິ?
eGFR ຕໍ່າພ້ອມກັບການກວດການຂັບຄຣີອາຕິນ (creatinine clearance) ທີ່ປົກກະຕິ ສາມາດເກີດຂຶ້ນໄດ້ ເພາະວ່າ eGFR ແມ່ນຄຳນວນດ້ວຍສົມຜົນ ໃນຂະນະທີ່ creatinine clearance ແມ່ນອີງຕາມຂໍ້ມູນຈາກປັດສະວະ ແລະມັກຈະປະເມີນການກັ່ນຕອງທີ່ແທ້ຈິງສູງກວ່າປະມານ 10-20%. ຮູບຮ່າງກ້າມເນື້ອ, ການສ້າງຄຣີອາຕິນສູງ, ການປັບຄ່າຕາມພື້ນທີ່ຜິວກາຍ (body-surface indexing), ແລະການລັບຄຣີອາຕິນຜ່ານທໍ່ໄຕ (tubular creatinine secretion) ສາມາດເຮັດໃຫ້ຊ່ອງຫ່າງກວ້າງຂຶ້ນ. ຖ້າຄວາມແຕກຕ່າງຫຼາຍກວ່າປະມານ 20-30%, ທ່ານແພດມັກຈະກວດຄຸນນະພາບການເກັບຕົວຢ່າງ ແລະອາດຈະເພີ່ມການກວດ cystatin C.
ແພດສັ່ງກວດ GFR ປັດສະວະ 24 ຊົ່ວໂມງເມື່ອໃດ?
ທ່ານໝໍສັ່ງກວດການເກັບປັດສະວະ GFR ແບບ 24 ຊົ່ວໂມງ ເມື່ອ eGFR ທີ່ຄຳນວນອັດຕະໂນມັດອາດບໍ່ໜ້າເຊື່ອຖື ຫຼື ເມື່ອການຕັດສິນໃຈທາງຄລີນິກຈຳເປັນຕ້ອງຢືນຢັນ. ເຫດຜົນທົ່ວໄປລວມມີ ມີກ້າມເນື້ອສູງຫຼາຍ ຫຼື ຕ່ຳຫຼາຍ, ການຖືພາ, ຄວາມເປັນໄປໄດ້ວ່າຈະບໍລິຈາກໄຂ່ຫຼັງ, ຜົນກວດໄຂ່ຫຼັງທີ່ຂັດແຍ້ງ, ແລະ ການກຳນົດຂະໜາດຢາໃກ້ຈຸດຕັດຄວາມປອດໄພ ເຊັ່ນ 30 ຫຼື 50 mL/min. ປັດຈຸບັນ ທ່ານແພດຫຼາຍຄົນໃຊ້ cystatin C ກ່ອນ ຫຼື ພ້ອມກັບການກວດປັດສະວະແບບກຳນົດເວລາ.
ຂ້ອຍຄວນຫຼີກລ່ຽງຫຍັງກ່ອນການກວດການກຳຈັດຄຣີອາຕິນ?
ກ່ອນການກວດການກຳຈັດຄຣີອາຕິນ (creatinine clearance), ຈົ່ງຫຼີກລ່ຽງການອອກກຳລັງກາຍຫນັກເກີນປົກກະຕິ 24-48 ຊົ່ວໂມງ ແລະ ຫຼີກລ່ຽງການກິນຊີ້ນປະລິມານຫຼາຍຢ່າງທັນທີ ຫຼື ການກິນຄຣີອາຕິນ (creatine) ຈຳນວນຫຼາຍ ຍົກເວັ້ນແຕ່ຫາກວ່າແພດຂອງທ່ານຕ້ອງການໃຫ້ບັນທຶກຮູບແບບປົກກະຕິຂອງທ່ານ. ດື່ມນ້ຳຕາມປົກກະຕິ ແທນທີ່ຈະບັງຄັບດື່ມນ້ຳເພີ່ມ ຫຼື ຈຳກັດນ້ຳ. ຢ່າຢຸດຢາທີ່ໄດ້ຮັບສັ່ງໂດຍບໍ່ມີຄຳແນະນຳຈາກທາງການແພດ ເພາະວ່າບາງຢາມີຜົນຕໍ່ການຈັດການຄຣີອາຕິນ ແລະ ການຢຸດຢາອາດບໍ່ປອດໄພ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ລະດັບປົກກະຕິຂອງ aPTT: D-Dimer, ໂປຣຕີນ C ຄູ່ມືການແຂງຕົວຂອງເລືອດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືໂປຣຕີນໃນເລືອດ: ການກວດເລືອດກ່ຽວກັບໂກລບູລິນ, ອາລະບູມິນ ແລະ ອັດຕາສ່ວນ A/G. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
KDIGO CKD Work Group (2024). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ຂະໜາດຢາເສີມແມກນີຊຽມ: ການກວດວິເຄາະ, ຮູບແບບ ແລະ ຄວາມປອດໄພ
ການຕີຄວາມໝາຍການກວດແມກນີຊຽມ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ: ຄູ່ມືທີ່ປະຕິບັດໂດຍແພດ ເພື່ອຊ່ວຍເລືອກ magnesium glycinate, citrate, oxide ຫຼື ກິນອາຫານເປັນອັນດັບທຳອິດ...
ອ່ານບົດຄວາມ →
ຊ່ວງຄ່າການກວດເລືອດຂອງເດັກຕາມອາຍຸ ແລະ ສັນຍານເຕືອນ
ການຕີຄວາມໝາຍຜົນກວດຫ້ອງທົດລອງສຳລັບເດັກນ້ອຍ ອັບເດດ 2026 ສຳລັບພໍ່ແມ່ ຜົນກວດຂອງເດັກນ້ອຍປັບປ່ຽນໄປຕາມການເຕີບໂຕ, ການເຂົ້າສູ່ໄວໜຸ່ມ, ການກິນອາຫານ, ການຕິດເຊື້ອ, ແລະອື່ນໆ...
ອ່ານບົດຄວາມ →
ຕິດຕາມຜົນກວດເລືອດສຳລັບພໍ່ແມ່ທີ່ອາຍຸຫຼາຍຢ່າງປອດໄພ
ຄູ່ມືຜູ້ດູແລ ການອ່ານຜົນກວດ 2026 ອັບເດດ ສຳລັບຜູ້ເຈັບ ຄູ່ມືທີ່ເປັນປະໂຫຍດ ຂຽນໂດຍແພດຜູ້ຊ່ຽວຊານ ສຳລັບຜູ້ດູແລທີ່ຕ້ອງການຄຳສັ່ງ ບໍລິບົດ ແລະ...
ອ່ານບົດຄວາມ →
ການກວດເລືອປປະຈຳປີ: ການກວດທີ່ອາດຈະຊີ້ບອກຄວາມສ່ຽງຂອງພາວະນອນຫາຍໃຈຢຸດ
ການອ່ານຜົນກວດຄວາມສ່ຽງພະຍາດຢຸດຫາຍໃຈໃນການນອນ (Sleep Apnea) ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ທີ່ເຂົ້າໃຈງ່າຍ ການກວດປະຈຳປີທົ່ວໄປສາມາດເປີດເຜີຍຮູບແບບດ້ານການແປງສານ (metabolic) ແລະຄວາມກົດດັນດ້ານອົກຊີເຈນ (oxygen-stress) ທີ່...
ອ່ານບົດຄວາມ →
ອາມີເລສ ແລະ ລິເປສ ຕໍ່າ: ການກວດເລືອດຂອງຕັບອ່ອນ (ຕັບອ່ອນ/ຕັບອ່ອນ) ສະແດງຫຍັງ
ການຕີຄວາມຜົນກວດເອນໄຊຂອງຕັບອ່ອນ (Pancreas Enzymes) ອັບເດດ 2026 ສໍາລັບຄົນເຈັບ: ງ່າຍຕໍ່ຄວາມເຂົ້າໃຈ ຄ່າ amylase ຕໍ່າ ແລະ lipase ຕໍ່າ ບໍ່ແມ່ນຮູບແບບທົ່ວໄປຂອງໂຣກຕັບອ່ອນອັກເສບ (pancreatitis)....
ອ່ານບົດຄວາມ →
ຄ່າ D-Dimer ສູງຫຼັງ COVID ຫຼື ການຕິດເຊື້ອ: ມັນໝາຍຄວາມວ່າຢ່າງໃດ
ການອ່ານຜົນກວດ D-Dimer ອັບເດດປີ 2026 ສຳລັບຜູ້ປ່ວຍ D-dimer ທີ່ເປັນມິດກັບຄົນເຈັບແມ່ນສັນຍານການສະລາຍຂອງກ້ອນເລືອດ, ແຕ່ຫຼັງຈາກການຕິດເຊື້ອມັນມັກຈະສະທ້ອນເຖິງ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.