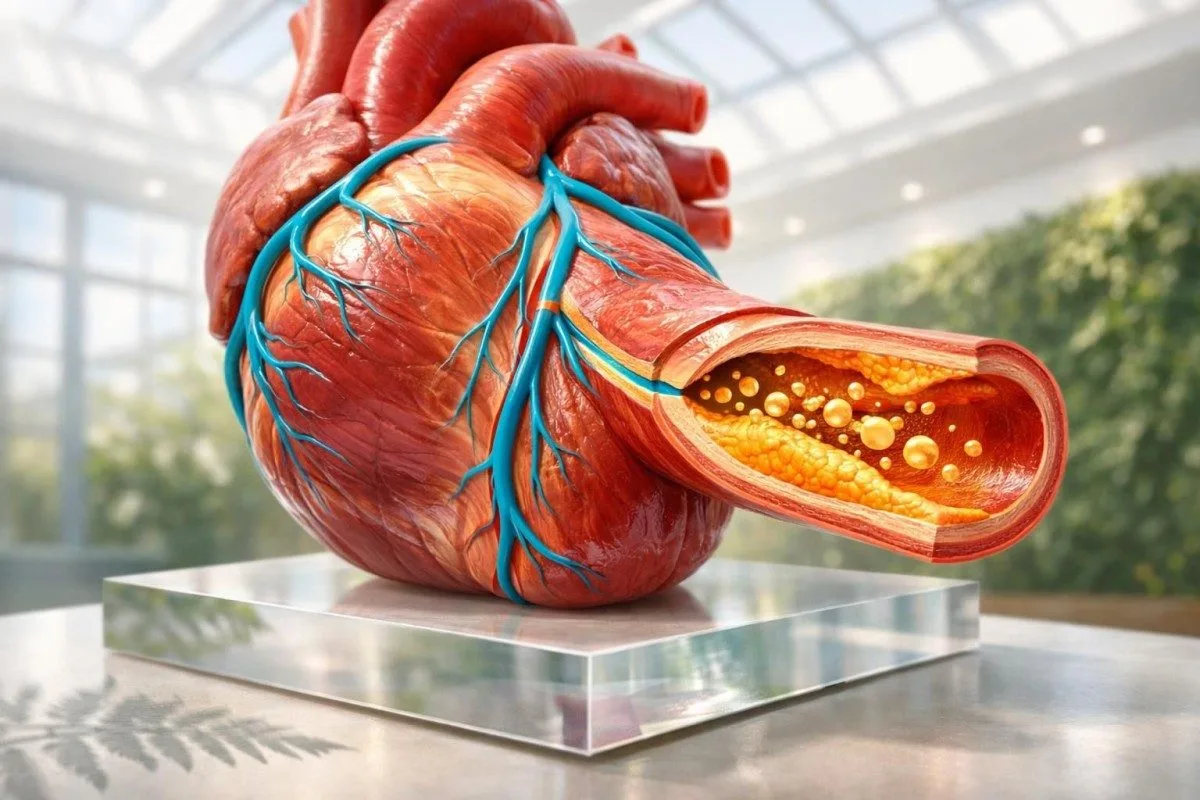
בדיקות הדם שמנבאות בצורה הטובה ביותר סיכון להתקף לב לפני הופעת תסמינים הן ApoB, ליפופרוטאין(a), hs-CRP, HbA1c ופאנל שומנים סטנדרטי. טרופונין חשוב כאשר ייתכן שכבר מתרחש נזק; הוא בדרך כלל אינו בדיקת הסקר שרוב האנשים חושבים שהיא.
המדריך הזה נכתב בהובלת ד"ר תומאס קליין בשיתוף פעולה עם ה- המועצה המייעצת הרפואית של קנטסטי לבינה מלאכותית, כולל תרומות מפרופ' ד"ר הנס ובר וסקירה רפואית מאת ד"ר שרה מיטשל, MD, PhD.

תומאס קליין, MD
קצין רפואי ראשי, קנטסטי AI
ד״ר תומאס קליין הוא המטולוג קליני מוסמך ובעל התמחות ברפואה פנימית, עם למעלה מ-15 שנות ניסיון ברפואה מעבדתית ובניתוח קליני בסיוע בינה מלאכותית. כמנהל הרפואה הראשי ב-Kantesti AI, הוא מוביל תהליכי ולידציה קלינית ומפקח על הדיוק הרפואי של רשת עצבית פרמטרית בהיקף של 2.78 טריליון שלנו. ד״ר קליין פרסם רבות בנושאי פענוח סמנים ביולוגיים ואבחון מעבדתי בכתבי עת רפואיים שעברו ביקורת עמיתים.

ד"ר שרה מיטשל
יועץ רפואי ראשי - פתולוגיה קלינית ורפואה פנימית
ד״ר שרה מיטשל היא פתולוגית קלינית מוסמכת, עם למעלה מ-18 שנות ניסיון ברפואה מעבדתית ובניתוח אבחנתי. היא מחזיקה בהסמכות התמחות בכימיה קלינית, ופרסמה רבות על לוחות סמנים ביולוגיים וניתוח מעבדתי במסגרת פרקטיקה קלינית.

פרופ' ד"ר הנס ובר, PhD
פרופסור לרפואה מעבדתית וביוכימיה קלינית
פרופ׳ ד״ר האנס ובר מביא עימו 30+ שנות מומחיות בכימיה קלינית, רפואה מעבדתית ומחקר סמנים ביולוגיים. בעבר נשיא האגודה הגרמנית לכימיה קלינית, הוא מתמחה בניתוח לוחות אבחנתיים, בסטנדרטיזציה של סמנים ביולוגיים וברפואה מעבדתית בסיוע בינה מלאכותית.
- ApoB מתחת ל-90 מ״ג/ד״ל הוא יעד מניעתי סביר לרבים מהמבוגרים; 130 מ״ג/ד״ל ומעלה היא רמה שמגבירה סיכון.
- ליפופרוטאין(a) ברמה של 50 מ״ג/ד״ל או 125 ננומול/ליטר ומעלה מעלה סיכון תורשתי לכל החיים; 180 מ״ג/ד״ל או 430 ננומול/ליטר הוא ערך גבוה מאוד.
- hs-CRP מתחת ל-1.0 מ״ג/ליטר מרמז על סיכון דלקתי נמוך יותר; מעל 10 מ״ג/ליטר בדרך כלל אומר לחזור על הבדיקה לאחר מחלה או לאחר שהאימון הקשה מתייצב.
- HbA1c מ-5.7% עד 6.4% הוא טרום-סוכרת, וסיכון כלי דם לעיתים קרובות מתחיל לפני סף הסוכרת של 6.5%.
- LDL-C אפשר להיראות תקין בזמן ש-ApoB גבוה; חוסר התאמה נפוץ כאשר טריגליצרידים עולים מעל בערך 150 עד 200 מ״ג/ד״ל.
- Non-HDL-C בדרך כלל צריך להיות בערך 30 מ״ג/ד״ל מעל יעד ה-LDL שלך, והוא נשאר שימושי גם בהרבה דגימות שאינן בצום.
- טרופונין עוזר לאבחן פגיעה בשריר הלב כעת; זו אינה בדיקת סיכון עתידי שגרתית לאנשים בריאים.
- תזמון חוזר חשוב: Lp(a) נבדק לעיתים קרובות פעם אחת בבגרות, בעוד ש-ApoB והשומנים הסטנדרטיים הם הסמנים שכדאי במיוחד לעקוב אחריהם לאורך זמן.
אילו בדיקות דם באמת מנבאות התקף לב עתידי?
בדיקות הדם שמנבאות התקף לב לפני הופעת תסמינים הן ApoB, ליפופרוטאין(a), hs-CRP, HbA1c ופאנל שומנים סטנדרטי. טרופונין הוא מצוין כשאנו חושדים בפגיעה פעילה בשריר הלב, אבל למניעה הוא בדרך כלל הבדיקה הראשונה הלא נכונה; המשתמשים שלנו רואים את ההבחנה הזו מדי יום. אם אתם רוצים להתחיל עם קו הבסיס השגרתי הראשון, התחילו עם Kantesti בינה מלאכותית מדריך טווחי הכולסטרול שלנו סמני דם ממוקדי מניעה מעריכים סיכון כלילי שנים לפני שמופיעים תסמינים..

עומס חלקיקים נטייה גנטית, דלקת בכלי הדם, חשיפה לגלוקוז, ו שנים לפני כאב בחזה, לא רק לאשר נזק לאחר שהוא מתחיל. ההנחיה של 2018 AHA/ACC לכולסטרול, שפורסמה על ידי Grundy et al. ב-2019, קוראת במפורש.
לגורם מועיל להעצמת סיכון כאשר טריגליצרידים הם ApoB . ועדת ה-ADA לשיטות עבודה מקצועיות שמרה 200 מ״ג/ד״ל ומעלה. HbA1c 5.7% עד 6.4% כעל סוכרת ב-2026 Standards of Care, וזה חשוב משום שסיכון וסקולרי לעיתים קרובות מתחיל לפני שהסוכרת הגלויה מתחילה. כטרום-סוכרת ו 6.5% או גבוה יותר אם אני, תומס קליין, MD, הייתי צריך לבנות פאנל מניעה רזה עבור בן 45 ללא תסמינים, בדרך כלל הייתי מתחיל עם.
פאנל שומנים, ApoB, Lp(a) פעם אחת, hs-CRP כשהכול יציב, ו-HbA1c . נכון ל-22 באפריל 2026, השילוב הזה מספר לנו הרבה יותר על סיכון כלילי עתידי מאשר טרופונין אקראי ביום רגיל אצל אדם בריא.. פאנל שומנים שגרתי.
התחילו עם פאנל שומנים שגרתי—אבל קראו את המספרים הנכונים
A עדיין הבסיס של בדיקות דם לסיכון להתקף לב, כי הוא נותן . העניין הוא ש-LDL-C לבדו יכול להיראות תקין בעוד שהסיכון נשאר גבוה, ולכן אני בדרך כלל קורא את הפאנל דרך ה- כולסטרול כולל, LDL-C, HDL-C וטריגליצרידים. ואז מתמקד בהקשר של non-HDL-C וטריגליצרידים. הדרכה על לוח השומנים פאנל שומנים סטנדרטי הוא שכבת הבסיס, אבל הפענוח משתפר כשמדגישים non-HDL-C וטריגליצרידים.

אן LDL-C מתחת ל-100 mg/dL 70 מ״ג/ד״ל או נמוך יותר 70 mg/dL or lower הוא לעיתים קרובות היעד לאחר מחלה וסקולרית מבוססת או אצל מטופלים בסיכון גבוה מאוד. טריגליצרידים 150 מ״ג/ד״ל או יותר לעיתים קרובות מצביעים על עמידות לאינסולין, צריכת אלכוהול עודפת או עודף חלקיקי שארית, אף על פי שההסבר לא תמיד ברור.
Non-HDL-C שווה לסך הכולסטרול פחות HDL-C, והוא לוכד בשקט כולסטרול בתוך כל החלקיקים האתֶרוגניים, לא רק LDL. המטרה שלו בדרך כלל היא בערך 30 מ״ג/ד״ל גבוה יותר ממטרת ה-LDL; אם יעד ה-LDL הוא 70 mg/dL, יעד Non-HDL-C קרוב 100 מ״ג/דצ״ל הוא קיצור דרך שימושי ולעיתים יציב יותר בבדיקת דם שגרתית במרפאה.
שיטת החישוב חשובה יותר ממה שמספרים למטופלים. הנוסחה הישנה של Friedewald יכולה להמעיט ב-LDL-C כאשר הטריגליצרידים עולים מעל בערך 200 מ״ג/ד״ל או כאשר ה-LDL נמוך מאוד, בעוד שחלק מהמעבדות משתמשות ב-Martin-Hopkins או במדידה ישירה במקום; אם הסיפור נראה לא תואם, השוו את הדוח עם נקודות החיתוך של LDL. אם הטריגליצרידים הם שמניעים את הדפוס, בדקו את עמוד.
מדוע HDL גבוה מאוד עדיין עלול להטעות
HDL מעל 90 מ״ג/ד״ל אינו שדה כוח אוטומטי נגד טרשת עורקים. מניסיוני, מטופלים רבים מקבלים הרגעה שגויה ממספר HDL דרמטי כאשר ApoB, Lp(a), או שיירים עשירי-טריגליצרידים מבצעים את הנזק הווסקולרי האמיתי.
מדוע בדיקת הדם ApoB מנבאת לעיתים קרובות סיכון להתקף לב טוב יותר מ-LDL-C
ה בדיקת דם ApoB לעיתים קרובות מנבא את הסיכון להתקף לב טוב יותר מאשר LDL-C משום ש כל חלקיק טרשתי נושא מולקולת ApoB אחת. אדם יכול להיות עם LDL-C של 95 מ״ג/ד״ל ועדיין להיות עם יותר מדי חלקיקים, ולכן ה־ פלטפורמה לבדיקות דם בינה מלאכותית מסמן לעיתים קרובות אי־התאמה בין ApoB ל־LDL שאבחון סטנדרטי מפספס.

עבור רוב המבוגרים במניעה ראשונית, ApoB מתחת ל-90 מ״ג/ד״ל היא מטרה הגיונית; רבים ממומחי השומנים מכוונים ל־ מתחת ל-80 מ״ג/ד״ל כאשר היסטוריה משפחתית או הדמיה מצביעות על סיכון גבוה יותר. ApoB של 130 מ״ג/ד״ל ומעלה נחשב לגורם מחזק סיכון בהנחיות של AHA/ACC (Grundy et al., 2019).
הנה הפיזיולוגיה בשפה פשוטה: העורקים מתעניינים בכמה חלקיקים פוגעים בדופן, לא רק בכמה כולסטרול ארוז בכל אחד. רוכב אופניים בן 46 שבדקתי היה עם LDL-C 102 מ״ג/ד״ל, טריגליצרידים 196 מ״ג/ד״ל, HDL 38 מ״ג/ד״ל, ו־ApoB 118 מ״ג/ד״ל—הדפוס הזה דאג לי יותר ממספר ה־LDL בלבד, כי הוא רמז על הרבה חלקיקים קטנים דלי־כולסטרול.
ApoB שימושי במיוחד ב־ תסמונת מטבולית, טרום־סוכרת, סוכרת סוג 2, טריגליצרידים גבוהים, כבד שומני ועלייה במשקל מרכזית. במרפאה שלי, זה הבדיקה שמשנה את הטיפול בתדירות הגבוהה ביותר אצל אנשים שנאמר להם שהכולסטרול שלהם ״תקין״ אבל עדיין נראו בסיכון קרדיו־מטבולי.
כאשר LDL-C ו־ApoB אינם תואמים
אי־התאמה נפוצה כאשר הטריגליצרידים הם 150 עד 250 מ״ג/ד״ל וגודל המותניים הולך ועולה. הסיבה שאנחנו דואגים לגבי LDL-C 98 מ״ג/ד״ל עם ApoB 112 מ״ג/ד״ל היא שיחד הם מרמזים על חלקיקים רבים דלי-כולסטרול, בעוד ש LDL-C 120 מ״ג/ד״ל עם ApoB 78 מ״ג/ד״ל יכולים להיות פחות מטרידים ממה שזה נראה בתחילה.
ליפופרוטאין(a) הוא סמן תורשתי שבדרך כלל בודקים פעם אחת
A בדיקת דם ליפופרוטאין(a), או Lp(a), היא בדרך כלל בדיקה חד-פעמית במהלך החיים, משום שהיא מודדת בעיקר סיכון תורשתי שלא משתנה הרבה עם אורח החיים. אם יש לך הורה או אח/אחות עם התקף לב לפני בערך 55 בגברים או 65 בנשים, בקש/י אותה בפעם הבאה שתעיין/י ב מתי לבדוק כולסטרול.

רוב הארגונים מחשיבים את Lp(a) 50 מ״ג/ד״ל ומעלה—או 125 ננומול/ליטר ומעלה—כמוגבר באופן ברור. Lp(a) מעל 180 מ״ג/ד״ל אוֹ 430 ננומול/ליטר הוא מאוד גבוה ויכול להקנות סיכון לכל החיים המתקרב לזה שנראה בהיפרכולסטרולמיה משפחתית, גם כאשר לוח הכולסטרול השגרתי נראה “תמים”.
היחידות מסובכות. מ״ג/ד״ל וננומול/ליטר אינן ניתנות להמרה באופן ליניארי עבור Lp(a) משום שרכיב apo(a) משתנה בגודלו בין אנשים, ולכן מחשבוני המרה ברשת עלולים להטעות; מעבדות אירופיות מסוימות מעדיפות כיום ננומול/ליטר בדיוק מסיבה זו.
אני זוכר/ת אישה בת 39 שרצה שלוש פעמים בשבוע, והיו לה LDL-C 98 מ״ג/ד״ל, ApoB 78 מ״ג/ד״ל, ו Lp(a) 168 ננומול/ליטר, עם אב שהיה לו אוטם בגיל 49. היא לא הייתה צריכה להיכנס לפאניקה, אבל היא בהחלט הייתה זקוקה לחשיפה נמוכה יותר ל-LDL לאורך החיים ויעד אישי יותר מאשר דף מעבדה גנרי.
hs-CRP עוזר, אבל רק כשבודקים אותו בזמן הנכון
ה בדיקת דם hs-CRP מעריכה דלקת וסקולרית בדרגה נמוכה, והנקודה המתוקה לפענוח היא כשאת/ה מרגיש/ה טוב, נח/ה ולא נלחם/ת בזיהום. אני בדרך כלל מתחיל עם פחות מ-1.0 מ״ג/ל׳ = סיכון נמוך, 1.0 עד 3.0 מ״ג/ל׳ = סיכון ממוצע, ו מעל 3.0 מ״ג/ל׳ = סיכון גבוה יותר, ואז מבצע/ת הצלבה עם ה- מדריך טווחי CRP.

יחיד hs-CRP מעל 10 mg/L אמור לגרום לך לחשוב על טריגר דלקתי חריף לפני שמאשימים את העורקים. Ridker ואח׳ הראו ב- JUPITER שאנשים עם LDL-C מתחת ל-130 מ״ג/ד״ל אבל hs-CRP 2.0 מ״ג/ל׳ או יותר עדיין נהנו מטיפול בסטטינים, ולכן הסמן הזה נשאר מעניין מבחינה קלינית.
הנה החלק שחולים לעיתים רחוקות שומעים: דלקת חניכיים, שינה גרועה, דום נשימה בשינה, השמנת יתר, חיסון לאחרונה, פסוריאזיס, ואימוני סבולת אינטנסיביים. כולם יכולים להעלות את hs-CRP. מרוץ בשבת או מורסה דנטלית יכולים לשנות את תוצאות המעבדה של יום שני יותר ממה שהעורקים הכליליים שלך עשו.
הראיות כאן באמת מעורבות אם מנסים להשתמש ב-hs-CRP בלבד. ב-Kantesti, אנחנו מטפלים ב-hs-CRP 3.4 מ״ג/ליטר עם ApoB 108 מ״ג/ד״ל בצורה שונה מאוד מ- ב-hs-CRP 3.4 מ״ג/ליטר עם ApoB 67 מ״ג/ד״ל ועם הצטננות לאחרונה, ולכן אני ממליץ לשלב אותו עם בדיקות דלקת במקום לסגוד לעשרונית אחת.
HbA1c אינו בדיקת לב, אך הוא מנבא נזק לכלי הדם
אן בדיקת דם HbA1c אינה ספציפית ללב, אבל היא אחת מבדיקות הדם הטובות ביותר להערכת סיכון למחלות לב, משום שהיא משקפת חשיפה ממוצעת לגלוקוז לאורך כ-8 עד 12 שבועות. אני שם לב לזה כשהערך מתחיל לסטות ל- 5.7%—ולעתים מוקדם יותר—במיוחד כשמטופל כבר מתאים להנחיית ה שלנו לגבי טרום-סוכרת.

נקודות החיתוך האבחנתיות פשוטות: HbA1c מתחת ל-5.7% הוא תקין, 5.7% עד 6.4% היא טרום-סוכרת, ו 6.5% או גבוה יותר בבדיקות לאישור תומך בסוכרת. אבל סיכון קרדיווסקולרי לא מחכה בנימוס עד 6.5%; מניסיוני, A1c 5.5% עד 5.6% עִם טריגליצרידים מעל 150 מ״ג/ד״ל ו-HDL נמוך לעיתים קרובות מסמן בעיה שמתבשלת.
ועדת הוועדה המקצועית של ה-ADA שמרה על ספי הסיווג הללו גם ב-2026, אך הפנוטיפ עדיין חשוב. מטופלים מדרום אסיה, המזרח התיכון, שחורים והיספנים נוטים לצבור עמידות לאינסולין כבר ב-BMI נמוך יותר, ויחס מותן-לגובה שעולה יחד עם עלייה ב-ALT או בעלייה מתמשכת בטריגליצרידים יכולים להיות הרמז האמיתי עוד לפני ש- HbA1c חוצה קו “ספר לימוד”.
HbA1c יכול להיות גבוה באופן כוזב עם חוסר ברזל ונמוך באופן כוזב כאשר תאי הדם האדומים מתחלפים מהר יותר, כגון המוליזה, דימום דם לאחרונה, חלק מווריאנטים של המוגלובין, או מחלת כליות מתקדמת. אם המספר לא מתאים לאדם, התחל עם מסביר נקודת החיתוך של A1c. לאחר מכן קרא את המדריך על מלכודות דיוק של A1c.
פנינה פרקטית: חזרה על A1c ב- 4 שבועות בדרך כלל מאכזבת, כי לביולוגיה לא היה זמן להשתנות. רוב הרופאים לומדים יותר כשחוזרים על הבדיקה ב- בערך 3 חודשים ובודקים מה קרה לטריגליצרידים, למשקל וללחץ הדם באותו חלון זמן.
כאשר HbA1c נמצא
זה אחד מאותם תחומים שבהם ההקשר חשוב יותר מהמספר. אם HbA1c הוא 6.1% אבל גלוקוז בצום תקין וה-CBC מרמז על חוסר ברזל, אני חוזר על הבירור לפני שאכנה את המטופל; אם HbA1c הוא 5.4% אבל הטריגליצרידים הם 260 מ״ג/ד״ל, לחץ הדם עולה, וגודל המותן השתנה מהר, אני לא קורא לזה מרגיע.
אילו בדיקות דם לסיכון להתקף לב מנוצלות יתר על המידה לסקר?
מעבדות הסקר שהכי מנוצלות יתר על המידה הן טרופונין, CK-MB, BNP או NT-proBNP, ו-D-dimer—בדיקות שימושיות, אבל לא התפקיד המתאים לרוב המבוגרים הא-סימפטומטיים. כשמטופלים מבקשים בדיקת סקר למניעה, אני מפנה אותם ל- מגמות טרופונין קודם, משום שההבחנה בין אבחון לבין ניבוי היא המקום שבו מתחילה הבלבול.

A בדיקת טרופונין מזהה פגיעה בשריר הלב, לעיתים קרובות בתוך שעות מאירוע חריף. טרופונין תקין לֹא לא אומר שסיכון הרובד שלך ל-10 שנים נמוך, וטרופונין גבוה-רגישות שניתן לזהות במידה קלה יכול לשקף מחלת כליות, מיוקרדיטיס, עומס מבני על הלב, או אי-ספיקת לב כרונית ולא חסימה כלילית מתקרבת.
BNP ו NT-proBNP הם בעיקר סמנים של אי-ספיקת לב. ככלל אצבע למטופלים חיצוניים, NT-proBNP מתחת ל-125 pg/mL לעיתים קרובות שולל אי-ספיקת לב כרונית במבוגרים צעירים, אבל זה אומר לי מעט על טרשת עורקים המונעת על ידי ApoB.
D-dimer מסייע בהערכת הפרעות קרישה ותסחיף ריאתי, לא קרע רובד עתידי, בעוד ש- CK-MB הוחלף ברובו על ידי טרופונין בפרקטיקה המודרנית. אם לוח בדיקות שגרתי נמכר ככולל, השווה אותו עם מגבלות הלוח שלנו ושאל איזו שאלת מניעה כל בדיקה באמת עונה עליה.
סמני ההקשר שרופאים משתמשים בהם בשקט כדי לדייק את הערכת הסיכון הלבבי
כמה בדיקות מעבדה יומיומיות משנות בשקט את האופן שבו אנו מפרשים את סיכון התקף הלב: eGFR, קריאטינין, ALT, GGT, חומצת שתן ו-RDW הן אלה שאני משתמש בהן הכי הרבה. הן אינן מחליפות ApoB או Lp(a), אבל לעיתים קרובות הן מסבירות מדוע הסיכון גבוה יותר ממה שמספר הכולסטרול בכותרת מרמז, במיוחד כשאתה בוחן את ה- רמזים מהכליות.

eGFR מתחת ל-60 mL/min/1.73 m² מגדיר מחלת כליות כרונית במסגרות רבות ומעלה באופן משמעותי את הסיכון הקרדיווסקולרי. קריאטינין לבדו יכול להמעיט בחומרת הבעיה אצל מבוגרים מבוגרים או אצל אנשים עם מסת שריר נמוכה; קריאטינין 1.0 מ״ג/ד״ל יכול להיות חסר משמעות באדם אחד ומדאיג באחר, תלוי בגיל, מין וגודל הגוף.
סמני כבד יכולים להיות לחישות מוקדמות של תחלואה קרדיו-מטבולית. ALT בטווח העליון של הנורמה ו GGT מעל בערך 50 עד 60 יח׳/ל׳ לעיתים קרובות אני רואה כבד שומני, טריגליצרידים גבוהים ועמידות לאינסולין; אני מזהה את הדפוס הזה אצל מטופלים שנים לפני שהסוכרת הופכת לרשמית.
RDW מעל 14.5% נקשר לתוצאות קרדיווסקולריות גרועות יותר במחקרי עוקבה, אבל הוא לא מספיק ספציפי כדי לפעול עליו לבדו. לכן תומאס קליין, ד״ר, והצוות שלנו משתמשים בו כמרקם רקע, לא כביומרקר מרכזי; הגישה הפתוחה שלנו מאמר השיטות של RDW מסביר כיצד שונות בתאי הדם האדומים יכולה לעוות את הפענוח הקליני. ה- מדריך BUN/קריאטינין מכסה את אותה הבעיה מהצד של הידרציה וכליות.
חומצת שתן מעניינת, אבל לא חד-משמעית
חומצת שתן מעל 7.0 מ״ג/ד״ל בגברים אוֹ מעל 6.0 מ״ג/ד״ל אצל רבות מהנשים לעיתים קרובות היא הולכת יחד עם יתר לחץ דם, עמידות לאינסולין ותפקוד כלייתי לקוי. הראיות לכך שהורדת חומצת שתן עצמה מונעת התקף לב עדיין אינן חד-משמעיות, ולכן אני מתייחס אליה כרמז לדפוס ולא כיעד ראשוני, אלא אם גם גאוט או אבנים נמצאים בתמונה.
באיזו תדירות כדאי לחזור על בדיקות הדם שמנבאות התקף לב?
מרווחי חזרה חשובים משום ש- מגמה מנצחת תמונת מצב ברפואה מונעת קרדיווסקולרית. עבור רוב המבוגרים, אני מעדיף לראות שלוש תוצאות של ApoB במשך 18 חודשים מאשר תוצאה אחת שנראית מושלמת, ולכן ה- השוואת מגמות מבט לעיתים קרובות משנה את ניהול הטיפול.

אם מתחילים או מעצימים טיפול בשומנים, יש לבצע בדיקה חוזרת של פרופיל שומנים בתוך 4 עד 12 שבועות, ואז כל 6 עד 12 חודשים לאחר שהתייצב. במבוגרים בעלי סיכון נמוך יותר שאינם בטיפול, חזרה כל 3 עד 5 שנים יכולה להספיק, אף על פי שהיסטוריה רפואית משפחתית, השמנת יתר, גיל המעבר או שינוי מהיר במשקל מצדיקים לעיתים קרובות מרווח קצר יותר.
Lp(a) בדרך כלל צריך למדוד פעם אחת במהלך הבגרות. אני חוזר עליה רק כאשר הבדיקה המקורית נראית לא אמינה, כאשר מטופל מתחיל טיפול ממוקד שעשוי לשנות אותה, או כאשר מחלה דלקתית משמעותית גורמת למספר להיראות לא אופייני מבחינה ביולוגית.
hs-CRP יש לחזור עליה כאשר היא מעל 3 מ״ג/ליטר, ובוודאי כאשר זה מעל 10 mg/L, אלא אם כן אתה בטוח שהיית במצב מלא של בריאות באותו זמן. HbA1c משתנה לאט, כך שרוב המטופלים לומדים יותר על ידי בדיקה של כל 3 חודשים במהלך שינוי פעיל או כל 6 עד 12 חודשים לאחר שמצבך התייצב.
בינה מלאכותית של Kantesti שימושית במיוחד לתצוגה האורכית הזו, משום שהיא משלבת ApoB, טריגליצרידים ומדדי סוכרת על ציר זמן משותף. שלב זאת עם מעקב היסטוריית מעבדה וכך מפסיקים להגיב לדגלים אדומים מבודדים.
כיצד בדיקת דם בינה מלאכותית Kantesti מפרשת את הסמנים האלה לפני הופעת תסמינים
Kantesti AI מפרש בדיקות דם שמנבאות התקף לב באמצעות דירוג מה ניתן לפעולה לפני שמופיעים תסמינים: אי-התאמה ב-ApoB, Lp(a) מוגבר, hs-CRP מתמשך, HbA1c עולה, הקשר כלייתי והיסטוריה רפואית משפחתית. אם כבר יש לך תוצאות, נסו את הדמו החינמי ולראות איך נראה לוח מניעה כאשר קוראים אותו כדפוס ולא כצ'ק ליסט.

בינה מלאכותית של Kantesti קוראת קבצי PDF שהועלו או תמונות בתוך בערך 60 שניות ומסייעת למשתמשים לאורך 127+ מדינות ו 75+ שפות. חשוב יותר: היא עושה משהו שפורטלי מעבדה רגילים בדרך כלל לא עושים—היא מבצעת הצלבה של האם LDL-C 96 מ״ג/ד״ל עם ApoB 112 מ״ג/ד״ל מדאיג יותר מאשר LDL-C 126 מ״ג/ד״ל עם ApoB 82 מ״ג/ד״ל.
כפי ש-Thomas Klein, MD, בניתי את כללי הביקורת שלנו עם הטיה פשוטה: לתת למטופל את המספר שמשנה את ההחלטה הקלינית הבאה. העבודה הזו יושבת לצד המועצה המייעצת הרפואית. היא גם פועלת לפי , משום ש-, ומופעלת בתוך סביבת CE, תואמת HIPAA ו-GDPR, ולא כיישומון בריאות מזדמן.
אם אתה רוצה את כל עולם המדדים, התחל עם מדריך הביומרקרים שלנו. אם אתה רוצה לדעת מי בנה את זה, הסיפור נמצא אצלנו אודות. לרוב המטופלים יש תוצאות טובות יותר כאשר ההסבר הוא ספציפי, נבדק על ידי רופא, ומחובר למגמה ולא לפחד.
מחקר קשור Kantesti
צוות מחקר בינה מלאכותית של Kantesti. (2025). בדיקת דם RDW: מדריך מלא ל-RDW-CV, MCV ו-MCHC. זנודו. DOI.
גרסה שניתנת לחיפוש זמינה ב- ResearchGate. רשימת פרופיל מחבר זמינה גם ב- אקדמיה.edu.
צוות מחקר בינה מלאכותית של Kantesti. (2025). הסבר על יחס BUN/קריאטינין: מדריך לבדיקת תפקודי כליות. זנודו. DOI.
גרסה שניתנת לחיפוש זמינה ב- ResearchGate. רשימת פרופיל מחבר זמינה גם ב- אקדמיה.edu.
מאמרים אלה אינם מחקרי חיזוי התקף לב בעצמם, אך הם חשובים משום שפאנלי מניעה תלויים בהקשר. דפוס מטעה של RDW או אות של התייבשות יכולים לשנות עד כמה בביטחון אנו מפרשים ApoB, hs-CRP ו-HbA1c.
שאלות נפוצות
האם בדיקת דם באמת יכולה לחזות התקף לב לפני שהוא מתרחש?
אף בדיקת דם אחת אינה יכולה לחזות במדויק את היום שבו יתרחש התקף לב, אך קבוצה קטנה של בדיקות יכולה להעריך את ההסתברות העתידית עוד לפני שמופיעים תסמינים. ApoB מודד את מספר החלקיקים הטרשתיים, ליפופרוטאין(a) (Lp(a)) קולט סיכון תורשתי, hs-CRP משקף דלקת בדרגה נמוכה, ו-HbA1c מציג חשיפה כרונית לגלוקוז. בפועל, ערכים של ApoB מתחת ל-90 מ״ג/ד״ל, Lp(a) מתחת ל-50 מ״ג/ד״ל או 125 ננומול/ל׳, hs-CRP מתחת ל-1.0 מ״ג/ל׳, ו-HbA1c מתחת ל-5.7% הם בדרך כלל מרגיעים. טרופונין שונה; הוא בעיקר בדיקה לפגיעה עכשווית או לאחרונה בשריר הלב, ולא לסקר ארוך טווח.
מהי בדיקת הדם הטובה ביותר היחידה להערכת הסיכון להתקף לב?
אם הייתי צריך לבחור בדיקת דם אחת בלבד לסיכון עתידי למחלות לב כליליות, הייתי בוחר לעיתים קרובות ב-ApoB, משום שהיא סופרת ישירות את מספר החלקיקים החודרים לעורקים. רמת ApoB מתחת ל-90 מ״ג/ד״ל היא יעד סביר עבור רבים מהמבוגרים, בעוד שרמה של 130 מ״ג/ד״ל ומעלה היא בהחלט מדאיגה. עם זאת, ApoB אינה מחליפה את ליפופרוטאין(a), משום שהסיכון התורשתי יכול להישאר גבוה גם כאשר ApoB נראית טוב. התשובה הטובה ביותר היא בדרך כלל פאנל קטן, ולא מנצחת אחת.
האם ApoB טוב יותר מכולסטרול LDL?
ApoB הוא לעיתים קרובות מדד טוב יותר מ-LDL-C כאשר שני הערכים אינם תואמים, במיוחד אצל אנשים עם טריגליצרידים גבוהים, טרום-סוכרת, סוכרת סוג 2, או עלייה במשקל מרכזית. LDL-C מודד את כמות הכולסטרול, בעוד ש-ApoB מעריך את מספר החלקיקים הטרשתיים. אדם יכול להיות עם LDL-C של 100 מ״ג/ד״ל אבל עם ApoB של 115 מ״ג/ד״ל, מה שמרמז על תנועת חלקיקים רבה יותר לתוך דופן העורק ממה שהמספר של LDL לבדו מרמז. כאשר LDL-C ו-ApoB תואמים, ההבדל ביניהם חשוב פחות.
האם כולם צריכים לעבור בדיקת ליפופרוטאין(a) פעם אחת?
רוב המבוגרים צריכים לבצע מדידה של ליפופרוטאין(a) לפחות פעם אחת, והדבר אף מתחזק אם יש במשפחה מחלת לב מוקדמת. תוצאה של 50 מ״ג/ד״ל או 125 ננומול/ל׳ ומעלה נחשבת בדרך כלל כגבוהה, ותוצאה של 180 מ״ג/ד״ל או 430 ננומול/ל׳ נחשבת מאוד גבוהה. מכיוון ש-Lp(a) מושפע במידה רבה מגנטיקה, לרוב אין צורך לחזור על הבדיקה בתדירות גבוהה. בדיקה אחת טובה בגיל הבגרות לעיתים קרובות מספרת את כל הסיפור.
מהי רמת hs-CRP גבוהה מדי?
למניעת מחלות לב וכלי דם, hs-CRP מתחת ל-1.0 מ״ג/לרוב נחשב כבעל סיכון נמוך יותר, 1.0 עד 3.0 מ״ג/לרוב נמצא בטווח ממוצע, ומעל 3.0 מ״ג/לרוב מצביע על סיכון דלקתי גבוה יותר—אם אתם במצב בריאותי תקין אחרת. ברגע ש-hs-CRP עולה מעל 10 מ״ג/ל, אני בדרך כלל מחפש זיהום, דלקת דנטלית, פעילות גופנית מאומצת, או טריגר חריף אחר לפני שמסיקים מסקנות לגבי העורקים. לכן חזרה על הבדיקה לאחר 2 עד 3 שבועות יכולה להיות אינפורמטיבית יותר מאשר תגובה לתוצאה גבוהה אחת ויחידה. התזמון חשוב כמעט כמו המספר.
האם HbA1c יכול לחזות מחלות לב אם אין לי סוכרת?
כן. HbA1c בטווח של טרום-סוכרת, מ-5.7% עד 6.4%, קשור לסיכון קרדיווסקולרי גבוה יותר, ולעיתים קרובות הסיכון מתחיל לעלות עוד לפני סף הסוכרת הרשמי של 6.5%. במרפאה, HbA1c של 5.5% או 5.6% הופך מדאיג יותר כאשר הטריגליצרידים גבוהים מ-150 מ״ג/ד״ל, ה-HDL נמוך, או היקף המותניים גדל. HbA1c אינו בדיקה ייעודית ללב, אך זו בדיקה שימושית מאוד לנזק בכלי הדם. היא מתחזקת אף יותר כאשר משלבים אותה עם ApoB ועם טריגליצרידים.
האם כדאי לי לבקש בדיקת טרופונין בבדיקה השנתית שלי?
בדרך כלל לא. טרופונין מיועד לזהות פגיעה עכשווית או לאחרונה בשריר הלב, ולכן הוא מועיל יותר במסגרת חירום או טיפול אקוטי מאשר בביקורי מניעה שגרתיים. תוצאה תקינה של טרופונין אינה אומרת בהכרח שסיכון ארוך הטווח להתקף לב נמוך, וטרופונין שניתן לזהות באופן קל עשוי לשקף מחלת כליות, עומס/לחץ מבני על הלב או מחלה כרונית—ולא בהכרח סיכון של רובד. לצורך סקר, ApoB, שומנים (ליפידים), ליפופרוטאין(a), hs-CRP ו-HbA1c מספקים מידע מניעתי שימושי בהרבה.
האם שיפור תוצאות בדיקות הדם האלה באמת יכול להוריד את הסיכון שלי להתקף לב, או שהם רק סימני אזהרה?
רבות מהתוצאות ניתנות לפעולה: הורדת ApoB ו-LDL-C, שיפור לחץ הדם, הפסקת עישון, תנועה רבה יותר וטיפול בסיכון לסוכרת יכולים להפחית סיכון קרדיווסקולרי עתידי. Lp(a) ברובו תורשתי, אבל הידיעה עליו עוזרת לרופא שלך לבחור תכנית מניעה חזקה יותר.
קבל ניתוח בדיקות דם מבוסס בינה מלאכותית כבר היום
הצטרף ליותר מ-2 מיליון משתמשים ברחבי העולם שסומכים על Kantesti לצורך ניתוח מיידי ומדויק של בדיקות מעבדה. העלה את תוצאות בדיקות הדם שלך וקבל פרשנות מקיפה של ביומרקרים של 15,000+ בתוך שניות.
📚 פרסומי מחקר עם הפניות
Klein, T., Mitchell, S., & Weber, H. (2026). בדיקת דם RDW: מדריך מלא ל-RDW-CV, MCV ו-MCHC. מחקר רפואי של Kantesti בינה מלאכותית.
Klein, T., Mitchell, S., & Weber, H. (2026). הסבר על יחס BUN/קריאטינין: מדריך לבדיקת תפקודי כליות. מחקר רפואי של Kantesti בינה מלאכותית.
📖 הפניות רפואיות חיצוניות
הוועדה המקצועית של האגודה האמריקאית לסוכרת (2026). סטנדרטים של טיפול בסוכרת—2026. Diabetes Care.
📖 המשך לקרוא
גלה עוד מדריכים רפואיים שנבדקו על ידי מומחים מהצוות Kantesti הרפואי:

דגלי סקר יילודים: מעקב מהיר לעומת מעקב שגרתי
עדכון 2026 לפרשנות מעבדת סקר יילודים למטופלים ידידותיים דגל של דקירת עקב הוא אות סיכון, לא אבחנה. ה...
קרא את המאמר →
בדיקת דם לפני ואחרי תוספים: 6 בדיקות מעבדה למעקב
עדכון 2026 לפרשנות בטיחות תוספי תזונה מעבדה עדכון למטופלים תוכנית מעשית לבדיקת תוספים מחדש צריכה להשוות בין בדיקות דם בסיסיות לבין 6-...
קרא את המאמר →
עקבו אחר מצב הבריאות באמצעות בדיקות דם במהלך שימוש ממושך ב-PPI
פרשנות מעבדתית לבטיחות PPI עדכון 2026 למטופלים: אומפרזול, לנסופרזול, פנטופרזול ואסומפרזול לשימוש ממושך אינם דורשים בדיקות מעבדה אינסופיות...
קרא את המאמר →
בדיקת דם לתזונה דלת פחמימות: שומנים, קטונים, אלקטרוליטים
Low Carb Labs Lab Interpretation 2026 Update Doctor Reviewed תכנית דלת פחמימות יכולה לשפר טריגליצרידים וגלוקוז בעוד...
קרא את המאמר →
מזונות שמורידים טריגליצרידים לפני בדיקה חוזרת
פרשנות מעבדת פרופיל שומנים עדכון 2026 למטופל ידידותי ההישגים התזונתיים המהירים ביותר הם בדרך כלל הפחתת אלכוהול, משקאות ממותקים, מזון מעובד...
קרא את המאמר →
דיאטת DASH ללחץ דם: סמני מעבדה לבדיקה חוזרת
פרשנות מעבדת לחץ דם עדכון 2026 קריאות ביתיות עם שרוול ביתי ידידותי למטופל חשובות, אבל המעבדות מראות האם הביולוגיה שמאחורי...
קרא את המאמר →גלה את כל מדריכי הבריאות שלנו ו־ כלי ניתוח לבדיקות דם מבוססי בינה מלאכותית ב־ kantesti.net
⚕️ הצהרת אחריות רפואית
מאמר זה מיועד למטרות חינוכיות בלבד ואינו מהווה ייעוץ רפואי. תמיד יש להתייעץ עם גורם מוסמך בתחום הבריאות לצורך החלטות אבחון וטיפול.
אותות אמון E-E-A-T
הִתנַסוּת
סקירה קלינית בהובלת רופא של תהליכי עבודה לפענוח בדיקות מעבדה.
מוּמחִיוּת
רפואה מעבדתית מתמקדת באופן שבו סמנים ביולוגיים מתנהגים בהקשר קליני.
סמכותיות
נכתב על ידי ד״ר תומאס קליין, עם סקירה על ידי ד״ר שרה מיטשל ופרופ׳ ד״ר האנס וובר.
אֲמִינוּת
פרשנות מבוססת-ראיות עם מסלולי המשך ברורים כדי להפחית בהלה.