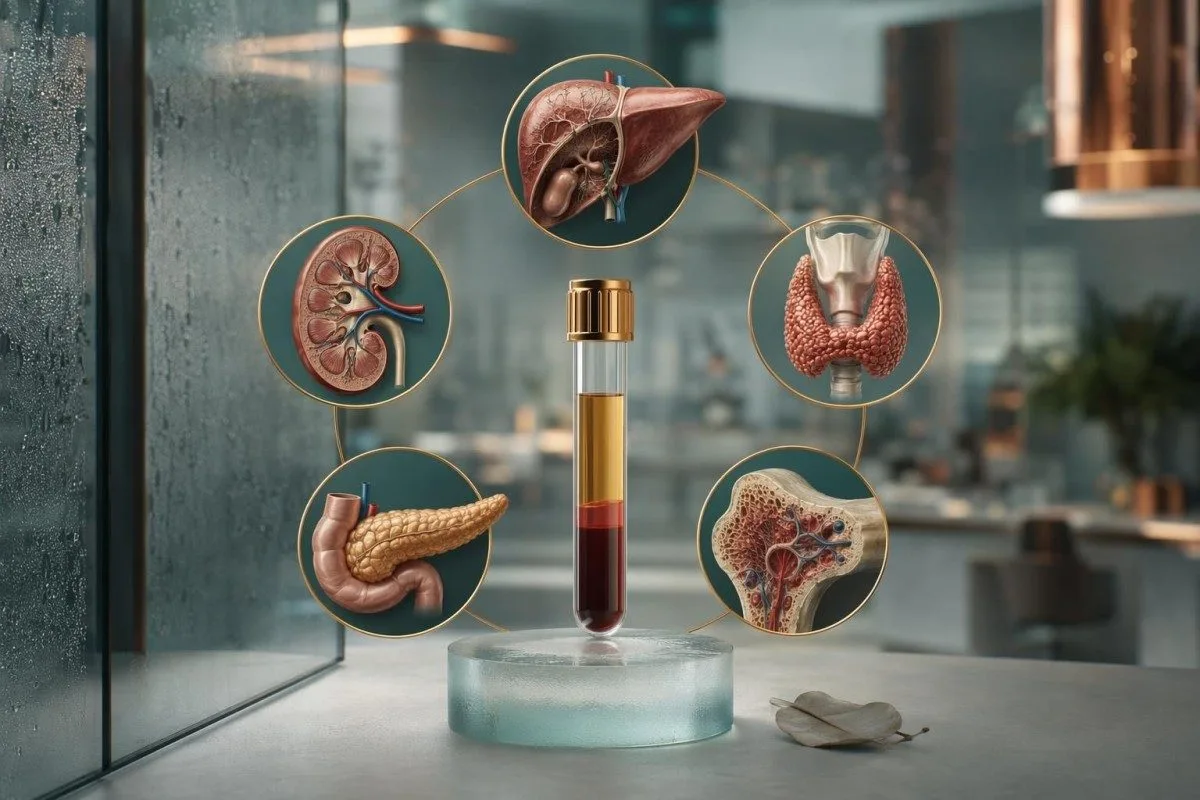
එක් රුධිර ලබාගැනීමකින් බොහෝ දේ හෙළි කළ හැකි නමුත් සියල්ලම පරීක්ෂා කළ නොහැක. වඩාත් බුද්ධිමත් පරීක්ෂා කිරීමේ සැලැස්මක් යනු ඉලක්කගත රසායනාගාර පරීක්ෂණ සහ මුත්රා පරීක්ෂණ, රූපකරණ (imaging), සහ වයස් මත පදනම් වූ වැළැක්වීමේ සත්කාර (preventive care) එකතුවකි.
මෙම මාර්ගෝපදේශය ලියා ඇත්තේ මෙහෙයවීම යටතේ වෛද්ය තෝමස් ක්ලයින්, MD සමඟ සහයෝගයෙන් කන්ටෙස්ටි AI වෛද්ය උපදේශක මණ්ඩලය, මහාචාර්ය ආචාර්ය හාන්ස් වෙබර්ගේ දායකත්වයන් සහ ආචාර්ය සාරා මිචෙල්, MD, PhD විසින් කරන ලද වෛද්ය සමාලෝචනය ඇතුළුව.

තෝමස් ක්ලයින්, MD
ප්රධාන වෛද්ය නිලධාරී, කන්ටෙස්ටි ඒඅයි
ආචාර්ය තෝමස් ක්ලයින් යනු පුවරු සහතික ලත් සායනික රුධිරවේදියෙකු සහ අභ්යන්තර වෛද්යවරයෙකු වන අතර, රසායනාගාර වෛද්ය විද්යාව සහ AI සහාය ඇති සායනික විශ්ලේෂණය පිළිබඳ වසර 15කට වැඩි පළපුරුද්දක් ඇත. Kantesti AI හි ප්රධාන වෛද්ය නිලධාරියා ලෙස, ඔහු සායනික වලංගුකරණ ක්රියාවලීන් මෙහෙයවන අතර, අපගේ 2.78 ට්රිලියන පරාමිතර නියුරල් ජාලයේ වෛද්ය නිරවද්යතාවය අධීක්ෂණය කරයි. ආචාර්ය ක්ලයින්, සමාලෝචිත වෛද්ය සඟරා වල biomarker අර්ථකථනය සහ රසායනාගාර රෝග විනිශ්චය පිළිබඳව පුළුල් ලෙස ප්රකාශයට පත් කර ඇත.

සාරා මිචෙල්, MD, PhD
ප්රධාන වෛද්ය උපදේශක - සායනික ව්යාධි විද්යාව සහ අභ්යන්තර වෛද්ය විද්යාව
ආචාර්ය සාරා මිචෙල් යනු වසර 18කට වැඩි පළපුරුද්දක් ඇති පුවරු සහතික ලත් සායනික ව්යාධිවේදියෙකු සහ රෝග විනිශ්චය විශ්ලේෂණ විශේෂඥවරියකි. ඇය සායනික රසායන විද්යාව පිළිබඳ විශේෂ සහතික දරන අතර, සායනික භාවිතයේදී biomarker පැනල් සහ රසායනාගාර විශ්ලේෂණ පිළිබඳව පුළුල් ලෙස ප්රකාශයට පත් කර ඇත.

මහාචාර්ය ආචාර්ය හාන්ස් වෙබර්, PhD
රසායනාගාර වෛද්ය විද්යාව සහ සායනික ජෛව රසායන විද්යාව පිළිබඳ මහාචාර්ය
මහාචාර්ය ආචාර්ය හෑන්ස් වෙබර් සායනික ජෛව රසායන විද්යාව, රසායනාගාර වෛද්ය විද්යාව, සහ biomarker පර්යේෂණය යන ක්ෂේත්රවල වසර 30+ක විශේෂඥතාවක් ගෙන එයි. ජර්මන් සායනික රසායන විද්යා සංගමයේ හිටපු සභාපතිවරයෙකු ලෙස, ඔහු රෝග විනිශ්චය පැනල් විශ්ලේෂණය, biomarker ප්රමිතිකරණය, සහ AI සහාය ඇති රසායනාගාර වෛද්ය විද්යාව පිළිබඳව විශේෂීකරණය කරයි.
- එච්බීඒ1සී 5.7-6.4% මඟින් පූර්ව දියවැඩියාව (prediabetes) පෙන්නුම් කරයි; නැවත පරීක්ෂා කිරීමේදී 6.5% හෝ ඊට වැඩි අගයක් දියවැඩියාවට (diabetes) සහාය දක්වයි.
- ෆෙරිටින් 30 ng/mL ට අඩු අගයන් බොහෝ විට හිමොග්ලොබින් (hemoglobin) පහත වැටීමට පෙර යකඩ ඌනතාවය (iron deficiency) සංඥා කරයි.
- ඊ.ජී.එෆ්.ආර්. මාස 3කට වඩා වැඩි කාලයක් 60 mL/min/1.73 m² ට අඩු eGFR අගයක් නිදන්ගත වකුගඩු රෝග (chronic kidney disease) පෙන්නුම් කරන අතර එය මුත්රා ACR සමඟ සම්බන්ධ කර පරීක්ෂා කළ යුතුය.
- ටීඑස්එච් 0.4-4.0 mIU/L යනු වැඩිහිටියන් සඳහා පොදු යොමු පරාසයක් (reference range) වුවද, රෝග ලක්ෂණ සහ free T4 බොහෝ විට මායිම් අනතුරු සංඥාවකට වඩා වැදගත් වේ.
- සීආර්පී 10 mg/L ට වැඩි අගයන් සාමාන්යයෙන් උග්ර දැවිල්ල/ආසාදනමය තත්ත්වයක් (acute inflammatory state) පෙන්නුම් කරන අතර සුවවීමෙන් පසු නැවත පරීක්ෂා කළ යුතුය.
- එල්පී(අ) 50 mg/dL ට වැඩි හෝ 125 nmol/L ට වැඩි අගයක් බොහෝ වැඩිහිටියන් තුළ ඉහළ (elevated) ලෙස සැලකෙන අතර ජීවිත කාලය තුළ එක් වරක්වත් පරීක්ෂා කිරීම වටී.
- පීඑස්ඒ 4 සිට 10 ng/mL අතර අගයන් බොහෝ ලෙසම අහිතකර නොවන විශාල වීම (benign enlargement) සමඟ අතිච්ඡාදනය වන නිසා එය විශ්වීය පිළිකා පරීක්ෂණයක් නොවේ.
- මුත්රා ACR 30 mg/g හෝ ඊට වැඩි අගයක් සම්පූර්ණ ශරීර රුධිර පරීක්ෂණයකින් සම්පූර්ණයෙන්ම මඟහැරිය හැකි වකුගඩු හානිය (kidney damage) හෙළි කළ හැක.
සම්පූර්ණ ශරීර රුධිර පරීක්ෂණයකින් යථාර්ථවාදීව පරීක්ෂා කළ හැක්කේ කුමක්ද
A full body blood test පරීක්ෂා කළ හැක දියවැඩියාව, රක්තහීනතාවය (anemia), වකුගඩු ක්රියාකාරිත්ව ගැටලු (kidney dysfunction), අක්මා හානිය (liver injury), කොලෙස්ටරෝල් ආබාධ (cholesterol disorders), යකඩ ඌනතාවය (iron deficiency), සහ තයිරොයිඩ් ගැටලු කිහිපයක්, නමුත් එය තනිවම බොහෝ පිළිකා, ව්යුහාත්මක හෘද රෝග (structural heart disease), බඩවැල් පොලිප් (colon polyps), ග්ලුකෝමා (glaucoma), නින්දේ හුස්ම නතර වීම (sleep apnea), හෝ බොහෝ ස්වයං ප්රතිශක්තික තත්ත්වයන් (autoimmune conditions) නිවැරදිව බැහැර (rule out) කිරීමට විශ්වාසදායක නොවේ. ප්රායෝගිකව, රෝග ලක්ෂණ නැති හොඳම සැලැස්ම වන්නේ ඉලක්කගත රසායනාගාර පරීක්ෂණ සහ රුධිර පීඩනය (blood pressure), මුත්රා පරීක්ෂණ, සහ වයස් මත පදනම් වූ පරීක්ෂා කිරීම (age-based screening) එකතුවයි. මිනිසුන් භාවිතා කරන විට අපි දිනපතාම මෙම වැරදි අදහස දකින්නෙමු කන්ටෙස්ටි AI රුධිර පරීක්ෂණ විශ්ලේෂකය රුධිර පරීක්ෂණ ප්රතිඵල කියවන්නේ කෙසේද සාමාන්ය රුධිර පරීක්ෂණයක්.

මම තෝමස් ක්ලයින්, MD, සහ මට වැඩිපුරම අසන්න ලැබෙන ප්රශ්නය මේ වගේ එකක්: 'මට එක් වරක් රුධිරය ලබාගෙන මම හොඳින් බව දැනගන්න පුළුවන්ද?' අවංක පිළිතුර නම්—නෑ. සාමාන්ය පැනලයක් මඟින් හෙළි කළ හැක්කේ හිමොග්ලොබින් 9.8 g/dL දී, ක්රියේටිනින් 1.7 mg/dL දී, ALT 88 IU/L දී, හෝ LDL-C 182 mg/dL දී, නමුත් ඒ අංක කිසිවක් පටක, ධමනි, හෝ සම පරීක්ෂා කළ නොහැක.
A සීබීසී රක්තහීනතාවය, ඉතා ඉහළ සුදු රුධිරාණු, හෝ පට්ටිකා අසාමාන්යතා හඳුනාගත හැක. A රසායන පැනලය (chemistry panel) සෝඩියම් 126 mmol/L දී, කැල්සියම් 11.2 mg/dL දී, හෝ බිලිරුබින් 2.5 mg/dL දී සලකුණු කළ හැක; එහෙත් ඒවා ඉඟි පමණයි—අවසන් රෝග නිර්ණයන් නොවේ.
අපගේ පරිශීලකයන් සිටින 127+ රටවල් අතර, Kantesti නැවත නැවතත් එකම රටාව දකියි: ඉහළ ප්රයෝජනවත් පරීක්ෂණ සැලසුම් කුඩා හා බුද්ධිමත් වන අතර, පුළුල් හා මිල අධික නොවේ. අපගේ AI වාර්තාවක් සමාලෝචනය කරන විට, විශ්ලේෂණය කරන ද්රව්ය (analytes) ගණනට වඩා, සලකුණු එකතුව සහ වෙනස්වීමේ දිශාව පිළිබඳව වැඩි කාලයක් වැය කරයි.
බොහෝ රෝගීන්ට උපකාරී වන නීතිය මෙයයි. යම් තත්ත්වයක් ප්රධාන වශයෙන් ව්යුහාත්මක, අන්තර්මිත්ත, හෝ ස්ථානීය—මීටර් 5 ක colon පොලිප් එකක්, අන්තර්මිත්ත atrial fibrillation, මුල් glaucoma, වකුගඩු ගලක්, හෝ සැක සහිත මවුලයක්—එවැනි අවස්ථාවක රුධිර සාම්පලයක් ගැනීම බොහෝ විට වැරදි මෙවලමකි.
සුවතා රුධිර පරීක්ෂණයකදී සාමාන්යයෙන් රුටීන් පරීක්ෂණ (routine labs) මොනවාද ආවරණය කරන්නේ
සාමාන්ය සුවතා රුධිර පරීක්ෂණයක් සාමාන්යයෙන් ඇතුළත් වන්නේ සම්පූර්ණ රුධිර ගණනය (CBC), රසායනික පැනලය, ලිපිඩ් පැනලය, සහ ග්ලූකෝස් පරීක්ෂණ, බොහෝ විට සම්පූර්ණ රුධිර පැනලය. ලෙස ඇසුරුම් කර ඇත. එම සංයෝජනය පොදු ගැටලු සඳහා හොඳයි—රක්තහීනතාවය, ඉලෙක්ට්රොලයිට් අක්රමිකතා, දියවැඩියා ඉඟි, වකුගඩු ආතතිය, සහ කොලෙස්ටරෝල් අවදානම—නමුත් එය විශාල හිඩැස් ඉතිරි කරයි.

A සීබීසී රතු රුධිරාණු, සුදු රුධිරාණු, සහ පට්ටිකා මැන බලයි. සාමාන්ය වැඩිහිටි යොමු පරාසයන් ආසන්න වශයෙන් කාන්තාවන්ට හිමොග්ලොබින් 12.0-15.5 g/dL සහ පුරුෂයන්ට 13.5-17.5 g/dL, WBC 4.0-11.0 ×10⁹/L, සහ පට්ටිකා 150-450 ×10⁹/L; අසාමාන්ය ප්රතිඵල යකඩ ඌනතාවය, ඇටමිදුළු ආතතිය, ප්රතිශක්තිකරණ සක්රීයවීම, හෝ රුධිර වහනයක් වෙත යොමු කළ හැකි නමුත්, ඒවා තනිවම හේතුව කියන්නේ නැත.
රසායනික පැනලය වකුගඩු සහ අක්මා සංඥා ආවරණය කරයි. ක්රියේටිනින් බොහෝ විට වටා පවතින්නේ 0.6-1.3 mg/dL, එහෙත් මාංශ පේශි ප්රමාණය බොහෝ වැදගත් වන අතර, මාස 3ක් පවතින eGFR 60 mL/min/1.73 m² ට අඩු එකක් නිර්වචන එකක් අනුව නිදන්ගත වකුගඩු රෝගය (chronic kidney disease) ලෙස සැලකේ. ALT ඉහළ සීමාවන් රසායනාගාරය අනුව වෙනස් වේ; සමහර පැරණි පැනල් තවමත් 50 IU/Lට ඉහළ අගයන් පිළිගන්නා අතර, සමහර යුරෝපීය රසායනාගාරවල ඉහළ සීමාවන් 35 IU/Lට ආසන්නව අඩු අගයන් ලෙස භාවිතා කරයි.
පරිවෘත්තීය පරීක්ෂාව සඳහා ප්රායෝගිකව ප්රධාන “වැඩ අශ්වයන්” වන්නේ ග්ලූකෝස් සහ ලිපිඩ්ස් ය. එක්සත් ජනපද වැළැක්වීමේ සේවා කාර්ය සාධක බලකාය (US Preventive Services Task Force) විසින් 2021 දී නිකුත් කළ දියවැඩියා පරීක්ෂා කිරීමේ ප්රකාශය නිරාහාර ග්ලූකෝස්, HbA1c, හෝ මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය වයස අවුරුදු 35-70 අතර අධික බර හෝ තරබාරුකම ඇති වැඩිහිටියන් සඳහා (US Preventive Services Task Force, 2021) සහ අපගේ වෙනම සමාලෝචන දියවැඩියා රුධිර පරීක්ෂණය සහ ලිපිඩ් පැනල් ප්රතිඵල පැහැදිලි කරන්නේ එක් නිරාහාර සාමාන්ය අගයක් ජීවිත කාලීන අවදානම නිශ්චිතව තීරණය නොකරන්නේ ඇයි කියාය.
බොහෝ දෙනාට පුදුම කරන්නේ බොහෝ විට නැහැ සම්මතයයි. සාමාන්ය පැනල්වල බොහෝ විට ferritin, vitamin B12, TSH, ApoB, lipoprotein(a), vitamin D, සහ urine albumin ඇතුළත් නොවේ, එබැවින් යමෙකුට 'සම්පූර්ණ ශරීර' පරීක්ෂණ සාමාන්ය බව කියා තිබුණත්, මාසයකට පසුව ferritin 14 ng/mLක් හෝ TSH 6.8 mIU/Lක් ලෙස තිබිය හැක.
පුළුල් සුවතා රුධිර පරීක්ෂණයක් හෝ විධායක සෞඛ්ය පැනලයක් (executive health panel) එකතු කරන්නේ කුමක්ද
පුළුල් කළ සුවතා රුධිර පරීක්ෂණයක් හෝ විධායක සෞඛ්ය පැනලය සාමාන්යයෙන් එකතු කරන්නේ ferritin, B12, vitamin D, TSH, hs-CRP, insulin, ApoB, සහ lipoprotein(a). එම අමතර දේවල් සැබවින්ම ප්රයෝජනවත් විය හැක, නමුත් ඒවා පුද්ගලයෙකුගේ අවදානම් පැතිකඩ සහ රෝග ලක්ෂණවලට ගැළපෙන විට පමණි.

වැඩිම ප්රතිලාභ දෙන අමතර දේවල් වන්නේ කළමනාකරණය වෙනස් කරන ඒවාය. අපගේ රුධිර පරීක්ෂණ ජෛව සලකුණු මාර්ගෝපදේශය සලකුණු දහස් ගණනක් ආවරණය කරයි, නමුත් දෛනික වැළැක්වීමේ සත්කාරයේදී මට වැඩිම වටිනාකම ලැබෙන්නේ ApoB, lipoprotein(a), ferritin, TSH, B12, සහ 25-OH vitamin D.
A ලිපොප්රෝටීන්(a) මට්ටම 50 mg/dL හෝ 125 nmol/L බොහෝ මාර්ගෝපදේශවල ඉහළ අගයක් ලෙස සැලකෙන අතර එය බොහෝ දුරට ජානමය වේ. 2018 AHA/ACC කොලෙස්ටරෝල් මාර්ගෝපදේශයට අනුව, ApoB විශේෂයෙන් triglycerides ඉක්මවා 200 mg/dL හෝ metabolic syndrome පවතින විට වඩාත් ප්රයෝජනවත් වේ (Grundy et al., 2019), මන්ද ධමනි අවදානම්කාරී අංශු සංඛ්යාව LDL-C පමණක්ට වඩා වැදගත් විය හැකි බැවිනි.
A ෆෙරිටින් පහළින් 30 ng/mL බොහෝ විට රක්තහීනතාවය වර්ධනය වීමට පෙරම යකඩ ඌනතාවය සංඥා කරයි—විශේෂයෙන් ඔසප් වීම සිදුවන කාන්තාවන්, නිතර රුධිරය දෙන දායකයන්, සහ දිගුකාලීන ක්රීඩක ක්රීඩිකාවන් අතර. A බී12 මට්ටම පහළින් 200 pg/mL වඩා පැහැදිලිව ඌනතාවය ඇති එකක් වන අතර, 200-350 pg/mL යනු රෝග ලක්ෂණ, මෙතිල්මැලොනික් අම්ලය, හෝමොසිස්ටීන්, සහ ආහාර ඉතිහාසය යන කරුණු රසායනාගාර ලකුණට වඩා වැදගත් වන “අළු කලාපය”යි; තයිරොයිඩ් පරීක්ෂණය [2] සමඟ අර්ථකථනය කරන විට, තනිව [TSH] පමණක් බලනවාට වඩා වඩාත් ප්රයෝජනවත් වේ. තයිරොයිඩ් පැනලය, not just TSH in isolation.
මිල අධික “අඩුපාඩුව” වන්නේ සමහර දිලිසෙන පැනල් තවමත් මඟහැර දමන දේය. ඔවුන් රෝග ලක්ෂණ නැති පුද්ගලයන් තුළ ටෙස්ටොස්ටෙරෝන්, DHEA, හෝ අහඹු කෝර්ටිසෝල් නියම කළ හැකිය; එහෙත් මුත්රා ඇල්බියුමින්-ක්රියේටිනීන් අනුපාතය මඟහැර යා හැක. එය බොහෝ විට දියවැඩියාව හෝ අධි රුධිර පීඩනයේදී සෙරුම් ක්රියේටිනීන්ට වඩා කලින් වකුගඩු හානිය හඳුනාගනී. මෙය බොහෝ අලෙවි පිටු මඟහැර දමන අසීරු සත්යයන්ගෙන් එකකි.
වැළැක්වීමේ රුධිර පරීක්ෂණයක් තනිවම හඳුනාගත නොහැක්කේ කුමක්ද
A වැළැක්වීමේ රුධිර පරීක්ෂණයක් ට ව්යුහය සෘජුව පරීක්ෂා කළ නොහැක. එයට බඩවැල් පොලිප් එකක්, පියයුරු කැල්සීෆිකේෂන් එකක්, බොහෝ මුල් සමේ පිළිකා, කිරීටක ධමනි පටු වීම, ග්ලුකෝමා, හෝ නින්දේ හුස්ම නතර වීම (sleep apnea) දැකිය නොහැක. ඒ නිසා රුධිර පරීක්ෂණ කිසිවිටෙකත් පරීක්ෂණ, රූපගත කිරීම්, හෝ වයස් පදනම් වූ පරීක්ෂා කිරීම් වෙනුවට නොවේ.

ව්යුහාත්මක රෝගය යනු සම්භාව්ය “අන්ධ ස්ථානය”යි. ඔබට සම්පූර්ණයෙන්ම සාමාන්ය CBC සහ රසායනික පැනලයක් තිබිය හැකි අතරත්, එහෙත් 6 mm බඩවැල් පොලිප් එකක් හෝ මුල් පෙනහළු ගැටිත්තක් (lung nodule) තිබිය හැක. ඒ නිසා රුධිර පරීක්ෂණ මගින් පිළිකාව මුල් අවධියේ හඳුනාගත හැකි දේ පිළිබඳ අපගේ ලිපිය [7] what blood tests can detect cancer early බොහෝ රෝගීන් අපේක්ෂා කරනවාට වඩා වඩාත් ප්රවේශමෙන් (cautious) සකස් කර ඇත.
වකුගඩු රෝගය තවත් පොදු උගුලකි. [10] සැනසිලිදායක ලෙස පෙනෙන්නට පුළුවන; එහෙත් [11] මුත්රා ඇල්බියුමින්-ක්රියේටිනීන් අනුපාතය 120 mg/g ක්රියේටිනින් — 0.9 mg/dL may look reassuring, yet a urine albumin-creatinine ratio of 120 mg/g රුධිර පරීක්ෂණය බොහෝ වෙනස් වීමට පෙරම, වැදගත් දියවැඩියා හෝ අධි රුධිර පීඩන හේතු වකුගඩු හානිය හෙළි කළ හැක.
අස්ථි සෞඛ්යය බොහෝ විට අති සරල කර දමයි. විටමින් ඩී විය හැක 14 ng/mL, නමුත් ඔස්ටියෝපොරෝසිස් (osteoporosis) හඳුනාගන්නේ [15] DEXA DEXA, මගින් මිස රුධිර මට්ටමකින් නොවේ. තවද බිඳෙනසුලු අස්ථි බිඳීම් (fragility fractures) ඇති බොහෝ දෙනෙකුට කැල්සියම් සාමාන්ය මට්ටමකින් සහ තරමක් සාමාන්ය alkaline phosphatase මට්ටමකින් තිබිය හැක.
ආහාර ජීර්ණ ආබාධ ද එලෙසම හැසිරේ. යකඩ ඌනතාවය, ඇල්බියුමින් අඩුවීම, හෝ අසාමාන්ය අක්මා එන්සයිම සැකයක් ඉහළ දැමිය හැක; එහෙත් ගිනි අවුලුවන බඩවැල් රෝගය (inflammatory bowel disease), වණ (ulcers), සීලියැක් හානි (celiac damage), සහ බඩවැල් පිළිකාව (colon cancer) තහවුරු කිරීමට තවමත් මළපහ පරීක්ෂණ, රූපගත කිරීම්, හෝ එන්ඩොස්කොපි (endoscopy) අවශ්ය වේ.
පිළිකා, ස්වයං ප්රතිශක්තික රෝග (autoimmune disease), සහ නිදන්ගත ආසාදන බොහෝ විට එක් රුධිර ලබාගැනීමකින් මඟහැරෙන්නේ ඇයි
පිළිකාව, ස්වයං ප්රතිශක්තිකරණ රෝගය (autoimmune disease), සහ දිගුකාලීන ආසාදනය බොහෝ විට තනි රුධිර ලබාගැනීමකින් මුල් අවධියේදී මඟහැර යයි; මන්ද මුල් රෝගය ඔබ මැනගත් ලකුණු (markers) තවමත් වෙනස් නොකර තිබිය හැක. ඒ නිසා සැනසිලිදායක රසායනාගාර ප්රතිඵල පමණක් නිසා සැක සහිත කතාවක් ස්වයංක්රීයව අවලංගු නොවේ.

බොහෝ මුල් ඝන පිළිකා (solid cancers) නැහැ අද්විතීය, විශ්වාසදායක රුධිර රටාවක් (blood pattern) නිකුත් කරයි. CEA, CA-125, සහ ඒ හා සමාන පිළිකා ලකුණු (tumor markers) දුම්පානය, මාසික ඔසප් වීම (menstruation), සාමාන්ය (benign) ගෙඩි/සිස්ට් (cysts), අක්මා රෝග, සහ ගිනි අවුලුවීම (inflammation) හේතුවෙන් වැරදි ධනාත්මක (false positives) ලබාදිය හැක. එබැවින් සාමාන්ය අවදානම් (average-risk) පුද්ගලයන් සඳහා ඒවා හොඳ පරීක්ෂණ මෙවලම් නොවේ; බොහෝ දෙනා දන්නා ව්යතිරේකය PSA වන අතර, එහිදීත් 2018 USPSTF නිර්දේශය 55-69 වයස් (US Preventive Services Task Force, 2018) පිරිමින් සඳහා “සියල්ලටම” පරීක්ෂා කිරීම වෙනුවට හවුල් තීරණ ගැනීම (shared decision-making) ප්රවර්ධනය කළේය.
රුධිර පිළිකා පවා සමහර විට සියුම් විය හැක. මම දැකලා තියෙනවා, [24] ලිම්ෆෝමා එහි සම්පූර්ණ රුධිර ගණනය (CBC) සෑහෙන්න සාමාන්ය මට්ටමක තිබූ අතර, පට්ටිකා (platelets) සාමාන්ය වූ අතර, LDH අතිශය සුළු ලෙස පමණක් ඉහළ ගොස් තිබුණේ ඒ නිසාම නොනවත්වා ගැටිති (nodes) පැවතීම, දියරවලින් තෙමෙන අධික දහඩිය (drenching sweats), හෝ හේතුවක් නොමැති බර අඩුවීම වැනි දේවල්, පිළිවෙළට පෙනෙන පරීක්ෂණයකට වඩා වැඩි අවධානයට ලක් විය යුතුය ලිම්ෆෝමා රුධිර පරීක්ෂණය.
ස්වයං ප්රතිශක්තිකරණ (autoimmune) පරීක්ෂා කිරීම තවදුරටත් වඩා අවුල් සහගතය. අඩු ටයිටරයක් (low-titer) ඒඑන්ඒ සෞඛ්ය සම්පන්න පුද්ගලයන් තුළ, විශේෂයෙන්ම කාන්තාවන් සහ වැඩිහිටියන් තුළ, ධනාත්මක විය හැකි අතර, මුල් අවධියේ වස්කුලයිටිස් (vasculitis), ගිනි අවුලුවන බඩවැල් රෝගය (inflammatory bowel disease), හෝ සෙරොනෙගටිව් ආතරයිටිස් (seronegative arthritis) ඇති රෝගීන්ට ආරම්භයේදී ESR සහ CRP සාමාන්ය විය හැක; අපගේ ස්වයං ප්රතිශක්තිකරණ පැනල් රුධිර පරීක්ෂණය එම ව්යාජ ධනාත්මක (false positives) ගැන තවත් ගැඹුරින් විස්තර කරයි.
ආසාදන (infectious) පරීක්ෂා කිරීම ක්රියාත්මක වන්නේ නිවැරදි කාල කවුළුව (window) තුළ නිවැරදි පරීක්ෂණය (assay) ඇණවුම් කළොත් පමණි. 4වන පරම්පරාවේ (4th-generation) HIV ප්රතිදේහ-ප්රතිජනක (antigen-antibody) පරීක්ෂණය සාමාන්යයෙන් නිරාවරණයෙන් පසු දින 18-45ක් තුළදී ධනාත්මක වීමට පටන් ගනී; ඒ නිසා කාලය (timing) එම සංඛ්යාවටම සමානව වැදගත් වන අතර, අපගේ HIV කාල කවුළු මාර්ගෝපදේශය (window period guide) පවතින්නේ 7වන දින කරන ඍණාත්මක පරීක්ෂණයක් බොහෝ විට ව්යාජ ලෙස සැනසීමක් දෙන නිසාය.
සාමාන්ය පරාසයන් (normal ranges) වැරදි සැනසීමක් (false reassurance) සහ වැරදි අනතුරු ඇඟවීම් (false alarms) දෙකම ඇති කරන්නේ ඇයි
සාමාන්ය පරාසයන් (Normal ranges) යනු සංඛ්යානමය මෙවලම් පමණක් වන අතර සෞඛ්යය සඳහා සහතික නොවේ. ප්රතිඵලයක් රසායනාගාර පරාසය තුළම තිබුණත් ඔබට වැරදි විය හැක, නැතහොත් පරාසයෙන් පිටත තිබුණත් සන්දර්භය අනුව හානිකර නොවිය හැක.

බොහෝ යොමු පරාසයන් (reference intervals) යන්නේ යොමු ජනගහනයේ මැද කොටසටය. ඒ අනුව 95% ඕනෑම එක් පරීක්ෂණ දර්ශකයක (analyte) පරාසයෙන් පිටතට වැටෙන්නේය; ඒ නිසාම වාර්තාවක 1 න් 20ක් සෞඛ්ය සම්පන්න පුද්ගලයන් තනිවම ඇති සුළු අසාමාන්යතා (isolated minor abnormalities) බහුල වන්නේ හරියටම එහෙයින්ය. රුධිර පරීක්ෂණ සාමාන්ය අගයන් වාර්තාවක.
පරීක්ෂණයට පෙර (pre-analytical) සාධක බොහෝ දෙනා සිතනවාට වඩා ප්රතිඵල වෙනස් කරයි. දැඩි පුහුණුව (Hard training) AST ඉහළ 80 IU/L, ඉහළට තල්ලු කළ හැකි අතර, විජලනය (dehydration) ව්යාජ ලෙස හිමොග්ලොබින් සහ ඇල්බියුමින්, ඉහළ නංවිය හැකි අතර, බයෝටින් (biotin) අතිරේකයන් අවම වශයෙන් දිනකට 5-10 mg සමහර තයිරොයිඩ් සහ ට්රොපොනින් (troponin) පරීක්ෂණවලට බාධා කළ හැක.
වෛද්ය තෝමස් ක්ලයින් (Thomas Klein, MD) ලෙස, ව්යාජ සැනසීමක් (false reassurance) ඉවත් කිරීමට මම පුදුම සහගත ලෙස බොහෝ කාලයක් සායනිකව වැය කරනවා. සාමාන්ය එච්බීඒ1සී රුධිර විඝටනය (hemolysis), මෑතකදී සිදුවූ රුධිර වහනය (recent bleeding), හෝ ඇතැම් හීමොග්ලොබින් වර්ග (hemoglobin variants) ඇති රෝගීන් තුළ අසාමාන්ය ග්ලූකෝස් හැසිරවීම (glucose handling) බැහැර නොකරයි; රසායනාගාරය සහ රෝග ලක්ෂණ අතර ඇති නොගැළපීම (mismatch) සැබෑ දෙයක් නිසාම අපගේ ලිපිය HbA1c නිරවද්යතාවය පිළිබඳ ගැඹුරු සාකච්ඡාව පවතී.
වැදගත් වන්නේ රටා (patterns) ය. ෆෙරිටින් 22 ng/mL සහ MCV 82 fL සහ RDW 14.9% ෆෙරිටින් පමණක් මගින් නොපෙනෙන ආකාරයට මුල් යකඩ අලාභය (iron loss) වෙත යොමු කරයි; සෝඩියම් (sodium) මෙන්ම 133 mmol/L තරුණ ක්රීඩකයෙකුට තරඟයකින් පසු එක් අර්ථයක් දෙන අතර, තයසයිඩ් (thiazide) ගන්නා වයස්ගත වැඩිහිටියෙකුට එය සම්පූර්ණයෙන්ම වෙනස් දෙයක් අදහස් කරයි.
අමතර සලකුණු (extra markers) වලින් ප්රයෝජන ලබන්නේ කවුද—සහ සාමාන්යයෙන් නොලබන්නේ කවුද
පූර්ව පරීක්ෂණ සම්භාවිතාව (pretest probability) සාධාරණ නම් අමතර සලකුණු (markers) උපකාරී වේ. වැදගත් දෙයක් සොයාගැනීමේ අවස්ථාව අඩු නම්, විශාල පැනලයක් සාමාන්යයෙන් වටිනාකමට වඩා වැඩි ශබ්දයක් (noise) ගෙන එයි.

පුද්ගලීකරණය කළ මූලික මට්ටම (personalized baseline) විලාසිතාමය මෙනුවකට වඩා වැදගත්ය. ඒ නිසා අපි බොහෝ විට ඔබව අපගේ පුද්ගලීකරණය කළ රුධිර පරීක්ෂණය එක්-ප්රමාණයකට-සියල්ලට (one-size-fits-all) ගැලපෙන ලැයිස්තුවකට වඩා අපගේ ප්රවේශය වෙත යොමු කරන්නේ එබැවිනි.
ජීවිත කාලය තුළ එක් වරක් ලිපොප්රෝටීන්(a) බොහෝ වැඩිහිටියන්ට මැනීම සාධාරණ වන අතර, පළමු-පෙළ ඥාතියෙකු තුළ කලින්ම හෘද රෝග ඇතිවීමක් තිබේ නම් මම ඊට වඩා දැඩිව එය ප්රවර්ධනය කරමි. එල්පී(අ) ඉහළ 125 nmol/L එය බොහෝ දුරට ජානමය (genetic) නිසා ජීවිත කාලය පුරාම සාමාන්යයෙන් ඉහළ මට්ටමක පවතින අතර, සෑම වසරකම නැවත මැනීම කළමනාකරණය බොහෝ විට වෙනස් නොකරයි.
ඉතිහාසය එය එලෙසට යොමු කරන්නේ නම් ඌනතාවය පරීක්ෂා කිරීමේ ප්රතිඵල වඩා හොඳය. අපි එකතු කරන්නේ ෆෙරිටින් අධික මාසික ලේ වහනය (heavy periods), රුධිර පරිත්යාගය (blood donation), හෝ දීර්ඝකාලීන ක්රීඩා (endurance sport) සඳහා; බී12 වීගන් ආහාර (vegan diets), මෙට්ෆෝමින් (metformin), හෝ අම්ලය-අඩු කරන ඖෂධ (acid-suppressing drugs); සහ ටීඑස්එච් බර වෙනස්වීම, සීතලට අසහනය, මලබද්ධය, හෘද ස්පන්දන දැනීම, හෝ සාරවත් බවේ ගැටලු කතාවට ඇතුළත් වන විට.
හෝමෝනවලට බොහෝ විට මුදල් නාස්ති වන්නේ එතැනින්ය. රැන්ඩම් කෝර්ටිසෝල්, පුළුල් ලිංගික-හෝමෝන පැනල්, හෝ රෝග ලක්ෂණ නැති වැඩිහිටියන් තුළ DHEA වැනි දේවල් බොහෝ අහඹු සොයාගැනීම් (incidental findings) ඇති කරයි. එහෙත් PSA, හෘදවාහිනී අවදානම, සහ වයසට ගැළපෙන පරීක්ෂා කිරීම් පිළිබඳ ඉලක්කගත සාකච්ඡාවක් සාමාන්යයෙන් අප කියවන අයට වඩාත් ප්රයෝජනවත් වේ. වයස අවුරුදු 50ට වැඩි සෑම පුරුෂයෙකුම කළ යුතු රුධිර පරීක්ෂණ සමාලෝචන ලැයිස්තුව.
රෝග ලක්ෂණ නැති (symptom-free) වඩාත් බුද්ධිමත් පරීක්ෂා කිරීමේ සැලැස්මක් ගොඩනගන්නේ කෙසේද
වඩා බුද්ධිමත් රෝග ලක්ෂණ නැති සැලැස්මක් වයසට, අවදානමට, සහ ඉතිහාසයට පදනම් වූ කුඩා මූලික රසායනාගාර කට්ටලයක් සමඟ රුධිර නොවන පරීක්ෂා කිරීම් එකතු කරයි. 2026 අප්රේල් 25 වන විටත්, ඔබට හමුවන පුළුල්ම පැනලයම ඇණවුම් කරලා ප්රමාණය විනිශ්චය ජය ගනී යැයි බලාපොරොත්තු වීමට වඩා මෙය බොහෝ සුරක්ෂිතය.

බොහෝ වැඩිහිටියන් සඳහා මූලිකය ආරම්භ වන්නේ CBC, ක්රියේටිනින්/eGFR, ALT හෝ AST, නිරාහාර ලිපිඩ්, සහ නිරාහාර ග්ලූකෝස් හෝ HbA1c වලින්ය. භාවිතා කරන්න 1-3 years, සෑම කාර්තුවකටම නොවේ. ඔබ මැදි වයසේ සිට ආරම්භ කරන්නේ නම්, අපගේ ඔබේ 40 ගණන්වල වාර්ෂික රුධිර පරීක්ෂණය චෙක්ලිස්ට් එක ප්රායෝගික ආරම්භක ලක්ෂ්යයක් වන අතර, වැඩි වයස්කාරයන්ට බොහෝ විට අපි දක්වන තරමක් වෙනස් රිද්මයක් අවශ්ය වේ. එබැවින් වැඩිහිටියන් තනි ස්ථාවර කට්ඕෆ් එකකට වඩා.
දියවැඩියාව සඳහා, 2021 USPSTF නිර්දේශය පවසන්නේ වයස අවුරුදු 35-70 අධික බර හෝ තරබාරුකම ඇති වැඩිහිටියන් සඳහා නිරාහාර ග්ලූකෝස්, HbA1c, හෝ මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය භාවිතයෙන් පරීක්ෂා කිරීම (US Preventive Services Task Force, 2021). HbA1c 5.7-6.4% prediabetes (දියවැඩියාවට පෙර අවධිය) යෝජනා කරයි, සහ 6.5% හෝ ඊට වැඩි නැවත පරීක්ෂා කිරීමේදී දියවැඩියාවට සහාය දක්වයි.
රුධිර පරීක්ෂණ රුධිර නොවන පරීක්ෂා කිරීම් අසලම තැබිය යුතුය. සාමාන්ය අවදානම් ඇති කොලරෙක්ටල් පරීක්ෂා කිරීම ආරම්භ වන්නේ 45 බොහෝ මාර්ගෝපදේශවල. ගැබ්ගෙල පරීක්ෂා කිරීම HPV පදනම් වූ ජාතික ප්රොටෝකෝල අනුගමනය කරයි; මැමෝග්රැෆි පරීක්ෂාව ආරම්භ වන්නේ රට අනුව 40-50 සහ රුධිර පීඩනය නලයේ තිබුණේ සියල්ල සන්සුන් ලෙස පෙනුණත් අවම වශයෙන් වසරකට වරක්වත් පරීක්ෂා කිරීම වටී.
බොහෝ රෝගීන්ට පරීක්ෂා කිරීම පහසු වන්නේ බියට වඩා ජීවිත අවධිය අනුව වාර්ෂික සැලැස්මක් එකක් ගොඩනඟන විටය. ඔබට දැනටමත් රසායනාගාර PDF හෝ ඡායාරූප තිබේ නම්, ඔබට භාවිතා කළ හැකිය නොමිලේ AI රුධිර පරීක්ෂණ විශ්ලේෂණය උත්සාහ කරන්න රුධිර වැඩ කොටස තත්පර 60ක් පමණ තුළ සංවිධානය කිරීමට; පසුව ඊළඟ පියවර රුධිරයෙන් ආවරණය කළ නොහැකි දේ කෙරෙහි යොමු කරන්න.
බොහෝ වැඩිහිටියන් සඳහා මූලික රසායනාගාර
ප්රායෝගික මූලික කට්ටලය වන්නේ CBC, වකුගඩු ක්රියාකාරිත්වය, අක්මා එන්සයිම, ලිපිඩ්, සහ ග්ලූකෝස් සලකුණකි. තවත් විශ්ලේෂක එකතු කිරීමට පෙර රුධිර පීඩනය, බර ප්රවණතාව, ඖෂධ සමාලෝචනය, සහ පවුලේ සෞඛ්ය ඉතිහාසය එකතු කරන්න.
අවදානම් පැතිකඩ අනුව එකතු කිරීම්
ඉතිහාසය අස්වැන්න (yield) පෙන්වන්නේ නම් ෆෙරිටින්, B12, තයිරොයිඩ් පරීක්ෂණය, ApoB, ලිපොප්රෝටීන්(a), හෝ මුත්රා ACR එකතු කරන්න. මගේ අත්දැකීම අනුව, එක් අදාළ එකතු කිරීමක් අහඹු එකතු කිරීම් දහයකට වඩා වටිනාය.
එක් වර විධායක සෞඛ්ය පැනලයකට වඩා රටා (patterns) සහ ප්රවණතා (trends) වැදගත් වන්නේ ඇයි
එක් වරක් ගත් දර්ශනවලට වඩා ප්රවණතා (trends) වැදගත්ය; බොහෝ ජෛව සලකුණු (biomarkers) සැබවින්ම රසායනාගාර සීමාව ඉක්මවීමට පෙරම වෙනස් වෙයි. බොහෝ විට එක් සාමාන්ය ලේබලයකට වඩා බෑවුම (slope) ඉක්මනින් සත්යය කියයි.

A ෆෙරිටින් පහත වැටීම 80 සිට 28 ng/mL මාස 18ක් තුළ වැදගත්ය—28 තවමත් අවසර දෙන රසායනාගාරයක් මගින් සාමාන්ය ලෙස වාර්තා කර තිබුණත්. A ක්රියේටිනින් 32 ng/mL දක්වා 0.8 සිට 1.1 mg/dL කුඩා වයස්ගත කාන්තාවක තුළද මෙය සායනික වශයෙන් වැදගත් විය හැකියි; ඒ නිසා මම ගමන්මාර්ග (trajectories) ගැන ඉතා ගැඹුරින් සැලකිලිමත් වෙමි.
මෙයයි බොහෝ විට “glossy” පැනලයක් අඩුපාඩු වන තැන. දිගුකාලීන (longitudinal) සමාලෝචනයක් නැතිව, ඔබට ApoB ඉහළට ඇදෙමින් (creeping) යනවාද, ALT ට්රයිග්ලිසරයිඩ් සමඟ ගැළපෙමින් (tracking) යනවාද, ටීඑස්එච් අසනීපයකින් පසුත් දිගටම අස්ථාවරව (wobbling) පවතිනවාද යන්න දැකගත නොහැක; අපගේ රුධිර පරීක්ෂණ සංසන්දනය කටයුතු එම යථාර්ථය වටා ගොඩනැගී ඇත.
කන්ටෙස්ටිගේ වෛද්ය වලංගුකරණය සහ සායනික ප්රමිතීන් මෙම පිටුවේ අපගේ 2.78T එන්ජිම පරාස සන්දර්භය (range context), රටා හඳුනාගැනීම (pattern recognition), සහ හරස්-මාර්කර් අර්ථකථනය (cross-marker interpretation) හැසිරවෙන්නේ කෙසේද කියා පැහැදිලි කරයි. තවද අපි විශේෂඥ ක්ෂේත්ර හතක් (seven specialties) පුරා කැපවූ බෙන්ච්මාර්කයක් ප්රකාශයට පත් කර ඇති අතර, පෙර-ලියාපදිංචි කළ දත්ත කට්ටලයද ෆිග්ෂෙයාර්.
මම Thomas Klein, MD. ජීව විද්යාව ශබ්දයෙන් (noisy) පිරී ඇති නිසා මට ප්රවණතා (trends) විශ්වාසයි. වේදිකාවට, තුළ, පරිශීලකයන්ට ආසන්න වශයෙන් තත්පර 60ක් තුළ 75+ භාෂා හරහා රුධිර පරීක්ෂණ PDF එකක් හෝ ඡායාරූපයක් උඩුගත කළ හැකියි. නමුත් සැබෑ සායනික වටිනාකම ඊට වඩා සරලයි: අද දින පැනලය අර්ථවත් වන්නේ එය පසුගිය වසරවල්, රෝග ලක්ෂණ, ඖෂධ, සහ පවුලේ අවදානම සමඟ සංසන්දනය කළ විට පමණයි.
රෝග ලක්ෂණ හෝ අනතුරු සංඥා (red flags) පරීක්ෂා කිරීමේ රසායනාගාර පරීක්ෂණවලට වඩා වැදගත් වන්නේ කවදාද
රෝග ලක්ෂණ පරීක්ෂණ (screening) රසායනාගාර වාර්තා වලට වඩා ඉහළ ප්රමුඛතාවයක් ලබයි. නව පපුවේ වේදනාවක්, එක් පැත්තක දුර්වලතාවයක්, දැඩි හුස්ම ගැනීමේ අපහසුවක්, කළු මළ (black stools), කහවීම (jaundice), සිහි නැතිවීම (fainting), හෝ ව්යාකූලත්වය (confusion) — ඔබගේ අවසන් වැළැක්වීමේ පැනලය පරිපූර්ණ ලෙස පෙනුනත් — වෛද්ය ඇගයීමක් අවශ්යයි.

තනිවම ඉක්මන් අනුගමනයක් ලැබිය යුතු සංඛ්යා කිහිපයක් තිබේ. පොටෑසියම් 6.0 mmol/L හෝ ඊට වැඩි නම්, සෝඩියම් 125 mmol/L හෝ ඊට අඩු, 8 g/dLට වඩා අඩු හීමොග්ලොබින්, ග්ලූකෝස් ඉහළ 300 mg/dL රෝග ලක්ෂණ සමඟ, හෝ 3 mg/dL අඳුරු මුත්රා සමඟ ඇති බිලිරුබින් ඉහළ යාම — මේවා 'බලා සිටිමු සහ බලා බලමු' (watch and wait) ප්රතිඵල නොවේ.
දිගටම පවතින රෝග ලක්ෂණ සමූහයන් (symptom clusters) ද වැදගත්ය. නොදැනුවත්ව බර අඩුවීමක් මාස 6-12ක් තුළ (within 6-12 months), රාත්රී දහඩිය දැඩි ලෙස (drenching night sweats), මළ හෝ මුත්රාවල දෘශ්ය රුධිරය, නව ගැටිත්තක්, හෝ මාසයකට වඩා වැඩි කාලයක් පවතින විශාල වූ වසා ගැටිති (enlarged lymph nodes) — මේවා ඔබව සාමාන්ය screening වලින් ඔබ්බට ගෙන ගොස් නිසි පරීක්ෂණයකට යොමු කළ යුතුය. සති 2-4 ඔබව සාමාන්ය ස්ක්රීනින් පරීක්ෂාවෙන් ඔබ්බට ගෙන ගොස් නිසි පරීක්ෂණයකට (proper exam) යොමු කළ යුතුයි.
මෙයයි එක් තැනක්, එහිදී අන්තර්ජාලය හරහා රසායනාගාර අර්ථකථනය උපකාරී විය හැකි නමුත් එය රැකවරණය (care) වෙනුවට ආදේශ කළ නොහැක. අපගේ වෛද්ය උපදේශක මණ්ඩලය සමාලෝචන අන්තර්ගතය (reviews content) එම මූලධර්මය මනසේ තබාගෙන සකස් කර ඇත: සාමාන්ය පැනලයක් අවදානම අඩු කරයි, නමුත් ඔබ ඉදිරියේ සිටින රෝගියාට එය කිසිවිටෙකත් “අධිකාරියෙන්” (overrule) තීරණය කරන්නේ නැත.
සාරාංශය: සම්පූර්ණ ශරීර රුධිර පරීක්ෂණය එක් මෙවලමක් ලෙස භාවිතා කරන්න; එය තීන්දුවක් (verdict) ලෙස නොවේ. කතාව සහ සංඛ්යා එකඟ නොවන්නේ නම්, ඊළඟ පියවර සාමාන්යයෙන් වෛද්යවරයෙක්, නිවැරදි ශාරීරික පරීක්ෂණය, සහ නිවැරදි රුධිර නොවන පරීක්ෂණයයි.
නිතර අසන ප්රශ්න
සම්පූර්ණ ශරීර රුධිර පරීක්ෂණයකින් පිළිකාව හඳුනාගත හැකිද?
නැත, සම්පූර්ණ ශරීර රුධිර පරීක්ෂණයක් තනිවම බොහෝ පිළිකා විශ්වාසදායක ලෙස හඳුනාගත නොහැක. රුධිර පරීක්ෂණ මගින් රක්තහීනතාවය, ඉහළ කැල්සියම්, අසාමාන්ය අක්මා එන්සයිම, හෝ ඉහළ LDH වැනි ඉඟි පෙන්විය හැකි නමුත්, බොහෝ මුල් අවධියේ ඝන පිළිකා කිසිදු සුවිශේෂී රුධිර රටාවක්ම නිපදවන්නේ නැත. PSA, CEA, සහ CA-125 වැනි ගෙඩි සලකුණු (tumor markers) වලට වැරදි ධනාත්මක (false positives) සහ වැරදි ඍණාත්මක (false negatives) ප්රතිඵල ඇතිවිය හැක; උදාහරණයක් ලෙස, 4 සිට 10 ng/mL අතර PSA අගය යහපත් ග්රන්ථි විශාල වීම (benign enlargement) සමඟ බොහෝ දුරට අතිච්ඡාදනය වේ. පිළිකා පරීක්ෂා කිරීම (cancer screening) තවමත් නිවැරදි පරීක්ෂණය නිවැරදි පටකයට (tissue) යොදාගැනීම මත රඳා පවතී—උදාහරණ ලෙස මළපහ පරීක්ෂාව, කොලොනොස්කොපි (colonoscopy), මැමෝග්රැෆි (mammography), HPV පරීක්ෂාව, රූපකරණ (imaging), හෝ බයොප්සි (biopsy).
සුවතා රුධිර පරීක්ෂණයක සාමාන්යයෙන් ඇතුළත් වන්නේ කුමක්ද?
සාමාන්ය සුවතා රුධිර පරීක්ෂණයක් බොහෝ විට සම්පූර්ණ රුධිර ගණනය (CBC), රසායනික පැනලයක්, ලිපිඩ් පැනලයක්, සහ නිරාහාර ග්ලූකෝස් හෝ HbA1c යන දෙකෙන් එකක් ඇතුළත් කරයි. මෙම පරීක්ෂණ මගින් රක්තහීනතාවය, ආසාදන පිළිබඳ සලකුණු, විද්යුත්ලවණ (electrolyte) අක්රමිකතා, වකුගඩු ක්රියාකාරිත්වයේ වෙනස්කම්, අක්මා එන්සයිම අසාමාන්යතා, කොලෙස්ටරෝල් සම්බන්ධ ගැටලු, සහ දියවැඩියා අවදානම පරීක්ෂා කළ හැක. බොහෝ සාමාන්ය පැනලවලට ferritin, විටමින් B12, තයිරොයිඩ් පරීක්ෂණය (TSH), ApoB, ලිපොප්රෝටීන්(a), හෝ විටමින් D ඇතුළත් නොවන්නේ ඒවා විශේෂයෙන් එකතු කරන්නේ නම් මිසයි. ඒ නිසා සාමාන්ය පැනලයක් “සාමාන්ය” වීමෙන්ම යකඩ ඌනතාවය, තයිරොයිඩ් රෝග, හෝ මුල් cardiometabolic අවදානම ස්වයංක්රීයව බැහැර කරන්නේ නැත.
විධායක සෞඛ්ය පැනලයක් සාමාන්ය රුධිර පරීක්ෂණවලට වඩා හොඳද?
විධායක සෞඛ්ය පැනලයක් ඔබගේ සැබෑ අවදානමට ගැළපෙන ලෙස අමතර සලකුණු එකතු කරන්නේ නම් පමණක් එය වඩාත් හොඳය. ප්රයෝජනවත් අමතර එකතු කිරීම් බොහෝ විට ferritin, B12, තයිරොයිඩ් පරීක්ෂණය (TSH), ApoB, lipoprotein(a), සහ සමහර විට hs-CRP ඇතුළත් වේ—විශේෂයෙන් පවුලේ සෞඛ්ය ඉතිහාසය, ආහාර රටාව, ඖෂධ, හෝ රෝග ලක්ෂණ නිසා එම පරීක්ෂණ වැදගත් වීමට ඉඩ තිබේ නම්. උදාහරණයක් ලෙස, 50 mg/dL හෝ 125 nmol/L ට වඩා ඉහළ Lp(a) මට්ටමක්, LDL-C පිළිගත හැකි ලෙස පෙනුණත්, හෘද-වාහිනී අවදානම පිළිබඳ රුධිර පරීක්ෂණ ප්රතිඵල කියවීම වෙනස් කළ හැකි සලකුණක් ලෙස සැලකිය හැක. ඊට ප්රතිවිරුද්ධව, අහඹු cortisol පරීක්ෂණ, පුළුල් හෝමෝන පැනල්, හෝ රෝග ලක්ෂණ නොමැති වැඩිහිටියන් තුළ tumor markers බොහෝ විට ප්රයෝජනයට වඩා ව්යාකූලත්වයක් වැඩි කරයි.
සෞඛ්ය සම්පන්න වැඩිහිටියන් වැළැක්වීමේ රුධිර පරීක්ෂණ නැවත කළ යුත්තේ කොපමණ වාරයක්ද?
බොහෝ සෞඛ්ය සම්පන්න වැඩිහිටියන්ට සෑම මාස කිහිපයකට වරක් ඉතා පුළුල් පරීක්ෂණ පැනලයක් අවශ්ය නොවේ. සාධාරණ මූලික රසායනාගාර කට්ටලයක් බොහෝ විට වසර 1-3 කට වරක් නැවත සිදු කරයි. එහෙත් දියවැඩියාව, අධි රුධිර පීඩනය, වකුගඩු රෝග, ලිපිඩ ආබාධ, ඖෂධ නිරීක්ෂණය, හෝ රෝග ලක්ෂණ වෙනස් වීම වැනි තත්ත්ව ඇති අයට කෙටි කාල පරතරයන් අවශ්ය විය හැක. දියවැඩියා පරීක්ෂාව විශේෂයෙන්ම වයස අවුරුදු 35-70 අතර අධික බර හෝ තරබාරුකම ඇති වැඩිහිටියන් සඳහා නිර්දේශ කරයි. ලිපිඩ පරීක්ෂණ පරතරයන් පදනම් වන්නේ ආරම්භක අවදානම සහ ප්රතිකාර තීරණ මතය. වඩා හොඳ මාර්ගෝපදේශය වන්නේ දින දර්ශන යෙදුමක් කියන නිසා නොව, ඔබ නිරීක්ෂණය කරන දේ අනුව පරීක්ෂණ නැවත කිරීමයි.
සාමාන්ය රුධිර පරීක්ෂණ මගින් නොපෙනී යා හැකි තත්ත්වයන් මොනවාද?
සාමාන්ය රුධිර පරීක්ෂණ මගින් ව්යුහාත්මක, ස්ථානගත, හෝ වරින්වර ඇතිවන රෝග මඟහැර යා හැක. සාමාන්ය උදාහරණ ලෙස මහා බඩවැල් පොලිප්ස්, මුල් අවධියේ පියයුරු පිළිකා, බොහෝ සමේ පිළිකා, ග්ලුකෝමා, නින්දේ හුස්ම නතර වීම (sleep apnea), හෘද රිද්ම අක්රමිකතා (arrhythmias), අස්ථි දුර්වලතාවය (osteoporosis), සහ මුලින්ම ක්රියේටිනින් ඉහළ යාමට වඩා මුත්රා ඇල්බියුමින් ලෙස පෙනී යන වකුගඩු රෝග ඇතුළත් වේ. 0.9 mg/dL ක්රියේටිනින් අගයක් සාමාන්ය ලෙස පෙනෙන්නට පුළුවන; නමුත් 120 mg/g මුත්රා ඇල්බියුමින්-ක්රියේටිනින් අනුපාතයක් වකුගඩු හානියක් දැනටමත් පෙන්වයි. රුධිර පරීක්ෂණ බලවත් වුවත්, ඒවා මුත්රා පරීක්ෂණ, රූපගත කිරීම (imaging), එන්ඩොස්කොපි (endoscopy), ශාරීරික පරීක්ෂාව, හෝ රෝග ලක්ෂණ සමාලෝචනය සඳහා ආදේශ නොකරයි.
සම්පූර්ණ ශරීර රුධිර පරීක්ෂණයක් කිරීමට පෙර උපවාසයක් (fast) කළ යුතුද?
නිරාහාරව සිටීම රඳා පවතින්නේ මැනීමට යොදාගන්නා සලකුණු (markers) මොනවාද යන්න මතය. නිරාහාර රුධිර ග්ලූකෝස්, ඉන්සුලින් සහ ට්රයිග්ලිසරයිඩ් සඳහා සාමාන්යයෙන් පැය 8-12ක නිරාහාරයක් වඩාත් කැමති වේ, මන්ද මෑතකදී ආහාර ගැනීම ප්රතිඵලය ප්රමාණවත් ලෙස වෙනස් කර රුධිර පරීක්ෂණ ප්රතිඵල කියවීමේ අර්ථකථනය වෙනස් කළ හැක. බොහෝ ලිපිඩ් පැනල් (lipid panels) නිරාහාරව නොසිටත් අර්ථකථනය කළ හැක—විශේෂයෙන් මුළු කොලෙස්ටරෝල්, HDL-C සහ බොහෝ විට LDL-C—නමුත් ඉතා ඉහළ ට්රයිග්ලිසරයිඩ් සඳහා නිරාහාරය වඩා විශ්වාසදායකය. ඔබේ රසායනාගාරය වෙනත් උපදෙස් ලබා නොදෙන්නේ නම් ජලය සාමාන්යයෙන් ගැටලුවක් නැත. එසේම එදිනම උදේ දැඩි ව්යායාම කිරීම වළක්වා ගැනීම හොඳය, මන්ද එය AST සහ CK වැනි එන්සයිම ඉහළ දැමිය හැක.
අදම AI බලයෙන් රුධිර පරීක්ෂණ විශ්ලේෂණය ලබාගන්න
තත්පර කිහිපයකින් ක්ෂණික හා නිවැරදි රසායනාගාර පරීක්ෂණ විශ්ලේෂණය සඳහා Kantesti විශ්වාස කරන ලොව පුරා මිලියන 2කට වැඩි පරිශීලකයන්ට එක්වන්න. ඔබගේ රුධිර පරීක්ෂණ ප්රතිඵල උඩුගත කර, තත්පර කිහිපයකින් 15,000+ ජෛව සලකුණු පිළිබඳ සවිස්තර අර්ථකථනය ලබාගන්න.
📚 යොමු කර ඇති පර්යේෂණ ප්රකාශන
Kantesti AI පර්යේෂණ කණ්ඩායම (2026). Kantesti AI Engine (2.78T) හි සායනික සත්යාපනය (Clinical Validation) නිර්නාමික රුධිර පරීක්ෂණ නඩු 15ක් මත: හයිපර්ඩයග්නෝසිස් ට්රැප් නඩු ඇතුළත් පූර්ව-ලියාපදිංචි කරන ලද රූබ්රික්-පාදක බෙන්ච්මාර්කයක් 7ක් වන වෛද්ය විශේෂතා හරහා. Figshare.
Kantesti AI Clinical Content Team (2026). සෙරුම් ප්රෝටීන් මාර්ගෝපදේශය: ග්ලෝබියුලින්, ඇල්බියුමින් සහ A/G අනුපාත රුධිර පරීක්ෂාව. Zenodo.
📖 බාහිර වෛද්ය යොමු
📖 දිගටම කියවන්න
වෛද්ය කණ්ඩායමෙන් සමාලෝචනය කරන ලද තවත් විශේෂඥ වෛද්ය මාර්ගෝපදේශ සොයා බලන්න: කන්ටෙස්ටි medical team:

ආසාදන රුධිර පරීක්ෂණය: Procalcitonin එදිරිව CRP සහ CBC
ආසාදන සලකුණු රසායනාගාර ප්රතිඵල අර්ථකථනය 2026 යාවත්කාලීන කිරීම රෝගියාට හිතකරව වෛද්යවරුන් බොහෝ විට එක් අසාමාන්ය සලකුණක් මත පමණක් රඳා නොසිටිති. ප්රයෝජනවත් ඉඟිය වන්නේ...
ලිපිය කියවන්න →
ESR සඳහා සාමාන්ය පරාසය: වයස, ලිංගය, ඉහළ ප්රතිඵල කියවන්නේ කෙසේද
දැවිල්ල සලකුණු ලැබ් අර්ථකථනය 2026 යාවත්කාලීන කිරීම — රෝගියාට හිතකර.
ලිපිය කියවන්න →
පට්ටිකා සඳහා සාමාන්ය පරාසය: වැඩිහිටි ගණන් සහ අනතුරු සංඥා
රුධිර විද්යා රසායනාගාර අර්ථකථන 2026 යාවත්කාලීනය: රෝගියාට හිතකරයි. CBC (සම්පූර්ණ රුධිර ගණනය) තුළ ඇති බොහෝ තහඩු (platelet) අනතුරු ඇඟවීම් හදිසි තත්ත්වයන් නොවේ. ප්රමාණය වැදගත්ය,...
ලිපිය කියවන්න →
ඉහළ CRP යන්නෙන් අදහස් කරන්නේ කුමක්ද? මෘදු සහ ඉතා ඉහළ අගයන් පැහැදිලි කිරීම
දැවිල්ල සලකුණු රසායනාගාර ප්රතිඵල අර්ථකථනය 2026 යාවත්කාලීනය: රෝගියාට හිතකර CRP යනු රෝග නිර්ණයක් නොව ඉඟියකි. මෘදු ඉහළ යාම් බොහෝ විට...
ලිපිය කියවන්න →
ඉන්සියුලින් රුධිර පරීක්ෂණය: සාමාන්ය පරාසය සහ මුල් ප්රතිරෝධයේ ලක්ෂණ
එන්ඩොක්රිනොලොජි රසායනාගාර ප්රතිඵල අර්ථකථනය 2026 යාවත්කාලීන කිරීම රෝගියාට හිතකරයි උපවාස ඉන්සියුලින් මට්ටම වසර ගණනාවක් පුරා ඉහළ යා හැකි අතර උපවාස ග්ලූකෝස් මට්ටම පවතින්නේ...
ලිපිය කියවන්න →
නියුට්රොෆිල්ස් එදිරිව ලිම්ෆොසයිට්ස්: අනුපාතයෙන් පෙන්වන දේ
රුධිර විද්යාගාර ප්රතිඵල අර්ථකථනය 2026 යාවත්කාලීන කිරීම රෝගියාට හිතකරව: නියුට්රොෆිල්ස් ඉහළ යන අතර ලිම්ෆොසයිට්ස් පහළ යන විට, සම්පූර්ණ රුධිර ගණනය (CBC) බොහෝ විට බැක්ටීරියාමය...
ලිපිය කියවන්න →අපගේ සියලු සෞඛ්ය මාර්ගෝපදේශ සහ AI බලයෙන් ක්රියාත්මක වන රුධිර පරීක්ෂණ විශ්ලේෂණ මෙවලම් මෙහිදී කැන්ටෙස්ටි.නෙට්
⚕️ වෛද්ය වියාචනය
මෙම ලිපිය අධ්යාපනික අරමුණු සඳහා පමණක් වන අතර වෛද්ය උපදෙස් ලෙස නොසැලකේ. රෝග නිદાન සහ ප්රතිකාර තීරණ සඳහා සෑම විටම සුදුසුකම් ලත් සෞඛ්ය සේවා සපයන්නෙකුගෙන් උපදෙස් ලබාගන්න.
E-E-A-T විශ්වාස සංඥා
අත්දැකීම්
වෛද්යවරයා විසින් මෙහෙයවන ලද රසායනාගාර අර්ථකථන ක්රියාවලි පිළිබඳ සමාලෝචනය.
ප්රවීණතාව
සායනික සන්දර්භය තුළ ජෛව සලකුණු (biomarkers) හැසිරෙන ආකාරය පිළිබඳ රසායනාගාර වෛද්ය විද්යා අවධානය.
අධිකාරීත්වය
ආචාර්ය තෝමස් ක්ලයින් විසින් ලියන ලද අතර ආචාර්ය සාරා මිචෙල් සහ මහාචාර්ය ආචාර්ය හෑන්ස් වෙබර් විසින් සමාලෝචනය කරන ලදී.
විශ්වසනීයත්වය
අනතුරු ඇඟවීම් අඩු කිරීමට පැහැදිලි පසුකැඳවීම් මාර්ග සහිත සාක්ෂි-පාදක අර්ථකථනය.