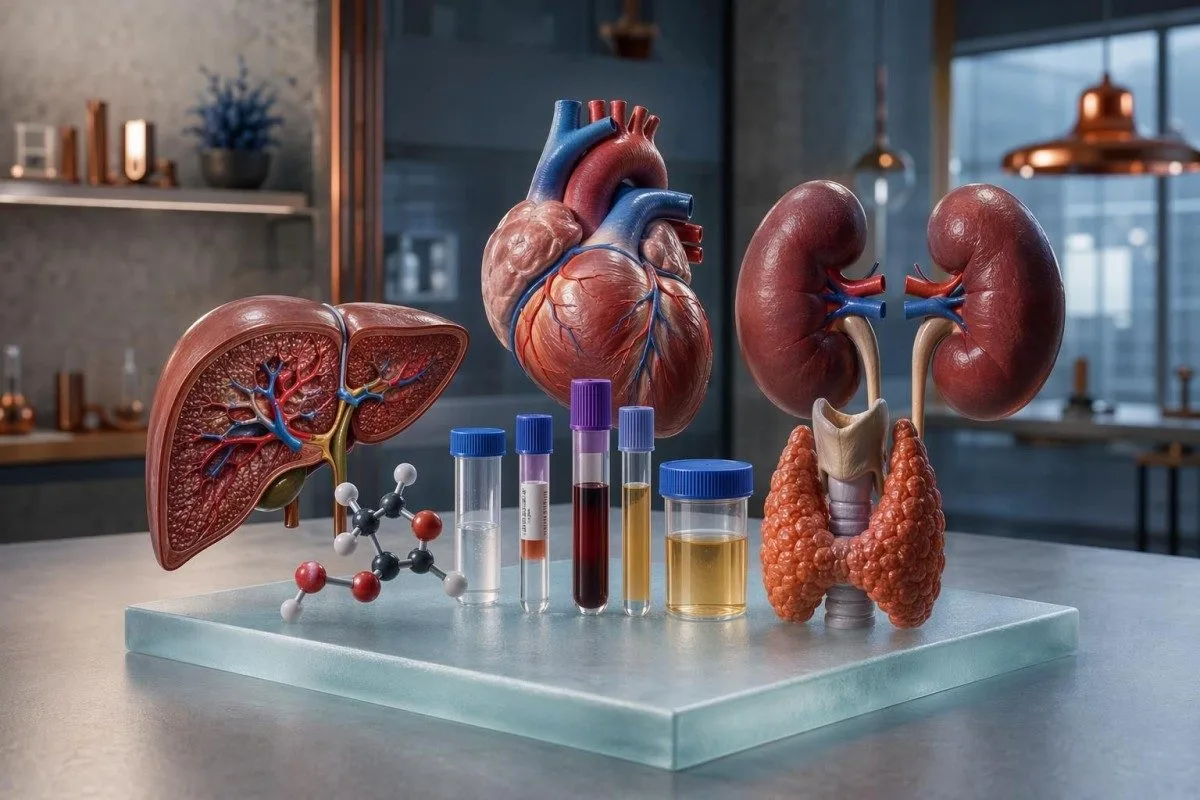
ການກວດເລືອດເພື່ອປ້ອງກັນບໍ່ແມ່ນຄຣິສຕັນບານ. ຖ້າໃຊ້ໃຫ້ດີ ມັນເປັນເຄື່ອງມືການຈັບຮູບແບບຄວາມສ່ຽງທີ່ງຽບໆໃນການປ່ຽນແປງສານ, ໄຕ, ຕັບ, ໄທລອຍ, ການອັກເສບ ແລະ ສະຖານະທາດອາຫານ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ການກວດເລືອດເພື່ອປ້ອງກັນ ຊຸດການກວດ (panels) ມີປະໂຫຍດຫຼາຍທີ່ສຸດ ເມື່ອລວມ CBC, CMP, lipids, HbA1c, ຕົວຊີ້ວັດຂອງໄຕ, ເອນໄຊຕັບ, ການກວດໄທລອຍ ແລະ ການກວດການຂາດທາດອາຫານທີ່ເລືອກເທົ່ານັ້ນ.
- HbA1c ຈາກ 5.7% ຫາ 6.4% ຕົກເຂົ້າໃນຊ່ວງ prediabetes ທີ່ມັກໃຊ້, ໃນຂະນະທີ່ 6.5% ຫຼືສູງກວ່າໃນການກວດຢືນຢັນ ສະໜັບສະໜູນການວິນິດໄສໂລກເບົາຫວານ.
- LDL-C ຕ່ຳກວ່າ 100 mg/dL ມັກຈະຍອມຮັບໄດ້ສຳລັບຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕ່ຳ, ແຕ່ ApoB ແລະ cholesterol ທີ່ບໍ່ແມ່ນ HDL (non-HDL cholesterol) ສາມາດເປີດເຜີຍຄວາມສ່ຽງຂອງອະນຸພາກທີ່ຊ່ອນຢູ່ ເມື່ອ triglycerides ສູງ.
- eGFR ສູງກວ່າ 60 mL/min/1.73 m² ສຳລັບຢ່າງນ້ອຍ 3 ເດືອນ ຊີ້ບອກເຖິງໂລກໄຕເຮື້ອຮັງ (chronic kidney disease), ໂດຍສະເພາະເມື່ອອັດຕາສ່ວນ urine albumin-creatinine ratio ແມ່ນ 30 mg/g ຫຼືສູງກວ່າ.
- ALT ສູງກວ່າປະມານ 35 IU/L ໃນຜູ້ຊາຍ ຫຼື 25 IU/L ໃນຜູ້ຍິງ ອາດຈະຄວນໄດ້ຮັບການທົບທວນຄືນຕາມບໍລິບົດ (context-based review), ເຖິງແມ່ນວ່າຊ່ວງອ້າງອີງຂອງຫ້ອງທົດລອງຈະເບິ່ງກວ້າງກວ່າ.
- TSH ມັກເປັນການກວດຄັດກອງໄທລອຍຄັ້ງທຳອິດ; ຄ່າທີ່ຍັງສູງກວ່າ 4.0 ຫາ 4.5 mIU/L ຈຳເປັນຕ້ອງມີບໍລິບົດຂອງ Free T4 ກ່ອນການຕັດສິນໃຈເລື່ອງການຮັກສາ.
- ເຟີຣິຕິນ ຕ່ຳກວ່າ 30 ng/mL ມັກຈະຊີ້ບອກວ່າຮ້ານເຫຼັກຖືກໃຊ້ໝົດ (depleted iron stores), ເຖິງກ່ອນທີ່ hemoglobin ຈະຕົກເຂົ້າໃນຊ່ວງຂອງພາວະຈືດເງົາ (anemia).
- ວິຕາມິນດີ 25-OH ຕ່ຳກວ່າ 20 ng/mL ໂດຍທົ່ວໄປຖືກພິຈາລະນາວ່າຂາດ; 20 ຫາ 30 ng/mL ແມ່ນເຂດທີ່ຄ້າຍຄືບໍ່ແນ່ນອນ ຊຶ່ງຄວາມສ່ຽງກະດູກ, ລະດູການ ແລະ ອາການ ມີຄວາມສຳຄັນ.
- ຕິດຕາມແນວໂນ້ມ ມັນສຳຄັນ ເພາະວ່າຜົນ “ປົກກະຕິ” ທີ່ຄ່ອຍໆປ່ຽນຈາກ 30% ໄປເປັນ 50% ຈາກພື້ນຖານຂອງທ່ານ ອາດຈະມີຄວາມໝາຍຫຼາຍກວ່າການຕິດທຸງເຂດຂອບເທື່ອຄັ້ງດຽວ.
ການກວດເລືອດເພື່ອປ້ອງກັນສາມາດຈັບໄດ້ກ່ອນອາການຈະປາກົດ
A ການກວດເລືອດເພື່ອປ້ອງກັນ ສາມາດເປີດເຜີຍແບບຄວາມສ່ຽງທີ່ບໍ່ມີອາການໃນການຄວບຄຸມນ້ຳຕານ, ອະນຸພາກໄຂມັນໃນເລືອດ, ການກັ່ນຕອງຂອງໄຕ, ຄວາມເຄັ່ງຕຶງຂອງຕັບ, ການເຮັດວຽກຂອງຕ່ອມໄທລອຍ, ການອັກເສບ ແລະ ສາງທາດອາຫານ ກ່ອນທີ່ອາການຈະປາກົດ. ມັນບໍ່ສາມາດຄັດກອງມະເຮັງທຸກຊະນິດ ຫຼື ຮັບປະກັນສຸຂະພາບໃນອະນາຄົດ. ໃນການນຳໃຊ້ ຄ່າຈະມາຈາກການເລືອກການກວດປະຈຳທີ່ເໝາະສົມ ແລະ ການກວດທີ່ອີງຕາມຄວາມສ່ຽງ ຈາກນັ້ນຈຶ່ງນຳຜົນໄປປຽບທຽບກັບພື້ນຖານຂອງທ່ານໂດຍໃຊ້ Kantesti AI ບໍ່ແມ່ນການຈ້ອງເບິ່ງສັນຍານແດງທີ່ແຍກອອກມາຢ່າງດຽວ.

ນັບແຕ່ວັນທີ 3 ພຶດສະພາ 2026, ຊຸດກວດປ້ອງກັນທີ່ແຂງແຮງທີ່ສຸດ ຈົດເຈົ້າແບບ “ໜ້າເບື່ອ” ໂດຍຈົດປະສົງ: CBC, CMP, ການກວດໄຂມັນໃນເລືອດ, HbA1c, TSH, ferritin, ວິຕາມິນ B12, ວິຕາມິນດີ ແລະ ຕົວຊີ້ວັດຄວາມສ່ຽງຂອງໄຕ. ຂ້ອຍເຫັນທຸກມື້ໃນຖານະ Thomas Klein, MD; ການກວດ “ໜ້າເບື່ອ” ມັກຈັບການຄ່ອຍໆປ່ຽນແປງທີ່ເລີ່ມຕົ້ນ ແລະ ສາມາດແກ້ໄຂໄດ້ ກ່ອນທີ່ໃຜຈະຮູ້ສຶກບໍ່ສະບາຍ.
ກັບດັກແມ່ນການສັ່ງຊຸດກວດຂະໜາດໃຫຍ່ໂດຍບໍ່ມີຄຳຖາມ. A ການກວດເລືອດທັງໂຕ (full body blood test) ສາມາດສ້າງສຽງລົບກວນຫຼາຍກວ່າສັນຍານ ຖ້າລວມເອົາຕົວຊີ້ວັດມະເຮັງ ຫຼື ການກວດຮໍໂມນ ໂດຍບໍ່ມີອາການ, ຄວາມສ່ຽງຕາມອາຍຸ ຫຼື ປະຫວັດສຸຂະພາບຄອບຄົວ.
ເຄືອຂ່າຍປະສາດຂອງ Kantesti ອ່ານຫຼາຍກວ່າຄ່າສູງ ແລະ ຄ່າຕ່ຳທີ່ແຍກອອກ; ມັນປຽບທຽບກຸ່ມຕົວຊີ້ວັດຊີວະພາບ, ລະບົບໜ່ວຍ, ອາຍຸ, ເພດ, ຢາທີ່ໃຊ້ ແລະ ການອັບໂຫຼດກ່ອນໜ້າ. ຂອງພວກເຮົາ ຄູ່ມືການກວດເລືອດ biomarkers ອະທິບາຍວ່າ ເຫດໃດ creatinine 1.1 mg/dL ອາດບໍ່ເປັນອັນຕະລາຍໃນຄົນໜຶ່ງ ແຕ່ເປັນສັນຍານເຕືອນໃນອີກຄົນໜຶ່ງ.
ເປັນຫຍັງພື້ນຖານ (baseline) ຂອງທ່ານຈຶ່ງສຳຄັນກວ່າຊ່ວງຄ່າປົກກະຕິພຽງຄັ້ງດຽວ
ຜົນທີ່ຢູ່ໃນຊ່ວງປົກກະຕິ ຍັງສາມາດມີປະໂຫຍດທາງຄລີນິກ ໄດ້ ຖ້າມັນໄດ້ປ່ຽນແປງຢ່າງມີນັຍສຳຄັນຈາກພື້ນຖານສ່ວນຕົວຂອງທ່ານ. A ການກວດເລືອດແບບສ່ວນຕົວ ວິທີການນີ້ ປຽບທຽບຄ່າຂອງມື້ນີ້ກັບຜົນກວດກ່ອນໜ້າຂອງທ່ານ ເພາະວ່າການເພີ່ມຂຶ້ນ 40% ພາຍໃນຊ່ວງອ້າງອີງ ອາດຈະສະແດງການປ່ຽນແປງເລີ່ມຕົ້ນດ້ານການປ່ຽນແປງທາງກາຍ, ການເຮັດວຽກຂອງໄຕ ຫຼື ຕ່ອມໄທລອຍ.

ຊ່ວງອ້າງອີງ ມັກຖືກສ້າງຈາກປະຊາກອນກວ້າງ ບໍ່ແມ່ນຈາກທ່ານ. ບາງຫ້ອງກວດໃນເອີຣົບ ໃຊ້ຂີດຈຳກັດເທິງຂອງ ALT ຕ່ຳກວ່າຫຼາຍຫ້ອງກວດໃນສະຫະລັດ ແລະ ຊ່ວງຕ່ອມໄທລອຍ ຈະແຕກຕ່າງຕາມວິທີການກວດ, ການກິນໂອໄອດີນ ແລະ ສະຖານະການຖືພາ.
ຂ້ອຍເຫັນແບບນີ້ໃນຊຸດກວດສຳລັບຜູ້ບໍລິຫານ: LDL-C ຍັງ “ປົກກະຕິ” ຢູ່ທີ່ 112 mg/dL, ແຕ່ ApoB ເພີ່ມຂຶ້ນ, triglycerides ສູງຂຶ້ນຈາກ 95 ເປັນ 168 mg/dL, ແລະ ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ ປ່ຽນຈາກ 88 ເປັນ 103 mg/dL. ກຸ່ມນີ້ສຳຄັນກວ່າຜົນດຽວໃດໜຶ່ງ ແລະ ນີ້ແມ່ນເຫດທີ່ພວກເຮົາສ້າງ ການກວດເລືອດແບບສ່ວນຕົວ ການປຽບທຽບພາຍໃນແພລດຟອມຂອງພວກເຮົາ.
ກົດເກນທີ່ເປັນປະໂຫຍດ: ກວດຊ້ຳການກວດປ້ອງກັນທີ່ຢູ່ໃນເຂດຂອບເທື່ອ ໃນ 6 ຫາ 12 ອາທິດ ຖ້າຜົນອາດຖືກປ່ຽນແປງໂດຍພະຍາດ, ການຂາດນ້ຳ, ການອອກກຳລັງກາຍແບບເຂັ້ມ, ອາຫານເສີມ ຫຼື ສະຖານະການບໍ່ໄດ້ກິນອາຫານ. ສຳລັບຕົວຊີ້ວັດຄວາມສ່ຽງທີ່ຄົງທີ່ເຊັ່ນ HbA1c ຫຼື ໄຂມັນໃນເລືອດ, ຊ່ວງເວລາ 3 ຫາ 12 ເດືອນ ມັກຈະໃຫ້ຂໍ້ມູນທີ່ມີປະໂຫຍດຫຼາຍກວ່າການກວດຊ້ຳທຸກອາທິດ.
ການກວດເລືອດຄົບຖ້ວນ (CBC), ferritin ແລະ ການກວດການໃຊ້ທາດເຫຼັກ (iron studies) ເພື່ອຈັບຮູບແບບຂອງພາວະຈືດເງົາ (anemia) ທີ່ງຽບໆ
CBC ພ້ອມກັບ ferritin ສາມາດກວດພົບການສູນເສຍເຫຼັກໃນໄລຍະເລີ່ມ, ການປ່ຽນແປງຂະໜາດເຊລທີ່ກ່ຽວຂ້ອງກັບ B12 ແລະ ແບບການອັກເສບ ກ່ອນທີ່ຈະເກີດພາວະເລືອດຈາງຢ່າງຊັດເຈນ. ferritin ຕ່ຳກວ່າ 30 ng/mL ມັກຈະຊີ້ວ່າສາງເຫຼັກຖືກຫຼຸດລົງ ໃນຂະນະທີ່ hemoglobin ອາດຍັງຄົງຢູ່ໃນລະດັບປົກກະຕິໄດ້ເປັນເວລາຫຼາຍເດືອນ.

hemoglobin ຂອງຜູ້ໃຫຍ່ປົກກະຕິ ປະມານ 13.5 ຫາ 17.5 g/dL ໃນຜູ້ຊາຍ ແລະ 12.0 ຫາ 15.5 g/dL ໃນຜູ້ຍິງ ແຕ່ຊ່ວງເຫຼົ່ານັ້ນພາດການຂາດເລີ່ມຕົ້ນ. ໃນການວິເຄາະຜົນກວດທີ່ອັບໂຫຼດຂອງພວກເຮົາ, ferritin ຕ່ຳພ້ອມ hemoglobin ປົກກະຕິ ແມ່ນໜຶ່ງໃນພົບຫຼາຍທີ່ສຸດຂອງການພົບ “ງຽບໆ” ໃນຜູ້ທີ່ມີປະຈຳເດືອນ, ນັກກິລາທົນທານ ແລະ ຄົນທີ່ໃຊ້ຢາກົດການຜະລິດກົດໃນກະເພາະ.
Ferritin ເປັນທັງຕົວຊີ້ວັດການເກັບສະສົມເຫຼັກ ແລະ ຕົວຕອບສະໜອງໄລຍະອັກເສບ. ferritin 180 ng/mL ອາດໝາຍເຖິງເຫຼັກພຽງພໍ, ຕັບໄຂມັນ, ຜົນຈາກເຫຼົ້າ, ການອັກເສບ ຫຼື ການຕິດເຊື້ອ; ການຄຳນວນຄວາມອີ່ມຕົວຂອງ transferrin ຊ່ວຍແຍກການເກັບສະສົມອອກຈາກການເກີນພາລະ, ຊຶ່ງຂອງພວກເຮົາ ຄູ່ມືການສຶກສາກ່ຽວກັບທາດເຫຼັກ ກວມເອົາໃນລາຍລະອຽດຫຼາຍກວ່ານີ້.
ເຫດຜົນທີ່ພວກເຮົາກັງວົນກ່ຽວກັບ RDW ສູງ ແມ່ນວ່າ RDW ສາມາດປາກົດກ່ອນ microcytosis ຫຼື macrocytosis ແບບຄລາສສິກ. ຖ້າ RDW ສູງກວ່າ 14.5%, ferritin 18 ng/mL ແລະ MCH ກຳລັງຫຼຸດລົງ, ຂ້ອຍຈະບໍ່ປອບໃຈຄົນເຈັບພຽງແຕ່ວ່າ hemoglobin ຍັງ 12.4 g/dL ຢູ່.
Kantesti AI ຕີຄວາມໝາຍຜົນການກວດ CBC ໂດຍອ່ານ hemoglobin, MCV, MCH, RDW, platelets ແລະຮູບແບບຂອງເມັດເລືອດຂາວຮ່ວມກັນ, ບໍ່ແມ່ນເບິ່ງເປັນສັນຍານແຍກຕ່າງຫາກ. ສຳລັບການເບິ່ງເລິກກວ່າເພື່ອການຂາດເຫຼັກໄລຍະເລີ່ມ, ເບິ່ງຄູ່ມືຂອງພວກເຮົາທີ່ ferritin ຕໍ່າ ແຕ່ເຮໂມໂກລບິນປົກກະຕິ.
ນ້ຳຕານ (glucose), HbA1c ແລະ insulin ເປີດເຜີຍຄວາມສ່ຽງການປ່ຽນແປງສານແຕ່ເນິ່ນໆ
ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ, HbA1c ແລະບາງຄັ້ງ insulin ຂະນະບໍ່ໄດ້ກິນອາຫານ ສາມາດຊີ້ບອກການຕ້ານອິນຊູລິນໄດ້ຫຼາຍປີກ່ອນອາການຂອງໂລກເບົາຫວານແບບຄລາສສິກ. HbA1c ຈາກ 5.7% ຫາ 6.4% ແມ່ນຊ່ວງກ່ອນເປັນໂລກເບົາຫວານທີ່ພົບເລື້ອຍ, ແລະ 6.5% ຫຼືສູງກວ່າ ຊ່ວຍຢືນຢັນການວິນິດໄສໂລກເບົາຫວານ ເມື່ອຢືນຢັນແລ້ວ.

ອົງການ American Diabetes Association ລະບຸວ່າ fasting plasma glucose 100 ຫາ 125 mg/dL ແມ່ນ impaired fasting glucose, ແລະ 126 mg/dL ຫຼືສູງກວ່າໃນການກວດຊ້ຳ ແມ່ນຢູ່ໃນຊ່ວງໂລກເບົາຫວານ (American Diabetes Association Professional Practice Committee, 2024). ຄວາມລະອຽດຄືວ່າ HbA1c ສາມາດດູເໝືອນຕ່ຳເກີນໄປໄດ້ ຫຼັງຈາກເລືອດອອກ, hemolysis ຫຼືການຮັກສາດ້ວຍເຫຼັກ.
insulin ຂະນະບໍ່ໄດ້ກິນອາຫານທີ່ສູງປະມານ 15 ຫາ 20 µIU/mL ມັກຈະຊີ້ບອກການຕ້ານອິນຊູລິນ, ເຖິງແມ່ນວ່າຫ້ອງທົດລອງ ແລະແພດຈະບໍ່ຕົກລົງກັນວ່າຈຸດຕັດທີ່ດີທີ່ສຸດແມ່ນຫຍັງ. ຂ້ອຍມັກຈະຕີຄວາມໝາຍ insulin ຄຽງຄູ່ກັບຂະໜາດຮອບແອວ, triglycerides, HDL-C, ALT ແລະປະຫວັດສຸຂະພາບຄອບຄົວ ຫຼາຍກວ່າການສະຫຼຸບວ່າ insulin ຄ່າດຽວແມ່ນການວິນິດໄສ.
ເມື່ອ HbA1c ແລະ fasting glucose ບໍ່ສອດຄ່ອງ, ເລື່ອງຈະນ່າສົນໃຈຂຶ້ນ. ບົດຄວາມຂອງພວກເຮົາ HbA1c ທຽບກັບນ້ຳຕານໃນເວລາທ້ອງວ່າງ ອະທິບາຍວ່າເປັນຫຍັງຄົນເຈັບສາມາດມີ fasting glucose 92 mg/dL ແລະ HbA1c 6.0% ເພາະວ່າມີການພຸ່ງຂຶ້ນຫຼັງກິນອາຫານ, ພາວະເລືອດຈາງ, ໂລກຂອງໄຕ ຫຼືຄວາມແຕກຕ່າງຂອງອາຍຸເມັດເລືອດແດງ.
ສຳລັບການດູແລເພື່ອປ້ອງກັນ, ຮູບແບບທີ່ສາມາດລົງມືໄດ້ໄວທີ່ສຸດ ມັກຈະແມ່ນ triglycerides ສູງກວ່າ 150 mg/dL, HDL-C ຕ່ຳກວ່າ 40 mg/dL ໃນຜູ້ຊາຍ ຫຼືຕ່ຳກວ່າ 50 mg/dL ໃນຜູ້ຍິງ, ແລະ fasting glucose ສູງກວ່າ 100 mg/dL. ຊຸດສາມຢ່າງນີ້ຊັກຈູງໃຫ້ຂ້ອຍໄປສົນທະນາເລື່ອງການນອນ, ການຝຶກຄວາມແຂງແຮງ, ການຈັດສັນສານໂປຣຕີນ ແລະອັດຕາຮອບແອວຕໍ່ຄວາມສູງ ກ່ອນຈະເຖິງຢາເສຍອີກ.
ໄຂມັນໃນເລືອດ, ApoB, Lp(a) ແລະ hs-CRP ເພື່ອຈັບຄວາມສ່ຽງຫົວໃຈທີ່ຊ່ອນຢູ່
ກະດານເລືອດດ້ານຫົວໃຈເພື່ອການປ້ອງກັນຄວນປະກອບມີ lipid panel, ແລະຜູ້ທີ່ມີຄວາມສ່ຽງຕາມການປະເມີນຈະໄດ້ປະໂຫຍດຈາກ ApoB, Lp(a) ແລະ hs-CRP. ApoB ຕ່ຳກວ່າ 90 mg/dL ມັກເໝາະສົມສຳລັບຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງປານກາງ, ໃນຂະນະທີ່ໃຊ້ເປົ້າໝາຍຕ່ຳກວ່າຫຼັງຈາກໂລກຫົວໃຈແລະຫຼອດເລືອດ.

ຄູ່ມື cholesterol ປີ 2018 ຂອງ AHA/ACC ສະໜັບສະໜູນການວັດ ApoB ເປັນປັດໃຈເພີ່ມຄວາມສ່ຽງ (risk-enhancing factor), ໂດຍສະເພາະເມື່ອ triglycerides ແມ່ນ 200 mg/dL ຫຼືສູງກວ່າ (Grundy et al., 2019). ApoB ນັບຈຳນວນອະນຸພາກທີ່ກໍ່ໃຫ້ເກີດ atherogenic; LDL-C ປະເມີນມວນສານ cholesterol ພາຍໃນອະນຸພາກເຫຼົ່ານັ້ນ.
Lp(a) ສ່ວນໃຫຍ່ແມ່ນຖືກສືບທອດ ແລະ ຄວນກວດພຽງຄັ້ງດຽວໃນໄວຜູ້ໃຫຍ່, ໂດຍສະເພາະຖ້າມີໂລກຫົວໃຈໄວໃນຄອບຄົວ. Lp(a) ສູງກວ່າ 50 mg/dL, ຫຼືປະມານສູງກວ່າ 125 nmol/L ຂຶ້ນກັບການທົດສອບ, ມັກຖືກປິ່ນປົວວ່າເປັນຄວາມສ່ຽງສູງ ເຖິງແມ່ນ LDL-C ເບິ່ງທຳມະດາ.
CRP ທີ່ມີຄວາມໄວສູງ (high-sensitivity CRP) ບໍ່ແມ່ນ “ການກວດຫົວໃຈຂາດເລືອດ/ໂຈມຕີຫົວໃຈ.” hs-CRP ຕ່ຳກວ່າ 1 mg/L ແມ່ນຄວາມສ່ຽງການອັກເສບຕ່ຳ, 1 ຫາ 3 mg/L ແມ່ນລະດັບກາງ, ແລະ ສູງກວ່າ 3 mg/L ແມ່ນຄວາມສ່ຽງສູງ ຖ້າຕັດອອກການຕິດເຊື້ອ, ການບາດເຈັບ ແລະ ການກຳເລີດຂອງພະຍາດພູມຄຸ້ມກັນ. ການທົດລອງ JUPITER ເຮັດໃຫ້ຕົວຊີ້ວັດນີ້ມີຊື່ສຽງ, ແຕ່ການນຳໃຊ້ຍັງຕ້ອງໃຊ້ດຸນພິນິດ.
ຂ້ອຍມັກເຫັນຜູ້ຊາຍອາຍຸ 46 ປີ ທີ່ມີ LDL-C 118 mg/dL, non-HDL-C 158 mg/dL ແລະ ApoB 112 mg/dL ແລ້ວຖືກບອກວ່າທຸກຢ່າງດີ ເພາະວ່າ cholesterol ລວມຕ່ຳກວ່າ 200 mg/dL. ຂອງພວກເຮົາ ການກວດເລືອດ ApoB ຄູ່ມືອະທິບາຍວ່າ ການປອບໃຈນັ້ນອາດຈະສະບາຍເກີນໄປ.
ຕົວຊີ້ວັດໄຕທີ່ປ່ຽນແປງກ່ອນທີ່ທ່ານຈະຮູ້ສຶກຫຍັງ
ໂລກຂອງໄຕມັກບໍ່ມີອາການຊັດ ດັ່ງນັ້ນການກວດເພື່ອປ້ອງກັນຄວນຄູ່ກັນລະຫວ່າງ eGFR ອີງຕາມ creatinine ກັບອັດຕາສ່ວນ albumin-creatinine ໃນປັດສະວະ ເມື່ອມີຄວາມສ່ຽງ. eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາ 3 ເດືອນ ຫຼື ACR ໃນປັດສະວະ 30 mg/g ຫຼືສູງກວ່າ ຊີ້ບອກໂລກໄຕຊຳເຮື້ອ.

ຄູ່ມື CKD ປີ 2024 ຂອງ KDIGO ເນັ້ນທັງການກອງ (filtration) ແລະ albuminuria, ເພາະວ່າຢ່າງໃດຢ່າງໜຶ່ງສາມາດຄາດຄວາມສ່ຽງໄດ້ ເມື່ອອີກຢ່າງເບິ່ງບໍ່ໜ້າກັງວົນ (KDIGO, 2024). ACR ໃນປັດສະວະ 30 ຫາ 300 mg/g ແມ່ນ albuminuria ເພີ່ມຂຶ້ນປານກາງ, ແລະ ສູງກວ່າ 300 mg/g ແມ່ນ albuminuria ເພີ່ມຂຶ້ນຢ່າງຮ້າຍແຮງ.
Creatinine ຖືກອິດທິພົນຈາກມວນກ້າມ, ການກິນຊີ້ນ, ອາຫານເສີມ creatine ແລະ ການດື່ມນ້ຳ (hydration). ຜູ້ຍິງອາຍຸ 70 ກິໂລກຣາມ ທີ່ມີ creatinine 1.1 mg/dL ອາດມີ eGFR ຕ່ຳກວ່າຫຼາຍ ກວ່າຜູ້ຊາຍອາຍຸ 28 ປີ ທີ່ມີກ້າມຫຼາຍ ແລະ ມີຕົວເລກດຽວກັນ.
Cystatin C ເປັນປະໂຫຍດເມື່ອ creatinine ອາດທຳໃຫ້ເຂົ້າໃຈຜິດ, ໂດຍສະເພາະໃນຜູ້ສູງອາຍຸ, ນັກກິລາ, ຄົນທີ່ມີມວນກ້າມຕ່ຳ ຫຼື ຜູ້ທີ່ມີການປ່ຽນແປງ eGFR ທີ່ບໍ່ຄາດຄິດ. ຂອງພວກເຮົາ ການກວດ GFR ດ້ວຍ cystatin C ບົດຄວາມອະທິບາຍວ່າ ເມື່ອໃດຂ້ອຍຂໍໃຫ້ກວດຊ້ຳ.
ການປະສົມທີ່ຂ້ອຍບໍ່ມອງຂ້າມ ແມ່ນ ຄວາມດັນເລືອດທີ່ສູງຂຶ້ນ, potassium ສູງກວ່າ 5.0 mmol/L, bicarbonate ຕ່ຳກວ່າ 22 mmol/L ແລະ eGFR ທີ່ຫຼຸດລົງ. ແບບຮູບແບບນີ້ສາມາດສົ່ງສັນຄວາມຕຶງຄຽດຂອງໄຕໄດ້ໄວກວ່າອາການບວມ ຫຼື ຄວາມເມື່ອຍ ແລະ ຄວນໃຫ້ແພດຜູ້ຊຳນານທົບທວນ ບໍ່ແມ່ນປັບປ່ຽນອາຫານເສີມເອງ.
ຮູບແບບ ALT, AST, GGT ແລະ bilirubin ໃນຄວາມກົດດັນຕັບທີ່ງຽບໆ
ALT, AST, GGT, ALP, bilirubin ແລະ albumin ສາມາດສະແດງໄດ້ຕັບໄຂມັນ, ຜົນກະທົບຈາກເຫຼົ້າ, ຄວາມຕຶງຄຽດຂອງທໍ່ນ້ຳບີນ ຫຼື ພິດຈາກຢາ ກ່ອນຈະມີອາການ. ALT ສູງກວ່າປະມານ 35 IU/L ໃນຜູ້ຊາຍ ຫຼື 25 IU/L ໃນຜູ້ຍິງ ອາດມີຄວາມໝາຍ ເຖິງແມ່ນຊ່ວງຄ່າໃນຫ້ອງທົດລອງທີ່ພິມອອກກວ້າງກວ່າ.

ນັກແລ່ນ marathon ອາຍຸ 52 ປີ ຄົນໜຶ່ງເຄີຍສະແດງໃຫ້ຂ້ອຍເຫັນ AST 89 IU/L ຫຼັງຈາກແຂ່ງຂຶ້ນພູ; ກ່ອນຈະຕົກໃຈຕົກຕະລຶງ ພວກເຮົາໄດ້ກວດ AST, ALT ແລະ CK ຊ້ຳ ຫຼັງຢຸດການຝຶກແຂງ 7 ມື້. AST ກັບສູ່ປົກກະຕິ, CK ຫຼຸດລົງ, ແລະ ຕັບບໍ່ແມ່ນບັນຫາ.
ອັດຕາ AST/ALT ປ່ຽນການຄາດຄະເນສາເຫດ. AST ສູງກວ່າ ALT ອາດສະທ້ອນຜົນກະທົບຈາກເຫຼົ້າ, ພັງຜືນຂັ້ນສູງ (advanced fibrosis) ຫຼື ການບາດເຈັບຂອງກ້າມ, ໃນຂະນະທີ່ການສູງຂຶ້ນອ່ອນໆທີ່ ALT ເປັນຫຼັກ ມັກຈະເຂົ້າກັບຕັບໄຂມັນ, ຄວາມຕ້ານທານອິນຊູລິນ ຫຼື ຜົນກະທົບຈາກຢາ.
GGT ມີປະໂຫຍດເມື່ອ ALP ສູງ ເພາະວ່າມັນຊ່ວຍສະໜັບສະໜູນແຫຼ່ງທາງຕັບ-ທໍ່ນ້ຳບີ ຫຼາຍກວ່າການຫັນປ່ຽນຂອງກະດູກ. ຄ່າ GGT ທີ່ສູງກວ່າ 60 IU/L ໃນຜູ້ຊາຍຜູ້ໃຫຍ່ ມັກຈະຕ້ອງການກວດທົບທວນຕາມບໍລິບົດ (context-based review) ຢ່າງສະເພາະ ຖ້າມີ triglycerides ສູງ, ALT ສູງ, ຫຼືການດື່ມເຫຼົ້າເປັນປະຈຳ.
ຕັບໄຂມັນພົບໄດ້ຍາກທີ່ຈະວິນິດໄສດ້ວຍ ALT ຢ່າງດຽວ. ພວກເຮົາ ກວດການເຮັດວຽກຂອງຕັບ ຄູ່ມືອະທິບາຍວ່າເກັດເລືອດ (platelets), albumin, bilirubin ແລະຄະແນນ fibrosis ອາດມີຄວາມສຳຄັນຫຼາຍກວ່າຄ່າເອນໄຊມ໌ທີ່ສູງເລັກນ້ອຍ.
TSH, Free T4 ແລະ ພູມຕ້ານທານຂອງໄທລອຍ ໃນການຄັດກອງຕາມຄວາມສ່ຽງ
TSH ແມ່ນການກວດໄທລອຍປ້ອງກັນຂັ້ນຕົ້ນທີ່ໃຊ້ທົ່ວໄປ ແລະ Free T4 ຈະຊ່ວຍຊີ້ແຈງວ່າ TSH ທີ່ຜິດປົກກະຕິ ສະທ້ອນເຖິງພາວະທາງຕໍ່ມະຫາຊົນ (overt) ຫຼືພາວະທີ່ບໍ່ຊັດເຈນ (subclinical) ຂອງຄວາມຜິດປົກກະຕິຂອງຕ່ອມໄທລອຍ. ການມີ TSH ສູງຢືນຍົງເກີນ 4.0 ຫາ 4.5 mIU/L ພ້ອມກັບ Free T4 ຕ່ຳ ສະໜັບສະໜູນການຂາດການເຮັດວຽກຂອງຕ່ອມໄທລອຍ (hypothyroidism).

TSH ປ່ຽນແປງຕາມເວລາຂອງມື້, ອາຍຸ, ສະຖານະການຖືພາ ແລະການໃຊ້ biotin. ອາຫານເສີມ biotin ຂະໜາດ 5,000 ຫາ 10,000 mcg ຕໍ່ມື້ ສາມາດທຳໃຫ້ການກວດພູມວິທະຍາບາງຢ່າງຂອງຕ່ອມໄທລອຍຖືກບິດເບືອນ ດັ່ງນັ້ນ ຂ້ອຍຈຶ່ງມັກຖາມໃຫ້ຄົນເຈັບຢຸດມັນ 48 ຫາ 72 ຊົ່ວໂມງກ່ອນການກວດ ຖ້າຫາກວ່າແພດຜູ້ດູແລເຫັນດີ.
ພູມຕ້ານທານຕໍ່ເອນໄຊມ໌ thyroid peroxidase, ຫຼື TPOAb, ບໍ່ໄດ້ວິນິດໄສ hypothyroidism ດ້ວຍຕົວມັນເອງ. ມັນຊີ້ບອກຄວາມສ່ຽງຂອງພູມຄຸ້ມກັນຕໍ່ຕົນເອງ; ຄົນເຈັບທີ່ມີ TSH 3.8 mIU/L ແລະ TPOAb ບວກ ບໍ່ແມ່ນຄົນເຈັບທີ່ມີ TSH 3.8 mIU/L ຫຼັງຈາກນອນບໍ່ພຽງ ແລະບໍ່ມີພູມຕ້ານທານ.
ເມື່ອຂ້ອຍທົບທວນການກວດເລືອດເພື່ອສຸຂະພາບ (wellness) ທີ່ມີອາການເມື່ອຍລ້າ, ທ້ອງຜູກ ແລະ LDL-C ເພີ່ມຈາກ 105 ເປັນ 155 mg/dL, ຕ່ອມໄທລອຍກາຍເປັນປະເດັນທີ່ກ່ຽວຂ້ອງຫຼາຍຂຶ້ນ. ພວກເຮົາ ການກວດໄທລອຍ ອະທິບາຍວ່າ Free T3 ແລະພູມຕ້ານທານເພີ່ມຄຸນຄ່າເມື່ອໃດ ແລະເມື່ອໃດພຽງແຕ່ເພີ່ມຄວາມສັບສົນ.
ການດູແລການຖືພາ ແລະການມີລູກໃຊ້ເກນທີ່ແຕກຕ່າງ. TSH ທີ່ຍອມຮັບໄດ້ສຳລັບຄົນອາຍຸ 62 ປີ ອາດສູງເກີນໄປເມື່ອພະຍາຍາມຖືພາ ດັ່ງນັ້ນ ຄວນບັນທຶກເວລາ ແລະຂັ້ນຊີວິດ (life stage) ພ້ອມກັບການອັບໂຫຼດແຕ່ລະຄັ້ງຂອງຜົນກວດ.
CRP, ESR ແລະ ຮູບແບບເມັດເລືອດຂາວ ໂດຍບໍ່ເຮັດໃຫ້ວິນິດໄສເກີນຄວາມຈຳເປັນ
CRP, hs-CRP, ESR ແລະສ່ວນແຍກຂອງການກວດເລືອດຄົບຖ້ວນ (CBC differential) ສາມາດສະແດງກິດຈະກຳການອັກເສບໄດ້ ແຕ່ມັນບໍ່ຄ່ອຍຈະລະບຸສາເຫດດ້ວຍຕົວມັນເອງ. CRP ຕ່ຳກວ່າ 3 mg/L ມັກເປັນການອັກເສບລະດັບຕ່ຳ ຫຼືບໍ່ມີການອັກເສບ ໃນຂະນະທີ່ CRP ສູງກວ່າ 100 mg/L ມັກຈະຊີ້ບອກການຕິດເຊື້ອທີ່ສຳຄັນ, ການບາດເຈັບຂອງເນື້ອທີ່ ຫຼືການອັກເສບແບບທົ່ວລະບົບ.

CRP ເພີ່ມຂຶ້ນໄວ ແລະຫຼຸດລົງໄວ; ESR ເຄື່ອນຊ້າກວ່າ ແລະຖືກກະທົບໂດຍອາຍຸ, ໂລຫິດ (anemia), ການຖືພາ ແລະ immunoglobulins. ແມ່ຍິງອາຍຸ 78 ປີ ທີ່ມີ ESR 42 mm/hr ອາດບໍ່ມີຄວາມໝາຍຄືກັນກັບຜູ້ຊາຍອາຍຸ 28 ປີ ທີ່ມີ ESR 42 mm/hr.
ເມັດເລືອດຂາວ neutrophils ສູງກັບ lymphocytes ຕ່ຳ ອາດເກີດຫຼັງຈາກຄວາມເຄັ່ງຄຽດ, ຢາສະເຕີຣອຍ (steroids), ການຕິດເຊື້ອແບັກທີເລຍ ຫຼືການອອກກຳລັງກາຍໜັກ. ຂ້ອຍບໍ່ມັກໃຊ້ອັດຕາສ່ວນ neutrophil-to-lymphocyte ເປັນຄະແນນ “ຄວາມຍືນຍົງ” ຢ່າງດຽວ ເພາະວ່າການນອນບໍ່ດີຄືນດຽວອາດປ່ຽນມັນໄດ້ຢ່າງຫຼວງຫຼາຍ.
ສຳລັບການປ້ອງກັນພະຍາດຫົວໃຈແລະຫຼອດເລືອດ, ຄວນວັດ hs-CRP ເມື່ອສຸຂະພາບດີ, ບໍ່ແມ່ນໃນເວລາເປັນໄຂ້ຫວັດ. ສຳລັບການອັກເສບທົ່ວໄປ, ການປຽບທຽບຂອງ CRP ທຽບກັບ hs-CRP ຊ່ວຍໃຫ້ຄົນເຈັບຮູ້ວ່າຕົນໄດ້ຮັບການກວດແບບໃດຈິງໆ.
ຮູບແບບທີ່ເຮັດໃຫ້ຂ້ອຍຊ້າລົງແມ່ນ ພາວະເລືອດຈາງອ່ອນໆ, ເກັດເລືອດສູງ, CRP ສູງ ແລະ albumin ກຳລັງຫຼຸດລົງ. ກຸ່ມນີ້ສາມາດສະທ້ອນການອັກເສບຊຳເຮື້ອ, ພະຍາດພູມຄຸ້ມກັນເປັນຜິດປົກກະຕິ, ການຕິດເຊື້ອທີ່ບໍ່ຊັດເຈນ ຫຼື ມະເຮັງ, ແລະບໍ່ຄວນຖືກປະຕິເສດວ່າ “ເປັນແຕ່ເຄັ່ງຄຽດ.”
ເບາະແສງການຂາດວິຕາມິນ D, B12, folate ແລະ magnesium
ການກວດການຂາດສານແມ່ນເຊິ່ງເປັນການປ້ອງກັນ ເມື່ອມີປັດໃຈສ່ຽງ: ການຮັບແສງອາທິດຈຳກັດ, ອາຫານແບບ vegan, ການຜ່າຕັດບາຣິອາທຣິກ, metformin, ຢາກັ້ນກົດ, ມີເລືອດປະຈຳເດືອນຫຼາຍ ຫຼື ການດູດຊຶມບໍ່ດີ. ວິຕາມິນ D 25-OH ຕ່ຳກວ່າ 20 ng/mL ໂດຍທົ່ວໄປແມ່ນຂາດ, ແລະ B12 ຕ່ຳກວ່າ 200 pg/mL ມັກຈະຕ່ຳ.

ວິຕາມິນ D ຄວນວັດເປັນ 25-hydroxyvitamin D, ບໍ່ແມ່ນ active 1,25-dihydroxyvitamin D ສຳລັບການຄັດກອງການຂາດສານປົກກະຕິ. ໃນອະດີດ Endocrine Society ໃຊ້ 30 ng/mL ເປັນເປົ້າໝາຍຄວາມພຽງພໍ, ແຕ່ນັກຄົ້ນຄວ້າດ້ານສຸຂະພາບກະດູກຫຼາຍຄົນຍອມຮັບ 20 ng/mL ສຳລັບຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕ່ຳ; ຫຼັກຖານທີ່ນີ້ຈິງໆແມ່ນປະສົມປະສານ.
ການຕີຄວາມໝາຍຂອງ B12 ສັບສົນກວ່າທີ່ເລກສະແດງ. B12 280 pg/mL ອາດຈະມີອາການໃນຄົນເຈັບບາງຄົນ, ໂດຍສະເພາະຖ້າ methylmalonic acid ສູງ ຫຼື MCV ກຳລັງເພີ່ມຂຶ້ນ, ໃນຂະນະທີ່ອີກຄົນເຈັບຮູ້ສຶກດີຢູ່ລະດັບດຽວກັນ.
ແມັກນີຊຽມໃນເລືອດສະແດງໜ້ອຍກວ່າ 1% ຂອງແມັກນີຊຽມທັງໝົດໃນຮ່າງກາຍ, ດັ່ງນັ້ນ ແມັກນີຊຽມໃນເລືອດປົກກະຕິບໍ່ໄດ້ຕັດອອກການຂາດສາງໃນເນື້ອຢ່າງ. ແຕ່ຢ່າງໃດກໍຕາມ, ແມັກນີຊຽມໃນເລືອດຕ່ຳກວ່າ 1.7 mg/dL ແມ່ນສັນຍານເຕືອນທີ່ມີປະໂຫຍດ, ໂດຍສະເພາະຖ້າມີການບີບຕົວ (cramps), ໂພແທດຊຽມຕ່ຳ ຫຼື ການໃຊ້ proton-pump inhibitor.
Kantesti AI ຈັບຮູບແບບການຂາດສານໂດຍການລວມດັດຊະນີຈາກການກວດເລືອດຄົບຖ້ວນ, ປ້າຍອາຫານ, ປະຫວັດການໃຊ້ຢາ ແລະແນວໂນ້ມທີ່ອັບໂຫຼດ. ຜູ້ທີ່ກິນອາຫານແບບ vegan ອາດຈະຢາກໄດ້ ການກວດເລືອດແບບ vegan ປົກກະຕິ ກວດກາກ່ອນສັ່ງຊຸດການກວດສຸ່ມສຳລັບອາຫານເສີມ.
ການກວດຮໍໂມນ ແລະ ການກວດຕາມໄລຍະຊີວິດທີ່ຄວນອີງໃສ່ຄວາມສ່ຽງ
ການກວດຮໍໂມນແມ່ນເປັນການປ້ອງກັນກໍເມື່ອອາຍຸ, ອາການ, ຢາ, ແຜນການສືບພັນ ຫຼື ປະຫວັດສຸຂະພາບຄອບຄົວ ເຮັດໃຫ້ຜົນການກວດສາມາດນຳໄປໃຊ້ຕັດສິນໃຈໄດ້. ການກວດຮໍໂມນແບບສຸ່ມມັກທຳໃຫ້ສັບສົນ ເພາະ testosterone, estradiol, cortisol, FSH ແລະ LH ປ່ຽນແປງຕາມເວລາ, ໄລຍະຮອບເດືອນ ແລະພາວະປ່ວຍ.

ຄວນວັດ testosterone ທັງໝົດໃນຕອນເຊົ້າ ເລື້ອຍໆກ່ອນ 10 a.m. ແລະຄວນທົດຊ້ຳຖ້າຕ່ຳ. testosterone ທັງໝົດຕ່ຳກວ່າ 300 ng/dL ອາດຊ່ວຍສະໜັບສະໜູນ hypogonadism ໄດ້ ກໍເມື່ອອາການ ແລະການທົດຊ້ຳກົງກັບພາບລວມ.
Cortisol ບໍ່ແມ່ນຄະແນນຄວາມເຄັ່ງຄຽດທົ່ວໄປ. cortisol ຕອນເຊົ້າຕ່ຳປະມານຕ່ຳກວ່າ 3 µg/dL ສາມາດເພີ່ມຄວາມກັງວົນຕໍ່ adrenal insufficiency, ໃນຂະນະທີ່ cortisol ຕອນເຊົ້າສູງຄັ້ງດຽວມັກສະທ້ອນການລົບກວນການນອນ, ພາວະຊຶມເສົ້າ, ການຮັບຮໍໂມນ estrogen ຫຼື ພາວະປ່ວຍຉຸດທັນທີ.
ຮໍໂມນຕາມຮອບເດືອນຕ້ອງມີວັນທີ. Progesterone ມີປະໂຫຍດຫຼາຍປະມານ 7 ມື້ຫຼັງຈາກການຕົກໄຂ່, ບໍ່ແມ່ນອັດຕະໂນມັດສຳລັບ “ວັນທີ 21” ຂອງທຸກຄົນ; ບົດຄວາມຂອງພວກເຮົາ ການກວດເລືອດ perimenopause ອະທິບາຍວ່າເປັນຫຍັງ FSH ສາມາດປ່ຽນແປງແບບຮຸນແຮງຈາກເດືອນໜຶ່ງໄປອີກເດືອນໜຶ່ງ.
PSA ເປັນການປ້ອງກັນສຳລັບຜູ້ຊາຍທີ່ເລືອກແລ້ວຫຼັງຈາກການຕັດສິນໃຈຮ່ວມກັນ, ບໍ່ແມ່ນການເພີ່ມແບບບໍ່ຄິດ. ການສຳເລັດຄວາມສຳພັນ, ການຂີ່ລົດຖີບ/ອອກກຳລັງກາຍ ແລະ prostatitis ສາມາດເຮັດໃຫ້ PSA ສູງຊົ່ວຄາວ, ດັ່ງນັ້ນເວລາທົດຊ້ຳຈຶ່ງສຳຄັນກ່ອນທີ່ໃຜຈະໃຊ້ຄຳວ່າ “ມະເຮັງ.”.
ການກວດຄວາມສ່ຽງມະເຮັງ: ຂໍ້ມູນທີ່ເປັນປະໂຫຍດ ແຕ່ມີຂອບເຂດທີ່ຮ້າຍແຮງ
ການກວດເລືອດເພື່ອການປ້ອງກັນປົກກະຕິ ບໍ່ສາມາດຕັດອອກມະເຮັງໄດ້ຢ່າງເຊື່ອຖື, ແລະຕົວຊີ້ວັດຂອງກ້ອນເນື້ອສ່ວນໃຫຍ່ແມ່ນການກວດຄັດກອງທີ່ບໍ່ດີໃນຄົນສຸຂະພາບດີ. CBC, ເອນໄຊຕັບ, ແຄວຊຽມ, albumin ແລະ PSA ສາມາດໃຫ້ເບາະແສງໄດ້, ແຕ່ຜົນທີ່ຜິດປົກກະຕິມັກຈະຕ້ອງການຕິດຕາມແບບເຈາະຈົງ ບໍ່ແມ່ນຄວາມກັງວົນກວ້າງໆ.

CBC ສາມາດຊີ້ບອກ leukemia ຫຼື lymphoma ໄດ້ ເມື່ອເມັດເລືອດຂາວ, hemoglobin ຫຼື platelets ສະແດງຮູບແບບທີ່ໜ້າກັງວົນ, ແຕ່ CBC ປົກກະຕິບໍ່ໄດ້ຕັດອອກກ້ອນເນື້ອແຂງ. ຂ້ອຍເຄີຍເຫັນຄົນເຈັບຖືກປອບໃຈຜິດໆດ້ວຍຜົນກວດປົກກະຕິ ເຖິງຈະມີການຫຼຸດນ້ຳໜັກ, ເລືອດອອກທາງຮູທະວານ ຫຼື ອາການທີ່ຍັງຄົງຢູ່.
ຕົວຊີ້ວັດຂອງກ້ອນເນື້ອ ເຊັ່ນ CEA, CA-125 ແລະ AFP ມັກຈະໃຊ້ໄດ້ດີທີ່ສຸດສຳລັບການຕິດຕາມພະຍາດທີ່ຮູ້ແລ້ວ ຫຼື ການປະເມີນພົບພິເສດຢ່າງເຈາະຈົງ. ໃນຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີ, ຜົນບວກຜິດ (false positives) ສາມາດກະຕຸ້ນໃຫ້ມີການກວດສະແກນ, ຂັ້ນຕອນການ ແລະເດືອນຂອງຄວາມກັງວົນ.
ການກວດເລືອດທີ່ຂ້ອຍໃຫ້ຄວາມສຳຄັນໃນການປ້ອງກັນ ແມ່ນເບາະແສງທີ່ອ້ອມຂ້າງ: ແຄວຊຽມສູງທີ່ບໍ່ມີສາເຫດອະທິບາຍ (ເກີນ 10.5 mg/dL), albumin ທີ່ຫຼຸດລົງຕ່ຳກວ່າ 3.5 g/dL, ALP ສູງຢ່າງຕໍ່ເນື່ອງ ຫຼື ເລືອດຈາງໃໝ່ຫຼັງອາຍຸ 50. ຄູ່ມືຂອງພວກເຮົາ ຕົວຊີ້ວັດຂອງກ້ອນເນື້ອທີ່ຄວນສັ່ງກວດ ໃຫ້ຮຸ່ນທີ່ລະມັດລະວັງກວ່າ ທີ່ຄົນເຈັບຄວນໄດ້ຮັບ.
ຖ້າມີອາການແຈ້ງເຕືອນ (red-flag) ຢ່າໃຫ້ການກວດເລືອດສຸຂະພາບປົກກະຕິຊ້າການຮັກສາ. ເລືອດໃນອາຈົມ, ກືນກິນຍາກຢ່າງຕໍ່ເນື່ອງ, ການຫຼຸດນ້ຳໜັກບໍ່ມີສາເຫດໃນໄລຍະ 5% ໃນ 6 ຫາ 12 ເດືອນ, ຫຼື ການປ່ຽນແປງໃໝ່ຂອງເຕົ້ານົມ, ລູກອັນດັບ (testicular) ຫຼື ຜິວໜັງ ຈຳເປັນຕ້ອງໄດ້ຮັບການປະເມີນໂດຍທາງການແພດໂດຍກົງ.
ການກິນອາຫານກ່ອນ (fasting), ເວລາ ແລະ ການກວດຊ້ຳ ປ້ອງກັນການເຕືອນໄພທີ່ຜິດພາດ
ການກວດປ້ອງກັນຫຼາຍລາຍການຈະປ່ຽນໄປຕາມການຖືກອົດອາຫານ, ການອອກກຳລັງກາຍ, ເຫຼົ້າ, ພະຍາດ, ການດື່ມນ້ຳ (hydration) ແລະ ອາຫານເສີມ. ທຣິກໄຊເຣໄດ (triglycerides), ນ້ຳຕານ (glucose), ອິນຊູລິນ (insulin), ເຫຼັກ (iron), cortisol ແລະ ການກວດໄທລອຍບາງຢ່າງ ເປັນພິເສດທີ່ອ່ອນໄຫວຕໍ່ເວລາ.

ທຣິກໄຊເຣໄດ (triglycerides) ສາມາດສູງຂຶ້ນຢ່າງມີນັຍສຳຄັນຫຼັງອາຫານມີໄຂມັນສູງ (high-fat meal) ເຖິງແມ່ນວ່າ ແຜງໄຂມັນ (lipid panels) ທີ່ບໍ່ໄດ້ອົດອາຫານ ສາມາດໃຊ້ໄດ້ໃນຫຼາຍການກວດຄັດກອງ. ຖ້າ triglycerides ສູງກວ່າ 400 mg/dL, ມັກຈຳເປັນຕ້ອງກວດຊ້ຳຫຼັງອົດອາຫານ (fasting) ເພາະການຄຳນວນ LDL ຈະບໍ່ໜ້າເຊື່ອຖື.
ການກວດກ່ຽວກັບເຫຼັກ (iron studies) ມັກຈະຊັດເຈນກວ່າໃນຕອນເຊົ້າ, ໂດຍອຸດົມຄະຕິກ່ອນການກິນເສີມເຫຼັກໃນມື້ນັ້ນ. ເຫຼັກໃນເລືອດ (serum iron) ສາມາດປ່ຽນແປງ 30% ຫາ 40% ຕະຫຼອດມື້, ນັ້ນເພາະ ferritin ແລະ transferrin saturation ມີປະໂຫຍດຫຼາຍກວ່າ serum iron ຢ່າງດຽວ.
ການອອກກຳລັງກາຍໜັກສາມາດເຮັດໃຫ້ CK, AST, ALT, LDH ແລະ ບາງຄັ້ງ creatinine ສູງຂຶ້ນໄດ້ເປັນເວລາຫຼາຍມື້. ຊ່ອງເວລາ 24 ຊົ່ວໂມງ ບໍ່ແມ່ນວ່າຈະພໍສະເໝີສະເໝີຫຼັງຈາກການແຂ່ງຂັນ ຫຼື ການຝຶກຕ້ານທານໜັກ; ຄູ່ມືຂອງພວກເຮົາເລື່ອງ ການກວດເລືອດທີ່ອົດອາຫານ ທຽບກັບບໍ່ອົດອາຫານ ອະທິບາຍວ່າຕົວຊີ້ວັດ (markers) ອັນໃດທີ່ປ່ຽນແປງຫຼາຍສຸດ.
ຄຳແນະນຳທີ່ເປັນປະໂຫຍດ: ກວດຊ້ຳຄວາມຜິດປົກກະຕິທີ່ບໍ່ຄາດຄິດໃນສະພາບທີ່ບໍ່ມີຫຍັງຫຼາຍ. ນອນປົກກະຕິ, ດື່ມນ້ຳໃຫ້ພຽງພໍ, ຫຼີກລ້ຽງເຫຼົ້າ 48 ຫາ 72 ຊົ່ວໂມງ, ຂ້າມການອອກກຳລັງກາຍທີ່ໜັກເປັນພິເສດ 48 ຊົ່ວໂມງ ແລະ ແຈ້ງໃຫ້ແພດຂອງທ່ານຮູ້ກ່ຽວກັບ biotin, creatine ແລະ ອາຫານເສີມຂະໜາດສູງ.
ຜູ້ໃຫຍ່ຄວນພິຈາລະນາການກວດປ້ອງກັນເລືອດບໍ່ເລື້ອຍປານໃດ
ຜູ້ໃຫຍ່ທີ່ມີສຸຂະພາບດີມັກຈະຕ້ອງກວດປ້ອງກັນທຸກ 1 ຫາ 3 ປີ, ໃນຂະນະທີ່ຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງສູງອາດຈະຕ້ອງກວດຕົວຊີ້ວັດແບບເຈາະຈົງທຸກ 3 ຫາ 12 ເດືອນ. ໄລຍະທີ່ເໝາະສົມຂຶ້ນກັບອາຍຸ, ຢາທີ່ໃຊ້, ແຜນການຖືພາ, ປະຫວັດສຸຂະພາບຄອບຄົວ ແລະ ວ່າຄວາມຜິດປົກກະຕິນັ້ນກຳລັງຖືກຈັດການຢູ່ບໍ.

ໃນຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕ່ຳ ອາຍຸຕ່ຳກວ່າ 40 ປີ, ປົກກະຕິຂ້ອຍມັກເລືອກກວດຈຳນວນຕົວຊີ້ວັດໜ້ອຍລົງແຕ່ຕິດຕາມໄດ້ດີກວ່າ: CBC, CMP, lipids, HbA1c ແລະ TSH ຖ້າມີອາການ ຫຼື ມີຄວາມສ່ຽງສູງ. ຄົນອາຍຸ 32 ປີທີ່ມີພາວະອ້ວນ, ປະຫວັດ gestational diabetes ຫຼື ມີປະຫວັດຄອບຄົວແຂງແຮງ ຄວນໄດ້ຮັບການເນັ້ນດ້ານການປ່ຽນແປງທາງກາຍ (metabolic) ຫຼາຍກວ່າຄູ່ຮ່ວມອາຍຸທີ່ມີຄວາມສ່ຽງຕ່ຳ.
ຫຼັງຈາກອາຍຸ 40 ປີ, ການເລື່ອນໄຫວດ້ານ cardiometabolic ເກີດຂຶ້ນບໍ່ຍາກພໍທີ່ຈະເຮັດໃຫ້ການກວດທຸກປີ ຫຼື ທຸກ 2 ປີ ເໝາະສົມສຳລັບຫຼາຍຄົນ. ຂອງພວກເຮົາ ການກວດເລືອດປະຈຳປີໃນຊ່ວງອາຍຸ 40 ປີຂອງທ່ານ ບົດຄວາມຈັດລຳດັບສິ່ງທີ່ຂ້ອຍຈະສັ່ງກວດຈິງໆ ແທນທີ່ຈະເປັນເມນູສູງສຸດ.
ການຕິດຕາມການໃຊ້ຢາປ່ຽນແປງຕາຕະລາງ. Statins ອາດຈະກະຕຸ້ນໃຫ້ມີການທົບທວນຄືນຄ່າການເຮັດວຽກຂອງຕັບ (liver enzymes) ແລະ ຄ່າໄຂມັນ, metformin ສາມາດເປັນເຫດຜົນໃຫ້ກວດວິຕາມິນ B12 ເປັນໄລຍະ, ACE inhibitors ຕ້ອງກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ ແລະ ຄ່າໂພແທດຊຽມ, ແລະ ການທົດແທນຮໍໂມນໄທລອຍ ປົກກະຕິຕ້ອງກວດຄືນ TSH ປະມານ 6 ຫາ 8 ອາທິດຫຼັງປ່ຽນຂະໜາດຢາ.
ການກວດຊ້ຳບໍ່ຄວນເຮັດເລື້ອຍເກີນໄປ ເພາະຈະສ້າງສຽງລົບກວນ. ການປ່ຽນແປງທາງຊີວະພາບ ແລະ ທາງວິເຄາະ ໝາຍຄວາມວ່າ ການປ່ຽນຂອງ creatinine ຈາກ 0.88 ເປັນ 0.96 mg/dL ຫຼື ALT ຈາກ 24 ເປັນ 31 IU/L ອາດບໍ່ແມ່ນໂລກຈິງ ຖ້າຮູບແບບນັ້ນບໍ່ຍັງຄົງຢູ່.
ຈະຕິດຕາມຜົນກວດເລືອດແນວໃດ ໂດຍບໍ່ຈົມຢູ່ໃນຂໍ້ມູນ
ວິທີທີ່ປອດໄພທີ່ສຸດໃນການຕິດຕາມຜົນກວດເລືອດ ແມ່ນເກັບລາຍງານ, ໜ່ວຍ (units), ວັນທີ, ສະຖານະການອົດອາຫານ (fasting status) ແລະ ການປ່ຽນແປງຢາ ໄວ້ພ້ອມກັນ. ການວິເຄາະແນວໂນ້ມ (trend analysis) ຈະເຊື່ອຖືໄດ້ຫຼາຍກວ່າ ເມື່ອມັນປຽບທຽບຕົວຊີ້ວັດດຽວກັນ, ໜ່ວຍດຽວກັນ ແລະ ສະພາບການກວດທີ່ຄ້າຍຄືກັນ.

ບັນຫາທີ່ພົບເລື້ອຍແມ່ນການປ່ຽນໜ່ວຍ (unit conversion). Creatinine ອາດຈະປາກົດໃນ mg/dL ຫຼື µmol/L, ວິຕາມິນ D ໃນ ng/mL ຫຼື nmol/L, ແລະ Lp(a) ໃນ mg/dL ຫຼື nmol/L; ການປຽບທຽບຄ່າດິບຂ້າມໜ່ວຍແມ່ນສູດສຳລັບການຕົກໃຈຜິດໆ.
Kantesti AI ໃຫ້ຜູ້ໃຊ້ອັບໂຫລດ PDF ຫຼືຮູບຖ່າຍຂອງລາຍງານການກວດແລະ ໄດ້ຮັບການຕີຄວາມໃນປະມານ 60 ວິນາທີ, ພ້ອມກັບການວິເຄາະແນວໂນ້ມຂ້າມການອັບໂຫລດກ່ອນໜ້າ. ຄູ່ມືຂອງພວກເຮົາ ອັບໂຫລດ PDF ການກວດເລືອດ ອະທິບາຍວ່າແພລດຟອມຂອງພວກເຮົາອ່ານແຜງ (panels) ແນວໃດ ໂດຍຮັກສາຄວາມລັບພາຍໃຕ້ການຄຸ້ມຄອງຂອງ GDPR, HIPAA ແລະ ISO 27001.
ຂ້ອຍມັກໃຊ້ກຣາຟແນວໂນ້ມສຳລັບ 4 ກຸ່ມຕົວຊີ້ວັດ: HbA1c ແລະ ນ້ຳຕານທີ່ອົດອາຫານ, ApoB ແລະ triglycerides, eGFR ແລະ ໂພແທດຊຽມ, ແລະ ALT ກັບ GGT. ການປະສົມເຫຼົ່ານີ້ມັກຈະສະແດງວ່າການປ່ຽນແປງວິຖີຊີວິດກຳລັງເຮັດຜົນພາຍໃນ 8 ຫາ 16 ອາທິດ.
ຂອງພວກເຮົາ ການຕີຄວາມໝາຍຂອງການກວດເລືອດດ້ວຍ AI ບໍ່ແມ່ນການທົດແທນສຳລັບແພດຂອງທ່ານ, ແລະຂ້ອຍກໍ່ມີຂໍ້ກຳນົດແນ່ນອນໃນເລື່ອງນີ້. ມັນຊ່ວຍໃຫ້ທ່ານຖາມຄຳຖາມໄດ້ດີຂຶ້ນ, ເຫັນແນວໂນ້ມໄດ້ໄວຂຶ້ນ ແລະ ຫຼີກລ້ຽງການຕື່ນຕົກໃຈເກີນເຫດກັບສັນຍານທີ່ບໍ່ອັນຕະລາຍຊົ່ວຄາວ (one-off flags).
ຂັ້ນຕອນຕໍ່ໄປທີ່ປອດໄພ ຫຼັງຈາກການກວດເລືອດເພື່ອປ້ອງກັນ
ຫຼັງຈາກການກວດເລືອດເພື່ອປ້ອງກັນ, ໃຫ້ຕອບສະໜອງຕາມແນວໂນ້ມ ບໍ່ແມ່ນຕື່ນຕົກໃຈ. ຢືນຢັນຄວາມຜິດປົກກະຕິທີ່ບໍ່ຄາດຄິດ, ຜູກມັນເຂົ້າກັບອາການ ແລະ ປັດໃຈສ່ຽງ, ຈາກນັ້ນຈຶ່ງຕັດສິນໃຈວ່າການປ່ຽນແປງວິຖີຊີວິດ, ການກວດຊ້ຳ, ການທົບທວນຢາ ຫຼື ການສົ່ງຕໍ່ແພດ ເໝາະສົມບໍ.

ຄວາມຜິດພາດທີ່ໃຫຍ່ທີ່ສຸດທີ່ຂ້ອຍເຫັນ ແມ່ນການປະຕິບັດຕໍ່ຜົນທີ່ຖືກໝາຍວ່າມີຄວາມຜິດປົກກະຕິທຸກລາຍການ ເປັນການວິນິດໄຊ. ຄ່າໂພແທດຊຽມສູງເລັກນ້ອຍອາດເປັນຕົວຢ່າງທີ່ເມັດເລືອດແຕກ (hemolyzed); ຄ່າແຄວຊຽມສູງເລັກນ້ອຍອາດເປັນພາວະຂາດນ້ຳ (dehydration); ຈຳນວນເມັດເລືອດຂາວຕ່ຳອາດເປັນຮູບແບບທີ່ສະຖຽນຕົວຕາມເຊື້ອຊາດ ຫຼື ຕາມຄອບຄົວ.
Kantesti ຖືກສ້າງໂດຍແພດໝໍ, ວິສະວະກອນ ແລະ ຜູ້ທົບທວນດ້ານການແພດ, ແລະ ມາດຕະຖານຂອງພວກເຮົາຖືກອະທິບາຍໂດຍ ຄະນະທີ່ປຶກສາທາງການແພດ ແລະ ການຢັ້ງຢືນທາງດ້ານຄລີນິກ ໜ້າເວັບຂອງພວກເຮົາ. ທ່ານ Thomas Klein, MD ທົບທວນເນື້ອຫານີ້ດ້ວຍຫຼັກການດຽວກັນກັບທີ່ຂ້ອຍໃຊ້ໃນຄລິນິກ: ກວດຈັບຄວາມສ່ຽງແຕ່ເຊົ້າ ໂດຍບໍ່ຂາຍຄວາມແນ່ນອນທີ່ພວກເຮົາບໍ່ມີ.
Kantesti AI ຕີຄວາມລາຍງານກວດເລືອດເພື່ອປ້ອງກັນ ໂດຍການແຜນທີ່ກຸ່ມຕົວຊີ້ວັດ (biomarker clusters) ທຽບໃສ່ອາຍຸ, ເພດ, ໜ່ວຍ (units), ຊ່ວງອ້າງອີງ (reference intervals) ແລະ ປະຫວັດແນວໂນ້ມ (trend history) ຂ້າມ 15,000+ ຕົວຊີ້ວັດ. ຜູ້ອ່ານດ້ານວິຊາການສາມາດທົບທວນເບິ່ງການພິມຜົນມາດຕະຖານ (benchmark publication) ທີ່ພວກເຮົາລົງທະບຽນໄວ້ກ່ອນ ກ່ຽວກັບ ເຄື່ອງຈັກ Kantesti AI ວ່າພວກເຮົາທົດສອບກັບກັບດັກການວິນິດໄຊເກີນຈຳເປັນ (hyperdiagnosis traps) ແລະ ການໃຫ້ຄະແນນສະເພາະສາຍວິຊາ (specialty-specific scoring) ແນວໃດ.
ພາກສິ່ງພິມວິຈັຍ Kantesti: Kantesti AI. (2026). ການກວດ Urobilinogen ໃນປັດສະວະ: ຄູ່ມືການກວດປັດສະວະຢ່າງຄົບຖ້ວນ 2026. Zenodo. DOI: https://doi.org/10.5281/zenodo.18226379. ResearchGate: https://www.researchgate.net/search/publication?q=UrobilinogeninUrineTestCompleteUrinalysisGuide2026. Academia.edu: https://www.academia.edu/search?q=UrobilinogeninUrineTestCompleteUrinalysisGuide2026.
ພາກສິ່ງພິມວິຈັຍ Kantesti: Kantesti AI. (2026). ຄູ່ມືການກວດການສຶກສາທາດເຫຼັກ: TIBC, ຄວາມອີ່ມຕົວຂອງເຫຼັກ & ຄວາມສາມາດການຈັບຕົວ. Zenodo. DOI: https://doi.org/10.5281/zenodo.18248745. ResearchGate: https://www.researchgate.net/search/publication?q=IronStudiesGuideTIBCIronSaturationBindingCapacity. Academia.edu: https://www.academia.edu/search?q=IronStudiesGuideTIBCIronSaturationBindingCapacity.
ຖ້າທ່ານມີຜົນກວດແລ້ວ, ອັບໂຫຼດມັນໄວ້ໃນ ການສາທິດກວດເລືອດຟຣີ ແລະ ນຳການຕີຄວາມໄປໃຫ້ແພດຂອງທ່ານ. ຜົນກວດເພື່ອປ້ອງກັນທີ່ດີທີ່ສຸດບໍ່ແມ່ນຕົວເລກທີ່ສົມບູນ; ແມ່ນການສົນທະນາທີ່ທັນເວລາ ທີ່ປ່ຽນແປງຄວາມສ່ຽງກ່ອນທີ່ອາການຈະມາ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ຊຸດກວດເລືອດເພື່ອການປ້ອງກັນທີ່ດີທີ່ສຸດສຳລັບຜູ້ໃຫຍ່ແມ່ນຫຍັງ?
ຊຸດກວດເລືອດເພື່ອປ້ອງກັນແບບປະຕິບັດທີ່ເໝາະສົມສຳລັບຜູ້ໃຫຍ່ຫຼາຍຄົນ ປະກອບມີ ການກວດເລືອດຄົບຖ້ວນ, CMP, ກວດໄຂມັນໃນເລືອດ, HbA1c, ນ້ຳຕານໃນເລືອດແບບຖືກງົດອາຫານ, ກວດໄທລອຍ, ferritin, ວິຕາມິນ B12, ຂາດວິຕາມິນດີ ແລະ ການກວດຄວາມສ່ຽງຂອງໄຕເມື່ອເໝາະສົມ. ຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງສູງອາດເພີ່ມ ApoB, Lp(a), hs-CRP, cystatin C, ອັດຕາສ່ວນອັນບັນຍາກັບຄຣີອາຕິນໃນປັດສະວະ (urine albumin-creatinine ratio), ພູມຕ້ານທານຂອງຕ່ອມໄທລອຍ ຫຼື ການກວດກ່ຽວກັບທາດເຫຼັກ. ຊຸດກວດທີ່ດີທີ່ສຸດຂຶ້ນກັບອາຍຸ, ເພດ, ແຜນການຖືພາ, ຢາທີ່ໃຊ້, ອາການ ແລະ ປະຫວັດສຸຂະພາບຄອບຄົວ. ຊຸດກວດຂະໜາດໃຫຍ່ແບບບໍ່ເຈາະຈົງ (untargeted) ບໍ່ໄດ້ປອດໄພກວ່າເສມສະເໝີ.
ການກວດເລືອດເພື່ອປ້ອງກັນສາມາດກວດພົບມະເຮັງໄດ້ແຕ່ເນິ່ນໆບໍ?
ການກວດເລືອດແບບປ້ອງກັນ ບາງຄັ້ງສາມາດຊີ້ເບาะແສຂອງມະເຮັງໄດ້ ເຊັ່ນ ພົບຈຸດສັນຍານຂອງພາວະເລືອດຈางທີ່ບໍ່ສາມາດອະທິບາຍໄດ້, ຄ່າແຄວຊຽມສູງ, ຄ່າເອນໄຊຕັບຜິດປົກກະຕິ ຫຼື ຮູບແບບຂອງເມັດເລືອດຂາວທີ່ບໍ່ປົກກະຕິ, ແຕ່ມັນບໍ່ສາມາດຕັດອອກມະເຮັງໄດ້ຢ່າງແນ່ນອນ. ຕົວຊີ້ວັດມະເຮັງສ່ວນໃຫຍ່ ລວມທັງ CEA ແລະ CA-125 ບໍ່ແມ່ນການກວດຄັດກອງທົ່ວໄປທີ່ດີສໍາລັບຄົນສຸຂະພາບດີ ເພາະວ່າຜົນບວກຜິດມີຫຼາຍ. ອາດຈະຍັງຈໍາເປັນຕ້ອງມີການກວດຄັດກອງຕາມອາຍຸ ເຊັ່ນ ການກວດລໍາໄສ້ໃຫຍ່, ປາກມົດລູກ, ເຕົ້ານົມ, ປອດ ຫຼື ຕ່ອມໂປຣສເຕດ. ອາການເຕືອນໄພ (red-flag) ຄວນຖືກປະເມີນ ເຖິງແມ່ນວ່າການກວດປົກກະຕິທົ່ວໄປຈະອອກມາປົກກະຕິກໍຕາມ.
ຄວນກວດເລືອດເພື່ອປ້ອງກັນພະຍາດຊ້ຳເລື້ອຍປານໃດ?
ຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຕໍ່າມັກຈະກວດເລືອດເພື່ອການປ້ອງກັນຊ້ຳທຸກ 1 ຫາ 3 ປີ, ໃນຂະນະທີ່ຜູ້ໃຫຍ່ທີ່ມີຄວາມສ່ຽງຈາກໂລກເບົາຫວານ, ຄວາມສ່ຽງຂອງໂລກໄຕ, ໄຂມັນໃນເລືອດສູງ, ການຮັກສາໄທລອຍ ຫຼື ການຕິດຕາມຢາ ອາດຈະຕ້ອງກວດທຸກ 3 ຫາ 12 ເດືອນ. ຄ່າທີ່ຢູ່ໃນເຂດກຳກວດ ຫຼື ຄ່າຜິດປົກກະຕິທີ່ບໍ່ຄາດຄິດ ມັກຈະກວດຊ້ຳໃນ 6 ຫາ 12 ອາທິດ ພາຍໃຕ້ສະພາບທີ່ຄົງທີ່. ການກວດຖີ່ເກີນໄປສາມາດສ້າງສຽງລົບກວນ ເພາະວ່າຫຼາຍຕົວຊີ້ວັດ (biomarkers) ມີການປ່ຽນແປງໂດຍທຳມະຊາດຢູ່ໃນຊ່ວງ 5% ຫາ 30%. ໄລຍະເວລາຂອງທ່ານຄວນອີງຕາມແຜນການປະຕິບັດ (action plan) ບໍ່ແມ່ນອີງຕາມຄວາມຢາກຮູ້ຢ່າງດຽວ.
ການກວດເລືອດອັນໃດທີ່ສະແດງຄວາມສ່ຽງຂອງຫົວໃຈກ່ອນຈະມີອາການ?
ຄວາມສ່ຽງຂອງຫົວໃຈກ່ອນຈະມີອາການ ແມ່ນຄວນປະເມີນໄດ້ດີທີ່ສຸດດ້ວຍການກວດຊີວິດໄຂມັນ (lipid panel), ຄໍເລສເຕີຣອນທີ່ບໍ່ແມ່ນ HDL (non-HDL cholesterol), ApoB, Lp(a), HbA1c, ນ້ຳຕານໃນເລືອດຂະນະທີ່ບໍ່ໄດ້ກິນອາຫານ (fasting glucose), ຕົວຊີ້ວັດຂອງໄຕ (kidney markers) ແລະ ບາງຄັ້ງກວດ hs-CRP. ApoB ສູງກວ່າ 110 mg/dL ມັກຈະຊີ້ບອກວ່າມີພາລະຂອງອະນຸພາກທີ່ເຮັດໃຫ້ເກີດການແຂງຕົວຂອງເສັ້ນເລືອດ (atherogenic particle burden) ເພີ່ມຂຶ້ນ, ແລະ Lp(a) ສູງກວ່າ 50 mg/dL ຫຼື 125 nmol/L ມັກຖືກພິຈາລະນາວ່າເປັນຄວາມສ່ຽງທີ່ສືບທອດມາສູງ. ຄວາມດັນເລືອດ, ການສູບຢາ, ປະຫວັດສຸຂະພາບຄອບຄົວ ແລະ ອາຍຸ ຍັງມີຄວາມສຳຄັນພໍໆກັບຜົນການກວດໃນຫ້ອງທົດລອງ. ບໍ່ມີການກວດເລືອດໃດທີ່ສາມາດຮັບປະກັນໄດ້ວ່າຈະເກີດໂຣກຫົວໃຈຂາດເລືອດ (heart attack) ຫຼືບໍ່ເກີດຂຶ້ນ.
ຂ້ອຍຈຳເປັນຕ້ອງງົດອາຫານບໍ ສຳລັບການກວດເລືອດເພື່ອສຸຂະພາບ?
ທ່ານບໍ່ຈຳເປັນຕ້ອງງົດອາຫານສະເໝີໄປສຳລັບການກວດເລືອດເພື່ອສຸຂະພາບທົ່ວໄປ, ແຕ່ການງົດອາຫານມີປະໂຫຍດສຳລັບໄຕຣກີໄລເຊີໄດ (triglycerides), ນ້ຳຕານໃນເລືອດແບບງົດອາຫານ (fasting glucose), ອິນຊູລິນແບບງົດອາຫານ (fasting insulin) ແລະການກວດກ່ຽວກັບທາດເຫຼັກບາງຢ່າງ. ການກວດໄຂມັນໃນເລືອດແບບບໍ່ງົດອາຫານ (non-fasting) ແມ່ນຍອມຮັບໄດ້ໃນຫຼາຍສະຖານະການປະຈຳວັນ, ແຕ່ໄຕຣກີໄລເຊີໄດສູງກວ່າ 400 mg/dL ມັກຈະຕ້ອງການກວດຊ້ຳແບບງົດອາຫານ. ໂດຍທົ່ວໄປ ສາມາດດື່ມນ້ຳໄດ້ໃນໄລຍະງົດອາຫານ ຍົກເວັ້ນຖ້າທ່ານໝໍ/ຜູ້ກວດການແນະນຳໃຫ້ຄຳແນະນຳອື່ນ. ເຫຼົ້າ, ການອອກກຳລັງຫນັກ ແລະ ອາຫານເສີມຂະໜາດສູງ ສາມາດທຳໃຫ້ຜົນການກວດບິດເບືອນໄດ້ ເຖິງແມ່ນວ່າການງົດອາຫານຈະຖືກຕ້ອງກໍຕາມ.
ການກວດເລືອດອັນໃດທີ່ຊອກພົບໂລກໄຕໄດ້ແຕ່ເນິ່ນໆ?
ຄວາມສ່ຽງຂອງໝາກໄຂ່ຫຼັງໃນໄລຍະຕົ້ນສາມາດກວດພົບໄດ້ດີທີ່ສຸດໂດຍການປະສົມການກວດ eGFR ທີ່ອີງໃສ່ creatinine ກັບອັດຕາສ່ວນ albumin-to-creatinine ໃນປັດສະວະ, ແລະ ບາງຄັ້ງອາດໃຊ້ cystatin C ເມື່ອ creatinine ອາດຈະຊີ້ນຳໄດ້ຜິດ. eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ຊີ້ວ່າເປັນໂລກໝາກໄຂ່ຫຼັງຊຳເຮື້ອ, ໃນຂະນະທີ່ ACR ໃນປັດສະວະ 30 mg/g ຫຼືສູງກວ່າ ສະແດງວ່າມີການຮົ່ວໄຫຼຂອງ albumin ເພີ່ມຂຶ້ນ. ໂພແທດຊຽມ, bicarbonate, ແຄຊຽມ, phosphate ແລະ ຄວາມດັນເລືອດ ຊ່ວຍກຳນົດຄວາມຮຸນແຮງ ແລະ ຄວາມຈຳເປັນທີ່ຕ້ອງຮີບດ່ວນ. ໂລກໝາກໄຂ່ຫຼັງອາດບໍ່ມີອາການຈົນກວ່າຈະເຂົ້າສູ່ຂັ້ນທີ່ຮຸນແຮງ.
ຂ້ອຍຈະຕິດຕາມຜົນກວດເລືອດຢ່າງປອດໄພໃນໄລຍະເວລາໄດ້ແນວໃດ?
ເພື່ອຕິດຕາມຜົນກວດເລືອດຢ່າງປອດໄພ, ໃຫ້ເກັບລາຍງານຫ້ອງທົດລອງຕົ້ນສະບັບ, ວັນທີ, ໜ່ວຍ, ສະຖານະການງົດອາຫານ, ການປ່ຽນແປງຢາ ແລະ ບໍລິບົດການເຈັບປ່ວຍໄວ້ພ້ອມກັນ. ປຽບທຽບຕົວຊີ້ວັດຊີວະພາບດຽວກັນໃນໜ່ວຍດຽວກັນ ທຸກເທື່ອທີ່ເປັນໄປໄດ້, ເພາະວິຕາມິນດີ, ຄຣີອາຕິນິນ ແລະ Lp(a) ມັກຈະປາກົດໃນລະບົບໜ່ວຍທີ່ແຕກຕ່າງກັນ. ການເຄື່ອນໄຫວ 20% ຫາ 50% ຢ່າງຕໍ່ເນື່ອງຈາກຄ່າພື້ນຖານສ່ວນຕົວຂອງທ່ານ ອາດມີຄວາມໝາຍຫຼາຍກວ່າການຖືກໝາຍວ່າຂອບເຂດດຽວເທື່ອ. Kantesti AI ສາມາດຊ່ວຍຈັດລະບຽບການອັບໂຫຼດ PDF ຫຼື ຮູບພາບ ແລະ ສະແດງແນວໂນ້ມທີ່ມີຄວາມສຳຄັນທາງການແພດ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). Urobilinogen ໃນການກວດຍ່ຽວ: ຄູ່ມືການກວດຍ່ຽວຄົບຖ້ວນ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືການສຶກສາທາດເຫຼັກ: TIBC, ຄວາມອີ່ມຕົວຂອງທາດເຫຼັກ ແລະ ຄວາມສາມາດໃນການຜູກມັດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
ຄະນະກຳມະການວິຊາຊີບຂອງ American Diabetes Association Professional Practice Committee (2024). 2. ການວິນິດໄສ ແລະ ການຈັດປະເພດຂອງໂລກເບົາຫວານ: ມາດຕະຖານການດູແລໃນໂລກເບົາຫວານ—2024. Diabetes Care.
ຄະນະກຳມະການ CKD ຂອງ Kidney Disease: Improving Global Outcomes (2024). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ຜົນກວດເລືອດມື້ດຽວກັນ: ການກວດໄວ vs ການສົ່ງໄປກວດພາຍນອກ
ການຕັ້ງເວລາການກວດຫ້ອງທົດລອງ ການອ່ານຜົນກວດເລືອດ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ບາງຜົນອອກໄວ ເພາະວ່າມັນຖືກປະມວນຜົນໃນເຄື່ອງວິເຄາະອັດຕະໂນມັດພາຍໃນ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດ STD: ມັນກວດພົບຫຍັງ ແລະ ຄວນກວດເມື່ອໃດ
ການກວດຫ້ອງທົດລອງດ້ານສຸຂະພາບເພດ ການອ່ານຜົນກວດເລືອດ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດເລືອດສາມາດຕອບຄຳຖາມບາງຢ່າງກ່ຽວກັບ STI ໄດ້ດີຫຼາຍ ແຕ່...
ອ່ານບົດຄວາມ →
ຊ່ວງປົກກະຕິສຳລັບເຫຼັກໃນການຖືພາ: ຂໍ້ມູນຈາກໄຕມາດ
ການອ່ານຜົນກວດເລືອດທາດເຫຼັກໃນການຖືພາ ອັບເດດ 2026 ສຳລັບຄົນເຈັບ ການປ່ຽນແປງການກວດເລືອດທາດເຫຼັກໃນການຖືພາດ້ວຍເຈດຕະນາ ສິ່ງທີ່ເປັນກົນລະຍຸດຄືການຮູ້ວ່າ….
ອ່ານບົດຄວາມ →
ຊ່ວງປົກກະຕິສຳລັບນ້ຳຕານໃນເລືອດ: CGM ທຽບກັບການກວດດ້ວຍນິ້ວມື
ການຕີຄວາມຜົນການກວດນ້ຳຕານໃນເລືອດ ອັບເດດປີ 2026 ສຳລັບຄົນເຈັບ CGM ທີ່ສະດວກ, ເຄື່ອງວັດຈາກປາຍນິ້ວ ແລະ ການກວດນ້ຳຕານໃນເລືອດດ້ວຍຫ້ອງທົດລອງ ລ້ວນແຕ່ມີປະໂຫຍດ, ແຕ່...
ອ່ານບົດຄວາມ →
ໄຂມັນໄຕກຣີເຊຣາຍສູງມີຄວາມໝາຍວ່າແນວໃດ: ຄວາມສ່ຽງ ແລະ ຂັ້ນຕອນຕໍ່ໄປ
ການອັບເດດປີ 2026 ກ່ຽວກັບ Triglycerides ໃນກຸ່ມການກວດໄຂມັນ (Lipid Panel) ສຳລັບຜູ້ອ່ານທີ່ເຂົ້າໃຈງ່າຍ ຜົນ triglycerides ສູງມັກບໍ່ແມ່ນເລື່ອງກ່ຽວກັບໄຂມັນທີ່ກິນເມື່ອວານນີ້...
ອ່ານບົດຄວາມ →
ການກຽມກວດ PSA: ການສຳເລັດຄວາມປາຖະໜາ, ການຂີ່ຈັກລົດຖີບ, ແລະ ເວລາ
ການຕີຄວາມຜົນກວດຫ້ອງທົດສອບສຸຂະພາບຜູ້ຊາຍ 2026: ການອັບເດດ ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ຜົນກວດ PSA ທີ່ຢູ່ໃນຂອບເຂດກຳກື່ນມັກຈະກະຕຸ້ນຄວາມກັງວົນເປັນເວລາຫຼາຍອາທິດ. ບາງຢ່າງສາມາດຫຼີກລ່ຽງໄດ້...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.