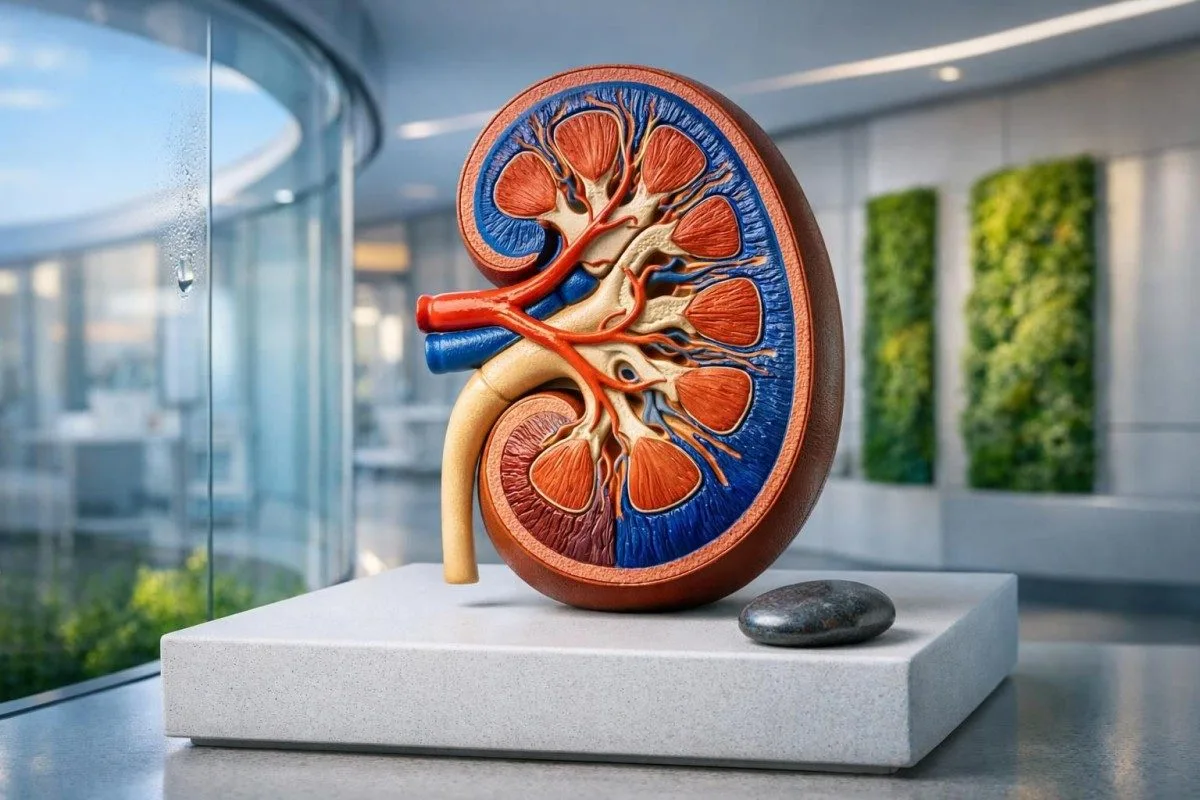
ຜົນກວດ BUN ທີ່ສູງແບບດຽວໆ ມັກຈະບໍ່ຮ້າຍແຮງປານໃດຢ່າງທີ່ຄົນເຈັບກັງວົນ. ສິ່ງສຳຄັນແທ້ໆ ແມ່ນການອ່ານ BUN ຄຽງຄູ່ກັບ creatinine, eGFR, ການຂາດນ້ຳ, ອາຫານ, ແລະຢາ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ບຸນ ໝາຍເຖິງ blood urea nitrogen (BUN), ແລະຫຼາຍການກວດຂອງຜູ້ໃຫຍ່ໃຊ້ຊ່ວງປົກກະຕິທົ່ວໄປຂອງ 7-20 mg/dL, ເຖິງແມ່ນວ່າບາງອັນໃຊ້ 6-24 mg/dL.
- BUN ສູງແບບດຽວ ໃນ 21-30 mg/dL ຊ່ວງທີ່ມີ creatinine ປົກກະຕິ ມັກສະທ້ອນ ການຂາດນ້ຳ ຫຼາຍກວ່າຄວາມລົ້ມເຫຼວຂອງໝາກໄຂ່ຫຼັງ.
- ອັດຕາສ່ວນ BUN/creatinine ເກີນປະມານ 20:1 ຊີ້ວ່າການໄຫຼຂອງເລືອດໃນໝາກໄຂ່ຫຼັງຫຼຸດລົງ ຫຼື ປະລິມານຂອງນ້ຳໃນຮ່າງກາຍຫຼຸດລົງ, ແຕ່ບໍ່ໄດ້ວິນິດໄສສາເຫດໂດຍຕົວມັນເອງ.
- ການກິນໂປຣຕີນສູງ ສາມາດເຮັດໃຫ້ BUN ສູງໄດ້ 24-72 ຊົ່ວໂມງ; ອາຫານເສີມ creatine ມັກຈະເຮັດໃຫ້ creatinine ສູງກວ່າ BUN.
- ຄວາມກັງວົນເກືອບໝາກໄຂ່ຫຼັງ ເພີ່ມຂຶ້ນເມື່ອ BUN ສູງຂຶ້ນພ້ອມກັບ creatinine, eGFR ຫຼຸດລົງຕ່ຳກວ່າ 60 mL/min/1.73 m², ປັດສະວະຜິດປົກກະຕິ, ຫຼື ຄ່າໂພແທດຊຽມເກີນ 5.5 mmol/L.
- BUN ຕ່ຳ ຕໍ່າກວ່າປະມານ 5-6 mg/dL ມັກຈະສະທ້ອນເຖິງ ການກິນໂປຣຕີນຕໍ່າ, ການຖືພາ, ການເກີນນ້ຳໃນຮ່າງກາຍ, ຫຼືການຜະລິດຢູເຣຍຫຼຸດລົງໃນ ພະຍາດຕັບ.
- ການເລືອດອອກທາງ GI ສາມາດເພີ່ມ BUN ໄດ້ ເພາະວ່າ hemoglobin ທີ່ຖືກຍ່ອຍຈະປະພຶດຄ້າຍກັບການຮັບໂປຣຕີນພາຍໃນຂະໜາດໃຫຍ່.
- ວິທີການທົດລອງຊ້ຳ: ຖ້າທ່ານຮູ້ສຶກດີ ແລະ BUN ສູງພຽງເລັກນ້ອຍ, ນັກແພດສ່ວນໃຫຍ່ຈະທົດລອງຊ້ຳໃນ , ໂດຍສະເພາະຫຼັງຈາກການອົດອາຫານ, ເຈັບປ່ວຍ, ຂາດນ້ຳ, ຫຼືອອກກຳລັງກາຍໜັກ. ຄວາມກັງວົນຈະເພີ່ມຂຶ້ນ ຖ້າຜົນເປັນຄັ້ງໃໝ່ ແລະມີຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ເຈັບປວດ, ໄຂ້, ຫຼືສ່ວນ direct ສູງ. ການກວດຊ້ຳພາຍໃນ ຫຼັງຈາກດື່ມນ້ຳພໍດີ ແລະກິນອາຫານຕາມປົກກະຕິ.
ເລີ່ມຈາກແບບແຜນ (pattern) ບໍ່ແມ່ນຈາກສັນຍານ (flag)
BUN ໝາຍເຖິງ ຄ່າຢູເຣຍໃນເລືອດ (blood urea nitrogen). ຖ້າ BUN ສູງໃນການກວດປົກກະຕິ ແຕ່ creatinine ແລະ eGFR ເປັນປົກກະຕິ, ສາເຫດທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ ການຂາດນ້ຳ, ການໃຊ້ຢາບໍ່ດົນມານີ້ ການກິນໂປຣຕີນສູງ, ຫຼືຜົນຈາກຢາ ຫຼາຍກວ່າການເສື່ອມຂອງໄຕ.

BUN ວັດແທກສ່ວນທາດໄນໂຕຣເຈນຂອງ urea, ຂອງເສຍທີ່ຕັບຂອງທ່ານສ້າງຂຶ້ນເມື່ອມັນຍ່ອຍໂປຣຕີນ Kantesti AI, ໃນການທົບທວນການອັບໂຫຼດການກວດຫຼາຍກວ່າ 2 ລ້ານຄັ້ງ, BUN ທີ່ສູງພຽງເລັກນ້ອຍ ແຕ່ຕົວຊີ້ວັດໄຕອື່ນໆຍັງຄົງທີ່ ແມ່ນໜຶ່ງໃນສັນຍານເຕືອນທີ່ຜິດພາດທີ່ພົບເລື້ອຍທີ່ສຸດ ທີ່ຄົນເຈັບຖາມກັນຫຼັງຈາກອ່ານ ການກວດເລືອດຄຳຫຍໍ້.
ເມື່ອຂ້ອຍ, Thomas Klein, ເຫັນ BUN ທີ່ 24 mg/dL ກັບ creatinine 0.84 mg/dL ຫຼັງຈາກການເກັບຕົວໃນຕອນເຊົ້າຫຼັງອົດອາຫານ, ປົກກະຕິຂ້ອຍຈະຖາມ 3 ຢ່າງກ່ອນອື່ນ: ທ່ານດື່ມນ້ຳໄປປະລິມານເທົ່າໃດ, ທ່ານໄດ້ອອກກຳລັງກາຍບໍ, ແລະທ່ານໄດ້ກິນຫຍັງໃນມື້ກ່ອນໜ້ານີ້ ການກວດການເຮັດວຽກຂອງໄຕ (renal function panel).
, ບໍ່ແມ່ນການວິນິດໄສໄຕດ້ວຍຕົວດຽວ ຕົວຊີ້ບອກດ້ານບໍລິບົດ, BUN ແມ່ນ eGFR ແລະ creatinine ຕິດຕາມການກອງ (filtration) ໄດ້ດີກວ່າ BUN ຢ່າງດຽວ ເມື່ອຄຳຖາມແມ່ນເລື່ອງໂລກຂໍ້ມື້ອງໝາກໄຂ່ຫຼັງ.
ຊ່ວງປົກກະຕິຂອງ BUN, ໜ່ວຍ, ແລະເປັນຫຍັງຕົວເລກດຽວອາດຊັກນຳ
ສ່ວນໃຫຍ່ຫ້ອງທົດລອງຂອງຜູ້ໃຫຍ່ລາຍງານ BUN ປະມານ 7-20 mg/dL, ເຖິງແມ່ນວ່າ 6-24 mg/dL ກໍເປັນເລື່ອງທີ່ພົບໄດ້ຄືກັນ. ຜົນທີ່ສູງກວ່າຊ່ວງແບບພຽງເລັກນ້ອຍມັກຈະເປັນບັນຫາດ້ານບໍລິບົດການວັດແທກ, ບໍ່ແມ່ນການຕິດປ້າຍໂລກ.

ສັນຍານເຕືອນ (red flag) ຢູ່ໃນແພລດຟອມບໍ່ໄດ້ບອກວ່າຜົນນັ້ນມີຄວາມໝາຍຫຼາຍປານໃດ. BUN ຂອງ 21 mg/dL ອາດຈະເປັນເລື່ອງທີ່ບໍ່ສຳຄັນສຳລັບຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີ ແລະບໍ່ແປກໃຈເລີຍຫຼັງຈາກການຖືກອົດອາຫານ, ນັ້ນແມ່ນເຫດທີ່ວ່າ ຄູ່ມືຊ່ວງປົກກະຕິຂອງການກວດເລືອດ ໃຊ້ເວລາຫຼາຍກັບການປ່ຽນແປງທາງຊີວະພາບ (biologic variation) ຫຼາຍກວ່າກ່ອງສີ.
ຢູ່ນອກສະຫະລັດ, ຄຸນສົມບັດດຽວກັນນີ້ມັກຈະລາຍງານເປັນ urea ໃນ mmol/L ແທນທີ່ຈະເປັນ BUN ໃນ mg/dL. BUN ຂອງ 20 mg/dL ເທົ່າກັບປະມານ 7.1 mmol/L urea, ແລະ BUN ຂອງ 10 mg/dL ເທົ່າກັບປະມານ 3.6 mmol/L urea—ການແປງທີ່ເຮັດໃຫ້ຄອບຄົວສັບສົນເວລາປຽບທຽບຜົນຂ້າມປະເທດ.
ສິ່ງທີ່ຂ້ອຍໃສ່ໃຈຫຼາຍທີ່ສຸດແມ່ນເສັ້ນໂນ້ມ (trajectory). ຜູ້ປ່ວຍທີ່ BUN ປົກກະຕິຂອງລາວແມ່ນ 9 mg/dL ແລະຕອນນີ້ວັດໄດ້ 19 mg/dL ໄດ້ປ່ຽນແປງຢ່າງມີຄວາມໝາຍຫຼາຍກວ່າຄົນທີ່ຢູ່ປະມານ 18-20 mg/dL ທຸກໆປີ, ນັ້ນແມ່ນເຫດທີ່ ການແຈກຢາຍຊ່ວງປົກກະຕິຂອງ BUN ຈະໃຫ້ຄວາມສຳຄັນກັບເສັ້ນໂນ້ມກ່ອນຈຸດຕັດດຽວສະເໝີ.
ເປັນຫຍັງການຂາດນ້ຳ ຈຶ່ງເປັນແບບສູງ BUN ທີ່ພົບເລື້ອຍແບບດຽວ
BUN ສູງຢ່າງດຽວ ມັກຈະສະທ້ອນ ການຂາດນ້ຳ ຫຼື ປະລິມານເລືອດທີ່ມີປະສິດທິຜົນຫຼຸດລົງ. ໄຕຈະດູດຊຶມ urea ຫຼາຍຂຶ້ນເວລາທ່ານແຫ້ງນ້ຳ, ດັ່ງນັ້ນ BUN ສາມາດສູງຂຶ້ນໄດ້ ເຖິງແມ່ນ creatinine ຍັງຢູ່ໃນລະດັບປົກກະຕິ.

A ອັດຕາສ່ວນ BUN/creatinine ສູງກວ່າ 20:1 ແມ່ນຂໍ້ບົ່ງຊີ້ກ່ອນໄຕ (prerenal) ທີ່ເປັນຄລາສສິກ, ບໍ່ແມ່ນການວິນິດໄສ. ໃນການປະຕິບັດ, ຂ້ອຍເຫັນສິ່ງນີ້ຫຼັງຈາກການບໍ່ກິນອາຫານຂ້າມຄືນ, ການບິນໄກຍາວ, ການໄປຫ້ອງອົບອົບ (sauna), ຫຼື ການອອກກຳລັງກາຍໃນອາກາດຮ້ອນ—ເປັນຮູບແບບດຽວກັນກັບທີ່ພວກເຮົາອະທິບາຍໃນບົດຂອງພວກເຮົາກ່ຽວກັບ ຄ່າສູງເກີນຈິງທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ຳ (dehydration).
ເວລາຂ້ອຍທົບທວນ BUN 27 mg/dL, creatinine 0.90 mg/dL, sodium 145 mmol/L, ແລະ hematocrit ສູງແບບປົກກະຕິສູງ (high-normal) ຫຼັງຈາກເກັບເລືອດໃນຕອນເຊົ້າ, ການຂາດນ້ຳຈະຂຶ້ນໄປຢູ່ອັນດັບຕົ້ນໆໃນລາຍຊື່. ຄົນເຈັບມັກຈະປະຫຼາດໃຈວ່າ ແມ່ນແຕ່ກາເຟ 2 ຈອກ ແລະບໍ່ດື່ມນ້ຳກ່ອນໄປກວດ ກໍສາມາດທຳໃຫ້ຜົນອອກມາແຕກຕ່າງໄດ້, ໂດຍສະເພາະຖ້າການເກັບເລືອດຕາມຫຼັງຈາກການບໍ່ກິນອາຫານ ຫຼື ຫຼັງອອກກຳລັງກາຍໄວ. ນີ້ແມ່ນເຫດຜົນທີ່ ຄູ່ມືອັດຕາສ່ວນ BUN/creatinine ມີປະໂຫຍດຫຼາຍກວ່າການຈ້ອງເບິ່ງ BUN ຢ່າງດຽວ.
ຄຳແນະນຳຂອງ NICE ກ່ຽວກັບການບົກຜ່ອງໄຕຢ່າງຮຸນແຮງ (acute kidney injury) ຂໍໃຫ້ແພດປະເມີນ ສະຖານະປະລິມານນ້ຳໃນຮ່າງກາຍ, ປະລິມານຍ່ຽວ, ແລະ ການໄດ້ຮັບຢາ, ບໍ່ແມ່ນພຽງຄ່າ urea ຄ່າດຽວ (NICE, 2019). ນີ້ກົງກັບຊີວິດຈິງ: ຖ້າທ່ານຮູ້ສຶກດີ, ຍ່ຽວປົກກະຕິ, ແລະ ສ່ວນອື່ນໆຂອງການກວດຍັງຄົງທີ່, BUN ສູງເລັກນ້ອຍ ມັກຈະເປັນບັນຫາທີ່ຕ້ອງກວດຊ້ຳ ແລະກວດຄືນ, ບໍ່ແມ່ນສຸກເສີນ.
ກິນໂປຣຕີນສູງ, ເລືອດອອກທາງລຳໄສ້ (GI bleeding), ແລະຄວາມຕຶງຄຽດແບບ catabolic ສາມາດເຮັດໃຫ້ BUN ສູງໄດ້
ແມ່ນ—ການກິນໂປຣຕີນສູງ ສາມາດເຮັດໃຫ້ BUN ສູງຂຶ້ນໄດ້ ໂດຍບໍ່ມີພະຍາດໄຕ. ສ່ວນຂ້າງເທິງ, ການເລືອດອອກທາງ GI, ການຝຶກທີ່ໜັກແໜ້ນ, ໄຂ້, ແລະ ການທຳລາຍຂອງເນື້ອເຍື່ອ ກໍສາມາດເຮັດແນວນີ້ໄດ້, ນີ້ແມ່ນເຫດຜົນທີ່ຄ່າ BUN ສູງຢ່າງດຽວ ຕ້ອງອາໄສປະຫວັດ, ບໍ່ແມ່ນພຽງຊ່ວງອ້າງອີງ.

ມື້ທີ່ກິນໂປຣຕີນສູງ ສາມາດເຮັດໃຫ້ BUN ສູງຂຶ້ນເລັກນ້ອຍສຳລັບ 24-72 ຊົ່ວໂມງ, ໂດຍສະເພາະເມື່ອການກິນດັນຂຶ້ນໄປເກີນປະມານ 1.8-2.2 g/kg/day. ຂ້ອຍເຫັນສິ່ງນີ້ເລື້ອຍໃນນັກກິລາດ້ານຄວາມແຂງ ທີ່ກວດເບິ່ງແນວໂນ້ມຜົນການກວດຫຼັງຈາກຫຼາຍມື້ຂອງ whey shakes, jerky, ໄຂ່, ແລະ ການດື່ມນ້ຳໜ້ອຍ. performance lab trends after several days of whey shakes, jerky, eggs, and low water intake.
ມີອີກມຸມໜຶ່ງຢູ່ນີ້: ການເລືອດອອກທາງລຳໄສ້ສ່ວນເທິງ (upper GI bleeding) ສາມາດເພີ່ມ BUN ໄດ້ ເພາະວ່າ hemoglobin ທີ່ຖືກຍ່ອຍຈະປະພຶດຄ້າຍກັບການຮັບໂປຣຕີນພາຍໃນປະລິມານຫຼາຍ. ຖ້າ BUN ກຳລັງສູງຂຶ້ນ ແລະທ່ານກໍມີອາຈົມດຳ, ວິນຫົວ, ເລືອດຈາງໃໝ່, ຫຼື ອາການທ້ອງ, ຢ່າສົມມຸດວ່າມັນເປັນແຕ່ຈາກອາຫານຂອງທ່ານ.
ການອອກກຳລັງກາຍໜັກ, ໄຂ້, ການຕິດເຊື້ອ, ແລະ ການທຳລາຍເນື້ອເຍື່ອຢ່າງໄວ ກໍສາມາດເຮັດໃຫ້ BUN ສູງຂຶ້ນໄດ້ ເພາະວ່າຮ່າງກາຍກຳລັງສ້າງຂີ້ເສດ nitrogen ຫຼາຍຂຶ້ນ. ຄົນເຈັບທີ່ປະສົມການບໍ່ກິນອາຫານແບບສະຫຼັບສະຫຼັບ (intermittent fasting), ການຝຶກໄວ, ແລະ ການເກັບເລືອດໃນຕອນເຊົ້າທີ່ຂາດນ້ຳ ມັກຈະສ້າງສະຖານະທີ່ພ້ອມສຳລັບຜົນທີ່ອາດຊວນໃຫ້ເຂົ້າໃຈຜິດ, ນີ້ແມ່ນເຫດຜົນທີ່ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ກົດການບໍ່ກິນອາຫານສຳລັບການກວດ ມັນສຳຄັນກວ່າທີ່ຄົນສ່ວນຫຼາຍຄາດຄິດ.
ເມື່ອໃດ BUN ເລີ່ມເບິ່ງຄ້າຍບັນຫາໝາກໄຂ່ຫຼັງ
BUN ຈະເລີ່ມເປັນຫ່ວງຫຼາຍຂຶ້ນ ເມື່ອມັນສູງຂຶ້ນພ້ອມກັບ creatinine, eGFR ຫຼຸດລົງ, ຍ່ຽວມີໂປຣຕີນຫຼືເລືອດ, ຫຼືຄ່າໄຟຟ້າ (electrolytes) ຜິດປົກກະຕິ. ຮູບແບບທີ່ປະສົມກັນນີ້ແມ່ນສິ່ງທີ່ພາເຮົາຈາກການປອບໃຈ ໄປສູ່ການປະເມີນກ່ຽວກັບໄຕ.

BUN ຂອງ 38 mg/dL ກັບ creatinine 1.9 mg/dL ເປັນຄຳຖາມທີ່ຕ່າງຈາກ BUN ຂອງ 24 mg/dL ກັບ creatinine 0.8 mg/dL. ຢ່າງຫຼວງຫຼາຍ. ເມື່ອ creatinine ສູງຂຶ້ນ, ໂດຍສະເພາະຖ້າມີ ໂພແທດຽມສູງກວ່າ 5.5 mmol/L ຫຼື bicarbonate ຕ່ຳກວ່າ 20 mmol/L, ຄວາມສົນໃຈຂອງເຮົາຈະປ່ຽນໄປຫາສາເຫດທີ່ໄດ້ທົບທວນໃນ ຄູ່ມື creatinine ສູງ.
KDIGO ກຳນົດ ການບາດເຈັບໄຕສຸກເສີນ (acute kidney injury) ໂດຍ creatinine, ບໍ່ແມ່ນ BUN: ການສູງຂຶ້ນຢ່າງໜ້ອຍ 0.3 mg/dL ພາຍໃນ 48 ຊົ່ວໂມງ ຫຼື ພື້ນຖານ 1.5 ເທົ່າ ພາຍໃນ 7 ວັນ ຖືກຕາມເກນ (Kellum et al., 2012). ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍບອກໃຫ້ຄົນເຈັບເບິ່ງ ຊ່ວງ eGFR ແລະການປ່ຽນແປງຈາກ creatinine ກ່ອນໜ້າຂອງພວກເຂົາ ກ່ອນຈະສົມມຸດວ່າເປັນໄຕລົ້ມເຫຼວ.
ໂລກໄຕເສື່ອມມັກຈະຕ້ອງມີຄວາມຕໍ່ເນື່ອງ, ບໍ່ແມ່ນເປັນຄັ້ງບໍ່ດີອັນດຽວ. ການ eGFR ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຫຼາຍກວ່າ 3 ເດືອນ ຫຼືຫຼັກຖານຄວາມເສຍຫາຍຂອງໄຕ ເຊັ່ນ albuminuria ສຳຄັນກວ່າການຄ່ອຍໆປ່ຽນຂອງ BUN, ແລະ ສັນຍານທີ່ລະອຽດກວ່າມັກຈະປາກົດໃນຮູບແບບທີ່ອະທິບາຍໃນ ການປ່ຽນແປງການກວດເລືອດຂອງໄຕ ຊີ້ນຳ.
ສັນຍານ AKI ທີ່ສຳຄັນກວ່າຕົວ BUN ເອງ
ການລົດລົງຢ່າງທັນທີຂອງປະລິມານຍ່ຽວ, ອາການບວມໃໝ່, ອາເມັດ, ສັບສົນ, ຫຼື creatinine ພຸ່ງຂຶ້ນຫຼາຍກວ່າ 0.3 mg/dL ໃນ 48 ຊົ່ວໂມງ ຄວນໄດ້ຮັບການດຳເນີນການໄວກວ່າການມີ BUN ຜິດປົກກະຕິແບບອ່ອນໆພຽງຢ່າງດຽວ. ຈາກປະສົບການຂອງຂ້ອຍ, ຄົນເຈັບມັກຊັກຊ້າການໄປພົບແພດ ເພາະວ່າຊ່ອງທາງ (portal) ສະແດງພຽງສັນຍານເຕືອນສີແດງອັນດຽວ, ແຕ່ເວລາທີ່ມີການປ່ຽນແປງ ມັກເປັນເລື່ອງຫຼັກທີ່ແທ້ຈິງ.
ສັນຍານ CKD ທີ່ຕ້ອງຕິດຕາມໃນໄລຍະເວລາ
ການກວດແຜງໄຕຜິດປົກກະຕິອັນດຽວບໍ່ໄດ້ວິນິດໄສໂລກໄຕເສື່ອມຊຳເຮື້ອ (chronic kidney disease). ຄວາມຕໍ່ເນື່ອງໃນ 3 ເດືອນ, ການສູງຂອງ albumin ໃນຍ່ຽວ, ບັນຫາໂຄງສ້າງຂອງໄຕ, ໂລກເບົາຫວານ, ຄວາມດັນເລືອດສູງ, ຫຼື ທ່າອ່ຽງຜິດປົກກະຕິທີ່ເກີດຊ້ຳໆ ເຮັດໃຫ້ກໍລະນີແຂງແຮງກວ່າຕົວເລກ BUN ອັນດຽວເສຍອີກ.
ແບບຢາ ແລະອາຫານເສີມທີ່ຊັກນຳຄົນ
ຢາທົ່ວໄປຫຼາຍຊະນິດສາມາດເຮັດໃຫ້ BUN ສູງຂຶ້ນ ໂດຍບໍ່ແມ່ນເກີດຈາກໂລກໄຕໂດຍກົງ. ຢາຂັບຍ່ຽວ (diuretics), corticosteroids, ແລະການປະສົມຢາທີ່ທຳໃຫ້ປະລິມານນ້ຳໃນຮ່າງກາຍຫຼຸດລົງ ແມ່ນສິ່ງທີ່ຂ້ອຍເຫັນບໍ່ບໍ່ຍາກໃນການກວດຫ້ອງການນອກທົ່ວໄປ.

ຢາຂັບປັດສະວະ (diuretics), ຢາຄໍດິສໂຕຣອຍ (corticosteroids), ແລະຢາ tetracyclines ບາງຊະນິດທີ່ເກົ່າກວ່າ ສາມາດເພີ່ມ BUN ໄດ້ ເຖິງແມ່ນວ່າໄຕເອງບໍ່ແມ່ນບັນຫາຫຼັກ. ໃນກໍລະນີຂອງພວກເຮົາ, ຄູ່ມືການກວດເລືອດ biomarkers, BUN ແມ່ນໜຶ່ງໃນຕົວຊີ້ວັດທີ່ມີພຶດຕິກຳຄ້າຍກັບສັນຍານຄວາມເຄັ່ງຄຽດ ແລະສັນຍານດ້ານປະລິມານນ້ຳ ພ້ອມໆກັນ ພໍໆກັບສັນຍານການກອງ (filtration).
NSAIDs ຈະຍາກກວ່າ ເພາະວ່າມັນສາມາດຫຼຸດການໄຫຼຂອງເລືອດໄປຫາໄຕ (kidney perfusion) ໄດ້ ໂດຍສະເພາະເມື່ອປະສົມກັບການຂາດນ້ຳ (dehydration) ຫຼືຢາຂັບປັດສະວະ; ນັ້ນແຫຼະທີ່ BUN ແລະ creatinine ອາດຈະເພີ່ມຂຶ້ນພ້ອມກັນ. ຖ້າແພດຜູ້ດູແລຊ້ຳ BMP ຫຼັງຈາກທີ່ທ່ານຢຸດ ibuprofen, ດື່ມນ້ຳໃຫ້ພຽງພໍ (hydrate), ແລະພັກຜ່ອນ, ທິດທາງຂອງການປ່ຽນແປງມັກຈະບອກເລື່ອງທັງໝົດ.
ຮູບແບບທີ່ຂ້ອຍເຫັນທຸກເວລາແມ່ນ whey protein ບວກກັບ creatine ບວກກັບການອົດອາຫານແບບບາງໄລຍະ (intermittent fasting). Whey ມັກຈະຊຸກ ໃຫ້ BUN ເພີ່ມຂຶ້ນ, creatine ສາມາດຊຸກ ໃຫ້ creatinine ເພີ່ມຂຶ້ນ, ແລະການປະສົມນີ້ສາມາດເຮັດໃຫ້ຄົນທີ່ສຸຂະພາບດີເບິ່ງດູໜັກກວ່າທີ່ເປັນຈິງໃນເຈ້ຍ.
ຄ່າ BUN ຕ່ຳ ມັກຈະບໍ່ຮ້າຍແຮງປານໃດ
A BUN ຕ່ຳ ມັກຈະເປັນຫ່ວງໜ້ອຍກວ່າສູງ. ຄ່າຕ່ຳກວ່າປະມານ 5-6 mg/dL ມັກຈະສະທ້ອນ ການກິນໂປຣຕີນຕໍ່າ, ການຖືພາ, ການເກີນນ້ຳໃນຮ່າງກາຍ, ຫຼືການຜະລິດຢູເຣຍຫຼຸດລົງໃນ ພະຍາດຕັບ.

BUN ຈະຫຼຸດລົງ ເມື່ອຮ່າງກາຍຜະລິດ urea ໜ້ອຍລົງ ຫຼືເມື່ອເລືອດຖືກເຈືອຈາງຄ່ອນຂ້າງ. ຖ້າ BUN ຕ່ຳປາກົດພ້ອມກັບ ອັລບູມິນຕ່ຳ, ການຫຼຸດນ້ຳໜັກ (weight loss), ຫຼືການກິນອາຫານທາງປາກບໍ່ດີ (poor oral intake), ຂ້ອຍຄິດເຖິງການຂາດສານອາຫານຈາກໂປຣຕີນຕ່ຳ ຫຼືເຈັບປ່ວຍຊຳເຮື້ອ (chronic illness) ກ່ອນສິ່ງທີ່ກ່ຽວກັບໄຕ, ນັ້ນແຫຼະທີ່ ຄູ່ມື albumin ຕ່ຳ ອາດຊ່ວຍໄດ້ຢ່າງປະຫຼາດໃຈທີ່ນີ່ນີ້.
ການຖືພາມັກຈະຫຼຸດ BUN ເພາະວ່າປະລິມານ plasma ເພີ່ມຂຶ້ນ ແລະການກອງຂອງໄຕເພີ່ມຂຶ້ນ ໂດຍສະເພາະໃນໄຕມື້ທີ່ສອງ (second trimester). BUN ຕ່ຳພ້ອມກັບ ຄ່າໂຊດຽມຕໍ່າ ກໍສາມາດຊີ້ໄປທາງການມີນ້ຳເກີນ (overhydration) ຫຼືສະພາບຖືກເຈືອຈາງ (dilutional states) ຫຼາຍກວ່າການເສຍຫາຍຂອງໄຕ, ແລະຂອງພວກເຮົົາ ຄຳອະທິບາຍເລື່ອງໂຊດຽມຕ່ຳ (low sodium explanation) ຄຸ້ມຄອງການທັບຊ້ອນນີ້ໄດ້ດີ.
BUN ຕ່ຳພຽງຢ່າງດຽວ ບໍ່ຄ່ອຍສົ່ງໃຫ້ຂ້ອຍໄປຫາຄວາມອັນຕະລາຍ. ໃນຄລີນິກ ຂ້ອຍເຄີຍເຫັນຜູ້ໃຫຍ່ທີ່ສະຖຽນດີຢ່າງສົມບູນ, ໂດຍສະເພາະຄົນທີ່ຮູບຮ່າງຂະໜາດນ້ອຍ ແລະບາງຄົນທີ່ກິນອາຫານໂປຣຕີນຕ່ຳ, ນັ່ງຢູ່ປະມານ 5-8 mg/dL ເປັນເວລາຫຼາຍປີ ໂດຍບໍ່ມີບັນຫາກ່ຽວກັບໄຕແຕ່ຢ່າງໃດ.
ຄວນເຮັດຫຍັງຫຼັງຈາກ BUN ຜິດປົກກະຕິ 1 ຄັ້ງໃນການກວດປະຈຳ
ຖ້າ BUN ຜິດປົກກະຕິພຽງແຕ່ເລັກນ້ອຍ ແລະສ່ວນອື່ນຂອງແຜງຜົນກວດຍັງເປັນທີ່ໜ້າເຊື່ອຖື, ຂັ້ນຕອນຕໍ່ໄປມັກຈະເປັນ ການສະແດງບໍລິບົດ ແລະການກວດຊ້ຳ, ບໍ່ຕ້ອງຕົກໃຈ. ນັກແພດສ່ວນໃຫຍ່ຈະກວດຊ້ຳໃນ , ໂດຍສະເພາະຫຼັງຈາກການອົດອາຫານ, ເຈັບປ່ວຍ, ຂາດນ້ຳ, ຫຼືອອກກຳລັງກາຍໜັກ. ຄວາມກັງວົນຈະເພີ່ມຂຶ້ນ ຖ້າຜົນເປັນຄັ້ງໃໝ່ ແລະມີຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ເຈັບປວດ, ໄຂ້, ຫຼືສ່ວນ direct ສູງ. ການກວດຊ້ຳພາຍໃນ ສະພາບທີ່ປົກກະຕິກວ່າ.

ສຳລັບຄົນເຈັບທີ່ສຸຂະພາບດີ ທີ່ມີ BUN 21-30 mg/dL, ຄ່າ creatinine ປົກກະຕິ, eGFR ຄົງທີ່, ແລະບໍ່ມີອາການທີ່ໜ້າກັງວົນ, ຂ້ອຍມັກແນະນຳໃຫ້ດື່ມນ້ຳພໍດີຕາມປົກກະຕິ ແລະກວດແຜງສານເຄມີຊ້ຳ ແທນການກວດພາບດ່ວນ. ເມື່ອ BUN ເຂົ້າໄປຢູ່ໃນ ອາຍຸ 40 ປີ ຫຼື ສູງຂຶ້ນໄວພ້ອມກັບອາການ, ເກນສຳລັບການຕິດຕາມໄວຂຶ້ນຈະປ່ຽນໄປ.
ພະຍາຍາມກວດຊ້ຳໃນສະພາບທີ່ເບື່ອໆ: ດື່ມນ້ຳຕາມປົກກະຕິ, ຫຼີກລ້ຽງມື້ທີ່ກິນໂປຣຕີນໜັກເປັນພິເສດ, ຂ້າມການອອກກຳລັງກາຍຫນັກໆກ່ອນໜ້ານັ້ນ, ແລະ ນຳເອົາລາຍຊື່ຢາທັງໝົດ. ນ້ຳທຳມະດາມັກຈະອະນຸຍາດໃຫ້ດື່ມກ່ອນການກວດສານເຄມີຕາມປົກກະຕິ, ແລະ ບົດຄວາມຂອງພວກເຮົາກ່ຽວກັບ ການດື່ມນ້ຳກ່ອນການກວດເລືອດ ຕອບຄຳຖາມທີ່ຜູ້ປ່ວຍຖາມຫຼາຍທີ່ສຸດຢ່າງປະຕິບັດ.
ນີ້ແມ່ນບ່ອນທີ່ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ ຊ່ວຍໄດ້. Kantesti AI ອ່ານ BUN ຄຽງຄູ່ກັບ creatinine, eGFR, sodium, potassium, albumin, hematocrit, ແລະຜົນກວດກ່ອນໜ້າຂອງທ່ານ, ແລະຖ້າທ່ານຢາກເບິ່ງອີກຄັ້ງແບບໄວ ທ່ານສາມາດ ລອງສະແດງຟຣີ ດ້ວຍ PDF ຫຼືຮູບຖ່າຍດ້ວຍໂທລະສັບ ໃນປະມານໜຶ່ງນາທີ.
ເຫດຜົນດີໆທີ່ຄວນກວດຊ້ຳໄວກວ່າ
ກວດຊ້ຳໄວຂຶ້ນ ຖ້າ BUN ກຳລັງເພີ່ມຂຶ້ນ, ຖ້າ creatinine ຂຍັບຂຶ້ນແມ່ນແຕ່ 0.2-0.3 ມກ/ດລ, ຫຼືຖ້າທ່ານມີອາຈຽນ, ຖອກທ້ອງ, ກິນໜ້ອຍ, ຫຼືມີການປ່ຽນແປງຢາ. ຈາກປະສົບການຂອງຂ້ອຍ, ເລື່ອງລາວຂອງຊ່ວງກ່ອນໜ້າ 72 ຊົ່ວໂມງ ມັກຈະສຳຄັນກວ່າ BUN ຕົວເລກທີ່ແນ່ນອນ.
ໃຜມັກຈະໄດ້ຜົນ BUN ທີ່ຊັກນຳຫຼາຍທີ່ສຸດ
ຜູ້ສູງອາຍຸ, ນັກກິລາ, ຄົນທີ່ມີມວນກ້າມຕ່ຳ, ແລະຜູ້ໃດກໍຕາມທີ່ກິນຢາຂັບປັດຍ່ຽວ (diuretics) ຈະໄດ້ຜົນ BUN ທີ່ຊວນໃຫ້ເຂົ້າໃຈຜິດ ເລື້ອຍກວ່າສະເລ່ຍ. ຕົວເລກຂອງເຂົາເຈົ້າຕ້ອງການການຕີຄວາມໝາຍອີກໜ້ອຍ ແລະຕ້ອງການຄວາມກັງວົນໜ້ອຍລົງ.

ຜູ້ສູງອາຍຸແມ່ນຕົວຢ່າງຄລາສສິກ. ຄົນອາຍຸ 78 ປີ ທີ່ບາງ ອາດມີ creatinine ພຽງແຕ່ 0.7 mg/dL ເພາະມວນກ້າມຕ່ຳ, ດັ່ງນັ້ນ BUN ຂອງ 28 mg/dL ສາມາດສ້າງອັດຕາສ່ວນທີ່ເບິ່ງດຣາມາຕິກ ໂດຍບໍ່ມີໂລກຕັ້ງຕົ້ນຂອງໄຕແທ້ໆ, ເຊິ່ງເປັນເຫດຜົນໜຶ່ງທີ່ຂ້ອຍມັກການຕີຄວາມໝາຍຢ່າງສະໝ່ຳສະເໝີ ຫຼາຍກວ່າການຕີຄວາມແບບຄັ້ງດຽວ. ການກວດເລືອດປະຈຳສຳລັບຜູ້ສູງອາຍຸ ແທນການຕີຄວາມແບບຄັ້ງດຽວ.
ນັກກິລາອາດເບິ່ງຄືກັບຜິດປົກກະຕິໃນເຈ້ຍດ້ວຍເຫດຜົນທີ່ກົງກັນຂ້າມ. ຫຼັງຈາກແລ່ນຍາວ, ການສัมຜັດຄວາມຮ້ອນ, ຫຼືການກິນໂປຣຕີນແບບເຂັ້ມຂຸ້ນ, ບາງຄັ້ງຂ້ອຍເຫັນຄ່າ BUN ຊົ່ວຄາວໃນ ຊ່ວງກາງ-20 ຫາຕ່ຳ-30 mg/dL ໂດຍມີການກວດຕິດຕາມຂອງໄຕທີ່ປົກກະຕິສົມບູນ ເມື່ອການດື່ມນ້ຳ ແລະພາລະການຝຶກຊັດເຈນຂຶ້ນ.
ແນວໂນ້ມດີກວ່າການເບິ່ງແບບຈຸດດຽວ. ຖ້າ BUN ຂອງທ່ານເປັນ 18, 19, 18, ແລະຕອນນີ້ 20 mg/dL, ນັ້ນແມ່ນພາບທາງຄລີນິກທີ່ຕ່າງກັນຫຼາຍຈາກ 11, 12, ແລະຕອນນີ້ 20 mg/dL, ນັ້ນແມ່ນເຫດຜົນທີ່ຄົນເຈັບມັກຈະເຮັດໄດ້ດີກວ່າ ເມື່ອພວກເຂົາຮັກສາ ປະຫວັດການກວດເລືອດຕາມເວລາ ແທນທີ່ຈະຕອບສະໜອງກັບການເຕືອນຈາກພອດດຽວ.
ການຕີຄວາມໝາຍ BUN ຂອງ AI Kantesti ໃນບັນບັນທຶກທາງຄລິນິກຈິງ
Kantesti AI ຕີຄວາມໝາຍ BUN ໄດ້ດີທີ່ສຸດ ເມື່ອມັນສາມາດປຽບທຽບຕົວຊີ້ວັດໄຕ, ຕົວຊີ້ວັດການດື່ມນ້ຳ, ແລະຜົນກ່ອນໜ້າ—ບໍ່ແມ່ນເມື່ອມັນເຫັນຕົວເລກແບບດຽວ. ນັ້ນແມ່ນວິທີທີ່ແພດຄິດເມື່ອຄຳຖາມແມ່ນວ່າ BUN ສະທ້ອນການຂາດນ້ຳ, ພາລະໂປຣຕີນ, ຫຼື ໂລກໄຕ.

ໃນ ການຕີຄວາມໝາຍຂອງການກວດເລືອດດ້ວຍ AI, ລະບົບຂອງພວກເຮົາຊັ່ງນ້ຳໜັກ BUN ທຽບກັບ creatinine, eGFR, sodium, potassium, CO2, albumin, hemoglobin, hematocrit, ແລະຄ່າພື້ນຖານກ່ອນໜ້າ. ພວກເຮົາສ້າງວິທີການນັ້ນ ເພາະວ່າ BUN ຂອງ 26 mg/dL ໝາຍເຖິງສິ່ງໜຶ່ງໃນນັກແລ່ນມາຣາທອນທີ່ຂາດນ້ຳ ແລະອີກຢ່າງໜຶ່ງທີ່ຕ່າງກັນຫຼາຍໃນຄົນເຈັບທີ່ potassium ຂອງ 5.8 mmol/L, ແລະກອບວຽກທາງຄລີນິກຂອງພວກເຮົາລະອຽດຢູ່ໃນ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ.
ການທົບທວນຂອງເຄືອຂ່າຍປະສາດ (neural network) ຂອງ Kantesti ທີ່ເບິ່ງແບບແນວໂນ້ມທີ່ພົບໃນຜົນກວດຫຼາຍລ້ານລາຍການຈາກຫຼາຍກວ່າ 127 ປະເທດ, ເຊິ່ງມີຄວາມສຳຄັນ ເພາະວ່າຫົວໜ່ວຍ, ຊ່ວງອ້າງອີງ, ແລະເງື່ອນໄຂການເກັບຕົວຢ່າງ ຈະແຕກຕ່າງຫຼາຍກວ່າທີ່ຄົນເຈັບຮູ້ຈັກ. ໃນການປະຕິບັດຂອງຂ້ອຍເອງ, Thomas Klein, MD, ຂ້ອຍພົບວ່າຄົນເຈັບເຂົ້າໃຈການກວດໄຕໄດ້ໄວກວ່າ ເມື່ອການອະທິບາຍເລີ່ມຈາກບໍລິບົດ ແທນທີ່ຈະເລີ່ມຈາກຮູບແຄັບຊ່ວງປົກກະຕິ.
ມີຂອບເຂດຈຳກັດ, ແລະຂ້ອຍຂໍເວົ້າຢ່າງຊັດເຈນ. ຖ້າ BUN ສູງ ແລະທ່ານກໍມີ ປັດສະວະອອກຕ່ຳ, ບວມ, ສັບສົນ, ອາເຈັຽນ, ອາການທາງເອິກ, ອາຈົມດຳ, ຫຼື creatinine ທີ່ກຳລັງເພີ່ມຂຶ້ນ, ທ່ານຕ້ອງການການດູແລທາງຄລີນິກ, ບໍ່ແມ່ນພຽງແຕ່ຊອບແວການຕີຄວາມໝາຍ.
ການທົບທວນທາງການແພດ, ມາດຕະຖານການຄົ້ນຄວ້າ, ແລະສະຫຼຸບສຸດທ້າຍ
ການຕີຄວາມໝາຍ BUN ຢ່າງຮັບຜິດຊອບ ໝາຍເຖິງການປະສົມວິທະຍາສາດການກວດທາງຫ້ອງທົດລອງ ເຂົ້າກັບການທົບທວນໂດຍມະນຸດ. ນັ້ນແມ່ນເຫດຜົນທີ່ເນື້ອຫາກ່ຽວກັບໄຕຂອງພວກເຮົາ ຖືກຂຽນ ແລະກວດສອບໂດຍແພດ ແທນທີ່ຈະສ້າງຈາກຊ່ວງອ້າງອີງຢ່າງດຽວ.

ຕັ້ງແຕ່ ເມສາ 23, 2026, ທີມງານຂອງພວກເຮົາອັບເດດການສຶກສາກ່ຽວກັບການກວດໄຕ ຕາມຄຳແນະນຳປັດຈຸບັນ ແລະພຶດຕິກຳການກວດໃນໂລກຈິງ. ຖ້າທ່ານຢາກຮູ້ວ່າໃຜເປັນຜູ້ຢູ່ເບື້ອງຫຼັງວຽກນັ້ນ, ທ່ານສາມາດອ່ານເພີ່ມເຕີມ ກ່ຽວກັບພວກເຮົາ ແລະທົບທວນແພດຜູ້ຊ່ຽວຊານຢູ່ໃນ ຄະນະທີ່ປຶກສາທາງການແພດ.
ສະຫຼຸບທີ່ເປັນປະໂຫຍດແບບງ່າຍໆແມ່ນງ່າຍ. BUN ທີ່ຜິດປົກກະຕິເລັກນ້ອຍໃນການກວດປົກກະຕິ ມັກຈະສະທ້ອນ ການດື່ມນ້ຳ, ການກິນໂປຣຕີນ, ຫຼື ຢາ ກ່ອນມັນຈະສະທ້ອນເຖິງໂລກຂອງໝາກໄຂ່ຫຼັງ, ແຕ່ຄວາມໝັ້ນໃຈນັ້ນຈະຫາຍໄປຖ້າ creatinine ສູງຂຶ້ນ, eGFR ຫຼຸດລົງ, ໂພແທດຊຽມສູງ, ປັດສະວະປ່ຽນແປງ, ຫຼືມີອາການເກີດຂຶ້ນ.
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ຈະພົບວ່າເລື່ອງນີ້ງ່າຍຂຶ້ນ ເມື່ອເຂົາຢຸດຖາມວ່າ, 'BUN ຂອງຂ້ອຍສູງບໍ?' ແລະເລີ່ມຖາມວ່າ, 'ສູງກວ່າຫຍັງ, ແລະເມື່ອທຽບກັບຕົວຊີ້ວັດອື່ນໆອັນໃດ?' ນັ້ນແມ່ນຄໍາຖາມທີ່ດີກວ່າ—ແລະໃນທາງການແພດ, ມັນເກືອບຈະເປັນຄໍາຖາມທີ່ໄດ້ຄໍາຕອບທີ່ຖືກຕ້ອງເສມີ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
BUN ໝາຍຄວາມວ່າຫຍັງໃນຜົນກວດເລືອດ?
BUN ໝາຍເຖິງ ຄ່າຢູເຣຍໃນເລືອດ (blood urea nitrogen), ສ່ວນທາດໄນໂຕຣເຈນຂອງ urea ທີ່ຜະລິດໃນຕັບຈາກການຍ່ອຍສະຫຼາຍຂອງໂປຣຕີນ ແລະຖືກຂັບອອກໂດຍໝາກໄຂ່ຫຼັງເປັນຫຼັກ. ການກວດຂອງຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ລາຍງານປະມານ 7-20 mg/dL ເປັນຄ່າປົກກະຕິ, ແຕ່ບາງຄົນໃຊ້ 6-24 mg/dL. BUN ສູງເລັກນ້ອຍໂດຍລໍາພັງມັກຈະສະທ້ອນການຂາດນ້ໍາ, ການກິນໂປຣຕີນຫຼ້າສຸດ, ຫຼືຜົນກະທົບຈາກຢາ ຫຼາຍກວ່າໂລກຂອງໝາກໄຂ່ຫຼັງ. ຜົນຈະມີຄວາມໝາຍຫຼາຍຂຶ້ນເມື່ອອ່ານຮ່ວມກັບ creatinine, eGFR, ແລະຜົນການພົບໃນປັດສະວະ.
ເປັນຫຍັງ BUN ຂອງຂ້ອຍສູງ ແຕ່ creatinine ປົກກະຕິ?
A BUN ສູງກັບ creatinine ປົກກະຕິ ສ່ວນໃຫຍ່ມັກຈະຊີ້ໄປທີ່ ການຂາດນ້ຳ, ປະລິມານເລືອດທີ່ມີປະສິດທິຜົນຫຼຸດລົງ, ການກິນ ການກິນໂປຣຕີນສູງ, ຫຼ້າສຸດ, ຫຼືຢາບາງຊະນິດເຊັ່ນ ຢາຂັບປັດສະວະ (diuretics) ຫຼື ສະເຕີຣອຍ. ໃນທາງການແພດ, BUN ຢູ່ໃນ 21-30 mg/dL ຊ່ວງ ໂດຍທີ່ creatinine ຍັງຢູ່ປະມານ 0.7-1.1 mg/dL ມັກຈະເປັນຫ່ວງໜ້ອຍກວ່າທີ່ຜູ້ປ່ວຍຄາດຫວັງ. ອັດຕາສ່ວນທີ່ສູງກວ່າ 20:1 ສະໜັບສະໜູນຮູບແບບກ່ອນໝາກໄຂ່ຫຼັງ (prerenal), ແຕ່ມັນບໍ່ໄດ້ຢືນຢັນສາເຫດ. ຖ້າສ່ວນອື່ນຂອງກະດານການກວດຍັງຄົງທີ່, ການກວດຊ້ໍາຫຼັງຈາກດື່ມນ້ໍາໃຫ້ພໍດີມັກຈະເປັນຂັ້ນຕໍ່ໄປ.
ການຂາດນ້ຳພຽງຢ່າງດຽວສາມາດເຮັດໃຫ້ BUN ສູງຂຶ້ນໄດ້ບໍ?
ແມ່ນແລ້ວ, ການຂາດນ້ໍາຢ່າງດຽວສາມາດເຮັດໃຫ້ BUN ສູງ, ແລະມັນອາດຈະເປັນເຫດຜົນທີ່ພົບເລື້ອຍທີ່ສຸດສໍາລັບຜົນການກວດທີ່ຜິດປົກກະຕິຢ່າງດຽວຫຼັງຈາກການກວດປະຈໍາ. ເມື່ອຮ່າງກາຍຄ່ອນຂ້າງແຫ້ງ, ໝາກໄຂ່ຫຼັງຈະດູດຊຶມ urea ກັບຄືນຫຼາຍຂຶ້ນ, ດັ່ງນັ້ນ BUN ອາດຈະເພີ່ມຂຶ້ນ ໃນຂະນະທີ່ creatinine ຍັງຄົງປົກກະຕິ. ຂ້ອຍມັກເຫັນຄ່າ BUN ຢູ່ທີ່ 24-30 mg/dL ຫຼັງຈາກການບໍ່ກິນອາຫານຕະຫຼອດຄືນ, ການອອກກໍາລັງກາຍໃນອາກາດຮ້ອນ, ຫຼືການກິນນ້ໍາບໍ່ພຽງພໍກ່ອນການກວດໃນຕອນເຊົ້າ. ຖ້າບັນຫາແມ່ນການຂາດນ້ໍາ, ຜົນມັກຈະດີຂຶ້ນໃນການກວດຊ້ໍາພາຍໃນບໍ່ກີ່ມື້ ຫາສອງສາມອາທິດ.
ການກິນໂປຣຕີນຫຼາຍ ຫຼື ດື່ມໂປຣຕີນແຊກ (protein shake) ສາມາດເພີ່ມ BUN ໄດ້ບໍ?
ແມ່ນແລ້ວ, ອາຫານ ທີ່ມີໂປຣຕີນສູງ ສາມາດເຮັດໃຫ້ BUN ສູງ ເພາະການສະລາຍຂອງໂປຣຕີນສ້າງໄນໂຕຣເຈນຫຼາຍຂຶ້ນ ທີ່ຕ້ອງຖືກປ່ຽນເປັນ urea. ຜົນກະທົບມັກຈະບໍ່ຫຼາຍ ແລະມັກຈະຢູ່ຕໍ່ 24-72 ຊົ່ວໂມງ, ແຕ່ຈະສັງເກດໄດ້ຫຼາຍເມື່ອການກິນເພີ່ມຂຶ້ນເກີນປະມານ 1.8-2.2 g/kg/day ຫຼືເມື່ອການກິນໂປຣຕີນຖືກຄູ່ກັບການກິນນ້ໍາຕໍ່າ. ໂປຣຕີນ whey ມັກຈະມີຜົນກະທົບຕໍ່ BUN ຫຼາຍກວ່າ creatinine, ໃນຂະນະທີ່ ອາຫານເສີມ creatine ມີແນວໂນ້ມທີ່ຈະສົ່ງຜົນຕໍ່ creatinine ຫຼາຍກວ່າ. ຄວາມແຕກຕ່າງນີ້ເປັນສາເຫດທີ່ຜູ້ອອກກຳລັງກາຍມັກໄດ້ຂໍ້ມູນທີ່ສັບສົນຈາກການກວດປົກກະຕິ.
ຄວາມໝາຍຂອງ BUN ຕໍ່າ ແມ່ນຫຍັງ?
A BUN ຕ່ຳ, ມັກຈະຕ່ຳກວ່າປະມານ 5-6 mg/dL, ມັກຈະສະທ້ອນເຖິງ ການກິນໂປຣຕີນຕໍ່າ, ການຖືພາ, ການເກີນນ້ຳໃນຮ່າງກາຍ, ຫຼືການຜະລິດຢູເຣຍຫຼຸດລົງໃນ ພະຍາດຕັບ ກວ່າສິ່ງທີ່ອັນຕະລາຍຕໍ່ໄຕ. BUN ສາມາດຫຼຸດລົງໄດ້ເມື່ອປະລິມານນ້ຳໃນເລືອດ (plasma volume) ຂະຫຍາຍຕົວ, ເຊິ່ງເປັນເຫດໜຶ່ງທີ່ການຖືພາມັກດັນໃຫ້ມັນຢູ່ປາຍຕ່ຳຂອງຊ່ວງ. ຖ້າ BUN ຕ່ຳປາກົດພ້ອມກັບ ອັລບູມິນຕ່ຳ, ໂພຊະນາການບໍ່ດີ, ຫຼື ການກວດການເຮັດວຽກຂອງຕັບຜິດປົກກະຕິ, ການຕີຄວາມຈະຫັນອອກຈາກໄຕ ແລະ ໄປສູ່ສົມດຸນຂອງໂປຣຕີນ ຫຼື ການເຮັດວຽກຂອງຕັບ. BUN ຕ່ຳຢ່າງດຽວບໍ່ຄ່ອຍເປັນສະພາບສຸກເສີນ.
ລະດັບ BUN ລະດັບໃດທີ່ອັນຕະລາຍ?
ບໍ່ມີຄ່າ BUN ຄ່າດຽວທີ່ຖືວ່າອັນຕະລາຍສຳລັບທຸກຄົນ, ເພາະບໍລິບົດສຳຄັນກວ່າຄ່າທີ່ແນ່ນອນ. BUN ສູງກວ່າ 40-50 mg/dL ຄວນຖືກທົບທວນໃຫ້ລະອຽດຂຶ້ນ, ແລະຄວາມກັງວົນຈະເພີ່ມຂຶ້ນຢ່າງໄວວາຖ້າ creatinine ກໍສູງດ້ວຍ, eGFR ກຳລັງຫຼຸດລົງ, ໂພແທດຊຽມສູງກວ່າ 5.5 mmol/L, ຫຼື ປະລິມານຍ່ຽວຫຼຸດລົງ. BUN ຕ່ຳກວ່າຍັງອາດສຳຄັນ ຖ້າມັນປ່ຽນແປງຢ່າງໄວຈາກຄ່າພື້ນຖານ ຫຼື ມາພ້ອມກັບອາການເຊັ່ນ ອາເມັດ, ບວມ, ສັບສົນ, ຫຼື ອາຈົມສີດຳ. ໃນການປະຕິບັດຈິງ, ການເບິ່ງແນວໂນ້ມ (trend) ພ້ອມກັບຕົວຊີ້ວັດອື່ນໆ ແມ່ນຕັດສິນຄວາມຮີບດ່ວນ.
ຂ້ອຍຄວນຈະກວດຊ້ຳຜົນ BUN ທີ່ຜິດປົກກະຕິເລັກນ້ອຍບໍ?
ຖ້າທ່ານຮູ້ສຶກດີ ແລະ ມີພຽງ BUN ຜິດປົກກະຕິແບບເບົາ, ສ່ວນໃຫຍ່ແພດຈະຊ້ຳການກວດສານໃນເລືອດ (chemistry panel) ໃນ , ໂດຍສະເພາະຫຼັງຈາກການອົດອາຫານ, ເຈັບປ່ວຍ, ຂາດນ້ຳ, ຫຼືອອກກຳລັງກາຍໜັກ. ຄວາມກັງວົນຈະເພີ່ມຂຶ້ນ ຖ້າຜົນເປັນຄັ້ງໃໝ່ ແລະມີຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ເຈັບປວດ, ໄຂ້, ຫຼືສ່ວນ direct ສູງ. ການກວດຊ້ຳພາຍໃນ ພາຍໃຕ້ເງື່ອນໄຂປົກກະຕິ. ດື່ມນ້ຳປົກກະຕິ, ຫຼີກລ້ຽງມື້ທີ່ກິນໂປຣຕີນໜັກເກີນປົກກະຕິ, ແລະ ຂ້າມການອອກກຳລັງທີ່ໜັກແຮງກ່ອນການກວດຊ້ຳ. ຖ້າ BUN ດີຂຶ້ນ ແລະ creatinine ຍັງຄົງທີ່, ການຂາດນ້ຳ ຫຼື ປັດໃຈດ້ານອາຫານຊົ່ວຄາວຈະເປັນໄປໄດ້ຫຼາຍກວ່າ. ຖ້າການກວດຊ້ຳອອກມາບໍ່ດີກວ່າ ຫຼື ມີອາການໃໝ່, ການສືບຄົ້ນມັກຈະຂະຫຍາຍໄປສູ່ການກວດຍ່ຽວ, ການທົບທວນຢາ, ແລະ ການປະເມີນໄຕທີ່ກວ້າງຂຶ້ນ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຖອກທ້ອງຫຼັງຈາກອົດອາຫານ, ມີຈຸດດຳໃນອາຈົມ ແລະ ຄູ່ມືກ່ຽວກັບລະບົບຍ່ອຍອາຫານ ປີ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືສຸຂະພາບຂອງແມ່ຍິງ: ການຕົກໄຂ່, ການໝົດປະຈຳເດືອນ ແລະ ອາການຂອງຮໍໂມນ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ເອກະສານອ້າງອີງທາງການແພດພາຍນອກ
Kellum JA et al. (2012). KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney International Supplements.
National Institute for Health and Care Excellence (2019). ການບາດເຈັບຂອງໄຕຢ່າງສຸກເສີນ: ການປ້ອງກັນ, ການກວດພົບ ແລະ ການຈັດການ. NICE Guideline NG148.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

Testosterone ຟຣີ ທຽບກັບ Testosterone ທັງໝົດ: SHBG ປ່ຽນແປງແນວໃດ
ການຕີຄວາມຜົນການກວດຮໍໂມນ ອັບເດດປີ 2026 ສຳລັບຄົນເຈັບ ຜົນການກວດ testosterone ທີ່ເບິ່ງຄ້າຍປົກກະຕິ ຍັງສາມາດເຂົ້າກັບອາການທີ່ເປັນຈິງໄດ້ ຖ້າ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດ PSA ສູງ: 8 ສາເຫດທົ່ວໄປ ນອກເໜືອຈາກມະເຮັງ
ການຕີຄວາມໝາຍການກວດຫ້ອງທົດລອງດ້ານອຸລະວິທະຍາ 2026 ອັບເດດ ສຳລັບຜູ້ປ່ວຍ PSA ທີ່ສູງບໍ່ໄດ້ໝາຍຄວາມວ່າເປັນມະເຮັງທັນທີ. ການໂຕໃຫຍ່ທີ່ບໍ່ແມ່ນມະເຮັງ, ການອັກເສບ, ການຕິດເຊື້ອ,...
ອ່ານບົດຄວາມ →
ການກວດການກ້າມຕົວຂອງເລືອດ: PT, INR, aPTT, Fibrinogen, D-Dimer
ການຕີຄວາມໝາຍການກວດຫ້ອງທົດລອງການກໍ່ຕົວຂອງເລືອດ 2026 ອັບເດດ ສຳລັບຜູ້ປ່ວຍ ການກວດການກໍ່ຕົວຂອງເລືອດບໍ່ແມ່ນການກວດຢ່າງດຽວ: PT/INR ກວດເສັ້ນທາງພາຍນອກ,...
ອ່ານບົດຄວາມ →
ສາເຫດຂອງເຮໂມໂກລບິນຕໍ່າ: ເມື່ອຜົນການກວດເລືອດຄົບຖ້ວນ (CBC) ຕ້ອງມີການຕິດຕາມ
ການຕີຄວາມຜົນການກວດຫ້ອງທົດລອງວິຊາເລືອດ 2026 ອັບເດດ ສຳລັບຄົນເຈັບ ການສະແດງຄ່າເຮໂມໂກບິນຕ່ຳ (hemoglobin) ບໍ່ແມ່ນການວິນິດໄສ. ຂໍ້ບົ່ງຊີ້ທີ່ເປັນປະໂຫຍດແມ່ນ...
ອ່ານບົດຄວາມ →
ແຜງໜ້າທີ່ຂອງໄຕ: ລາຍການກວດທີ່ລວມເຂົ້າ ແລະວິທີອ່ານມັນ
ການຕີຄວາມໝາຍການກວດສຸຂະພາບໄຕ 2026 Update ສຳລັບຄົນເຂົ້າໃຈງ່າຍ ການກວດແຜ່ນໄຕ (renal panel) ແມ່ນຫຼາຍກວ່າຄ່າໄຕພຽງໜຶ່ງຄ່າ. ການເນັ້ນຄົນເປັນຫຼັກ...
ອ່ານບົດຄວາມ →
ຜົນກວດເລືອດ AST ຕໍ່າ: ສາເຫດ ແລະ ເວລາທີ່ມັນສຳຄັນ
ການຕີຄວາມຜົນການກວດເຄື່ອງໝາຍການເຮັດວຽກຂອງຕັບ ປີ 2026 ອັບເດດ ສຳລັບຜູ້ປ່ວຍ ການກວດເລືອດ AST ທີ່ຕ່ຳ ມັກຈະບໍ່ເປັນອັນຕະລາຍ ໂດຍສະເພາະຖ້າ ALT,...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.