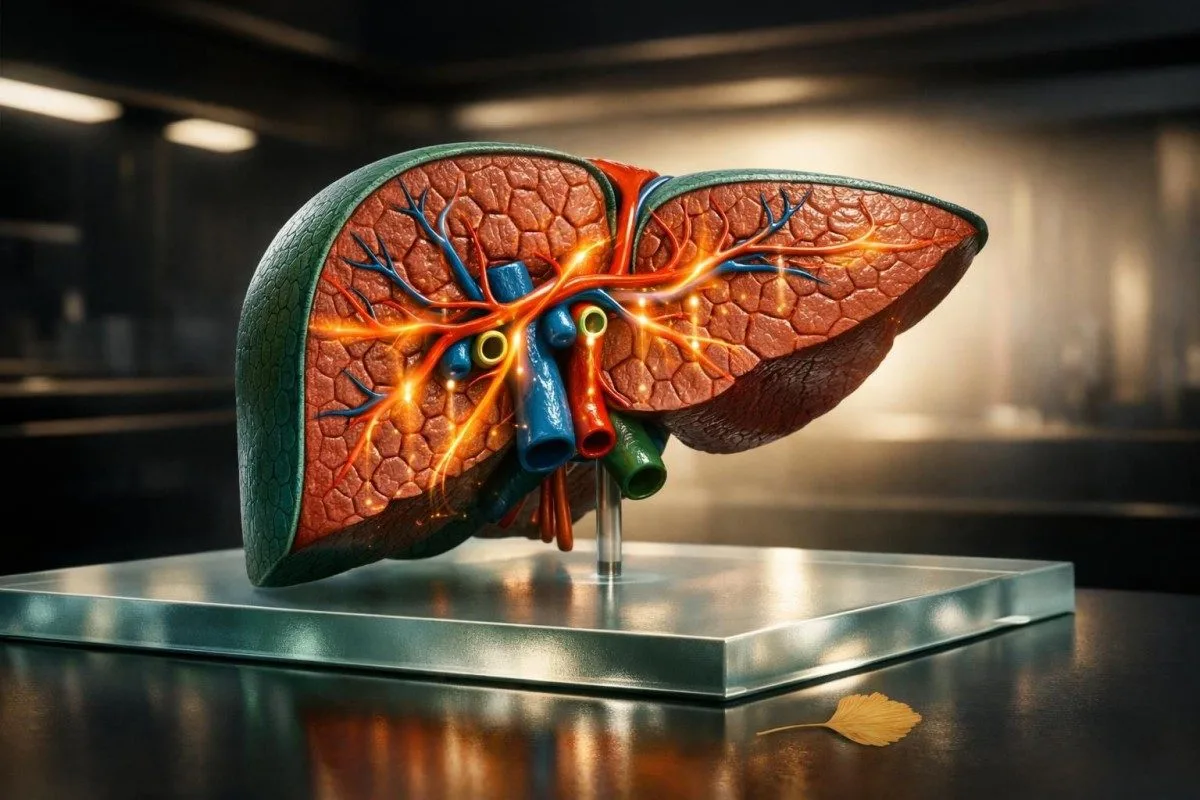
ອັດຕາ AST/ALT ຕໍ່າກວ່າ 1 ມັກຈະເໝາະກັບຕັບໄຂມັນ, ໃນຂະນະທີ່ອັດຕາສູງກວ່າ 2 ຈະເພີ່ມຄວາມເປັນຫ່ວງກ່ຽວກັບການບາດເຈັບຈາກເຫຼົ້າ ຫຼື ບາງຄັ້ງອາດເປັນການເສຍຫາຍຂອງກ້າມຊີ້ນ. ອັດຕານີ້ບໍ່ໄດ້ຢືນຢັນຢ່າງດຽວ: AST ຫຼື ALT ໃກ້ 500-1,000 U/L, ບິລິຣູບິນສູງກວ່າ 3 mg/dL, ຫຼື INR 1.5 ແລະສູງ ຕ້ອງກວດທາງການແພດຢ່າງທັນດ່ວນ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- ອັດຕາ AST/ALT ຕໍ່າກວ່າ 1 ມັກຈະເໝາະກັບ MASLD ໃນໄລຍະເລີ່ມ ຫຼື ຕັບໄຂມັນ ເມື່ອ ALT ສູງກວ່າ ແລະ ຄ່າມັກຈະຕໍ່າກວ່າປະມານ 200 U/L.
- ອັດຕາ AST/ALT ສູງກວ່າ 2 ເພີ່ມຄວາມເປັນຫ່ວງກ່ຽວກັບການບາດເຈັບຂອງຕັບຈາກເຫຼົ້າ, ໂດຍສະເພາະຖ້າ GGT ສູງ ແລະ MCV ສູງກວ່າ 100 fL.
- AST ບໍ່ແມ່ນຄ່າທີ່ຈຳເພາະສຳລັບຕັບ; ການບາດເຈັບຂອງກ້າມຊີ້ນ, ການຊັກ, ແລະ ການອອກກຳລັງແບບໜັກ ສາມາດເຮັດໃຫ້ AST ສູງກວ່າ ALT.
- CK ສູງກວ່າ 1,000 U/L ພ້ອມກັບບິລິຣູບິນ ປົກກະຕິ ແລະ GGT ຊ່ຽງໄປທາງຄວາມເປັນໄປໄດ້ວ່າເປັນບັນຫາກ້າມຊີ້ນ ຫຼາຍກວ່າໂລກຕັບຂັ້ນຕົ້ນ.
- ຕັບອັກເສບຈາກເຫຼົ້າແບບລ້ວນໆ ມັກຈະຮັກສາ AST ແລະ ALT ຕໍ່າກວ່າ 500 U/L; ຄ່າສູງກວ່າ 1,000 U/L ຕ້ອງຄົ້ນຫາກວ້າງຂວາງກວ່ານັ້ນ.
- ພັງຜືນຂັ້ນສູງ ຫຼື ຕັບແຂງ (cirrhosis) ສາມາດປ່ຽນຮູບແບບຂອງຕັບໄຂມັນ ໃຫ້ AST ສູງກວ່າ ALT.
- ສັນຍານເຕືອນດ່ວນ ລວມທັງອາການຕາເຫຼືອງ, ສັບສົນ, ບິລິຣູບິນສູງກວ່າ 3 mg/dL, INR 1.5 ຫຼືສູງກວ່າ, ຫຼື ເອນໄຊມີການສູງຂຶ້ນຢ່າງວ່ອງໄວ.
- GGT, ALP, bilirubin, albumin, platelets, ແລະ INR ເພີ່ມຄຸນຄ່າດ້ານການວິນິດໄຊຫຼາຍກວ່າອັດຕາພຽງຢ່າງດຽວ.
- ການກວດຊ້ຳ ຫຼັງຈາກ 3-7 ມື້ທີ່ບໍ່ດື່ມເຫຼົ້າ ແລະ 5-7 ມື້ທີ່ບໍ່ມີການອອກກຳລັງກາຍຢ່າງໜັກເກີນໄປ ມັກຈະປ້ອງກັນການຕົກໃຈຜິດພາດໄດ້.
ອັດຕາ AST/ALT ບອກທ່ານທັນທີວ່າແນວໃດ
ອັດຕາ AST/ALT ແມ່ນຂໍ້ບອກຂັ້ນຕໍ່ໄປ, ບໍ່ແມ່ນການວິນິດໄຊ. A ອັດຕາຕ່ຳກວ່າ 1 ມັກຈະເຂົ້າກັບ ຕັບໄຂມັນ ຫຼື ການບາດເຈັບອື່ນທີ່ເດັ່ນທີ່ ALT, ຄ່າ ອັດຕາສູງກວ່າ 2 ເຮັດໃຫ້ເກີດຄວາມເປັນຫ່ວງໃຈສໍາລັບ ການບາດເຈັບທີ່ກ່ຽວຂ້ອງກັບເຫຼົ້າ, ແລະ ອັດຕາສູງພ້ອມກັບ creatine kinase ສູງກວ່າ 1,000 U/L ຊີ້ໄປທາງ ຄວາມເສຍຫາຍຂອງກ້າມື ຫຼາຍກວ່າພະຍາດຕັບ. ໃນ Kantesti AI, ພວກເຮົາຈະກຳນົດວ່າຮູບແບບໃດໆເປັນສິ່ງດ່ວນ ເມື່ອ AST ຫຼື ALT ໃກ້ກັບ 500-1,000 U/L, ຫຼື ເມື່ອ bilirubin ສູງຂຶ້ນ, INR ເຖິງ 1.5, ມີອາການຕາເຫຼືອງ, ຫຼື ການຄິດກາຍເປັນມົວ.

ອັດຕາເຮັດວຽກໄດ້ດີທີ່ສຸດເປັນຂໍ້ມູນສຳລັບການຈັດລຳດັບຄວາມສຳຄັນ (triage). De Ritis ໄດ້ອະທິບາຍມັນໃນປີ 1957, ແລະ ມາຮອດວັນທີ 12 ເມສາ 2026 ນັກຕັບສ່ວນໃຫຍ່ຍັງປະຕິບັດມັນເປັນການຮັບຮູບແບບ (pattern recognition) ຫຼາຍກວ່າການເປັນການວິນິດໄຊດ່ຽວຢ່າງ; ຄວາມເລິກຂຶ້ນຂອງພວກເຮົາ ຄູ່ມືຮູບແບບການກວດການເຮັດວຽກຂອງຕັບ ສະແດງເຫດຜົນວ່າເປັນແນວໃດ. ເມື່ອຂ້ອຍ, ດຣ. Thomas Klein, ກວດກາກະດານ (panel) ຂ້ອຍຖາມສາມຄຳຖາມກ່ອນ: ຕົວເລກສູງແຄ່ໃດ, bilirubin ຫຼື INR ຜິດປົກກະຕິບໍ, ແລະ ອາດຈະເປັນກ້າມືເປັນຕົ້ນຕໍບໍ?
A ອັດຕາຕ່ຳກວ່າ 1 ມັກຈະໝາຍຄວາມວ່າ ALT ກຳລັງນຳ, ເຊິ່ງເປັນເລື້ອງທົ່ວໄປໃນໄລຍະຕົ້ນ MASLD, ໄວຣັດຕັບອັກເສບ (viral hepatitis), ຫຼື ການບາດເຈັບຈາກຢາ. A ອັດຕາລະຫວ່າງ 1 ແລະ 2 ເປັນເຂດທີ່ບໍ່ຊັດເຈນ; ຂ້ອຍເຫັນມັນໃນພາວະພົວພັນກັບ fibrosis, ພະຍາດເຫຼົ້າແວງ-ການເຜົາຜານປະສົມ, ການອອກກໍາລັງຫນັກໆຊ່ວງໃໝ່ໆ, ແລະບາງຄັ້ງກໍ່ແມ່ນເວລາຂອງການເກັບຕົວຢ່າງເລືອດເທົ່ານັ້ນ.
ນີ້ແມ່ນຄວາມລະອຽດທາງປະຕິບັດ. ຄົນອາຍຸ 34 ປີທີ່ມີ AST 42 U/L ແລະ ALT 76 U/L ກັງວົນຂ້ອຍໜ້ອຍກວ່າອັນຕະລາຍທັນທີ ສໍາລັບຄົນອາຍຸ 61 ປີທີ່ມີ AST 180 U/L, ALT 82 U/L, ບິລິຣູບິນ 2.9 mg/dL, ແລະເກັດເລືອດຕ່ໍາລົງ, ເຖິງແມ່ນວ່າອັດຕາທີສອງພຽງແຕ່ສູງກວ່າ 2 ເລັກນ້ອຍ.
ຈໍານວນທີ່ແນ່ນອນມີຄວາມສໍາຄັນ. ຕັບອັກເສບຈາກເຫຼົ້າແບບລ້ວນໆ ມັກຈະຮັກສາ AST ແລະ ALT ໃຫ້ຕໍ່າກວ່າ 500 U/L, ໃນຂະນະທີ່ AST ຫຼື ALT ສູງກວ່າ 1,000 U/L ຊັກຂ້ອຍໄປສູ່ ischemic hepatitis, ພິດຈາກ acetaminophen, ຕັບອັກເສບໄວຣັດສຸກເສີນ, ຫຼືການອຸດຕັນຮ້າຍແຮງທີ່ມີການບາດເຈັບຕາມມາ.
ສິ່ງໃດຖືກນັບວ່າເປັນ AST, ALT ປົກກະຕິ ແລະ ອັດຕາທີ່ມີຄວາມໝາຍ
Adult AST ມັກຈະກ່ຽວກັບ 10-40 U/L ແລະ ALT ປະມານ 7-56 U/L, ແຕ່ຂອບເຂດສູງທາງປະຕິບັດແມ່ນຕໍ່າກວ່າໃນຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີແທ້ຫຼາຍຄົນ. ຖ້າທ່ານຕ້ອງການພື້ນຖານຂອງ AST ກ່ອນ, ການທົບທວນຂອງພວກເຮົາກ່ຽວກັບ ການກວດເລືອດ AST ຊ່ວຍ. ໜ້າທີ່ແຍກຕ່າງຫາກ ຊ່ວງຄ່າປົກກະຕິຂອງ ALT ອະທິບາຍວ່າເປັນຫຍັງ ຂອບຈໍາກັດອັນດຽວຈຶ່ງບໍ່ເໝາະກັບທຸກຫ້ອງກວດ.

ສ່ວນໃຫຍ່ຫ້ອງທົດລອງຂອງຜູ້ໃຫຍ່ລາຍງານ AST ປົກກະຕິຈົນເຖິງປະມານ 35-40 U/L ແລະ ALT ຈົນເຖິງປະມານ 35-56 U/L, ແຕ່ຊ່ວງບໍ່ແມ່ນສາກົນ. ຫ້ອງກວດຂອງເອີຣົບບາງແຫ່ງໃຊ້ຂອບເຂດສູງທີ່ຕໍ່າກວ່າ, ແລະວຽກຂອງ Prati ໃນ Annals ໄດ້ໂຕ້ຖຽງວ່າໃນຜູ້ໃຫຍ່ທີ່ສຸຂະພາບດີທີ່ຖືກຄັດກອງຢ່າງລະມັດລະວັງ ຂອບເຂດສູງ ALT ອາດຈະໃກ້ກັບປະມານ 30 U/L ສຳລັບຜູ້ຊາຍ ແລະ 19 U/L ສຳລັບຜູ້ຍິງ.
ອັດຕາສ່ວນມີປະໂຫຍດໜ້ອຍລົງເມື່ອຕົວເລກທັງສອງມີຂະໜາດນ້ອຍ ແລະຢູ່ໃນລະດັບປົກກະຕິ. ການ AST 14 U/L ແລະ ALT 10 U/L ໃຫ້ອັດຕາສ່ວນຂອງ 1.4, ແຕ່ທາງຄລີນິກມັກຈະໝາຍຄວາມຫຍັງໜ້ອຍ ເພາະການປ່ຽນແປງຂອງຕົວຫານທີ່ນ້ອຍ ຈະເຮັດໃຫ້ການຄຳນວນເກີນຄວາມໝາຍ.
ຄວາມຕໍ່ເນື່ອງສຳຄັນກວ່າການຂຶ້ນໆອ່ອນໆພຽງຄັ້ງດຽວ. ໃນຄລີນິກຂອງຂ້ອຍ, ຄ່າ ALT ທີ່ຄົງທີ່ ALT 48 U/L ຊ້ຳກັນສາມຄັ້ງ 6 ເດືອນ ມັກຈະໃຫ້ຂໍ້ມູນທີ່ມີປະໂຫຍດຫຼາຍກວ່າ ALT 78 U/L ຫຼັງຈາກອາທິດທ້າຍທີ່ອອກກຳລັງຫນັກ ຫຼື ເຈັບປ່ວຍໄວຣັດ.
ອາຍຸມີຜົນຕໍ່ການຕີຄວາມໝາຍ. ຜູ້ໃຫຍ່ອາຍຸຫຼາຍທີ່ AST ສູງກວ່າ ALT ແລະເກັດເລືອດ (platelets) ຕ່ຳກວ່າ 150 × 10^9/L ເຮັດໃຫ້ຂ້ອຍສົງໄສຫຼາຍກ່ຽວກັບພັງຜືດ (fibrosis) ໃນຂະນະທີ່ຜູ້ໃຫຍ່ອາຍຸໜ້ອຍມັກຈະເຫັນຮູບແບບທີ່ ALT ເດັ່ນກວ່າ (ALT-predominant) ຈາກ steatosis ຫຼື ຕັບອັກເສບຊົ່ວຄາວ (transient hepatitis).
ເມື່ອອັດຕາຕໍ່າຊີ້ໄປທາງຕັບໄຂມັນ
A ອັດຕາຕ່ຳກວ່າ 1 ມັກຈະຊີ້ໄປທາງ ພະຍາດຕັບໄຂມັນທີ່ກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິດ້ານການເຜົາຜານ (metabolic dysfunction-associated steatotic liver disease), ເຄີຍເອີ້ນວ່າ NAFLD ຫຼື ຕັບໄຂມັນ, ເມື່ອ ALT ສູງກວ່າ AST. ຮູບແບບຈະເຊື່ອຖືໄດ້ຫຼາຍຂຶ້ນ ເມື່ອຕົວຊີ້ວັດການຕ້ານອິນຊູລິນ ເຊັ່ນ HOMA-IR ສູງ. ມັນຍັງເໝາະກວ່າ ເມື່ອ triglycerides ຢູ່ເໜືອ 150 mg/dL.

ໄລຍະເລີ່ມ MASLD ຮົ່ວໄຫຼຫຼາຍກວ່າ ALT , ເຊິ່ງເປັນເຫດທີ່ອັດຕາສ່ວນມັກຈະຕໍ່າກວ່າ AST, . ຊີວະວິທະຍາຄ່ອນຂ້າງເຂົ້າໃຈງ່າຍ: ALT ຖືກສະສົມຢູ່ໃນ cytosol ຂອງ hepatocyte, ດັ່ງນັ້ນຄວາມກົດດັນດ້ານການແປງສານ ແລະການສະສົມໄຂມັນ ມັກຈະປ່ອຍ ALT ອອກໄວ ກ່ອນທີ່ຈະເກີດການເສຍຫາຍດ້ານໂຄງສ້າງທີ່ຮຸນແຮງກວ່າ. 1.0. ຂ້ອຍເຫັນຮູບແບບນີ້ຢູ່ຕະຫຼອດ:.
AST 38 U/L ALT 72 U/L, triglycerides 228 mg/dL, fasting glucose 109 mg/dL, HDL 38 ມກ/ດລ, ແລະ . ເມື່ອກຸ່ມນັ້ນປາກົດ, ອັດຕາສ່ວນບໍ່ແມ່ນເລື່ອງທັງໝົດດ້ວຍຕົວມັນເອງ; ມັນເປັນການເຕືອນຂອງຫ້ອງທົດລອງທີ່ບອກວ່າ ການຕ້ານອິນຊູລິນ ແລະ ຕັບໄຂມັນ ຄວນໄດ້ຮັບການກວດເບິ່ງໃກ້ຊິດຂຶ້ນ.. ALT ປົກກະຕິບໍ່ໄດ້ຕັດອອກຕັບໄຂມັນ. ໃນຊ່ອງກວດທົບທວນຂອງພວກເຮົາທີ່.
, ພວກເຮົາເຫັນ steatosis ທີ່ຢືນຢັນດ້ວຍ ultrasound ເປັນປະຈຳດ້ວຍ Kantesti AI, ALT 22-35 U/L , ໂດຍສະເພາະໃນແມ່ຍິງ, ຜູ້ສູງອາຍຸ, ແລະຜູ້ທີ່ມີ fibrosis ຢູ່ແລ້ວ., ແຕ່ສິ່ງທີ່ເປັນຄື: ອັດຕາສ່ວນສາມາດປ່ຽນໄດ້ ເມື່ອຕັບໄຂມັນດຳເນີນໄປ. ເມື່ອ fibrosis ກ້າວໜ້າຂຶ້ນ,.
ມັກຈະສູງຂຶ້ນທຽບກັບ, AST , ແລະ ຮູບແບບຕັບໄຂມັນທີ່ເຄີຍເປັນແບບຄລາສສິກ ອາດຈະຂ້າມໄປເໜືອ ALT, ; ນັ້ນແມ່ນເຫດຫນຶ່ງທີ່ 1.0; that is one reason the FIB-4 ຄະແນນໃຊ້ອາຍຸ, AST, ALT, ແລະເກັດເລືອດ (platelets) ແທນທີ່ຈະໃຊ້ອັດຕາສ່ວນຢ່າງດຽວ.
ເມື່ອແບບຕັບໄຂມັນບໍ່ເບິ່ງວ່າເປັນປົກກະຕິອີກຕໍ່ໄປ
FIB-4 ຕໍ່າກວ່າ 1.3 ໃນຜູ້ໃຫຍ່ອາຍຸຕໍ່າກວ່າ 65 ມັກຈະບົ່ງບອກວ່າບໍ່ແມ່ນພັດທະນາເປັນພອຍແຜ່ນໃຫຍ່ (advanced fibrosis), ໃນຂະນະທີ່ FIB-4 ສູງກວ່າ 2.67 ເພີ່ມຄວາມກັງວົນຕໍ່ການມີຮອຍແປ້ວທີ່ສໍາຄັນ. ຂ້ອຍບໍ່ໃຊ້ທາງລັດນັ້ນໃນການຖືພາ ຫຼືບໍ່ຄວນສົມມຸດວ່າມັນໃຊ້ໄດ້ຢ່າງຊັດເຈນພາຍໃຕ້ອາຍຸ 35, ແຕ່ມັນມີປະໂຫຍດຫຼາຍກວ່າການຈ້ອງເບິ່ງອັດຕາສ່ວນຢ່າງດຽວໂດຍບໍ່ເບິ່ງຢ່າງອື່ນ.
ເມື່ອອັດຕາສູງກວ່າ 2 ຊີ້ໄປທາງການບາດເຈັບຈາກເຫຼົ້າ
A ອັດຕາສູງກວ່າ 2 ເຮັດໃຫ້ມີຂໍ້ສົງໄສຕໍ່ ການບາດເຈັບຂອງຕັບທີ່ກ່ຽວຂ້ອງກັບເຫຼົ້າ, troponin ສູງຢ່າງຕໍ່ເນື່ອງໃນລະດັບຕໍ່າ AST ແມ່ນ 50-400 U/L ແລະ ALT ຕໍ່າກວ່າ. ຄ່າສູງຂອງ GGT ເຮັດໃຫ້ແບບມີຄວາມໜ້າເຊື່ອຫຼາຍຂຶ້ນ. ກໍເຊັ່ນກັນກັບຄ່າທີ່ສູງຂອງ MCV, ເຊິ່ງມັກຈະຊີ້ໄປຫາການໄດ້ຮັບເຫຼົ້າຢ່າງຕໍ່ເນື່ອງມາດົນກວ່າການດື່ມຄັ້ງດຽວໃນໄວໆນີ້.

ເຫຼົ້າມັກຈະສ້າງແບບ AST ເດັ່ນກວ່າ ເພາະວ່າການບາດເຈັບຂອງ mitochondria ປ່ອຍ AST ອອກ, ແລະການໃຊ້ເຫຼົ້າຢ່າງຕໍ່ເນື່ອງກໍສາມາດຫຼຸດກິດຈະກໍາຂອງ ALT ຜ່ານ pyridoxal-5-phosphate ຫຼືການຂາດວິຕາມິນ B6. ນັ້ນແມ່ນເຫດທີ່ອັດຕາສ່ວນທີ່ສູງກວ່າ 2 ດຶງຄວາມສົນໃຈຂອງພວກເຮົາ ເຖິງແມ່ນຕົວເລກທີ່ແທ້ຈິງຈະບໍ່ເບິ່ງວ່າຮ້າຍແຮງ.
ລາຍລະອຽດຢ່າງໜຶ່ງທີ່ຄົນເຈັບຫຼາຍຄົນບໍ່ເຄີຍໄດ້ຍິນ: AST ເກີນ 500 U/L ຫຼື ALT ສູງກວ່າ 300 U/L ເຮັດໃຫ້ການອັກເສບຕັບຈາກເຫຼົ້າທີ່ກ່ຽວຂ້ອງ (isolated alcohol-related hepatitis) ມີຄວາມໜ້າເຊື່ອໜ້ອຍລົງ. ເມື່ອຄ່າເກີນຊ່ວງນັ້ນ, ຂ້ອຍເລີ່ມຖາມເຖິງ acetaminophen, ຕັບອັກເສບໄວຣັດ, ischemia, ການບາດເຈັບຂອງກ້າມເນື້ອ, ແລະຜະລິດຕະພັນສະໝຸນໄພ ຫຼືຜະລິດຕະພັນສ້າງກ້າມ.
ພາບຕົວຢ່າງທີ່ພົບເລື້ອຍໃນຄລີນິກແມ່ນ AST 168 U/L, ALT 64 U/L, GGT 286 U/L, MCV 104 fL, ແລະ ເກັດເລືອດ (platelets) ຄ່ອຍໆຫຼຸດລົງເຖິງ 128 × 10^9/L. ບໍ່ມີຕົວຊີ້ວັດອັນດຽວທີ່ຢືນຢັນວ່າເຫຼົ້າເປັນສາເຫດ, ແຕ່ຮູບແບບນີ້ລວມກັນແມ່ນຍາກກວ່າຫຼາຍທີ່ຈະປະຕິເສດພຽງແຕ່ອີງຕາມອັດຕາສ່ວນຢ່າງດຽວ.
ແນວໂນ້ມຫຼັງການງົດເຫຼົ້າສາມາດຊ່ວຍໄດ້. ໃນຄົນເຈັບຫຼາຍຄົນ, AST ແລະ ALT ເລີ່ມດີຂຶ້ນພາຍໃນ 7-14 ວັນ, ໃນຂະນະທີ່ GGT ອາດຈະຕ້ອງໃຊ້ເວລາ 2-6 ອາທິດ ແລະ MCV ດົນກວ່ານັ້ນເພື່ອໃຫ້ກັບສູ່ຄ່າປົກກະຕິ, ສະນັ້ນການຫຼຸດລົງຂອງອັດຕາສ່ວນ ແຕ່ GGT ຍັງສູງຢູ່ ບໍ່ແປກໃຈສໍາລັບຂ້ອຍ.
ເມື່ອ AST ສູງຍ້ອນກ້າມຊີ້ນ, ບໍ່ແມ່ນຕັບ
ສູງ ອັດຕາ AST/ALT ສາມາດມາຈາກ ກ້າມເນື້ອໂຄງຮ່າງ, ບໍ່ແມ່ນຕັບ. ເມື່ອ CK ເກີນ 1,000 U/L ແລະ bilirubin, ALP, ແລະ GGT ຍັງປົກກະຕິ, ຂ້ອຍເລີ່ມຄິດເຖິງການບາດເຈັບຈາກການອອກກໍາລັງກາຍ, ການຊັກ, ຫຼື rhabdomyolysis ກ່ອນພະຍາດຕັບອັກເສບ. ຄູ່ມືການກວດຂອງນັກກິລາຂອງພວກເຮົາ ອະທິບາຍຮູບແບບນັ້ນໄດ້ດີ. walks through that pattern well.

AST ຢູ່ໃນ ກ້າມເນື້ອໂຄງຮ່າງ, ສະນັ້ນການອອກກໍາລັງກາຍສາມາດເພີ່ມຂຶ້ນໄດ້ ການກວດເລືອດ AST ໂດຍບໍ່ມີພະຍາດຕັບເບື້ອງຕົ້ນ. Nathwani ແລະຄະນະໄດ້ກ່າວຈຸດນີ້ມາຫຼາຍປີກ່ອນ, ແລະຂ້ອຍຍັງເຫັນມັນຫຼັງຈາກການແຂ່ງມາຣາທອນ, ການຍົກນ້ຳໜັກແບບເຂັ້ມຂຸ້ນ, ຊ່ວງຝຶກແບບ interval, ການຊັກ, ແລະແມ່ນແຕ່ການສັກເຂົ້າກ້າມໂດຍກົງ.
ຕົວຢ່າງໃນໂລກຄວາມເປັນຈິງ: ນັກແລ່ນສະບາຍອາຍຸ 52 ປີ ສະແດງ AST 89 U/L, ALT 41 U/L, CK 2,700 U/L, bilirubin ປົກກະຕິ, ແລະ GGT ປົກກະຕິ ສອງມື້ຫຼັງຈາກການແຂ່ງ. ອັດຕາສ່ວນນັ້ນເບິ່ງໜ້າກັງວົນໃນເຈ້ຍ, ແຕ່ການແຈກຢາຍບອກວ່າເປັນກ້າມເນື້ອຫຼາຍກວ່າຕັບ.
Rhabdomyolysis ຄວນໃຫ້ຄວາມໃສ່ໃຈ. CK ສູງກວ່າ 1,000 U/L ຊີ້ບອກການບາດເຈັບຂອງກ້າມເນື້ອຢ່າງມີນັຍສໍາຄັນ, ແລະລະດັບທີ່ເກີນ 5,000 U/L ເພີ່ມຄວາມສ່ຽງຂອງ acute kidney injury, ໂດຍສະເພາະຖ້າ creatinine ສູງຂຶ້ນ ຫຼື ປັດສະວະມີສີຄ້າຍຊາ.
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ມັກຈະຮູ້ສຶກອຸ່ນໃຈວ່າ: ຖ້າທ່ານຮູ້ສຶກເຈັບຕື້ນ, ຫາກໄດ້ຝຶກໜັກມາໄມ່ດົນ, ຫຼື ມີການລົ້ມ, ໃຫ້ທົດລອງກວດຊ້ຳຊຸດການກວດຫຼັງຈາກ 5-7 ມື້ ໂດຍບໍ່ໄດ້ອອກກຳລັງຢ່າງໜັກເກີນໄປ. ເມື່ອແຫຼ່ງມາຈາກກ້າມເນື້ອ, CK ມັກຈະຫຼຸດລົງໄປພ້ອມກັນ ແລະອັດຕາສ່ວນມັກຈະປັບຕົວໄວກວ່າທີ່ຄົນຄາດຄິດ.
ທາງລັດໄວລະຫວ່າງກ້າມເນື້ອກັບຕັບ
ຖ້າ AST ສູງ, ALT ສູງຂຶ້ນພຽງແຕ່ເລັກນ້ອຍ, ແລະ bilirubin, ALP, ແລະ GGT ປົກກະຕິ, ເພີ່ມ CK ກ່ອນຈະສົມມຸດວ່າເປັນຕັບອັກເສບ. ຂັ້ນຕອນນ້ອຍໆນີ້ຊ່ວຍປ້ອງກັນການກວດອັບອັນຕະລະຕັບດ້ວຍອັລດາຊາວສ໌ທີ່ບໍ່ຈຳເປັນຫຼາຍ.
ເມື່ອອັດຕາ AST/ALT ອາດທຳໃຫ້ທ່ານເຂົ້າໃຈຜິດ
ໄດ້ ອັດຕາສ່ວນ AST/ALT ອາດທຳໃຫ້ເຂົ້າໃຈຜິດ ໃນ ພະຍາດຕັບແຂງ (cirrhosis), ຂາດວິຕາມິນ B6, ຕົວຢ່າງທີ່ເມັດເລືອດແຕກ (hemolyzed samples), ແລະ macro-AST ທີ່ພົບໄດ້ຍາກ. ຖ້າຜົນຂອງທ່ານມາຈາກຊຸດການກວດເຄມີມາດຕະຖານ, ຈົ່ງຈື່ວ່າ CMP ມີ AST ແລະ ALT ແຕ່ບໍ່ໄດ້ບອກດ້ວຍຕົວເອງວ່າເຫດໃດທີ່ AST ເດັ່ນກວ່າ.

ການວິເຄາະ ພະຍາດຕັບແຂງ (cirrhosis) ສາມາດຍູ້ອັດຕາສ່ວນໃຫ້ສູງກວ່າ 1 ເຖິງແມ່ນວ່າໂລກເດີມແມ່ນຕັບໄຂມັນ. ເຫດຜົນມາຈາກການສູນເສຍມວນກ້ອນຂອງ hepatocyte ທີ່ເຮັດວຽກໄດ້ບາງສ່ວນ ແລະການຜະລິດ ALT ທີ່ຫຼຸດລົງບາງສ່ວນ, ດັ່ງນັ້ນຮູບແບບທີ່ AST ເດັ່ນບໍ່ໄດ້ໝາຍຄວາມວ່າເປັນເລື່ອງເຫຼົ້າອັດຕະໂນມັດ.
ຂາດ ວິຕາມິນ B6 ກໍສາມາດທຳໃຫ້ອັດຕາສ່ວນບິດເບືອນໄດ້ເຊັ່ນກັນ. ຂ້ອຍເຫັນສິ່ງນີ້ໃນການໃຊ້ເຫຼົ້າຢ່າງຕໍ່ເນື່ອງ, ຄວາມອ່ອນແອ (frailty), ແລະ ຂາດສານອາຫານ (malnutrition), ຊຶ່ງ ALT ອາດຈະເບິ່ງຄ້າຍວ່າຕ່ຳແບບຫຼອກຕາ ເພາະການທົດສອບອາໄສຕົວຊ່ວຍ (cofactor) ທີ່ຄົນເຈັບບໍ່ໄດ້ມີພຽງພໍ.
ຂໍ້ຜິດພາດຈາກຫ້ອງທົດລອງ (lab artifact) ແມ່ນກັບດັກອີກອັນໜຶ່ງ. ຕົວຢ່າງ ເມັດເລືອດແຕກ (hemolyzed sample) ສາມາດເຮັດໃຫ້ AST ສູງຂຶ້ນແບບຜິດພາດ ເພາະເມັດເລືອດແດງມີ AST, ດັ່ງນັ້ນຖ້າລາຍງານກ່າວເຖິງ hemolysis ຫຼື ຜົນເບິ່ງແປກປະຫຼາດ, ການກວດເກັບໃໝ່ມັກຈະສະຫຼາດກວ່າການເລີ່ມກວດຫາຕັບອັກເສບຢ່າງລະອຽດທັນທີ.
. ຜູ້ຍິງຫຼາຍຄົນທີ່ມີ PCOS ມີ macro-AST, ເປັນການວິນິດໄສທີ່ພົບໄດ້ຍາກ ແລະພໍໃຈແບບແປກໆ. ຜູ້ປ່ວຍສາມາດມີ AST ທີ່ AST 50-200 U/L ຢ່າງດຽວ ສໍາລັບເດືອນຫຼືປີດ້ວຍ ALT, CK, ບິລິຣູບິນ ແລະການກວດພາບທີ່ປົກກະຕິ; ການກວດສະເພາະເຊັ່ນການກັ່ນຕະກອນດ້ວຍ polyethylene glycol ສາມາດເປີດເຜີຍຊັບຊ້ອນ enzyme-antibody ທີ່ບໍ່ເປັນອັນຕະລາຍ.
ການກວດຮ່ວມອື່ນໆທີ່ຊ່ວຍປັບມຸມເບິ່ງອັດຕາໄດ້ດີທີ່ສຸດ
ໄດ້ ອັດຕາສ່ວນນີ້ມີເຫດຜົນກໍ່ເມື່ອມີການກວດຄຽງກັນ. ເລີ່ມຕົ້ນດ້ວຍ ALP ເພາະວ່າຮູບແບບ cholestatic ປ່ຽນແປງການຄິດແຍກທັງໝົດ. ຈາກນັ້ນກວດ ບິລິຣູບິນ ສໍາລັບຄວາມສ່ຽງຂອງອາການເຫຼືອງ. ການຍືດຍາວ PT/INR ປ່ຽນການສົນທະນາຈາກການຮົ່ວໄຫຼຂອງ enzyme ໄປສູ່ການທີ່ຕັບເຮັດວຽກບົກຜ່ອງ.

ສູງ GGT ຄຽງຄູ່ AST ສູງກວ່າ ALT ຊີ້ກັບໄປຫາຕັບ ເພາະວ່າກ້າມບໍ່ໄດ້ສ້າງ GGT ທີ່ມີຄວາມໝາຍ. ເມື່ອ GGT ເປັນປົກກະຕິ ແລະ CK ສູງ, ຂ້ອຍຈະເຊື່ອໜ້ອຍລົງຫຼາຍວ່າອັດຕາສ່ວນນີ້ກໍາລັງບອກເລື່ອງຕັບ.
ຂໍ້ຊີ້ບອກທາງ cholestatic ມີຄວາມສໍາຄັນ. ຖ້າ ALP ເພີ່ມຂຶ້ນເກີນ 1.5 ເທົ່າ ຂອບເທິງ ແລະ ບິລິຣູບິນ ຂຶ້ນເໜືອ 1.2 mg/dL, ໃຫ້ຄິດເຖິງການອຸດຕັນທໍ່ນ້ຳບີ, cholestasis ທີ່ເກີດຈາກຢາ, ຫຼືການບາດເຈັບແບບປະສົມ ແທນທີ່ຈະເປັນການເສຍຫາຍຂອງຕັບແບບ hepatocellular ຢ່າງດຽວ.
ການກວດການເຮັດວຽກຂອງຕັບ ປ່ຽນສຽງຂອງການສົນທະນາ. ອັນບັນດາ albumin ຕໍ່າ, INR ທີ່ຍືດຍາວ, ຫຼື PLT ຕໍ່າກວ່າ 150 × 10^9/L ຊີ້ບອກຄວາມບົກຜ່ອງຂອງຕັບແບບຊໍາເຮື້ອ ຫຼືຄວາມດັນໃນພອດທີ່ສູງ (portal hypertension), ແລະ ຄູ່ມືໂປຣຕີນໃນເລືອດ (serum proteins) ຂອງພວກເຮົາ ມັກເປັນບ່ອນທີ່ຜູ້ປ່ວຍເຂົ້າໃຈວ່າ ເປັນຫຍັງອັດຕາສ່ວນທີ່ຜິດປົກກະຕິເລັກນ້ອຍ ອາດຈະສໍາຄັນກວ່າທີ່ພວກເຂົາຄິດ.
ນີ້ແມ່ນທາງລັດທີ່ຂ້ອຍໃຊ້ຈິງໆ. FIB-4 ປະກອບດ້ວຍອາຍຸ, AST, ALT, ແລະຈໍານວນເກັດເລືອດ (platelet); ຄ່າຕໍ່າກວ່າ 1.3 ມັກຈະມີຄວາມສ່ຽງຕໍ່າສໍາລັບ fibrosis ຂັ້ນສູງ, ໃນຂະນະທີ່ຄ່າສູງກວ່າ 2.67 ຈໍາເປັນຕ້ອງຕິດຕາມເນັ້ນໃສ່ fibrosis ໃນປະຊາກອນຜູ້ໃຫຍ່ທີ່ເໝາະສົມ.
ເມື່ອຄ່າເອນໄຊຕັບສູງຕ້ອງຕິດຕາມຢ່າງດ່ວນ
ຈໍາເປັນຕ້ອງຕິດຕາມຢ່າງດ່ວນ ເມື່ອ AST ຫຼື ALT ຫຼາຍກວ່າ 10 ເທົ່າຂອງຂອບເທິງຂອງຄ່າປົກກະຕິ, ເມື່ອຄ່າໃດຄ່າໜຶ່ງເຂົ້າໃກ້ 1,000 U/L, ຫຼື ເມື່ອອາການແລະການກວດການເຮັດວຽກມີຄວາມແຍ່ລົງ. ຄູ່ມືຂອງພວກເຮົາ ການຍົກສູງຄ່າເອນໄຊຕັບ ຂະຫຍາຍລາຍຊື່ສຸກເສີນ. ຕົວ ຕົວຖອດລະຫັດການກວດທີ່ອີງໃສ່ອາການ ເປັນປະໂຫຍດ ຖ້າຊຸດການກວດອອກມາກ່ອນທີ່ຈະມີໃຜອະທິບາຍອາການ.

ການເພີ່ມຂຶ້ນຂອງເອນໄຊມຢ່າງຮຸນແຮງ ແມ່ນສຸກເສີນ ແມ້ກ່ອນຈະຄຳນວນອັດຕາສ່ວນ. AST ຫຼື ALT ສູງກວ່າ 1,000 U/L ຕ້ອງການການປະເມີນແບບໄວ ເພາະວ່າ ischemic hepatitis, ພິດຈາກ acetaminophen, ຕັບອັກເສບໄວຣັດສຸກເສີນ, ແລະ ການບາດເຈັບຮຸນແຮງຈາກພູມຕ້ານທານຕົນເອງ ຍັງຢູ່ໃນລາຍການ.
ອາການປ່ຽນຂອບເຂດ. ຕາເຫຼືອງ, ໄຂ້, ອາການເຈັບບໍລິເວນຂວາດ້ານເທິງຂອງທ້ອງ, ອາເຈັບອາຈຽນຊ້ຳໆ, ຍ່ຽວສີເຂັ້ມ, ອາຈົມສີຈາງ, ຊ້ຳງ່າຍ, ຫຼື ຄວາມສັບສົນໃໝ່ ຄວນພາເຈົ້າໄປຮັບການປະເມີນໃນມື້ດຽວກັນ ເຖິງເລກຈະເບິ່ງວ່າຜິດປົກກະຕິພຽງແຕ່ປານກາງ.
ຄວາມບົກພ່ອງດ້ານການສ້າງ (synthetic dysfunction) ແມ່ນສັນຍານເຕືອນສີແດງຕົວຈິງ. ບິລິຣູບິນສູງກວ່າ 3 mg/dL, INR 1.5 ຫຼືສູງກວ່າ, ຫຼື ງ່ວງນອນເພີ່ມຂຶ້ນໃໝ່ ແລະ ຄວາມສັບສົນ ອາດໝາຍວ່າຕັບກຳລັງລົ້ມເຫຼວບໍ່ສາມາດຮັກສາການໄດ້ ເຖິງແມ່ນວ່າ AST ແລະ ALT ກຳລັງຫຼຸດລົງຢູ່ແລ້ວ.
ການຖືພາປ່ຽນກົດກະຕິ. ຄ່າ transaminases ສູງໃນການຖືພາ ຄວນຮັບການທົບທວນໄວຂຶ້ນ ເພາະວ່າ ໂຣກ HELLP ແລະ ຕັບໄຂມັນສຸກເສີນຂອງການຖືພາ ສາມາດຊຸດໂຊມໄດ້ໃນແຕ່ລະຊົ່ວໂມງ, ບໍ່ແມ່ນໃນແຕ່ລະອາທິດ.
ວິທີການຊ້ຳການກວດເລືອດ AST ແລະ ການກວດເລືອດ ALT ຢ່າງມີສະຕິ
ເພື່ອຊ້ຳການ ການກວດເລືອດ AST ຫຼື ກວດເລືອດ ALT ຢ່າງສະຫຼາດ, ຫຼີກລ້ຽງ ການອອກກໍາລັງຫນັກ ເປັນເວລາ 5-7 ມື້, ຫຼີກລ່ຽງ ເຫຼົ້າ ຢ່າງນ້ອຍ 72 ຊົ່ວໂມງ ແລະ ໂດຍອຸດົມຄະຕິ ໜຶ່ງອາທິດ, ແລະ ທົບທວນຢາ ແລະ ອາຫານເສີມທຸກຢ່າງກ່ອນການກວດຊ້ຳ. ຂອງພວກເຮົາ ຄູ່ມືການປຽບທຽບການກວດເລືອດ ສະແດງວ່າເປັນຫຍັງທິດທາງຂອງແນວໂນ້ມຈຶ່ງສຳຄັນ. ບັນທຶກກ່ຽວກັບ ການອົດອາຫານກ່ອນການກວດ ອະທິບາຍວ່າການຖືກອົດອາຫານປ່ຽນການການຕີຄວາມແນວໃດ ແລະ ເມື່ອໃດມັນບໍ່ປ່ຽນ.

ການຖືກອົດອາຫານບໍ່ແມ່ນຂໍ້ບັງຄັບສຳລັບ AST ແລະ ALT ເອງ. ຂ້ອຍຍັງມັກໃຫ້ກວດຊ້ຳໃນຕອນເຊົ້າ ເມື່ອພວກເຮົາກຳລັງກວດ glucose, triglycerides, ຫຼື ຊຸດກວດການແປປ່ຽນທາງກາຍທີ່ກວ້າງກວ່າ ດ້ວຍ, ເພາະວ່າຈຸດກວດທີ່ສະອາດອັນດຽວຊ່ວຍຫຼຸດສຽງรบກວນ.
ອາຫານເສີມແມ່ນປັດໃຈທີ່ໃຫຍ່ກວ່າທີ່ຄົນເຈັບຫຼາຍຄົນຄາດຄິດ. ສານສະກັດຈາກຊາຂຽວ, ຕົວກະຕຸ້ນການສ້າງກ້າມ (anabolic agents), kava, niacin ຂະໜາດສູງ, ແລະ ບາງຊຸດສຳລັບການຝຶກກ້າມ (bodybuilding stacks) ສາມາດຊຸກຍູ້ໃຫ້ ALT ແລະ AST ສູງຂຶ້ນ, ໃນຂະນະທີ່ acetaminophen ປົກກະຕິທີ່ສູງກວ່າ 4 g/ວັນ ເພີ່ມຊັ້ນຄວາມສ່ຽງອີກຊັ້ນໜຶ່ງ.
ຊຸດການກວດຊ້ຳມີຄວາມສຳຄັນ. ຖ້າຊຸດທຳອິດຜິດປົກກະຕິ, ຂ້ອຍມັກຈະກວດຊ້ຳ AST, ALT, ALP, GGT, bilirubin, albumin, ການກວດເລືອດຄົບຖ້ວນ, ແລະ CK; ຖ້າມີຮອຍຊ້ຳ, ຕາເຫຼືອງ (jaundice), ຫຼື ຄວາມຊ້າຂອງຈິດໃຈ, ຂ້ອຍເພີ່ມ INR ໃນມື້ດຽວກັນ ແທນທີ່ຈະລໍຖ້າ.
ຫຼັງຈາກ 15 ປີໃນການປະຕິບັດ, ຂ້ອຍຍັງເຊື່ອໃນຂໍ້ມູນແນວໂນ້ມຫຼາຍກວ່າການຜິດປົກກະຕິແບບສະດຸດດຽວ. ການ ALT ຄ່ອຍໆປ່ຽນຈາກ 32 ເປັນ 44 ເປັນ 58 U/L ໃນໜຶ່ງປີ ມັກຈະມີຄວາມໝາຍຫຼາຍກວ່າ 96 U/L ທີ່ກັບສູ່ປົກກະຕິໃນສອງອາທິດຕໍ່ມາ.
ການວິເຄາະເລືອດດ້ວຍ AI Kantesti ຊ່ວຍແນວໃດໃນການຕີຄວາມຮູບແບບຂອງເອນໄຊຕັບ
Kantesti AI ຕີຄວາມ enzymes ຕັບ ໂດຍການອ່ານ ອັດຕາ AST/ALT ຄຽງຄູ່ກັບ bilirubin, ALP, GGT, albumin, platelets, CK, ຢາ, ແລະ ແນວໂນ້ມຕາມເວລາ ແທນທີ່ຈະປິ່ນປົວຕົວເລກດຽວເປັນຊະຕາກຳ. ກ່ຽວກັບ ແພລດຟອມການວິເຄາະເລືອດດ້ວຍ AI ຂອງພວກເຮົາ, ເອກະສານ PDF ຫຼືຮູບທີ່ອັບໂຫຼດຈະກາຍເປັນຄຳອະທິບາຍຂັ້ນຕອນຕໍ່ໄປແບບງ່າຍຕໍ່ການເຂົ້າໃຈ ໃນປະມານ 60 ວິນາທີ, ໂດຍຮູບແບບທີ່ຈຳເປັນດ່ວນຈະຖືກໝາຍຢ່າງຊັດເຈນ.

Kantesti AI ຈັດການເລື່ອງນີ້ໄດ້ດີ ເພາະວ່າອັດຕາສ່ວນແມ່ນພຽງໜຶ່ງຊັ້ນ. ຜ່ານທາງຂອງພວກເຮົາ ຂັ້ນຕອນອັບໂຫຼດ PDF ການກວດເລືອດ, ພວກເຮົາແມບ AST, ALT, bilirubin, GGT, ALP, albumin, platelets, CK, ຢາທີ່ໃຊ້, ແລະຜົນກ່ອນໜ້າ ເຂົ້າເປັນການຕີຄວາມອັນດຽວ. ທ່ານສາມາດລອງ ການສາທິດກວດເລືອດຟຣີ ຖ້າທ່ານຢາກເຫັນວ່າຂະບວນການຮູ້ສຶກແນວໃດ ກ່ອນຈະແບ່ງປັນລາຍງານເຕັມ.
ເຄືອຂ່າຍ neural ຂອງ Kantesti ບໍ່ໄດ້ປະຕິບັດອັດຕາສ່ວນ 2.1 ແນວດຽວກັນໃນທຸກຄົນ. ມັນຊັ່ງນ້ຳໜັກບໍລິບົດຈາກຫຼາຍກວ່າ 15,000 ຕົວຊີ້ວັດ (biomarkers) ແລະທິດທາງແນວໂນ້ມ, ແລະພວກເຮົາ ມາດຕະຖານການຢັ້ງຢືນທາງການແພດ ອະທິບາຍວ່າ ການເພີ່ມຂຶ້ນ ຫຼືການຫຼຸດລົງຂອງ bilirubin ແລະຈຳນວນ platelets ທີ່ຫຼຸດລົງ ປ່ຽນຄວາມຮີບດ່ວນໄດ້ຫຼາຍກວ່າອັດຕາສ່ວນຢ່າງດຽວ. ຕັ້ງແຕ່ວັນທີ 12 ເມສາ 2026, Kantesti ຮອງຮັບ ຜູ້ໃຊ້ 2 ລ້ານຄົນຂຶ້ນໄປ ໃນ ຫຼາຍກວ່າ 127 ປະເທດ ແລະ 75+ ພາສາ, ໂດຍ CE Mark, HIPAA, GDPR, ແລະ ISO 27001 ການຄວບຄຸມ.
ທ່ານດຣ. Thomas Klein ແລະທີມແພດຂອງພວກເຮົາ ທົບທວນກົດເກນທາງຄລີນິກທີ່ຢູ່ຫຼັງຂອງການໝາຍທຸງເຫຼົ່ານີ້ ຜ່ານ ຄະນະທີ່ປຶກສາທາງການແພດ. ຖ້າທ່ານຢາກເຫັນພື້ນຫຼັງຂອງມະນຸດຢູ່ຫຼັງບໍລິສັດ, ໜ້າ ກ່ຽວກັບພວກເຮົາ ຂອງພວກເຮົາ ອະທິບາຍທີມງານດ້ານການແພດ, ວິສະວະກຳ, ແລະການປະຕິບັດຕາມກົດໝາຍ. ຜູ້ປ່ວຍສ່ວນໃຫຍ່ພົບວ່າມັນມີປະໂຫຍດເປັນພິເສດ ເມື່ອອັດຕາສ່ວນ AST/ALT ເບິ່ງຄືວ່າໜ້າກັງວົນຢູ່ອອນໄລນ໌ ແຕ່ກາຍເປັນວ່າແມ່ນການອອກກຳລັງກາຍ, ຢາທີ່ໃຊ້, ຫຼືຮູບແບບຕັບໄຂມັນຊຳເຮື້ອ ບໍ່ແມ່ນສະພາບສຸກເສີນ.
ບົດຄົ້ນຄວ້າ ແລະ ເສັ້ນທາງການອ້າງອີງ
ສຳລັບຜູ້ອ່ານທີ່ມັກຕິດຕາມແຫຼ່ງຂໍ້ມູນ, ພວກເຮົາ ບລັອກ Kantesti ຮັກສາຫໍສະສົມທີ່ອັບເດດຢູ່ຕະຫຼອດຂອງຊິ້ນສ່ວນການຕີຄວາມທີ່ໃຊ້ວິທີການດຽວກັນຕາມຮູບແບບ ກັບຄູ່ມື AST/ALT ນີ້. ສອງສິ່ງພິມດ້ານລຸ່ມນີ້ບໍ່ແມ່ນເນັ້ນສະເພາະຕັບ, ແຕ່ມັນສະແດງວ່າພວກເຮົາຄິດແນວໃດກ່ຽວກັບອັດຕາສ່ວນ, ບໍລິບົດ, ແລະການກວດຂັ້ນຕໍ່ໄປ ທົ່ວຂອບເຂດການແພດທາງຫ້ອງທົດລອງ.

Kantesti AI. (2026). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. Zenodo. https://doi.org/10.5281/zenodo.18207872. ລາຍຊື່ການຄົ້ນຄວ້າ: ປະຕູຄົ້ນຄວ້າ. ກະຈົກວິຊາການ: Academia.edu.
Kantesti AI. (2026). Urobilinogen ໃນການກວດຍ່ຽວ: ຄູ່ມືການກວດຍ່ຽວຄົບຖ້ວນ 2026. Zenodo. https://doi.org/10.5281/zenodo.18226379. ລາຍຊື່ການຄົ້ນຄວ້າ: ປະຕູຄົ້ນຄວ້າ. ກະຈົກວິຊາການ: Academia.edu.
ເຫດຜົນທີ່ຂ້ອຍລວມເອົາສິ່ງເຫຼົ່ານີ້ຢູ່ທີ່ນີ້ ແມ່ນງ່າຍດາຍ. ການຕີຄວາມຜົນການກວດທາງຫ້ອງທົດລອງທີ່ດີ ບໍ່ຄ່ອຍແມ່ນເລື່ອງຂອງຕົວເລກດຽວ; ມັນແມ່ນເລື່ອງຂອງອັດຕາສ່ວນ, ຕົວຊີ້ບອກຄູ່ກັນ, ບໍລິບົດກ່ອນການກວດ, ແລະວ່າຮູບແບບນັ້ນຄົງທີ່, ແຍ່ລົງ, ຫຼືຈິງໆແມ່ນອັນຕະລາຍ.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ອັດຕາ AST/ALT ຕ່ຳກວ່າ 1 ໝາຍຄວາມວ່າຫຍັງ?
ອັດຕາ AST/ALT ທີ່ຕໍ່າກວ່າ 1 ໝາຍຄວາມວ່າ ALT ສູງກວ່າ AST, ເຊິ່ງເປັນເລື່ອງທີ່ພົບໄດ້ໃນພະຍາດຕັບໄຂມັນຈາກການຜິດປົກກະຕິດ້ານການເຜົາຜານ (metabolic dysfunction-associated steatotic liver disease) ແລະການບາດເຈັບຂອງຕັບທີ່ບໍ່ຮຸນແຮງຫຼາຍຢ່າງ. ຮູບແບບນີ້ຈະເຊື່ອຖືໄດ້ຫຼາຍຂຶ້ນ ເມື່ອ ALT ສູງຂຶ້ນຢ່າງຕໍ່ເນື່ອງ, triglycerides ສູງກວ່າ 150 mg/dL, ຫຼືຕົວຊີ້ວັດຂອງນ້ຳຕານຊີ້ວ່າມີພາວະດື້ອິນຊູລິນ. ອັດຕາຢ່າງດຽວບໍ່ສາມາດວິນິດໄສຕັບໄຂມັນໄດ້ ເພາະວ່າບາງຄົນທີ່ມີ MASLD ມີ ALT ປົກກະຕິ ແລະບາງຄົນທີ່ມີພັບຕົວຂອງເນື້ອຕັບຕໍ່ມາຈະປ່ຽນຂຶ້ນເປັນສູງກວ່າ 1.0. ການກວດພາບຖ່າຍ, FIB-4, ແລະປະຫວັດທາງຄລີນິກຍັງມີຄວາມສຳຄັນ.
ອັດຕາ AST/ALT ທີ່ສູງກວ່າ 2 ຈະກ່ຽວຂ້ອງກັບເຫຼົ້າສະເໝີບໍ?
ບໍ່. ອັດຕາ AST/ALT ທີ່ສູງກວ່າ 2 ກໍ່ໃຫ້ເກີດຄວາມກັງວົນຕໍ່ການເຈັບປ່ວຍຂອງຕັບທີ່ກ່ຽວຂ້ອງກັບເຫຼົ້າ, ແຕ່ມັນບໍ່ພຽງພໍທີ່ຈະສະເໜີຢືນຢັນວ່າເຫຼົ້າແມ່ນສາເຫດໂດຍລຳພັງ. ການເຈັບປວດຂອງກ້າມເນື້ອ, rhabdomyolysis, ພະຍາດຕັບແຂງຂັ້ນສູງ (advanced cirrhosis), ຂາດວິຕາມິນ B6, ແລະແມ່ນແຕ່ຕົວຢ່າງທີ່ເມັດເລືອດແຕກ (sample hemolysis) ກໍສາມາດສ້າງຮູບແບບທີ່ AST ເດັ່ນໄດ້. ພະຍາດຕັບອັກເສບຈາກເຫຼົ້າຢ່າງດຽວ (pure alcohol-related hepatitis) ກໍມັກຈະຮັກສາ AST ໄວ້ຕໍ່າກວ່າປະມານ 500 U/L, ດັ່ງນັ້ນຄ່າທີ່ສູງຫຼາຍຈຶ່ງຕ້ອງຄົ້ນຫາຢ່າງກວ້າງຂວາງກວ່ານັ້ນ.
ການອອກກຳລັງກາຍ ຫຼື ການເຈັບຊ້ຳຂອງກ້າມຊີ້ນ ສາມາດເຮັດໃຫ້ AST ສູງກວ່າ ALT ໄດ້ບໍ?
ແມ່ນ. ການອອກກຳລັງຫນັກ, ການບາດເຈັບກ້າມເນື້ອ, ການຊັກ, ຫຼື rhabdomyolysis ສາມາດເພີ່ມ AST ໄດ້ຫຼາຍກວ່າ ALT ເພາະວ່າ AST ມີຢູ່ຫຼາຍໃນກ້າມເນື້ອຂອງລະບົບໂຄງກະດູກ. CK ທີ່ສູງກວ່າ 1,000 U/L ເຮັດໃຫ້ເຈັບກ້າມເນື້ອເປັນໄປໄດ້ຫຼາຍຂຶ້ນຫຼາຍ, ແລະ CK ທີ່ສູງກວ່າ 5,000 U/L ເຮັດໃຫ້ມີຄວາມກັງວົນຕໍ່ການເຈັບຂອງໄຕ. ເມື່ອ bilirubin, ALP, ແລະ GGT ຍັງຢູ່ໃນລະດັບປົກກະຕິ, ຮູບແບບມັກຈະຊີ້ໄປທາງບໍ່ແມ່ນພະຍາດຕັບຕົ້ນຕໍ.
ເມື່ອໃດທີ່ຄ່າເອນໄຊຕັບສູງຈຶ່ງເປັນສະພາບສຸກເສີນ?
ຄ່າເອນໄຊຕັບສູງແມ່ນເປັນສະພາບສຸກເສີນ ເມື່ອ AST ຫຼື ALT ໃກ້ຈະເຖິງ ຫຼື ເກີນ 1,000 U/L, ຫຼື ເມື່ອຄົນເຈັບມີອາການຕາເຫຼືອງ, ສັບສົນ, ອາເມັດຊ້ຳໆ, ເຈັບຮຸນແຮງບໍລິເວນຂວາດ້ານເທິງຂອງທ້ອງ, ຍ່ຽວສີເຂັ້ມ, ຫຼື ຊ້ຳງ່າຍ. ບິລິຣູບິນສູງກວ່າ 3 mg/dL ຫຼື INR 1.5 ແລະສູງກວ່າ ຈະເພີ່ມຄວາມເປັນຫ່ວງ ເພາະຕົວຊີ້ບອກເຫຼົ່ານີ້ສະແດງວ່າການເຮັດວຽກຂອງຕັບຖືກບົກພ່ອງ ບໍ່ແມ່ນພຽງແຕ່ການຮົ່ວໄຫຼຂອງເອນໄຊ. ການຖືພາຫຼຸດລະດັບທີ່ຕ້ອງກວດຢ່າງດ່ວນ ເພາະວ່າ HELLP syndrome ແລະ ຕັບໄຂມັນສຸກເສີນໃນການຖືພາ (acute fatty liver of pregnancy) ສາມາດຮ້າຍແຮງຂຶ້ນໄດ້ໄວ. ໃນສະພາບແບບນັ້ນ ການໄປກວດປິ່ນປົວໃນມື້ດຽວກັນແມ່ນທາງເລືອກທີ່ປອດໄພກວ່າ.
ຖ້າ AST ສູງກວ່າ ALT ແຕ່ຄ່າທັງສອງໃກ້ຄຽງກັບຄ່າປົກກະຕິ?
ອັດຕາສ່ວນທີ່ສູງເລັກນ້ອຍ ໂດຍທັງສອງຄ່າໃກ້ຄຽງກັບຄ່າປົກກະຕິ ມັກບໍ່ແມ່ນສິ່ງທີ່ມີຄວາມໝາຍທາງຄລີນິກ. ຕົວຢ່າງ, AST 16 U/L ແລະ ALT 11 U/L ໃຫ້ອັດຕາສ່ວນສູງກວ່າ 1.4, ແຕ່ການປ່ຽນແປງເພີ່ມເລັກນ້ອຍຂອງຕົວຫານອາດເຮັດໃຫ້ຄະນິດອອກມາເໝືອນວ່າຮ້າຍແຮງຫຼາຍ ໃນເມື່ອຊີວະສາດບໍ່ໄດ້ປ່ຽນແປງຫຼາຍ. ຂ້ອຍໃຫ້ຄວາມສົນໃຈຫຼາຍກວ່າການເບິ່ງອັດຕາສ່ວນທີ່ຄຳນວນຈາກຄ່າຕ່ຳທີ່ຢູ່ໃນຊ່ວງປົກກະຕິສອງຄ່າ ແມ່ນການເບິ່ງການເພີ່ມຂຶ້ນຢ່າງຕໍ່ເນື່ອງ, ອາການ, bilirubin, INR, platelets, ແລະ CK.
ຂ້ອຍຄວນຢຸດຢາ statin ຫຼືຢາອື່ນໆບໍ ຖ້າ AST ຫຼື ALT ສູງ?
ຢ່າຢຸດຢາຕາມໃບສັ່ງຢ່າງເອງ ພຽງແຕ່ວ່າ AST ຫຼື ALT ສູງຂຶ້ນເລັກນ້ອຍ. ໃນຄົນເຈັບຫຼາຍຄົນທີ່ໃຊ້ຢາ statins, ການຕິດຕາມ ALT ທີ່ສູງຂຶ້ນໜ້ອຍກວ່າ 3 ເທົ່າຂອບເທິງຂອງຄ່າປົກກະຕິ ມັກຈະເຮັດແທນການຮັກສາ ເປັນເຫດຜົນໃຫ້ຢຸດການຮັກສາ, ໂດຍສະເພາະຖ້າ bilirubin ປົກກະຕິ ແລະບໍ່ມີອາການ. ທາງເລືອກທີ່ປອດໄພກວ່າແມ່ນໃຫ້ທົບທວນຢາທຸກຊະນິດ, ຢາບັນເທົາຄວາມເຈັບປວດທີ່ຊື້ໄດ້ເອງ, ແລະອາຫານເສີມກັບແພດຜູ້ດູແລຂອງທ່ານ, ຈາກນັ້ນຄ່ອຍທົດຄືນການກວດຊຸດນັ້ນພ້ອມບໍລິບົດ. Acetaminophen ທີ່ໃຊ້ເກີນ 4 g/ວັນ, ຢາສຳລັບການບຳລຸງກ້າມ (bodybuilding agents), ແລະຜະລິດຕະພັນສະໝຸນໄພບາງຢ່າງ ຄວນໃຫ້ຄວາມສົນໃຈເປັນພິເສດ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຄຳອະທິບາຍກ່ຽວກັບອັດຕາສ່ວນ BUN/Creatinine: ຄູ່ມືການທົດສອບການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). Urobilinogen ໃນການກວດຍ່ຽວ: ຄູ່ມືການກວດຍ່ຽວຄົບຖ້ວນ 2026. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ການກວດເລືອດ Biotin ແລະ ການກວດໄທລອຍ: ເປັນຫຍັງ TSH ອາດເບິ່ງຜິດ
ການຕີຄວາມຜົນການກວດທາງຕໍ່ມະນຸດ 2026 ອັບເດດ ສຳລັບຄົນເຈັບ ທີ່ເຂົ້າໃຈງ່າຍ ຂົນແລະເລັບ biotin ສາມາດດັນແຜງກວດໄທລອຍໄປສູ່ຜົນບວກປອມ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດປະຈຳປີສຳລັບຜູ້ກິນຜັກ: 7 ການກວດເພື່ອກວດທຸກປີ
ການຕີຄວາມໝາຍການກວດທາງໂພສະນາການດ້ວຍອາຫານແບບພືດ (Plant-Based) ອັບເດດ 2026 ການຕີຄວາມໝາຍສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດ CBC ຫຼືແຜງກວດເຄມີ (chemistry panel) ທີ່ປົກກະຕິອາດຈະພາດການຂາດແຄນທີ່ງຽບໆ….
ອ່ານບົດຄວາມ →
ການກວດເລືອດ Anion Gap: ສູງ, ຕ່ຳ, ແລະຄຳເຕືອນທີ່ຈຳເປັນດ່ວນ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງ Electrolytes ອັບເດດ 2026 ສໍາລັບຄົນເຈັບ ການກວດເລືອດ anion gap ປະເມີນກົດທີ່ຖືກຊ່ອນໄວ້ໂດຍການລົບ chloride ແລະ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດທີ່ນັກກິລາຄວນໄດ້ຮັບ ສຳລັບການຟື້ນຟູ ແລະຜົນການປະຕິບັດ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງກິລາ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດເລືອດທີ່ນັກກິລາຄວນໄດ້ ເມື່ອການສະແດງບໍ່ດີຂຶ້ນ….
ອ່ານບົດຄວາມ →
ການກວດເລືອດສະແດງການອັກເສບແນວໃດ? ບັນດາຄ່າທີ່ສຳຄັນຖືກປຽບທຽບ
ການຕີຄວາມການອັກເສບ (Inflammation Lab Interpretation) ອັບເດດ 2026 ສຳລັບຜູ້ອ່ານທົ່ວໄປ CRP ແລະ ESR ໄດ້ຮັບຄວາມສົນໃຈຫຼາຍສຸດ, ແຕ່ຄຳຕອບທີ່ເປັນປະໂຫຍດ...
ອ່ານບົດຄວາມ →
ການປຽບທຽບການກວດເລືອດ: ວິທີສັງເກດແນວໂນ້ມທີ່ແທ້ຂອງຫ້ອງທົດລອງ
ການປຽບທຽບການກວດເລືອດ: ການອ່ານຜົນກວດແລະອັບເດດປີ 2026 ສຳລັບຄົນເຈັບ ປຽບທຽບລາຍງານການກວດເທົ່ານັ້ນເມື່ອການກວດ, ໜ່ວຍ, ເວລາ, ແລະ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.