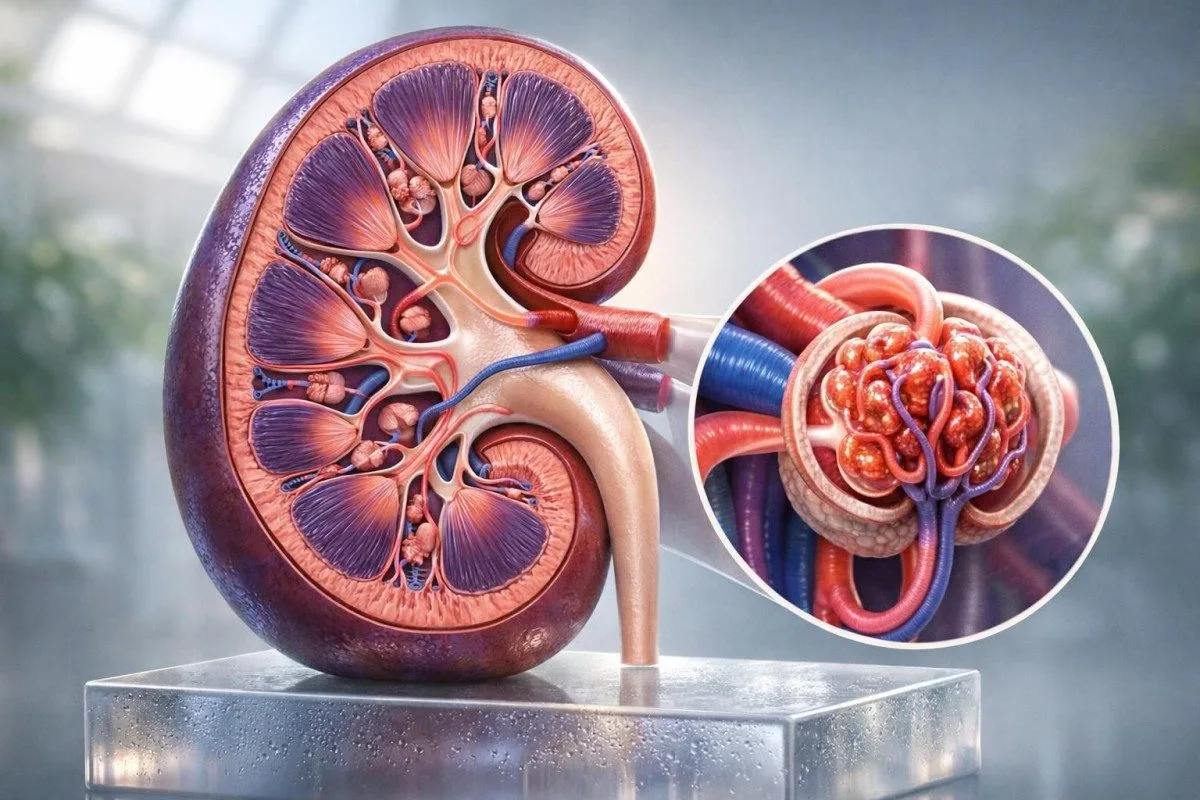
ຄ່າໝາກໄຂ່ຫຼັງຕ່ຳບໍ່ໄດ້ໝາຍຄວາມວ່າເປັນໂລກໝາກໄຂ່ຫຼັງສະເໝີໄປ. ຄຳຖາມທີ່ແທ້ຈິງຄືຜົນຂອງທ່ານເປັນການຄາດຄະເນທີ່ເໝາະກັບຮ່າງກາຍຂອງທ່ານ ຫຼືເປັນຕົວເລກທີ່ຕ້ອງຢືນຢັນດ້ວຍການກວດທີ່ວັດແທກໄດ້ຈິງ.
This guide was written under the leadership of ດຣ. ທອມັສ ໄຄລນ໌, MD ໂດຍຮ່ວມມືກັບ ຄະນະທີ່ປຶກສາດ້ານການແພດ Kantesti AI, ລວມທັງການປະກອບສ່ວນຈາກສາດສະດາຈານ ດຣ. ຮານ ເວເບີ ແລະ ການທົບທວນທາງການແພດໂດຍ ດຣ. ຊາຣາ ມິດເຊວ, MD, PhD.

ທອມັສ ໄຄລນ໌, MD
ຫົວໜ້າເຈົ້າໜ້າທີ່ແພດ, Kantesti AI
Dr. Thomas Klein is a board-certified clinical hematologist and internist with over 15 years of experience in laboratory medicine and AI-assisted clinical analysis. As Chief Medical Officer at Kantesti AI, he leads clinical validation processes and oversees the medical accuracy of our 2.78 trillion parameter neural network. Dr. Klein has published extensively on biomarker interpretation and laboratory diagnostics in peer-reviewed medical journals.

ຊາຣາ ມິດເຊວ, MD, PhD
ຫົວໜ້າທີ່ປຶກສາດ້ານການແພດ - ພະຍາດວິທະຍາທາງດ້ານຄລີນິກ ແລະ ການແພດພາຍໃນ
Dr. Sarah Mitchell is a board-certified clinical pathologist with over 18 years of experience in laboratory medicine and diagnostic analysis. She holds specialty certifications in clinical chemistry and has published extensively on biomarker panels and laboratory analysis in clinical practice.

ສາດສະດາຈານ ດຣ. ຮານສ໌ ເວເບີ, ປະລິນຍາເອກ
ອາຈານສອນວິຊາການແພດຫ້ອງທົດລອງ ແລະ ຊີວະເຄມີທາງດ້ານຄລີນິກ
Prof. Dr. Hans Weber brings 30+ years of expertise in clinical biochemistry, laboratory medicine, and biomarker research. Former President of the German Society for Clinical Chemistry, he specializes in diagnostic panel analysis, biomarker standardization, and AI-assisted laboratory medicine.
- eGFR ແມ່ນການຄາດຄະເນທີ່ຄຳນວນຈາກ creatinine ຫຼື cystatin C ແລະລາຍງານເປັນ mL/min/1.73 m².
- GFR ທີ່ວັດແທກໄດ້ ມັກໃຊ້ການກວດການຂັບອອກ (clearance) ຂອງ iohexol ຫຼື iothalamate ແລະຈະເລືອກເມື່ອການກຳນົດຂະໜາດຢາ ຫຼືການປະເມີນຜູ້ໃຫ້ອະໄວຍະວະ ຈຳເປັນຄວາມຖືກຕ້ອງແໜ້ນກວ່າ.
- eGFR normal range ມັກຈະແມ່ນ ≥90 mL/min/1.73 m² ແຕ່ 60-89 ອາດຍອມຮັບໄດ້ ຖ້າ ACR ໃນປັດສະວະແມ່ນ <30 mg/g ແລະບໍ່ມີຕົວຊີ້ວັດຄວາມເສຍຫາຍຂອງໝາກໄຂ່ຫຼັງອື່ນໆ.
- GFR ຕໍ່າ ຕ່ຳກວ່າ 60 mL/min/1.73 m² ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ສະໜັບສະໜູນ CKD ກໍ່ຕໍ່ເມື່ອມັນຍັງຢູ່ ຫຼືມາພ້ອມກັບ albuminuria, hematuria, ຫຼືໂລກທາງໂຄງສ້າງ.
- ຂໍ້ບອກ AKI ແມ່ນ creatinine ເພີ່ມຂຶ້ນ ≥0.3 mg/dL ໃນ 48 ຊົ່ວໂມງ ຫຼື 1.5× ຄ່າພື້ນຖານພາຍໃນ 7 ວັນ.
- ກັບດັກ creatinine ເກີດຂຶ້ນໃນນັກກິລາກ້າມຊີ້ນ (bodybuilders), ຜູ້ໃຫຍ່ທີ່ອ່ອນແອ, ຜູ້ຖືກຕັດຂາອອກ (amputees), ຄົນເປັນ cirrhosis, ການຖືພາ, ແລະຜູ້ທີ່ກິນ trimethoprim, cimetidine, cobicistat, ຫຼື creatine.
- ແບບສຸກເສີນ ລວມເຖິງ potassium >5.5 mmol/L, bicarbonate ຫຼື total CO2 <20 mmol/L, ປັດສະວະອອກລົງໄວ, ຫຼືມີອາການຫາຍໃຈສັ້ນ.
- ການຕິດຕາມຕໍ່ໄປທີ່ດີທີ່ສຸດ ຫຼັງຈາກກວດເລືອດກ່ຽວກັບໝາກໄຂ່ຫຼັງທີ່ຜິດປົກກະຕິ 1 ຄັ້ງ ໃຫ້ກວດຊ້ຳ, ອັດຕາສ່ວນອັນບັນອັລບູມິນ-ຄຣີອາຕິນໃນຍ່ຽວ, ກວດທົບທວນຄວາມດັນເລືອດ, ແລະ ກວດສອບຢາທີ່ໃຊ້ຢູ່.
ການກວດ GFR ທຽບກັບ eGFR: ຄຳຕອບສັ້ນໆທີ່ຄົນເຈັບຕ້ອງການແທ້
eGFR ແມ່ນການຄຳນວນປະເມີນການກອງຂອງໝາກໄຂ່ຫຼັງ, ໃນຂະນະທີ່ a ການກວດ GFR ທີ່ວັດແທກໄດ້ ຕິດຕາມວ່າໝາກໄຂ່ຫຼັງຂອງທ່ານກຳຈັດຕົວຊີ້ວັດເຊັ່ນ iohexol ອອກຈາກເລືອດໄວປານໃດ. ທ່ານໝໍມັກຈະໃຊ້ eGFR ສຳລັບການດູແລປົກກະຕິ, ແຕ່ພວກເຂົາຈະປ່ຽນໄປໃຊ້ຄ່າທີ່ແທ້ຈິງຂອງ ກວດ GFR ເມື່ອ creatinine ອາດຈະຊວນໃຫ້ເຂົ້າໃຈຜິດ, ເມື່ອການກຳນົດຂະໜາດຢາຕ້ອງລະອຽດຢ່າງແນ່ນອນ, ຫຼື ເມື່ອມີການປະເມີນວ່າຜູ້ໃດເປັນຜູ້ບໍລິຈາກໝາກໄຂ່ຫຼັງ. ນັບແຕ່ວັນທີ 13 ເມສາ 2026, ຄວາມແຕກຕ່າງນີ້ຍັງເປັນຄວາມແຕກຕ່າງທາງປະຕິບັດທີ່ພວກເຮົາອະທິບາຍຫຼາຍທີ່ສຸດໃນ Kantesti AI ແລະໃນຄູ່ມືຂອງພວກເຮົາກ່ຽວກັບ eGFR normal range.

eGFR ຖືກລາຍງານໃນ mL/min/1.73 m². ປະຈຸບັນຫ້ອງທົດລອງສ່ວນໃຫຍ່ໃຊ້ສົມຜົນ CKD-EPI creatinine ປີ 2021 ທີ່ອະທິບາຍໂດຍ Inker ແລະຄະນະ, ແຕ່ບາງສ່ວນຍັງຕັດຜົນເປັນ >90 ຫຼື >60, ເຊິ່ງປິດບັງລາຍລະອຽດທີ່ສຳຄັນໃນຄລີນິກ; ຢ່າງທີ່ Thomas Klein, MD, ຂ້ອຍມັກບອກກັບຄົນເຈັບວ່າ ສັນຍານຂອງຫ້ອງທົດລອງແມ່ນຈຸດເລີ່ມຕົ້ນຂອງການສົນທະນາ, ບໍ່ແມ່ນການວິນິດໄສ. ຖ້າທ່ານຢາກເຫັນວ່າ creatinine ທີ່ເບິ່ງປົກກະຕິຍັງສາມາດຊວນໃຫ້ທ່ານເຂົ້າໃຈຜິດໄດ້ແນວໃດ, ຂອງພວກເຮົາ ຄູ່ມືຊ່ວງ creatinine ຄວນອ່ານຕໍ່ໄປ.
A ການກວດ GFR ທີ່ວັດແທກໄດ້ ຊ້າກວ່າ ແລະ ລາຄາແພງກວ່າ ເພາະມັນໃຊ້ຕົວຊີ້ວັດການກອງຈາກພາຍນອກ ແລະ ການເກັບຕົວຊ້ຳຕາມເວລາ. ມັນບໍ່ແມ່ນສ່ວນໜຶ່ງຂອງ renal panel ທຽບກັບ CMP, ປົກກະຕິ, ແລະ ໃນຫຼາຍໂຮງໝໍ ມັນຖືກສະຫງວນໄວ້ສຳລັບການກວດກ່ອນປູກຖ່າຍ, ການກຳນົດຂະໜາດຢາດ້ານມະເຮັງ, ຫຼື ກໍລະນີທີ່ຍາກໆ ເມື່ອການປະເມີນບໍ່ກົງກັບຄົນເຈັບທີ່ຢູ່ຕໍ່ໜ້າທ່ານ.
ໃນການວິເຄາະຂອງພວກເຮົາກ່ຽວກັບບົດລາຍງານທີ່ອັບໂຫຼດຫຼາຍກວ່າ 2 ລ້ານລາຍການຈາກ 127+ ປະເທດ, ຈຸດທີ່ຄົນມັກຕົກໃຈກ່ຽວກັບໝາກໄຂ່ຫຼັງຫຼາຍທີ່ສຸດແມ່ນ eGFR ທີ່ຢູ່ລະດັບສູງ 50s ຢ່າງດຽວ ທີ່ພົບໃນແຜງກວດສຸຂະພາບປົກກະຕິ. ຄົນເຈັບສ່ວນໃຫຍ່ຄາດຫວັງຄຳຕອບແບບມີ/ບໍ່ມີ; ໃນວິຊາປະສາດໝາກໄຂ່ຫຼັງຕົວຈິງ, ຮູບແບບທີ່ມີອັນບັນໃນຍ່ຽວ, ຄວາມດັນເລືອດ, ໂພແທດຊຽມ, ບິຄາບອນເນດ, ແລະ ແນວໂນ້ມໃນໄລຍະເດືອນ ມັກຈະສຳຄັນກວ່າເລກດຽວ.
ເປັນຫຍັງ creatinine ຈຶ່ງສາມາດທຳໃຫ້ເຂົ້າໃຈຜິດ ເຖິງເມື່ອຫ້ອງທົດລອງເບິ່ງຄືວ່າໝັ້ນໃຈ
Creatinine ສະທ້ອນຫຼາຍກວ່າການກອງ. ມັນຍັງສະທ້ອນມວນກ້າມ, ການກິນຊີ້ນ, ອາຫານເສີມ, ແລະ ຈຳນວນຂອງໂມເລກຸນທີ່ຖືກປ່ອຍເຂົ້າໄປໃນທໍ່ຍ່ຽວ, ດັ່ງນັ້ນ ການກວດ ການກວດເລືອດຂອງໄຕ ທີ່ອີງໃສ່ creatinine ອາດຈະປະເມີນຕ່ຳເກີນ ຫຼື ປະເມີນສູງເກີນກ່ຽວກັບບັນຫາໝາກໄຂ່ຫຼັງ. ຖ້າຄູ່ກັນນີ້ຟັງເບິ່ງຄຸ້ນໆ, ຂອງພວກເຮົາ ຄູ່ມືອັດຕາສ່ວນ BUN/creatinine ສະແດງວ່າ ບໍລິບົດການສາມາດປ່ຽນແປງເລື່ອງໄດ້ເລື້ອຍປານໃດ.

Creatinine ສາມາດສູງຂຶ້ນໄດ້ ໂດຍບໍ່ມີຄວາມເສຍຫາຍຂອງໝາກໄຂ່ຫຼັງແທ້ຈິງ. ອາທິດທີ່ເຝິກແຂງໜັກ, creatine 5 g/ມື້, ຄ່ຳຄືນກ່ອນການກວດກິນສະເຕັກ, ຫຼື ຢາເຊັ່ນ trimethoprim, cimetidine, cobicistat, ແລະ fenofibrate ສາມາດປ່ຽນ creatinine ໄດ້ປະມານ 0.1 ຫາ 0.4 mg/dL ໃນວິທີທີ່ປ່ຽນ eGFR ໃນເຈ້ຍ ແຕ່ບໍ່ໄດ້ປ່ຽນການກອງຂອງໝາກໄຂ່ຫຼັງ ແບບທີ່ຄົນເຈັບກັງວົນ.
ການຂາດນ້ຳ (dehydration) ແມ່ນໜຶ່ງໃນສັນຍານປອມທີ່ພົບເລື້ອຍທີ່ສຸດ. ເວລາຂ້ອຍທົບທວນແຜງທີ່ສະແດງ creatinine 1.3 mg/dL, sodium 147 mmol/L, ອັລບູມິນສູງເລັກນ້ອຍ, ແລະ hemoglobin ຖືກຍູ້ໃຫ້ສູງຂຶ້ນເລັກນ້ອຍ, ຂ້ອຍກັງວົນກ່ອນອື່ນເຖິງ hemoconcentration ຫຼາຍກວ່າໂລກໝາກໄຂ່ຫຼັງທີ່ເປັນຕົວແທ້; ການທົບທວນຂອງພວກເຮົາ ຄ່າສູງເກີນຈິງທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ຳ (dehydration) ທີ່ຍາວກວ່າຂອງພວກເຮົາ ຈະເຂົ້າໄປໃນກົນໄກ.
ຂ້ອຍເຫັນຮູບແບບນີ້ທຸກອາທິດໃນຄົນເຈັບທີ່ຍັງເຄື່ອນໄຫວ: ຄົນຍົກນ້ຳໜັກອາຍຸ 32 ປີ ທີ່ມີ creatinine 1.4 mg/dL ແລະ eGFR 58 ອາດຈະມີສຸຂະພາບໝາກໄຂ່ຫຼັງທີ່ແຕກຕ່າງຫຼາຍຈາກຄົນອາຍຸ 82 ປີ ທີ່ມີ creatinine 0.7 mg/dL ແລະ eGFR 85. ອັນທຳອິດອາດຖືກຕີຄ່າເກີນໄປ ເນື່ອງຈາກມວນກ້າມ, ແລະອັນທີສອງອາດຖືກປອບໃຈຜິດໆ ເພາະມວນກ້າມຕ່ຳ ເຮັດໃຫ້ creatinine ເບິ່ງອ່ອນໂຍນແບບຫຼອກຕາ; ການ ຄູ່ມືການກວດເລືອດຂອງນັກກິລາ ຈັບບັນຫານີ້ຈາກຝ່າຍກິລາ.
Cystatin C ຊ່ວຍໄດ້, ແຕ່ມັນບໍ່ແມ່ນວິເສດ
Cystatin C ມັກຈະປັບປຸງຄວາມຖືກຕ້ອງ ເມື່ອ creatinine ຖືກສົງໄສ, ແລະ KDIGO 2024 ຍັງແນະນຳມັນສຳລັບການຢືນຢັນໃນບາງກໍລະນີທີ່ເລືອກ. ແຕ່ cystatin C ກໍປ່ຽນໄປຕາມການອັກເສບ, ການສູບຢາ, corticosteroids, ແລະບາງສະພາບຂອງຕ່ອມໄທລອຍ, ດັ່ງນັ້ນ ແມ່ນແຕ່ຕົວຊີ້ວັດນີ້ກໍຍັງຕ້ອງອາໄສບໍລິບົດ; ນັ້ນແມ່ນເຫດຜົນໜຶ່ງທີ່ ການກວດເລືອດມາດຕະຖານ ມັກພາດສິ່ງທີ່ສຳຄັນທີ່ສຸດ.
ເມື່ອແພດໃຊ້ການກວດ GFR ທີ່ວັດແທກແທນ eGFR
ແພດສັ່ງ ການກວດ GFR ທີ່ວັດແທກໄດ້ ເມື່ອຄວາມລະອຽດສຳຄັນກວ່າຄວາມສະດວກ. ຕົວຢ່າງທີ່ຊັດເຈນຄື ການປະເມີນຜູ້ໃຫ້ໝາກໄຂ່ຫຼັງ, ການກຳນົດຂະໜາດ carboplatin, ຄວາມແຕກຕ່າງຫຼວງຫຼາຍລະຫວ່າງ creatinine ແລະ cystatin C, ໂລກຕັບຮ້າຍແຮງ, ຫຼືອົງປະກອບຂອງຮ່າງກາຍທີ່ເຮັດໃຫ້ສົມຜົນບໍ່ໜ້າເຊື່ອ; ສະຖານະການເຫຼົ່ານີ້ແມ່ນສິ່ງທີ່ແພດຂອງພວກເຮົາສົນທະນາຫຼາຍທີ່ສຸດກັບ ຄະນະທີ່ປຶກສາທາງການແພດ.

ໂປຣແກຣມປູກຖ່າຍມັກໃຊ້ measured GFR ເພາະວ່າຄວາມແຕກຕ່າງຂອງ 5 ຫາ 10 mL/min ສາມາດປ່ຽນວ່າຜູ້ໃຫ້ທີ່ຍັງມີຊີວິດຈະຖືກຮັບຫຼືບໍ່. ຈາກປະສົບການຂອງຂ້ອຍ, ຜູ້ສະໝັກໃຫ້ໝາກໄຂ່ຫຼັງມັກຈະປະຫຼາດໃຈວ່າ eGFR ທີ່ປົກກະຕິດີແລ້ວຢ່າງສົມບູນຂອງ 82 ຍັງອາດຖືກກວດຊ້ຳອີກ ຖ້າຂະໜາດຮ່າງກາຍສຸດໂຕ; ເພາະການຕັດສິນໃຈໃຫ້ບໍລິຈາກຂຶ້ນກັບຄວາມປອດໄພໃນໄລຍະຍາວ ຫຼາຍກວ່າການຄັດກອງທີ່ພຽງພໍ; ຂອງພວກເຮົາ ຄູ່ມືຕົວຊີ້ວັດທາງຊີວະພາບ ອະທິບາຍວ່າຕົວຊີ້ວັດເຫຼົ່ານີ້ຢູ່ໃນແຜງການກວດທີ່ກວ້າງກວ່າແນວໃດ.
ດ້ານອອນໂຄໂລຢີ (Oncology) ກໍເປັນເຫດຜົນໃຫຍ່ອີກຢ່າງ. ການກຳນົດຂະໜາດ carboplatin ມັກອີງຕາມສູດ Calvert, ແລະ GFR ທີ່ຖືກປະເມີນສູງເກີນໄປ ສາມາດນຳໄປສູ່ພິດຕໍ່ໄຂກະດູກທີ່ຫຼີກລ່ຽງໄດ້, ໂດຍສະເພາະ thrombocytopenia; ເມື່ອຂະໜາດຢາສູງ, ຄວາມຜິດພາດໃນການກອງກັ່ນ ແມ່ນແຕ່ 15 mL/min ບໍ່ແມ່ນເລັກນ້ອຍ.
ຄົນເຈັບຈຳນວນຫຼາຍຖາມວ່າ ການ ການກວດການຂັບ creatinine ໃນ 24 ຊົ່ວໂມງ ແມ່ນສິ່ງດຽວກັນບໍ? ບໍ່ແທ້. ຄວາມຜິດພາດໃນການເກັບກຳມັກເກີດຂຶ້ນ, ແລະຫຼາຍຫ້ອງການກວດເຫັນການເກັບປັດສະວະບໍ່ຄົບຖ້ວນ ທີ່ປະເມີນສູງ ຫຼືຕ່ຳກວ່າຄວາມເປັນຈິງໂດຍ 10% ຫາ 30%, ເຫດຜົນນັ້ນຈຶ່ງເປັນສາເຫດທີ່ການກວດແບບມີຕົວຊີ້ວັດ (tracer) ຢ່າງເປັນທາງການ ຈຶ່ງເໝາະກວ່າ ເມື່ອຄວາມສ່ຽງສູງ.
ການວັດ GFR ທີ່ໄດ້ຮັບການກວດຈິງ (measured GFR) ກໍໃຊ້ເມື່ອການຄາດຄະເນ ແລະ ຄົນເຈັບບໍ່ກົງກັນ
ກໍລະນີທີ່ບໍ່ກົງກັນ ແມ່ນສິ່ງທີ່ພວກເຮົາຈື່ໄດ້. ຜູ້ສູງອາຍຸທີ່ອ່ອນແອຫຼາຍ, ຜູ້ທີ່ຖືກຕັດຂາ, ຫຼືຜູ້ທີ່ມີພາວະຕັບແຂງ (cirrhosis) ອາດຈະມີການຜະລິດ creatinine ຕໍ່າຢ່າງຫຼອກຕາ, ສະນັ້ນ eGFR ຈຶ່ງເບິ່ງດີກວ່າຄວາມເປັນຈິງ; ອີກດ້ານໜຶ່ງ ຄົນເຈັບທີ່ມີກ້າມເນື້ອຫຼາຍ ອາດເບິ່ງວ່າຮ້າຍກວ່າຄວາມເປັນຈິງ. ນັ້ນແມ່ນກໍລະນີທີ່ measured GFR ຄຸ້ມຄ່າກັບການໃຊ້ງານ.
ການກວດ GFR ທີ່ວັດແທກແມ່ນຄ້າຍຄືຫຍັງສຳລັບຄົນເຈັບ
A ການກວດ GFR ທີ່ວັດແທກໄດ້ ມັກຈະເກີ່ຍວ່າໃຫ້ຂະໜາດຢານ້ອຍຂອງຕົວຊີ້ວັດການກັ່ນ (filtration marker) ເຊັ່ນ iohexol ຫຼື iothalamate ແລະຈາກນັ້ນ ການເກັບເລືອດ 2 ຫາ 4 ຄັ້ງ ຕາມເວລາ ໃນຊ່ວງປະມານ 2 ຫາ 5 ຊົ່ວໂມງ. ບາງສູນເພີ່ມການເກັບປັດສະວະ, ບາງສູນເຮັດແຕ່ການກວດການກຳຈັດອອກຂອງ plasma (plasma clearance) ເທົ່ານັ້ນ, ແລະສ່ວນໃຫຍ່ຄົນເຈັບຈຳເປັນຕ້ອງໄປຫາຫ້ອງການ/ພະແນກສະເພາະ ຫຼາຍກວ່າການໄປຮັບບໍລິການແບບ walk-in lab, ນັ້ນແມ່ນເຫດຜົນທີ່ການເລືອກ ສູນກວດທີ່ເຊື່ອຖືໄດ້ໃນທ້ອງຖິ່ນ ມີຄວາມສຳຄັນ.

ການກຽມຕົວມັກຈະງ່າຍ. ຫຼາຍສູນຕ້ອງການໃຫ້ທ່ານດື່ມນ້ຳຢ່າງພໍສົມຄວນ, ຫຼີກລ້ຽງການອອກກຳລັງແຮງໃນເຊົ້ານັ້ນ, ແລະນຳເອົາລາຍຊື່ຢາ; ການງົດອາຫານມັກບໍ່ຈຳເປັນ, ແຕ່ບາງຫ້ອງການຍັງຂໍໃຫ້ 4 ຫາ 8 ຊົ່ວໂມງ ໂດຍບໍ່ກິນອາຫານ, ສະນັ້ນຈຶ່ງຊ່ວຍໃຫ້ກວດເບິ່ງຄວາມແນ່ນອນຂອງ ຂໍ້ກຳນົດການງົດອາຫານ.
ຄົນເຈັບມັກກັງວົນວ່າ iohexol ໝາຍຄວາມສ່ຽງດຽວກັນກັບການກວດ CT ທີ່ໃຊ້ສານຄອນທຣາສ (contrast). ຂະໜາດຢາທີ່ໃຊ້ໃນ ກວດ GFR ການວັດແທກ ມີຂະໜາດນ້ອຍກວ່າຫຼາຍ, ແລະຈາກປະສົບການຂອງຂ້ອຍ ສ່ວນໃຫຍ່ຄົນເຈັບທົນໄດ້ດີ, ແຕ່ການຖືພາ, ປະຫວັດການເກີດປະຕິກິລິຍາຕໍ່ສານຄອນທຣາສມາກ່ອນ, ແລະການບົກພ່ອງໜ້າທີ່ໝາກໄຂ່ຫຼັງຢ່າງຮ້າຍ ຄວນຕ້ອງປຶກສາກັບທີມຜູ້ສັ່ງການກວດສະເໝີ.
ຄ່າໃຊ້ຈ່າຍແຕກຕ່າງຫຼາຍຕາມປະເທດ ແລະຕາມຜູ້ປະກັນ. ໃນກໍລະນີຈ່າຍເອງ, ຄວາມແຕກຕ່າງລະຫວ່າງການກວດ creatinine ທົ່ວໄປ ແລະ measured GFR ສາມາດແຈ້ງຊັດຫຼາຍ, ສະນັ້ນຂ້ອຍຈຶ່ງບອກໃຫ້ຄົນເຈັບຖາມສູນກວດລ່ວງໜ້າວ່າຈະໄດ້ລາຄາແບບລວມ (bundled estimate) ກ່ອນ; ຂອງພວກເຮົາ ຄູ່ມືຄ່າໃຊ້ຈ່າຍການກວດເລືອດ ຊ່ວຍກຳນົດກອບການສົນທະນານັ້ນ.
ຊ່ວງຄ່າປົກກະຕິຂອງ eGFR ໝາຍຄວາມວ່າຫຍັງແທ້ ຕາມອາຍຸ, ຜົນກວດປັດສະວະ, ແລະວິທີການຂອງຫ້ອງທົດລອງ
ໄດ້ eGFR normal range ໃນຜູ້ໃຫຍ່ສ່ວນໃຫຍ່ແມ່ນ 90 mL/min/1.73 m² ຫຼືສູງກວ່າ, ແຕ່ຄ່າຂອງ 60 ຫາ 89 ບໍ່ແມ່ນພະຍາດໝາກໄຂ່ຫຼັງຊຳເຮື້ອ (chronic kidney disease) ທັນທີ. ນີແມ່ນສິ່ງທີ່ສຳຄັນ: ຖ້າອັລບູມິນໃນປັດສະວະປົກກະຕິ, ຄວາມດັນເລືອດຄວບຄຸມໄດ້, ແລະຕົວເລກນັ້ນຄົງທີ່ຕະຫຼອດເວລາ, ຊ່ວງຂອບເຂດນັ້ນອາດຈະໜ້າກັງວົນໜ້ອຍກວ່າທີ່ຄົນເຈັບຫຼາຍຄົນຄິດ; ຂອງພວກເຮົາ ຄູ່ມື BUN ສະແດງວ່າການກວດໝາກໄຂ່ຫຼັງຄວນບໍ່ຄ່ອຍຖືກອ່ານແບບດຽວໆ.

ອັດຕາສ່ວນອັລບູມິນ-ເຄຣຕິນິນໃນປັດສະວະ, ຫຼື ACR, ປ່ຽນການອ່ານຜົນໄວ. eGFR ຂອງ 68 ກັບ ACR 8 mg/g ເປັນການສົນທະນາທາງການແພດທີ່ຕ່າງຈາກ eGFR ຂອງ 68 ກັບ ACR 240 mg/g ຫຼື ມີເລືອດໃນຍ່ຽວຢ່າງຕໍ່ເນື່ອງ; ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍເກືອບຈະຈັບຄູ່ການກວດເລືອດຂອງໝາກໄຂ່ຫຼັງທີ່ຕໍ່າ ກັບ ຄູ່ມືການກວດຍ່ຽວ (urinalysis guide) ການສົນທະນາ ກ່ອນທີ່ຈະມີໃຜໄປຕິດປ້າຍວ່າເປັນ CKD.
ບໍ່ແມ່ນທຸກຫ້ອງທົດລອງລາຍງານການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງໃນວິທີດຽວກັນ. ບາງຫ້ອງທົດລອງໃນອັງກິດແລະເອີຣົບຍັງຈຳກັດຜົນເປັນ >90, ບາງອັນລະງັບການລາຍງານໃນໄລຍະຖືພາ, ແລະບາງອັນໃຊ້ການແປງໜ່ວຍທ້ອງຖິ່ນທີ່ສ້າງຄວາມສັບສົນໃຫ້ຜູ້ປ່ວຍເວລາປຽບທຽບລາຍງານເກົ່າແລະໃໝ່; ຢູ່ໃນ ແພລດຟອມການກວດເລືອດດ້ວຍ AI, ພວກເຮົາເຫັນການບໍ່ກົງກັນຂອງໜ່ວຍຢ່າງພໍດີທີ່ຕົວວິເຄາະຂອງພວກເຮົາກວດສອບມັນກ່ອນການອ່ານຜົນ.
ອາຍຸເຮັດໃຫ້ເລື່ອງຊັບຊ້ອນ. ຜູ້ທີ່ມີສຸຂະພາບດີອາຍຸ 25 ປີ ທີ່ມີ eGFR 72 ຄວນຖືກກວດສອບລະອຽດກວ່າຜູ້ທີ່ມີສຸຂະພາບດີອາຍຸ 78 ປີ ທີ່ມີເລກດຽວກັນ, ແຕ່ຫຼັກຖານກ່ຽວກັບຈຸດຕັດ CKD ທີ່ປັບຕາມອາຍຸນັ້ນຈິງໆແລ້ວປະສົມປະສານກັນ, ແລະທ່ານໝໍບໍ່ເຫັນດີກັນຫຼາຍກວ່າທີ່ເວັບໄຊທ໌ສຳລັບຜູ້ປ່ວຍສ່ວນໃຫຍ່ຍອມຮັບ.
GFR ຕ່ຳໝາຍຄວາມວ່າຫຍັງ ແລະເມື່ອແບບແຜນນັ້ນຮ້າຍແຮງກວ່າ
GFR ຕໍ່າ ໝາຍເຖິງການກັ່ນຕອງຫຼຸດລົງ, ແຕ່ຄວາມຮີບດ່ວນຂຶ້ນກັບຮູບແບບທີ່ຢູ່ອ້ອມມັນ. eGFR <60 mL/min/1.73 m² ເປັນຢ່າງນ້ອຍ 3 ເດືອນ ຫຼື urine ACR ≥30 mg/g ສະໜັບສະໜູນ CKD, ໃນຂະນະທີ່ຄ່າ creatinine ເພີ່ມຂຶ້ນຂອງ ≥0.3 mg/dL ໃນ 48 ຊົ່ວໂມງ ຫຼື 1.5× ຄ່າພື້ນຖານ ໃນ 7 ມື້ ສະໜັບສະໜູນ AKI; ນັ້ນແມ່ນເຫດທີ່ຂ້ອຍກວດສອບຂ້າມທຸກຜົນການກວດໝາກໄຂ່ຫຼັງທີ່ຕໍ່າ ກັບ ກະດານ electrolyte.

ການປະສົມປະສານທີ່ກັງວົນຂ້ອຍແມ່ນ eGFR ຕໍ່າພ້ອມກັບໂພແທດຊຽມສູງ, ບິຄາບອນເນດຕໍ່າ, ມີອາການບວມ, ຫຼື ປັດສະວະຫຼຸດລົງ. eGFR ຂອງ 42 ແມ່ນຢ່າງໜຶ່ງ; eGFR 42 ພ້ອມກັບໂພແທດຊຽມ 5.8 mmol/L ແລະ CO2 18 mmol/L ແມ່ນລະດັບຄວາມຮີບດ່ວນທີ່ຕ່າງກັນຫຼາຍ, ແລະນັ້ນແມ່ນບ່ອນທີ່ CMP versus BMP ກາຍເປັນປະໂຫຍດທາງການແພດ ຫຼາຍກວ່າການເປັນພຽງວິຊາການ.
ແນວໂນ້ມດີກວ່າການເບິ່ງພາບດຽວ. ການປ່ຽນແປງຂອງ creatinine ຈາກ 0.9 ເຖິງ 1.2 mg/dL ຍັງສາມາດຢູ່ໃນຂອບປົກກະຕິຂອງຫ້ອງທົດລອງໄດ້, ແຕ່ມັນສະທ້ອນເຖິງ ການເພີ່ມຂຶ້ນ 33%, ເຊິ່ງແມ່ນປະເພດຂອງການເສື່ອມລົງທີ່ຖືກຊ່ອນຢູ່ ທີ່ຄົນເຈັບມັກຈະພາດ ຖ້າບໍ່ມີຄົນໃດປຽບທຽບລາຍງານເກົ່າກັບລາຍງານກ່ອນໜ້າແບບຄຽງຄູ່; ຂອງພວກເຮົາ ສໍາລັບການປຽບທຽບແນວໂນ້ມ ຖືກສ້າງຂຶ້ນມາເພື່ອແກ້ບັນຫານັ້ນ.
ຂ້ອຍ, Thomas Klein, MD, ກັງວົນຫຼາຍກວ່າການເປັນຮູບແບບທີ່ຮວມກັນ ກວ່າຈຳນວນດຽວ. ຍ່ຽວເປັນຟອມ, ຄວາມດັນເລືອດສູງມາດົນ, ໂລກເບົາຫວານ, ໂລກເລືອດຈາງ, ການປ່ຽນແປງຂອງ phosphate, ແລະ ຮະດັບຮໍໂມນ parathyroid ທີ່ສູງຂຶ້ນ ຊີ້ໄປທາງຄວາມກົດດັນຂອງໄຕທີ່ເປັນຊໍາເຮື້ອ, ໃນຂະນະທີ່ ອາເມັດ, ຖອກທ້ອງ, ການໃຊ້ NSAIDs, ຫຼື sepsis ຊີ້ໄປທາງເລື່ອງທີ່ຮຸນແຮງກວ່າ.
ຄົນເຈັບຄວນຖາມຫຍັງຫຼັງຈາກການກວດເລືອດໝາກໄຂ່ຫຼັງທີ່ອອກມາຕ່ຳ
ຫຼັງຈາກ eGFR ຕໍ່າ ການກວດເລືອດຂອງໄຕ, ຂໍ 3 ຢ່າງກ່ອນ: ອັນນີ້ໃໝ່ບໍ, ຈຳເປັນຕ້ອງກວດຊ້ຳບໍ, ແລະ ການກວດປັດສະວະຄັ້ງຕໍ່ໄປຈະເປັນການກວດອັນໃດ? eGFR ຕໍ່າອັນດຽວມັກຈະຖືກກວດຊ້ຳໃນ 1 ຫາ 2 ອາທິດ ຖ້າສົງໄສວ່າຂາດນ້ຳ ຫຼື ເຈັບປ່ວຍຉຸດທັນທີ, ຫຼືໂດຍ 3 ເດືອນ ຖ້າເປົ້າໝາຍແມ່ນຢືນຢັນ ຫຼື ຕັດອອກ CKD; ຖ້າທ່ານຢາກໄດ້ສະຫຼຸບທີ່ຊັດເຈນກ່ອນໄປພົບແພດ, ຂອງ ການທົບທວນການກວດເລືອດຟຣີ ສາມາດຈັດລຽງຕົວເລກໃຫ້ທ່ານໄດ້.

ຄຳຖາມທີ່ເປັນປະໂຫຍດທີ່ສຸດແມ່ນວ່າທ່ານມີ ພື້ນຖານ. ບໍ. ຄົນເຈັບຈື່ຈຳຜົນປັດຈຸບັນທີ່ໜ້າຢ້ານ, ແຕ່ຂ້ອຍມັກຈະໃສ່ໃຈຫຼາຍກວ່າວ່າ creatinine ຂອງປີກ່ອນໜ້ານັ້ນ 0.8, 1.0, ຫຼື 1.3 mg/dL; ບໍ; ຖ້າຕົວຫຍໍ້ຮູ້ສຶກບໍ່ຊັດເຈນ, ຂອງ ການກວດເລືອດຄຳຫຍໍ້ ຊ່ວຍຖອດລະຫັດວ່າຄວນປຽບທຽບກັບອັນໃດ.
ຖາມວ່າທ່ານຈຳເປັນຕ້ອງ ການກວດ ACR ໃນປັດສະວະ, ການກວດປັດສະວະທົ່ວໄປ, ການວັດແທກຄວາມດັນເລືອດ, ແລະ ອາດຈະຕ້ອງກວດອັບຊອນສຽງອຸລະບັບຂອງໄຕ. ຖ້າຜົນບໍ່ສອດກັບອາຍຸ, ຮູບຮ່າງຮ່າງກາຍ, ຫຼື ລາຍການຢາຂອງທ່ານ, ກະລຸນາເວົ້າອອກມາໃນຕອນນັດ; ເມື່ອຄົນເຈັບຕ້ອງການຄວາມຊ່ວຍໃນການຕັ້ງຄຳຖາມເຫຼົ່ານັ້ນ, ພວກເຂົາສາມາດ ຕິດຕໍ່ທີມງານຂອງພວກເຮົາ ແລະພວກເຮົາຈະຊີ້ທາງໃຫ້ໄປຫາຂໍ້ມູນທີ່ຖືກຕ້ອງເພື່ອເກັບກຳ.
ການທົບທວນຢາມີຄວາມສຳຄັນຫຼາຍກວ່າທີ່ຄົນຄິດ. NSAIDs ສາມາດເຮັດໃຫ້ການໄຫຼວຽນຂອງໄຕລົດລົງ, ແຕ່ກໍ່ເຊັ່ນກັນກັບການຂາດປະລິມານນ້ຳຈາກຢາຂັບຍ່ຽວ; ແລະ ການເພີ່ມຂອງ creatinine ເຖິງປະມານ 30% ຫຼັງເລີ່ມໃຊ້ ACE inhibitor, ARB, ຫຼື SGLT2 inhibitor ອາດຈະຍອມຮັບໄດ້ ຖ້າມັນຄົງຕົວ, ນັ້ນແມ່ນເຫດຜົນທີ່ທ່ານບໍ່ຄວນຢຸດຢາເຫຼົ່ານັ້ນເອງໂດຍບໍ່ກວດເບິ່ງແຜນການ.
ຄຳຖາມທີ່ຄວນຂຽນລົງກ່ອນໄປພົບແພດ
ຂຽນລົງແບບນີ້ແທ້ໆ: ຂ້ອຍມີ albumin ຫຼື ເລືອດໃນຍ່ຽວບໍ, creatinine ຂອງຂ້ອຍປ່ຽນໄວບໍ, ການຂາດນ້ຳ ຫຼື ອາຫານເສີມສາມາດອະທິບາຍໄດ້ບໍ, ແລະ ຂ້ອຍຈຳເປັນຕ້ອງໃຊ້ cystatin C ຫຼື ການກວດ GFR ທີ່ວັດແທກບໍ? ຄົນເຈັບສ່ວນໃຫຍ່ທີ່ນຳ 4 ຄຳຖາມນີ້ມາຖາມຈະໄດ້ຄຳຕອບທີ່ຊັດເຈນກວ່າຄົນເຈັບທີ່ຖາມພຽງວ່າຕົວເລກນັ້ນບໍ່ດີບໍ.
ຄົນເຈັບທີ່ eGFR ລົ້ມເຫຼວເລື້ອຍກວ່າທີ່ເວັບໄຊສ່ວນໃຫຍ່ຍອມຮັບ
eGFR ມີຄວາມເຊື່ອຖືໜ້ອຍກວ່າໃນນັກກິລາທີ່ຝຶກກ້າມ, ຜູ້ສູງອາຍຸທີ່ອ່ອນແອ, ຜູ້ທີ່ຕັດຂາ, ຄົນເປັນຕັບແຂງ (cirrhosis), ການຖືພາ, ອາການບວມຮ້າຍແຮງ, ແລະ ພາວະໄຕບາດເຈັບຉຸດທັນທີ. ສົມຜົນຂອງ creatinine ຖືກສົມມຸດວ່າການຜະລິດ creatinine ຄົງຕົວ, ແລະການສົມມຸດນັ້ນຈະພັງທະລາຍໄວໃນຊີວິດຈິງ, ນັ້ນແມ່ນເຫດຜົນທີ່ພວກເຮົາຈຶ່ງຈັບຕາຢ່າງໃກ້ຊິດກັບມາດຕະຖານຄວາມຖືກຕ້ອງໃນການ ການຢືນຢັນທາງການແພດ.

ຄົນເຈັບທີ່ເປັນນັກກິລາ ແລະ ຄົນເຈັບທີ່ອ່ອນແອແມ່ນກັບກັນເໝືອນກັນກັບກັບດັກທີ່ຫຼອກລວງ. ຄົນອາຍຸ 40 ປີ ທີ່ກ້າມແຂງ ທີ່ກິນ ຄຣີອາຕີນ 3 ຫາ 5 g/ມື້ ອາດເບິ່ງຄືວ່າການເຮັດວຽກຂອງໄຕບໍ່ດີກວ່າທີ່ເປັນຈິງ, ໃນຂະນະທີ່ຄົນອາຍຸ 85 ປີ ທີ່ມີກ້າມຫຼຸດ (sarcopenic) ອາດເບິ່ງຄືວ່າດີແລ້ວ ເພາະການຜະລິດ creatinine ຕ່ຳ ເຖິງແມ່ນວ່າການກັ່ນຕອງທີ່ແທ້ຈິງກຳລັງຫຼຸດລົງກໍຕາມ.
ການຖືພາເປັນຈຸດບອດຄລາສສິກ. ການຖືພາປົກກະຕິເພີ່ມ GFR ປະມານ 40% ຫາ 50% ໃນໄລຍະຕົ້ນ, ດັ່ງນັ້ນ creatinine ທີ່ເບິ່ງທຳມະດານອກການຖືພາອາດຈະສູງຢ່າງບໍ່ຄາດຄິດໃນການຖືພາ, ແລະ ຫຼາຍຫ້ອງທົດລອງຫຼີກລ້ຽງການລາຍງານ eGFR ເລີຍ ເພາະວ່າສົມຜົນບໍ່ໄດ້ຖືກກວດສອບຢູ່ບ່ອນນັ້ນ. 1.0 mg/dL that might look ordinary outside pregnancy can be unexpectedly high in pregnancy, and many labs avoid reporting eGFR at all because the equations were not validated there.
ພະຍາດຕັບແຂງ (cirrhosis) ແລະການຕັດຂາສ້າງສ້າງປັນຫາທີ່ກົງກັນຂ້າມກັບ bodybuilding. ໃນພະຍາດຕັບຂັ້ນສູງ, ການຜະລິດ creatinine ຫຼຸດລົງ ແລະການຄັ່ງຄ້າງນ້ຳເກີນຈະເຈືອຈາງຄ່າ, ດັ່ງນັ້ນ eGFR ມັກຈະເບິ່ງດີກວ່າຄວາມເປັນຈິງ; Thomas Klein, MD, ສອນຜູ້ກວດກາທາງຄລິນິກຂອງພວກເຮົາໃຫ້ລະວັງເປັນພິເສດເມື່ອ creatinine ເບິ່ງດີເກີນໄປຈົນບໍ່ສອດຄ່ອງກັບສ່ວນອື່ນໆຂອງກຸ່ມການກວດ.
ການບາດເຈັບໄຕສຸກເສີນ (Acute kidney injury) ແມ່ນບ່ອນທີ່ສູດຈະພັງທະລາຍໄວທີ່ສຸດ
ສູດ eGFR ບໍ່ໄດ້ອອກແບບສຳລັບ creatinine ທີ່ປ່ຽນແປງໄວຢ່າງຮວດເລັວ. ຖ້າຄົນເຈັບມີເຊື້ອໃນເລືອດ (septic), ຖືກອຸດຕັນໃໝ່, ຫຼືພຶ່ງຜ່າຕັດໃຫຍ່ມາ, ສົມຜົນອາດຈະຕາມບໍ່ທັນກັບສິ່ງທີ່ໄຕກຳລັງເຮັດຢູ່ແຕ່ລະຊົ່ວໂມງ, ເຊິ່ງເປັນເຫດຜົນໜຶ່ງທີ່ນັກອາຍຸວິທະຍາໄຕ (nephrologists) ມັກຈະຂ້າມ eGFR ທີ່ພິມອອກໃນສະພາບສຸກເສີນ ແລະເນັ້ນໃສ່ creatinine ຕໍ່ເນື່ອງ, ປະລິມານຍ່ຽວ, ແລະສາເຫດ.
Kantesti ອ່ານການກວດເລືອດໝາກໄຂ່ຫຼັງແຕກຕ່າງຈາກການໝາຍສັນຍາລັກຂອງຫ້ອງທົດລອງດຽວແນວໃດ
Kantesti AI ບໍ່ໄດ້ຮັກສາຢ່າງໜຶ່ງ eGFR ແສັບຂໍ້ມູນຢ່າງດຽວ. ແພລດຟອມຂອງພວກເຮົາກວດສອບຂ້າມ creatinine, BUN, ເກືອແຮ່ທາດ (electrolytes), ແນວໂນ້ມໃນອະດີດ, ອາຍຸ, ເພດ, ໜ່ວຍ, ແລະບໍລິບົດທີ່ຂາດ, ແລະ ວິທີການຂອງພວກເຮົາຖືກອະທິບາຍໃນ ຄູ່ມືເທັກໂນໂລຍີ AI.

ຄວາມຜິດພາດເລື່ອງໜ່ວຍຍັງເກີດຂຶ້ນ. ໃນຄັງລາຍງານ 2M+ ຂອງພວກເຮົາ, PDF ທີ່ນຳເຂົ້າບາງຄັ້ງປົນກັນ mg/dL ດ້ວຍ µmol/L, ຫຼືລາຍງານ creatinine ໂດຍບໍ່ມີຄ່າພື້ນຖານກ່ອນ, ດັ່ງນັ້ນ Kantesti ຈະຊີ້ເຫັນຄວາມບໍ່ສອດຄ່ອງເຫຼົ່ານັ້ນກ່ອນການຕີຄວາມ; ຖ້າທ່ານຢາກທົດສອບ workflow ນັ້ນດ້ວຍຕົນເອງ, ພວກເຮົາ ອັບໂຫລດ PDF ການກວດເລືອດ ສະແດງວ່າຂັ້ນຕອນການແຍກຂໍ້ຄວາມ (parsing) ເຮັດແນວໃດ.
Kantesti ຍັງກວດວ່າການປະເມີນຖືກນຳໄປໃຊ້ນອກເຂດຄວາມສະບາຍຂອງມັນບໍ່. ຖ້າ creatinine ປ່ຽນໄວເກີນໄປ, ຖ້າລາຍງານເບິ່ງຄ້າຍການເຈັບປ່ວຍສຸກເສີນ, ຫຼືອົງປະກອບຂອງຮ່າງກາຍອາດຈະທຳໃຫ້ການຄຳນວນບິດເບືອນ, ເຄື່ອງຈັກຂອງພວກເຮົາຈະຫຼຸດຄວາມໝັ້ນໃຈ ແລະແນະນຳວ່າຂໍ້ມູນຢືນຢັນທີ່ຂາດຫຍັງ ແທນທີ່ຈະແອບອ້າງວ່າສົມຜົນເປັນຄຳພິພາກ; ທ່ານອ່ານເພີ່ມເຕີມກ່ຽວກັບພວກເຮົາໄດ້ທີ່ ກ່ຽວກັບພວກເຮົາ.
ຜົນປະໂຫຍດທາງປະຕິບັດແມ່ນການຮູ້ຮູບແບບ (pattern recognition). Thomas Klein, MD, ຂໍໃຫ້ຜູ້ກວດຂອງພວກເຮົາຈັບຄູ່ GFR ຕ່ຳກັບ potassium, bicarbonate, hemoglobin, ດຸນຍະພາບ calcium-phosphate, ໂປຣຕີນໃນຍ່ຽວ, ແລະປະຫວັດການໃຊ້ຢາ, ເພາະກຸ່ມນັ້ນຄາດຄວາມສ່ຽງໄດ້ດີກວ່າຄ່າໄຕຢ່າງດຽວ; ວິທີການນີ້ຢູ່ໃນ Kantesti's CE Mark, HIPAA, GDPR, ແລະ ISO 27001-aligned ມາດຕະຖານທາງຄລີນິກ.
ສະຫຼຸບທ້າຍ: ຕ້ອງເຮັດຫຍັງຕໍ່ ແລະເມື່ອໃດບໍ່ຄວນລໍຖ້າ
ຖ້າຜົນຂອງທ່ານຕ່ຳ, ກ້າວຕໍ່ໄປມັກແມ່ນການກວດຊ້ຳ, ການວັດແທກ urine albumin, ການທົບທວນຄວາມດັນເລືອດ, ແລະການກວດສອບຢາ. ການດູແລທາງການແພດໃນມື້ດຽວກັນແມ່ນເໝາະສົມສຳລັບການຍ່ຽວອອກຕ່ຳຫຼາຍ, ຫາຍໃຈສັ້ນ, ສັບສົນ, ບວມທີ່ກຳລັງແຍ່ງຂຶ້ນໄວ, ຫຼືລະດັບ potassium ສູງກວ່າ 6.0 mmol/L; ສຳລັບການອັບເດດຕໍ່ເນື່ອງ ແລະຄຳອະທິບາຍເລິກຂຶ້ນ, ພວກເຮົາ ບລັອກ ແມ່ນບ່ອນທີ່ດີທີ່ສຸດສຳລັບການອ່ານຕໍ່.

ຢ່າພະຍາຍາມຫຼີກລ້ຽງການກວດຄັ້ງຕໍ່ໄປໂດຍການດື່ມນ້ຳປະລິມານຫຼາຍທັນທີກ່ອນການເກັບເລືອດ. ນັ້ນອາດຈະທຳໃຫ້ການຕີຄວາມສັບສົນ ໂດຍບໍ່ແກ້ໄຂບັນຫາພື້ນຖານ, ແລະໃນຄົນເຈັບທີ່ມີພາວະຫົວໃຈລົ້ມເຫຼວ ຫຼືພະຍາດໄຕຮ້າຍແຮງ ມັນອາດຈະເຮັດໃຫ້ສິ່ງຕ່າງໆຮ້າຍຂຶ້ນໄດ້.
ຢ່າສົມມຸດວ່າ eGFR ຕ່ຳໝາຍເຖິງການຟອກເລືອດ (dialysis). ຄົນເຈັບສ່ວນຫຼາຍທີ່ມີ CKD ຂັ້ນ G3 ທີ່ຄົງທີ່ ມີຊີວິດຢູ່ໄດ້ເປັນປີ ດ້ວຍ eGFR ໃນ ຊ່ວງ 30s ຫາ 50s ແລະບໍ່ເຂົ້າໃກ້ການທົດແທນໄຕເລີຍ, ເປັນພິເສດເມື່ອຄວາມດັນເລືອດ, ການຄວບຄຸມເບົາຫວານ (diabetes), ແລະ albuminuria ຖືກຈັດການຢ່າງລະມັດລະວັງ.
ຄົນເຈັບສ່ວນຫຼາຍຈະດີຂຶ້ນເມື່ອຄິດເປັນເວລາ (timelines) ບໍ່ແມ່ນປ້າຍຊື່ (labels). ປົກກະຕິຂ້ອຍແນະນຳ: ກວດຊ້ຳ ແລະກວດຍ່ຽວໄວໆ, ໃຫ້ຜູ້ຊ່ຽວຊານໃຫ້ຄຳເຫັນຖ້າຄ່າຍັງຕ່ຳ ຫຼືຫຼຸດລົງ, ແລະການທົບທວນຢ່າງດ່ວນຖ້າອາການພູມພິງຂຶ້ນ; ພວກເຮົາ ການສຳເລັດຂອງຄົນເຈັບ ສະແດງວ່າຄວາມເຂົ້າໃຈຊັດເຈນຂຶ້ນຫຼາຍປານໃດ ເມື່ອແນວໂນ້ມແທນຄວາມຕື່ນຕົກ.
ບົດຄົ້ນຄວ້າ ແລະຄວາມໂປ່ງໃສຂອງແຫຼ່ງຂໍ້ມູນ
ເອກະສານອ້າງອີງເຫຼົ່ານີ້ແມ່ນເປັນການສະໜັບສະໜູນຈາກຫໍສະຫມຸດການຄົ້ນຄວ້າ Kantesti ແທນທີ່ຈະເປັນເອກະສານການຢືນຢັນ GFR ທີ່ສະເພາະກັບໄຕ. ນັບຕັ້ງແຕ່ວັນທີ 13 ເມສາ 2026, ຂະບວນການບັນນາທິການຂອງພວກເຮົາຈັບຄູ່ການທົບທວນຂອງແພດກັບເນື້ອຫາທີ່ສາມາດຕິດຕາມ DOI ໄດ້ ແລະການອ້າງອີງທີ່ໂປ່ງໃສ, ແລະໜ້າຂໍ້ມູນຫົວຂໍ້ທີ່ກ່ຽວຂ້ອງເຊັ່ນຂອງພວກເຮົາ ຄູ່ມືການສຶກສາກ່ຽວກັບທາດເຫຼັກ ແລະ ຄູ່ມືການກໍ່ຕົວຂອງເລືອດ ປະຕິບັດຕາມມາດຕະຖານດຽວກັນ.

Kantesti LTD. (2026). ຄູ່ມືການສຶກສາທາດເຫຼັກ: TIBC, ຄວາມອີ່ມຕົວຂອງທາດເຫຼັກ ແລະ ຄວາມສາມາດໃນການຜູກມັດ. Zenodo. https://doi.org/10.5281/zenodo.18248745. ResearchGate: ບັນທຶກ. Academia.edu: ບັນທຶກ.
Kantesti LTD. (2026). ລະດັບປົກກະຕິຂອງ aPTT: D-Dimer, ໂປຣຕີນ C ຄູ່ມືການແຂງຕົວຂອງເລືອດ. Zenodo. https://doi.org/10.5281/zenodo.18262555. ResearchGate: ບັນທຶກ. Academia.edu: ບັນທຶກ.
ສຳລັບມາດຕະຖານທີ່ສະເພາະກັບໄຕ, ກອບການແນະນຳໃນການນຳໃຊ້ປະຈຳວັນຍັງຄົງເປັນຄູ່ມື KDIGO CKD ປີ 2024 ແລະເອກະສານສົມຜົນ CKD-EPI ປີ 2021, ເຖິງແມ່ນວ່າຄວາມເປັນຈິງຢູ່ຕຽງຄົນເຈັບຈະສັບສົນກວ່າທີ່ສົມຜົນໃດໆຈະສະແດງ. ຄວາມບໍ່ແນ່ນອນນັ້ນແຫຼະ ເປັນເຫດຜົນທີ່ວ່າການວັດ ກວດ GFR ຍັງມີບົດບາດໃນປີ 2026.
ຄໍາຖາມທີ່ຖາມເລື້ອຍໆ
ການກວດ GFR ແລະ eGFR ມີຄວາມແຕກຕ່າງກັນແນວໃດ?
A ກວດ GFR ວັດໂດຍກົງວ່າໄຕຂອງທ່ານຂັບຕົວກຳນົດການກອງ (filtration marker) ໄດ້ໄວປານໃດ ເຊັ່ນ iohexol ຫຼື iothalamate, ໃນຂະນະທີ່ eGFR ປະເມີນການເຮັດວຽກຂອງໄຕຈາກຕົວຊີ້ວັດໃນເລືອດ, ປົກກະຕິແມ່ນ creatinine ແລະບາງຄັ້ງ cystatin C. eGFR ຖືກລາຍງານໃນ mL/min/1.73 m² ແລະແມ່ນເຄື່ອງມືປົກກະຕິທີ່ໃຊ້ໃນການກວດຊີມີຄະນິດສ່ວນໃຫຍ່ຂອງແຜງ chemistry ເພາະມັນໄວ ແລະບໍ່ແພງ. ທ່ານໝໍມັກຈະເລືອກ GFR ທີ່ວັດໄດ້ ເມື່ອການປະເມີນອາດບໍ່ຖືກຕ້ອງ, ເຊັ່ນໃນການປະເມີນຜູ້ໃຫ້ໄຕ, ການກຳນົດຂະໜາດ carboplatin, ພະຍາດຕັບຂັ້ນຮຸນແຮງ, ຫຼືອົງປະກອບຂອງຮ່າງກາຍທີ່ບໍ່ປົກກະຕິຫຼາຍ.
ຊ່ວງ eGFR ປົກກະຕິສຳລັບຜູ້ໃຫຍ່ແມ່ນຫຍັງ?
ຊ່ວງປົກກະຕິ eGFR normal range ໃນຜູ້ໃຫຍ່ ແມ່ນ 90 mL/min/1.73 m² ຫຼືສູງກວ່າ, ແຕ່ຈຳນວນນັ້ນຕ້ອງມີບໍລິບົດ. ຜົນຂອງ 60 ຫາ 89 ອາດຍັງຍອມຮັບໄດ້ ຖ້າອັດຕາສ່ວນ albumin-creatinine ໃນຍູລະສາວແມ່ນ <30 mg/g, ຄ່າມີຄວາມສະໝ່ຳສະເໝີ, ແລະບໍ່ມີສັນຍານອື່ນໆຂອງການເສຍຫາຍຂອງໄຕ. ພະຍາດໄຕເສື່ອມຊຳເຮື້ອ (chronic kidney disease) ໂດຍທົ່ວໄປຖືກວິນິດໄສ ເມື່ອ eGFR ຍັງຢູ່ ຕ່ຳກວ່າ 60 ເປັນເວລາຢ່າງນ້ອຍ 3 ເດືອນ ຫຼືເມື່ອຕົວຊີ້ວັດການເສຍຫາຍຂອງໄຕ ເຊັ່ນ albuminuria ຍັງຄົງຢູ່.
ການຂາດນ້ຳສາມາດເຮັດໃຫ້ eGFR ຕ່ຳໄດ້ບໍ?
ແມ່ນ, ການຂາດນ້ຳ (dehydration) ສາມາດຫຼຸດລົງ eGFR ໄດ້ຊົ່ວຄາວ ໂດຍການເຂັ້ມຂຸ້ນ creatinine ແລະຫຼຸດການໄຫຼວຽນຂອງເລືອດໄປຫາໄຕ. ໃນການປະຕິບັດ, ຂ້ອຍມັກເຫັນ creatinine ເພີ່ມຂຶ້ນໂດຍ eGFR 0.1 ຫາ 0.3 mg/dL ຫຼັງຈາກອາເຈັບອາຈຽນ (vomiting), ຖອກທ້ອງ, ອອກກຳລັງຫນັກ, ຫຼືການກິນນ້ຳບໍ່ພຽງ, ເຊິ່ງອາດເຮັດໃຫ້ eGFR ເບິ່ງດູບໍ່ດີກວ່າຄ່າພື້ນຖານໃນໄລຍະຍາວທີ່ແທ້ຈິງ. ວິທີແກ້ບໍ່ແມ່ນການຄາດເດົາ; ປົກກະຕິແມ່ນການຊ້ຳການກວດຫຼັງຈາກຟື້ນຕົວ ແລະກວດເບິ່ງວ່າຄ່າກັບໄປໃກ້ຄ່າພື້ນຖານບໍ. ທ່ານໝໍສັ່ງກວດ GFR ທີ່ວັດໄດ້.
ແພດສັ່ງກວດ GFR ທີ່ວັດແທກເມື່ອໃດ?
ເມື່ອຄວາມລະອຽດສຳຄັນກວ່າຄວາມສະດວກ. ເຫດຜົນທົ່ວໄປລວມມີການປະເມີນຜູ້ໃຫ້ໄຕທີ່ມີຊີວິດ, ການກຳນົດຂະໜາດຢາເຄມີ carboplatin, ຄວາມບໍ່ຕົກລົງລະຫວ່າງ creatinine ແລະ cystatin C, ການຖືພາ, cirrhosis, ການຕັດຂາ, ແລະນັກກິລາກ້າມຫຼືຜູ້ໃຫຍ່ທີ່ອ່ອນແອທີ່ມີມວນກ້າມຫຼາຍ ເຮັດໃຫ້ creatinine ບໍ່ໜ້າເຊື່ອຖື. ການກວດທີ່ວັດໄດ້ມັກໃຊ້ເວລາ ກວດ GFR ແລະໃຊ້ 2 ຫາ 5 ຊົ່ວໂມງ , ດັ່ງນັ້ນຈຶ່ງສະຫງວນໄວ້ສຳລັບຄຳຖາມສະເພາະ ແທນທີ່ຈະໃຊ້ເພື່ອກວດຄັດກອງປົກກະຕິ. ການເກັບເລືອດ 2 ຫາ 4 ຄັ້ງ ຕາມເວລາ, ບໍ່, ຄ່າ eGFR ຕ່ຳພຽງຄັ້ງດຽວ.
eGFR ຕ່ຳພຽງອັນດຽວພໍພຽງສຳລັບການວິນິດໄສໂລກໄຕບໍ?
ມັກຈະບໍ່ພຽງພໍທີ່ຈະວິນິດໄສ chronic kidney disease. CKD ໂດຍທົ່ວໄປຕ້ອງການ eGFR eGFR is usually not enough to diagnose chronic kidney disease. CKD generally requires an eGFR <60 mL/min/1.73 m² ເປັນຢ່າງນ້ອຍ 3 ເດືອນ ຫຼືຕົວຊີ້ວັດທີ່ຍືນຍົງອື່ນຂອງຄວາມເສຍຫາຍຂອງໄຕ ເຊັ່ນ ACR ໃນປັດສະວະ ≥30 mg/g, ຄວາມຜິດປົກກະຕິດ້ານໂຄງສ້າງ ຫຼື ການມີເລືອດໃນປັດສະວະເປັນຄັ້ງໆ. ພະຍາດສຸກເສີນ, ການຂາດນ້ຳ, ການໃຊ້ຢາໃໝ່, ຫຼື ຄວາມແປຜັນຂອງການກວດໃນຫ້ອງທົດລອງ ສາມາດເຮັດໃຫ້ມີຜົນກວດຜິດປົກກະຕິພຽງຄັ້ງດຽວ ແລ້ວກໍກັບສູ່ປົກກະຕິໃນພາຍຫຼັງ.
ເສີມຄຣີອາຕີນ (creatine) ສາມາດເຮັດໃຫ້ຕົວເລກການກວດການເຮັດວຽກຂອງໝາກໄຂ່ຫຼັງເບິ່ງວ່າບໍ່ດີລົງໄດ້ບໍ?
ແມ່ນແລ້ວ, ອາຫານເສີມ creatine ສາມາດເພີ່ມ creatinine ແລະ ເຮັດໃຫ້ eGFR ເບິ່ງຕ່ຳລົງ ເຖິງແມ່ນວ່າການກອງຕົວຈິງບໍ່ໄດ້ປ່ຽນແປງຫຼາຍ. ຄົນທີ່ມີກ້າມຊີ້ນຫຼາຍທີ່ກິນ 3 ຫາ 5 g/ມື້ ຂອງ creatine ອາດຈະໄດ້ຜົນ creatinine ທີ່ເຮັດໃຫ້ໂປຣແກຣມຊອບແວຂອງຫ້ອງທົດລອງເຕືອນ ແຕ່ບໍ່ໄດ້ສະທ້ອນຄວາມເສຍຫາຍຂອງໄຕໃນຄວາມໝາຍທົ່ວໄປ. ເມື່ອປະຫວັດສອດຄ່ອງ, ທ່ານແພດອາດຈະກວດຊ້ຳໂດຍບໍ່ໃຫ້ກິນອາຫານເສີມ, ເພີ່ມ cystatin C, ຫຼື ໃຊ້ການກວດ GFR ທີ່ວັດແທກໄດ້ ຖ້າຄຳຕອບມີຄວາມສຳຄັນຕໍ່ການຮັກສາ.
ຂ້ອຍຄວນຖາມໝໍຂອງຂ້ອຍຫຍັງຫຼັງຈາກການກວດເລືອດກ່ຽວກັບໝາກໄຂ່ຫຼັງທີ່ມີຄ່າຕໍ່າ?
ຖາມວ່າຜົນນັ້ນເປັນຂໍ້ມູນໃໝ່ບໍ, ຄວນກວດຊ້ຳໃນ 1 ຫາ 2 ອາທິດ ຫຼືໂດຍ 3 ເດືອນ, ແລະ ທ່ານຈຳເປັນຕ້ອງກວດ ACR ໃນປັດສະວະ, ກວດປັດສະວະ, ກວດຄວາມດັນເລືອດ, ຫຼື ອັບຊາວອັນດ້ວຍອຸລະສາວະສຳລັບໄຕບໍ. ຖາມວ່າຢາຂອງທ່ານ, ອາຫານເສີມ, ການຂາດນ້ຳ, ພະຍາດຊ່ວງໃໝ່ໆ, ຫຼື ການອອກກຳລັງຫນັກໆ ອາດຈະເຮັດໃຫ້ creatinine ປ່ຽນໄປບໍ. ແລະ ຖາມວ່າຜົນນັ້ນຮ້າຍແຮງບໍ ເພາະຈຳນວນຕົວເອງ ຫຼື ເພາະມັນຄູ່ກັບຜົນທີ່ມີຄວາມສ່ຽງສູງກວ່າ ເຊັ່ນ potassium >5.5 mmol/L, CO2 <20 mmol/L, ຫຼື ປັດສະວະອອກຫຼຸດລົງ.
ຮັບການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທັນທີ
ເຂົ້າຮ່ວມຜູ້ໃຊ້ຫຼາຍກວ່າ 2 ລ້ານຄົນທົ່ວໂລກ ທີ່ໄວ້ໃຈ Kantesti ສຳລັບການວິເຄາະການກວດເລືອດທີ່ທັນທີ ແລະຖືກຕ້ອງ. ອັບໂຫຼດຜົນກວດເລືອດຂອງທ່ານ ແລະຮັບການຕີຄວາມໝາຍຢ່າງຄົບຖ້ວນຂອງ biomarker 15,000+ ໃນວິນາທີ.
📚 ບົດຄວາມວິຈັຍທີ່ອ້າງອີງ
Klein, T., Mitchell, S., & Weber, H. (2026). ຄູ່ມືການສຶກສາທາດເຫຼັກ: TIBC, ຄວາມອີ່ມຕົວຂອງທາດເຫຼັກ ແລະ ຄວາມສາມາດໃນການຜູກມັດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
Klein, T., Mitchell, S., & Weber, H. (2026). ລະດັບປົກກະຕິຂອງ aPTT: D-Dimer, ໂປຣຕີນ C ຄູ່ມືການແຂງຕົວຂອງເລືອດ. ການຄົ້ນຄວ້າທາງການແພດຂອງ AI Kantesti.
📖 ສືບຕໍ່ອ່ານ
ສຳຫຼວດຄູ່ມືທາງການແພດທີ່ຜ່ານການກວດສອບຈາກຜູ້ຊ່ຽວຊານຈາກ Kantesti ທີມການແພດ:

ອັດຕາ AST/ALT: ຮູບແບບຂອງເອນໄຊຕັບທີ່ສາມາດຊີ້ບອກໄດ້
ການຕີຄວາມໝາຍການກວດສຸຂະພາບຕັບ ອັບເດດ 2026 ສຳລັບຜູ້ປ່ວຍ ອັດຕາສ່ວນຂອງ AST/ALT ທີ່ຕ່ຳກວ່າ 1 ມັກຈະເໝາະກັບຕັບໄຂມັນ ໃນຂະນະທີ່...
ອ່ານບົດຄວາມ →
ການກວດເລືອດ Biotin ແລະ ການກວດໄທລອຍ: ເປັນຫຍັງ TSH ອາດເບິ່ງຜິດ
ການຕີຄວາມຜົນການກວດທາງຕໍ່ມະນຸດ 2026 ອັບເດດ ສຳລັບຄົນເຈັບ ທີ່ເຂົ້າໃຈງ່າຍ ຂົນແລະເລັບ biotin ສາມາດດັນແຜງກວດໄທລອຍໄປສູ່ຜົນບວກປອມ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດປະຈຳປີສຳລັບຜູ້ກິນຜັກ: 7 ການກວດເພື່ອກວດທຸກປີ
ການຕີຄວາມໝາຍການກວດທາງໂພສະນາການດ້ວຍອາຫານແບບພືດ (Plant-Based) ອັບເດດ 2026 ການຕີຄວາມໝາຍສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດ CBC ຫຼືແຜງກວດເຄມີ (chemistry panel) ທີ່ປົກກະຕິອາດຈະພາດການຂາດແຄນທີ່ງຽບໆ….
ອ່ານບົດຄວາມ →
ການກວດເລືອດ Anion Gap: ສູງ, ຕ່ຳ, ແລະຄຳເຕືອນທີ່ຈຳເປັນດ່ວນ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງ Electrolytes ອັບເດດ 2026 ສໍາລັບຄົນເຈັບ ການກວດເລືອດ anion gap ປະເມີນກົດທີ່ຖືກຊ່ອນໄວ້ໂດຍການລົບ chloride ແລະ...
ອ່ານບົດຄວາມ →
ການກວດເລືອດທີ່ນັກກິລາຄວນໄດ້ຮັບ ສຳລັບການຟື້ນຟູ ແລະຜົນການປະຕິບັດ
ການຕີຄວາມຜົນກວດຫ້ອງທົດລອງກິລາ ອັບເດດ 2026 ສຳລັບຜູ້ເຂົ້າໃຈງ່າຍ ການກວດເລືອດທີ່ນັກກິລາຄວນໄດ້ ເມື່ອການສະແດງບໍ່ດີຂຶ້ນ….
ອ່ານບົດຄວາມ →
ການກວດເລືອດສະແດງການອັກເສບແນວໃດ? ບັນດາຄ່າທີ່ສຳຄັນຖືກປຽບທຽບ
ການຕີຄວາມການອັກເສບ (Inflammation Lab Interpretation) ອັບເດດ 2026 ສຳລັບຜູ້ອ່ານທົ່ວໄປ CRP ແລະ ESR ໄດ້ຮັບຄວາມສົນໃຈຫຼາຍສຸດ, ແຕ່ຄຳຕອບທີ່ເປັນປະໂຫຍດ...
ອ່ານບົດຄວາມ →ຄົ້ນພົບຄູ່ມືດ້ານສຸຂະພາບທັງໝົດຂອງພວກເຮົາ ແລະ ເຄື່ອງມືການວິເຄາະຜົນກວດເລືອດດ້ວຍ AI ທີ່ kantesti.net
⚕️ ຂໍ້ສັງເກດທາງການແພດ
ບົດຄວາມນີ້ມີຈຸດປະສົງເພື່ອການສຶກສາເທົ່ານັ້ນ ແລະບໍ່ແມ່ນຄຳແນະນຳທາງການແພດ. ຄວນປຶກສາຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນວຸດທິສະເໝີ ສຳລັບການວິນິດໄຊ ແລະ ການຕັດສິນໃຈດ້ານການຮັກສາ.
ສັນຍານຄວາມໄວ້ໃຈ E-E-A-T
ປະສົບການ
ການທົບທວນຄລີນິກຂອງແພດຜູ້ນຳພາ ກ່ຽວກັບຂັ້ນຕອນການຕີຄວາມໝາຍຜົນການກວດໃນຫ້ອງທົດລອງ.
ຄວາມຊ່ຽວຊານ
ວິຊາການແພດທົດລອງ (ການແພດທາງຫ້ອງທົດລອງ) ເນັ້ນໃສ່ວ່າຕົວຊີ້ວັດ (biomarkers) ມີພຶດຕິກຳແນວໃດໃນບັນບົດທາງຄລີນິກ.
ຄວາມເປັນອຳນາດ
ຂຽນໂດຍທ່ານດຣ. Thomas Klein ໂດຍມີການກວດທານໂດຍທ່ານດຣ. Sarah Mitchell ແລະ ສາດສະດາຈານດຣ. Hans Weber.
ຄວາມໜ້າເຊື່ອຖື
ການຕີຄວາມໝາຍອີງຕາມຫຼັກຖານດ້ວຍເສັ້ນທາງຕິດຕາມທີ່ຊັດເຈນ ເພື່ອຫຼຸດການຕົກໃຈ.